|
|
||||||||||
|
Паракоклюш (паракоклюшная инфекция): возбудитель, признаки, анализы, терапия. Паракоклюш антибиотикисимптомы, лечение, отличия от обычного коклюшаПаракоклюш – это острое заболевание инфекционного характера, которому подвержены как маленькие дети, так и взрослые. Чаще всего болеют детки от 3 до 6 лет. Симптомы паракоклюша напоминают коклюш в очень лёгкой форме. Интересной особенностью этого заболевания является то, что заболеть им может ребёнок, получивший плановую прививку от коклюша, а также тот, который уже болел этой болезнью. То есть иммунитет к этой инфекционной патологии не вырабатывается. Заболеваемость паракоклюшем совсем не связана с эпидемией коклюша, эта патология возникает в детских коллективах периодически. У детей до года такая патология почти не встречается. Что провоцирует заболеваниеПровоцирует развитие заболевания патогенная палочка Bordetella parapertussis. Возбудители коклюша и паракоклюша имеют одинаковые свойства, отличаются они лишь по нескольким культурным и биохимическим характеристикам. Источником инфекции выступает человек, у которого диагностирован типичный или атипичный коклюш. Особую опасность для окружающих представляют больные коклюшем в первые несколько дней. Латентный период может составлять от одной недели до трёх. В это время признаки болезни ещё не проявляются, но человек уже заразный для окружающих.
Заразиться паракоклюшем можно от внешне здоровых людей, которые являются бактерионосителями. Что происходит в организме при зараженииПатогенная палочка проникает в организм через дыхательные пути и заселяется в клеточках эпителия гортани, трахеи, а также бронхов. Возбудитель продуцирует опасные токсины, которые способствуют развитию сильного воспалительного процесса. Благодаря воздействию токсинов на организм начинается катаральная стадия болезни. В то время как у ребёнка наблюдается острая стадия инфекционного заболевания, бактерии находятся исключительно на поверхности клеточек эпителия дыхательных органов и совсем не проникают в кровоток. После того как патогенные микроорганизмы распадаются, выделяемый коклюшный токсин начинает провоцировать сильный кашель. Некоторые специалисты полагают, что этот токсин может вызывать сильную аллергическую реакцию, за счёт чего кашлевые приступы только усиливаются. При этом в особом отделе головного мозга появляется так называемый кашлевой рефлекс, из-за которого приступы кашля становятся довольно частыми и длительными. Кашель при паракоклюше могут спровоцировать неспецифические раздражители – случайное прикосновение, громкий звук или боль. Подобные патологические процессы в организме неминуемо приводят к стойкому нарушению дыхания и газообмена. В это время происходит нарушение гемодинамики и значительно увеличивается проницаемость всех сосудов. За счёт этого появляются геморрагические симптомы, а также выраженные признаки гипоксии. Иногда бывает так, что очаг возбуждения из одного отдела головного мозга переходит в другой, например, может быть затронут рвотный центр. В этом случае почти все кашлевые приступы у ребёнка заканчиваются рвотой. Кроме этого, наблюдается повышение давления, спазм сосудов, а иной раз и судороги.
Морфологические изменения при паракоклюше выражены несильно, только при возникновении осложнений они могут быть разнообразными. Так, в лёгких может наблюдаться лимфостаз, может начаться пневмония или эмфизема. Из-за сильных кашлевых приступов в головном мозге больного ребёнка могут быть сильно расширены сосуды, что в итоге приводит к кровоизлияниям. СимптомыИнкубационный период при паракоклюше чаще всего составляет около недели, в редких случаях этот срок может сократиться до 4 дней или растянуться до 3 недель. В начале болезни у деток появляются малозаметные катаральные явления. Состояние больного в этот момент практически не нарушается, нет высокой температуры. К главному симптому паракоклюша относится приступообразный кашель. Он может быть разного характера, именно по кашлю различают две формы болезни – коклюшеподобную и стёртую. Коклюшеподобная форма недуга характеризуется такими специфическими признаками:
Основное отличие кашля при паракоклюше и коклюше в том, что в первом случае приступы менее частые и продолжительные. При стёртой форме паракоклюша наблюдается трахеальный или трахеобронхиальный кашель. В подобных случаях для постановки точного диагноза необходимо сдать ряд анализов. Контактируя с больными паракоклюшем детьми, взрослые люди тоже часто становятся носителями инфекции. Если сделать больному паракоклюшем ребёнку рентген лёгких, то можно увидеть малозначительные изменения в тканях – появляется расширение тени корней, а также усиливается сосудистый рисунок.
Диагностика паракоклюшаДля того чтобы правильно поставить диагноз при паракоклюше, проводят диагностику по такому алгоритму:
При необходимости больному может быть назначена консультация инфекциониста. ЛечениеЛечение паракоклюша симптоматическое, оно не требует назначение антибактериальных или противовирусных препаратов. Лечение проводится в домашних условиях, но при этом нужно соблюдать такие рекомендации:
Антибиотики при паракоклюше назначаются только в том случае, если присоединилась инфекция и возникли осложнений в виде бронхита или пневмонии. Без назначения врача принимать антибиотики нельзя. Неоправданное использование этих медикаментов может привести к возникновению суперинфекции, которая плохо поддаётся лечению. Возможные последствия
Профилактические мероприятияЧтобы избежать распространения инфекции и предотвратить заболеваемость широких кругов населения, поводят такие профилактические мероприятия:
Если случай заболевания произошёл в детском коллективе, то все поверхности в помещении моются дезинфицирующими растворами. На время карантина новые детки в коллектив не принимаются. Детей, которые посещают детский сад или школу каждое утро тщательно осматривает врач, с обязательным измерением температуры. В каких случаях больного госпитализируютВ некоторых случаях детей больных паракоклюшем госпитализируют. Это необходимо в таких случаях:
В условиях стационара больному может быть назначена баротерапия и физиотерапия. Паракоклюш протекает не так тяжело, как коклюш, но оставлять это заболевание без внимания нельзя. Во время кашлевых приступов ребёнок сильно нервничает и пугается, первоочередной задачей взрослых является успокоение малыша. pulmono.ru симптомы, лечение, у детей и взрослыхПаракоклюш — заболевание инфекционной этиологии, поражающее ЦНС и респираторный тракт и развивающееся приемущественно у детей. Эта острая бактериальная патология проявляется приступами упорного, сухого кашля и прочими симптомами, похожими на коклюш, но в менее выраженной форме. Возбудителем паракоклюша является слабоустойчивая к факторам окружающей среды паракоклюшная палочка — Bordetella parapertussis. Заболевание протекает циклически и симптоматически напоминает трахеобронхит. Основной клинический признак патологии — приступообразный судорожный кашель, который сопровождается свистящими хрипами и шумным вдохом, а заканчивается отхождением стекловидной мокроты или рвотой. Бессимптомный период обычно длится 4-5 дней. В клинической картине заболевания выделяют 3 этапа:
Взрослые люди мало восприимчивы к данной инфекции. У них паракоклюш протекает относительно легко, редко осложняется и проходит бесследно без специфической антибиотикотерапии. Паракоклюш у взрослых имеет спорадический характер и редко выявляется, протекая по типу ОРВИ. У детей заболевание отличается более тяжелым течением и выраженной клиникой. Симптомы паракоклюша у детей имитируют клинические признаки легкой формы коклюша. При этом отсутствуют кашлевые репризы, а кашель не уменьшается при приеме противокашлевых средств. Паракоклюш не оставляет после себя иммунитета, но риск повторного заражения невелик.
До недавнего времени паракоклюш и коклюш считались одной инфекционной патологией с высоким показателем летальности и заболеваемости среди всех недугов дыхательной системы. В 1937 году ученые выделили возбудителя паракоклюша и доказали, что это два разных инфекционных заболевания. Для паракоклюша характерна осенне-зимняя сезонность. Паракоклюшем дети болеют гораздо чаще взрослых. В группу риска входят малыши в возрасте 2-6 лет. Особо опасен паракоклюш для детей до 2 лет. Лица, переболевшие коклюшем или получившие прививки от него, могут заразиться паракоклюшной инфекцией. Паракоклюшная инфекция протекает в типичной, атипичной, коклюшеподобной или бессимптомной форме. В отдельную группу выделяют бактерионосительство. По тяжести и выраженности клинических проявлений различают легкую и среднетяжелую формы паракоклюша. Заболевание бывает осложненным и неосложненным. Этиология и патогенезВозбудителем паракоклюшной инфекции является бактерия Bordetella parapertussis. Это мелкие, грамотрицательные короткие палочки кокковидной формы с закругленными концами, располагающие в мазках парами, цепочками или по одиночке.
Возбудитель паракоклюша — облигатный паразит, нестойкий к факторам окружающей среды. Погибают бордетеллы при нагревании или под воздействием дезинфицирующих растворов, являются устойчивыми ко многим антибиотикам. Источник инфекции — больной, реконвалесцент или носитель. Микробы распространяются аспирационным механизмом, который реализуется воздушно-капельным путем. Этот период длится в среднем три недели. Входные ворота инфекции — слизистая носоглотки. Микробы внедряются в эпителиоциты, размножаются в эпителиальной ткани гортани, трахеи, бронхов и выделяют в кровь инфекционные токсины. Токсины оказывают воздействие на органы дыхания, ЦНС, сосуды. Развивается и быстро прогрессирует воспаление респираторного тракта, что клинически проявляется спазматическим кашлем. В продолговатом мозге под воздействием токсинов формируется кашлевой рефлекс. Приступы кашля усиливаются и учащаются, дыхательный ритм нарушается, возникают гемодинамические расстройства, повышается проницаемость сосудов, появляются геморрагические симптомы, возникает бронхоспазм, гипертонус сосудов, судорожный синдром. У больных нарушается неспецифическая защита организма, и снижается иммунитет. Это может закончиться присоединением вторичной бактериальной инфекции и формированием бактерионосительства. Дополнительное инфицирование может привести к развитию острого бронхита, отита или пневмонии. СимптоматикаВ клиническом течении паракоклюша выделяют 4 основных периода: инкубационный, катаральный, спазматический, разрешения.
Границы между этими периодами сглажены или совсем отсутствуют. Обычно заболевание протекает по типу трахиета, бронхита, плеврита или пневмонии.
Паракоклюш очень сложно отличить от банального трахеита или бронхита бактериального или вирусного происхождения. Кашель нивелируется самостоятельно и не требует проведения медикаментозной терапии. При паракоклюшной инфекции осложнения развиваются очень редко. Паракоклюшная форма в случае тяжелого течения осложняется пневмотораксом, эмфиземой, выпадением прямой кишки, кровоизлиянием в сетчатку или конъюнктиву глаза, носовым кровотечением. Паракоклюш в 100% случаев заканчивается выздоровлением. ДиагностикаДиагностику и лечение паракоклюшной инфекции проводит педиатр или инфекционист. Диагностические мероприятия включают выслушивание жалоб больного, сбор анамнеза жизни и болезни, физикальное обследование.
Эпидемиологический анамнез позволяет выяснить наличие контакта с больным человеком. Затем переходят к лабораторной диагностике и инструментальным методам.
ЛечениеЛечение паракоклюша симптоматическое. Его проводят в амбулаторных условиях. Госпитализации подлежат дети с тяжелыми и среднетяжелыми формами заболевания, с отягощенным течением, с сопутствующими тяжелыми заболеваниями органов и систем. Больным рекомендуют:
Медикаментозная терапия заключается в использовании муколитиков — «Амброксол», «Бронхикум», отхаркивающих средств — «Бромгексин», «Туссин», бронходилататоров и спазмолитиков — «Эуфиллин», «Беродуал», антигистаминных средств — «Димедрол», «Пипольфен», витаминов, а при наличии осложнений — антибиотиков. Седативные препараты и транквилизаторы помогут устранить психическое перенапряжение, в результате чего интенсивность и продолжительность кашля уменьшатся. Детям назначают ингаляции влажным воздухом или оксигенотерапию, физиотерапию, иглорефлексотерапию. Чтобы паракоклюш прошел быстрее, необходимо исключить внешние раздражители, провоцирующие новые приступы кашля: сухой воздух в помещении, избыток эмоций, стрессы. Детям рекомендуют спокойные игры, исключающие излишнюю физическую активность и возбуждение. Средства народной медицины могут дополнить основное лечение. Наиболее эффективными являются: отвары, растирки, сок редьки с медом, «чесночное молоко», настои лекарственных трав, чай из плодов шиповника, свежие ягоды бузины, настойка из плодов фенхеля или медуницы. ПрофилактикаСпецифической профилактики паракоклюша не существует. Больных паракоклюшной инфекцией изолируют на 25 дней, устанавливают карантин на 14 дней. Все контактные лица и носители возбудителя коклюша проходят двукратное бактериологическое исследование. Для улучшения общего состояния организма проводят общепрофилактические мероприятия: правильное питание, закаливание, активный образ жизни, пешие прогулки, полноценный сон, умеренный физический труд. Видео: паракоклюш, как избавить ребенка от кашляВидео: паракоклюш и коклюш, «Доктор Комаровский»Советы и обсуждение: uhonos.ru симптомы, лечение и профилактика у детей и взрослыхВы здесь: Паракоклюш У вас в браузере отключен java script, вам надо его включить или вы не сможете получить всю информацию по статье «Паракоклюш и симптомы проявления». Категория: Инфекции, паразиты Просмотров: 5985Паракоклюш - основные симптомы:Паракоклюш – разновидность острого заболевания с инфекционным характером. Проявляется недуг практически такой же клинической картиной, как и коклюш, и характеризуется более лёгкой формой. Заболевание одолевает как детей, так и взрослых. В группу риска попадают дети возрастной категории 3–6 лет. В медицине были случаи, когда недуг поражал и детей, у которых были прививки от коклюша. Очень низкие показатели заболеваемости у младенцев возрастом до года. У этой возрастной категории самая маленькая вероятность заболеть такой патологией. ЭтиологияРаспространяется паракоклюш у взрослых и детей под воздействием аэробной грамотрицательной коккобациллы Bordetella parapertussis. Основой распространения инфекции является человек с типичными или атипичными типами коклюша. Заболевание является особенно опасным на начальной стадии, так как оно быстро распространяется. Заразиться недугом можно и от здоровых бактерионосителей. Развивается недуг в организме человека за 1–3 недели. СимптоматикаВозбудитель паракоклюша может закончить свой инкубационный период за 5 дней, а может и за 25. Это зависит от здоровья самого человека. Однако, на протяжении всего срока у больного проявляется различная симптоматика. В самом начале пациент может отмечать совсем немного выраженные катаральные явления. Далее добавляются общие признаки:
У взрослых и детей симптомы кашля могут проявляться в двух формах – коклюшеподобная и стёртая. При развитии коклюшеподобного типа у больного отмечается короткий продромальный период. Он может занимать до недели. После чего у человека появляется приступообразный кашель, сопровождающийся покраснением и отёчностью лица, репризами, иногда может провоцировать и рвоту. Если же сравнивать с проявлением коклюша, то при паракоклюше кашель формируется не так часто и бывает более короткими приступами. Что же касается стёртой формы, то кашель имеет трахеальную или трахеобронхиальную формы. При обнаружении таких проявлений, доктора могут установить диагноз паракоклюш только при проведении бактериологического исследования. ДиагностикаПаракоклюш у детей и взрослых нужно диагностировать при бактериологическом и серологическом обследовании. Для установления диагноза больному обязательно нужно провести рентгенологическое обследование органов грудной клетки, благодаря которому доктор может определить расширение тени корней, прогрессирование сосудистого рисунка и совсем редко проявляется уплотнение в перибронхиальной ткани. Также доктор с помощью фонендоскопа прослушивает дыхание в лёгких для того, что определить дыхание и наличие хрипов. Анализ на паракоклюш заключается в выделении возбудителя заболевания в мазках со слизистой оболочки глотки. В качестве более точного метода, проводят забор крови для серологического подтверждения диагноза.  Диагностика паракоклюша ЛечениеИсключительно после проведения диагностики доктор имеет право назначать пациенту какие-либо препараты. В терапии патологии используется симптоматическое лечение. Медик, устраняя такой недуг, может назначать пациенту употребление некоторых препаратов:
Лечение больного с паракоклюшем должно проводиться в стационаре под наблюдением доктора. Комната должна хорошо проветриваться и регулярно увлажняться. Если заболеванию поддался ребёнок, то помимо медикаментов, ему назначается ещё диета. В целях диетотерапии родителям нужно соблюдать такое питание:
Помимо вышеупомянутых мер терапии, пациенту назначается иглорефлексотерапия, баротерапия и физиотерапия. ОсложненияОсложнения при развитии паракоклюша проявляются довольно редко. Однако, если неправильно лечить патологию или слишком поздно её диагностировать, то у пациента развивается пневмония на основе прогрессирующего ОРВИ. ПрофилактикаЭффективный профилактический метод от паракоклюша — это соответствующая прививка. Её делают детям в возрасте 3, 6 и 18 месяцев. В 6 и 16 лет проводится повторное введение вакцины. Особых осложнений после проведения вакцинации нет. Иногда у детей немного повышается температура, но это нормальное явление на прививку. Также родители должны всегда следить за своими детьми и при первых странных проявлениях обращаться за консультацией специалиста. Поделиться статьей: Если Вы считаете, что у вас Паракоклюш и характерные для этого заболевания симптомы, то вам могут помочь врачи: инфекционист, оториноларинголог, пульмонолог. Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания. Заболевания со схожими симптомами: Ринофарингит представляет собой воспаление, которое образуется в области слизистой носа и глотки. Данное заболевание имеет сходство сразу с двумя аналогичными заболеваниями, которые сосредотачиваются в указанной области, а именно с фарингитом и ринитом. Иными словами, ринофарингит является осложнением, возникшим в результате острого ринита, при котором воспаляется слизистая глотки, что также делает актуальными жалобы на возникновение боли, возникающей при глотании. В свою очередь, глотка становится покрасневшей, а ее слизистая приобретает утолщение оболочек, покрываясь в некоторых случаях слизью либо гнойным налетом. ...Герпетическая ангина – это острое инфекционное заболевание, сопровождающееся внезапным изменением температуры тела, фарингитом, дисфагией (расстройство глотания), в некоторых случаях болью в животе, возможной тошнотой, рвотой. Герпетическая ангина, симптомы которой также характеризуются появлением высыпаний со стороны мягкого нёба или задней стенки глотки, подверженных изъязвлению, в основном диагностируется у детей, потому ее по праву можно назвать «детским» заболеванием. ...Заболевание, при котором характерно возникновение острого, хронического и рецидивирующего воспаления плевры, называется туберкулёзным плевритом. Это заболевание имеет особенность к проявлению посредством заражения организма вирусами туберкулёза. Часто плеврит возникает в случае, если человек имеет склонность к туберкулёзу лёгких. ...Многие люди сейчас даже не имеют понятия о том, что такое аскаридоз. Данный недуг является очень опасным, так как поражает одновременно и взрослых людей и маленьких детей. Аскаридоз – распространённое нематодное глистное заболевание, которое вызывается человеческой аскаридой. Личинки её могут свободно мигрировать по всему организму, поражая органы и системы. Развитие же их происходит в кишечнике. ...Грипп h2N1 или «свиной грипп» – это острое вирусное заболевание, которое в одинаковой мере поражает как взрослых, так и детей. Название «свиной грипп» носит из-за своего первого проявления у домашних животных. В частности, именно свиней. Изначально грипп h2N1 был характерен только для США, Африки, Японии. Последнее время свиной грипп в России также стал достаточно распространённым недугом. Наибольшая опасность недуга состоит в том, что вирус способен мутировать. Не исключение летальный исход. ...simptomer.ru Паракоклюш и коклюш: отличияКоклюш представляет собой распространенную инфекцию, с которой сталкиваются не только дети, но и взрослые. Однако есть еще одна патология со схожей клинической картиной – паракоклюш. Чем отличаются эти заболевания и как определить истинную причину симптомов, ответит лишь врач. Причины и механизмы
Коклюш и паракоклюш вызываются различными бактериями. Причиной инфекционного процесса становятся бордетеллы (pertussis и parapertussis соответственно). Это грамотрицательные неподвижные палочки, обладающие плохой устойчивостью во внешней среде. Они схожи по внешнему строению и антигенным свойствам. Однако коклюшная бактерия, в отличие от паракоклюшной, выделяет экзотоксин, который обуславливает более тяжелое течение инфекции. Источником заражения становится больной человек или носитель патогенных микробов (реже). Возбудитель попадает в организм воздушно-капельным путем, при этом необходим тесный и достаточно длительный контакт. Следует помнить, что коклюш вдвое заразнее паракоклюша, а значит, первый более опасен в эпидемиологическом плане. Возбудители коклюша и паракоклюша, попав в дыхательные пути, достигают бронхиол и альвеол. Там они размножаются, проявляя свою патогенность. При коклюше основным фактором становится экзотоксин, воздействующий на многие системы организма: дыхательную, сосудистую, нервную, иммунную. Он инициирует спазм респираторного тракта и возрастание сосудистого тонуса, провоцирует обменные расстройства и снижение T-клеточного иммунитета. Механизм развития паракоклюшной инфекции схож с коклюшем, за исключением влияния экзотоксина. Бактерии и продукты их жизнедеятельности раздражают рецепторы дыхательных путей. В результате наблюдается развитие кашля. Постоянная патогенная импульсация формирует в дыхательном центре очаг возбуждения, который принимает характер доминантного. Причиной инфекционного процесса становятся бактерии, основной мишенью которых становятся дыхательные пути. Но коклюшная палочка обладает свойством продуцировать экзотоксин – главный фактор ее патогенности. КлассификацияДля постановки диагноза важную роль играет классификация, принятая в клинической практике. Течение коклюша и паракоклюша имеет определенные сходства. Оно может быть:
Однако есть и существенные отличия. Коклюш, в отличие от паракоклюша, способе протекать в тяжелой форме, с осложнениями или абортивно (при атипичном варианте развития). СимптомыОбе инфекции сопровождаются схожими клиническими признаками. Для типичных форм характера цикличность. С момента заражения до появления первых признаков проходит от 3 дней до 2 недель (инкубационный период). Затем постепенно возникает сухой кашель, который со временем усиливается. При этом общее состояние ребенка удовлетворительное, температура остается нормальной. Спустя 1–2 недели кашель приобретает приступообразный (спазматический) характер. Друг за другом следует несколько дыхательных толчков, после которых наблюдается отхождение вязкой мокроты или рвота. В это время лицо ребенка краснеет и синеет, отекает, на шее и голове набухают вены, усиливается слезотечение, язык высовывается изо рта. Паракоклюш у детей чаще протекает в легкой форме, когда количество приступов за сутки не более 10, они кратковременные. Сам же период спазматического кашля продолжается до 3 недель, тогда как при коклюше его длительность вдвое больше. Тяжелые приступы кашля следуют друг за другом с частотой до 30 в сутки, они всегда оканчиваются рвотой. Страдает общее состояние: наблюдаются симптомы дыхательной недостаточности (акроцианоз, бледность), дети вялые и капризные, плохо спят и едят. От кашлевых приступов могут быть кровоизлияния в глаза и кожные геморрагии. На языке от трения о зубы обнаруживают надрыв уздечки (или эрозию). Период выздоровления протекает с уменьшением кашля, приступы которого наблюдаются все реже. Улучшается общее самочувствие, нормализуется сон и аппетит. При коклюше возможен резкий возврат кашля на фоне сопутствующей патологии, что обусловлено сохраняющейся повышенной возбудимостью. Но в случае паракоклюша период реконвалесценции протекает благоприятно. Клиническая картина обоих заболеваний имеет как схожие черты, так и отличия. Однако по одной лишь симптоматике иногда бывает сложно поставить точный диагноз. Осложнения
При паракоклюше и коклюше отличия также касаются специфических осложнений. В последнем случае ими могут быть следующие состояния:
Указанные явления обусловлены тяжелым течением болезни и воздействием экзотоксина, поэтому паракоклюш ими не сопровождается. Дополнительная диагностикаВажнейшее место в диагностике коклюша и паракоклюша занимаю дополнительные методы исследования. Особое значение приобретают лабораторные тесты:
Паракоклюш отличается от коклюша тем, что не дает гематологических сдвигов (повышения лейкоцитов и лимфоцитов). При анализе слизи из горла (методом «кашлевых пластинок») выявляют специфического возбудителя, а серологические тесты дадут возможность определить антитела к нему. Лечение
Пациенты с коклюшем часто подлежат госпитализации (при тяжелых формах, с осложнениями и сопутствующими заболеваниями, дети раннего возраста, по эпидемиологическим показаниям), тогда как паракоклюш лечится в амбулаторных условиях. Специфическая терапия заключается в приеме антибиотиков:
Повышенную возбудимость нервной системы снимают седативными, транквилизаторами и нейролептиками. Тяжелое течение требует назначения глюкокортикоидов и средств, улучшающих мозговой кровоток. Однако при паракоклюше все эти препараты не нужны – достаточно лишь симптоматической коррекции противокашлевыми и отхаркивающими медикаментами. Лечение пациентов с паракоклюшем в основном направлено на устранение и облегчение симптомов. ПрофилактикаПри выявлении коклюша все пациенты изолируются на 25 дней, а те, кто были с ними в контакте, не посещают учебные заведения (детсады) в течение 2 недель. Однако в ситуации с паракоклюшем это касается лишь детей до 1 года. К тому же контактным лицам не нужно принимать с профилактической целью антибиотик, как поступают при более опасной инфекции. Паракоклюш очень похож на коклюш, чем и обусловлено название болезни. Однако он характеризуется меньшей заразностью, более легким течением, отсутствием осложнений и изменений в анализах крови. Соответственно, и лечебно-профилактические мероприятия имеют определенные отличия. elaxsir.ru Коклюш и паракоклюш - Симптомы, лечение, определение, диагностика, профилактикаПаракоклюш (Рarapertussis) — острое инфекционное заболевание, возбудитель которого родственный коклюшной палочке, а клиническая картина самого заболевания имеет сходство с коклюшем, протекающим в легкой форме. Паракоклюш, в отличие от коклюша, не оставляет после себя иммунитет, в то время, как после коклюша остается стойкий иммунитет. Болезнь регистрируется в основном у детей 3 — 6 лет. На этот возраст приходится до 80% всех случаев заболевания. В связи с тем, что большая часть случаев заболевания протекает в легкой форме, лечение паракоклюша симптоматическое.
Рис. 1. Клиническая картина паракоклюша протекает под маской ОРЗ или трахеобронхита. Возбудитель паракоклюша Bordetella parapertussis (палочка паракоклюша) впервые был описан в 1937 году Элдерингом и Kондриком. Бактерии принадлежат к роду Bordetella.
Рис. 2. Паракоклюшные палочки по внешнему виду напоминают короткие палочки коковидной формы с закругленными концами, длина составляет 0,3 — 0,5 мкм. Культивирование возбудителей паракоклюшаБордетеллы паракоклюша растут на простом агаре. При росте на казеиново-угольном агаре изменяют его цвет в буро-коричневый. Это связано с выработкой бактериями тирозина, что является дифференциально-диагностическим признаком. При росте на кровяном агаре вызывают его потемнение. Колонии Bordetella parapertussis появляются после посева спустя 24 — 48 часов. Они круглые, мелкие, влажные, с перламутровым блеском (напоминают капельки ртути). После снятия колоний с питательной среды остается сметанообразный след. Рост бордетелл подавляется другой микрофлорой, поэтому в питательную среду в настоящее время добавляется антибиотик.
Рис. 3. Возбудители паракоклюша при росте на казеиново-угольном агаре изменяют его цвет в буро-коричневый. Это связано с выработкой бактериями тирозина, что является дифференциально-диагностическим признаком. При росте на кровяном агаре вызывают его потемнение. ТоксинообразованиеБактериальная клетка возбудителей паракоклюша содержит компоненты, способные при взаимодействии с организмом человека привести к развитию патологических процессов. К ним относятся термостабильный эндотоксин и термолабильный токсин (дермонекротический). Антигенная структураВозбудители паракоклюша содержат вещества (антигены), способные вызвать иммунный ответ в организме инфицированного человека (образование антител). Антигенная структура паракоклюшных бактерий сложная и сегодня еще недостаточно изучена. Выделяют антигены родовые и антигены видовые. Антиген 14 агглютиноген является специфичным для Bordetella parapertussis. Устойчивость бактерий во внешней средеBordetella parapertussis весьма чувствительна к факторам внешней среды. При температуре 56°С в течение 15 минут, воздействии прямого солнечного света в течение часа и ультрафиолетового излучения бактерии погибают. Bordetella parapertussis чувствительны к дезинфицирующим средствам. В сухой мокроте возбудители паракоклюша сохраняются в течение нескольких часов. ЭпидемиологияПаракоклюш регистрируется в основном у детей 3 — 6 лет. На этот возраст приходится до 80% всех случаев паракоклюша. Дети в возрасте до одного года паракоклюшем болеют редко. Заболевание в основном регистрируется в виде вспышек в детских коллективах. Паракоклюш является типичной воздушно-капельной инфекцией. Источником инфекции является больной. Максимальная заразность больных приходится на катаральный период. Восприимчивость к заболеванию невысокая и составляет 0,35. Это значит, что коклюшем заболевают 35 лиц из ста, которые ранее не болели и не прививались от заболевания и находились в тесном контакте с больными. На эпидемиологию заболевания оказывают влияние высокая чувствительность бактерий к факторам внешней среды, невысокая восприимчивость человека к заболеванию, легкое течение паракоклюша, трудности диагностики в начальном периоде и отсутствие иммунитета после перенесенного заболевания. У детей из очагов паракоклюша носительство паракоклюшной инфекции встречается редко.
Рис. 4. Паракоклюш регистрируется в основном у детей 3 — 6 лет. На этот возраст приходится до 80% всех случаев паракоклюша. Возбудители паракоклюша распространяются по дыхательным путям. Благодаря адгезии (прилипанию, прикреплению) к клеткам реснитчатого эпителия макрофагам и нейтрофилам, паракоклюшные палочки способны выживать в дыхательных путях человека. Этому способствуют фимбрии (пили, микроворсинки), которыми покрыты бактерии, а также такой компонент бактерий, как волокнистый гемагглютинин. Из-за поражения ресничек в дыхательных путях скапливается много густой слизи. Раздражая кашлевые центры, слизь становится причиной кашля. Паракоклюшный токсин определяет клиническую картину заболевания — спазм бронхов. Токсин оказывает нейротоксическое действие, поражая афферентные волокна блуждающего нерва, импульсы по которым идут в дыхательный центр центральной нервной системы. В ответ возникает кашель, вначале обычный, а потом судорожный приступообразный. Дерматонекротоксин и цитотоксин повреждают ткани. В зоне повреждения формируется кровоизлияние. Усиливающийся кровоток способствует притоку необходимых возбудителям питательных веществ и облегчению всасывания коклюшного токсина. Благодаря наличию фермента гиалуронидазы бактерии способны проникать в глубокие слои тканей респираторного отдела. Гиалуронидаза разрыхляет межклеточные соединения, лецитиназа расщепляет фосфолипидный слой мембраны клеток, плазмокоагулаза способствует свертыванию плазмы.
Рис. 5. Вид возбудителей паракоклюша (компьютерная визуализация). Инкубационный период паракоклюша составляет от 4 до 15 дней. Болезнь начинается со слабо выраженных катаральных явлений верхних дыхательных путей. Отмечаются явления ринита, гиперемия зева, редко — конъюнктивит. Общее состояние ребенка остается удовлетворительным. Температура тела чаще нормальная. Иногда повышается на 1 — 3 дня до 37,5 — 38,0 о С. В 65% случаев паракоклюш протекает по типу трахеобронхита и ОРЗ. Кашель — основной симптом паракоклюша. В зависимости от его характера выделяется три клинические формы паракоклюша: бессимптомную, стертую и коклюшеподобную. Стертое течениеСтертое течение заболевания встречается в 60 — 70% случаев и характеризуется трахеобронхиальным кашлем. Диагноз паракоклюша устанавливается только с помощью бактериологического подтверждения. Коклюшеподобное течениеКоклюшеподобное течение паракоклюша отмечается в 12 — 15% случаев. Заболевание характеризуется появлением кашля, который иногда приобретает приступообразный характер. Вначале появляются короткие кашлевые толчки, которые следуют друг за другом на протяжении одного выдоха. Далее ребенок делает глубокий вдох. Возникший внезапный выдох сопровождается свистящим звуком (реприз). Во время приступа ребенок принимает вынужденное положение, у него краснеет лицо, резко расширяются сосуды в глазах («наливаются» кровью), язык при кашле выталкивается далеко вперед, кончик его загибается кверху, набухают вены на шее, лице и голове. Кашель нередко заканчивается рвотой. Такие приступы кашля у ребенка с паракоклюшем встречаются редко. А сам приступ непродолжительный. Длительность судорожного кашлевого периода составляет 2 — 3 дня. БактерионосительствоБактерионосительство отмечается у детей из очагов паракоклюша в 10 — 15% случаев. При бактерионосительстве клинические признаки заболевания отсутствуют. Осложнения при паракоклюше встречаются крайне редко. Случаи смерти не регистрируются. Иммунитет после перенесенного заболевания не развивается.
Рис. 6. Кашель — основной симптом паракоклюша. Бактериологический и серологический методы являются основными при диагностике паракоклюша. Бактериологическая диагностикаВыделение возбудителей коклюша из носоглоточной слизи — классический метод лабораторного подтверждения заболевания. Бактериологической диагностике подлежат:
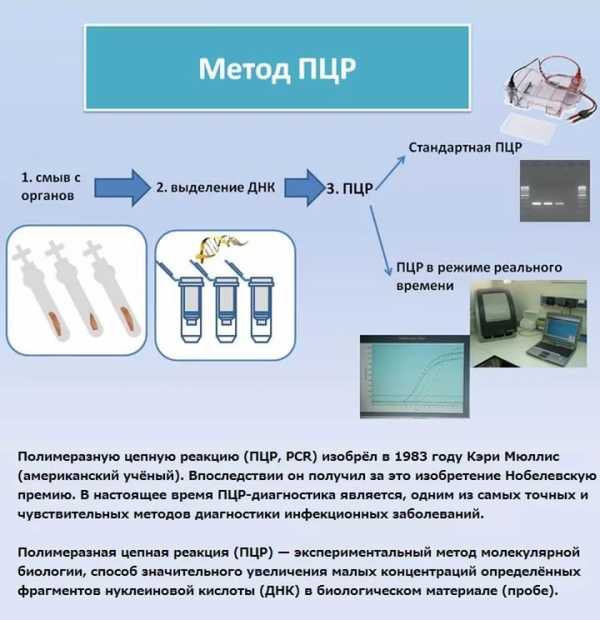
Анализ на паракоклюшМатериалом для бактериологического исследования служит мазок из носовых ходов (обеих) и задней стенки носоглотки (не из гортани!). Для взятия мазка применяется тампон из дакрона или используется метод «кашлевых пластинок». Обследование производится 2-х кратно ежедневно или 2-х кратно через день в первые 3 недели заболевания. На питательных средах формирование колоний происходит на 3 — 5 день после посева. Окончательный результат получается на 5 — 7 сутки роста возбудителя. Для культивирования используется кровяная среда Борде-Жангу или казеиново-угольный агар.
Рис. 7. Материалом для бактериологического исследования служит мазок из носовых ходов (обеих) и задней стенки носоглотки (не из гортани!). Диагностика паракоклюша с помощью ПЦР (полимеразной цепной реакции) — самая перспективная методика в современных условиях. Тест обладает высокой чувствительностью. Он позволяет выявлять ДНК бактерий, в случаях, даже если в исследуемом материале содержание возбудителей не более нескольких десятков. Обследование проводится на 1-2 ой неделях заболевания. Серологическая диагностика позволяет выявлять в сыворотке больного человека специфические антитела и их титры. Возбудители паракоклюша содержат вещества (антигены), способные вызвать иммунный ответ в организме инфицированного человека (образование антител). Серологическая диагностика позволяет выявлять в сыворотке больного человека специфические антитела и их титры. Результаты серологического исследования оцениваются с учетом с учетом клинической картины заболевания. Иммуноферментный анализ (ИФА)Иммуноферментный анализ — чувствительный, специфичный и относительно недорогой тест.С его помощью возможно измерить сывороточные иммуноглобулины классов G, M и A. Сывороточные иммуноглобулины А и M повышаются в ранние сроки заболевания, сывороточные иммуноглобулины G — в более поздние сроки. Данный вид исследования проводится на 2 — 3 неделе заболевания. Реакции агглютинацииДиагностика паракоклюша на поздних сроках заболевания осуществляется с помощью реакций агглютинации: РПГА, РНГА и РА. В основе этих реакций лежит способность корпускулярных антигенов склеиваться с помощью антител. При помощи реакций агглютинации определяются в крови агглютинирующие антитела к возбудителям паракоклюша. Дифференциальная диагностика паракоклюшаБолее половины всех случаев паракоклюша протекает под маской трахеобронхитов или острых респираторных заболеваний. Провести дифференциальную диагностику между этими заболеваниями и паракоклюшем крайне тяжело. Решающее значение здесь приобретает бактериологическое исследование. При паракоклюше гемограмма часто остается нормальной. В некоторых случаях регистрируется умеренный лейкоцитоз и лимфоцитоз.
Рис. 8. На фото слева лейкоциты, справа — лимфоциты. При паракоклюше в некоторых случаях регистрируется умеренный лейкоцитоз и лимфоцитоз. В связи с тем, что большая часть случаев заболевания протекает в легкой форме, лечение паракоклюша симптоматическое. Госпитализации подлежат дети с осложненным течением заболевания. Правильно организованный режим лечения ребенка позволяет облегчить проявления заболевания. При паракоклюше он щадящий, ограничивающий отрицательные психоэмоциональные и физические нагрузки. Прогулки на свежем воздухе являются обязательной лечебной процедурой. Антибиотики при паракоклюше назначаются только при присоединении вторичной микрофлоры и угрозе развития пневмоний. При легкой форме заболевания назначаются успокаивающие препараты (настойка валерианы, пустырника, пиона). Из спазмолитических средств — микстура с экстрактом белладонны, кальция глюконат. Витамины группы С, А и Р. При аллергии показано назначение десенсибилизирующих средств.
Рис. 9. При легкой форме лечение паракоклюша симптоматическое. Противокашлевые препараты при коклюше и паракоклюше малоэффективны. Однако их иногда используют при мучительном кашле.
Бронхомуколитики желательно вводить при помощи небулайзера. Аппаратное введение препаратов этой группы гарантирует их глубокое проникновение в бронхолегочную систему. При тяжелом приступообразном кашле назначается противоаллергический препарат Пипольфен и транквилизатор Седуксен. Эуфиллин обладает спазмолитическим и бронходилатирующим эффектами. Микстура эуфиллина в сочетании с йодом оказывает выраженный муколитический эффект. При наличии аллергии на компоненты микстуры можно использовать Амброксол, Лазолван, Амбробене. Рис. 10. При лечении паракоклюша у детей бронхомуколитики желательно вводить при помощи небулайзера. Изоляция больного — наиболее эффективное противоэпидемическое мероприятие. Больные, коклюш у которых протекает в легкой форме, изолируются в домашних условиях. Больные паракоклюшем дети изолируются до полного клинического выздоровления, но не менее, чем на две недели от начала заболевания. Контактные лица подлежат разобщению сроком на 15 дней. Дети, которые посещают дошкольные учреждения и сотрудники, работающие в них, а также контактные лица из квартирных очагов подлежат 2-х кратному бактериологическому обследованию. Бактериологическое обследование учеников в школе проводится только у кашляющих детей. Иммунизация против паракоклюша не проводится. Материалы: http://microbak.ru/infekcionnye-zabolevaniya/koklyush/vse-o-parakoklyushe.html life4well.ru симптоматика и основные отличия и способы леченияИнфекционная патология, возбудитель которой родственен коклюшной палочке, именуется специалистами паракоклюшем. Клинические проявления также имеют явное сходство. Разграничить патологии помогают лабораторные анализы, к примеру, выполненные в Инвитро. Содержание статьи: Пожизненного иммунитета после паракоклюша не наблюдается. Как правило, болезнь регистрируется среди детской категории пациентов – до 3–6 лет. Благодаря тому, что течение в 80% легкое, требуется только симптоматическое лечение.
Этиология и патогенез при паракоклюшеНепосредственным возбудителем паракоклюша признается Bordetella parapertussis. Представляет собой грамотрицательную палочку, имеющую кокковидную форму со слегка закругленными окончаниями. В лабораторных мазках она располагается, как правило, парами либо цепочками, реже – в одиночку. Возбудитель паракоклюша – специфический облигатный паразит, весьма малостойкий к негативным факторам окружающего пространства. Поэтому быстро погибает под воздействием дезинфектантов либо при даже при умеренном нагревании. При этом микроб способен проявлять устойчивость ко многим подгруппам антибактериальных средств. Заражение происходит от непосредственного источника инфекции – уже больного человека. Хотя угрозу представляет реконвалисцент и даже носитель бактерий. Основной путь передачи – капельно-воздушный. Входными воротами инфекции являются ткани носоглотки. Инфекционные агенты после оседания на слизистой, начинают активно размножаются с выделением специфических токсинов. Именно инфекционные токсины оказывают крайне негативное воздействие на структуры дыхания, ЦНС, а также сосуды. Коклюш и паракоклюш имеют явное сходство в том, что основное клиническое проявление – спастический изнурительный кашель. На его фоне в мозге формируется очаг возбуждения. Эпизоды кашлевой деятельности усиливаются, становятся чаще, дыхательный ритм расстраивается, наблюдаются гемодинамические проявления, сосудистая проницаемость многократно повышается. Все это приводит к тяжелым осложнениям и последствиям, к примеру, геморрагическим симптомам, бронхоспазмам, гипертонусу сосудов, судорогам. Наблюдаются и неспецифические последствия – поражение вторичными инфекциями, наёпример, отитами, пневмониями, гнойными бронхитами. ЭпидемиологияЗаболевание в основном регистрируется в педиатрической практике – у детей до 3–6 лет. Паракоклюш у детей до 1 года выявляется редко.
Восприимчивость при этом, остается невысокой и достигает 0.35 – инфекции подвержены лишь 35 человек из ста контактных, кто ранее не болел, а также не прививался. На эпидемиологические показатели могут влиять: восприимчивость бактерии к разнообразным элементам окружающего пространства, существенные трудности диагностики на начальном этапе заболевания, а также отсутствие специфического иммунитета после ранее перенесенной инфекции. Носительство, однако, встречается среди детской категории пациентов крайне редко. Этапы развитияВозбудитель проникает в человеческий организм и оседает на тканях дыхательных структур. Благодаря превосходной адгезии – способности прилипать к элементам эпителия, инфекционные агенты способны превосходно выживать в бронхиальных путях. Из-за воспалительного поражения реснитчатого эпителия, в дыхательных структурах происходит быстрое накопление густого секрета. Коклюш и паракоклюш в этом отношении имеют значительное сходство. Раздражение кашлевого центра значительное – больного изматывают приступы кашля.
Благодаря наличию специфического фермента – гиалуронидазы, паракоклюшные бактерии могут проникать в нижерасположенные слои респираторных структур, с усугублением клинической картины инфекции. Основные симптомы коклюша у детейВ классическом течении паракоклюша специалистами выделяются 4 периода, однако, границы их могут быть сглажены либо вовсе отсутствовать. Патология может протекать под маской трахеита, бронхита, плеврита или пневмонии. Распознать заболевание помогает вовремя выполненный лабораторный анализ крови на коклюш, а также на паракоклюш и иные инфекции, к примеру, в Инвитро. Осложнения формируются крайне редко. Как правило, инфекция протекает легко. При тяжелом течении патологии возможны – пневмоторакс, эмфизема, а также кровоизлияния в структуры глаз, кровотечения из носа. Симптомы паракоклюша у детей по периодам:
Выздоровление при паракоклюше составляет 100%. Лабораторная диагностикаОсновными помощниками специалистов в выставление адекватного диагноза являются бактериологический и серологический лабораторные методы. Выделение возбудителя из носоглоточной слизи – классический вариант лабораторного подтверждения патологии. Поэтому бактериологическому обследованию подлежат:
Биоматериал, взятый лаборантом в Инвитро из носовых проходив и задней поверхности носоглотки, размещается на специальных питательных средах. Результат известен на 5–8 сутки. Самым перспективным методом диагностики признается, безусловно, ПЦР. Тест обладает максимальной чувствительностью – позволяет выявить возбудителя даже при их минимальном количестве в организме.
Специфические антитела к паракоклюшу можно выявить в кровяном русле человека с помощью современных серологических анализов. Однако, результаты исследования оцениваются специалистом с учетом клинической картины патологии. Относительно недорогой, но при этом чувствительный и специфический тест на паракоклюш – иммуноферментный анализ. Также проводится в Инвитро. С его помощью удается определить параметры иммуноглобулинов, повышающихся уже на самых ранних этапах инфекции. На более поздних сроках патологии специалистам помогает провести адекватную дифференциальную диагностику реакция гемагглютинации – РПГА, РНГА, а также РА. В их основе будет лежать уникальная способность антигенов склеиваться с помощью специфических антител. Какой предпочесть вариант – пассивный или прямой гемагглютинации, специалист определяет в каждом случае индивидуально. Правила леченияКак правило, лечебные рекомендации при выставлении диагноза паракоклюша сводятся к симптоматическим мероприятиям. Госпитализации ребенок будет подлежать в том случае, если на фоне классических проявлений инфекции сформировались какие-либо осложнения, например, пневмония. Основные лечебные мероприятия:
Антибактериальная терапия показана только при присоединении осложнений вторичной природы, таких как, гнойные бронхиты, пневмония. Своевременно проведенные вышеуказанные лечебные мероприятия помогают быстро купировать негативную симптоматику паракоклюша с выздоровлением в 100% случаев. myterapevt.com КОКЛЮШ И ПАРАКОКЛЮШ - медицинская энциклопедия | + СПРАВОЧНИК ПО БОЛЕЗНЯМ+ ДЕРМАТОЛОГИЯ+ ГАСТРОЭНТЕРОЛОГИЯ + ИНФЕКЦИОННЫЕ БОЛЕЗНИ БАКТЕРИОЗЫ классификация инфекционных болезней брюшной тиф (typhus abdominalis), паратифы а И в (paratyphi a ET в) сальмонеллез (salmonellosis) дизентерия (dysenteria) эшерихиоз (escherichiosis) псевдотуберкулез (pseudotuberculosis) иерсиниоз (yersiniosis) холера (cholera) кампилобактериоз (campylobacteriosis) листериоз (listeriosis) эризипелоид (erisipeloid) чинга некробациллез (necrobacillosis) пастереллез (pasterellosis) бруцеллез (brucellosis) чума (pestis) туляремия (tularemie) сап (malleus) мелиоидоз (melioidosis) сибирская язва (anthrax, pustula maligna) стрептококковые болезни стафилококковые болезни пневмококковая инфекция сепсис (sepsis) менингококковая инфекция коклюш и паракоклюш (pertussis, parapertussis) гемофильная инфекция легионеллез (legionellosis) тиф возвратный вшивый (typhus recurrens) клещевой возвратный тиф клещевой лайм-боррелиоз лептоспироз (leptospirosis) содоку (sodocu) лепра (lepra) бартонеллезы (эритроцитарные «риккетсиозы») ботулизм (botulismus) пищевое отравление токсином клостридий столбняк (tetanus)ВИРУСНЫЕ БОЛЕЗНИ острые респираторные заболевания грипп (influenza, grippus) аденовирусные заболевания (adenovirosis) парагрипп (paraorippus) респираторно-синцитиальная инфекция коронавирусная инфекция (coronavirosis) риновирусные заболевания (rinovirosis) острые респираторные заболевания (недифференцированные) энтеровирусные болезни (enterovirosis) полиомиелит (poliomyelitis) вирусные гепатиты (hepatitis virosa) вич-инфекция (инфекция вирусом иммунодефицита человека) герпетическая инфекция (herpes simplex) инфекционный мононуклеоз (mononucleosis infectiosa) ветряная оспа (varicella) опоясывающий лишай (herpes zoster) цитомегаловирусная инфекция (cytomegaua) корь (morbilu) краснуха (rubeola) паротит эпидемический (parotitis epidemica) ротавирусное заболевание (rotavirosis) вирусные диареи ящур (aphtae epizooticae) натуральная оспа оспа обезьян (variola vimus) колорадская клещевая лихорадка (febris acarino) эритема инфекционная болезнь окельбо лихорадка паппатачи геморрагические лихорадки лимфоцитарный хориоменингит клещевой энцефалит японский энцефалит венесуэльский энцефаломиелит восточный энцефаломиелит лошадей западный энцефаломиелит лошадей энцефалит сент-луи лихорадка западного нила калифорнийский энцефалит (encephalitis caliphorniae) лихорадка рифт-валли бешенство (rabies, lyssa, hydrophobia) риккетсиозы эпидемический сыпной тиф (typhus exanthematicus) болезнь брилля-цинссера (morbus brilu-zinsseri) эндемический (крысиный) сыпной тиф (rickettsiosis murina) лихорадка цуцугамуши пятнистая лихорадка скалистых гор (ixodorickettsiosis americana) марсельская лихорадка (marseilles febris, ixodorickettsiosis) австралийский клещевой риккетсиоз (ixodorickettsiosis austrauensis) клещевой сыпной тиф везикулезный риккетсиоз (gamasorickettsiosis vesiculosa) лихорадка ку (q-febris, rickettsiosis q) волынская лихорадка эрлихиоз (ehruchiosis) клещевой пароксизмальный риккетсиоз хламидиозы орнитоз (ornithosis) заболевания, обусловленные chlamydia trachomatis заболевания, обусловленные chlamydia pneumoniae (pneumochlamidiosis) микоплазмозы (mycoplasmosis) токсоплазмоз (toxoplasmosis) криптоспороидоз (cryptosporoidosis) балантидиаз (balantidiasis) лямблиоз (lambeiosis) пневмоцистоз (pneumocystosis) акантамебные болезни (acanthamoebiasis) изоспориаз (isosporiasis) бабезиоз (babesiosis) трипаносомозыМИКОЗЫ актиномикоз (actinomycosis) аспергиллез (aspergillosis) бластомикозы гистоплазмоз (histoplasmosis) кандидозы (candidosis) кокцидиоидомикоз нокардиоз (nocardiosis) мукромикоз (mucromycosis)ГЕЛЬМИНТОЗЫ нематодозы трематодозы цестодозыЧасть 2 принципы антибактериальной терапии инфекционных больных принципы противовирусной терапии инфекционных больных принципы и методы иммунотерапии глюкокортикостероиды в комплексной терапии инфекционных больных антигипоксическая терапия эфферентная терапия инфекционных заболеваний синдромы критических состояний и методы интенсивной терапии принципы и методы реабилитации принципы и методы диспансерного наблюдения за реконвалесцентами после инфекционных болезней организация работы кабинетов инфекционных заболеваний организация медицинской помощи при массовом поступлении инфекционных больных+ РЕВМАТОЛОГИЯ+ ЭНДОКРИНОЛОГИЯ+ СЛОВАРИ | Коклюш (wooping-cough — англ.; Keuchhusten — нем; Coqueluche — франц.) и паракоклюш — острые инфекционные болезни, клинически неотличимые друг от друга. Характеризуется острым катаром дыхательных путей и приступами спазматического кашля. Этиология. Возбудитель коклюша (Bordetella pertussis) представляет собой короткую палочку с закругленными концами (0,2—1,2 мкм), грамотрицательную, неподвижную, хорошо окрашивающуюся анилиновыми красками. В антигенном отношении неоднородна. Антиген, который обусловливает образование агглютининов (агглютиноген), состоит из нескольких компонентов. Они названы факторами и обозначаются цифрами от 1 до 14. Фактор 7 является родовым, фактор 1 содержит В. pertussis, 14 — 5. parapertussis, остальные встречаются в разных комбинациях; для возбудителя коклюша это факторы 2, 3, 4, 5, 6, для паракоклюша — 8, 9, 10. Реакция агглютинации с адсорбированными факторными сыворотками позволяет дифференцировать виды бордетелл и определять их антигенные варианты. Возбудители коклюша и паракоклюша очень неустойчивы во внешней среде, поэтому посев нужно делать сразу же после взятия материала. Бактерии быстро погибают при высушивании, ультрафиолетовом облучении, под влиянием дезинфицирующих средств. Чувствительны к эритромицину, левомицетину, антибиотикам тетрациклиновой группы, стрептомицину. Эпидемиология. Коклюш широко распространен в мире. Ежегодно заболевает около 60 млн человек, из которых около 600 000 умирает. Коклюш встречается и в странах, где в течение многих лет широко проводятся противококлюшные прививки. Так, в США с 1980 по 1989 гг. зарегистрировано 27 826 случаев коклюша, причем 12% из них были лица 15 лет и старше [P. Lange,1993]. Вероятно, среди взрослых коклюш встречается чаще, но не выявляется, так как протекает без характерных судорожных приступов. При обследовании лиц с упорным продолжительным кашлем у 20—26% серологически выявляется коклюшная инфекция. Резервуаром и источником инфекции является только человек (больные типичными и атипичными формами коклюша, а также здоровые бактерионосители). Особенно опасны больные в начальной стадии болезни (катаральный период). Передача инфекции осуществляется воздушно-капельным путем. При контакте с больными у восприимчивых людей заболевание развивается с частотой до 90%. Чаще заболевают дети дошкольного возраста. Более 50% случаев коклюша у детей раннего возраста связывают с недостаточностью материнского иммунитета и возможно отсутствием трансплацентарной передачи протективных специфических антител. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период. Сезонность не очень выражена, отмечается некоторое повышение заболеваемости осенью и зимой. Патогенез. Воротами инфекции является слизистая оболочка респираторного тракта. Коклюшные микробы прикрепляются к клеткам мерцательного эпителия, где они размножаются на поверхности слизистой оболочки, не проникая в кровоток. На месте внедрения возбудителя развивается воспалительный процесс, угнетается деятельность ресничного аппарата клеток эпителия и увеличивается секреция слизи. В дальнейшем происходит изъязвление эпителия дыхательных путей и очаговый некроз. Патологический процесс наиболее выражен в бронхах и бронхиолах, менее выраженные изменения развиваются в трахее, гортани и носоглотке. Слизисто-гнойные пробочки закупоривают просвет мелких бронхов, развивается очаговый ателектаз, эмфизема. Наблюдается перибронхиальная инфильтрация. В генезе судорожных приступов имеет значение сенсибилизация организма к токсинам коклюшной палочки. Постоянное раздражение рецепторов дыхательных путей обусловливает кашель и приводит к формированию в дыхательном центре очага возбуждения типа доминанты. Вследствие этого типичные приступы спазматического кашля могут быть вызваны и неспецифическими раздражителями. Из доминантного очага возбуждение может иррадиировать и на другие отделы нервной системы, например на сосудодвигательный (повышение АД, спазм сосудов). Иррадиацией возбуждения объясняется также появление судорожных сокращений мышц лица и туловища, рвоты и других симптомов коклюша. Перенесенный коклюш (как и противококлюшные прививки) не обеспечивает напряженного пожизненного иммунитета, поэтому возможны повторные заболевания коклюшем (около 5% случаев коклюша приходится на взрослых людей). Симптомы и течение. Инкубационный период продолжается от 2 до 14 дней (чаще 5—7 дней). Катаральный период характеризуется общим недомоганием, небольшим кашлем, насморком, субфебрильной температурой. Постепенно кашель усиливается, дети становятся раздражительными, капризными. В конце 2-й недели болезни начинается период спазматического кашля. Приступы судорожного кашля проявляются серией кашлевых толчков, затем следует глубокий свистящий вдох (реприз), сменяющийся рядом коротких судорожных толчков. Число таких циклов во время приступа колеблется от 2 до 15. Приступ заканчивается выделением вязкой стекловидной мокроты, иногда в конце приступа отмечается рвота. Во время приступа ребенок возбужден, лицо цианотично, вены шеи расширены, язык высовывается изо рта, уздечка языка часто травмируется, может наступить остановка дыхания с последующей асфиксией. У детей раннего возраста репризы не выражены. В зависимости от тяжести заболевания число приступов может варьировать от 5 до 50 в сутки. Период судорожного кашля длится 3—4 нед, затем приступы становятся реже и наконец исчезают, хотя «обычный» кашель продолжается еще в течение 2—3 нед (период разрешения). У взрослых заболевание протекает без приступов судорожного кашля, проявляется длительным бронхитом с упорным кашлем. Температура тела остается нормальной. Общее самочувствие удовлетворительное. Стертые формы коклюша могут наблюдаться у детей, которым проведены прививки. Осложнения. Наиболее частым осложнением является пневмония, обусловленная коклюшной палочкой или вторичной бактериальной инфекцией. У детей до 3 лет около 90% летальных исходов обусловлено пневмонией. Может наступить обострение туберкулеза. Из других осложнений наблюдается острый ларингит со стенозом гортани (ложный круп), бронхиолиты, ателектазы, энцефалопатия, остановка дыхания, пупочная, паховая грыжа, разрыв диафрагмы, выпадение прямой кишки. У взрослых осложнения бывают редко. Диагноз и дифференциальный диагноз. Достоверный диагноз в катаральном периоде может быть поставлен после получения результатов бактериологических исследований. Основанием для исследования в этих случаях обычно служат эпидемиологические данные (контакт с больными коклюшем, отсутствие данных о прививках и др.). В периоде спазматического кашля диагноз коклюша поставить значительно легче, так как появляются типичные приступы. Однако нужно учитывать, что иногда приступы кашля, сходные с коклюшными, могут быть обусловлены другими причинами (аденовирусная инфекция, вирусные пневмонии, сдавление дыхательных путей при злокачественных новообразованиях, инфекционном мононуклеозе и др.), с другой стороны, коклюш может протекать атипично без характерных приступов (у привитых детей, у взрослых). Основным методом лабораторного подтверждения диагноза является выделение возбудителя коклюша. Частота выделения зависит от сроков взятия материала; на 1-й неделе заболевания положительные результаты удается получить у 95% больных, на 4-й — лишь у 50%, а начиная с 5-й недели, микроб выделить уже не удается. Материал из носоглотки берут сухим тампоном с немедленным посевом на чашки с селективной питательной средой. Используют также метод «кашлевых пластинок», при котором чашка Петри с питательной средой устанавливается перед ртом кашляющего ребенка (на расстоянии около 10 см), удерживается в таком положении несколько секунд, чтобы уловить 5—6 кашлевых толчков. Чашку с посевом быстро закрывают крышкой и помещают в термостат. При транспортировке оберегают от охлаждения (заворачивают в бумагу, вату, в контейнер помещают грелку, заполненную горячей водой). Однако по частоте выделения возбудителей коклюша метод «кашлевых пластинок» значительно уступает взятию материала тампоном. Серологические методы можно использовать для ретроспективной диагностики, а также у больных с отрицательными результатами бактериологических исследований. Из старых методов можно использовать РСК, РПГА, реакцию агглютинации. Диагностическим считается нарастание титров антител в 4 раза и более, а также высокие титры антител (1:80 и выше). В последнее время успешно используют иммуноферментный метод для обнаружения антител в сыворотке (иммуноглобулины класса М) и в носоглоточной слизи (иммуноглобулины класса А). Эти антитела появляются со 2-3-й недели болезни и сохраняются в течение 3 мес. Дифференцируют в катаральном периоде болезни от ОРЗ, в период спазматического кашля от других заболеваний, сопровождающихся упорным кашлем при нормальной температуре тела и отсутствии признаков обшей интоксикации. Лечение. Больных в возрасте до 1 года, а также больных с осложнениями, тяжелыми формами коклюша госпитализируют. Остальные больные могут лечиться дома. Антибиотики могут быть эффективными в катаральном периоде. Они могут подавить возбудителя и купировать дальнейшее развитие болезни. Назначение антибиотиков в период спазматического кашля не влияет на клиническую симптоматику. При легких и стертых формах антибиотики не назначают. Их назначают при тяжелых и осложненных формах коклюша, когда отмечается наслоение вторичной инфекции. Возбудитель коклюша чувствителен ко многим антибиотикам, однако предпочтительнее назначать эритромицин или азитромицин. Эффективны также левомицетин и тетрациклин, однако левомицетин более токсичен, а тетрациклин противопоказан детям до 8 лет. При наслоении вторичной инфекции можно назначать пенициллин и стрептомицин. Специфические противококлюшные иммуноглобулины не оказывали влияния ни на длительность бактериовыделения, ни на длительность и выраженность клинической симптоматики и в настоящее время не рекомендуются. Для лечения больных коклюшем важен общий режим, чистый воздух, спокойная обстановка, устранение всех факторов, способствующих возникновению приступов, назначение витаминов, оксигенотерапия. Периодически рекомендуется отсасывание слизи из дыхательных путей, особенно важно это во время апноэ, при необходимости проводят искусственную вентиляцию легких. Рекомендуют препараты антигистаминного действия (димедрол, пипольфен), ингаляции аэрозолей с протеолитическими ферментами (химопсин, химотрипсин), которые облегчают отхождение вязкой мокроты. При тяжелых формах коклюша некоторые авторы отмечали эффективность кортикостероидных препаратов. Профилактика и мероприятия в очаге. Специфическая профилактика проводится всем детям от 3 мес до 3 лет, не болевшим коклюшем. Курс вакцинаций состоит из 3 внутримышечных инъекций 0,5 мл вакцины (АКДС) с интервалом 1,5 мес. Ревакцинацию делают через 1,5—2 года после законченной 3-кратной вакцинации. Детей старше 3 лет вакцинируют только против дифтерии и столбняка. Вакцинация или полностью предупреждает возникновение заболевания (у 70—80%) или же заболевание протекает в легкой форме. При вакцинации (коклюш — дифтерия — столбняк) отмечались различные побочные реакции, связанные преимущественно с коклюшным компонентом, в частности, асептический менингит, многоформная экссудативная эритема, синдром Гийена—Барре, периферические мононевриты, тромбоцитопения, гемолитическая анемия, энцефалопатия (10 на 1 млн привитых), анафилактические реакции (2 на 100 000 привитых). Однако положительный эффект вакцинации намного превышает риск развития серьезных неврологических осложнений. Так, в США до появления вакцины от коклюша погибало столько же детей, сколько от всех других инфекционных болезней вместе взятых [R. Feigin, F. Murphy, 1989, 1993]. В настоящее время для иммунизации взрослых апробируется цельноклеточная противококлюшная вакцина, она менее реактогенна, чем бесклеточная. Из дошкольных учреждений изолируют всех больных коклюшем и детей в возрасте до 1 года, больных паракоклюшем. Эти больные при отсутствии клинических противопоказаний допускаются в детские учреждения на 25-й день болезни. Здоровых бактерионосителей при коклюше изолируют до получения двух отрицательных результатов бактериологических исследований, но не ранее 14 дней со дня выделения возбудителя. Детей в возрасте до 7 лет, контактировавших с больным коклюшем, разобщают на 14 дней со дня изоляции больного; на такой же срок устанавливают карантин для детей в дошкольном учреждении. Если здоровым бактерионосителям, контактировавшим с больным коклюшем, а также больным в начальный период болезни назначить эритромицин (в возрастных дозах в течение 5—7 дней), то это быстро прекращает бактериовы-деление и купирует развитие болезни у контактировавших лиц. Паракоклюш — острая инфекционная болезнь, сходная по клинической картине с коклюшем, но протекающая более легко. Возбудитель паракоклюша по биохимическим, антигенным и культуральным свойствам легко дифференцировать от возбудителя коклюша. На паракоклюш приходится 12—76% всех выделенных культур. После паракоклюша возможно заболевание коклюшем; паракоклюшем могут заболеть привитые против коклюша и перенесшие коклюш. Заразный период обычно не превышает 2 нед. Осложнения при паракоклюше наблюдаются редко. Случаев смерти не бывает. | ||||||
вверх |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Для диагностики этого инфекционного заболевания применяют специфические агглютинирующие сыворотки.
Для диагностики этого инфекционного заболевания применяют специфические агглютинирующие сыворотки. Токсины, которые продуцируются патогенной палочкой коклюша, сильно снижают иммунитет, благодаря этому часто присоединяется бактериальная инфекция. Помимо этого, больной ребёнок может надолго стать носителем патогенной палочки и заражать окружающих людей.
Токсины, которые продуцируются патогенной палочкой коклюша, сильно снижают иммунитет, благодаря этому часто присоединяется бактериальная инфекция. Помимо этого, больной ребёнок может надолго стать носителем патогенной палочки и заражать окружающих людей. В анализе крови больного иногда можно проследить лейкоцитоз и лимфоцитоз. Отличие коклюша у детей и паракоклюша в том, что второе заболевание редко даёт осложнения. В исключительных случаях может быть воспаление лёгких и то оно развивается, если к паракоклюшу добавилась бактериальная инфекция. Смертельных исходов при паракоклюше не регистрируется совсем.
В анализе крови больного иногда можно проследить лейкоцитоз и лимфоцитоз. Отличие коклюша у детей и паракоклюша в том, что второе заболевание редко даёт осложнения. В исключительных случаях может быть воспаление лёгких и то оно развивается, если к паракоклюшу добавилась бактериальная инфекция. Смертельных исходов при паракоклюше не регистрируется совсем. При паракоклюше как у детей, так и взрослых прогноз хороший. Само инфекционное заболевание осложнений не даёт, но если присоединяется респираторная инфекция, то может начаться острый отит, бронхит или воспаление лёгких. Во время болезни больного должен регулярно осматривать врач, за счёт этого можно выявить осложнения на ранней стадии, что облегчит их лечение.
При паракоклюше как у детей, так и взрослых прогноз хороший. Само инфекционное заболевание осложнений не даёт, но если присоединяется респираторная инфекция, то может начаться острый отит, бронхит или воспаление лёгких. Во время болезни больного должен регулярно осматривать врач, за счёт этого можно выявить осложнения на ранней стадии, что облегчит их лечение.
 Микробы имеют нежную капсулу, жгутики и являются строгими аэробами. Бордетеллы неподвижны и растут при температуре +35-37 °С на синтетических и полусинтетических средах: простом агаре, казеиново-угольном агаре, кровяном агаре. Колонии микробов круглые, мелкие, влажные, с перламутровым блеском, оставляющие на среде сметанообразный след.
Микробы имеют нежную капсулу, жгутики и являются строгими аэробами. Бордетеллы неподвижны и растут при температуре +35-37 °С на синтетических и полусинтетических средах: простом агаре, казеиново-угольном агаре, кровяном агаре. Колонии микробов круглые, мелкие, влажные, с перламутровым блеском, оставляющие на среде сметанообразный след.














 Это типичная острая инфекция с капельно-воздушным механизмом передачи. Поэтому наблюдается в форме эпизодических вспышек в детских организованных коллективах. Максимальная заразность наблюдается в момент катаральных клинических проявлений – чихание, слезотечение, насморк.
Это типичная острая инфекция с капельно-воздушным механизмом передачи. Поэтому наблюдается в форме эпизодических вспышек в детских организованных коллективах. Максимальная заразность наблюдается в момент катаральных клинических проявлений – чихание, слезотечение, насморк. Токсин паракоклюша будет определять еще один характерный симптом инфекции – спазм бронхов. Он способен оказывать нейротоксическое воздействие, с поражением афферентной части волокон блуждающего нерва. Это еще более провоцирует кашлевую деятельность.
Токсин паракоклюша будет определять еще один характерный симптом инфекции – спазм бронхов. Он способен оказывать нейротоксическое воздействие, с поражением афферентной части волокон блуждающего нерва. Это еще более провоцирует кашлевую деятельность.