|
|
||||||||||
|
Убивают антибиотики глистов или это миф. Антибиотики убиваютКаким образом антибиотики уничтожают микробы. Путешествие в страну микробовКаким образом антибиотики уничтожают микробы Век антибиотиков поставил перед микробиологами целый ряд вопросов. Рассмотрим один из них. Каким образом антибиотик убивает чувствительные к нему микробы? Уже Эрлих показал, что существует тесная связь между химической структурой «волшебной пули» и ее действием. В химическом отношении антибиотики — вещества очень разнообразные, хотя некоторые из них и являются производными какого-нибудь одного химического соединения, например тетрациклина. Можно ли утверждать, что вещества, сходные по своей химической структуре, сходны и по характеру своего действия на клетки и, напротив, различиям в строении сопутствуют и различия в антибиотических свойствах? Данные, полученные к настоящему времени, позволяют нам дать ответ на этот вопрос. Теперь уже доподлинно известно, что пенициллин действует на клеточную стенку бактерий и препятствует ее синтезу. Некоторое время бактерии еще размножаются, но, лишенные клеточной стенки, очень скоро погибают. Стрептомицин, проникнув в клетку, достигает рибосом — места синтеза белков — и блокирует их деятельность. Несколько по-иному действуют на синтез белков тетрациклины, эритромицин, хлорамфеникол и многие другие антибиотики, но каждый своим, только ему свойственным способом, который определяется особенностями строения его молекул. Актиномицин, первый антибиотик Ваксмана, действует на молекулу ДНК. В результате становится невозможным синтез информационной РНК, переносящей к рибосомам «приказы» ДНК о синтезе белков. Сходное действие проявляет и рифампицин, хотя и несколько иным способом — снижает активность ферментов полимеразы РНК, и РНК не может образоваться. На ДНК действуют и молекулы противоопухолевого антибиотика митомицина С: прочно связываясь с ней, они препятствуют дальнейшему синтезу ДНК. Но все это лишь некоторые из наиболее известных и типичных механизмов действия антибиотиков на клетки микробов. При повторных воздействиях молекул антибиотика клетка микроба погибает. Если же антибиотик вводится в малых количествах или поражает такую часть клетки, которая может быть легко восстановлена, микробы выживают. 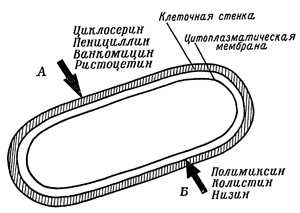 Пенициллин и ряд других антибиотиков препятствуют образованию клеточных стенок у растущих бактерий (А). Лишенные стенок бактерии постепенно превращаются в протопласты. Другие антибиотики нарушают функции цитоплазматической мембраны бактерии (Б). Исследователь Л. Эбрингер (естественный факультет в Братиславе) наблюдал интересные явления, изучая действие стрептомицина, эритромицина и многих других антибиотиков на клетки Euglena gracilis. Этот организм способен к фотосинтезу и поэтому на свету не нуждается в органическом питании. Если же на Е. gracilis подействовать упомянутыми антибиотиками, то фотосинтез прекращается. Процесс фотосинтеза происходит, как известно, в хлоропластах. Антибиотики полностью уничтожают хлоропласты эвглены, и дальнейшие ее генерации существуют уже без хлоропластов. Не будучи в состоянии осуществлять фотосинтез, они потребляют, естественно, лишь готовые органические соединения. 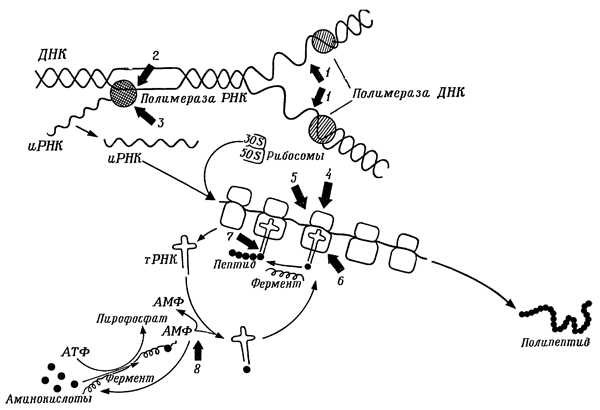 Действие антибиотиков на синтез нуклеиновых кислот и белков. Митомицин С (1), связываясь с молекулой ДНК, делает невозможным процесс ее редупликации под действием полимеразы ДНК и других ферментов. Актиномицин D (2), связываясь с молекулой ДНК, препятствует синтезу иРНК с помощью полимеразы РНК. Рифампицин (3) соединяется с полимеразой РНК и тоже предотвращает синтез иРНК- Вдоль молекулы иРНК группируются рибосомы, образуя полисомы, на которых возникают пептиды. Тетрациклин (4), связываясь с 30 S-субъединицами рибосом, лишает их возможности синтеза пептидов. Таким же образом связывается с ними и стрептомицин, вызывая «неправильное прочтение» генетических записей на иРНК, в результате чего возникают пептиды с аномальным распределением аминокислот. Фузидиновая кислота (5) препятствует перемещению рибосом по молекуле иРНК, делая невозможным добавление дальнейших аминокислот к «растущему» пептиду. Эритромицин и хлорамфеникол (6) связываются с 50 S-субъединицами рибосом и препятствуют деятельности тРНК, несущих с собой аминокислоты, которые необходимы для пополнения пептидов. Пуромицин (7) слишком рано отделяет пептиды от полисом, затрудняя тем самым синтез белков. Борелидин (8) препятствует присоединению «активированных» аминокислот к тРНК, что делает невозможным их перемещение к полисомам. Мы наблюдали интересное действие антибиотиков на грибы. Оказывается, цианеин, первый из полученных нами антибиотиков (фиг. VIII), влияет нарост гриба Paecilomyces viridis. Как мы уже рассказывали, Ж. Сегретен из Пастеровского института выделил этот гриб из организма больных хамелеонов и доказал, что именно он был причиной их болезни и гибели. В пробирке гриб образует волокнистый мицелий, а в теле хамелеона — дрожжеподобные комочки. При помощи цианеина нам удалось «принудить» гриб образовывать дрожжеподобные формы и в пробирке. Мы испытывали также действие цианеина на гриб Botrytis cinerea, паразитирующий на виноградной лозе. Гифы этого гриба на агаровых пластинках растут довольно хорошо, а разветвляются очень редко. В присутствии цианеина их рост замедляется, но зато они начинают сильно ветвиться. На рост гиф этого гриба влияют также и некоторые другие антибиотики (фото 63). Эти морфологические изменения имеют довольно глубокие причины. Антибиотики влияют на ход биохимических процессов в клетках грибов, что проявляется в изменении характера роста. Поделитесь на страничкеСледующая глава > bio.wikireading.ru Убивают ли антибиотики глистов у людейДетская площадка, песочница, домашние животные, насекомые являются носителями инвазивных возбудителей – глистов. Убивают ли антибиотики глистов? Вопрос интересует многих родителей. В середине XX века свершилось чудо: Александр Флемминг открыл человечеству бензилпенициллин, а убивают ли антибиотики глистов, это правда или миф? Заразиться глистной инвазией может каждый: и млад, и стар. Яйца паразитов попадают внутрь человека через грязные руки, плохо приготовленную пищу и неочищенную воду. С внедрением нового класса медикаментов счёт спасённых жизней, от гельминтоза в том числе, пошёл на миллиарды. Антибиотики находятся в свободной продаже, поэтому безответственные пациенты назначают их сами себе, порой даже не читая инструкции. Стоит рассмотреть все плюсы и минусы данного класса препаратов. Принцип воздействия антибиотиков на паразитов
Ответить на вышеозначенный вопрос можно, если чётко понимать, как действует и работает данная группа лекарств. Антибиотики – химические вещества, полученные из микроорганизмов и дополненные вспомогательными компонентами. Проникая в полость организма, они вступают в борьбу с бактериальной средой, микроорганизмами, разрушая всё, что встречают на своём пути. Это касается не только отрицательной флоры, от них страдают и полезные бактерии. Кто такие глисты? Паразиты, которые выбирают в качестве постоянного хозяина человеческий организм, являются простейшими многоклеточными существами. Процесс размножения происходит через кладку яиц и взросление личинки. Следовательно, глист – это не бактерия и не микроорганизм, поэтому антибиотики не убивают глистов, они здесь бессильны. Микрофлора нормально функционирующего кишечника заселена полезными микробами, которые так или иначе, создают препятствие гельминтам. Приём антибиотических препаратов приводит к дисбалансу в системе, они некоторое время оказывают благоприятную атмосферу для нематод. Кроме того, длительная антибактериальная терапия сильно подавляет иммунитет, тем самым снижает естественную защиту организма от глистов. Результаты научных исследований
Статистические данные, которые приводит Научный центр здоровья детей РАЕН, показывают – диагноз гельминтоз в анамнезе детей появляется в 2/3 случаях от общего заражения глистными инвазиями. В силу того, что многие препараты имеют высокий показатель токсичности, приводящий к расстройству пищеварительной системы, способствуют развитию грибков, бактерий, гельминтов, создают благоприятную почву для их развития. Всего этого можно ожидать после нескольких приёмов антибиотиков. Ещё в конце XIX века профессор Кемпнер высказал негативное мнение в адрес лечения инвазий ядами. С его точки зрения, уничтожить простейших получится в единственном случае, если создать непаразитарные условия для развития популяции внутри организма. Следовательно, разумнее и эффективнее назначать пациентам медикаменты, которые в основе имеют антисептические, дегельминтные компоненты. Всё же ряд антибиотиков – противопротозойной направленности – способны уничтожить одноклеточных паразитов, таких как токсоплазмы, амёбы, лямблии. Научный мир не стоит на месте. Он постоянно развивается и ежегодно в помощь врачам выпускаются лекарства широкого спектра действия, длительный приём которых приводит к следующим последствиям со стороны:
Справиться с побочными действиями поможет симптоматическая терапия с применением антигистаминных лекарств, энтеросорбентов и спазмолитиков. Антибиотик и противопаразитарный препаратФарминдустрия, как и многое другое, имеет исключение из правил. Медикамент Альбендазол истребляет и грибоподобные организмы, и простейшие, и 15 видов глистов у людей. Первые две причины, с которыми он сражается, относит препарат к категории антибиотиков. Лабораторные исследования, проводились они не на живых существах, а в специальной посуде, показали, что Альбендазол борется с простейшими организмами (лямблиями) в десятки раз лучше, нежели направленные противопаразитарные средства – Тинидазол и Метронидазол. Кроме того, это единственный в мире на сегодняшний день препарат, который успешно себя проявляет в борьбе с микроспоридозом. Среди класса антибиотических лекарств присутствуют те, что обладают противогельминтными свойствами:
Теперь, вооружившись знаниями о комплексе противопаразитарных и антибиотических препаратов, можно вступать в борьбу с глистной инвазией. Победа человека здесь неизбежна. parazitolog.com Почему антибиотики и спасают, и убивают › Статьи и новости › ДокторПитер.руВрачи предсказывают, что через несколько лет человечество может снова начать сначала борьбу с инфекционными заболеваниями. А все потому, что два самых ценных изобретения человечества в фармакологии – антибиотики и вакцины в просвещенном XXI веке оказались опутаны паутиной мифов и предубеждений. Антибиотики – это вещества преимущественно природного происхождения, которые вырабатываются, как правило, грибками. Они убивают или подавляют рост бактерий, которые вызывают пневмониию, сепсис, менингит и абсолютно бессильны в борьбе с вирусами – возбудителями ОРВИ, гриппа, гепатита А, ветряной оспы, кори и других заболеваний. Появление первого антибиотика – бензилпенициллина, или просто пенициллина в 1928 году стало случайной находкой Александра Флеминга, обнаружившего, что культура стафилококков умирала под действием попавших туда бактерий плесневого гриба. Однако серийное производство антибиотиков началось только через 17 лет – в 1945 году. Появление следующих антибиотиков перестало быть результатам «научного тыка пальцем в небо», а определялось бактериальным пейзажем, то есть преобладанием того или иного вида бактерий на данный момент. Сейчас антибиотики насчитывают около 30 классов препаратов и около 150-180 зарегистрированных оригинальных лекарств. Однако, по словам главного клинического фармаколога Петербурга Александра Хаджидиса, производство новых антибиотиков зашло в тупик: за последние 10 лет появились лишь 2-3 новых лекарства. Почему антибиотики перестают работать Когда в больницах начали применять пенициллин, смертность в роддомах от инфекций, вызванных стафилококком (самым распространенным на тот момент видом бактерий), снизилась в сотни раз, что позволило спасать жизни матерей и детей. Однако по прошествии 50 лет 99% бактерий стафилококка оказались уже не чувствительны к пенициллину – у них развилась устойчивость к лекарству. После сумасшедшего эффекта первых антибиотиков врачи назначали их при инфекциях, которые мы считаем теперь несущественными и не требующими приема таких лекарств. В итоге меньше чем за сто лет антибиотики успели пройти путь от своего рассвета до заката. Проблемой номер один в использовании антибиотиков сейчас считается развитие лекарственной устойчивости и появление 5-7 бактерий, трудно поддающихся лечению существующими препаратами, например, синегнойной палочки, золотистого стафилококка или пневмококка. К развитию устойчивости бактерий к антибиотикам привело нерациональное использование лекарств – как врачами, так и самими пациентами. Скажем, пришла к участковому терапевту мама с кашляющим и температурящим ребенком. Врач на глаз не может определить, бактериальная у него инфекция или вирусная, но для подстраховки, чтобы не пропустить опасное состояние, назначает антибиотики. (Нужно ли принимать антибиотики при ОРВИ, читайте здесь) - Как таковым профилактическим действием антибиотики не обладают, однако есть четкие показания для назначения упреждающего антибиотикового удара, например, у пациентов с иммунодефицитами, – объясняет Александр Хаджидис. – Но врачу проще назначить антибиотик, чтобы обезопасить себя и пациента. Что происходит дальше? Упаковка купленного когда-то антибиотика широкого спектра действия лежит дома, и когда ребенок заболевает вновь, родители дают ему те же таблетки – по их логике, раз симптомы у ребенка такие же, то и лечить его надо так же. Поступление в организм в течение длительного времени антибиотика (особенно в низкой дозе) приводит к развитию устойчивости микробов к лекарству. Побочные эффекты антибиотиков Все антибиотики, по словам Александра Хаджидиса, так или иначе, обладают побочными эффектами, о которых не всегда догадываются врачи, потому что в каких-то случаях они малозаметные и не причиняют существенного вреда здоровью пациента. Но некоторые умудряются не обращать внимания даже на «кричащие» побочные эффекты. Так, например, антибиотик гентамицин (относится к группе аминогликозидов II поколения) имеет два самых серьезных побочных эффекта – ото- и нефротоксичность. Как и вся группа препаратов (ее уже не развивают): «Амикацин», «Брамитоб», «Изофра», «Канамицин», «Кирин», «Неомицин», «Стрептомицин», «Тоби», «Тобрекс» и другие. Гентамицин способен накапливаться в тканях среднего уха и в почках. С одной стороны, это позволяет эффективно лечить заболевания именно этих органов, с другой, они вызывают серьезные осложнения – необратимую глухоту и обратимые поражения почек. Впрочем, врачи, по словам главного клинического фармаколога, могут и не замечать этот побочный эффект, так как глухота может быть не полной, а частичной. Помочь заметить начинающееся снижение слуха помогла бы простая аудиометрия, но кто будет ее проводить при лечении пиелонефрита? Поэтому по возможности лучше выбирать другую группу антибиотиков – не аминогликозиды, а например, цефалоспорины («Азаран», «Вицеф», «Зефтера», «Кефотекс», «Клафоран», «Лизолин», «Максипим», «Нацеф», «Орзид», «Офрамакс», «Проксим», «Роцефин», «Супракс», «Тороцеф», «Фортум», «Цефазолин», «Цефтриаксон» и другие). Аналогичным ототоксичным действием обладает ванкомицин («Ванкомицин», «Ванкоцин», «Эдицин») — антибиотик из группы трициклических гликопептидов. Антибиотики тетрациклиновой группы («Вибрамицин», «Доксициклин», «Кседоцин», «Юнидокс Солютаб», «Тетрациклин») не вызывают глухоту, в отличие от аминогликозидов, но у 100% мужчин нарушают сперматогенез (производство сперматозоидов), который может восстановиться, а может и нет. Как пояснил Александр Хаджидис, тетрациклиновые антибиотики относятся к самым токсичным: они вызывают нарушение костеобразования и зубов. И даже при местном воздействии в виде мазей, особенно у детей, могут вызывать такие нарушения. Токсический эффект антибиотиков – дозозависимый. Это означает, что чем дольше и в большем количестве принимать лекарства, тем вероятнее развитие побочных эффектов. Поэтому самое главное правило при приеме антибиотиков – строгое соблюдение кратности и длительности приема лекарств, прописанных врачом. Наименее токсичные антибиотики — пенициллины («Ампициллин», «Амосин», «Экобол» и другие) и макролидные антибиотики («Азитрокс», «Вильпрафен», «Клабакс», «Кларицин», «Клацид», «Рулид», «Сумамед», «Сумамокс», «Формилид», «Эритромицин» и другие). Но это вовсе не значит, что они абсолютно безопасны. Например, если у человека есть аллергия на антибиотики, вероятнее всего, она проявляется именно на введение пенициллинов и цефалоспоринов. При этом для развития даже тяжелой аллергической реакции – анафилактического шока, который в 70% случаев ведет к смерти, достаточно одного небольшого контакта с аллергеном. - Опасность еще и в том, что у человека уже может быть развилась аллергия на антибиотики, но он об том не знает – мы едим мясо, «накачанное» антибиотиками, и на этом фоне дополнительное поступление в организм даже небольшой дозы пенициллина может вызвать тяжелую аллергическую реакцию, а может стать и причиной смерти, – предостерегает главный клинический фармаколог Петербурга. О чем не знают пациенты Большинство пациентов, принимающих антибиотики, так или иначе, слышали о том, что на это время лучше воздержаться от употребления алкоголя. Дело в том, что одновременный прием антибиотиков и алкоголя может не только снижать эффективность этих лекарств, но и вызывать серьезные побочные эффекты, в том числе приводить к смерти. Этиловый спирт влияет на активность ферментов печени и на ее способность расщеплять антибиотики. В итоге при употреблении алкоголя в сочетании с эритромицином его концентрация просто снижается, а вот «Левомицетин», препараты, содержащие кетоконазол («Низорал» и другие противогрибковые антибиотики), «Фуразолидон» химически взаимодействуют с алкоголем, что приводит к серьезным побочным эффектам, вплоть до судорог, тяжелой одышки и летального исхода. Употребление алкоголя с этими антибиотиками категорически противопоказано. Антибактериальные препараты для детей фармбизнесу не нужны Еще одной проблемой при применении антибиотиков остается отсутствие детских лекарственных форм. - Лекарства – это бизнес. И поскольку главными потребителями антибиотиков являются все же взрослые, фармацевтические компании не занимаются производством детских лекарственных форм, потому что им это невыгодно, - считает Александр Хаджидис. В итоге получается, что «взрослую» таблетку приходится делить пополам и давать ребенку. Однако в этом случае эффективность лекарства может просто сойти на нет. - Таблетки защищены специальной оболочкой, которая позволяет им не растворяться под действием соляной кислоты в желудке. Есть лекарства, которые особо чувствительны к действию кислоты, и если мы разламываем таблетку, мы нарушаем ее структуру и препарат просто растворяется и перестает действовать. Так происходит, например, с препаратами эритромицина, – объясняет врач. Антибиотики + пробиотики – деньги на ветер Одно из самых неприятных проявлений побочных эффектов антибиотиков, даже при правильном их приеме – диарея. Реклама и врачи убеждают нас, что с первого дня приема лекарств нужно принимать препараты, восстанавливающие микрофлору кишечника. Однако часто оказывается, что они просто заставляют нас покупать бесполезные лекарства. Диарея, появившаяся при приеме антибиотиков, - это побочный эффект действия лекарства. Наш кишечник и весь организм населяют бактерии, большая часть из них - анаэробные микроорганизмы. Антибиотики, уничтожая болезнетворные бактерии, убивают и полезные, вызывая кратковременную диарею. (Почему фармкомпаниям выгодно лечить несуществующий дисбактериоз, читайте здесь) По спектру действия антибиотики могут быть активны в отношении анаэробов, а могут быть не активны. Так, например, одна из самых токсичных групп антибиотиков – аминогликозиды не вызывают диареи, потому что не активны в отношении анаэробных микроорганизмов, населяющих кишечник. А вот нетоксичные макролидные антибиотики могут действовать на бифидобактерии и вызывать диарею, как и современные так называемые «защищенные» пенициллины и некоторые цефалоспорины. - Убийцы микрофлоры кишечника номер один – это метронидазол («Трихопол») и клиндамицин, - объясняет Александр Хаджидис. Здоровый организм способен самостоятельно восстановить микрофлору и без внешнего участия. Однако нам проще думать, что спасти нас должны таблетки. Пробиотики, которые рекомендуют принимать вместе с антибиотиками, – тоже бактерии, они также могут подвергаться воздействию антибиотиков. Поэтому подбирать пробиотический препарат врач должен в строгом соответствии с активностью антибиотика. Например, популярный препарат «Линекс» содержит грамположительные микроорганизмы, которые легко «убиваются» макролидными, тетрациклиновыми, пенициллиновыми антибиотиками. А вот «Бифидумбактерин» содержит грамотрицательную палочку, которая устойчива к действию большинства антибиотиков, кроме некоторых цефалоспоринов и фторхинолонов - весьма популярных и часто назначаемых антибиотиков. (Задать вопрос главному клиническому фармакологу Петербурга можно здесь) © Доктор Питер doctorpiter.ru Как работают антибиотики? | BambiniВирусы еще меньше, чем бактерии. Несмотря на свои размеры, вирусы могут вызывать серьезные заболевания. Они ответственны за простуду, грипп, и большинство ангин и случаев кашля. Они также вызывают оспу, корь, свинку, гепатит, синдром приобретенного иммунодефицита (СПИД). Есть препараты, называемые противовирусными, которые были разработаны для борьбы именно с вирусами, но их очень мало и они действуют только на отдельные виды вирусов. Если у ребенка именно вирусное заболевание, антибиотики не сокращают длительность высокой температуры и не помогают лечить другие симптомы простуды. Антибиотики не ускорят выздоровление ребенка. Если у ребенка при этом развиваются побочные эффекты от антибиотиков, он будет чувствовать себя хуже, а не лучше.Для детей антибиотики доступны в различных формах, включая таблетки, капсулы, жидкости и жевательные таблетки. Некоторые антибиотики, производятся в виде мазей или капель (например, ушные инфекции). Когда ваш педиатр прописывает антибиотики, он выберает наиболее подходящий, исходя из конкретной ситуации. Как действуют антибиотики? Антибиотики попадают в очаг воспаления с током крови и действуют на бактерии по-разному. Одни разрушают структуру бактерий, другие препятствуют их размножению Ученые часто классифицируют антибактериальные средства следующим образом: - Некоторые антибиотики (например, пенициллин, цефалоспорин), убивают бактерии. Их называют бактерицидными. - Другие антибактериальные средства (например, тетрациклин, эритромицин) блокируют рост и размножение бактерий. Их называют бактериостатическими. Из-за того, что для развития заболевания нужны миллионы бактерий, эти антибиотики могут остановить инфекцию и дать собственный иммунной системе время для обороны. Некоторые антибиотики имеют широкий спектр действия и могут бороться со многими типами бактерий в организме, в то время как другие являются более конкретными. Если по некоторым анализам (посев крови, мочи, спинномозговой жидкости. например) вид бактерий определен, Ваш педиатр может назначить антибиотики, которые могут предназначаться для этих микробов. Помните, если ваш ребенок простужается, антибиотики не являются необходимыми. Иногда трудно определить вызвана болезнь ребенка вирусами или бактериями. По этой причине никогда не пытайтесь диагностировать и лечить болезни вашего ребенка самостоятельно. Обратитесь к врачу. Важно! - Применять антибиотики только при диагностированной бактериальной инфекции, когда ребенок действительно нуждается в них - Не давите на вашего врача с целью назначения антибиотика - Лечите простуду проверенными домашними средствами - Помните, что при лихорадке организм вырабатывает антитела для борьбы с инфекцией. Могут ли антибиотики использоваться для профилактики? Антимикробные препараты в основном используются для лечения инфекций, но они иногда, назначаются для предотвращения заболеваний. Например, дети, которые имеют частые инфекции мочевых путей, иногда получают антибактериальные средства, чтобы уменьшить вероятность, что они повторятся. Лекарства могут убивать бактерии, прежде чем они имеют шанс вызвать инфекционное заболевание. Другие ситуации, при которых антибактериальные препараты могут назначаться детям профилактически : - Ваш педиатр может назначить пенициллин ребенку, для профилактики острой атаки ревматизма. - Иногда ребенок, который был укушен собакой или другим животным или даже человеком должен получать антибиотики - Когда дети госпитализированы в хирургическое отделение, они могут получить антибиотики перед операцией, чтобы предотвратить инфекцию. Как правило, эти препараты дают детям не более чем за 30 минут до операции. Часто одной дозы вполне достаточно. - Иногда дети, имеющие риск развития инфекционных заболеваний при некоторых пороках сердца (например при пролапсе митрального клапана), должны получить антибиотики перед посещением стоматолога. Если ваш педиатр считает, что ваш ребенок должен получить антибиотики в качестве профилактической меры, Ваш педиатр выберет их внимательно и назначит их на максимально короткий срок. Эта стратегия позволит снизить вероятность того, что использование этих препаратов будет способствовать проблеме устойчивости к противомикробным препаратам. Побочные эффекты антибиотиков Что такое побочные реакции и от чего зависит их возникновение? Побочными реакциями в медицине и фармакологии называют некоторые эффекты или феномены патологического характера, возникающие на фоне применения того или иного лекарственного препарата. Побочные реакции на антибиотики всегда связаны с их приемом и, как правило, проходят после прекращения лечения или после смены препарата. Возникновение побочных реакций на антибиотики – это сложный патофизиологический процесс в развитии, которого принимает участие множество факторов. С одной стороны риск возникновения побочных реакций определяется свойствами самого антибиотика, а с другой стороны реакцией на него организма больного. Например, известен тот факт, что пенициллины относятся к малотоксичным антибиотикам (это характерная особенность пенициллина), однако в сенсибилизированном организме пенициллин может вызвать появление аллергической реакции, развитие которой зависит от индивидуальных особенностей организма. Также возникновение побочных реакций зависит от дозы используемого антибиотика и от длительности лечения. В большинстве случаев частота и тяжесть побочных эффектов на антибиотики возрастает одновременно с увеличением дозы или длительности лечения. Возникновение некоторых побочных реакций зависит от лекарственной формы используемого антибиотика (таблетки или инъекции). Например, тошнота как побочный феномен, наиболее характерна для антибиотиков, принимаемых внутрь. Какими могут быть побочные реакции при использовании антибиотиков? Побочные реакции на прием антибиотиков могут быть самыми разнообразными, а одни и те же побочные реакции, в разных случаях, могут быть разными по силе. Опишем наиболее распространенные побочные реакции, связанные с приемом антибиотиков. Расстройства пищеварительной системы Расстройства со стороны пищеварительной системы в виде тошноты, рвоты, поноса, запоров возникают при использовании многих препаратов и связаны, главным образом, с раздражением слизистой оболочки пищеварительного тракта антибиотиками. Как правило, тошнота, рвота или дискомфорт в животе возникают сразу после приема лекарства (антибиотика) и проходят по мере всасывания лекарства в кишечнике. Устранение тошноты или рвоты может быть достигнуто за счет перехода с таблеток на инъекции антибиотиков или (если это возможно) прием антибиотиков после еды (пища защищает слизистую пищеварительного тракта от прямого контакта с антибиотиками). Если пищеварительные расстройства связаны с раздражающим действием антибиотика, то они проходят после окончаний курса лечения. Однако причина расстройства пищеварения может быть и совершенно иной: нарушение состава микрофлоры кишечника (кишечный дисбактериоз). Кишечные дисбактериоз – это специфический побочный эффект, возникающий на фоне лечения антибиотиками. Нарушение состава микрофлоры кишечника связано с гибелью полезных штаммов бактерий, населяющих кишечник под действием антибиотиков. Виной этому является широкий спектр действия некоторых антибиотиков, который включает и представителей нормальной микрофлоры кишечника. Это значит, что антибиотики уничтожают не только вредных микробов, но и полезных, чувствительных к данному препарату. Симптомы дисбактериоза кишечника (понос, запоры, вздутие живота) появляются спустя некоторое время после начала лечения и часто не проходят после его окончания. Тяжелым проявлением дисбактериоза кишечника является недостаток витамина К, который проявляется в виде кровотечений из носа, десен, появлением подкожных гематом. Наибольшая опасность возникновения дисбактериоза кишечника связана с использованием сильных антибиотиков (тетрациклины, цефалоспорины, аминогликозиды) и в особенности их форм для приема внутрь (таблетки, капсулы). Для профилактики дисбактериоза кишечника лечение антибиотиками должно сопровождаться лечением по восстановлению микрофлоры кишечника. Для этого используются лекарства, содержащие штаммы полезных бактерий, невосприимчивых к действию большинства антибиотиков. Другим способом избежания дисбактериоза кишечника является использование антибиотиков узкого спектра действия, которые уничтожают только микробов, возбудителей болезни и не нарушают состава микрофлоры кишечника. Аллергия Аллергические реакции могут возникнуть на все известные антибиотики, так как все они являются веществами чужеродными для нашего организма. Проявляться аллергия может самым разнообразным образом: появление высыпаний на коже, зуд кожи, крапивница, ангионевротический отек, анафилактический шок. Чаще всего аллергия наблюдается на фоне лечения антибиотиками из группы пенициллинов или цефалоспоринов. При этом интенсивность аллергической реакции может быть настолько высокой, что возможность использования этих препаратов полностью исключается. Может возникнуть перекрестная аллергия, то есть организм больного чувствительного к пенициллинам отвечает аллергией на введение цефалоспоринов. Преодоление лекарственной аллергии на антибиотики достигается за счет смены препарата. Например, при наличии аллергии на пенициллины их заменяют макролидами. В некоторых случаях лекарственная аллергия на антибиотики может принимать тяжелый характер и ставить под угрозу жизнь пациента. Кандидоз Кандидоз полости рта и влагалища – это еще одна распространенная побочная реакция на прием антибиотиков. Как известно, кандидоз (молочница) это также инфекционное заболевание, но вызывается оно не бактериями, а грибками, нечувствительными к действию обычных антибиотиков. В нашем организме рост грибков сдерживается популяциями бактерий, однако при назначении антибиотиков состав нормальной микрофлоры нашего организма (полости рта, влагалища, кишечника) нарушается, полезные бактерии гибнут, а грибки безразличные по отношению к используемым антибиотикам получают возможность активно размножаться. Таким образом, молочница является одним из проявления дисбактериоза. Печень и почки под прицелом Нефротоксичный и гепатотоксичный эффекты заключаются в поражении тканей печени и почек из-за токсического действия антибиотиков. Нефротоксичекий и гепатотоксический эффекты, в основном, зависят от используемой дозы антибиотика и состояния организма больного. Наибольший риск поражения печени и почек наблюдается при использовании больших доз антибиотиков у больных с уже существующими болезнями этих органов (пиелонефрит, гломерулонефрит, гепатит). Нефротоксичность проявляется нарушением функции почек: сильная жажда, увеличение или уменьшение количества выделяемой мочи, боли в области поясницы, повышение уровня креатинина и мочевины в крови. Поражение печени проявляется появлением желтухи, повышением температуры тела, обесцвечивание кала и потемнением мочи (типичные проявления гепатита).Внимание: нервная система! Нейротоксический эффект характеризуется поражением нервной системы. Легкие формы нейротоксичности проявляются головной болью, головокружениями. Тяжелые случаи нейротоксичности проявляются необратимым повреждением слухового нерва и вестибулярного аппарата, глазных нервов. Важно заметить, что нейротоксический потенциал антибиотиков обратно пропорционален возрасту больного: наибольшая опасность повреждения нервной системы под действием антибиотиков наблюдается у детей раннего возраста. Антибиотики – особый риск для крови Гематологические нарушения – относятся к наиболее тяжелым побочным реакциям на антибиотики. Гематологические нарушения могут проявляться в форме гемолитической анемии, когда клетки крови разрушаются из-за оседания на них молекул антибиотиков или из-за токсического воздействия антибиотиков на клетки красного костного мозга (апластическая анемия, агранулоцитоз). Такое тяжелое поражение костного мозга может наблюдаться, например, при использовании Левомицетина (хлорамфеникол). Антибиотики и беременность Как известно, наибольшее действие антибиотики оказывают на ткани и клетки находящиеся в активном делении и развитии. Именно по этой причине использование любых антибиотиков во время беременности и кормления грудью крайне нежелательно и только в случаях, когда риск отказа от антибиотиков превышает риск причинения вреда ребенку. Во время беременности и кормления грудью категорически запрещается использование антибиотиков из группы тетрациклинов и аминогликозидов.Важно! Даже после назначения Вам препарата врачом, внимательно изучите вкладыш приобретенного лекарства. Заранее расспросите врача о возможности развития побочных явлений и тактике ваших действий в таком случае. По материалам работ «Антибиотики в клинической практике» (М. Абдуллин), «Базисная и клиническая фармакология» (Б. Г. Катцунга ). www.bambini.by |
г.Самара, ул. Димитрова 131 [email protected] |
 |