|
|
||||||||||
|
Клиническая картина микоплазменной пневмонии. Микоплазма пневмония лечение антибиотикамиЛечение микоплазмы пневмонии антибиотикамиОпубликовано: 05 ноя 2013, 12:35
Макролиды - лучший выбор антибиотиков для лечения микоплазмы пневмония у детей. Эти же препараты следует выбирать и для беременных. Действие данных лекарств основано на нарушении синтеза белка возбудителя и полном его разрушении. Их антибактериальное действие пролонгировано, поэтому длительное время в организме идет процесс воздействия препарата на микроорганизмы. Среди макролидов следует отметить те, которые наиболее эффективно борются с вирусом, не имеющим клеточной стенки: Антибиотики для взрослых включены в следующую группу: Эти препараты хоть и эффективны, но имеют выраженные побочные эффекты у беременных и не рекомендуются пациентам с заболеваниями печени. Не все люди одинаково реагируют на антибиотики, поэтому им предлагается лечение микоплазмы вести альтернативными препаратами - кортикостероидами. Самые эффективные - преднизолон и метилпреднизолон. Тяжелые случаи микоплазмы пневмонии лечатся антибиотиками в сочетании с иммуномодулирующими препаратами. Эти средства повышают эффект любого лечения, ускоряя процесс восстановления организма. Примеры комплексов иммуномодулирующих препаратов с антибиотиками:
После лечения микоплазмы пневмония большинство симптомов должно исчезнуть. На какой-то период еще может остаться кашель. В течение 2-4 недель он пройдет без каких-либо осложнений. Чтобы облегчить откашливание, можно давать любые сиропы, предназначенные для облегчения отхаркивания при кашле. загрузка... загрузка... загрузка... Интересные материалы по этой теме!05 ноя 2013, 11:26Анализы на микоплазму гениталиумРазновидность гениталиум является опаснейшим патогенном, способным колонизировать мочеполовую систему человека. Неэффективность лечения данного вируса и заболеваний,... 05 ноя 2013, 11:50ДНК микоплазмы гениталиумОпределить даже в лабораторных условиях наличие условно-патогенных вирусов семейства Micоplasmataceae в организме человека достаточно непросто. Наиболее... 05 ноя 2013, 12:03Микоплазма pneumoniaeМикоплазма пневмония является распространенным патогенном, который вызывает заболевания органов дыхания различной тяжести, начиная от легких инфекций верхних дыхательных...загрузка... загрузка... загрузка... загрузка... Отзывы и комментарииОставить отзыв или комментарийwww.zppp.saharniy-diabet.com Микоплазма пневмония: схема леченияMicoplasma pneumonia – это и есть возбудитель атипичной формы пневмонии и легочного микоплазмоза (микоплазменный бронхит). В организме человека могут жить 14 видов микоплазм, но патогенными являются всего 3 вида: Micoplasma pneumonia, Mycoplasma hominis и Mycoplasma genitalium. Микоплазмы – это условно-патогенный микроорганизм, его нередко идентифицируют у здоровых людей, но он также способен провоцировать ряд заболеваний. Заболевание широко распространено во всем мире, однако по статистическим данным чаще встречается у женщин, чем у мужчин: носителями патологии являются 40% женщин по всему миру. Источником микоплазм является инфицированный человек и здоровый (бациллоноситель). В заражениях присутствует сезонная зависимость: конец лета и сентябрь-октябрь – пиковая активность. Вероятность заразиться присутствует в течение всего года. Большая вероятность заражения в больших рабочих коллективах и семье, а формирующийся иммунитет не является продолжительным. Наиболее часто подвержены микоплазмозу женщины, которые ранее страдали от гинекологических заболеваний, венерических инфекций, или ведущие беспорядочную половую жизнь. Разновидности микоплазмозаВ зависимости от выявленного возбудителя, различают:
В обстоятельствах, когда организм подвержен сильному стрессу, при беременности, родах, аборте, переохлаждении, микоплазмы «пробуждаются» и болезнь переходит в наступательную тактику. Микоплазмоз может повлечь за собой возникновение таких заболеваний как пиелонефрит, уретрит, артрит, сепсис, разнообразные патологии беременности и плода и послеродовой эндометрит. Мы перейдем подробнее к микоплазме, которая вызывает атипичную форму пневмонии. Микоплазменная пневмонияСимптомыЧаще всего именно микоплазменная пневмония встречается у детей, также существуют различные исследования, подтверждающие большую частоту выявлений микоплазменной пневмонии у детей до 5 лет. Путь передачи инфекции – воздушно-капельный. В детских коллективах возбудитель способен провоцировать целые вспышки заболеваний. Микоплазменная пневмония передается с капельками мокроты и слюны, что выделяются при кашле больным человеком, также дети заражаются и контактным путем через вещи с мокротой или слюной. Респираторный микоплазмоз проходит в виде микоплазменного бронхита или пневмонии с присущими этим патологиям симптомами. Первые симптомы микоплазменной пневмонии: боль, першение в горле, сухой и надоедливый кашель, заложенность носовых пазух. У совсем маленьком возрасте у детей основным симптомом микоплазменной пневмонии на начальной стадии является сухой и надоедливый кашель, который буквально разрывает горло. Возникает такой кашель у детей на фоне незначительного увеличения температуры тела, но стоит заметить, что по симптомам мы можем подозревать заболевание, но не диагностировать. Отметим и тот факт, что микоплазменная пневмония является осложнением микоплазменного бронхита как у детей, так и у взрослых. Течение такой пневмонии напоминает грипп и все присущие ему симптомы. Кашель нередко сопровождается выделением гнойной мокроты при микоплазменной пневмонии, а иногда в ней могут присутствовать следы крови. Течение микоплазменной пневмонии в большинстве своем благоприятное, но бывают случаи, когда возникают осложнения в виде менингита, артрита и нефрита. ДиагностикаОдин из самых часто используемых методов диагностики микоплазм – иммунологический анализ, определяющий антитела lgm, lgG. Однако они не являются точными по отношению к иным тестам, поэтому не могут использоваться для постановки точного диагноза. Как правило, высокие титры lgm указывают на наличие пробудившейся инфекции в организме, тогда как наличие IgG без lgm является признаком перенесенной ранее инфекции, которая на данный момент, скорее всего, отсутствует. Дать точную расшифровку титрам IgG, lgm может лишь врач, который назначил вам этот анализ и ознакомлен с лабораторными нормами, в соответствии с которыми и проводятся исследования иммуноглобулинов IgG, lgm. Метод ПЦРНаиболее точным методом по диагностированию микоплазм на сегодня является метод ПЦР (полиразмерной цепной реакции). В сравнении с анализом на титры IgG и lgm, метод ПЦР выявляет микоплазмы у 90% обследованных при отрицательном результате посева. В основе метода лежит определение ДНК микроорганизмов, а не идентификация антител IgG, благодаря этому метод является в достаточной степени чувствительным и точным. Положительный результат данного анализа с куда большей уверенностью, нежели анализ титров IgG, позволяет заявить о наличии возбудителя. ЛечениеЛечение микоплазменной пневмонии должно назначаться врачом и проводиться под его пристальным наблюдением. В лечении микоплазменной пневмонии, а также тяжелых микоплазменных бронхитов, активно используются антибиотики, проявляющие чувствительность к микоплазмам. Однако перед назначением в обязательном порядке берется для посева мокрота на определение этой самой чувствительности. После получения результатов анализа лечение корректируется в нужном направлении. Так же, как и другие виды микоплазм, провоцирующая пневмонию реагирует на лечение антибиотиками: тетрациклинового ряда (Доксициклин), макролидов (Вильпрафен), а также реагирует на антибактериальные средства фторхинолоновых групп. Из-за того, что микоплазменная пневмония чаще всего встречается у детей, тетрациклиновые антибиотики стараются назначать для лечения детей только в особо тяжелых случаях. ПрофилактикаВы можете забыть о процессе лечения микоплазменной пневмонии, если будете поддерживать свою иммунную систему и иммунитет вашего ребенка на нормальном уровне. Тогда микоплазменные заболевания дыхательных путей будут проходить бессимптомно и без вреда для вас и ваших детей. veneradoc.ru Микоплазма пневмония: схема лечения - Здоровье ИнфоMicoplasma pneumonia – это и есть возбудитель атипичной формы пневмонии и легочного микоплазмоза (микоплазменный бронхит). В организме человека могут жить 14 видов микоплазм, но патогенными являются всего 3 вида: Micoplasma pneumonia, Mycoplasma hominis и Mycoplasma genitalium. Микоплазмы – это условно-патогенный микроорганизм, его нередко идентифицируют у здоровых людей, но он также способен провоцировать ряд заболеваний. Заболевание широко распространено во всем мире, однако по статистическим данным чаще встречается у женщин, чем у мужчин: носителями патологии являются 40% женщин по всему миру. Источником микоплазм является инфицированный человек и здоровый (бациллоноситель). В заражениях присутствует сезонная зависимость: конец лета и сентябрь-октябрь – пиковая активность. Вероятность заразиться присутствует в течение всего года. Большая вероятность заражения в больших рабочих коллективах и семье, а формирующийся иммунитет не является продолжительным. Наиболее часто подвержены микоплазмозу женщины, которые ранее страдали от гинекологических заболеваний, венерических инфекций, или ведущие беспорядочную половую жизнь. Разновидности микоплазмозаВ зависимости от выявленного возбудителя, различают:
В обстоятельствах, когда организм подвержен сильному стрессу, при беременности, родах, аборте, переохлаждении, микоплазмы «пробуждаются» и болезнь переходит в наступательную тактику. Микоплазмоз может повлечь за собой возникновение таких заболеваний как пиелонефрит, уретрит, артрит, сепсис, разнообразные патологии беременности и плода и послеродовой эндометрит. Мы перейдем подробнее к микоплазме, которая вызывает атипичную форму пневмонии. Микоплазменная пневмонияСимптомыЧаще всего именно микоплазменная пневмония встречается у детей, также существуют различные исследования, подтверждающие большую частоту выявлений микоплазменной пневмонии у детей до 5 лет. Путь передачи инфекции – воздушно-капельный. В детских коллективах возбудитель способен провоцировать целые вспышки заболеваний. Микоплазменная пневмония передается с капельками мокроты и слюны, что выделяются при кашле больным человеком, также дети заражаются и контактным путем через вещи с мокротой или слюной. Респираторный микоплазмоз проходит в виде микоплазменного бронхита или пневмонии с присущими этим патологиям симптомами. Первые симптомы микоплазменной пневмонии: боль, першение в горле, сухой и надоедливый кашель, заложенность носовых пазух. У совсем маленьком возрасте у детей основным симптомом микоплазменной пневмонии на начальной стадии является сухой и надоедливый кашель, который буквально разрывает горло. Возникает такой кашель у детей на фоне незначительного увеличения температуры тела, но стоит заметить, что по симптомам мы можем подозревать заболевание, но не диагностировать. Отметим и тот факт, что микоплазменная пневмония является осложнением микоплазменного бронхита как у детей, так и у взрослых. Течение такой пневмонии напоминает грипп и все присущие ему симптомы. Кашель нередко сопровождается выделением гнойной мокроты при микоплазменной пневмонии, а иногда в ней могут присутствовать следы крови. Течение микоплазменной пневмонии в большинстве своем благоприятное, но бывают случаи, когда возникают осложнения в виде менингита, артрита и нефрита. ДиагностикаОдин из самых часто используемых методов диагностики микоплазм – иммунологический анализ, определяющий антитела lgm, lgG. Однако они не являются точными по отношению к иным тестам, поэтому не могут использоваться для постановки точного диагноза. Как правило, высокие титры lgm указывают на наличие пробудившейся инфекции в организме, тогда как наличие IgG без lgm является признаком перенесенной ранее инфекции, которая на данный момент, скорее всего, отсутствует. Дать точную расшифровку титрам IgG, lgm может лишь врач, который назначил вам этот анализ и ознакомлен с лабораторными нормами, в соответствии с которыми и проводятся исследования иммуноглобулинов IgG, lgm. Метод ПЦРНаиболее точным методом по диагностированию микоплазм на сегодня является метод ПЦР (полиразмерной цепной реакции). В сравнении с анализом на титры IgG и lgm, метод ПЦР выявляет микоплазмы у 90% обследованных при отрицательном результате посева. В основе метода лежит определение ДНК микроорганизмов, а не идентификация антител IgG, благодаря этому метод является в достаточной степени чувствительным и точным. Положительный результат данного анализа с куда большей уверенностью, нежели анализ титров IgG, позволяет заявить о наличии возбудителя. ЛечениеЛечение микоплазменной пневмонии должно назначаться врачом и проводиться под его пристальным наблюдением. В лечении микоплазменной пневмонии, а также тяжелых микоплазменных бронхитов, активно используются антибиотики, проявляющие чувствительность к микоплазмам. Однако перед назначением в обязательном порядке берется для посева мокрота на определение этой самой чувствительности. После получения результатов анализа лечение корректируется в нужном направлении. Так же, как и другие виды микоплазм, провоцирующая пневмонию реагирует на лечение антибиотиками: тетрациклинового ряда (Доксициклин), макролидов (Вильпрафен), а также реагирует на антибактериальные средства фторхинолоновых групп. Из-за того, что микоплазменная пневмония чаще всего встречается у детей, тетрациклиновые антибиотики стараются назначать для лечения детей только в особо тяжелых случаях. ПрофилактикаВы можете забыть о процессе лечения микоплазменной пневмонии, если будете поддерживать свою иммунную систему и иммунитет вашего ребенка на нормальном уровне. Тогда микоплазменные заболевания дыхательных путей будут проходить бессимптомно и без вреда для вас и ваших детей. healthyorgans.ru Микоплазма пневмонии - симптомы и лечение.Микоплазма пневмонии представляет собой инфекционный процесс, провоцирующий формирование данного заболевания. Представленная инфекция часто провоцирует трахеобронхит, бронхиолит и фарингит. Сформировавшиеся под влиянием микоплазмы инфекционные процессы продолжаются на протяжении 2-3 недель, а иногда и месяцев. Инкубационный период составляет от 1 до 3 недель, лечение следует начинать как можно раньше. Содержание статьи Причины зараженияМикоплазменная пневмония формируется вследствие заражения представленным типом бактерии. В норме они содержатся в организме каждого человека, но в определенных условиях происходит обострение. Следует отметить, что:
Если не осуществлять соответствующее лечение микоплазмоза, пневмония будет сопряжена с тяжелыми последствиями. В связи с этим следует обращать внимание на малейшие симптомы, отличающиеся от нормального состояния здоровья. Симптомы патологииПервичные симптомы при пневмонии и воспалительном процессе в области верхних респираторных путей, спровоцированных микоплазмой, являются неспецифичными. Речь идет о головное боли, невысокой и быстро проходящей лихорадке, болезненных ощущениях в области горла, насморке, ознобе, а также сухом надрывном кашле. Микоплазменная пневмония может оказаться фактором формирования симптоматики фарингита, синусита, бронхита, ларингита и других заболеваний, которые через определенный отрезок времени трансформируются в представленную патологию. Заболевание и его симптомы может продолжаться в течение 1-3 недель в зависимости от нюансов в состоянии здоровья и иммунитета. Смазанная симптоматическая картина сказывается на частых диагностических ошибках, в особенности в отношении вируса гриппа. Но опытные пульмонологи указывают на то, что симптомы и методы лечения пневмонии представленного типа у детей схожи с хламидийной. Детская формаДетскую форму микоплазменной пневмонии и ее симптомы следует отметить отдельно. Это объясняется тем, что именно в детском возрасте представленная форма заболевания формируется чаще всего, а ее симптомы наиболее яркие. Они формируются по ускоренному сценарию и подразумевают, что лечение следует начинать на первом этапе заболевания. Следует отметить такие симптомы:
Симптомы формируются сразу после завершения инкубационного периода. Если их вовремя не купировать, не провести корректное лечение, у ребенка проявятся серьезные осложнения вплоть до летального исхода. Для того чтобы избежать этого, следует вовремя озаботиться диагностическими мероприятиями. Диагностические мерыИзучение истории болезни, осмотр и стертая симптоматика с продолжительными кашлевыми позывами могут натолкнуть на мысль о присутствии атипичной формы пневмонии. Однако имеются характерные отличия одного заболевания от другого. Главным из них является то, что в крови периферического типа в стандартном анализе не идентифицируются определенные изменения, которые являются характерными для пневмонии по типу микоплазмоза. На основании рентгена идентифицируют форсификацию легочного рисунка. Выявляют теневые покрытия с мелкими очагами, которые локализуются в нижних частях одного или каждого из легких. Дифференциальная диагностика осуществляется в сравнении с инфекцией хламидийного типа и респираторной, спровоцированной развитием вируса. Главным следует считать серологическое обследование крови на присутствие иммуноглобулинов к микоплазме по типу М, А, G. Проявления патологии на поздних стадиях подтверждают полученные данные. Следует осуществлять диагностику на каждом этапе восстановительного процесса, а также после завершения терапии в течение первых 4-6 месяцев. Это поможет контролировать лечение и степень его эффективности, опираясь на проявления заболевания. Методы леченияУниверсальным лекарственным средством, который часто назначается пульмонологами и инфекционистами, является эритромицин. Он выпускается исключительно по рецепту, следует отметить, что:
Еще одним средством является клиндамицин, который активен в плане микоплазы, но проявляет требуемую эффективность не всегда, в связи с чем лекарственным средством выбора, облегчающим лечение, являться не может. Купировать агрессивные проявления помогают фторхинолоны, которые не могут использоваться детьми. Учитывая, что микоплазмы растут в медленном темпе, при их развитии необходима более продолжительная терапия антибактериального типа, чем в рамках инфекционных поражений другого происхождения. Рекомендуемая пульмонологами и инфекционистами длительность терапии составляет 14 – 21 дней. Лечение и его продолжительность зависят от множества нюансов: возраста пациента, вторичных форм инфекций, сопутствующих заболеваний и других форм. Для облегчения состояния пациента прописывают анальгетики, средства жаропонижающего и противокашлевого типа. Это позволяет ускорить лечение. Учитывая, что осложнения микоплазмоза внелегочного типа идентифицируются не сразу, не установлено, способна ли начатая на раннем этапе или продолжительная терапия антибактериального типа исключить их или снизить степень их тяжести. Осложнения и последствияДаже если лечение было начато вовремя, у больного могут сформироваться осложнения. Это объясняется ослабленным иммунитетом и плохим состоянием здоровья. К самым часто встречающимся последствиям, которые провоцирует микоплазменная пневмония, относятся следующие внелегочные патологии:
При микоплазменной пневмонии формируются суставные проявления – артрит, что характерно людям старше 45-50 лет. Еще одним осложнением патологии является перманентное усугубленное самочувствие: тошнота, озноб, рвота или понос. При купировании симптомов и корректировки, на которое направлено лечение, симптоматика, связанная с самочувствием, прекратится. ПрофилактикаПрофилактические мероприятия, предпринимаемые для исключения развития осложнений или повторной формы, следует согласовывать с пульмонологом или инфекционистом. Они включают в себя соблюдение личной гигиены (в детском возрасте при частых контактах в детских садах и школах), ведении здорового образа жизни (исключении употребления алкоголя и никотина), соблюдении физической активности. Для укрепления ослабленного лекарствами и болезнью организма следует правильно питаться (максимальное количество сезонных фруктов и овощей, минеральных компонентов), принимать поливитаминные комплексы и другие полезные компоненты. В целях активации организма рекомендованы ежедневные пешие прогулки на свежем воздухе, физическая зарядка и проветривание жилых помещений. При соблюдении представленных мер организм больного восстановится в течение 2-3 недель на 100% и дальнейшее восстановление не потребуется. Для того чтобы избежать столкновения в будущем с микоплазменной пневмонией рекомендуется избегать контактов с раздражителями и вовремя осуществлять диагностические обследования. Пневмония микоплазменного типа является серьезным заболеванием, заражению которым в одинаковой степени часто подвергаются дети и взрослые. Для своевременного лечения и купирования следует провести диагностику и начать терапию. Это позволит восстановить организм и избежать формирования осложнений. загрузка... yadishu.com Микоплазма пневмония у взрослых: mycoplasma pneumoniaeМикоплазма пневмония (mycoplasma pneumoniae) — это очень распространенная бактерия, которая является возбудителем более чем 20% острых воспалений легких. В 10-20 случаях из 100 возбудителем пневмонии являются именно микоплазмы. Отличительная черта — длительное течение заболевания. ↑Микоплазма пневмония — основные симптомыСвоего пика заразности болезнь достигает в конце лета и начале осени. Обычно первыми попадают под удар дети и подростки, но для взрослых эта бактерия тоже представляет большую опасность. У людей всех возрастов симптомы заболевания, вызванного именно микоплазменной инфекцией, не особо отличаются от болезни, обычной по своей природе, однако некоторые различия все же имеются. Явными симптомами микоплазменной пневмонии являются:
Единственным, характерным только для такого типа болезни, признаком является кашель. Длится он очень долго и сопровождается выделением большого количества мокроты. Именно поэтому по одной лишь симптоматике поставить точный диагноз невозможно. Для этого нужно проводить дополнительные исследования в лаборатории. О том, чтобы поставить себе диагноз самостоятельно, не может быть и речи. ↑Посмотрите видеоролики этой темеКак происходит процесс зараженияБолезнь приобрела более широкое распространение среди детей, молодежи и пожилых. Как правило, болезни подвергаются люди от 5 до 35 лет и после 60. Однако за последние пару лету участились случаи заражения детей и дошкольного возраста. Микоплазмы – это уникальные микроорганизмы. Их отличие состоит в том, что в их строении нет клеточной стенки. Наиболее схожими они являются с бактериями L-формы. Имеют одинаковый размер с вирусами. Всего учеными было выявлено 12 различных форм микоплазм, они были найдены в носоглотке, а также мочеполовых путях. Однако в человеческом организме могут развиваться только три вида. Передается болезнь воздушно-капельным путем. Именно поэтому ее вспышки фиксируются как минимум раз в год. В больших городах это может происходить даже чаще. Передается болезнь очень медленно, что еще раз подчеркивает то, что это не вирус. Поэтому даже в тесном коллективе заражение происходит медленно. Инкубационный период заболевания большой, может длиться до 3 недель. Именно в этом и заключается вся опасность. Поэтому определить, что же именно стало причиной заражения, практически невозможно. Микоплазмы с легкостью поражают ослабленный или неустойчивый иммунитет. Их очень сложно выявить в организме даже с помощью специального оборудования.
Это может быть банальное переохлаждение, грипп или обыкновенная простуда. Гораздо реже микоплазма может передаваться половым путем. Известны также случаи заражения во время родов. Тогда болезнетворные бактерии от матери передаются ее ребенку. Но в его организме они находятся в спящем режиме, поэтому обнаружить их сразу невозможно. ↑ http://feedmed.ru/bolezni/organov-dyhaniya/mikoplazma-pnevmoniya-simptomy.htmlРазвитие этой болезниИнкубационный период длится, как правило, 12-14 дней, но может достигать и 4 недель. В это время человек еще даже не подозревает, что он болен. Развитие болезни происходит плавно и постепенно. Но иногда может протекать остро. Для данного типа пневмонии выделяют несколько ее проявлений. Это респираторное, не респираторное, а также генерализованное. В первую очередь под удар попадают верхние дыхательные пути. Из-за этого начинается назофарингит или ларингит, у больного наблюдается сухость и заложенность носа. Постепенно к начальным симптомам добавляется дискомфорт в горле, садится голос. Общее самочувствие начинает ухудшаться. Температура поднимается все выше и выше, пока не достигнет критической отметки. Все это сопровождается слабостью и обильным потоотделением. При остром развитии болезни все симптомы проявляются в первый день. При обыкновенном развитии — через 1-2 недели. Характерным признаком является кашель, длительностью до двух недель. Обычно кашель наступает приступами. Во время этих приступов выделяется немного густой мокроты. Может произойти и так, что кашель будет присутствовать до 6 недель. Из-за гиперреактивности бронхов он становится хроническим. Так же на ранних стадиях микоплазма пневмония может быть схожа по симптомам с интерстициальной пневмонией. Кроме признаков болезни, связанных с легкими, микоплазма обладает еще рядом симптомов. Это и кожные высыпания, миалгия, нарушения работы ЖКТ, плохой сон, мигрени и парестезии. Не респираторные проявления делают пневмонию еще более опасной для человека. Ко всему прочему может добавиться фибринозный или экссудативный плеврит. Если вы уже имеете какие-либо хронические заболевания, то микоплазма может привести к их обострению. У очень маленьких детей (до 3-х лет) заболевание протекает почти бессимптомно. Если не возникает осложнений, то болезнь сама по себе проходит через 7-10 дней. Но вместе с тем имеется большой риск того, что пневмония перейдет в смешанную форму. В таком случае возможны осложнения, а это синдром Стивенса-Джонсона, Гийена-Барре, менингит и миелит. ↑Особенности атипичной формы у взрослыхАтипичная пневмония представляет собой ряд заболеваний легких, которые по своим причинам и симптомам отличаются то классических. Стандартная пневмония провоцируется бактерией и ее диагностика и лечение не составляют труда. Когда речь идет об атипичных возбудителях, то спрогнозировать ход развития болезни нереально. Он может быть как легким и замедленным, так и тяжелым и молниеносным. Если больному не будет оказано вовремя должное лечение, то возможны тяжелейшие осложнения, вплоть до смерти. К атипичным возбудителям восприимчивость у людей очень высокая. Из-за этого возможны эпидемии. Наиболее распространенные признаки атипичной пневмонии:
На ранних стадиях болезнь легко спутать с ОРВИ. Симптомы те же: озноб, дискомфорт в горле, повышенная температура, насморк. Но через некоторое время отмечается одышка и длительный, непродуктивный кашель. ↑Полезное видео по теме↑Диагностика этого заболеванияЕсли у вас есть подозрение на пневмонию, необходимо срочно обратиться к пульмонологу или инфекционисту. Для того чтобы поставить диагноз, врачу необходимо взять ряд следующих анализов:
Дополнительно к этому проводится аускультация. Наибольшую ценность представляет анализ крови. Так как именно по нему с наибольшей точностью можно определить присутствие микоплазмы в организме. Для этого анализы берутся несколько раз с промежутком в несколько дней. Это делается для того, чтобы определить как давно бактерии находятся в крови и успели ли уже выработаться антитела для борьбы с ним. Результаты анализов могут искажать аутоиммунные заболевания и прием гормонов. Только после того, как все результаты будут расшифрованы, врач может назначить лечение. ↑Эффективные методики леченияДалеко не каждый антибиотик способен справиться с микоплазмой. Для того чтобы сделать назначение, рекомендуется сначала сделать несколько проб на чувствительность. Таким образом будет выявлено наиболее эффективное лекарство. Лечение микоплазменной пневмонии – процесс долгий и кропотливый. Чтобы убрать из организма возбудитель болезни, доктора назначают «эритромицин», «тетрациклин», «ципрофлоксацин» или другие иммуномодуляторы. При очень тяжелом течении болезни применяется комплексная терапия. В ее состав входят гормоны или иммуноглобулин в сочетании с антибиотиками. Все схемы лечения подбираются сугубо индивидуально. Они зависят непосредственно от результатов ваших анализов. Так что ни в коем случае не лечитесь самостоятельно препаратами других пациентов с таким же диагнозом. В лучшем случае они просто не дадут никакого эффекта, в худшем приведут к осложнениям. Не следует забывать и о правильном питании. Отличной профилактикой микоплазмы является личная гигиена. Тщательно следите за тем, чтобы никто посторонний не пользовался вашими гигиеническими принадлежностями. При общении со здоровыми людьми больные должны находиться в специальных защитных масках. ↑Лечение с помощью физиотерапииПри лечении пневмонии физиотерапия просто незаменимая вещь. Она обладает противовоспалительным, противоотечным, бактериостатическим и десенсибилизирующим действием. Плюс ко всему благотворно влияет на иммунную систему. С помощью физиопроцедур приводятся в действие местные, рефлекторные и генерализованные реакции. Физиотерапия влияет на нервные окончания. Благодаря этому осуществляется стимуляция органов, отвечающих за эндокринную систему. Производится выброс большого количества гормонов в кровь. Генерализованая реакция запускает процесс стимуляции клеток иммунной системы. Происходит более активное образование антител. Идет формирование гуморального и клеточного иммунитета. При данном типе заболевания наиболее часто используют:
Основы медицинского питанияЦель правильного питания при пневмонии заключается в поддержке защитных функций организма. Организм не должен тратить силы на переваривание вредной и тяжелей пищи, а направить всю энергию на борьбу с болезнью. Вам следует убрать соль, углеводы и жиры. Обогатите свой рацион кальцием и витаминами А, В и С. Ешьте небольшими порциями, но часто, где-то 5-6 раз в день, если аппетита нет, то и заставлять себя не стоит. Готовьте пищу в духовке или на пару. Жарить не рекомендуется. Можно так же отваривать и перетирать. Пейте много теплой жидкости — воды, чая, компота из сухофруктов. Когда ваше состояние улучшится, начните постепенно добавлять в рацион то, что исключили ранее. Количество жидкости так же можно уменьшать. В меню больного пневмонией обязательно должны присутствовать нежирная рыба и мясо, свежие фрукты и овощи, сухофрукты, крупы и макароны из твердых сортов, мед, малиновое варенье, натуральные соки и морсы, отвары из черной смородины, шиповника, брусники. Сок лучше выбирать кислый. ↑Чем может осложниться микоплазменная форма пневмонииПневмония – это очень опасная болезнь. Еще более опасными, чем сама болезнь, могут быть ее осложнения. Все осложнения делятся на два вида: легочные и внелегочные. Легочные осложнения поражают непосредственно легкие. К ним относятся плеврит, массивный коллапс, отек легких, абсцесс легких. Причиной внелегочных осложнений является проникновение бактерий в другие органы через кровь. Это может быть:
Пускать болезнь на самотек нельзя. Пневмония даже в самой легкой форме при неправильном лечении может привести к фатальным последствиям. Если человек регулярно принимает алкоголь, то кроме всех вышеперечисленных осложнений он рискует получить поражение центральной системы. Происходит нарушение ориентации, нарушается речь. Больной может даже впасть в кому. Микоплазма пневмония у взрослых 5 (100%) 6 голосов ПОДЕЛИСЬ И РАССКАЖИ ДРУЗЬЯМЭто поможет: feedmed.ru Пневмония микоплазма - от диагностики к лечениюО заболевании пневмония микоплазма многим доводилось слышать, но наверняка лишь вскользь. Оно встречается в 20% случаев воспаления легких и имеет отношение, соответственно, к легочным инфекциям. Заболевший человек, как правило, ощущает заложенность носа, першение в горле и навязчивый кашель. К этим неприятным ощущениям добавляется головная боль дисперсия и дискомфорт в ЖКТ (желудочно-кишечном тракте). Микоплазма пневмония у детей встречается довольно часто, особенно болезни подвержены те малыши, которые проживают в городских условиях. При заболевании симптомы могут быть схожи с теми, что при вирусе гриппа. В любом случае о самолечении не может быть и речи, лечение микоплазменной пневмонии должен назначить квалифицированный врач.Распознать недуг можно сделав рентген, или произведя КТ (компьютерную томографию легких), а также с помощью ПЦР (анализ полимеразной цепной реакции).В случае выявления микоплазменной пневмонии делают назначения иммуномодуляторов и отхаркивающих средств. Прописывают массаж и физиолечение. Как передается заболевание у взрослыхЭтот «хитрый» микроорганизм, вызывающий недуг, нашел свое место между бактериями и вирусами, паразитируя и проникая внутрь клеток. Имея трехслойную мембрану, он устойчив к действию таких медикаментов, как антибиотики пенициллинового ряда. А схожесть со здоровыми клетками организма дает ему возможность на долгое время оставаться незамеченным для иммунной системы. Причем вырабатываются аутоантитела, что вызывает аутоиммунные процессы. Заражение микоплазмой пневмонии возможно двумя путями:
Дополнительную информацию о путях передачи и признаках тяжелой формы заболевания вы можете узнать из видео: Микроорганизмы, кроме микоплазменной пневмонии, могут вызвать у практически здоровых людей такие заболевания, как:
У микоплазмы нет клеточной оболочки что и делает их устойчивыми не только к ОІ-лактамным антибиотикам, но и к пенициллину цефалоспорину. При поражении организма инфекцией микоплазмы, у пациента отмечаются незначительные участки воспаления, при этом иммуноморфологическая реакция выражена и наблюдается активация клеточного иммунитета. Большая вероятность подхватить заболевание приходится на осень — зиму. Пневмония у детей, подростков и молодежи до 35 лет, встречаются чаще, чем у людей более зрелого возраста. Они микоплазменной пневмонией хворают гораздо реже. Тому есть простое объяснение – в группе риска категория граждан, находящихся в организованном тесном контакте: детские сады, школы, рабочий коллектив. Многие задаются таким вопросом, как возникновение микоплазменной инфекции у детей. Она может перейти от матери как во время беременности, так и во время родов. Микоплазмы у детей поражают дыхательные пути. Возбудителем легочной микоплазмы является микроб Mycoplasma pneumonia. О причинах заболеванияВызывают микоплазменную пневмонию высоко вирулентные штаммы анаэробных микроорганизмов, относящихся к роду Мycoplasma – M. pneumoniae. Величина возбудителя соизмерима с вирусной частицей. Однако, у него отсутствует клеточная стенка. Микоплазмы с легкостью накапливаются на поверхностных рецепторах бронхов, трахей, эритроцитов и др. Начиная паразитировать внутри человека, вирусная бактерия проникает внутрь клетки, перерождается в инородную и провоцирует развитие аутоиммунных реакций. В результате проявляется не респираторная микоплазменная инфекция. Симптомы, сопровождающие микоплазменную пневмониюОбычно длительность инкубационного периода при микоплазменной пневмонии составляет примерно две недели. Все начинается постепенно, очень схоже с признаками ОРВИ и гриппа. Из-за смазанности симптомов, диагностировать Mycoplasma достаточно сложно. Поэтому правильное лечение назначается не всегда сразу, однако, инфекция может привести к возникновению заболевания, вызывающего пневмонию: это бронхит, фарингит, ринит, синусит, ларингит. Микоплазму пневмонии, создающую смазанную клиническую картину, часто принимают за вирус гриппа. К симптомам относят першение и сухость в носоглотке, заложенность носа, также может добавиться повышение температуры до отметки 37–38С. Человек чувствует слабость во всем теле, у него может начаться интенсивное потоотделение. Симптоматика микоплазмы пневмонии в острых случаях интоксикации проявляется практически сразу. А при постепенном развитии лишь на седьмой, а то и двенадцатый день, сопровождаясь приступообразным малопродуктивным кашлем с выделениями вязкой мокроты. Все это может мучить больного довольно длительное, до 15 дней, время. Микоплазменной пневмонии иногда характерны проявления, похожие на острую интерстициальную пневмонию, которая развивается стремительно и протекает тяжело. Если нет никаких осложнений, то все симптомы заболевания исчезают за неделю. В отдельных эпизодах может пройти около 10 дней, по истечении которых заболевание отступает самостоятельно. В случае присоединения вторичной инфекции болезнь может перейти в смешанную форму, даже привести к пневмонии у детей. Диагностирование заболеванияПациенту ставится диагноз микоплазменной пневмонии с учетом собранных данных на основании клинической картины рентгенографии, КТ легких, ПЦР и серологических исследований. Не выраженность физических проявлений затрудняет установить причину болезни на первой неделе.Обычная микроскопия мокроты практически не может выявить бактерию микоплазмы. Подтверждают признаки микоплазменной пневмонии врачи лишь после получения результатов по методу ЦПР, у которого широкие диагностические возможности. Анализ выявляет ДНК возбудителя в мокроте. На основании результатов далее и прописывается лечение микоплазмоза легких. ЛечениеПри обнаружении микоплазмы у ребенка назначается дезинтаксионная терапия. Она в обязательном порядке должна включать в себя полный комплекс лечебных процедур, который поможет справиться с пневмонией у детей. Основной целью терапии считают поддержку иммунитета и подавление действия патогенных микроорганизмов. Если это заболевание у детей до 10 лет проявляется схоже с ОРЗ, то антибиотики не назначаются. Для орошения полости носа капают сосудосуживающие капли, пьют антигистаминные препараты, отхаркивающие сиропы от кашля. И также для скорейшего выздоровления в назначения врачи добавляют инъекции или капельницы для введения витаминов. Для более быстрого восстановления организма прописывают физиопроцедуры и ЛФК. Однако, при повышении температуры может развиться пневмония. Поэтому малышей госпитализируют в срочном порядке и лечение микоплазменной инфекции проводят стационарно. При остро выраженной микоплазменной пневмонии прохождение лечения в стационарных условиях касается не только детей, но и взрослых. Как определить воспаление легких у ребенка? Рассказывает доктор Комаровский: Так как болезнь сопровождается воспалением бронхов, прописывается постельный режим, особенно если речь идет о лихорадке. Помещение должно быть с хорошим естественным воздухообменом. Это возможно при помощи специальных приборов, которые стоят в палатах. Во время заболевания нужно соблюдать диету, больше употреблять подкисленной воды. Это может быть и клюквенный сок, и настой шиповника полезный для организма. Для беременных женщин, новорожденных малышей, детей чуть старше при микоплазменной пневмонии применяют фторхинолоны и макролиды. Эти препараты подразумевает эрадикационная терапия, что достаточно безопасно. Для лечения взрослых наиболее эффективной, по мнению специалистов, считается антибиотикотерапия. Терапия антибиотиками проводится постепенно. Два дня колют препарат внутривенно, а затем это же средство или другое перорально. Микоплазма пневмонии может дать рецидив. Во избежание этого, курс лечения врачи прописывают не менее чем на четырнадцать дней. Кроме них, рекомендуют принимать препараты, способствующие отхаркиванию мокроты, антипиретики (для снижения температуры), анальгетики (от боли), иммуномодуляторы. Необходимо делать дыхательную гимнастику, ходить на массаж и физиопроцедуры. Возможные осложненияОсложнения после микоплазменной пневмонии возникают не так часто, как может показаться. Это происходит при низком иммунитете, ослабленном здоровье, даже если лечение начали вовремя. Внелегочные отделы, в которых могут быть выявлены изменения после прохождения терапии:
Прогнозы и профилактикаК обязательным профилактическим мерам относят: здоровый образ жизни, личную гигиену, физическую активность, правильное питание. Последнее включает в себя употребление в максимальном количестве овощей и фруктов по сезону, витамины. Для активации иммунитета доктора рекомендуют прогулки пешком, частое проветривание, зарядку. Если вы будете соблюдать все эти предписания, то организм должен восстановиться за 14–21 день до 100%. Врачи рекомендуют пройти лечение в санатории, расположенном в теплой и сухой климатической зоне, чтобы набраться сил и восстановить ослабленный за время недомогания иммунитет. Особенно это относится к тем, кто страдает хроническими заболеваниями бронхиальной системы. После прохождения лечения, во избежание формирований осложнений, необходимо обязательно наблюдаться у пульмонолога в течение полугода. Микоплазменная пневмония лечится довольно успешною. В большинстве случаев благоприятные прогнозы оправдываются. Летальные исходы при этом серьезном заболевании случаются очень редко. Внимательно относитесь к своему здоровью, а также близких людей. Смотрите познавательный видео ролик, в котором доктор Комаровский рассказывает о необходимых действиях родителей при затрудненном дыхании у ребенка: lechim-matku.ru Микоплазменная пневмония - причины, симптомы, диагностика и лечениеМикоплазменная пневмония – атипичная легочная инфекция, возбудителем которой является Мycoplasma pneumoniae. Заболевание сопровождается катаральными и респираторными проявлениями (заложенностью носа, першением в горле, приступами навязчивого малопродуктивного кашля), интоксикационным синдромом (субфебрилитетом, слабостью, головной болью, миалгией), явлениями диспепсии (дискомфортом в ЖКТ). Микоплазменная этиология пневмонии подтверждается данными рентгенографии и КТ легких, серологического и ПЦР исследований. При микоплазменной пневмонии показаны макролиды, фторхинолоны, бронходилататоры, отхаркивающие средства, иммуномодуляторы, физиолечение, массаж. Микоплазменная пневмония – заболевание из группы атипичных пневмоний, вызываемое патогенным агентом – микоплазмой (М. pneumoniae). В практике пульмонологии частота микоплазменных пневмоний варьирует, составляя от 5 до 50% случаев внебольничных воспалений легких или около трети пневмоний небактериального генеза. Заболевание регистрируется в виде спорадических случаев и эпидемических вспышек. Характерны сезонные колебания заболеваемости с пиком в осенне-зимний период. Микоплазменная пневмония наблюдается преимущественно у детей, подростков и молодых пациентов до 35 лет, намного реже – в среднем и зрелом возрасте. Легочная инфекция чаще встречается в организованных коллективах с тесными контактами (в дошкольных, школьных и студенческих группах, у военнослужащих и др.), возможны семейные случаи инфекции. Причины микоплазменной пневмонииМикоплазменную пневмонию вызывают высоковирулентные штаммы анаэробных микроорганизмов рода Мycoplasma – M. pneumoniae. Возбудитель представлен мелкими (по размеру сравнимыми с вирусными частицами), не имеющими клеточной стенки (аналогично L-формам бактерий), прокариотическими организмами. Микоплазмы легко адсорбируются на поверхностных рецепторах клеток-мишеней (эпителиоцитов трахеи и бронхов, альвеолоцитов, эритроцитов и др.) и паразитируют на мембране или внутри клетки-хозяина. Интеграция микоплазмы в клеточную мембрану или ее проникновение внутрь клетки превращает последнюю в иммунологически инородную, что провоцирует развитие аутоиммунных реакций. Именно аутоантителообразование служит причиной нереспираторных проявлений микоплазменной инфекции. Микоплазмы способны длительно персистировать в эпителиальных клетках и лимфоглоточном кольце; легко передаются воздушно-капельным путем от больных и бессимптомных носителей со слизью из носоглотки и респираторного тракта. Микоплазмы малоустойчивы во внешних условиях: чувствительны к перепаду pH, нагреванию и высушиванию, ультразвуку и УФО, не растут на недостаточно влажных питательных средах. Кроме микоплазменной пневмонии, микроорганизмы также могут стать причиной острого воспаления верхних дыхательных путей (фарингита), бронхиальной астмы, обострений хронического обструктивного бронхита и развития нераспираторной патологии (перикардита, отита, энцефалита, менингита, гемолитической анемии) у практически здоровых людей. Отсутствие клеточной оболочки обеспечивает микоплазмам резистентность к β-лактамным антибиотикам – пенициллинам, цефалоспоринам. При микоплазменной инфекции отмечается развитие локального воспаления с выраженной иммуноморфологической реакцией, местным антителогенезом (всех классов иммуноглобулинов - IgM, IgA, IgG), активацией клеточного иммунитета. Симптомы микоплазменной пневмонии обусловлены преимущественно агрессивной ответной воспалительной реакцией макроорганизма (постинфекционной гиперсенситивностью, опосредованной Т-лимфоцитами). Симптомы микоплазменной пневмонииИнкубационный период при микоплазменной пневмонии может длиться 1-4 недели (обычно 12-14 дней). Начало заболевания, как правило, постепенное, но может быть подострым или острым. Выделяют респираторные, нереспираторные и генерализованные проявления микоплазменной пневмонии. В начальном периоде возникает поражение верхних дыхательных путей, которое протекает в виде катарального назофарингита, ларингита, реже острого трахеобронхита. Отмечается заложенность носа, сухость в носоглотке, першение в горле, осиплость голоса. Ухудшается общее состояние, постепенно нарастает температура до субфебрильных значений, появляется слабость, потливость. В острых случаях симптомы интоксикации возникают в первые сутки заболевания, при постепенном развитии - только на 7-12 день. Характерен продолжительный (не менее 10-15 дней) малопродуктивный пароксизмальный кашель. Во время приступа кашель очень сильный, изнурительный с выделением незначительного количества вязкой слизистой мокроты. Кашель может приобретать хронический характер, сохраняясь на протяжении 4-6 недель из-за обструкции дыхательных путей и гиперреактивности бронхов. Спектр проявлений микоплазменной пневмонии может включать признаки острой интерстициальной пневмонии. Из внелегочной симптоматики для микоплазменной пневмонии наиболее характерны высыпания на коже и барабанных перепонках (по типу острого мирингита), миалгия, дискомфорт в ЖКТ, нарушение сна, умеренная головная боль, парестезии. Присоединение нереспираторных проявлений утяжеляет течение микоплазменной пневмонии. Может возникать умеренный фибринозный или экссудативный плеврит, иногда - плевритическая боль. При наличии сопутствующей хронической обструкции микоплазменная пневмония способствует обострению обструктивного синдрома. Для детей младше 3-летнего возраста характерно малосимптомное течение. В неосложненных случаях симптомы микоплазменной пневмонии в течение 7-10 дней постепенно исчезают, заболевание разрешается самостоятельно. Имеется риск перехода в смешанную (микоплазменно-бактериальную) форму пневмонии вследствие присоединения вторичной инфекции (обычно, пневмококка). Осложнениями микоплазменной пневмонии выступают синдром Стивенса-Джонсона, синдром Гийена-Барре, миелит, энцефалит, менингит. Диагностика микоплазменной пневмонииПри постановке диагноза микоплазменной пневмонии учитываются данные клинической картины, рентгенографии и КТ легких, серологического и ПЦР-исследований. Установление этиологии на первой неделе заболевания затруднено из-за первоначальной невыраженности физикальных проявлений. Рано отмечается гиперемия задней стенки глотки, гипертрофия миндалин, постепенно может появиться очаговое ослабленное везикулярное дыхание, крепитация, редкие средне- и мелкопузырчатые хрипы, укорочение перкуторного звука. Для микоплазменной пневмонии типично присутствие внелегочной симптоматики. На рентгенограмме легких заметно двустороннее усиление легочного рисунка с типичными для пневмонии неоднородными, нечеткими очаговыми инфильтратами в нижних сегментах, в 50% случаев – интерстициальные изменения, перибронхиальная и периваскулярная инфильтрация. Обширная лобарная инфильтрация отмечается редко. Лабораторные сдвиги – лейкоцитоз и подъем СОЭ в периферической крови при микоплазменной пневмонии менее выражены, чем у больных бактериальным воспалением легких. Микробиологическое исследование с выделением культуры M.pneumoniae из мокроты, ткани легких и плевральной жидкости практически не используется, так как требует продолжительных сроков инкубации и высокоселективных сред. При обычной микроскопии мокроты микоплазмы не выявляются. Для этиологической верификации микоплазменной пневмонии и установления активной и персистирующей форм инфекции проводится комплекс анализов, включающих серотипирование (ИФА, РСК, РНИФ) и молекулярно-биологическое исследование (ПЦР). Показательно 4-кратное повышение титров IgA и IgG в парных сыворотках (в острую стадию и в период реконвалесценции). Для микоплазменной пневмонии свойственно заметное угнетение Т-клеточного и фагоцитарного звеньев иммунитета, гуморальные сдвиги (повышение количества В-лимфоцитов, уровней IgM и ЦИК). ЭКГ-изменения могут возникать у больных при появлении миокардита и перикардита. Необходимо дифференцировать микоплазменную пневмонию от ОРВИ, бактериальной пневмонии, орнитоза, легионеллеза, туберкулеза легких. Лечение микоплазменной пневмонииПри острой микоплазменной пневмонии с выраженным респираторным синдромом лечение проводится в стационарных условиях. На время лихорадки рекомендован постельный режим с обеспечением хорошей аэрации палаты; диета, употребление слегка подкисленной воды, клюквенного морса, компотов и соков, настоя плодов шиповника. В качестве основной эрадикационной терапии при микоплазменной пневмонии назначаются макролиды (азитромицин), фторхинолоны (офлоксацин, ципрофлоксацин) и тетрациклины. Предпочтительность макролидов обусловлена безопасностью для новорожденных, детей и беременных. Целесообразно проведение ступенчатой антибиотикотерапии – сначала (2-3 дня) внутривенное введение, затем - пероральный прием того же препарата или другого макролида. Для профилактики рецидива микоплазменной пневмонии курс антибиотиков должен длиться не менее 14 дней (обычно 2–3 недели). Также показаны бронходилататоры, отхаркивающие препараты, анальгетики и антипиретики, иммуномодуляторы. В период реконвалесценции используется немедикаментозная терапия: ЛФК, дыхательная гимнастика, физиопроцедуры, массаж, водолечение, аэротерапия, санаторно-курортное лечение в условиях сухого и теплого климата. Диспансерное наблюдение у пульмонолога в течение 6 месяцев показано часто болеющим пациентам с хроническими заболеваниями бронхолегочной системы. Прогноз микоплазменной пневмонии обычно благоприятный, летальность может достигать 1,4%. www.krasotaimedicina.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Микоплазма в легких - явление не из приятных, потому что этот маленький вирус бывает виновником многих заболеваний, диагностировать и лечить которые всегда довольно сложно. Если обнаружена микоплазма пневмония, антибиотики - первое лекарство, которое поможет победить вирус. Однако они должны назначаться только врачом, изучившим результаты анализов. Лечение микоплазмы пневмонии у детей и взрослых ведется с применением различных препаратов или хотя бы с изменением дозировки, чтобы избежать нежелательных побочных эффектов. Следует учитывать, что на данный вирус имеют воздействие не все антибиотики. Это обусловлено своеобразным строением микоплазм, которые не имеют внешней оболочки. Не может быть применен в борьбе с микоплазмозом пенициллин и цефалоспорин. Они воздействуют лишь на клетки с оболочкой.
Микоплазма в легких - явление не из приятных, потому что этот маленький вирус бывает виновником многих заболеваний, диагностировать и лечить которые всегда довольно сложно. Если обнаружена микоплазма пневмония, антибиотики - первое лекарство, которое поможет победить вирус. Однако они должны назначаться только врачом, изучившим результаты анализов. Лечение микоплазмы пневмонии у детей и взрослых ведется с применением различных препаратов или хотя бы с изменением дозировки, чтобы избежать нежелательных побочных эффектов. Следует учитывать, что на данный вирус имеют воздействие не все антибиотики. Это обусловлено своеобразным строением микоплазм, которые не имеют внешней оболочки. Не может быть применен в борьбе с микоплазмозом пенициллин и цефалоспорин. Они воздействуют лишь на клетки с оболочкой.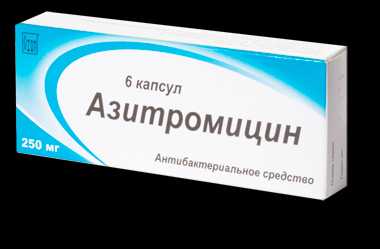 Не исключено при тяжелых формах заболевания использование многоступенчатого лечения, когда первые несколько дней препарат вводится внутривенно в виде инъекций, а затем пациент получает таблетки.
Не исключено при тяжелых формах заболевания использование многоступенчатого лечения, когда первые несколько дней препарат вводится внутривенно в виде инъекций, а затем пациент получает таблетки.
 Вся причина в том, что бактерии маскируются под «нормальные» клетки организма. Это служит причиной того, что заболевания такого рода часто становятся хроническими. Бактерии постоянно находятся в организме человека. Чтобы их активировать достаточно любой мелочи.
Вся причина в том, что бактерии маскируются под «нормальные» клетки организма. Это служит причиной того, что заболевания такого рода часто становятся хроническими. Бактерии постоянно находятся в организме человека. Чтобы их активировать достаточно любой мелочи.  О народной медицине так же лучше забыть. Никакие отвары трав и прочие «бабушкины» средства не помогут. Здесь нужны только антибиотики. Максимум что вы можете это укрепить иммунитет или снять какие-то конкретные симптомы.
О народной медицине так же лучше забыть. Никакие отвары трав и прочие «бабушкины» средства не помогут. Здесь нужны только антибиотики. Максимум что вы можете это укрепить иммунитет или снять какие-то конкретные симптомы.