|
|
||||||||||
|
Внебольничные пневмонии этиология и лечение. Внебольничная пневмония лечение антибиотикамиАнтибактериальная терапия внебольничных пневмонийАнтибактериальная терапия внебольничных пневмоний в настоящее время является одной из самых эффективных методик устранения патогенной микрофлоры из глубоких тканей легких и бронхов, а иногда и плевы. Согласно статистическим данным, примерно 75% случаев назначения антибиотиков приходится именно на инфекционные заболеваний органов дыхания. Стоит отметить, что пневмония относится к распространенным респираторным заболеваниям, которые наиболее часто развиваются на фоне поражения именно бактериальной микрофлорой, поэтому очень важно правильно подбирать лекарства для устранения того или иного вида микроорганизмов. Учитывая, что антибактериальная терапия внебольничной пневмонии, которая назначается врачами даже при легких формах течения болезни, стала причиной появления бактерий, устойчивых к медикаментозным препаратам, в настоящее время большинство пульмонологов настаивают на изменении подхода к антибактериальной терапии пневмоний, указывая на то, что назначение препаратов должно быть более рационально. Этиология внебольничных пневмонийПосле детального изучения причин развития внебольничных пневмоний было выявлено, что наиболее часто воспаление легких этого типа появляется вследствие распространения микрофлоры из так называемых нестерильных верхних дыхательных путей, то есть микроаспирации содержимого носоглотки в респираторные отделы дыхательной системы. Аспирация зараженного содержимого носоглотки в респираторные отделы легких является одним из основных механизмов распространения микрофлоры, способной вызвать воспаление легких. В редких случаях возможен гематогенный способ распространения патогенной микрофлоры. Из множества различных микроорганизмов, обитающих в носоглотке, лишь немногие способны провоцировать развитие пневмонии. Наиболее часто внебольничные пневмонии развиваются при поражении тканей легких такими микроорганизмами, как:
Другие возбудители пневмонии встречаются достаточно редко. Кроме того, в ряде случаев даже при проведении бакпосева мокроты невозможно определить тип возбудителя. Рациональная антибактериальная терапия внебольничных пневмоний требует проведения ряда исследований для выявления возбудителя, так как только в этом случае лечащий врач может подобрать наиболее безопасные и эффективные антибиотики.
Антибиотики для леченияУчитывая, что бездумное применение антибиотиков может не только стать причиной появления новых штаммов патогенных микроорганизмов, но и нанести существенных вред организму больного, многие врачи отмечают, что применять столь сильнодействующие препараты можно только после всесторонней оценки состояния человека. Все дело в том, что при легком течении этого заболевания оно вполне может быть устранено без применения антибактериальных средств. Таким образом, антибиотики должны назначаться на основе не только специфики имеющейся патогенной микрофлоры, но и тяжести течения внебольничной пневмонии. В настоящее время существует немало видов антибиотиков, причем некоторые из них отличаются широким спектром действия, в то время как другие могут быть использованы при выявлении того или иного возбудителя воспалительного процесса в легких. К наиболее часто использующимся антибиотикам при внебольничных пневмониях относятся:
Подбором препаратов и разработкой схемы их приема может заниматься только квалифицированный врач. Во время антибактериального лечения внебольничной пневмонии может потребоваться неоднократная замена препаратов, в случае если возбудитель заболевания проявляется признаки резистивности к лекарственным средствам.
Подбор лекарствНесмотря на то что существует множество разновидностей антибиотиков, которые могут использоваться при лечении внебольничных пневмоний, следует учитывать, что эффективность того или иного препарата зависит от того, какой именно тип микроорганизма спровоцировал воспалительный процесс в легочной ткани. В домашних условиях невозможно самостоятельно определить, какие типы организмов спровоцировали пневмонию, поэтому нельзя подобрать и наиболее приемлемый тип антибиотиков. При подтверждении лабораторными методами пневмонии, спровоцированной пневмококками, как правило, проводится терапия препаратами, относящимися к аминопенициллинам и бензилпенициллинам. Учитывая фармакологические свойства различных препаратов, относящихся к этим группам, амоксициллин является более предпочтительным, чем ампициллин, так как это лекарство лучше всасывается в стенки ЖКТ. При резистивных формах пневмококка могут эффективно использоваться макролидные антибиотики, в том числе эритромицин и азитромицин. Антибиотики, относящиеся к классу фторхинолонов при пневмококковой инфекции, как правило, не используются из-за своей малой эффектности по отношению к этим микроорганизмам. При развитии пневмонии на фоне поражения тканей легких гемофильной палочкой обычно в качестве медикаментозной терапии используются аминопенициллины. В случае если у больного подтверждаются штаммы гемофильной палочки, резистивные к стандартной антибактериальной терапии, могут назначаться цефалоспорины 2-го поколения для подавления роста численности патогенной микрофлоры. Помимо всего прочего, эффективно могут использоваться антибиотики, относящиеся к разряду фторхинолонов, так как у гемофильной палочки редко бывает к ним выраженная устойчивость. Макролиды при лечении пневмонии, спровоцированной гемофильной палочкой, как правило, не используются из-за их низкого эффекта. При подтверждении внебольничных пневмоний, спровоцированных золотистым стафилококком, как правило, назначаются так называемые новейшие «защищенные» аминопенициллины, а также цефалоспорины 1 или 2 поколения. При менее распространенных хламидийных и микоплазменных пневмониях, как правило, эффективными являются антибиотики тетрациклинового ряда, а также макролиды. Эти патогенные микроорганизмы редко приобретают устойчивость к представленным антибиотикам, но в случае если подобное явление имеет место, могут дополнительно использоваться антибиотики, относящиеся к группе фторхинолонов. Для лечения внебольничных пневмоний, которые были вызваны легионеллой, как правило, используется такой препарат, как Эритромицин, но могут применяться и другие антибиотики, относящиеся к группе макролидов. Помимо всего прочего, лечение макролидами может дополняться рифампицином. Кроме того, при легионеллезной пневмонии достаточно эффективными являются фторхинолоны, в том числе офлоксацин и ципрофлоксацин. При выявлении пневмонии, вызванной энтеробактериями, как правило, назначаются цефалоспорины 3-го поколения, но возможными являются разные схемы лечения и подбор антибиотиков, так как эти микроорганизмы быстро приобретают устойчивость к антибактериальной терапии.
Большинство больных предпочитает принимать антибиотики в форме таблеток, так как подобный метод введения препарата является наиболее удобным. В действительности антибиотики могут вводиться не только перорально, но и парентерально, то есть внутривенно. Как правило, в неосложненных случаях пневмонии у больных в возрасте от 14 до 45 лет назначаются антибактериальные препараты в форме таблеток. В случаях когда имеется осложненная пневмония или подтверждены другие заболевания легких, которые делают пневмонию смертельно опасной, может быть показано внутривенное введение антибиотиков. Помимо всего прочего, показанием к внутривенному введению антибиотиков может быть возраст больного, так как младенцам и людям пожилого возраста, особенно тем, кто пережил инсульт и вынужден постоянно находиться в постели, прием антибиотиков в форме таблеток может нанести существенный вред. Все дело в том, что у лиц, относящихся к данной категории, примем антибиотиков в форме таблеток, может спровоцировать нарушения работы ЖКТ. В ряде случаев допускается ступенчатая антибактериальная терапия при внебольничной пневмонии, при которой антибиотики сначала вводятся внутривенно, а после достижения определенной положительной динамики может иметь место переход на таблетки. К основным признакам, делающим возможным переход от парентерального введения антибиотиков к пероральному, относятся следующие симптомы положительной динамики:
В большинстве случаев даже у больных с тяжелой формой пневмонии переход с парентерального на пероральный способ введения антибиотиков возможен уже через 2-3 дня после начала терапии.
Длительность терапииНесмотря на то что применение антибиотиков в большинстве случаев развития пневмонии у людей разных возрастов является полостью оправданным методом лечения, все же эти препараты являются достаточно агрессивными и использовать их следует крайне осторожно. В случае наличия неосложненной формы воспаления легких целесообразным является использование антибактериальной терапии на протяжении примерно 3-4 дней, до нормализации температуры тела у больного. В дальнейшем можно отказаться от приема антибиотиков и использовать исключительно препараты, необходимые для отхождения мокроты, устранения кашля и других симптоматических проявлений. В то же время при пневмонии, вызванной микоплазмой, хламидиями и легионеллой, антибактериальная терапия из-за риска рецидива инфекции должна продолжаться не менее 2-3 недель, в зависимости от формы течения болезни. Только лечащий врач на основе клинических исследований может точно определить необходимую продолжительность лечения антибактериальными препаратами, поэтому даже при наступлении видимого улучшения больному обязательно приходить на последующие приемы для уточнения состояния легких и коррекции схемы общей медикаментозной терапии. pneumon.ru Лечение внебольничных пневмонийДаже при современном оснащении бактериологической службы медицинского учреждения первично антибактериальное лечение назначается эмпирически с учетом анамнеза, клинической картины, эпидемиологической ситуации. В большинстве современных пособий к выбору антибактериального препарата рекомендуется подходить с учетом деления пневмоний на внебольничные и госпитальные, микрофлора которых принципиально отличается, и, следовательно, необходимо назначение принципиально разных антибиотиков. При внебольничных пневмониях – это пенициллины (особенно с ингибиторами b–лактамаз) и макролиды. В последнее время все большее место в лечении бронхолегочных инфекций занимают «респираторные» фторхинолоны (левофлоксацин, моксифлоксацин), которые обладают широким спектром действия, охватывающим основные возбудители респираторных инфекций. При госпитальных пневмонияхпредпочтение отдается противостафилококковым антибиотикам и антибиотикам, действующим на грамотрицательную флору и анаэробы (гликопептиды, цефалоспорины II и III поколения, фторхинолоны). Другим критерием для выбора антибиотика является возраст больного: моложе или старше 60 лет. Лечение нетяжелой внебольничной пневмонии
Следующий критерий для выбора антибактериальной терапии чрезвычайно важен – это тяжесть заболевания. Если при легкой форме пневмонии у врача есть время для подбора и определения эффективности антибиотика в течение 3 дней, то при тяжелом состоянии этого времени нет. В этом случае необходимо назначение комбинации антибиотиков для того, чтобы перекрыть весь спектр возможных возбудителей, или препарата с широким антибактериальным спектром (например, левофлоксацин внутривенно) Лечение тяжелой внебольничной пневмонии
Примеры выбора антибиотиков в соответствии с данными анамнеза
Программа эмпирической антибактериальной терапии госпитальной пневмонии в отделениях общего профиля
Рекомендации Американского торакального общества и Американского общества инфекционистов 2000–2001 гг. также предлагают для амбулаторного лечения нетяжелых пневмоний макролиды (азитромицин и кларитромицин) и доксициклин. Для больных в терапевтическом отделении предусматривается назначение b–лактамных антибиотиков широкого спектра (цефалоспорины и пенициллины с ингибиторами или без ингибиторов b–лактамаз) в сочетании с макролидами или респираторные фторхинолоны (левофлоксацин) в монотерапии. Лечение тяжелых пневмоний (в том числе и в блоке интенсивной терапии) предусматривает сочетание b–лактамных антибиотиков (цефотаксим, цефтриаксон, цефепим, имипенем, меропенем, пиперациллин–тазобактам) с макролидами (азитромицин, кларитромицин) или фторхинолонами с антипсевдомонадной (ципрофлоксацин) и антипневмококковой (левофлоксацин) активностью. Выбор b–лактамного антибиотика производится также с учетом его антипсевдомонадной активности. Возможно также проведение ступенчатой терапии: парентеральное (чаще внутривенное) введение антибиотика в течение 2–3 дней с дальнейшим переходом на пероральный прием. Ступенчатая терапия возможна при использовании амоксициллин/клавуланата, цефуроксима, кларитромицина, ципрофлоксацина, а также новых фторхинолонов – левофлоксацина (Таваник), что оправдано как с клинических, так и с фармакоэкономических позиций. Таким образом, b–лактамные антибиотики и макролиды остаются препаратами выбора при лечении внебольничных пневмоний. В последних руководствах в значительной степени расширены показания для новых фторхинолонов (левофлоксацин и др.), которые обладают широким спектром действия, хорошо переносятся и удобны в применении (возможна ступенчатая терапия), а рифампицин и ко–тримоксазол практически не упоминаются. Комбинированная терапия является основой при лечении тяжелых пневмоний. Стандартная жизненная ситуация не позволяет строго следовать правилам назначения антибиотиков. Результаты микробиологического исследования обычно бывают готовы лишь к 3–5–му дню от взятия мокроты, причем в 10–25% случаев возбудителя не удается определить. Поэтому при эмпирическом выборе антибактериального препарата рационально использовать большее количество критериев, чем только возраст и тяжесть состояния. studfiles.net Внебольничные пневмонии этиология и лечениеПневмония относится к числу наиболее распространенных острых заболеваний, это - группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации. Внебольничная пневмония (синонимы: домашняя, амбулаторная) - это острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (температура, кашель, боли в груди, одышка) и "свежими" очагово-инфильтративными изменениями в легких при отсутствии очевидной диагностической альтернативы. Причинами развития воспалительной реакции в респираторных отделах легких могут быть как снижение эффективности защитных механизмов организма, так и массивность дозы микроорганизмов и/или их повышенная вирулентность. Аспирация содержимого ротоглотки - основной путь инфицирования респираторных отделов легких, а значит и основной патогенетический механизм развития пневмонии. В нормальных условиях ряд микроорганизмов, например Streptococcus pneumoniae, могут колонизировать ротоглотку, но нижние дыхательные пути при этом остаются стерильными. В случаях же повреждения механизмов "самоочищения" трахеобронхиального дерева, например, при вирусной респираторной инфекции, создаются благоприятные условия для развития пневмонии. В отдельных случаях самостоятельным патогенетическим фактором могут быть массивность дозы микроорганизмов или проникновение в респираторные отделы легких даже единичных высоковирулентных микроорганизмов, устойчивых к действию защитных механизмов организма, что также приводит к развитию пневмонии. Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой, колонизующей верхние отделы дыхательных путей. Из многочисленных микроорганизмов лишь некоторые, обладающие повышенной вирулентностью, способны при попадании в нижние отделы дыхательных путей вызывать воспалительную реакцию. Такими типичными возбудителями внебольничной пневмонии являются: - Streptococcus pneumoniae- Haemophilus influenzae Определенное значение в этиологии внебольничной пневмонии имеют атипичные микроорганизмы, хотя точно установить их этиологическую значимость сложно:- Chlamydophila (Chlamydia) pneumoniae- Mycoplazma pneumoniae - Legionella pneumophila. К типичным, но редким возбудителям внебольничной пневмонии относятся:- Staphylococcus aureus- Klebsiella pneumoniae, реже другие энтеробактерии.- Streptococcus pneumoniae - самый частый возбудитель внебольничной пневмонии у лиц всех возрастных групп. Препаратами выбора при лечении пневмококковой пневмонии являются беталактамные антибиотики - бензилпенициллин, аминопенициллины, в том числе защищенные; цефалоспорины II-III поколения. Также высокоэффективны новые фторхинолоны (левофлоксацин, моксифлоксацин). Достаточно высокой антипневмококковой активностью и клинической эффективностью обладают макролидные антибиотики (эритромицин, рокситромицин, кларитромицин, азитромицин, спирамицин, мидекамицин, ) и линкозамиды. Но все же макролидные антибиотики при этой пневмонии являются резервными средствами при непереносимости бета-лактамов. - Haemophilus influenzae - клинически значимый возбудитель пневмонии, особенно у курильщиков и больных ХОБЛ (хроническая обструктивная болезнь легких). Высокой природной активностью в отношении гемофильной палочки обладают аминопенициллины (амоксициллин), "защищенные" аминопенициллины (амоксициллин/ клавуланат), цефалоспорины II-IV поколений, карбапенемы, фторхинолоны (ранние - ципрофлоксацин, офлоксацин и новые - левофлоксацин, моксифлоксацин, гатифлоксацин). - Chlamydophila (Chlamydia) pneumoniae и Mycoplazma pneumoniae обычно характеризуются нетяжелым течением. Микоплазменные пневмонии - чаще встречается у лиц моложе 40 лет. Средствами выбора для лечения этих пневмоний являются макролиды и доксициклин. Также высокоэффективны новые фторхинолоны. - Legionella pneumophila - обычно характеризуется тяжелым течением. Препаратом выбора для лечения легионеллезной пневмонии являются макролидные антибиотики (эритромицин, кларитромицин, азитромицин). Высокоэффективны также ранние и новые фторхинолоны. - Staphylococcus aureus - нечастый возбудитель внебольничной пневмонии, однако его значение возрастает у пожилых людей, у лиц принимающих наркотики, злоупотребляющих алкоголем, после перенесенного гриппа. Препаратами выбора при стафилококковых пневмониях являются оксациллин, также эффективны амоксициллин/клавуланат, цефалоспорины, фторхинолоны. - Klebsiella pneumoniae и другие энтеробактерии очень редкие возбудители внебольничной пневмонии, имеют этиологическое значение лишь у некоторых категорий пациентов (пожилой возраст, сахарный диабет, застойная сердечная недостаточность, цирроз печени). Наиболее высокой природной активностью в отношении этих возбудителей обладают цефалоспорины III-IV поколений, карбапенемы, фторхинолоны. Подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на кашель, одышку, отделение мокроты и/или боли в груди. Больные часто жалуются на немотивированную слабость, утомляемость, сильное потоотделение, особенно по ночам. Такие признаки пневмонии, как остролихорадочное начало, боли в груди и.т.д. могут отсутствовать - особенно у ослабленных больных и лиц пожилого возраста. При нетяжелой пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела в течение 3-4 дней. При таком подходе длительность лечения обычно составляет 7-10 дней. В случаях наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии пневмонии продолжительность терапии должна составлять 14 дней. Более длительные курсы антибактериальной терапии показаны при пневмонии стафилококковой этиологии или вызванной грамотрицательными энтеробактериями - от 14 до 21 дня. При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день. При внебольничной пневмонии крайне важным является проведение быстрой оценки тяжести состояния больных с целью выделения пациентов, требующих проведения неотложной интенсивной терапии. Выделение больных с тяжелой пневмонией в отдельную группу представляется крайне важным, учитывая высокий уровень летальности, наличие, как правило, у пациентов тяжелой фоновой патологии, особенности этиологии заболевания и особые требования к антибактериальной терапии. Поздняя диагностика и задержка с началом антибактериальной терапии (более 8 часов) обусловливает худший прогноз заболевания. К сожалению, пневмония может иметь различные осложнения, такие как:-плевральный выпот-эмпиема плевры (скопление гноя в плевральной полости)-деструкция/абсцедирование легочной ткани (формирование ограниченных полостей в легочной ткани)- острая дыхательная недостаточность- инфекционно-токсический шок- сепсис-перикардит, миокардит (заболевания сердца)- нефрит (заболевание почек) и другие. При пневмонии нужно проводить дифференциальный диагноз с такими заболеваниями как:- туберкулез легких- новообразования (первичный рак легкого, эндобронхиальные метастазы, аденома бронха, лимфома)-тромбоэмболия легочной артерии и инфаркт легкого- иммунопатологические заболевания (идиопатический легочный фиброз, эозинофильная пневмония, бронхоцентрический гранулематоз, облитерирующий бронхиолит с организующейся пневмонией, аллергический бронхолегочный аспергиллез, волчаночный пневмонит, системные васкулиты)-прочие заболевания/патологические состояния (застойная сердечная недостаточность; лекарственная (токсическая) пневмопатия; аспирация инородного тела; саркоидоз; легочный альвеолярный протеиноз; липоидная пневмония; округлый ателектаз). Антибактериальная терапия внебольничной пневмонии Начальный выбор антимикробного препарата производится эмпирически (т.е. до получения результатов микробиологического исследования), так как:• как минимум в половине случаев ответственный микроорганизм не удается выявить даже при помощи современных новейших методов исследования, а существующие микробиологические методы довольно неспецифичны и малочувствительны;• любая задержка этиотропной терапии пневмоний сопровождается повышенным риском развития осложнений и летальности пневмонии, тогда как своевременная правильно выбранная эмпирическая терапия позволяет улучшить исход заболевания;• оценка клинической картины, рентгенологических изменений, сопутствующих заболеваний, факторов риска и тяжести пневмонии в большинстве случаев позволяет принять правильное решение о выборе адекватной терапии.В то же время необходимо стремиться к уточнению этиологического диагноза, особенно у больных с тяжелой пневмонией, так как такой подход может оказать влияние на исход заболевания. Кроме того, преимуществами “направленной” терапии являются уменьшение количества назначаемых препаратов, снижение стоимости лечения, снижение числа побочных эффектов терапии и уменьшение потенциала селекции резистентных штаммов микроорганизмов [6,20].Выбор стартовой терапии зависит от тяжести заболевания, места терапии, клинических и эпидемиологических факторов (табл. 6). Основой терапии легкой пневмонии в амбулаторных условиях является пероральный амоксициллин, в большинстве случаев (с учетом благоприятной обстановки по резистентности S. pneumoniae к пенициллину России) достаточно дозы 0,5 г каждые 8 ч [21]. При подозрении на пневмонию, вызванную “атипичными“ возбудителями, назначаются пероральные макролиды. Альтернативой макролидам могут быть респираторные фторхинолоны (лефофлоксацин, моксифлоксацин).У госпитализированных больных с нетяжелой пневмонией возможно назначение как парентеральных, так и пероральных препаратов. Показаниями к парентеральной терапии являются: тяжелая пневмония, нарушение сознания, нарушение глотательного рефлекса, функциональные или анатомические причины нарушенного всасывания [12]. При нетяжелой пневмонии возможно использование парентеральных цефалоспоринов II и III поколений (цефуроксим аксетил, цефтриаксон, цефатаксим), амоксициллина/клавуланата, ампициллина, альтернативными препаратами являются внутривенные макролиды (кларитромицин, спирамицин) или респираторные фторхинолоны. При подозрении на аспирационный генез пневмонии назначают амоксициллин/клавуланат или комбинацию -лактамов с метронидазолом или клиндамицином.При тяжелой пневмонии в качестве стартовой терапии назначают комбинацию цефалоспоринов III поколения (или амоксициллин/клавуланат) и макролидов. По данным нескольких ретроспективных исследований, такой режим терапии может сопровождаться снижением летальности больных, что объясняется не только активностью комбинации препаратов к “типичным” и “атипичным” микроорганизмам, но и способностью макролидов уменьшать провоспалительный эффект бактериальных продуктов [22]. Альтернативным режимом является комбинация цефалоспоринов III поколения и фторхинолонов (офлоксацин, ципрофлоксацин). При подозрении на инфекцию Legionella spp. к указанным препаратам добавляют парентеральный рифампицин. Появились данные об эффективности респираторных хинолонов в режиме монотерапии при тяжелой пневмонии. При высоком риске инфекции P.aeuruginosa (муковисцидоз, бронхоэктазы) эмпирическая антимикробная терапия должна включать цефалоспорины III поколения с антисинегнойной активностью (цефтазидим, цефипим) или карбопенемы (имипенем, меропенем) в комбинации с ципрофлоксацином или аминогликозидами (см. табл. 6).Ответ на антимикробную терапию зависит от иммунной реактивности организма, тяжести заболевания, причинного патогена, протяженности пневмонии, по данным рентгенографической картины. Субъективный ответ на антибиотики обычно наблюдают в течение 1–3 сут от начала терапии. Объективный ответ включает оценку лихорадки, симптомов, лабораторных показателей и рентгенографических изменений. Средняя динамика объективных параметров показана в табл. 7.После получения адекватного ответа на внутривенные антимикробные препараты возможен переход на пероральные препараты. Такой подход определяют как “ступенчатая” терапия, если используется один и тот же антибиотик, или как “последовательная” терапия, если производится замена одного внутривенного антибиотика на другой пероральный препарат. Использование ступенчатой или последовательной терапии позволяет значительно уменьшить расходы на лечение и сократить длительность пребывания больных в стационаре. Пероральный антибиотик при последовательной терапии должен обладать высокой биодоступностью. Для ступенчатой терапии чаще используют макролиды, фторхинолоны, амоксициллин/клавуланат, цефуроксим. При последовательной терапии возможен переход от внутривенного введения ампициллина на амоксициллин, от внутривенного введения цефалоспоринов на амоксициллин/клавуланат или другие пероральные цефалоспорины (цефподоксим, цефиксим). Критериями перехода от внутривенной к пероральной терапии являются [12]:• разрешение лихорадки более 24 ч;• пульс менее 100 уд/мин;• разрешение тахипноэ;• хорошая гидратация, способность к приему жидкости per os;• отсутствие гипотензии;• отсутствие гипоксемии;• снижение лейкоцитоза периферической крови;• отсутствие бактериемии;• отсутствие микробиологических данных, свидетельствующих об инфекции Legionella spp. ,Staphylococcus aureus и грамотрицательные бактерии;• адекватная абсорбция из желудочно-кишечного тракта;Длительность антимикробной терапии зависит от тяжести заболевания, этиологического фактора, наличия или отсутствия осложнений [12]. Средняя длительность терапии представлена в табл. 8. mirznanii.com внебольничная пневмонияВнебольничная пневмония у взрослых клетки не может служить критерием для определения длительности антибактериальной терапии (категория доказательств D). Вместе с тем, при длительно сохраняющейся клинической, лабораторной и рентгенологической симптоматике ВП необходимо провести дифференциальную диагностику с такими заболеваниями, как рак легкого, туберкулез, застойная сердечная недостаточность и др. (см. раздел XII). Таблица 13. Клинические признаки и состояния, не являющиеся показанием для продолжения антибактериальной терапии или замены АМП
Клинические рекомендации XIII. Рекомендации по лечению госпитализированных пациентов Диагностический минимум обследования Помимо сбора анамнеза и физического обследования, диагностический минимум должен включать исследования, позволяющие установить диагноз ВП и решить вопрос о тяжести течения и месте лечения пациента (терапевтическое отделение или ОИТ). К ним относятся (категории доказательств В и С): •рентгенография грудной клетки в двух проекциях; •общий анализ крови; •биохимический анализ крови – мочевина, креатинин, электролиты, печеночные ферменты; •микробиологическая диагностика: ––микроскопия мазка мокроты, окрашенного по Граму ––бактериологическое исследование мокроты для выделения возбудителя и определения его чувствительности к антибиотикам ––бактериологическое исследование крови (оптимально ис- следовать два образца венозной крови из разных вен). Вкачестве дополнительных методов исследования у пациентов снетяжелой ВП можно рекомендовать пульсоксиметрию (SаО2 <90% является критерием тяжелой ВП и показанием для проведения кислородотерапии) и электрокардиографическое исследование. При тяжелой ВП целесообразно исследовать газы артериаль- ной крови (PO2, PCO2) для уточнения потребности в проведении ИВЛ(категория доказательств А). В качестве дополнительного метода исследования могут быть рекомендованы экспресс-тестына наличие пневмококковой и легионеллезной антигенурии. При наличии плеврального выпота производят плевральную пункцию и выполняют цитологическое, биохимическое и микро- studfiles.net Современные подходы к лечению пневмоний | Новиков Ю.К.Для цитирования: Новиков Ю.К. Современные подходы к лечению пневмоний // РМЖ. 2002. №5. С. 251 Кафедра пульмонологии ФУВ РГМУ, Москва Пневмония является одним из распространенных заболеваний органов дыхания, встречаясь у 3–15 человек на 1000 населения. В России и в Москве распространенность пневмоний составляет 3,86/1000 и 3,65/1000 соот– ветственно. В США ежегодно заболевают до 4 миллионов человек, из которых 1 миллион требует госпитализации. У пациентов старше 65 лет госпитализация требуется в 3,5 раза чаще, чем в среднем в популяции. Наиболее часто болеют лица моложе 5 лет и старше 75. Смертность от внебольничных пневмоний составляет 5%, но у пациентов, требующих госпитализации, доходит до 21,9%. При нозокомиальных пневмониях смертность достигает 20%, а у пожилых – 46%. До применения пенициллина смертность от пневмококковой пневмонии с бактериемией составляла 83%. Ошибки в диагностике пневмоний достигают 20%, а диагноз в первые 3 дня болезни устанавливается лишь у 35% заболевших. В большинстве случаев антибактериальная терапия при пневмониях назначается эмпирически (только в 50% случаев возможно определение возбудителя), и ответственность за правильность диагностики и выбора терапии по прежнему остается за практическим врачом. Пневмония – инфекционное поражение альвеол, сопровождающееся инфильтрацией паренхимы клетками воспаления, как ответ на внедрение и пролиферацию микроорганизмов в обычно стерильные отделы респираторного тракта. В разделе «пневмонии» не рассматриваются поражения легких при инфекционных заболеваниях (чуме, брюшном тифе, туляремии и др.), относящиеся к другим нозологическим формам. Классификация
Рубрики, указывающие на локализацию и распространенность процесса, осложнения, по–прежнему, указываются в диагнозе. В диагнозе пневмоний не используют термины «острая» или «интерстициальная». Классификация носит не академический характер, а соответствует практическим требованиям диагностики и лечения. Смешение анамнестических (внебольничные и госпитальные пневмонии) и патогенетических (аспирационные и у больных с иммунодефицитом) критериев нарушает стройность классификации. Например, как при госпитальной, так и при внебольничной пневмонии ведущим механизмом развития заболевания может быть аспирация; иммунодефицит способствует развитию внебольничной, а уж тем более – внутрибольничной пневмонии. Этиология При внебольничных пневмониях наиболее частыми возбудителями являются:
В 20–30% случаев этиология пневмоний не устанавливается. Диагностика Клинические критерии включают: Клинические критерии включают:Перечисленных критериев достаточно для диагностики и лечения пневмоний на амбулаторном этапе и при неосложненном типичном течении пневмонии в стационаре. Один из основных принципов антибактериальной терапии – как можно более раннее начало лечения, возможное при правильной оценке основных диагностических критериев (эпидемиологических, анамнестических, клинических и лабораторно–инструментальных). Практическая реализация этого принципа в идеальных условиях позволяет назначить антибиотик в первые 4–8 часов от начала заболевания Дополнительные методы в основном проводятся в стационаре и/или при нетипичном течении заболевания, требующего проведения диагностического поиска . Пациент госпитализируется в стационар при исходно тяжелом поражении легких, осложнениях, и при наличии факторов риска, к которым относятся хронические заболевания, возраст и лабораторные показатели крови. Лечение внебольничных пневмоний Антибактериальная терапия пневмоний относится к разряду этиотропной терапии – самому рациональному виду лечения. Успех лечения пневмонии в значительной степени зависит от точности определения возбудителя. Даже при современном оснащении бактериологической службы медицинского учреждения первично антибактериальное лечение назначается эмпирически с учетом анамнеза, клинической картины, эпидемиологической ситуации. В большинстве современных пособий к выбору антибактериального препарата рекомендуется подходить с учетом деления пневмоний на внебольничные и госпитальные, микрофлора которых принципиально отличается, и, следовательно, необходимо назначение принципиально разных антибиотиков. При внебольничных пневмониях – это пенициллины (особенно с ингибиторами b–лактамаз) и макролиды. В последнее время все большее место в лечении бронхолегочных инфекций занимают «респираторные» фторхинолоны (левофлоксацин, моксифлоксацин), которые обладают широким спектром действия, охватывающим основные возбудители респираторных инфекций. При госпитальных пневмониях предпочтение отдается противостафилококковым антибиотикам и антибиотикам, действующим на грамотрицательную флору и анаэробы (гликопептиды, цефалоспорины II и III поколения, фторхинолоны). Другим критерием для выбора антибиотика является возраст больного: моложе или старше 60 лет (табл.1). Следует отметить, что хотя эти критерии проверены в больших статистических исследованиях, они не гарантируют успеха в конкретном клиническом случае. Следующий критерий для выбора антибактериальной терапии чрезвычайно важен – это тяжесть заболевания. Если при легкой форме пневмонии у врача есть время для подбора и определения эффективности антибиотика в течение 3 дней, то при тяжелом состоянии этого времени нет. В этом случае необходимо назначение комбинации антибиотиков для того, чтобы перекрыть весь спектр возможных возбудителей, или препарата с широким антибактериальным спектром (например, левофлоксацин внутривенно) (табл. 2). Рекомендации Американского торакального общества и Американского общества инфекционистов 2000–2001 гг. также предлагают для амбулаторного лечения нетяжелых пневмоний макролиды (азитромицин и кларитромицин) и доксициклин. Для больных в терапевтическом отделении предусматривается назначение b–лактамных антибиотиков широкого спектра (цефалоспорины и пенициллины с ингибиторами или без ингибиторов b–лактамаз) в сочетании с макролидами или респираторные фторхинолоны (левофлоксацин) в монотерапии. Лечение тяжелых пневмоний (в том числе и в блоке интенсивной терапии) предусматривает сочетание b–лактамных антибиотиков (цефотаксим, цефтриаксон, цефепим, имипенем, меропенем, пиперациллин–тазобактам) с макролидами (азитромицин, кларитромицин) или фторхинолонами с антипсевдомонадной (ципрофлоксацин) и антипневмококковой (левофлоксацин) активностью. Выбор b–лактамного антибиотика производится также с учетом его антипсевдомонадной активности. Возможно также проведение ступенчатой терапии: парентеральное (чаще внутривенное) введение антибиотика в течение 2–3 дней с дальнейшим переходом на пероральный прием. Ступенчатая терапия возможна при использовании амоксициллин/клавуланата, цефуроксима, кларитромицина, ципрофлоксацина, а также новых фторхинолонов – левофлоксацина (Таваник), что оправдано как с клинических, так и с фармакоэкономических позиций. Таким образом, b–лактамные антибиотики и макролиды остаются препаратами выбора при лечении внебольничных пневмоний. В последних руководствах в значительной степени расширены показания для новых фторхинолонов (левофлоксацин и др.), которые обладают широким спектром действия, хорошо переносятся и удобны в применении (возможна ступенчатая терапия), а рифампицин и ко–тримоксазол практически не упоминаются. Комбинированная терапия является основой при лечении тяжелых пневмоний. Стандартная жизненная ситуация не позволяет строго следовать правилам назначения антибиотиков. Результаты микробиологического исследования обычно бывают готовы лишь к 3–5–му дню от взятия мокроты, причем в 10–25% случаев возбудителя не удается определить. Поэтому при эмпирическом выборе антибактериального препарата рационально использовать большее количество критериев, чем только возраст и тяжесть состояния. Алгоритм выбора антибиотика основан на знании: Эпидемиологической ситуации Анамнеза (возраст и статус здоровья):
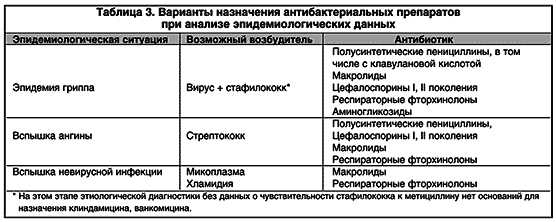
Клинической картины заболевания Степени тяжести заболевания. Медицинское учреждение, имеющее свою микробиологическую службу, может ориентировать врачей, используя и архивные данные о наиболее часто встречающихся возбудителях пневмоний и сезонных изменениях, характерных для конкретного региона. Врач на основании этих данных заранее знает, что пневмококк наиболее часто встречается в январе–марте, а легионеллезная инфекция – в августе–ноябре и т.д. Эти сведения наряду с клиническими и лабораторными данными помогают распознать инфекцию. Очень характерным примером определяющей роли эпидемиологической ситуации в постановке микробиологического диагноза и выборе терапии (табл. 3) является эпидемия гриппа, когда возбудителем пневмонии чаще всего становятся стафилококки.
Эпидемиологические данные являются только одним из ориентиров для назначения антибактериального препарата. Анамнез и клиническая картина дополняют информацию, необходимую для принятия правильного решения (табл. 4). Значимость анамнестических данных подчеркивается современной классификацией пневмоний, когда выделяются две большие группы: внебольничные и больничные (нозокомиальные) пневмонии, которые имеют различную этиологию и, соответственно, различную этиотропную терапию.
Но если пациент страдает сахарным диабетом и в декомпенсированном состоянии поступил в стационар, где на 4–й день заболел пневмонией, то, конечно, это нозокомиальная пневмония и возбудителями могут быть стафилококки, клебсиелла, синегнойная и кишечная палочка, грибковая флора, а антибиотиками выбора являются фторхинолоны, аминогликозиды, цефалоспорины II–III поколения, или пенициллины с ингибиторами b–лактамаз. Во время осмотра пациента врач получает дополнительные клинические ориентиры для выбора антибактериального препарата. Традиционно пневмонии делят на бронхопневмонии и долевые пневмонии. Долевые пневмонии в 94–96% случаев имеют пневмококковую этиологию, а в 4–6% вызываются клебсиеллой. Долевая пневмококковая пневмония имеет хорошо известные клинические особенности. Заболевание часто начинается остро, пациент может указать час начала заболевания. В первые сутки преобладают общие симптомы интоксикации (тифоподобное начало). Локальные симптомы поражения каких–либо органов и систем отсутствуют. Затем присоединяются кашель с ржавой мокротой, боли в грудной клетке при кашле и глубоком вдохе. Определяется усиление голосового дрожания, притупление и крепитация над пораженной долей. Если антибактериальная терапия начата в первые часы от начала заболевания, то возможно рудиментарное течение без вовлечения в процесс всей доли, в этом случае рентгенологически пневмония будет определяться как очаговая. Показано лечение пенициллинами, в том числе в сочетании с ингибиторами b–лактамаз, цефалоспоринами I–II поколения, макролидами, левофлоксацином. Долевая пневмония, вызванная клебсиеллой, также имеет свои особенности. Характерна скудная физикальная симптоматика из–за густой, вязкой, цвета “малинового желе” мокроты, не позволяющей образовываться звуковым феноменам в виде хрипов и крепитации. Симптомы уплотнения легочной ткани такие же, как и при пневмококковой пневмонии. Кроме того, клебсиелла резистентна к действию пенициллинов, что может служить критерием этиологического диагноза. Показано назначение цефалоспоринов, аминогликозидов или респираторных фторхинолонов (левофлоксацин и др.). Очаговые неосложненные пневмонии, вызываемые стафилококком и стрептококком, не имеют клинических особенностей. Но если при остающихся общих симптомах интоксикации начинают появляться аускультативные феномены полостных образований, выделение большого количества мокроты (необязательный симптом, так как количество мокроты зависит от размера полости и условий дренирования), сопровождающееся улучшением состояния больного, то можно думать о стафилококковой природе пневмонии. Стрептококковая пневмония тоже может осложняться абсцедированием, но чаще это наблюдают в случаях вторичной пневмонии при сепсисе, бактериальном эндокардите, когда абсцессы носят метастатический характер и нередко не определяются из–за малых размеров и отсутствия дренирования. Общие симптомы интоксикации, кашель, гнойная мокрота и плевральные поражения характерны для всей группы кокковых пневмоний. В этих случаях рационально назначение полусинтетических пенициллинов с ингибиторами b–лактамаз, цефалоспоринов I–II поколения, респираторных фторхинолонов, клиндамицина, ванкомицина. Атипичные пневмонии – это пневмонии молодых. Для диагностики важны эпидемиологические данные. Можно выделить клинические особености хламидийной и микоплазменной пневмонии: чаще наблюдается несоответствие высокой степени интоксикации и ограниченного поражения легких с малой физикальной симптоматикой и непродуктивным кашлем. Рентгенологически часто описывается локальное усиление легочного рисунка и интерстициальные изменения. Препаратами выбора в этом случае являются макролиды или респираторные фторхинолоны (левофлоксацин и др.). Сроки замены антибиотика при его неэффективности укладываются в 3 дня, и основными критериями в этом случае чаще всего являются клинические симптомы продолжающегося воспаления (лихорадка, интоксикационный синдром и ухудшающиеся параметры внешнего дыхания, газов крови, сердечно–сосудистые растройства и почечно–печеночная недостаточность, изменения в сфере сознания). Основным критерием для завершения антибактериальный терапии служит нормальная температура тела, сохраняющаяся в течение 3–х дней. Слишком ранняя отмена препарата, основанная только на одном клиническом критерии, может быть опасна в плане рецидива, развития осложнений, затяжного течения, хронизации процесса и выздоровления с большими дефектами (пневмоцирроз, спайки, шварты, карнификация легкого, формирование бронхоэктазов), поэтому более объективными критериями для отмены антибактериальной терапии являются нормализация показателей крови, мокроты и рентгенологической картины. Литература: 1. A pragmatic approach to community–acquired pneumonia: patients and pathogens. D.Lew. New trends in the management of community–acquired pneumonia: the patient approach., 282. 2. Community–acquired pneumonia. Etiology, epidemiology and treatment. Lionel A. Mandel, MD. Chest 1995; 357. 3. Clinical Microbiology. T.J.J.Inglis.Churchil Livingston.1997. 4. Diagnosis and management of pneumonia and other respiratory infections. Alan Fein et al.1999. 5. Lecture notes on respiratory diseases. R.A.L. Brevis, 1985. 6. Management of adult community–acquired lower respiratory tract infections. Erohtan Study on Community Acquired Pneumonia (ESOCAP) committee: Chairmen: G. Huchon, M.Woodhead. 7. Pneumonia. Edited by A. Torres and M. Woodhead., 1997. 8. Bartlett J. Management of respiratory tract Infections. 1999. 9. Empiric treatment of community–acquired pneumonia: ATS and IDSA Guidelines. American Thoracic Society, 2001. Поделитесь статьей в социальных сетях Порекомендуйте статью вашим коллегам www.rmj.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |