|
|
||||||||||
|
Симптоматика и лечение кольпита препаратами. Антибиотики при кольпитеПрепараты для лечения кольпита у женщин: антибиотики, противогрибковые и противовирусные средства, свечи и мазиДля каждого вида заболевания врач назначает целесообразную терапию, которая заключается, как правило, в приеме тех или иных медикаментов. Препараты от вагинита назначаются только после прохождения полного медицинского обследования, при котором удается точно установить видовую принадлежность инфекционного возбудителя. Для лечения воспаления и устранения бактериальной флоры могут применяться:
Как правило, в большинстве случае проводится местное лечение, которого часто бывает достаточно для уничтожения патогенной флоры. Однако если такая терапия не дает ожидаемого результата, врач может принять решение о проведении общего лечения. Местное лечение вагинитов состоит из двух основных этапов:
Перед применением любых местных препаратов (вагинальных таблеток, свечей и т.д.) рекомендуется очистить влагалище от слизи и выделений методом спринцевания. Интравагинальные препараты для этиотропного лечения кольпитаПомимо свечей лекарственные препараты могут выпускаться в форме вагинальных таблеток, шариков и т.д. Так, при неспецифических кольпитах врач может назначить:
Лечение кольпита свечами и другими интравагинальными препаратами должно проводиться строго по предписанию врача. При несоблюдении этого условия проблема может усугубиться.
Свечи от вагинита являются эффективным средством для подавления инфекции и устранения воспалительного процесса. Успешным лечение можно считать тогда, когда у женщины исчезают симптомы вагинита, а повторные лабораторные исследования не выявили наличия возбудителя и воспалительного процесса. Восстановление влагалищного биоценозаКак только лечение кольпита вагинальными таблетками или свечами с противомикробным действием будет завершено, необходимо начать восстановительную терапию, направленную на нормализацию влагалищной микрофлоры. Так по завершению этиотропного лечения назначаются препараты, содержащие полезные лактобактерии:
Помимо приема всех вышеперечисленных препаратов, может возникнуть потребность в восполнении нехватки витаминов для того, чтобы поддерживать иммунитет на высоком уровне. Для этого обычно назначаются витаминные комплексы (Витрум, Мультитабс и т.п.). Читайте далее: eva-health.ru симптомы и лечение у женщин
Краткое описаниеКольпитом называется воспаление слизистой оболочки влагалища. Воспалительный процесс может возникать под воздействием ряда факторов как экзогенного, так и эндогенного происхождения. Вагинит не имеет возрастных рамок — ему подвержены около 60% женщин репродуктивного возраста. В то же время ему подвержены и девочки. Но у них он чаще проявляется в форме вульвовагинита — воспаления влагалища и наружных половых органов. Среди пациентов преклонного возраста вагиниты также встречаются. Патология может вызываться как вирусными, так и бактериальными возбудителями. Воспалительный процесс сопровождается специфической симптоматикой и может распространяться на другие органы или же переходить в хроническую (скрытую) форму. Именно это обычно происходит, когда пациентки упоминают о самопроизвольном выздоровлении. Переход патологии в хроническую форму чреват периодическими обострениями, связанными со снижением уровня иммунитета. Предрасполагающие факторы и группы рискаВ нормальной здоровой микрофлоре содержатся специальные лактобактерии. Они проводят регуляцию общего состава микрофлоры и способствуют поддержанию женского здоровья. При нарушении микрофлоры начинает происходить размножение патогенных микроорганизмов, которое и вызывает воспалительный процесс. Нарушение микрофлоры может происходить под воздействием целого ряда провоцирующих факторов:
Формы и виды патологииКольпит может вызываться как специфическими возбудителями, так и неспецифичными. Специфичный кольпит вызывается микроорганизмами, которые относятся к условно-патогенной микрофлоре или же могут стать причиной венерических заболеваний. Наиболее распространёнными возбудителями такого вагинита являются:
Некоторые из вышеуказанных микроорганизмов (микоплазма, уреаплазма) могут обнаруживаться в мазках здоровых женщин. Это нормальное явление. Такие бактерии являются представителями условно-патогенной микрофлоры и могут провоцировать патологии в том случае, если происходит снижение уровня иммунитета. Неспецифичный вагинит вызывается стрептококками, стафилококками, кишечной и синегнойной палочкой. Возникает также на фоне снижения уровня иммунитета и может быть вызван попаданием во влагалище нехарактерной для него микрофлоры. В зависимости от природы возбудителя вагиниты делятся на такие типы:
Воспалительный процесс может быть спровоцирован причинами как местного, так и общего происхождения. В зависимости от природы воспалительного процесса, кольпит делится на такие группы:
По ходу течения патологии вагиниты могут находиться в трёх стадиях:
СимптоматикаКольпит характеризуется выраженной симптоматикой, специфичность которой позволяет быстро поставить диагноз. Вне зависимости от типа возбудителя, при обострении воспалительного процесса у пациенток наблюдаются такие симптомы:
Кроме вышеуказанных признаков воспаления влагалища, выделяется симптоматика, которую можно определить только при гинекологическом осмотре.
При выполнении осмотра с использованием гинекологического зеркала можно выделить такие признаки вагинита:
Методы диагностикиОбследование при вагините состоит из нескольких типов исследования. Это позволяет получить наиболее полную клиническую картину, выявить возбудителя воспалительного процесса и составить схему проводимого лечения. Объективные методы исследования В эту группу объединены те диагностические методики, которые не требуют проведения дополнительных анализов.
Лабораторные методы исследования При осмотре гинеколог производит забор образцов выделений из влагалища, шейки матки, цервикального канала, уретры. Эти материалы направляются для выполнения диагностики в лабораторию. Там выясняется природа возбудителя, его устойчивость к различным лекарственным препаратам.
Дополнительно может выполняться анализ на ИФА и ПЦР с целью определения типа возбудителя. Но ввиду сложности проведения подобного исследования, оно применяется в спорных случаях. Методы леченияТрадиционная терапия включает в себя применения средств как местного, так и общего действия. Первая группа стимулирует местный иммунитет, обеззараживает и облегчает выраженность симптоматики. Обычно в эту группу средств включают спринцевания, свечи, кремы, мази и вагинальные таблетки. Препараты общего действия стимулируют работу иммунной системы и формируют в организме устойчивую реакцию. Также к ним относятся антибиотики для перорального приёма. Важно: При наличии проблем с ЖКТ, хронических заболеваний печени или почек, органов кроветворения, антибиотики могут назначаться только для местного применения. Точный подбор препаратов осуществляется после определения типа возбудителя. Поскольку кольпит может провоцироваться патогенными микроорганизмами различной природы, лечение в двух разных случаях в корне различаться. При установлении бактериальной природы возбудителя применяются антибиотики. Группа антибиотиков может быть установлена после получения результатов бактериологического посева. При отсутствии таких результатов и произвольном подборе препарата можно спровоцировать резкое ухудшение состояния организма. Антибиотики оказывают большое влияние на деятельность печени и почек, а потому самостоятельный неконтролируемый их приём принесёт больше вреда, чем пользы. Если возбудитель вагинита имеет грибковую природу, для лечения назначаются препараты на основе Флуконазола или Нистатина. Вирусная природа возбудителя подразумевает приём антивирусных средств — как с содержанием готовых антител, так и стимулирующих выработку собственных.
Дополнительно к вышеуказанным препаратам применяются иммуномодулирующие средства. Они помогают укрепить иммунную систему и усилить защитные реакции организма. К ним в дополнение назначается использование витаминно-минеральных комплексов. При приёме антибиотиков обязательно дополнительно назначаются препараты с содержанием пробиотиков — для сохранения и восстановления здоровой микрофлоры. Назначение гепатопротекторов позволяет существенно снизить нагрузку на печень. Для облегчения выраженности симптомов применяются препараты группы нестероидных противовоспалительных средств. Они помогают быстро уменьшить воспаление и снизить проявления болевого синдрома. Также приём таких средств позволяет привести в норму температуру тела. Методы народной медициныЛечение кольпита народными средствами нежелательно — оно может быть неэффективным или стать причиной формирования резистентности у патогенных микроорганизмов. Применение средств народной медицины стоит согласовать с лечащим врачом, чтобы иметь возможность использовать их в качестве дополнения к основной терапии. Для снятия воспаления используется спринцевание отваром ромашки аптечной. Приготовить такой отвар можно и использованием 1 столовой ложки соцветий, заваренной стаканом кипятка. После того, как отвар остынет до температуры тела, можно выполнять подмывания с его применением или спринцевания. Точно так же можно приготовить отвар из календулы или шалфея — они славятся своими антисептическими и противовоспалительными свойствами. Их использование позволяет купировать проявления признаков воспалительного процесса. Полноценное лечение они не заменят, но в качестве дополнения к основному лечению могут оказать ощутимую пользу. Профилактические мерыПрофилактика возникновения кольпита, как и любого другого заболевания включает в себя несколько основных правил:
При выполнении указанных рекомендаций можно предотвратить воспалительные процессы во всем организме, не только кольпит. doctor-hill.net Симптомы кольпита и подходы к лечению воспалительного процессаКольпит – это воспалительный процесс, протекающий с поражением слизистой влагалища. Болезнь относится к частым недугам, которые возникают у женщин. Особенно часто заболевание встречается в репродуктивном возрасте.  Кольпит является воспалением слизистой влагалища Описание заболеванияВозбудители болезни проникают во влагалище в результате прямого контакта, крайне редко возможен гематогенный путь заражения. Попадая на слизистую, они размножаются в эпителии, вызывая воспалительную реакцию. С течением времени при отсутствии лечения, процесс распространяется на все стенки влагалища, затем переходит на шейку матки и далее вверх по половой системе женщин. Так как влагалище не отделено никакими барьерами от внешней среды, то контакт с инфекционными агентами происходит регулярно. Тем не менее, инвазия и размножение возбудителей происходят далеко не всегда. В норме реакция слизистой кислая. Это способствует уничтожению и элиминации попавших в просвет влагалища микробов. Такая реакция поддерживается типичной естественной флорой, которая у женщин постоянно персистирует в половой сфере. Одним из представителей является палочка Додерлейна, которая помогает повышать местный иммунитет и бороться с патогенными микроорганизмами. Болезнь возникает в том случае, если нарушается баланс естественной и патогенной флоры на стенках влагалища. В этом случае местная иммунологическая защита не справляется с количеством опасных микробов. Это приводит к подавлению деятельности палочек Додерлейна, ощелачиванию среды, возникновению дисбиоза, в результате которого и происходит воспаление слизистой влагалища.  Кольпит возникает при нарушении баланса микрофлоры влагалища Причины заболеванияОсновной этиологический фактор – инфекционные возбудители. Это может быть неспецифическая флора, к которой относятся следующие наиболее часто вызывающие болезнь, микроорганизмы:
Помимо неспецифической, возможно поражение специфической флорой. К таким возбудителям относят:
 К возбудителям кольпита относятся хламидии
Если у женщин, которые ведут беспорядочную половую жизнь и не следят за личной гигиеной, развился кольпит, причины его могут быть смешанными. При этом представители разной флоры могут усиливать воспалительный процесс во влагалище. Существуют предрасполагающие факторы, способствующие внедрению и размножению возбудителей. К ним относятся:
 Любые нарушения интимной гигиены повышают риск развития кольпита
Предрасполагающие факторы снижают активность местной иммунной защиты, повреждают естественную флору влагалища или напрямую способствуют проникновению возбудителя на слизистую оболочку. Формы заболеванияРазличают следующие формы болезни:
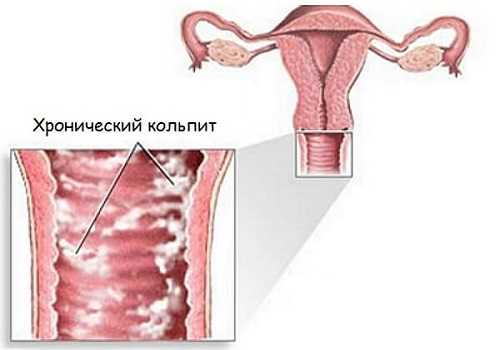 Хронический кольпит возникает при отсутствии адекватного лечения острого процесса Острый процесс возникает на слизистой, ранее не подвергавшейся воспалительным изменениям. Имеет бурное начало и выраженные симптомы. Обычно встречается в молодом возрасте, чаще у девочек. При неэффективности лечения острого процесса, а также при длительных контактах с возбудителями, болезнь приобретает хроническое течение с периодами обострения и ремиссии. В зависимости от типа специфической флоры, различают несколько разновидностей кольпитов:
Свое название болезнь получает в зависимости от вида возбудителя. 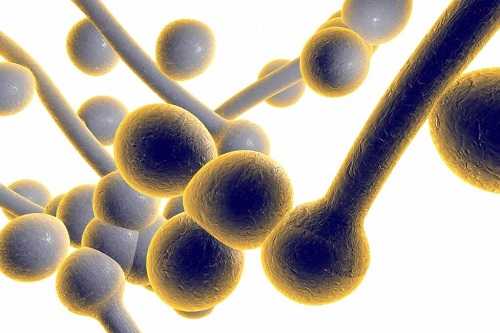 Кандидозный кольпит провоцируется грибковой нфекцией Если персистенция болезнетворной флоры во влагалище сохраняется длительное время, при этом лечение проводится нерегулярно и неполноценными курсами, развиваются дегенеративные изменения в структуре эпителия слизистой. Он истончается, сосуды подслизистой извиваются, кровообращение нарушается. В итоге развивается атрофический кольпит. Процессам дегенерации способствует низкий уровень личной гигиены у женщин. С наступлением менопаузы изменяется гормональный фон у женщин. В результате такого процесса формируются тотальные атрофические изменения слизистой влагалища. Этому способствует малое количество половых контактов, которые могли бы улучшить кровоток половой системы. Так возникает сенильный кольпит у женщин старческого возраста. Симптомы болезниПроявления болезни сильно зависят от возбудителя, который вызвал кольпит. Симптомы атрофического процесса также имеют некоторые особенности. Тем не менее, можно выделить несколько характерных проявлений болезни:
 Отличительным признаком кольпита является зуд половых органов
Острый кольпит начинается неожиданно для больной. На фоне полного здоровья, как правило, утром, появляются обильные выделения, начинается сильный зуд. Выделения носят гнойный характер, хотя вначале могут быть и серозными. Иногда в первые двое суток при общем ослабленном фоне организма у женщин может появляться субфебрилитет. Такой процесс требует адекватного лечения с целью недопущения рецидивов болезни. Обычно острые воспалительные болезни женской половой сферы вызываются неспецифическими бактериальными возбудителями. При хронизации болезненного состояния, выделения в незначительном количестве могут продолжаться постоянно. Это связано с тем, что микрофлора влагалища сильно изменена, а это ведет к постоянной персистенции болезнетворных микроорганизмов.  Трихомонадный кольпит является самой распространенной формой заболевания Наиболее частым специфическим вариантом болезни является трихомонадный кольпит. Болезнь носит хронический характер, основным источником возбудителя служит зараженный сексуальный партнер. Трихомонадный кольпит проявляется пенисто-гнойными выделениями с зеленоватым оттенком. Часто в процесс вовлекается уретра и вульва. Это проявляется резями при выделении мочи, а также гиперемией наружных половых органов. Трихомонадный кольпит требует длительного упорного лечения с применением современных трихомонацидных средств. Тем не менее, даже при полной ремиссии, возможны рецидивы, особенно ярко проявляющиеся после употребления спиртного. Нередким вариантом является кандидозный кольпит. Это типичный медленнопрогрессирующий хронический процесс. Боли у женщин обычно полностью отсутствуют, но выделения носят типичный белый цвет. Кандидозный кольпит характеризуется типичной только для него консистенцией выделений. Они выделяются хлопьями, внешне напоминающими творог.  Применение пероральных антибиотиков может вызвать рецидив кольпита Кандидозный кольпит требует лечения специальными противогрибковыми средствами, но полностью стабилизировать болезнь удается не всегда. Любое применение пероральных антибиотиков по любому поводу способно изменить баланс флоры во влагалище, вследствие чего кандидозный кольпит обострится. Несколько иначе протекает атрофический кольпит. Женщин мучает сухость влагалища, придающая дискомфорт и болевые ощущения при любом половом контакте. Слизистая легко мацерируется, что приводит к появлению скудных кровянистых выделений. Атрофический кольпит сопровождает травматизация эпителия влагалища, что приводит к проникновению инфекции в глубокие слои. Так как кровоснабжение поврежденной области нарушено, то заживление подобных мацераций происходит медленно, что усугубляет болевой синдром. Атрофический кольпит часто сопровождает аллергия, которая усиливает воспалительные процессы во влагалище и зуд половых органов.  Некоторые формы кольпита провоцируют образование спаек Так как при сенильном кольпите прогрессирует атрофия, то сухость слизистой и зуд будут длительное время беспокоить женщин. Зачастую из-за травматизации слизистой вследствие зуда, возникают спаечные процессы, и половая жизнь становится невозможной из-за сильного болевого синдрома. Кольпит при беременностиБолезненный процесс при беременности проявляется болями и выделениями. Беременность провоцирует развитие болезни, так как создает условия для застойных явлений в малом тазу. Кольпит при беременности, который был вовремя выявлен и вылечен, опасности для плода не представляет. Если болезнь не лечить, то инфекция быстро распространяется на шейку матки и далее на околоплодные воды. Так кольпит при беременности может привести к многоводию, инфицированию плаценты, что скажется на количестве кислорода, которое получает ребенок. Перспективы прогрессирования инфекции приведут к осложнениям во время родов и в послеродовом периоде. Так как полость матки после появления ребенка представляет собой раневую поверхность, то кольпит при беременности может спровоцировать послеродовый эндометрит. Это тяжелое состояние, которое может привести к утрате органа и даже смерти женщины. Для избежания негативных явлений, кольпит при беременности необходимо своевременно излечить.  При беременности лечение кольпита проводится консервативным методом Диагностика заболеванияТипичные клинические проявления дают основание заподозрить процесс без применения каких-либо диагностических манипуляций. Тем не менее, следует выполнить следующие процедуры, для верификации воспалительного процесса:
Обычный мазок дает возможность оценить активность воспаления, выявить некоторых возбудителей, которые видны под микроскопом. Для уточнения характера неспецифической флоры, проводят засевание материала на питательные среды. Готов такой анализ будет через 3 дня, поэтому эмпирическое лечение все равно начать придется раньше. Метод служит для уточнения типа возбудителя и пригодится, если лечение затянется. 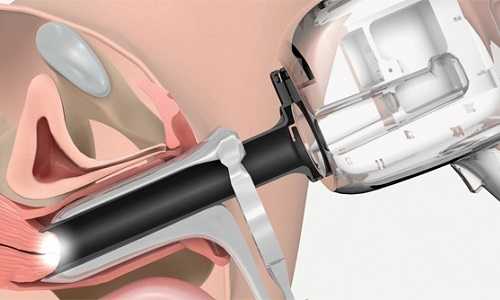 Диагностика кольпита осуществляется методом кольпоскопии Кольпоскопия – инструментальный метод, с помощью увеличительного приспособления осматривается шейка матки и слизистая влагалища. Все происходящие воспалительные изменения будут хорошо заметны визуально. Однако метод не позволяет определить тип возбудителя. Лечение заболеванияТерапия болезни осуществляется только консервативными методами. Прежде чем ее начинать, необходимо выяснить, какой возбудитель вызвал кольпит. Лечение по этиотропному принципу будет направлено на элиминацию соответствующего микроорганизма. Обычно сочетается местное лечение с помощью суппозиториев с системным применением противомикробных средств. При неспецифическом кольпите применяются антибиотики широкого спектра действия. Если обострения хронического процесса можно лечить только вагинальными суппозиториями, то терапия острого кольпита должна быть радикальной для профилактики рецидивов болезни. С целью радикализации применяются два разноплановых противомикробных препарата – внутрь и местно.  Лечение кольпита проводится с помощью вагинальных суппозориев Системно можно использовать следующие антибиотики:
Для местного использования при неспецифическом кольпите подойдут препараты в суппозиториях:
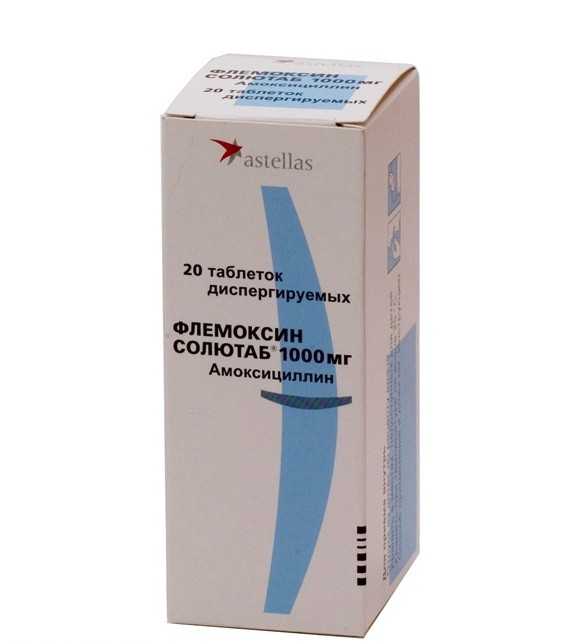
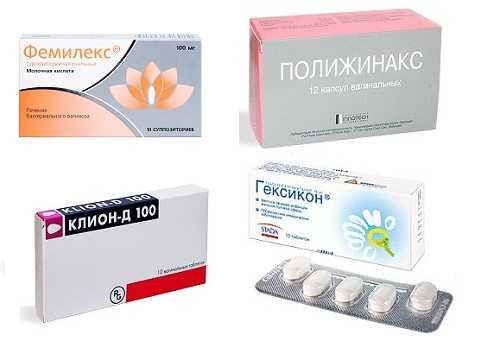 Для лечения кольпита используются представленные препараты Препаратов для местного применения очень много, поэтому как лечить кольпит с помощью суппозиториев, лучше разберется специалист с учетом индивидуальных особенностей течения инфекции. Кандидозный кольпит следует санировать с помощью противогрибковых средств. Внутрь обычно используется Флуконазол, а местно свечи, содержащие кандидоцидные вещества. При этом можно применять антисептики, которые уничтожают всю патогенную флору, включая грибы, например, Гексикон или Фемифлекс. Кроме того, есть специальные противогрибковые суппозитории, к которым относятся Ифенек, Тержинан и другие. Трихомонадный кольпит лечится по принципам терапии неспецифического воспаления. Только антибиотики нужно применять с трихомонацидным уклоном, например, Сумамед. Тем не менее, на трихомонады влияют большинство антибактериальных средств с широким спектром активности.  При диагнозе «трихомонадный кольпит» назначается Сумамед Кольпит при беременности нужно санировать обязательно, так как инфекция может распространиться по половой системе и причинить вред плоду. Амоксициллин, Азитромицин при необходимости допустимо применять внутрь, а спектр местных препаратов широк, так как лекарства из суппозиториев всасываются незначительно и не способны нарушить процесс формирования плода. Лечение атрофического кольпита, а также сенильного несколько отличается. Задача врача не только нормализовать флору влагалища, но и попытаться восстановить гормональный фон женщины. Для этого используются специальные суппозитории, содержащие эстрогены и гестагены в комбинации с эубиотическими культурами. К таким лекарствам относятся:
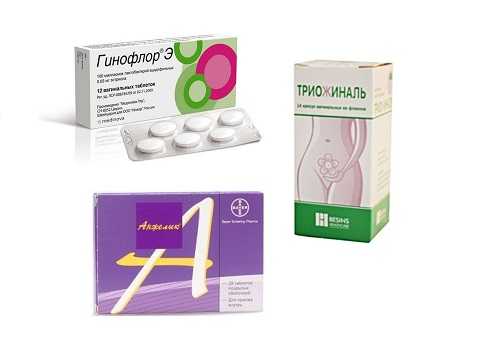 Лечение кольпита может осуществляться с помощью гормональных препаратов Применение системной заместительной терапии затруднено многочисленными противопоказаниями. Такое лечение следует применять совместно с эндокринологом. При наличии инфекционной воспалительной реакции во влагалище при атрофическом кольпите, его терапию следует дополнить антибактериальными препаратами. Профилактика заболеванияОснова предупредительных мер – недопущение попадания инфекции в половые пути. Кроме этого, важно сохранить устойчивый гормональный фон на протяжении жизни женщины. Профилактические меры включают:
 Профилактика кольпита заключается в ведении здорового образа жизни
При выполнении простых профилактических мер можно предупредить развитие кольпита, а при остром процессе эффективно и навсегда вылечить. Общая информация о кольпите предоставлена в следующем видео: bolezni.com Что такое кольпит у женщин? Кольпит: признаки и лечениеМногие представительницы прекрасного пола не понаслышке знают, что такое кольпит. У женщин эта болезнь характеризуется воспалением слизистой оболочки влагалища и является одной из самых распространенных женских патологий. По статистике, каждая 3-я женщина в современное время страдает разными формами кольпита, зачастую даже не зная об этом. Более того, по свидетельствам некоторых источников, практически нет таких дам, которые хотя бы один раз в жизни не перенесли это заболевание. Возбудители заболеванияНепосредственными возбудителями кольпита у женщин являются бактерии, грибы и вирусы.
Причины кольпитаНа воспаление слизистой влагалища могут оказывать влияние самые различные факторы. В большинстве случае виновниками являются болезнетворные микроорганизмы. Естественная микрофлора влагалища в организме здоровой женщины успешно подавляет их жизнедеятельность. Однако когда случаются сбои в ее работе, то справиться с патогенной флорой она не в состоянии. К числу таких факторов можно отнести:
СимптоматикаДля того чтобы полноценно разобраться в том, что такое кольпит у женщин, необходимо рассмотреть особенности проявления этого заболевания и характерные его симптомы. Так, заподозрить наличие в организме этого недуга можно, если вы наблюдаете у себя такие проявления:
Данные симптомы кольпита у женщин могут иметь различную степень выраженности, которая зависит от формы воспаления и причины ее возникновения. Так, при острой форме заболевания симптомы воспаления ярко выражены и причиняют больной серьезный дискомфорт, в то время как при хронической форме они проявляются довольно слабо. Виды кольпита
Как облегчить симптомы кольпита до установления диагноза?До момента сдачи необходимых для диагностики анализов начинать лечение крайне не рекомендуется, так как оно способно исказить результаты проведенных лабораторных исследований.
Единственным препаратом, который специалисты рекомендуют принимать для облегчения таких проявлений заболевания, как имеющие нехарактерный запах или вид выделения из влагалища, а также сильный зуд половых органов, является медикамент "Флуомизин". Это средство - антисептик широкого спектра действия - поможет в короткие сроки устранить дискомфорт и при этом, что очень важно, не повлияет на результаты анализов. ДиагностикаЗная, что такое кольпит у женщин, и заподозрив у себя первые признаки этого заболевания, необходимо незамедлительно посетить специалиста. Достоверно узнать о наличии или отсутствии в организме этого недуга можно только лишь после диагностического обследования. Помимо осмотра гинеколога, женщине необходимо пройти бактериальную диагностику, заключающуюся во взятии мазков из влагалища, цервикального канала и уретры. Другим методом диагностики этого заболевания является кольпоскопия, при которой слизистая влагалища исследуется на наличие очагов поражения.
Кольпит у женщин: лечениеЛечение кольпита должно быть комплексным и основываться на индивидуальном подходе к каждой из пациенток. При диагнозе "кольпит" признаки и лечение заболевания зависят от физиологических особенностей женского организма, а потому подбор средств осуществляется только после сдачи всех необходимых анализов и тщательного обследования больной и, что очень важно, ее полового партнера. Для устранения кольпита, как правило, назначаются этиотропные средства и противовоспалительные препараты. Антибактериальные лекарства оказываются бессильными перед кольпитом, так как многие возбудители заболевания действие антибиотиков переносят довольно стойко. В редких случаях все же может быть назначена антибактериальная терапия, но при этом антибиотики будут использоваться местно (в виде растворов и эмульсий) и непродолжительное время. Специалист должен выявить сопутствующие кольпиту заболевания и также назначить курс их лечения. Важным моментом в избавлении от этого недуга является воздержание от половой близости с мужчиной на весь период лечения.
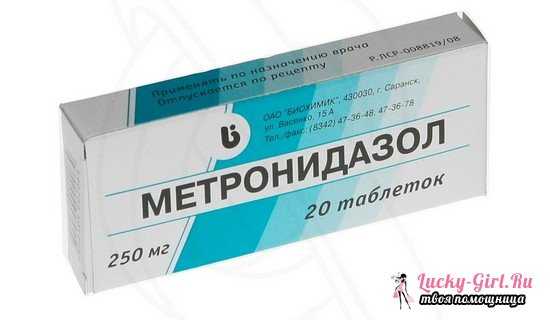
Лечение кольпита свечамиЭффективным средством, помогающим избавиться от кольпита, являются свечи. Часто при лечении заболевания используют свечи "Тержинан", представляющие собой противогрибковый и противомикробный препарат, который оказывает противовоспалительное действие. Также хорошо зарекомендовали себя свечи "Вокадин", "Клион-Д100", "Пимафуцин". При кольпите, сопровождающемся микоплазмозом, хламидиозом или уреаплазмозом, показаны свечи "Генферон", которые обязательно необходимо сочетать с такими таблетками, как "Флуконазол" или "Метронидазол". Применять свечи при кольпите необходимо исключительно по назначению врача. Санация как способ лечения кольпитаДля лечения кольпита специалисты рекомендуют проводить санацию влагалища и вульвы. С этой целью женщине необходимо выполнять подмывания. Эффективны подмывания с отварами трав (календулы, шалфея, ромашки) или со слабым раствором марганца. При острой форме заболевания и гнойных выделениях из влагалища показаны спринцевания отваром ромашки, а также специальным составом, приготовленным из раствора марганца и риванола. Важно обратить внимание на то, что спринцевания запрещено делать более трех дней подряд, так как в противном случае можно нарушить нормальную микрофлору влагалища. Для выполнения санации еще используют пастеризованное персиковое масло и масло шиповника, а также эмульсию стрептомицина. Необходимо смешать все жидкости и полученным составом на протяжении одной недели обрабатывать стенки влагалища. Отлично зарекомендовали себя влагалищные ванночки с настоем ромашки и хлорофиллиптом. Рассмотрев, что такое кольпит у женщин, мы пришли к выводу, что это крайне неприятный недуг, лечение которого не стоит откладывать. Своевременная диагностика и соответствующие меры реагирования помогут максимально быстро и эффективно устранить кольпит и не допустить его перерастания в хроническую форму. fb.ru Лечение кольпита: препараты02 декабря 2015 Просмотров: 2918 Оглавление: [скрыть]
При лечении кольпита препараты должны применяться строго по назначению врача. Это сложное заболевание, которое требует строго индивидуального подхода для терапии и проведения анализов. Достаточно легко диагностируется, поддается быстрому лечению на ранних стадиях развития. В остальных случаях избавиться от нежелательного состояния несколько сложнее.
Характеристика и причины заболеванияКольпит — это воспалительный процесс, который развивается на слизистой оболочке влагалища. Подвержены заболеванию женщины любого возраста, однако наиболее часто этим недугом страдают молодые особы. Редко встречается у пожилых. Во влагалище здоровой женщины находится палочка Додерлейна и незначительное количество условно-патогенных микроорганизмов. Палочки производят молочную кислоту, которая подавляет действие патогенных частиц. С момента проникновения инфекции начинается обратный процесс. Палочки Додерлейна оказываются в меньшинстве. Меняется микрофлора влагалища и в результате возникает кольпит. Таким образом, основной причиной развития заболевания считается инфекционная микрофлора, которая превращается в воспаление. Возбудителями кольпита могут быть:
Кроме того, причиной заболевания выступают механические воздействия на стенки влагалища с дальнейшим присоединением бактерий, аллергическая реакция. Так, кольпит может появиться после грубого полового акта или после применения интимной косметики, спермицидов, презервативов с определенным составом. Вернуться к оглавлению Что может спровоцировать патологию?К основным факторам, которые вызывают заболевание, относят:
В зависимости от природы возникновения, кольпит разделяют на два вида:
Неспецифический кольпит при острой форме дает о себе знать:
При специфическом кольпите добавляются гнойные выделения с кровянистыми примесями. Несвоевременное лечение острой формы заболевания приводит к развитию хронического вида, который поддается лечению намного сложнее. Основные симптомы имеют более сглаженную картину: болевые ощущения незначительные, проявляются периодически. Однако постоянно присутствуют нетипичные выделения в виде слизи с неприятным запахом. Кроме того, у женщин ухудшается общее состояние. Появляется слабость, снижается работоспособность. Вернуться к оглавлению Как избавиться от заболевания?Терапия кольпита проводится комплексная. Необходимо устранить причину заболевания, снизить болезненные ощущения, нормализовать микрофлору влагалища, укрепить защитные функции организма. Неправильное лечение или пройденный неполный курс влекут за собой рецидивы и всевозможные нежелательные последствия. Антибактериальная терапия направлена на подавление вредных микроорганизмов, которые вызывают заболевание. Используются препараты широкого спектра действия. Среди них самыми распространенными являются Тержинан и Вокадин. Обладают противомикробным действием, противогрибковым, противовоспалительным. Такие средства подавляют полезную микрофлору влагалища. Наряду с ними назначаются препараты для нормализации состояния и повышения уровня лактобактерий. Среди них Линекс, Бифидумбактерин. Дополнительно проводятся ультрафиолетовое облучение, СМВ-терапия, лазерное облучение. Эти современные процедуры помогают быстрее справиться с заболеванием и подавить нежелательные микроорганизмы. Укрепляющие препараты назначаются в виде комплекса витаминов и минералов, пребиотиков, пробиотиков. Некоторая пища способствует размножению патогенных микроорганизмов. Поэтому во время проведения лечения необходимо отказаться от сладкого, соленого, острого, жирного, крепкого чая, кофе, шоколада, копченостей. Уменьшить количество потребляемых углеводов, жиров. Обязательно следует отказаться от алкоголя. В период лечения полностью исключается половой акт или разрешается с применением барьерной контрацепции. Лечить кольпит только народными средствами не рекомендуется и даже запрещается. Народные методики могут использоваться только по согласованию с лечащим врачом как дополнительные средства. Это может быть отвар трав, настойка для спринцевания, чай. Лекарства принимаются перорально или интравагинально. Назначаются свечи, таблетки, мази, пропитанные лекарственным средством, тампоны, кремы. При лечении кольпита препараты подбирает индивидуально лечащий врач, отталкиваясь от полученных анализов, симптомов и состояния женщины. Самостоятельное лечение в этом случае совершенно неприемлемо. Поскольку возбудители заболевания могут быть самые разные. Препараты рассчитаны на воздействие определенных вредоносных микроорганизмов. Даже если это лекарства широкого спектра действия, определить дозировку и длительность курса тоже должен специалист. Любой лекарственный препарат имеет свои противопоказания и ряд побочных действий. Неправильное применение может принести больше вреда, чем пользы. Вернуться к оглавлению Как избежать заболевания?Необходимо придерживаться определенных правил:
При острых проявлениях кольпита лечение длится от 10 до 14 дней. Хронический может лечиться в течение месяца. Периодически проводится осмотр и берутся повторные мазки. Только после получения хороших анализов лечение можно считать завершенным. При этом необходимо помнить, что от рецидива не застрахован никто. Автор: Иван Иванов Поделись статьей: Оцените статью: Загрузка...Похожие статьи ginekologdoma.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Кольпит (вагинит) — название целой группы патологий воспалительного характера, при которых происходит поражение слизистой оболочки влагалища. Вызывать данную патологию может как патогенная, так и условно-патогенная микрофлора. При кольпите происходит размножение патогенных микроорганизмов, сопровождающееся воспалением. Это может стать причиной распространения инфекции по всем органам репродуктивной системы и вызвать бесплодие.
Кольпит (вагинит) — название целой группы патологий воспалительного характера, при которых происходит поражение слизистой оболочки влагалища. Вызывать данную патологию может как патогенная, так и условно-патогенная микрофлора. При кольпите происходит размножение патогенных микроорганизмов, сопровождающееся воспалением. Это может стать причиной распространения инфекции по всем органам репродуктивной системы и вызвать бесплодие.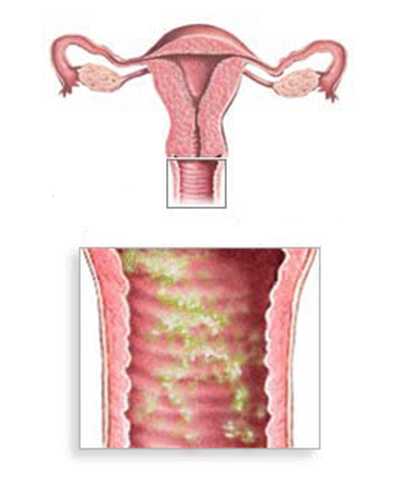

 Различные по своей природе протекающие в женском организме инфекционные заболевания. Они в значительной мере ослабляют микрофлору влагалища и тем самым провоцируют воспаление. В таком случае имеет место неспецифический кольпит.
Различные по своей природе протекающие в женском организме инфекционные заболевания. Они в значительной мере ослабляют микрофлору влагалища и тем самым провоцируют воспаление. В таком случае имеет место неспецифический кольпит.