|
|
||||||||||
|
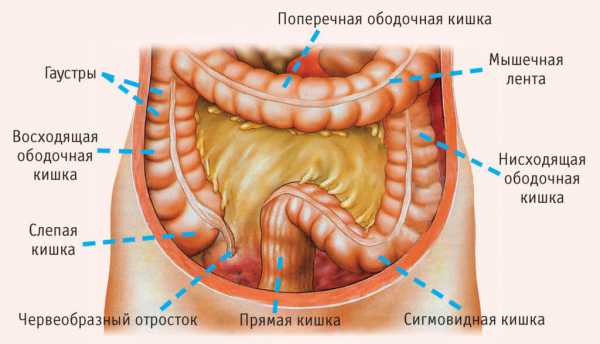
Аппендикулярный инфильтрат при остром аппендиците. Антибиотики при аппендикулярном инфильтратеАппендикулярный инфильтрат при остром аппендицитеАппендикулярный инфильтрат является достаточно частым осложнением острого аппендицита, регистрируемым в 1% случаев. Являясь классическим примером местного ограниченного перитонита, морфологически он представляет собой воспалительную опухоль, формирующуюся вокруг воспаленного червеобразного отростка. В образовании аппендикулярного инфильтрата принимают участие органы, прилежащие к отростку. За счет наложений фибрина, слепая кишка, большой сальник, петли подвздошной кишки как бы склеиваются между собой, отграничивая источник инфекции от свободной брюшной полости.Клинические проявления и диагностика. Образование аппендикулярного инфильтрата происходит через 3-4 дня от начала заболевания. В истории заболевания, как правило, удается выявить типичное развитие острого аппендицита. Боли сохраняются на протяжении всего периода заболевания, но к исходу 2-3 дня несколько уменьшаются. Состояние больных бывает вполне удовлетворительным К этому времени самостоятельных болей в животе уже может не быть, они появляются лишь при пальпации живота или движении, кашле. Температура тела нормализуется, но может быть вечерний субфебриллетет. При этом в правой подвздошной области начинает пальпироваться умеренно болезненное опухолевидное образование больших размеров (8-10см диаметром), не смещаемое, без четких контуров. При перкуссии может быть незначительная болезненность в проекции инфильтрата, другой информации этот метод не дает. Аускультация живота при аппендикулярном инфильтрате не выявляет патологических симптомов. В тех случаях, когда червеобразный отросток располагается низко или, вообще в малом тазу, инфильтрат легко определяется при ректальном и вагинальном исследовании в виде болезненного эластического образования. У женщин при такой ситуации в инфильтрат вовлекаются придатки матки, что требует проведения дифференциальной диагностики с острыми воспалительными заболеваниями придатков матки (пиосальпинксом, аднекстумором). При благоприятном течении заболевания больных перестают беспокоить боли даже при движении и пальпации, исчезает гипертермия. Опухолевидное образование постепенно уменьшается в размерах и, в конечном итоге, как правило, через 7-10 дней от начала лечения, полностью исчезает. Больная С. 45 лет была доставлена в клинику с диагнозом острый аппендицит. При беседе с больной установлено, что заболела 3 дня назад, когда среди полного благополучия появились ноющие боли в верхних отделах живота, сопровождавшиеся тошнотой. Вскоре боли переместились в правую подвздошную область, по-прежнему носили ноющий характер, усиливались при ходьбе. На протяжении 2 дней боли сохранялись, однако, к врачу не обращалась. Лишь к исходу 3 дня, по настоянию родственников, обратилась в поликлинику и была направлена на госпитализацию. При осмотре состояние больной удовлетворительное. Кожный покров и слизистые обычной окраски. В легких везикулярное дыхание, проводится симметрично с обеих сторон. Пульс 80 ударов в минуту. Температура тела 37,0°С. Язык влажный, обложен у корня серым налетом. Живот симметрично принимает участие в дыхании всеми отделами. При пальпации брюшная стенка мягкая, имеется болезненность в правой подвздошной области, где нечетко пальпируется опухолевидное образование 10x6см, не смещаемое, эластической консистенции с гладкой поверхностью При пальцевом ректальном и вагинальном исследовании патологии не выявлено. Диагностирован аппендикулярный инфильтрат. Начата консервативная терапия. Через сутки после начала терапии боли в животе не беспокоят, температура тела нормальная. Опухолевидное образование в правой подвздошной области прежних размеров, но контуры его стали четко определяться, болезненность при пальпации менее выражена Еще через 2 дня инфильтрат стал уменьшаться в размерах. Через неделю удавалось пальпировать лишь уплотненную и несколько увеличенную слепую кишку. Произведена ирригоскопия - органической патологии слепой кишки и других отделов ободочной кишки не выявлено. Больная выписана домой. Через 3 месяца госпитализирована в плановом порядке, произведена аппендэктомия. Осложнением аппендикулярного инфильтрата является абсцедирование. При этом на фоне проводимого консервативного лечения состояние больных ухудшается, как правило, трактуется как средней тяжести Появляется недомогание, слабость. Повышается температура. Иногда она носит гектический характер, сопровождается повышенной потливостью и ознобом. Возрастает болезненность инфильтрата при пальпации, контуры его становятся нечеткими. При УЗИ рядом со слепой кишкой удается определить полость с неоднородным содержимым. Клиническая диагностика аппендикулярного инфильтрата всегда несет в себе опасность диагностической ошибки. Опухолевидное образование, которое определяется в правой подвздошной области, может явиться следствием самых разнообразных заболеваний Наиболее часто дифференциальную диагностику приходится проводить с опухолью слепой кишки. Заподозрить опухоль можно исходя из анамнеза заболевания - отсутствия типичного для острого аппендицита «острого» начала заболевания, большой длительности заболевания, немотивированной слабости, ухудшения или извращения аппетита, похудания, наличия анемии У больных раком слепой кишки при пальпации определяется безболезненное, плотное, смещаемое, иногда бугристое опухолевидное образование, относительно небольшого размера. Однако если при раке слепой кишки присоединяется перифокальное воспаление, то пальпаторно отличить раковую опухоль от аппендикулярного инфильтрата становится не возможно. Для исключения диагностической ошибки у всех больных с аппендикулярным инфильтратом после стихания острых явлений воспаления необходимо обследовать ободочную кишку - произвести ирригоскопию, а при необходимости - колоноскопию. Больная А. 56 лет находилась в клинике по поводу аппендикулярного инфильтрата. Исходя из клинических данных диагноз не вызывал сомнений. Консервативная терапия на протяжении 10 дней позволила полностью устранить боли в животе, исчезла гипертермия, заметно улучшилось самочувствие больной. Опухолевидное образование в правой подвздошной области уменьшилось в размерах и определялось в виде плотной, смещаемой безболезненной опухоли. Произведена ирригоскопия - обнаружены рентгенологические признаки рака слепой кишки. Диагноз был подтвержден при колоноскопии и верифицирован биопсией высоко дифференцированная аденокарцинома. Оперирована в плановом порядке, произведена лапароскопическая правосторонняя гемиколэктомия. Выписана домой в удовлетворительном состоянии. Лечение аппендикулярного инфильтрата (консервативное). Тактика печения больных с диагностированным по клиническим данным аппендикулярным инфильтратом строго консервативная. Лечение должно проводиться только в хирургическом стационаре. Другие варианты - амбулаторное, в терапевтическом отделении, - абсолютно исключены. Больным назначается постельный режим - большее время дня они должны находиться в постели. Диетотерапия, предоставляющая функциональный покой кишечнику (легко усваиваемая пища без инградиентов, раздражающих кишечник). Отвлекающая местная терапия в виде холода (пузырь со льдом) на область инфильтрата. Антибактериальная терапия не является строго обязательным компонентом, но, как правило, она проводится комбинацией попусинтетических пенициллинов или цефалоспоринов 11 или 111 поколений с аминогликозидами и метронидазолом или монотерапия ципрофлоксацином. Применение антибиотиков резерва недопустимо. Аппендикулярный инфильтрат иногда не удается диагностировать до операции, и врач устанавливает диагноз во время лапароскопии или операции. В этих случаях тактика лечения должна быть дифференцированной и строится на детальной оценке состояния инфильтрата. Если во время лапароскопии или операции обнаруживается аппендикулярный инфильтрат, который легко разделяется при инструментальной пальпации, так называемый «рыхлый» инфильтрат, то это, с одной стороны, свидетельствует о ненадежном отграничении очага инфекции, а с другой стороны, позволяет без особых трудностей выполнить аппендэктомию. Поэтому в таких случаях показано удаление червеобразного отростка. Если выявляется «плотный» инфильтрат, который не поддается осторожному разделению, то в этих случаях к инфильтрату подводят резиново-марлевый тампон. Тампонада производится превентивно, на случай абсцедирования инфильтрата в послеоперационном периоде. В послеоперационном периоде проводится консервативная терапия, как было описано выше. Больные могут быть выписаны домой лишь после стойкого улучшения самочувствия, полного рассасывания инфильтрата и обследования слепой кишки. В последующем, через 0-4 месяца, больным показана аппендэктомия в плановом порядке. Целесообразность планового оперативного лечения иллюстрирует следующее наблюдение. Больная Р 43 лет находилась в клинике по поводу аппендикулярного инфильтрата. При поступлении определялся больших размеров инфильтрат, занимавший всю правую подвздошно-паховую область и достигавший пупка в верхнемедиальном направлении. Больная получала консервативную терапию, включая антибиотики. Заболевание носило упорный характер и, несмотря на удовлетворительное состояние больной, длительное время инфильтрат не уменьшался в размерах, сохранялся вечерний субфебриллетет. Данных за абсцедирование, включая и результаты УЗИ, не было. При ирригоскопии и колоноскопии патологии слепой и терминального отдела подвздошной кишки выявлено не было. Инфильтрат полностью исчез пишь спустя 35 дней лечения. Выписана из стационара с рекомендацией явиться для планового лечения через 4 месяца. Явилась на госпитализацию пишь спустя 8 месяцев. За прошедшее время чувствовала себя здоровой, боли в животе не беспокоили, гипертермии не было, прибавила в весе 9 кг. Оперирована в плановом порядке доступом в правой подвздошной области. С техническими трудностями выделен червеобразный отросток, который располагался ретроцекально. Отросток был резко гиперемирован и инфильтрирован, деформирован и фиксирован плотными фиброзными сращениями к слепой кишке и париетальной брюшине. Произведена аппендэктомия. При осмотре удаленного червеобразного отростка установлено, что в его просвете еливкообразный гной При морфологическом исследований-лейкоцитарная инфильтрация всей толщи стенки, поля деструкции слизистого и поделизистого слоя. Послеоперационный период протекал без осложнений. Лечение абсцедирующего аппендикулярного инфильтрата. В случаях, когда диагностируется абсцедирующий аппендикулярный инфильтрат, больные подлежат срочному хирургическому лечению дренированию полости гнойника, - поскольку имеется реальная угроза вскрытия абсцесса в свободную брюшную полость. Перед операцией целесообразно произвести УЗИ. как для подтверждения диагноза, так и с целью локализации полости гнойника. Возможна пункция и дренирование полости абсцесса под ультразвуковым наведением, именно этому способу лечения следует отдавать предпочтение. Операция должна быть выполнена внебрюшинным доступом, чтобы исключить инфицирование брюшной полости. Поскольку в подавляющем большинстве случаев аппендикулярные инфильтраты занимают правую подвздошную ямку, операция производится косым переменным доступом в правой подвздошной области, как и при остром аппендиците. Рассекается кожа и под. кожная клетчатка, вскрывается апоневроз наружной косой мышцы живота, тупо разъединяются волокна внутренней косой и поперечной мышц. Париетальная брюшина ни в коем случае не вскрывается. Указательным пальцем, введенным в предбрюшинную клетчатку, отслаивается париетальная брюшина, при этом всегда четко определяется тугоэластическая поверхность инфильтрата. Пальцем необходимо обнаружить участок размягчения (флюктуации) инфильтрата. Интраоперационное выявление полости гнойника существенно упрощается при наличии информации о локализации абсцесса, полученной до операции при УЗИ. Обнаружив флюктуацию, в ее проекции, тупо вскрывают брюшину (пальцем или кончиком корнцанга). Выделяющийся гной аспирируют отсосом. Производится пальцевая ревизия полости абсцесса, при наличии секвестров или каловых камней производится их удаление. Гнойная полость промывается раствором перекиси водорода и дренируется трубкой или резиново-марлевым тампонсм. Разделение инфильтрата, попытки выделения червеобразного отростка или, тем более, попытки аппендэктомии недопустимы. В послеоперационном периоде производятся перевязки Следует помнить о возможности возникновения у больных калового свища. Как правило, такие свищи бывают трубчатыми, исходят из основания отростка и самостоятельно закрываются. Больные должны находиться в стационаре до заживления раны (при наличии сформированного калового свища больные могут быть выписаны на амбулаторное лечение). В последующем, не ранее чем через 6 месяцев, показано плановое оперативное лечение - аппендэктомия. Больной С. 62 лет находился в стационаре по поводу аппендикулярного инфильтрата. Несмотря на проводимое лечение на 4 сутки у больного повысилась температура тела до 38,6°С, усилились боли в правой подвздошной области, пальпируемый инфильтрат несколько увеличился, заметно возросла болезненность при пальпации. При УЗИ обнаружена не гомогенная полость 3x2 см тотчас ниже купола слепой кишки. Диагностировано абсцедирование аппендикулярного инфильтрата Больной срочно оперирован под общим обезболиванием. Косым переменным разрезом в правой подвздошной области рассечена кожа и подкожная клетчатка. Разъединены волокна внутренней косой и поперечной мышц. Париетальная брюшина гиперемирована. Пальпаторно определяется плотный инфильтрат. При пальцевой ревизии поверхности инфильтрата обнаружен участок флюктуации, непосредственно прилежащий к ране. Пальцем вскрыта брюшина над инфильтратом - выделился зловонный гной в количестве 5-бмл. Взят посев. При пальцевой ревизии полости затеков не обнаружено, секвестров нет. Полость промыта раствором перекиси водорода и дренирована резиново-марлевым тампоном. Рана ушита до тампона. Ближайший послеоперационный период протекал без осложнений. На 3 сутки после операции произведено подтягивание тампона, а на 4 сутки, он заменен на марлевую гурунду с мазью левомеколь. При следующей перевязке отмечено необильное выделение из раны кишечного содержимого. Производились ежедневные перевязки. Постепенно сформировался точечный каловый свищ. Больной выписан на амбулаторное лечение. Свищ самостоятельно закрылся через 2 недели. Спустя 7 месяцев больной госпитализирован для планового оперативного лечения. Под общим обезболиванием иссечен старый послеоперационный рубец в правой подвздошной области. Вскрыта брюшная полость. Разделены спайки, после чего выделен купол слепой кишки. Червеобразный отросток располагался в типичном месте - снизу несколько медиальнее слепой кишки. Представлял собой плотный тяж, деформированный грубыми сращениями со стенкой слепой кишки и большим сальником. Произведена аппендэктомия. Рана брюшной стенки послойно ушита наглухо. Выздоровление. Д.Г. Кригер, А.В.Федоров, П.К.Воскресенский, А.Ф.Дронов medbe.ru признаки, лечение, осложнения — Онлайн-диагностикаМедучреждения, в которые можно обратитьсяОбщее описаниеАппендикулярный инфильтрат — это осложнение острого аппендицита и один из редких вариантов эволюции острого аппендицита, при котором в правой подвздошной ямке формируется инфильтрат — воспалительная опухоль, состоящая из аппендикса, купола слепой кишки, брюшины, петель тонкой кишки. Причинами возникновения аппендикулярного инфильтрата является реактивность брюшины — способность отграничивать острые воспалительные процессы. Симптомы аппендикулярного инфильтрата
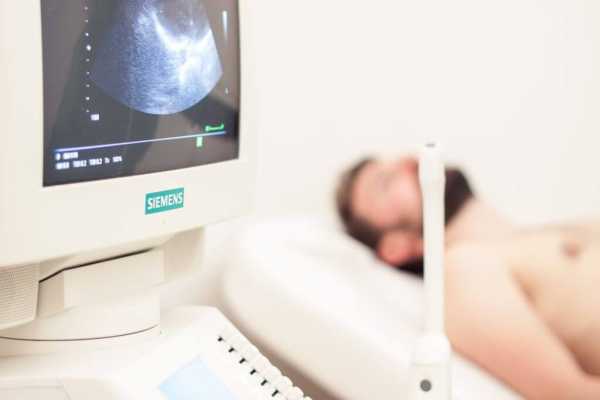
При осмотре в правой подвздошной области определяется плотное объемное болезненное образование. Повышается температура тела до 38,5 градусов. Аппендикулярный инфильтрат имеет два пути развития — абсцедирование (нагноение инфильтрата) и обратное развитие с «рассасыванием» воспалительной опухоли. Абсцедирование апендикулярного инфильтрата проявляется усилением воспалительной реакции: температура тела повышается до 39-40 градусов, появляются симптомы общей интоксикации, боли в правой подвздошной области усиливаются. ДиагностикаПри наличии аппендикулярного инфильтрата следует проводить дифференциальную диагностику со злокачественными опухолями толстой кишки и червеобразного отростка. Наряду с общеклиническими методами диагностики в обязательном порядке применяется УЗИ абдоминальное и при наличии показаний — компьютерная томография органов брюшной полости. Лечение аппендикулярного инфильтратаАбсцедирование инфильтрата — показание к неотложной операции. В отсутствие абсцедирования проводится консервативная терапия в условиях стационара с последующей (через 2-3 месяца) плановой аппендэктомией. Основные лекарственные препаратыИмеются противопоказания. Необходима консультация специалиста.
Рекомендации
Заболеваемость (на 100 000 человек)
СимптомыАлеся 2018-02-16 23:44:50
Гузаль 2018-01-20 20:20:28
Олеся 2018-01-02 18:51:32
Елена 2017-10-03 09:17:59
Елена 2017-09-01 10:49:05
Марина 2017-08-07 12:43:34
Вячеслав 2017-07-22 06:28:25
Дмитрий 2017-05-31 15:19:56
Павел 2017-03-25 22:49:44
Александр 2017-03-11 21:13:25
Анна 2017-03-09 00:59:03
Владимир 2017-01-31 13:27:04
Маким 2017-01-14 16:38:56
Влад 2017-01-09 15:08:33
Кайдар 2016-12-16 23:00:53
Т. Татьяна 2016-12-12 15:40:09
ринат 2016-11-28 10:31:28
Наталья 2016-10-28 00:41:53
ринат 2016-10-25 22:31:37
виктор 2016-10-02 11:26:07
Татьяна Евгеньевна 2016-08-02 22:00:34
любовь 2016-06-28 19:09:04
Патимат 2016-06-19 16:10:13
Денис 2016-05-20 00:21:37
Татьяна 2015-10-08 22:36:51
Татьяна 2015-09-26 21:52:05
Татьяна 2015-08-31 21:47:22
Gaziza 2015-07-11 15:00:36
online-diagnos.ru Аппендикулярный инфильтрат - Хирургия
Частота возникновения аппендикулярного инфильтрата среди больных острым аппендицитом, по данным литературы, колеблется от 1,7 до 19,2 %. Но в большинстве сообщений она не превышает 2—4 %, а по данным клиники она равна 1,9 %. Некоторые авторы отмечают, что аппендикулярный инфильтрат чаще возникает при ретроцекальном расположении аппендикса, другие не подтверждают такой закономерности, так как при этом осложнении наблюдали более частое расположение отростка впереди или медиально от слепой кишки. По мнению В. И. Колесова, аппендикулярные инфильтраты и гнойники в 6 раз чаще возникают у больных в возрасте за 60 лет, по наблюдениям нашей клиники это осложнение чаще возникало у женщин и больных в возрасте до 60 лет. Разноречивы данные и относительно значения других перечисленных выше факторов. Все это дает основание предполагать, что возможность образования аппендикулярного инфильтрата во многом определяется индивидуальной реакцией организма на очаг воспаления при остром аппендиците, т. е. при одинаковом анатомическом расположении червеобразного отростка, идентичности высеваемой микрофлоры и примерно сходном общем состоянии больных у одних из них происходит выраженное отграничение воспалительно-деструктивного процесса (образование аппендикулярного инфильтрата), а у других при тех же местных условиях развивается разлитой (диффузный) гнойный или ихорозный перитонит. Симптомы аппендикулярного инфильтратаПо клиническому течению можно выделить ранние инфильтраты, возникающие в первые 2 сут. от начала заболевания (появление их обычно связано с острыми деструктивными изменениями в червеобразном отростке), и инфильтраты, возникающие на 3—5 день от начала приступа острого аппендицита. Наиболее частым исходом ранних инфильтратов является образование периаппендикулярного абсцесса. Клиническая симптоматика такого инфильтрата не имеет существенных особенностей по сравнению с клиникой острого деструктивного аппендицита, но при обследовании больного, как правило, имеется напряжение брюшной стенки в правой подвздошной области, которое препятствует обнаружению инфильтрата. Лишь в случае отсутствия защитного напряжения брюшной стенки инфильтрат может быть определен как болезненное плотноватой консистенции образование, иногда подвижное, без четких границ. При возникновении инфильтрата в более поздние (3—5 дней) сроки от начала заболевания первоначальные боли обычно уменьшаются и принимают характер тупых, тянущих и локализующихся в правой подвздошной области. Сохраняется «кашлевой симптом» и болезненность в правой подвздошной области, определяется болезненное, без четких границ, образование. Признаки раздражения брюшины отсутствуют или слабо выражены лишь в этой области. При благоприятном течении поздний инфильтрат вскоре четко отграничивается и, начиная с 7—8 дня заболевания, размеры его постепенно уменьшаются; в зависимости от темпов обратного развития воспалительного процесса через 3—5 нед. инфильтрат перестает определяться. К этому времени часто исчезает и болезненность при глубокой пальпации. Увеличение или стабильность размеров, а также слишком замедленное рассасывание инфильтрата с большой вероятностью указывают на деструкцию червеобразного отростка и образование абсцесса или опухолевую природу пальпируемого образования. Лечение аппендикулярного инфильтратаПри инфильтрате, возникшем на 3—5 день от начала заболевания, обычно применяется консервативное лечение (постельный режим, антибиотики, местное тепло). Однако прежде чем применить физиотерапевтические процедуры, необходимо (особенно у больных пожилого возраста) убедиться, что образование не является опухолью. Больной должен находиться в стационаре до полного исчезновения инфильтрата и в сомнительных (относительно опухолевой природы определявшегося образования) случаях может быть выписан только после рентгенологического исследования желудочно-кишечного тракта. Больным, подвергавшимся успешному консервативному лечению по поводу аппендикулярного инфильтрата, рекомендуется аппендэктомия или непосредственно после полного рассасывания, или через 4—6 недель после выписки из стационара. При раннем аппендикулярном инфильтрате или инфильтрате, возникшем в более поздние сроки, но подвижном и рыхлом, по опыту клиники, вполне допустима аппендэктомия, с резекцией припаянного к отростку инфильтрированного и отечного участка большого сальника. В этих случаях операция заканчивается введением микроирригатора в правую подвздошную область, через который в течение 3—4 суток осуществляется внутрибрюшинное введение антибиотиков. Если по клиническим признакам (повышение температуры, иногда с ознобом, усиление болей и увеличение размеров инфильтрата, повышение лейкоцитоза и нарастание сдвига влево в лейкоцитарной формуле) предполагается абсцедирование, показано оперативное вмешательство (вскрытие абсцесса, удаление из гнойной полости фибринозно-некротических наложений и активное дренирование ее через операционную рану или дополнительный поясничный разрез). Такое дренирование лучше проводить двухпросветной трубкой, обеспечивающей возможность орошения гнойной полости антисептическими растворами и длительного сохранения системой дренажной функции. Полезно:surgeryzone.net Аппендицит - инфильтраты и абсцессыАппендицит — инфильтраты и абсцессыПри описании патологической анатомии острого аппендицита приведены данные о своеобразных изменениях в брюшной полости при образовании аппендикулярных инфильтратов. Клиническая картина у больных с инфильтратом начинается обычным приступом острого аппендицита. Инфильтрат образуется через 2—3 дня после приступа. Следовательно, эта осложненная форма острого аппендицита появляется у больных, поступающих в стационар в поздние сроки, когда воспалительный процесс локализовался и приобрел другую форму. Общее состояние у больных удовлетворительное, к моменту поступления в клинику боли в животе становятся слабее. На первый план выступают признаки острого воспалительного процесса: высокая температура (до 38—39°), соответствующий пульс, гиперемия лица. Кроме умеренных, а иногда довольно сильных пульсирующих болей и повышения температуры, больные жалуются на задержку стула, слабость, недомогание. Язык обложен белым налетом, влажный. Живот правильной формы или выпячен в правой подвздошной области, что отражается на участии передней брюшной стенки в дыхании. При перкуссии обнаруживается болезненность и притупление в правой подвздошной области, а при пальпации — плотное неподвижное болезненное образование различной величины. Границы инфильтрата, как правило, четкие. Симптомы раздражения брюшины отсутствуют или выражены слабо. Признаков воспаления брюшины в других отделах живота нет или они незначительны. Стул задержан, мочеиспускание не страдает. При низком расположении инфильтрата могут быть тенезмы, учащенный стул и учащенное болезненное мочеиспускание. Дальнейшее течение аппендикулярного инфильтрата может пойти по трем путям: 1) прогрессирование процесса с увеличением инфильтрата и нарастанием признаков разлитого перитонита,2) рассасывание,3) абсцедирование. В первом случае состояние .больного ухудшается, боли нарастают, температура держится на высоких цифрах, присоединяется повторная частая рвота, становится сухим язык, появляется вздутие живота, не отходят газы, нет стула, уменьшается суточное количество мочи, нарастают патологические изменения в крови и моче. При благоприятном течении заболевания боли постепенно стихают, температура снижается до нормальной, исчезают патологические изменения крови, восстанавливается функция кишечника, улучшается состояние больного, инфильтрат уменьшается и исчезает в течение 10—14 дней. У некоторых больных наступает абсцедирование инфильтрата: при общем удовлетворительном состоянии остается высокой температура (повышающаяся по вечерам), они бледны, вялы, теряют вес, инфильтрат не имеет тенденции к уменьшению, границы его становятся более четкими. Через 7—8 дней от начала болезни при поверхностном расположении инфильтрата можно определить зыбление (флюктуацию). В общем анализе крови обнаруживаются резкое ускорение РОЭ, высокий лейкоцитоз, сдвиг в формуле белой крови, токсическая зернистость лейкоцитов и другие изменения, свойственные затянувшемуся гнойному процессу. Для лечения инфильтратов разработана определенная схема: строгий постельный режим, холод на область, инфильтрата, жидкая пища, антибиотики, противовоспалительные средства (метилурацил, пентоксил) и непременна двусторонняя новокаиyовая блокада по А. В. Вишневскому. Блокаду надо делать в первые часы поступления больного. В борьбе с воспалительными процессами она особенно эффективна в ранние стадии. Если воспаление находится в стадии инфильтрации, то новокаиновая блокада не только задерживает дальнейшее развитие процесса, а значительно ускоряет его обратное развитие. При стихании острых воспалительных явлений холод заменяют тепловыми процедурами (грелки, физиотерапевтические процедуры, компрессы) и отменяют антибиотики. Через 1—2 недели после исчезновения инфильтрата делают аппендэктомию. В случаях нарастания воспалительных явлений и распространения перитонита показано оперативное вмешательство: лапаротомия, туалет брюшной полости, введение в брюшную, полость антибиотиков с 0,8%-ным раствором метилурацила и отграничение инфильтрата марлевыми тампонами. При разлитом перитоните надо сделать дополнительный разрез в левой подвздошной области и через него дренировать брюшную полость полиэтиленовыми трубками и полосками перчаточной резины, При тяжелых формах перитонита применяют’постоянное промывание брюшной полости. Появление признаков абсцедирования инфильтрата требует оперативного вмешательства. Операцию делают под местной анестезией или под масочным наркозом. Послойно над инфильтратом рассекают ткани до брюшины. Пальцем определяют участок размягчения и пунктируют толстой иглой. Получив гной, по игле тупо разъединяют ткани послойно и удаляют отсосом гнойно-некротические массы. Удалив содержимое гнойника, надо обработать полость 2%-ным раствором хлорамина или другим антисептиком и дренировать резиновыми полосками и синтетическими трубками. После операции воспалительные явления быстро ликвидируются. Рана, естественно, заживает, вторичным. натяжением. В лечении инфильтративных форм аппендицита можно встретиться й с такими наблюдениями, когда инфильтрат, значительно уменьшившись в размерах, как бы застывает в этом состоянии и долго, иногда до двух недель,, не имеет тенденции ни к нагноению, ни к рассасыванию. Повторная новокаиновая блокада эффекта не дает. В таких случаях целесообразно пунктировать, инфильтрат, (конечно, если он прилежит к передней или боковой стенке живота). После пункции инфильтрат быстро рассасывается; надежность этого приема неоднократно проверена практикой. Пункция имеет и диагностическое значение. Если обнаруживается гной, то возникает необходимость хирургического, вмешательства. Механизм действия пункции надо объяснить повреждением инфильтрата и стимуляцией в результате этого защитных реакций организма. Этот способ лечения ин-фильтратов перекликается с методом, лечения Гелиодором кар-бункулов в далекие от нас времена. Он брал толстую суровую нитку и с помощью.большой иглы проводил ее под карбункулом в здоровых тканях, оставляя один конец нити, длинным, а другой .коротким. Через 12-—24 часа он потягивал за нить и изменял ее положение. Карбункул быстро абсцедировал и очищался от гнойно-некротических масс. Действующим началом здесь являются продукты клеточного распада, которые современными учеными называются естественными стимуляторами регенерации. Они обладают и мощным противовоспалительным действием. Больной К., 53 лет, доставлен в,клинику 12 .сентября 1972 года машиной скорой помощи с диагнозом «острый аппендицит». Жаловался на сильные нарастающие боли в животе, рвоту. Заболел три дня назад. Вскоре после еды появились сильные боли по всему животу, жидкий стул. Ночью боли локализовались в правой подвздошной области, присоединились тошнота и рвота, повысилась температура. К утру состояние больного улучшилось, и он к врачу не обращался. Ухудшение состояния вынудило родственников через два дня вызвать машину скорой помощи. При поступлении общее состояние больного средней тяжести. Температура 37°. Пульс 100 ударов в минуту. Язык обложен белым налетом, суховат. Правая половина живота уплощена, отстает в дыхании. В правой подвздошной области определяется перкуторная болезненность, притупление перкуторного звука и резкое напряжение мышц. Положительные симптомы Воскресенского, Щеткина — Блюмберга и Ровзинга. Симптомы раздражения брюшины определяются по всему животу. С диагнозом «острый аппендицит» больного взяли на операцию, во время которой обнаружили большой инфильтрат с наличием прозрачного выпота в брюшной полости. Инфильтрат отгородили тампонами, в брюшную полость ввели раствор метилурацила с пенициллином и дренировали ее полиэтиленовыми трубками. Затем проводили консервативную терапию. Перед оперирующим хирургом можно поставить ряд вопросов, и в частности: предполагал ли он до операции у больного наличие инфильтрата? Если не предполагал — значит оперировал по поводу острого аппендицита с отчетливыми перитонеальными явлениями. Если предполагал, то, значит, у больного была симптоматика нарастающего перитонита. Если при наличии инфильтрата имеется симптоматика перитонита, имеющего склонность к распространению на другие отделы брюшной полости, то показано оперативное вмешательство. Судя по записям в истории болезни, хирург не распознал до операции инфильтрат. Этому мешало резкое напряжение мышц живота в правой подвздошной области. Значит, операция была выполнена по поводу острого аппендицита. Однако если бы инфильтрат был распознан до операции, то и тогда следовало оперировать больного, так как у него были признаки разлитого перитонита, что нашло подтверждение на операции (выпот). Через три недели состояние больного вполне удовлетворительное, жалоб нет, он ходит, рана зажила. Язык влажный, чистый. Живот участвует в дыхании, неболезиенный. В правой подвздошной области — свежий рубец с корочкой в центре. При пальпации тотчас под брюшной стенкой прощупывается инфильтрат овальной формы с четкими границами размером 6X8 см. Консервативное лечение, в том числе повторные поясничные блокады по А. В. Вишневскому, эффекта не дали. Необходимо добиться полного рассасывания инфильтрата для того, чтобы в последующем сделать аппендэктомию. З/Х-72 г. под местной анестезией 0,25%-ным раствором новокаина произведена пункция инфильтрата тонкой иглой. Гноя не получено. Через 4 дня инфильтрат не определялся. Всем больным после рассасывания инфильтрата непременно надо делать аппендэктомию. Необходимость операции обусловлена тем, что в последующем может повториться приступ острого аппендицита, а при остром аппендиците операцию с большими сращениями и спайками, остающимися после инфильтрата, делать значительно труднее. dr-kruglov.ru Аппендикулярный инфильтрат: клиника, диагностика, лечениеПри осложнении острого аппендицита может развиться аппендикулярный инфильтрат. Его нельзя оставлять без внимания из-за высокого риска для жизни. При своевременном обращении к врачу можно ограничиться консервативным лечением. ↑Что такое аппендикулярный инфильтратЧто такое аппендикулярный инфильтрат? Осложнение аппендицита в виде аппендикулярного инфильтрата регистрируется достаточно часто. Эта опухоль формируется из-за скопления воспаленных тканей вокруг аппендикса. Для нее характерно наличие четких границ, в которые попадают брюшина, петли тонкого кишечника, купол толстой кишки, большой сальник. Распространение границ конгломерата на другие органы встречается крайне редко. Воспалительная опухоль в большинстве случаев определяется при пальпации. В дальнейшем больного направляют на дополнительное обследование, чтобы подтвердить диагноз. Глубокое расположение и небольшой размер инфильтрата при прощупывании подвздошной ямки недостаточно опытным врачом позволяет патологии остаться незамеченной. Развитие аппендикулярного инфильтрата происходит по одному из двух возможных сценариев:
Причины возникновения данной патологииОдной из самых популярных причин образования патологии специалисты называют несвоевременное обращение к врачу при наличии аппендикулярных симптомов. Статистика утверждает, что 90% больных решаются отправиться в медицинское учреждение только через сутки с момента начала аппендицита. За это время заболевание уже успевает дать осложнение.
Рыхлый, плотный инфильтрат у человекаЗаболевание удается выявить уже через 3 три дня с момента развития. Пациент, поступающий в стационар, жалуется на боль в животе, которая не исчезает уже несколько дней. Сохраняется и высокая температура тела. Плотный инфильтрат при пальпации живота определяется справа в подвздошной области плотным образованием, имеющим гладкую поверхность и четкие контуры. При этом вся остальная часть живота сохраняет естественную мягкость. В качестве лечения используют консервативную методику с включением щадящей диеты, УВЧ-терапии при условии соблюдения постельного режима. Если же консистенция образования в той же области является мягкой, то речь идет о рыхлом инфильтрате. Напряженная брюшная стенка осложняет определение этой формы аппендикулярного инфильтрата. Она формируется путем рыхлого соединения гиперемированных и отечных тканей. Образование покрыто фибрином и легко поддается разделению острым и тупым способом. Рыхлое образование одновременно означает отсутствие четкой границы и возможность отсечения патологии в ходе хирургического вмешательства. ↑Посмотрите видеоролики этой темеКлиника и признаки заболеванияНачало заболевания определяется приступом острой боли, сконцентрированной в зоне пупка. Если пациентом используется антибактериальный препарат или противовоспалительное средство, то дальнейшие симптомы могут проявиться несколько позднее. В классическом варианте инфильтрат формируется уже на 3-4 сутки с момента возникновения болевого ощущения. Интенсивность боли уменьшается, но сбить температуру ниже 37,8 градусов не получается. Дополнительно у больного наблюдается лейкоцитоз и повышенная частота сердечных сокращений. В этот период инфильтрат хорошо определяется при пальпации подвздошной области. Само образование достаточно объемное и болезненно реагирующее на прощупывание. Дальнейшее развитие заболевания приводит к уверенному повышению температуры выше 38 градусов, усилению болевых ощущений. ↑ http://feedmed.ru/bolezni/sistemy-pishhevarenija/appendikulyarnyj-infiltrat.htmlПатогенез подобного явленияИнфильтрат при воспалении червеобразного отростка развивается в качестве защитной реакции организма на гнойники, которые могут быть первичными (на самом отростке) или вторичными (располагаться на некотором расстоянии от отростка). В случаях дальнейшего распространения гнойной инфекции происходит нагноение инфильтрата. Расположение аппендикулярных гнойников в брюшной полости напрямую зависит от локализации отростка. Самым благоприятным для пациента вариантом считается латеральное положение отростка и развитие воспалительного процесса в подвздошной области. Однако, на практике отросток чаще размещается слева от слепой кишки, принимая медиальное положение. Образовавшийся гнойник в этом случае невозможно изолировать. Брюшная полость постоянно находится под угрозой его прорыва в брюшную полость. Тазовое положение отростка провоцирует развитие гнойника в малом тазу, а ретроцеркальное – в околопочечной области или иной внебрюшинной зоне. Образованию вторичного абсцесса способствуют лимфатические пути, помогающие гноеродной инфекции проникнуть за пределы отростка. Этот же принцип развития используют вторичные гнойники, возникающие даже после удаления червеобразного отростка. Наблюдающий врач не торопится направлять пациента на операционный стол, используя, в первую очередь, консервативную терапию. Специалисты считают, что лучшим способом борьбы с аппендикулярным инфильтратом является невмешательство без острой необходимости и полный контроль. Если воспаление удается подавить, то и сам инфильтрат рассасывается в течение 30-40 дней. ↑Как проводится дифференциальная диагностикаВажно учитывать клинику для диагностики и лечения аппендикулярного инфильтрата. Инфильтрат при аппендиците имеет сходные признаки с:
Диагностика аппендикулярного инфильтрата начинается с выяснения анамнеза. Врачу необходимо внимательно выслушать жалобы пациента, и задать вопрос о характере боли. В большинстве случаев пациенты предпочитают не упоминать о болевых ощущениях. Следующим шагом специалиста становится проведение пальпации. Но из-за невозможности обнаружить опухоль при ее нестандартном расположении, наличии у пациента лишнего веса используются дополнительные (более точные способы): анализ крови в сочетании с ультразвуковой диагностикой. Начальная стадия заболевания вызывает значительную реакцию брюшной стенки, образованием высокоэхогенного мелкозернистого уплотнения. Оно не позволяет визуализировать брюшную полость. Возможно и выявление эхогенной опухоли овальной формы с четкими контурами. В случаях нагноения обнаруживаются слабоэхогенные полоски разной ширины. ↑Полезное видео по теме↑Как выявить абсцедированиеПродолжающийся развиваться воспалительный процесс выдает себя:
В случаях абсцедирования аппендикулярного инфильтрата показано оперативное вмешательство. Удаление гнойника проводится под общим наркозом. В ходе операции гнойник вскрывают и устанавливают дренаж, который удаляют только после полного вывода гноя. После пациенту назначается курс антибиотиков. Через 2 месяца больному необходимо будет пройти повторное обследование. ↑Хирургическая лечебная тактикаВ зависимости от формы патологии пациента направляют на плановую или срочную операцию. Плановая операция (аппендэктомия с разъединением сальника) допускается в случаях начальной стадии развития заболевания, а также при регистрации рыхлого и подвижного инфильтрата. Операция завершается введением в подвздошную область справа дренажа. Он обеспечивает доставку антибиотиков к проблемному участку на протяжении 4 суток после хирургического вмешательства. К экстренной операции прибегают при подозрении на гнойный абсцесс. Переход от методики наблюдения к немедленному хирургическому вмешательству может быть обоснован только резким ухудшением состояния больного. Сильнейшая интоксикация и огромная скорость развития воспалительного процесса угрожает не только здоровью, но и в некоторых случаях жизни пациента. Для подготовки пациента к хирургическому вмешательству может потребоваться от 2 до 6 часов. За это время медицинские работники получают результаты лабораторных исследований, проводят жидкостную терапию и антибиотикотерапию. Сама операция сводится к вскрытию абсцесса и его опорожнению. Далее проводится послеоперационное лечение под строгим контролем врача. Диагностика через 2 месяца после проведенного хирургического вмешательства необходима для оценки состояния аппендикса. В случае отсутствия его расплавления назначается плановая операция по удалению. В противном случае пациент рискует столкнуться с рецидивом заболевания. ↑Лечение после операцииПослеоперационный период начинается в тот момент, когда пациент покидает операционную, и продолжается до получения разрешения хирурга на возвращение домой. Успех лечения в этот период полностью зависит от качества работы медицинской сестры. Она должна обеспечить максимальный комфорт больному, организовав питание, обеспечив чистоту в палате, своевременно подать судно, вынести его. Но ее обязанности этим не ограничиваются. Врач, проводивший операцию, не может постоянно дежурить возле каждого своего пациента. Все изменения в состоянии пациента постоянно регистрируются ухаживающим персоналом, что позволяет специалисту делать соответствующие выводы о динамике восстановления. Для профилактики повторного развития воспалительного процесса больному назначается курс антибиотиков в сочетании с препаратами, позволяющими максимально быстро восстановить физиологическую активность. Помимо медикаментозной терапии и правильного ухода важную роль в послеоперационном периоде отводят соблюдению строгой диеты. Выписка пациента домой при отсутствии осложнений обычно производится на 18-21 день после проведения операции. К этому моменту говорить о полном рассасывании опухоли еще рано, но ярко выраженная положительная динамика в данном направлении позволяет специалисту принять подобное решение. ↑Соблюдение лечебной диетыДо операции больному назначают строгую диету, ограничивающую нагрузку на перистальтику. Основу меню составляют жидкие и полужидкие блюда. Например, кисель, манная каша. Рекомендуется максимально снизить потребление продуктов с высоким содержанием белков. Но даже при питании исключительно полужидкими блюдами у больного может наблюдаться задержка стула. Иногда пациенты применяют томатный сок, свеклу для слабительного эффекта. Подобные действия пациента безрассудны и таят в себе огромную опасность для здоровья. Бурная перистальтика способна разрушить отграничение инфильтрата, спровоцировав развитие разлитого перитонита. Пациенту следует ограничить потребление свежих овощей и фруктов, кислых и молочных продуктов. Послеоперационная диета сводится к употреблению легких блюд, не вызывающих нагрузки перистальтики. Еду принимают небольшими порциями в форме, не способной вызвать запоров. Постепенное восстановление организма позволяет пациенту принимать легкие супы, жидкие каши. Полный запрет накладывается на любые алкогольные напитки, полуфабрикаты. Запрещены к приему жареные, запеченные блюда, копченые продукты, маринованные, соленые. Послеоперационный период накладывает ограничения на прием свежевыжатых фруктовых и овощных соков, салатов, зелени. Особенно тяжелой и небезопасной пищей становятся макаронные, кондитерские и хлебо-булочные изделия. ↑Возможные последствия и прогнозОтсутствие своевременного лечения, особенно оперативного вмешательства, аппендикулярного инфильтрата приводит к прорыву гнойника в брюшную полость. Подобный сценарий грозит началом более сложного воспалительного процесса на достаточно обширной территории в области брюшины. Отсутствие своевременного обращения к специалисту и сложность диагностики обеспечивают заболевание необходимым запасом времени. При условии высокой скорости развития аппендикулярного инфильтрата, больному необходимо научиться быстро реагировать на любые изменения своего состояния. Вовремя обратившись к врачу, пациент получает возможность справиться с аппендикулярным инфильтратом с применением консервативной методики лечения, не допуская его перехода в состояние гнойного абсцесса. Своевременно диагностированная воспалительная опухоль имеет высокие благоприятные прогнозы. Ее считают хорошо поддающейся лечению, после которой не остается никаких следов или последствий. Аппендикулярный инфильтрат — лечение, диагностика 5 (100%) 5 голосов ПОДЕЛИСЬ И РАССКАЖИ ДРУЗЬЯМЭто поможет: feedmed.ru Аппендикулярный инфильтрат: причины, симптомы, лечение
Причины развития аппендикулярного инфильтратаОсновными физиологическими факторами развития представленного состояния, лечение которого необходимо, можно считать не только общее состояние здоровья, но и определенные анатомические особенности. Так, аппендикулярный инфильтрат формируется вследствие ослабленного иммунитета, индивидуальных особенностей в плане расположения аппендикса (спереди или позади прямой кишки). Кроме этого, факторами, влияющими на представленное состояние, можно считать особенности воспалительного алгоритма, характеристики конкретных возбудителей аппендицита. В некоторых случаях причиной развития заболевания может оказаться позднее обращение за врачебной помощью. В частности, около 90% пациентов обращаются к специалисту спустя 24 часа после возникновения первичных симптомов. Говоря о течении заболевания, идентифицируют ранний и поздний аппендикулярный инфильтрат. Первый тип формируется уже спустя двое суток после появления первых симптомов, поздний – через четыре-пять дней. При формировании представленного состояния различают две стадии у взрослых и детей. Сначала отмечается отграничение воспалительного процесса и формирование самого новообразования, спустя 12-14 дней происходит обратная динамика. На второй стадии, лечение которой можно считать осложненным, вероятны два варианта истории развития заболевания. При этом новообразование рассасывается самостоятельно спустя 1-1,5 месяца или же оно перетекает в периаппендикулярный абсцесс. Учитывая все это, хотелось бы обратить внимание на симптомы представленного патологического состояния. Симптомы состоянияАппендикулярный инфильтрат при остром типе аппендицита гораздо чаще выявляют у детей в возрасте от 10 до 14 лет, намного реже – у взрослых. Симптоматика состояния находится в прямой зависимости от характеристик протекания заболевания, а в частности от того, раннее оно или позднее. Говоря о раннем аппендикулярном инфильтрате, хотелось бы обратить внимание на то, что он развивается практически единовременно с острым аппендицитом. В частности, история развития заболевания идентифицирует такие симптомы, как сильные болезненные ощущения, лихорадочное состояние, тошнота с переходом к рвотным позывам, проблемы в рамках дефекации. Постановка диагноза при подобном патологическом состоянии часто является усугубленной. В частности, это происходит потому, что идентифицируется напряженность брюшной стенки в области правой повздошной части, что мешает выявить воспалительные алгоритмы и идентифицировать их четкие границы. Отмечая особенности развития поздней формы заболевания, хотелось бы обратить внимание на то, что она включает в себя гораздо более продолжительный период. Образуется новообразование на третьи-четвертые сутки с момента появления аппендицита или еще позже, когда острые приступы болезненных ощущений отступают. При представленной форме заболевания пациенты испытывают жалобы на несущественные болезненные ощущения с правой стороны живота, которые имеют тенденцию к усилению. Кроме этого, заболевание может быть сопряжено с ознобом, приступами тошноты, гораздо реже рвотными позывами. Основным признаком развития патологического состояния следует считать уплотненное болезненное воспаление. Оно характеризуется размерами не более восьми на 10 см, которое достаточно легко идентифицируется в рамках пальпационного обследования. Более подробно о диагностике и о том, как проводится лечение, будет рассказано дальше. Диагностические мероприятияДля выяснения диагноза при развитии инфильтрата у взрослых и детей специалист должен выслушать жалобы больного. Кроме этого, очень важно:
В целом, диагностика при представленном заболевании оценивается как достаточно сложная. Прежде всего потому, что невозможно идентифицировать новообразование в области живота. Идентифицировать инфильтрат достаточно сложно и при нестандартной области расположения новообразования, а также в том случае, если у пациента имеется лишний вес. В рамках постановки диагноза «аппендикулярный инфильтрат» особенное внимание настоятельно рекомендуется уделять дифференциальной диагностике, чтобы подкорректировать будущее лечение. Это даст возможность дифференцировать новообразование от других болезней мочеполовой системы или проблем в работе ЖКТ с аналогичными проявлениями. В первую очередь, необходимо осуществить разделение инфильтрата от новообразования в области слепой кишки, заболевания Крона. Также в перечне представленных состояний находится воспаление в области придатков матки и кисты яичника. Способы лечения
Помимо этого, следует помнить о соблюдении щадящей диеты для области кишечника и осуществлении физиотерапевтических процедур. Больные должны находиться в больнице до абсолютного рассасывания новообразования. Обычно это занимает три-четыре месяца, у детей и пожилых людей – около полугода. После этого принимается решение о плановой хирургической операции. Она подразумевает осуществление аппендэктомии (резекцию аппендикса), а также разъединение и соединение определенных органов, общее оздоровление всей области брюшины. В случаях, при которых диагностическое обследование демонстрирует подвижный и рыхлый инфильтрат, при ранних разновидностях заболевания допустимо осуществление плановой операции. Речь идет об аппендэктомии и разъединении сальника. После представленных манипуляций в область правой повздошной части внедряют дренаж, посредством которого в течение трех-четырех суток больному внедряют антибиотические компоненты. При возникновении подозрений на присоединение гнойного абсцесса, специалисты настаивают исключительно на экстренном хирургическом вмешательстве. Отмечая все симптомы, которые проявляются на данный момент, следует обратить внимание на наличие лихорадочного состояния, озноба, усиление болезненных ощущений. Помимо этого, вероятно формирование увеличения инфильтрата и увеличенного соотношения лейкоцитов. В особенности важным этапом следует считать предоперационную подготовку взрослых и детей. Она проводится в течение двух-шести часов. Речь идет о лабораторных исследованиях, жидкостной терапии и применении антибиотиков, которые делают лечение еще более эффективным. Хирургическое вмешательство при подобном диагнозе подразумевает под собой вскрытие абсцесса и его последующее опустошение, дренаж. После этого речь идет о послеоперационном лечении, а именно о применении антибиотиков, соблюдении постельного режима и щадящем рационе питания. Спустя два месяца настоятельно рекомендуется диагностика: если отсутствует гнойное расплавление аппендикса вследствие распространения абсцесса, речь идет о назначении операции по его резекции. Инфильтрат в подавляющем большинстве случаев характеризуется достаточно благоприятным прогнозом и не подразумевает какой-либо угрозы для жизни взрослого или ребенка. В то же время, у представленного патологического состояния имеются свои особенности. Речь идет о том, что идентифицировать и корректно диагностировать состояние не всегда просто. В связи с чем настоятельно рекомендуется прислушиваться к любым жалобам пациента и вовремя обращаться за помощью квалифицированного специалиста. Тщательная поэтапная диагностика и корректное лечение дадут возможность идентифицировать заболевание, а также не допустить формирование гнойной формы абсцесса. Важно!КАК ЗНАЧИТЕЛЬНО СНИЗИТЬ РИСК ЗАБОЛЕТЬ РАКОМ? Лимит времени: 0 ПРОЙДИТЕ БЕСПЛАТНЫЙ ТЕСТ! Благодаря развернутым ответам на все вопросы в конце теста, вы сможете в РАЗЫ СОКРАТИТЬ вероятность заболевания! Вы уже проходили тест ранее. Вы не можете запустить его снова. Тест загружается... Вы должны войти или зарегистрироваться для того, чтобы начать тест. Вы должны закончить следующие тесты, чтобы начать этот: Время вышло
Поделитесь с друзьями: propishevarenie.ru Аппендикулярный инфильтрат: клиника, диагностика и лечениеАппендикулярный инфильтрат — нередкое осложнение, которое возникает при остром аппендиците не только у взрослых, но и у детей постарше. Представляет собой воспаленную опухоль, которая окружает воспалённый червеобразный отросток. Включает в себя аппендикс, и близлежащие к нему органы. Причины появления диагнозаВоспалительный инфильтрат может возникнуть по причине слабого иммунитета, физиологической особенности организма (где расположен аппендикс перед или после слепой кишки), позднего диагностирования. Подобная болезнь проявляется достаточно редко, она представляет собой тяжелое последствие после острого аппендицита. Возникает подобный диагноз всего лишь в 1 проценте случаев. Несмотря на то, что есть множество разнообразных причин, по которым развивается подобное заболевание, чаще всего аппендикулярный инфильтрат возникает в результате безалаберности самих больных и невнимательного отношения от них к своему здоровью.
В случае возникновения симптомов аппендицита необходимо немедленно обращаться в больницу. Более того, в лечебном учреждении очень важно соблюдать четко все рекомендации врачей. В том случае, когда уже возникает аппендикулярный инфильтрат, это говорит о том, что только профессиональная клиника с хорошими докторами поможет в данной ситуации. Такое состояние организма нуждается в немедленном лечении, ведь когда диагностика обнаруживает воспалительный инфильтрат, это означает фактически наличие опухоли, которая будет быстро расти и негативно влиять на организм. Очень важно, если возникают боли после проведения операции аппендицита немедленно приступать к консервативному или операционному лечению. Проявления болезниСовременный диагностический центр помогает своевременно обнаружить подобный воспалительный инфильтрат у детей или же у взрослых.
Клиника. Аппендикулярный инфильтрат начинает проявляться на 3-4 день заболевания. Ранний инфильтрат возникает на 2 день, поздний возникает только на 4-5 день. Для того, чтобы понять, что причина недомогания именно в этом диагнозе, необходимо обратить внимание на несколько деталей:
При пальпации диагностировать заболевание достаточно сложно. Некоторое образование прощупывается профессионалами, однако профессиональная диагностика в клинике помогает разделить онкологию, доброкачественное образование и инфильтрат послеоперационный от аппендицита. Возможно что произойдет абсцедирование ( когда инфильтрат начинает гноиться) или же воспалительные процессы опухоли начинают снижаться. Операционное лечениеОперация для вскрытия абсцесса происходит под общим наркозом, его вскрывают. И ставят дренаж, который остается пока гной не перестанет выходить. Симптомы, указывающие на нагноение:
Чтобы этого не произошло, нужно сразу обратиться в больницу с целью обследования. Нередко на начальной стадии профессиональным врачам удается даже избежать операционного вмешательства. Клиника может помочь вылечить заболевание с помощью антибиотиков и правильно подобранных процедур. Важно помнить, что при аппендикулярном инфильтрате у детей очень важно обращаться вовремя, ведь болезни у них проходят очень быстро и важно успеть до максимального роста и развития воспалительного процесса, который сложнее остановить с течением времени. Диагностика
Сначала врач проводит диагноз и выслушивает жалобы, выписывает анализы сдачи крови, проводит прощупывание места аппендицита. Наиболее эффективным методом является эхография ( Узи). Благодаря современным аппаратам получается успешно справиться с определением конкретного вида болезни и ее стадии. Лечение консервативноеЛечение аппендикулярного инфильтрата может быть консервативное, строго происходит в стационаре, включает в себя лечение антибиотиками, ограничение физических нагрузок, так же больному нужна специальная диета. Пациенты находятся под наблюдением врачей, пока антибактериальный инфильтрат полностью не рассасывается . После, проводят операцию по удалению аппендицита. Основные препараты, при антибактериальной терапии:
Если произошло абсцедирование инфильтрата, то срочно нужно сделать операцию. Экстренная подготовка происходит в течение 3-6 часов перед хирургическим вмешательством ( антибактериальная терапия, исследование анализов. Важно употреблять жидкость в большом количестве. После операции на аппендицит больного выписывают через несколько дней домой. Через 7-10 дней снимают швы. Больной продолжает лечение антибиотиками, чтобы не возникло осложнений после операции. На протяжении 1-2 месяцев человек может испытывать не большую боль после операции по удалению аппендицита. Осложнения, которые могут возникнуть после операции:
Очень важно соблюдать в точности все рекомендации врачей. Клиника благодаря специалистам и хорошему оборудованию может производить диагностику у детей и взрослых, а также давать возможность лечения, которое не вызовет никаких негативных последствий. Виды заболеванияДиагностика у детей или же взрослых проходит приблизительно по одному сценарию. Во время обследования важно узнать не только не только какое это заболевание, на какой стадии, но и определенный вид, ведь аппендикулярный инфильтрат может быть разным. В первую очередь его подразделяют по местоположению, у детей и взрослых чаще всего образование повздошное, но бывает также межкишечный, тазовый, надлобковый, подпеченочный и ретроцекальный.
Также есть три варианта плотности образования, это может опытный профессионал почувствовать при пальпации:
Стоит также помнить о том, что инфильтрат может быть мобильным, он может передвигаться внутри органов, чаще всего это на начальной стадии, может быть умеренно подвижным, но чаще всего образование не меняет свое местоположение. Инфильтрат представляет собой определенное течение заболевания аппендицит. При обычной клинической ситуации аппендицит проходит остро и резкая боль заставляет сразу же отправиться в больницу на операцию. В случае с образование инфильтрата ситуация выглядит немного иначе. В образование соединяются ткани не только аппендикса, но и окружающие его, воспалительный процесс проходит в закрытом виде, он протекает медленнее, но опасность состоит в минимальной симптоматике. Очень важно обратиться своевременно, несмотря на то, что острую боль может заменить простое недомогание, слабость, отсутствие аппетита. К счастью, современная медицина помогает лечить инфильтрат достаточно результативно и быстро, последствий при обращении к профессионалам не возникает, важно только прислушиваться к их советам. zhktrakt.ru |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
г.Самара, ул. Димитрова 131 [email protected] |
 |

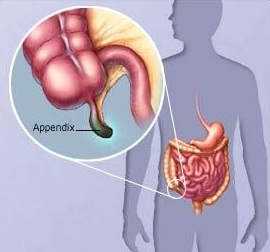 Инфильтрат развивается через 2-3 суток после начала аппендицита, при этом сама клиническая картина острого аппендицита стертая — нет выраженных болей, общее самочувствие не страдает.
Инфильтрат развивается через 2-3 суток после начала аппендицита, при этом сама клиническая картина острого аппендицита стертая — нет выраженных болей, общее самочувствие не страдает. Аппендикулярный инфильтрат это конгломерат органов и тканей, формирующийся вокруг воспаленного червеобразного отростка и обычно состоящий из участка инфильтрированного — большого сальника, купола слепой и петель подвздошной кишки, связанных между собой и окруженных фибринозными спайками. Как местный воспалительный процесс, аппендикулярный инфильтрат самостоятельно или под влиянием лечения может на стадии инфильтрации тканей подвергнуться обратному развитию или перейти в следующие фазы — секвестрации некротизированных тканей и их гнойного расплавления с образованием абсцесса. Возникновению способствует ряд причин: характер воспалительного процесса и анатомические особенности червеобразного отростка, возрастные и иммунологические особенности организма, характер патогенного возбудителя.
Аппендикулярный инфильтрат это конгломерат органов и тканей, формирующийся вокруг воспаленного червеобразного отростка и обычно состоящий из участка инфильтрированного — большого сальника, купола слепой и петель подвздошной кишки, связанных между собой и окруженных фибринозными спайками. Как местный воспалительный процесс, аппендикулярный инфильтрат самостоятельно или под влиянием лечения может на стадии инфильтрации тканей подвергнуться обратному развитию или перейти в следующие фазы — секвестрации некротизированных тканей и их гнойного расплавления с образованием абсцесса. Возникновению способствует ряд причин: характер воспалительного процесса и анатомические особенности червеобразного отростка, возрастные и иммунологические особенности организма, характер патогенного возбудителя. Список причин не ограничивается временем обращения и включает:
Список причин не ограничивается временем обращения и включает: Инфильтрат защищает остальную область брюшной полости от воспаленной зоны. Если воспалительный процесс червеобразного отростка удается подавить, то инфильтрат рассасывается ввиду отсутствия своей дальнейшей необходимости.
Инфильтрат защищает остальную область брюшной полости от воспаленной зоны. Если воспалительный процесс червеобразного отростка удается подавить, то инфильтрат рассасывается ввиду отсутствия своей дальнейшей необходимости. Регулярный осмотр пациента, проведение лабораторных исследований позволяет своевременно заметить развитие осложнений.
Регулярный осмотр пациента, проведение лабораторных исследований позволяет своевременно заметить развитие осложнений. Аппендикулярный инфильтрат представляет собой одно из наиболее распространенных осложнений острого аппендицита. Встречается представленное состояние у взрослых и детей, которые относятся к старшему возрасту. Сам по себе аппендикулярный инфильтрат представляет собой сосредоточение воспаленных тканей рядом с пораженным отростком слепой кишки (аппендиксом). Новообразование характеризуется четкими границами и включает в область воспаления не только аппендикс или купол толстой и петли тонкой кишки, но и большой сальник, брюшную часть. Гораздо реже затрагиваются другие органы.
Аппендикулярный инфильтрат представляет собой одно из наиболее распространенных осложнений острого аппендицита. Встречается представленное состояние у взрослых и детей, которые относятся к старшему возрасту. Сам по себе аппендикулярный инфильтрат представляет собой сосредоточение воспаленных тканей рядом с пораженным отростком слепой кишки (аппендиксом). Новообразование характеризуется четкими границами и включает в область воспаления не только аппендикс или купол толстой и петли тонкой кишки, но и большой сальник, брюшную часть. Гораздо реже затрагиваются другие органы.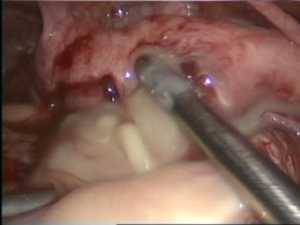 Тому, каким должно быть лечение, уделяется особенное внимание. Специалисты указывают на вероятность осуществления консервативного курса и хирургического вмешательства. Первый тип терапии может применяться лишь в определенных ситуациях, а именно, когда речь идет о спокойном течении инфильтрата, очевидной тенденции к рассасыванию. В этом случае лечение для детей и взрослых включает соблюдение строгого постельного режима, применение антибиотиков широкого спектра действия. Речь идет о Гентамицине, Ампициллине, Цефтриаксоне и других лекарственных компонентах.
Тому, каким должно быть лечение, уделяется особенное внимание. Специалисты указывают на вероятность осуществления консервативного курса и хирургического вмешательства. Первый тип терапии может применяться лишь в определенных ситуациях, а именно, когда речь идет о спокойном течении инфильтрата, очевидной тенденции к рассасыванию. В этом случае лечение для детей и взрослых включает соблюдение строгого постельного режима, применение антибиотиков широкого спектра действия. Речь идет о Гентамицине, Ампициллине, Цефтриаксоне и других лекарственных компонентах.