|
|
||||||||||
|
Астма – антибиотики, антигистаминные и другие препараты. Антибиотики от астмыМедицинский блог врача скорой помощиБронхиальная астма — заболевание хроническое, отличающееся ярко выраженной индивидуальностью течения. Тяжесть и частота приступов удушья у разных людей и в различных ситуациях очень разнообразны. В периоды между приступами больные тоже могут чувствовать себя по-разному. Лишь небольшая часть из них не испытывает никаких неприятных ощущений, у большинства же отмечается наличие астматических симптомов, что свидетельствует о текущем воспалительном процессе в дыхательных путях. Нужно помнить, что бронхиальная астма — заболевание с непрерывно рецидивирующим течением, т.е. воспалительный процесс в стенке бронхов течет постоянно, поэтому, чтобы держать болезнь «в узде», лечение должно проводиться и в межприступный период. Лечение только в период обострений лишь временно устраняет симптомы болезни. Для правильного самонаблюдения и лечения больному следует обсудить со своим лечащим врачом ряд вопросов:
Почти все больные бронхиальной астмой нуждаются в длительном лечении. Выбор препаратов, дозы, продолжительности курса осуществляется врачом индивидуально для каждого пациента. На период времени между визитами к врачу необходимо иметь конкретный план лечения, включающий возможное варьирование доз препаратов в зависимости от результатов ежедневного самоконтроля. Лекарственная терапия составляет основу лечебных воздействий. Но начинать лечение бронхиальной астмы нужно с устранения причин, обостряющих или ухудшающих ее течение, — прежде всего избегать контакта с факторами, провоцирующими аллергию: домашней пылью, животными, плесенью, пыльцой цветущих растений, некоторыми группами медикаментов, пищевых продуктов, вредными профессиональными факторами, табачным дымом, воздействием неблагоприятных метеоусловий, значительных нервных перегрузок. Кстати, в этом ряду нужно назвать и тараканов, продукты жизнедеятельности которых также способны вызвать сильную аллергическую реакцию у человека. При дебюте астмы нельзя проявлять поспешность и без достаточных показаний начинать лечение с гормональных препаратов. Используемые медикаменты должны бороться с воспалением в слизистой оболочке бронхов и с бронхиальной обструкцией. С этой целью для планового, систематического приема назначают препараты, которые условно можно разделить на две большие группы: одна используется в основном для облегчения симптомов, так как оказывает бронхорасширяющее действие (бронходилататоры), другая, оказывая противовоспалительное действие и уменьшая воспалительный процесс в бронхах, предупреждает развитие астматических симптомов.
Противовоспалительные средства1) КРОМОГЛИКАТ НАТРИЯ (интал, ифирал, ломузол, кромолин). В нашей стране он с успехом используется около 20 лет. Препарат более эффективен при аллергической форме бронхиальной астмы у больных молодого и среднего возраста, однако и при неаллергических формах эффект его достаточно высокий. Применяется в виде капсул для ингаляций с помощью ингалятора — спинхэйлера, а в последние годы используется и в виде дозирующих ингаляторов, содержащих жидкую лекарственную форму. Прием препарата длительный (месяцы), прекращать его следует постепенно. Надо помнить, что нельзя ожидать быстрого эффекта от препарата. Действие его наступает обычно спустя 2— 4 недели от начала приема. Кромогликат натрия применяется с целью профилактики обострений заболевания, и прием его должен быть обязательно регулярным. Водные растворы интала (оптикром, ломузол) и капсулированный препарат налкром используются при лечении внелегочных аллергических поражений (аллергический конъюнктивит, ринит, пищевая аллергия). Побочные эффекты при лечении инталом наблюдаются чрезвычайно редко. Даже при очень длительном приеме препарат безопасен. Он широко используется в лечении детей. Иногда при вдыхании порошкообразного интала возникают першение в горле, кашель и рефлекторный бронхоспазм. Применение бронходилататоров непосредственно перед ингаляцией интала может предупредить эти явления. Кромогликат натрия может быть использован также как защитное средство перед предполагаемым контактом с аллергеном или перед физической нагрузкой. 2) НЕДОКРОМИЛ НАТРИЯ (тайлед) — новый противовоспалительный препарат для локального воздействия на дыхательные пути, который в 4—10 раз превосходит интал. Тайлед эффективен при аллергической и неаллергической формах бронхиальной астмы, независимо от возраста и тяжести течения болезни. Этот препарат часто дает возможность отказаться от бронхолитиков и уменьшить дозу гормонов, особенно ингаляционных. Применять препарат также следует длительно, эффект нарастает постепенно. Читайте также: патогенез бронхиальной астмы и лечение препаратами тайлед и интал. 3) Следующая подгруппа противовоспалительных препаратов — ГЛЮКОКОРТИКОСТЕРОИДНЫЕ (ГКС) ГОРМОНЫ. Они показаны больным с тяжелым течением бронхиальной астмы и большой части пациентов, имеющих среднюю степень тяжести (для них назначают преимущественно ингаляционные формы лекарства). Кортикостероиды обладают очень мощным противовоспалительным эффектом, уменьшая, в частности, воспалительный отек бронхов. Они могут вводиться с помощью дозирующих ингаляторов, в аэрозоле в виде порошкообразных ингаляционных форм, в виде таблеток или в инъекциях (внутримышечно или внутривенно). Использование ингаляционных гормонов в дозах до 800—1000 мгк не приводит к системным побочным действиям. Поэтому предпочтение отдается именно им: бекломету, бекотиду, ингакорту, будесониду и др. Но в период обострения болезни часто возникает необходимость в таблетированных формах гормонов или в инъекциях. При значительном обострении болезни требуется госпитализация, а иногда и интенсивная терапия. Гормонотерапия бронхиальной астмы — тема довольно большая, и мы посвятим ей еще отдельное занятие. Читайте также: бронхиальная астма: в каких случаях без гормонов не обойтись. 4) АНТИБАКТЕРИАЛЬНЫЕ ПРЕПАРАТЫ. Несколько слов об антибактериальной терапии, к которой, к сожалению, довольно часто прибегают наши пациенты, бездумно занимающиеся самолечением и убежденные во всесилии антибиотиков. Причиной воспаления в стенке бронхов, как правило, не являются бактериальные инфекции. И респираторная вирусная инфекция лишь ухудшает течение бронхиальной астмы, но не должна служить показанием к назначению антибиотиков. Антибиотики, особенно пенициллинового ряда, из-за их аллергизирующих свойств применяют с большой осторожностью, по строгим показаниям, при доказанной пневмонии, синуситах, гнойных бронхитах и обязательно под контролем лечащего врача. При наличии гнойной мокроты, высокой температуры, воспалительных изменениях в крови обычно назначают:
Далее: бронходилататоры в лечении бронхиальной астмы. Татьяна БАРАНОВСКАЯ, Татьяна ЗЕЛЕНСКАЯ.Журнал «Здоровье и успех», № 9 за 1997 год. Читайте также: Материал был полезен? Поделитесь ссылкой: www.happydoctor.ru Бронхиальная астма: лечение и препаратыВ современной медицине используют препараты, купирующие обострение и препараты, которые включают в плановую базисную терапию бронхиальной астмы. Форма выпуска вышеперечисленных медикаментов разных фармакологических групп – таблетки, инъекции, ингаляторы. Содержание статьи Препараты быстрого и длительного действияЧтобы облегчить симптомы бронхиальной астмы, пациенту назначают бета-2-агонисты, для которых характерно быстрое воздействие. К данной фармакологической группе относятся следующие препараты:
При выборе фармакологической группы лекарств врачи отдают предпочтение селективным средствам. Они воздействуют только на нужный рецептор в бронхах. Поэтому врачи не советуют самостоятельно применять неселективные медикаменты старого поколения, к которым относится Новодрин. Данное средство назначается для купирования и профилактики бронхиальной астмы. Новодрорин оказывает выраженное бронхолитическое воздействие. С его помощью активируется аденилатциклаза, что способствует накоплению в клетках цАМФ.
К эффективным симптоматическим препаратам относят:
Атровент назначается пациентам, которые не переносят бета-2-агонисты. Препарат начинает действовать через час после приема. Для ускорения воздействия его включают в комбинированные схемы.
Медикаментозные средства быстрого воздействия в кратчайшие сроки купируют приступ астмы. Их не используют постоянно. Они применяются только при необходимости – в момент приступа. К представителям этого класса средств относят:
К первым средствам относится Альбутерол. Его применяют орально, оказывая большое количество побочных эффектов. Препарат назначается в большой дозировке, абсорбируясь в кровь. Ко второй группе относится препарат Атровент. Его назначают при легком и среднем течении бронхита. Эффект оказывается через 15 минут после применения. Можно использовать детям с 6-ти летнего возраста. Многочисленные исследования доказали, что при лечении бронхиальной астмы нужно точечно воздействовать на очаг воспаления. Поэтому астматикам назначают препараты длительного воздействия, к которым относятся:
Препарата Сиревент – это бета-антогонист длительного воздействия, который принимается 2 раза в день. Они поддерживает проходимость дыхательных путей. Вышеперечисленные медикаменты могут быть представлены в разных формах – таблетки, инъекции, аэрозоли. Терапия ингаляторами и аэрозолямиЛечение бронхиальной астмы с помощью ингаляторов и аэрозолей считается самым действенным способом борьбы с болезнью. Это связано с тем, что дозировка лекарства направляется в бронхи. Такие средства удобны и просты в применении. Их можно носить с собой, что важно для астматиков. Специалисты выделяют следующую классификацию ингаляторов:
Спейсеры глубоко принимают в бронхи. Их принцип работы: при вдохе препарат проникает в легкие, а при выдохе – блокируется клапаном. Спейсер Даймонд используется для лечения астмы у детей. Порошковые ингаляторы просты в применении. Они обладают высокой эффективностью. Одно- и многодозовые ингаляторы DPI оснащены капсулой с порошком, после открытия которой препарат ингалируется.
Небулайзеры – большие по размерам аппараты, которые используются для домашней либо стационарной терапии. Небулайзеры распыляют лекарство от бронхиальной астмы на мельчайшие фракции, поэтому у них высокая эффективность. Гормональная терапияДля проведения длительного лечения рекомендуется применять гормональные ингаляционные средства. На фоне такой терапии снижается частота и тяжесть обострений, что позволяет отказаться от приема системных гормонов. Действие ингаляционных гормонов – топическое. Многочисленные исследования доказали, что такие препараты не влияют на развитие и рост детей-астматиков. Ингаляционные гормональные средства против астмы классифицируются на следующие группы:
Терапия негормональными препаратамиДля лечения астмы со средней степени тяжести используют негормональные препараты. Их добавляют к ингаляционным гормональным средствам. Список эффективных негормональных средств:
Важно! Негормональные и гормональные препараты не принимаются в комплексе против астмы. Первые средства только добавляют ко вторым препаратам. Ученые доказали, что такое лечение высокоэффективно. Дополнительно пациенту могут назначить кромоны, тефоиллины и антилекотриены. Так как кромоны малоэффективны, поэтому их чаще используют при легкой астме.
Если заболевание сопровождается синдромом постнагрузочного бронхоспазма, тогда показана терапия антилекотриенами. Препарат Зафирлукаст – эффективно воздействует на симптомы болезни. У некоторых пациентов может спровоцировать легкую дисфункцию печени, поэтому принимается под строгим контролем врача. К плюсам тиеофиллинов относят низкую цену. Они менее эффективны бета-2-агонистов. Для тиеофиллинов характерно внелегочное воздействие, поэтому их назначают для усиления базисного лечения. К таким средствам относится Теофиллин. Он стимулирует НС, расширяя сосуды, быстро облегчая состояние астматика, если болезни развита на начальном этапе. Антибиотикотерапия при астмеПрием антибиотиков при астме осуществляется под строгим контролем врача. Препараты этой фармакологической группы могут привести к летальному исходу, если их принимать многократно и в больших дозировках. Антибиотикотерапия проводится, если обострилась хроническая бронхиальная астма. При рассматриваемом заболевании назначают антибиотики следующих групп:
Вышеперечисленные средства можно принимать перорально либо в виде инъекций. Из группы цефалоспоринов выделяют:
Цефалоспорины основаны на бета-лактамном кольце. Они редко провоцируют аллергию и привыкание. Из фторхинолов назначают Офлоксацин с широким спектром воздействия на бактерии. Оказывает быстрое влияние после приема. Хорошо и полностью рассасывается в ЖКТ. Фторхинолоны способны вызвать аллергию, поэтому перед их применением рекомендуется проконсультироваться с врачом. Современная медицина лечит обострившуюся хроническую бронхиальную астму с помощью макролидов последнего поколения. Такие медикаменты оказывают бактерицидное воздействие, не провоцируя токсичность.
Макролиды делятся на 2 группы:
Препарат Сумамед хорошо переносится пациентами. Его активные вещества проникают в дыхательную систему, кожу и ткани, оказывая эффективное бактерицидное воздействие. Препарат Макропен быстро и полностью всасывается из ЖКТ, оказывая максимальную концентрацию через 2 часа после приема. При этом такая концентрация локализуется в очаге воспаления и в бронхах. Терапия таблеткамиПациенты, сильно страдающие от бронхиальной астмы, нуждаются в постоянной, системной поддерживающей терапии. Таким больным назначают препараты в таблетках с системным эффектом. При астме назначают противоаллергические и противовоспалительные таблетки. Чаще у астматиков выявляется аллергическая форма болезни, развитая на фоне конкретного аллергена. Если заболевание проявляется в конкретный период года, тогда пациент принимать противоаллергенные таблетки только в этот период. Если аллерген бытовой, тогда исключается либо минимизируется контакт с ним. Параллельно назначаются противоаллергенные таблетки. Постоянный их прием предотвращает приступы астмы. К эффективным препаратам данной группы относят таблетки Кетотифен. Медикамент обладает антигистаминным воздействием, блокируя специфические рецепторы, препятствуя дегрануляции тучных клеток. Действующим веществом препарата является фумарат кетотифена. Таблетки назначают детям с 3 лет. Терапия длится больше 3 месяцев. Отмена Кетотифена производится постепенно, в течение 2 недель. Важно! Препарат Кетотифен не снимает приступ бронхиальной астмы. Медикаментозное средство Оксатомид – эффективный антагонист гистамина, который быстро блокирует соответствующие рецепторы, уменьшая выброс медиаторов воспаления из тучных клеток. Если на протяжении семидневной терапии состояние пациента не улучшилось, дозировка Оксатомидв удваивается. Если выявлен хронический противовоспалительный процесс в стенках бронхов при астме, показан прием противовоспалительных средств. Чаще назначают гормональные препараты 2-х фармакологических групп:
Пациенту могут назначить местные глюкокортикоиды – Беклометазон. Это антиаллергическое, противовоспалительное средство, которые препятствует выделению из мелких КС ткани богатого белком жидкого отделяемого. Показания к приему – бронхиальная астма.
В тяжелом случае местные глюкокортикостероиды неэффективны. Пациенту назначается системные глюкокортикостероиды. Чаще выписываются таблетки Преднизолона. Дозировка лекарства зависит от тяжести течения болезни, веса пациента, реакции его организма на Преднизолон. С помощью медикамента подавляется образование противовоспалительных медиаторов, которые провоцируют воспаление. Одновременно усиливается их выработка, если Преднизолон принимается постоянно. Но терапия данным глюкокортикостероидом может спровоцировать некоторые побочные эффекты:
Терапия инъекциямиПри бронхиальной астме пациенту могут вводить препараты в форме инъекций. Такие действия проводятся при спазмах дыхательных путей и сильных выделениях слизи из бронхов. Действие терапии инъекциями – минутное. Чаще пациенту вводят 0,1% раствор адреналина. Он оказывает свое действие через 5-8 минут после укола. Если после инъекции состояние пациента не изменилось, инъекция повторяется. К побочным эффектам раствора относят:
Важно! Раствор адреналина не вводится, если у пациента сердечная астма, возникшая на фоне инфаркта либо сердечной недостаточности. Чтобы быстро купировать сильный приступ бронхиальной астмы, пациенту вводят Эфедрин. Препарат начинает действовать через 20 минут после введения. Укол делают под кожу. Одноразовая дозировка не должна превышать 1 мл.
Иногда препарат купирует приступ только частично. В таком случае применяется одна из следующих схем терапии:
Если тип астмы не установлен либо длительное время он не устраняется, Эуфиллин вводят внутривенно. Манипуляция проводится медленно. Если ввод бронхолитических средств неэффективен, а пациент сильнее возбуждается, тогда вводится 2,5% раствор Пипольфена. Укол делают в мышцу. Объем раствора не должен превышать 2 мл. Одновременно внутривенно вводят 0,5% раствора Новокаина. Если у пациента смешанная форма астмы, для купирования приступа используется Эуфиллин и сердечный гликозид. При удушье с осторожностью используется лекарство Пантопон – это эффективный обезболивающий препарат. Его вводят только под контролем врача. При удушье пациентам назначается:
При бронхиальной астме Морфин противопоказан. Он отрицательно воздействует на дыхательную систему, затрудняя процесс дыхания. К эффективным спазмолитикам относят:
Если вышеописанные действия неэффективны, пациента госпитализируют. Современные схемы, используемые для оказания срочной помощи при обострении бронхиальной астмы, основана на бета-2-агонистов быстрого воздействия. При тяжелых обострениях назначают системные гормональные таблетки либо инъекции коротким курсом – 3-10 дней. Поэтому врачи назначают более высокую дозировку. Бронхиальная астма – воспалительное заболевание, которое требует не только снятия спазмов бронхов. Пациентам, у которых заболевание протекает редко либо легко, назначается противовоспалительная терапия. Она позволяет контролировать бронхиальную астму, избегая развития обострений. vdoh.site Бронхиальная астма у взрослыхЭто заболевание считают хронической патологией. Её основными проявлениями считают: приступы удушья, тяжёлое дыхание, кашель. Все они появляются из-за обратимого сужения просвета бронхов и могут беспокоить больного, как днём, так и в тёмноё время суток. Лечение бронхиальной астмы у взрослых должно выполняться под присмотром специалистов, и подбираться в соответствии со степенью угрозы возникших симптомов. Содержание статьи:
Бронхиальная астма симптомы у взрослыхСимптоматика такой болезни зависит от характера поражения лёгких, а также особенностей организма человека. Ранние признаки бронхиальной астмы у взрослого проявляются в качестве:
Вспомогательными признаками, указывающими на появление этой болезни, являются:
Время появления признаков, их характер и тяжесть в каждом отдельном различны. Лечение бронхиальной астмы у взрослыхОно должно начинаться с проведения необходимой диагностики, которая позволит отличить появившиеся у больного симптомы от похожих признаков других болезней, например, хронического бронхита. Для этого выполняют необходимые исследования, изучение жалоб пациента, забор необходимых анализов, проведение кожных тестов. Первоначальный диагноз врачом может быть поставлен, когда у больного была выявлена одышка или удушье и было точно установлено, что их появление было спровоцировано аллергией. Вопрос, как вылечить бронхиальную астму навсегда, интересует многих, кто, уже хотя бы единожды, сталкивался с возникновением признаков этого заболевания. Специалисты утверждают, что такое возможно только в случае правильно подобранного лечения с помощью медикаментов, народных средств, а также соблюдения правил поведения и питания. Терапия этой болезни включает в себя применение не только противовоспалительных средств, но и препаратов, позволяющих контролировать течение болезни, а также иммунотерапию и иные вспомогательные меры. Лекарства от астмы бронхиальной, списокМедикаментозная терапия очень важна в её лечении. Все препараты, при бронхиальной астме рекомендуемые, подразделяются на группы: Лекарства базисной терапии, позволяющие осуществлять контроль над этой патологии и снизить частоту использования бронходиляторов. Сюда относят:
Лекарства для симптоматической терапии – бронходиляторы, способные расширять бронхи:
Комбинированные препараты, которые позволяют сократить число обострений, уменьшить дозу глюкокортикостероидов. Это может комбинации в виде:
Важно! Самолечение и бесконтрольный приём лекарств во время такой болезни не допустимо! Бронхолитики при бронхиальной астмеТакие средства помогают снять спазм бронхов, а также эффективно борются с их сужением. Они могут выписываться в таблетках, сиропах, инъекциях, ингаляторах, небулайзерах. Особое предпочтение отдаётся упаковке в виде ингаляционного баллончика, которая проста и эффективна в использовании. Взависимости от оказываемого эффекта их подразделяют на несколько видов:
Исследование всех бронхолитиков показывает, что в основном их действие направлено на расслабление бронхов. Антилейкотриеновые препараты при бронхиальной астмеС их помощью осуществляется блокирование основных факторов, провоцирующих развитие аллергии. Их рекомендуют как для профилактики лёгкого течения болезни, так и в виде дополнительного средства для её лечения. При обострении или хронической форме патологии их не применяют. В России часто используют:
Зафирлукаст — предотвращает повышение проницательности сосудов и попадание эозинофилов в дыхательные пути. Он способен снизить до минимума риск возникновения очередного спазма бронхов или уменьшить его действие. Выпускается это средство в таблетках. Монтелукаст — снижает воздействие болезни, которая плохо поддаётся терапии различными видами глюкокортикоидов. Производится в форме жевательных таблеток, что облегчает его применение детьми и пожилыми людьми. Этот препарат ценится за своё противовоспалительное и бронхорасширяющее действие и используется при терапии болезни, характеризующейся лёгким течением. Важно! Все антилейкотриеновые лекарства характеризуются высокой степенью безопасности, побочные явления при их применении возникают очень редко. Антибиотики при бронхиальной астме у взрослых, названиеПрописывать пациенту для устранения болезни эти средства можно только тогда, когда к бронхиальной астме добавляется инфекция, например, бронхит, пневмония, бронхиолит. Важно! Терапия антибиотиками должна назначаться только при точно диагностированном инфекционном процессе. Также нельзя использовать препараты на основе пенициллина, они могут усугубить симптомы болезни. В зависимости от диагностированной инфекции, выбирают подходящий класс антибиотиков:
Осложнения бронхиальной астмыОни становятся результатом продолжительного течения болезни без лечения или в случае, если терапия подобрана неправильно. Также их возникновение может быть связано с нарушением приёма лекарств или самолечением. Негативные проявления этой патологии могут выразиться в виде острых или хронических дыхательных, метаболических, сердечных, желудочно-кишечных, мозговых и других осложнений. Острые осложнения дыхания могут выразиться в виде нескольких болезней: Важно! При возникновении таких осложнений первоочередной задачей является госпитализация больного, а не выяснение причин их появления. Хронические дыхательные осложнения намного легче переносятся, чем острые, но появляются гораздо чаще. Они отмечаются почти у всех людей, болеющих бронхиальной астмой больше трёх лет. Чаще всего наблюдается гиперинфляция лёгких, при которой они расширяются из-за чрезмерного наполнения их воздухом. Вылечить такую форму болезни нельзя, возможно лишь ослабить её течение. Осложнения со стороны сердца проявляются падением артериального давления, нарушением сердечного биения или его пропаданием. В некоторых случаях не исключено развитие инфаркта. Осложнения в ЖКТ чаще всего проявляются после длительного воздействия лекарств. Если их не вылечить, существенно увеличивается риск возникновения внутриутробного кровотечения. Мозговые осложнения являются самой тяжёлой формой проявления патологии. В результате изменения качества и количества крови, возникают отклонения в работе мозга, которые приводят к помутнению сознания и расстройству памяти. Человек становится неуравновешенным или вялым. Отмечается появление обмороков. К другим осложнениям этого недуга относят опущение матки, нарушение естественного положения прямой кишки. Признаки бронхиальной астмы (кашлевая форма), могут спровоцировать недержание кала и мочи из-за увеличения внутрибрюшного давления в процессе атак сильного кашля. Также отмечается появление грыж, разрывы внутренних органов. Базисная терапия бронхиальной астмыЕё первоначальной целью является как можно скорее уменьшить, или по-возможности совсем устранить симптоматику болезни, обеспечив комфортную и активную жизнь больному насколько это возможно. Лучшими средствами для базисного лечения считают ингаляционные глюкокортикоиды. Они помогают достигнуть лучшего местного действия, избегая при этом появления побочных реакций, которые обычно вызывают системные виды этих препаратов. Глюкокортикоиды системного действия назначают только в случаях тяжёлых признаков, на короткий срок. Если использование установленных доз ингаляционных лекарств не даёт желаемого результата, возможно назначение бета-2 агонистов совместно с бронхолитиками. Также могут быть назначены Кромоны, значительно снижающие симптомы воспаления. Их применяют при лёгкой степени болезни. Широко используются Модификаторы лейкотриенов для предупреждения бронхоспазма. Бронхиальная астма, симптомы и лечение у взрослых которой могут быть различны, поддаётся лечению в случае, правильного подбора терапии и соблюдения больным всех предписаний. Ответы на вопросы от наших читателей о бронхиальной астмеНапоминаем! Если Вы хотите увидеть ответ на свой вопрос, напишите его в комментариях в конце статьи или шлите на почту [email protected] Вопрос 1 присланный от Анатолия: Берут ли в армию с бронхиальной астмой?Этот вопрос интересует многих юношей, обладающих такой болезнью. Ответ на него зависит от того, к какой стадии развития болезни относится призывник и, соответственно, от решения призывной комиссии, которая определяет его годность к воинской службе. В том случае, когда у больного отмечается лёгкая степень болезни, которая отмечается у человека с рождения, призыв в ряды вооружённых войск может быть отложен на год или более длительное время. Если по ходу последующего обследования будет выявлено стабилизация состояния, то решение о призыве может быть вынесено в положительную сторону.
Вторая стадия этой патологии (средней тяжести) серьёзно угрожает жизни больного из-за того, что может спровоцировать остановку дыхания. Это делает службу в армии невозможной, поэтому комиссия не может взять в ряды вооружённых сил человека с этими проявлениями. Призвать такого больного могут только в случае начала войны, и то при условии его стабильного состояния на момент призыва. В случае наличия у юноши самой опасной и тяжёлой стадии болезни, он признаётся негодным и может не приходить на ежегодные медицинские осмотры. Подтверждённый диагноз даёт ему право на бессрочный отказ от службы. Вопрос 2 присланный от Марии Сергеевны: Дают ли инвалидность при астме бронхиальной?Несмотря на тяжесть этой патологии, специалисты Медико-социальной экспертизы утверждают, что жить и полноценно работать с ней можно. Сама по себе эта болезнь не считается предлогом для присвоения группы инвалидности. Чтобы поставили её, астматикам нужно обосновать степень тяжести своей патологии. Для этого Медико-социальное бюро следует предоставить: Оценке экспертов подвергается не только степень угрозы болезни, но и полноценность жизни больного: смысл его работы, условия трудовой деятельности. Опираясь на предоставленные данные, комиссия решает, дать человеку инвалидность или отказать ему в этом. Будьте здоровы! allergyexpert.ru Астма – антибиотики, антигистаминные и другие препаратыСолопов В.Н. Астма. Как вернуть здоровье Глава 5. Нужны ли антибиотики и другие препараты больным астмой? Довольно сложным и спорным является вопрос о применении антибиотиков при астме.
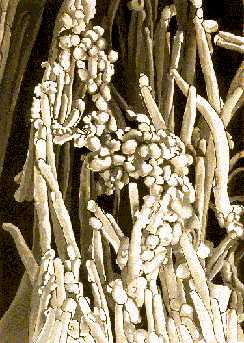
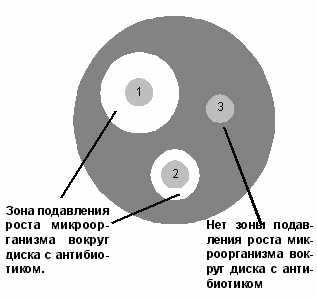
Рис. Скопление микробов на ресничках мерцательного эпителия Но если теоретики медицины все еще муссируют вопрос о целесообразности назначения этих средств при обострении астмы, то практики давно решили эту проблему однозначно: обострения астмы, особенно в периоды эпидемий респираторных инфекций, требуют назначения высокоэффективных антибактериальных препаратов. В первой части, рассказывая о прогрессировании заболевания, я не случайно отметил, что течение бронхиальной астмы существенно ухудшается при присоединении вторичной инфекции на фоне ежегодных эпидемий респираторных заболеваний. Именно это обстоятельство и определяет необходимость назначения антибактериальных средств в период обострения болезни или на фоне ОРВИ. Если вы посмотрите на рисунок (так выглядит фотография, снятая с помощью электронного микроскопа), то увидите, как в обострении заболевания «удобно» устроились микробы золотистого стафилококка на ресничках мерцательного эпителия, повреждая его функцию, нарушая работу мукоцилиарного механизма и усугубляя хронический воспалительный процесс. Рядом научных исследований доказано, что назначение высокоэффективных антибиотиков широкого спектра действия повышает эффективность лечения обострений астмы и в конечном итоге улучшает ее прогноз.Для врачей приведу несколько правил, обязательных при назначении антибактериальной терапии больным астмой:1. Никогда не назначать препараты группы пенициллина и сульфаниламиды, так как наибольшее количество (90%) аллергических реакций вызывают именно они.2. Нецелесообразно использовать следующие препараты и их аналоги: линкомицин, левомицетин, тетрациклины, макролиды первого поколения. Все они не только малоэффективны, но и часто опасны: тетрациклины нарушают рост и развитие костей у детей, разрушают зубную ткань; левомицетин отрицательно влияет на кроветворение (вызывая цитопенические реакции). А эффективность их действия на хроническую микробную инфекцию, «прижившуюся» в дыхательных путях, минимальная.3. Выбирать конкретный антибактериальный препарат только с учетом чувствительности к нему высеваемой из мокроты микробной флоры. Если нет возможности определить чувствительность микроорганизмов к антибиотику, следует использовать препараты последних поколений с максимально широким спектром антимикробного действия. При этом стремиться выбирать антибиотик с минимальными токсическими свойствами.4. Соблюдать продолжительность курсового лечения антибиотиками не менее 7–12 дней и обязательно доводить курс лечения до конца.5. В ЛЮБОМ СЛУЧАЕ ЛЕЧЕНИЕ АНТИБАКТЕРИАЛЬНЫМИ ПРЕПАРАТАМИ ДОЛЖНО ПРОХОДИТЬ ПОД НАБЛЮДЕНИЕМ ВРАЧА.Исходя из вышеперечисленных соображений, наиболее предпочтительными являются цефалоспорины, фторхинолоны и макролиды последнего поколения, обладающие бактерицидным действием. Таблица. Наиболее эффективные антибактериальные препараты
Все эти препараты более предпочтительны еще и потому, что используются преимущественно внутрь, и это гораздо удобнее, чем инъекции. Почти все эти антибиотики (за исключением цефалексина) достаточно дороги. Исходя из экономических соображений, можно использовать комбинированную терапию, например тетрациклины в сочетании с эритромицином и пр. Но, как правило, конечный результат даже в этих случаях будет неудовлетворительным, особенно при неверифицированной микробной флоре. Поэтому альтернативой подобным попыткам является применение цефалексина, выпуск которого налажен в России. Я не буду далее развивать эту тему, ибо не ставлю своей задачей написать руководство по антибактериальной терапии, а дополнительную информацию об этом можно найти как в справочниках по лекарственной терапии вообще, так и по антибактериальной терапии в частности. 5. 1. Препараты, назначаемые дополнительно при астме Целенаправленное лечение астмы не ограничивается лекарствами, перечисленными выше. Нередко возникает необходимость назначения антигистаминных, иммуностимулирующих и других препаратов, ведь лечить приходится не болезнь, а больного. А каждый больной — это отдельная проблема, особенно при наличии сопутствующих заболеваний: сердечно-сосудистых, желудочно-кишечных и пр. Поэтому необходимость дополнительных лекарственных назначений определяется конкретной ситуацией, индивидуальными особенностями пациента. В УМЕНИИ СДЕЛАТЬ ЭТО И ЗАКЛЮЧАЕТСЯ ПРОФЕССИОНАЛИЗМ И ИСКУССТВО ВРАЧА. Хотя следует сказать, что даже минимум препаратов (бронхорасширяющих противовоспалительных и отхаркивающих), назначенных по рациональной системе, может обеспечить астматику жизнь без тяжелых проблем.К наиболее важным из дополнительно назначаемых препаратов относятся антигистаминные средства. Как уже говорилось, именно гистамин является ключевым медиатором в развитии процесса аллергического воспаления. Рекламные акции по продвижению на рынок антилейкотриеновых средств сопровождаются утверждениями (больше голословными, чем научно и корректно доказанными) о ведущей роли лейкотриенов в развитии астмы. Пока это не факт! Зато давно доказанный научный факт, что запускающий механизм астмы — это распад тучных клеток (мастоцитов) и выброс из них огромного количества гистамина, вызывающего все симптомы астмы. Но противовоспалительные (таблетированные и ингаляционные стероиды), противоаллергические средства (интал, недокромил) неспособны защитить каждую тучную (как и любую другую) клетку от повреждения и разрушения. Поэтому «прорывающийся» сквозь инталовую или гормональную защиту гистамин усугубляет в бронхиальном дереве воспалительный процесс. А предотвратить это явление способны дополнительно назначаемые антигистаминные средства.Основной механизм действия этих препаратов заключается в конкурентном связывании ими гистаминовых рецепторов гладкой мускулатуры бронхов и сосудов микроциркуляторного русла, в результате чего уменьшается воспалительный отек слизистой оболочки бронхов и снимается их спазм. Существует два основных типа гистаминовых рецепторов: h2 и h3. Нет нужды подробно останавливаться на этом вопросе. Достаточно сказать, что в патологических механизмах астмы задействованы h2-гистаминовые рецепторы и, естественно, все используемые при астме антигистаминные средства относятся к блокаторам h2-рецепторов. Блокируя h2-рецепторы, они предотвращают спазм гладких мышц бронхов и развитие воспаления в дыхательных путях и повышают эффективность проводимого лечения. Основные представители этих лекарственных средств приведены в таблице. Таблица. Наиболее распространенные антигистаминные средства
Наиболее предпочтительными для длительного лечения являются выделенные в таблице пять препаратов: они практически не вызывают сонливости, головной боли, сухости слизистых и прочих побочных действий, свойственных большинству антигистаминных средств. Кроме того, они назначаются только один раз в день и действуют в течение 24 ч. Существенным их недостатком является высокая стоимость. Поэтому альтернативой этим лекарствам могут стать во многих случаях отечественные препараты фенкарол и диазолин, также не вызывающие сонливости, головной боли и сухости во рту. Однако препятствием к их назначению являются хронические заболевания органов пищеварения, так как при длительном применении эти препараты раздражают слизистые оболочки желудочно-кишечного тракта.Таким образом, реализуя все цели и задачи назначаемого лечения, с учетом особенностей действия тех или иных препаратов, можно для каждого конкретного пациента подобрать индивидуальное и максимально эффективное лечение, и при этом даже незначительный успех будет хорошим стимулом для дальнейшей систематической терапии.Итак, основой поддерживающей терапии при бронхиальной астме должны быть не две, как предлагает «Глобальная стратегия…», а, по крайней мере, три группы препаратов: 1) бронхорасширяющие дозированные аэрозоли; 2) противовоспалительные, противоаллергические и 3) отхаркивающие средства. Регулярное и систематическое лечение с помощью трех-четырех лекарств из этих групп во ряде случаях позволяет страдающему бронхиальной астмой чувствовать себя удовлетворительно и не ощущать симптомов заболевания. БОЛЬНОЙ ДОЛЖЕН ЗНАТЬ, ЧТО ЭТА ТЕРАПИЯ НАПРАВЛЕНА НЕ НА ТО, ЧТОБЫ ВЫЛЕЧИТЬ АСТМУ(!), А НА ТО, ЧТОБЫ ОСТАНОВИТЬ ПРОГРЕССИРОВАНИЕ БОЛЕЗНИ И СОХРАНИТЬ ЗДОРОВЬЕ И ЖИЗНЬ.В период обострения болезни или в случае, когда ситуация не контролируется поддерживающими препаратами, по рекомендации врача дополнительно назначаются антибиотики, сложные микстуры, антигистаминные препараты, различные средства в виде инъекций и прочее. В силу объективной необходимости ингаляционные гормональные препараты могут на две-три недели заменяться таблетированными или увеличивается их доза. Но это решает опытный специалист-пульмонолог. Поэтому совет больным: НЕЛЬЗЯ ЗАНИМАТЬСЯ САМОЛЕЧЕНИЕМ НИ ПРИ КАКИХ ОБСТОЯТЕЛЬСТВАХ, ОСОБЕННО КОГДА ВЫ ПЛОХО СЕБЯ ЧУВСТВУЕТЕ!Ну а подвести итог содержанию первых глав этой части книги можно следующим образом: бронхорасширяющие аэрозоли и микстуры — это симптоматические средства. Они устраняют симптомы астмы: одышку, затруднение дыхания, приступы удушья, снимая спазм гладкой мускулатуры и отек слизистой бронхов. Противовоспалительные, антиаллергические и отхаркивающие средства воздействуют на патологические процессы болезни — они уменьшают воспаление в бронхиальном дереве и способствуют его очищению от скопившегося секрета. Составление наиболее эффективной программы лечения на основе этих лекарств и является принципиальной задачей. Оптимальная лечебная программа определяет не только конкретные препараты и их дозы, но и частоту приема, а также длительность курсового лечения, которая в каждом отдельном случае подбирается индивидуально. 5. 2. Антилейкотриеновые средства: 20 лет исследований и неопределенная перспектива Последние десятилетия «навязчивой» идеей многих фармакологов стал поиск альтернативных противоастматических препаратов. В этой связи основные усилия были направлены на создание средств, воздействующих на патологические механизмы с участием лейкотриенов.Как уже говорилось, лейкотриены — метаболиты арахидоновой кислоты — имеют определенное значение в развитии так называемой аспириновой астмы. В процессе биохимических реакций образуются лейкотриены различных типов. Считается, что наиболее важную роль в реализации воспалительных механизмов астмы играют цистеиновые, или сульфидопептидные, лейкотриены (в дальнейшем будем называть их просто лейкотриены). И до настоящего времени окончательно не выяснены все детали, объясняющие участие и вклад лейкотриенов в реализацию воспалительных механизмов астмы. Не изучены достаточно и сами лейкотриеновые рецепторы, а также не выяснена их роль в механизмах сокращения гладкой мускулатуры бронхов, повышения проницаемости сосудов и пр. Тем не менее, более 20 лет назад несколько десятков фармацевтических компаний включились в «гонку» по созданию антилейкотриеновых противоастматических средств. Основные усилия были направлены на создание двух групп препаратов: ингибиторов синтеза лейкотриенов и веществ, конкурентно связывающих лейкотриеновые рецепторы (подобно антигистаминным препаратам, связывающим соответствующие гистаминовые рецепторы). В результате этих исследований были синтезированы сотни (если не тысячи) соединений, из которых оказались активными всего четыре.Речь идет о следующих фармакологических веществах: зилеутоне, влияющем на синтез лейкотриенов, а также защищающих соответствующие рецепторы зафирлукасте, монтелукасте и пранлукасте. Как только зафирлукаст и монтелукаст под торговыми марками «Аколат» и «Сингулар» появились на российском фармацевтическом рынке, началась их широкая рекламная кампания.Если кто-то из читателей внимательно следил за прессой, он согласится, что я нисколько не преувеличиваю: мелькали сообщения и о Нобелевской премии, и о «новой эре» в лечении астмы, и о том, что с этими лекарствами все проблемы будут решены раз и навсегда. Сообщения об этих «чудо-препаратах» и сейчас появляются в некоторых газетах, но страсти уже улеглись: ни один из принимавших эти лекарства пациентов в «новую эру» здоровья не попал, и астма, как сразу было ясно, у них не исчезла.Ну а когда были подведены итоги первых широких клинических испытаний выяснилось, что они выглядят довольно скромно. Чтобы не быть голословным, приведу некоторые цифры. Так, у пациентов, принимавших зафирлукаст, по данным одного из исследований, снизилась потребность в бронхорасширяющих аэрозолях на 17%, по-видимому, на одну (!) ингаляционную дозу. В других лекарствах потребность снизилась на 19% — отмечают исследователи. Правда, при этом больной стал принимать на один препарат больше! Но наука об этом умалчивает. Приведу выдержки из одного на-учного исследования (журнал «Materia Medica». Бюллетень для врачей и фармацевтов, 1998, № 2 (18), Фармарус Принт, Российская Медицинская Ассоциация.): «…зафирлукаст (Аколат) является принципиально новым лекарственным препаратом для базисной терапии БА (бронхиальной астмы) ЛЕГКОГО И СРЕДНЕТЯЖЕЛОГО течения… и может сочетаться с ингаляционными глюкокортикоидами и бета-2-агонистами… На фоне лечения Аколатом отмечается уменьшение ночных и утренних проявлений БА.., улучшаются показатели ФВД». И тут же приводится динамика данных пока-зателей ФВД: до лечения скорость воздушного потока на уровне крупных, средних и мелких бронхов составила соответственно 46, 34 и 26% от нормы. А через 6 мес. после лечения цифры следующие: 46, 30 и 24%. Единственным показателем, величина которого «сдвинулась» с мертвой точки, был ОФВ1: за 6 мес. лечения он вырос с 66 до 75% (данные о статистической достоверности при этом не приводятся). К этому следует добавить, что ошибка измерения этого показателя может составлять до 10%. Так что результаты лечения «больных с легкой и среднетяжелой астмой» выглядят довольно скромно (при том, что обследовано было всего 20 пациентов). А что же говорить о тяжелобольных астматиках?Вообще говоря, критический анализ опубликованных клинических испытаний антилейкотриеновых средств наводит на мысль, что во многих случаях желаемое выдается за действительное. А ситуация в целом выглядит несколько странно: многие заявляют об их высокой эффективности и «полном контроле астмы» (это цитата одного из сообщений в Интернет), но никто этого объективно не доказал. Скорее всего, антилейкотриеновые препараты каким-то образом улучшают субъективное самочувствие, не восстанавливая сколь-либо существенно проходимость дыхательных путей. Но цена этого и в прямом, и в переносном смысле слишком высока. Цена в медицинском смысле — это высокий риск побочных действий, а цена в экономическом выражении — несоответствие конечного результата стоимости этих лекарств.И чтобы это стало ясно, приведу выдержки из аннотации к одному из препаратов — зафирлукасту: «Аколат не показан для купирования бронхоспазма при острых астматических приступах. Аколат не должен резко замещать терапию ингаляционными кортикостероидами. Возможно … взаимодействие с … аспирином, эритромицином, терфенадином, эуфиллином. Необходимо проявлять осторожность в решении вопроса о снижении дозы стероидных гормонов у больных с тяжелой астмой» и т. д. В инструкции имеются даже указания на проявление «…ранних признаков гепатотоксичности» при приеме этого препарата и «повышение частоты инфекций», к счастью, «обычно легких», но, к несчастью, «у пожилых больных».По-видимому, требуются еще многие годы корректных научных исследований, чтобы определить место антилейкотриеновых средств в лечении астмы. Наиболее вероятно, что антилейкотриеновые вещества окажутся полезными у некоторых больных с аспириновой астмой, но не более того. Не буду далее развивать эту тему, ибо, по данным на сегодняшний день, рано делать окончательные выводы. 5. 3. Качество лекарств — залог успешного лечения Итак, как вы уже поняли, даже при самом благоприятном течении болезни невозможно обойтись без современных лекарственных препаратов. Еще 5–10 лет назад ассортимент противоастматических средств был ограничен продукцией всего нескольких компаний (в основном стран «социалистического содружества»), выпускающих большинство своих лекарств по лицензии известных фирм, например, «Glaxowellcome», «Fisons» (Великобритания), «Boehringer Ingelheim» (Германия) и др. Сегодня ситуация существенно изменилась: фармацевтический рынок России стремятся завоевать все больше и больше иностранных компаний. В качестве примера достаточно привести ситуацию с известными препаратами «Сальбутамол» и «Астмопент»: в настоящее время в России зарегистрировано около десятка компаний, предлагающих эти препараты под различными коммерческими названиями. Не будет преувеличением сказать, что предложение сегодня значительно превышает спрос. Активный фармацевтический бизнес в России развивают США, бывшие социалистические страны — Польша, Венгрия, страны бывшей Югославии, Болгария; страны Балтии; Востока — Индия, Турция; арабские страны. Традиционно на российском рынке многие годы известна фармацевтическая продукция Финляндии, Швеции и других стран.Зайдя сегодня практически в любую аптеку, вы можете увидеть на витрине несколько различных по названию лекарств, содержащих одно и то же действующее вещество, но существенно различающихся по стоимости. Как говорится, рынок есть рынок, и ничего не поделаешь. Как же сделать оптимальный выбор и приобрести наиболее качественный препарат по минимальным ценам? Постараюсь дать несколько советов. Думаю, что они будут полезны как пациентам и практическим врачам, так и работникам аптек.С точки зрения качества целесообразно приобретать препараты у компаний, их разработавших (как правило, это европейские, скандинавские или американские фирмы). В этом случае, как обещает реклама, вы получите настоящее качество, хотя и не при минимальной цене. На сегодняшний день, как это не парадоксально, самые низкие цены не всегда устанавливают фирмы-лидеры, традиционно занимающиеся разработкой и производством противоастматических средств в течение последних десятилетий. Например, часто встречающееся бронхорасширяющее средство «Сальбутамол» под разными коммерческими названиями («Вентолин», «Асталин» и пр.) предлагают американские, европейские, индийские, арабские, турецкие компании, и одна упаковка стоит чуть больше 2–3 US $. В то же время ряд фирм-посредников предлагает эти же лекарства дороже на 0,5–1 US $. Одни фирмы, выпускающие этот препарат по лицензии, продают его дешевле, другие — дороже. Качеством же эти лекарства, как правило, отличаются друг от друга меньше, чем ценой.Аналогичная ситуация наблюдается и с другими препаратами. Причем фармацевтическая продукция второстепенных производителей по качеству если и бывает хуже, то не намного, чем у фирм-разработчиков. Поэтому лично я, назначая лекарственное лечение, руководствуюсь не только имиджем известных фирм, например, «Boehringer Ingelheim», «Orion», «Astra», «Upjohn» и др. Ведь справедливости ради следует отметить, что и компании бывших социалистических стран: «Zdravle», «Pliva», «Polfa» и многие другие по лицензии фирм-разработчиков производят под различными коммерческими названиями практически все популярные противоастматические препараты: «Беротек», «Сальбутамол», «Интал», «Бекотид» и др. И качество лекарственных средств, выпускаемых по лицензии в странах Восточной Европы, как правило, достаточно высокое. Раньше исключение составляли фирмы Азии, Индии и Ближнего Востока. В последнее десятилетие они активно выходят на наш фармацевтический рынок. Сегодня, спустя 10 лет после выхода моей первой книги «Астма и больной», могу на основании личного опыта совершенно ответственно сказать: «Многие лекарственные препараты, поступающие из этих стран, соответствуют всем мировым стандартам». Ведь большинство из них производится по лицензии известных фирм.И ни для кого не секрет, что фирма, продавшая лицензию на производство, всегда контролирует качество выпускаемой продукции, особенно если на ней стоит зарегистрированное название или торговая марка. В основном же качество любого лекарственного препарата определяется уровнем технологии, культурой производства и квалификацией персонала. И этим требованиям сегодня вполне соответствуют производства, организованные ведущими европейскими, скандинавскими и американскими компаниями в других странах. Поэтому и препараты других стран, например индийские, себя окончательно зарекомендовали с положительной стороны.Что-то более определенное о различиях в качестве противоастматических средств тех или иных стран сказать вообще трудно. На научных симпозиумах и конгрессах, зачастую финансируемых заинтересованной фирмой, всегда приводятся данные об очень высокой эффективности какого-либо лекарства. Но когда я обратился к ряду зарубежных фирм, предложив им предоставить для сравнительного анализа информацию о производимых ими препаратах, представившись в качестве независимого эксперта, многие ответили, что предпочитают иметь дело с официальными представителями Минздрава России. И это понятно: вдруг независимое мнение не совпадет с интересами компании.Ну а теперь несколько слов о выборе лекарств с экономической точки зрения. В этом смысле немаловажное значение имеет форма выпуска или расфасовка применяемого препарата. Например, если вам назначен бронхорасширяющий аэрозоль «Беротек» по 1 ингаляционной дозе 3 раза в день, то баллончика, содержащего 200 ингаляционных доз, хватит как минимум на 2 мес. В то же время (об этом я рассказывал выше) вариантом замены «Беротека» может быть «Сальбутамол», и в этом случае баллончика, содержащего 200 ингаляционных доз, также хватит на 2 мес. Но на сегодняшний день «Сальбутамол» дешевле «Беротека» в среднем на 50%. В таком случае при наличии в аптеке одновременно двух вышеназванных лекарственных аэрозолей предпочтение следует отдать «Сальбутамолу». То же самое относится к различным таблеткам и микстурам: одинаковые на первый взгляд упаковки аналогичных препаратов, но с разными торговыми марками, могут содержать неодинаковое количество лекарства (в разовой дозе или в пересчете на общее количество) даже при одинаковой стоимости.Подвести итог всему сказанному можно следующим образом: во-первых, приобретая лекарственные препараты, свой выбор следует останавливать на продуктах с проверенным качеством. Лицензионные продукты следует приобретать только от зарекомендовавших себя производителей, например восточноевропейских или индийских. Препараты других стран Азии и Востока покупать в том случае, если отсутствуют оригинальные противоастматические средства. Во-вторых, при выборе конкретного продукта из экономических соображений необходимо обращать внимание не на цену упаковки, а на себестоимость одной дозы, таблетки и т. д. В этой связи хотел бы сказать, что из всех европейских производителей самое низкое соотношение цена/качество имеет продукция немецких фирм, среднее — английских, а самое высокое — скандинавских. Поэтому, если вы приобретаете лекарства за свои деньги и не пользуетесь бесплатными рецептами, рекомендую обратить внимание на эту информацию. Еще более выгодное соотношение цены и качества соответствует лицензионным препаратам из Индии.И последнее, о чем я хотел бы вас предупредить: иногда при отсутствии какого-либо лекарственного препарата работники аптек предлагают вариант замены, который часто и не является аналогом того, что вам выписали. Чтобы убедиться в том, что замена действительно равноценна, достаточно просмотреть аннотацию к этому средству. Если это замена полноценная, то независимо от коммерческого названия в аннотации будет указано международное фармакологическое название активного вещества. Например, в препаратах «Задитен», «Кетотифен», «Астафен», «Кетасма» и пр. в качестве активного действующего вещества в аннотации указан кетотифен. Если же действующее вещество в аннотации имеет другое название, значит, вам предлагают не совсем то, что необходимо для лечения.Таким образом, руководствуясь этими простыми советами, вы никогда не сделаете ошибки, а рекомендации лечащего врача будут выполнены абсолютно точно и принесут максимальную пользу. И последнее, о чем я хотел бы рассказать, касаясь лекарственной терапии, — о побочных действиях некоторых препаратов. asthmabooks.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |


 Медикаментозное средство Теофиллин оказывает короткой воздействие, поэтому его назначают для оказания неотложной помощи при астме. Но его эффективность ниже, чем у ингаляционных бета-2-агонистов. На фоне его приема могут развиться нежелательные эффекты, особенно у астматиков, которые получают пролонгированные медикаменты данной фармакологической группы.
Медикаментозное средство Теофиллин оказывает короткой воздействие, поэтому его назначают для оказания неотложной помощи при астме. Но его эффективность ниже, чем у ингаляционных бета-2-агонистов. На фоне его приема могут развиться нежелательные эффекты, особенно у астматиков, которые получают пролонгированные медикаменты данной фармакологической группы. К эффективным кортикостероидам относят Метлпреднизолон. Его вводят внутривенно через каждые 6 часов, если у пациента возник приступ астмы. Из стабилизаторов выделяют Кетотифен. Он способствует уменьшению гиперреактивности дыхательных путей.
К эффективным кортикостероидам относят Метлпреднизолон. Его вводят внутривенно через каждые 6 часов, если у пациента возник приступ астмы. Из стабилизаторов выделяют Кетотифен. Он способствует уменьшению гиперреактивности дыхательных путей. Жидкие ингаляторы функционируют по принципу аэрозолей. К их плюсам относят приемлемую цену и хорошее качество. Из минусов – правильное выполнение техники вдох-выдох. Жидкий ингалятор Сальбутамол способствует стимуляции в2-рецепторов сосудов, расслаблению мышц бронхов. Препарат начинает действовать через 4-5 минут после попадания в организм.
Жидкие ингаляторы функционируют по принципу аэрозолей. К их плюсам относят приемлемую цену и хорошее качество. Из минусов – правильное выполнение техники вдох-выдох. Жидкий ингалятор Сальбутамол способствует стимуляции в2-рецепторов сосудов, расслаблению мышц бронхов. Препарат начинает действовать через 4-5 минут после попадания в организм. Препарат Интал выпускается в капсулах и аэрозоли. Назначается детям с 5 лет.
Препарат Интал выпускается в капсулах и аэрозоли. Назначается детям с 5 лет.