|
|
||||||||||
|
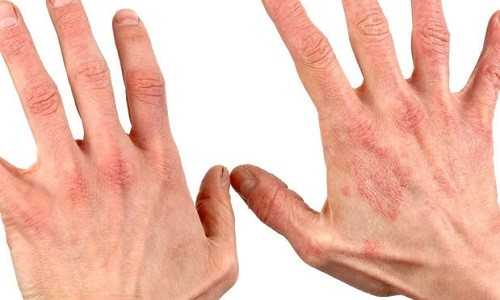
Методы и средства для лечения дерматита у взрослых. Антибиотики дерматитТаблетки от дерматита: антибиотики и антигистаминные препаратыРаспространенным заболеванием является дерматит. Воспаление на коже возникает при контакте с любым раздражителем. Это может быть аллергическая реакция на пищевые продукты или бытовую химию, грибковые или инфекционные болезни. Дерматит встречается не только у детей, но и у взрослых. Поэтому препараты подразделяются на две группы, которые можно принимать детям и взрослым. Перечень лекарственных препаратов при дерматите Все группы препаратов отличаются своим действием на заболевание и организм, в зависимости от состава медикамента. Каждый препарат имеет показания и противопоказания по применению, и стоит очень скрупулёзно подходить к выбору того или иного препарата, поскольку от этого будет зависеть дальнейшее лечение больного и его скорейшее выздоровление. Антигистаминные препаратыПри любом дерматите назначают антигистаминные таблетки. Они помогают справиться с зудом, уменьшают воспаление на коже и улучшают состояние у взрослых и у детей. Они быстро впитываются в кровь и воздействуют на пораженные участки кожи изнутри. Под их воздействием на организм:
Антигистаминные таблетки считаются эффективными. Их принимают, запивая большим количеством жидкости. Местные средства лечат кожный покров снаружи, а таблетки помогают справиться с заболеванием изнутри. А также способствуют быстрому выздоровлению. Без их приема лечение может затянуться на длительный период. Распространенными считаются препараты:
Однако злоупотреблять этими лекарственными средствами не стоит, они вызывают сонливость. Новые препараты от аллергии обладают хорошим эффектом и не действуют негативно на нервную систему. Кроме того, они не вызывают привыкание. Гормональные таблеткиВ некоторых случаях при дерматитах назначают гормональные таблетки. У взрослых они применяются, если от обычных средств нет никакого эффекта. Однако их не рекомендуется применять длительное время, может возникнуть атрофия кожи. Самыми эффективными считаются:
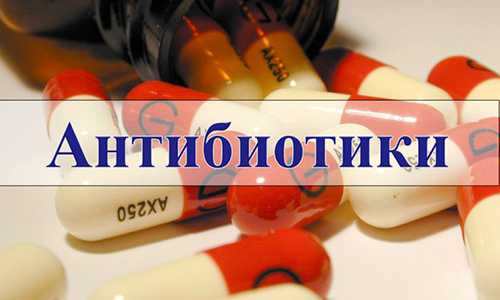
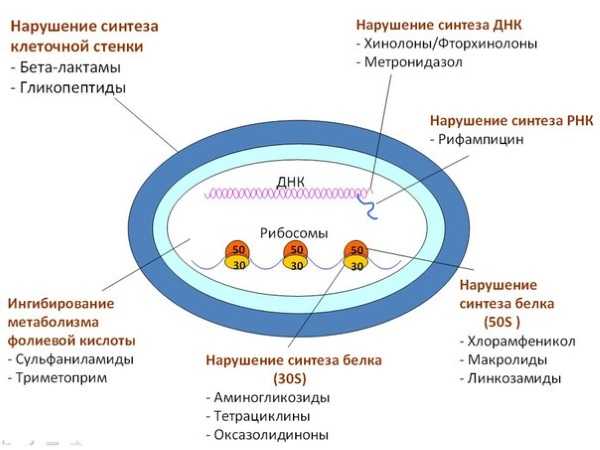
При длительном приеме гормональных средств болезнь может проявляться без симптомов. Естественно, надлежащее лечение не проводится, поэтому впоследствии дерматит может перейти в хроническую форму. ИммуносупрессантыЛечение кожного дерматита у взрослых не обходится без иммуносупрессантов. Они помогают снизить аллергическую реакцию, способствуют угнетению иммунитета. Их назначают при тяжелой форме дерматита. Обычно назначают Циклофосфан, Миелосан. Медикаментозное лечение у взрослых включает прием этих таблеток только в крайних случаях, когда другими способами вылечить дерматит бывает трудно. Поскольку эти препараты имеют побочные эффекты. АнтибиотикиПри присоединении вторичной инфекции назначают антибиотики в таблетках. Без них не обойтись, если имеется бактериальная или грибковая инфекция. Антибиотики пьют строго по назначению врача. При себорейном дерматите назначают противогрибковые таблетки: Орунгал, Ламифен, Низорал. Препарат Орунгал эффективно уничтожает инфекции и грибы дрожжевой и плесневой формы. Антибиотики уничтожают дерматофиты, которые поражают ногти, волосы и кожу. Противоаллергические таблеткиАтопический дерматит возникает при воспалении кожных покровов. Таблетки от этого заболевания помогают успокоить зуд и снять высыпания на теле. У взрослых применяют таблетки Аллертек. При его приеме состояние больного значительно улучшается. Неплохое действие оказывает препарат Кетотифен. Его действие проявляется спустя 1,5 месяца от начала лечения. Он может применяться как и у взрослых, так и у детей. Существует множество эффективных препаратов, которые принимают в виде таблеток, чтобы избавиться от болезни. Некоторые средства содержат несколько действенных препаратов, что облегчают лечение. Они оказывают противовоспалительное действие и уничтожают различные бактерии. Рекомендации
Тем более некоторые препараты нельзя принимать детям. А педиатр или дерматолог подберет комплексное лечение для малыша, где необходима обработка кожи различными мазями и прием антигистаминных таблеток. При запущенной форме дерматита назначают антибиотики. Своевременное лечение заболевания кожи у детей и взрослых проходит без осложнений. Просто нужно выполнять все рекомендации лечащего врача, обрабатывать участки кожи и принимать таблетки. Чтобы избежать рецидива заболевания, нужно соблюдать лечение весь курс. В противном случае на теле могут появиться высыпания снова. Рекомендуем прочитать: mirmedikov.ru виды средств при проявлении симптомов на телеПатологии кожи аллергического характера доставляют пациенту внутренний дискомфорт и косметический дефект. Лечение дерматита у взрослых возможно официальными медицинскими препаратами и народными средствами против всех кожных проявлений болезни. Подход к проблеме со здоровьем комплексный. Изначально определить главный аллерген, устранить патогенный фактор. Потом можно использовать по назначению мази при атопическом дерматите у взрослых. Как лечить дерматит у взрослыхЗаболевание имеет аллергическую природу, поэтому любое лечение начинается с диеты и полного исключения потенциального аллергена и дополнительного приема антигистаминных средств. Врач внимательно изучает внешнюю симптоматику дерматита, рекомендует пройти клиническое и лабораторное обследование для уточнения формы недуга, особенностей интенсивной терапии. При дерматит вид больного оставляет желать лучшего, поэтому действовать рекомендуется незамедлительно. Лечение атопического дерматита у взрослыхДерматит – это следствие интоксикации организма, поэтому его лечение у взрослых пациентов и детей должно быть комплексным. Действие аллергена врачи подавляют антигистаминными средствами, но их перорального приема порой не хватает, чтобы окончательно исцелиться. Вот какие лекарственные средства требуется включить в лечение дерматита у взрослых:
Обратите внимание!ФотодерматитОсновным раздражителем в такой клинической картине являются солнечные лучи и повышенная чувствительность организма к таковым. Кожа после заражения будет выглядеть неоднородной, бугристой, а пациент испытывает острое ощущение зуда, жжение, жалуется на повышенную отечность воспаленной кожи. В качестве эффективного лечения рекомендовано использование таких медицинских препаратов:
Лечение контактного дерматитаФотодерматит – это атипичная форма контактного дерматита, который связан непосредственным взаимодействием с провоцирующим фактором из окружающей среды. Основная задача пациента – исключить контакт с раздражителем, медикаментозно убрать внешние симптомы заболевания, устранить их зависимость в будущем. Врач может назначить следующие лекарственные средства:
Себорейный дерматитКогда на голове появляются жирные чешуйки, которые периодически зудят и чешутся, возникает подозрение на себорейный дерматит. Это следствие повышенной активности в организме дрожжевого грибка, который питается кожным салом. Себорейный дерматит преобладает у детей первых дней жизни, крайне редко встречается у взрослых. Очаги патологии у взрослых наблюдаются на веках, во всех складках на коже. Чтобы скорее вылечиться от себорейного дерматита, характерные чешуйки положено ежедневно обрабатывать оливковым маслом, чтобы быстро и безболезненно они отпадали. Дополнительно показано пересмотреть питание, исключить из суточного рациона жирные, острые и копченые продукты питания. Можно использовать специальные лечебные шампуни, чтобы увлажнять сухую кожу, склонную к шелушению.
Лечение аллергического дерматитаПри поражении кожных покровов возникает подозрение на аллергическую реакцию организма. Это одна из форм дерматита у взрослых, которая для устранения патологического процесса требует пересмотра повседневного питания. Синтетические компоненты в еде, полуфабрикаты и консерванты положено полностью вывести из суточного меню, поскольку чаще они становятся теми самыми раздражителями. Лечебное питание включает растительную пищу, как источник антиоксидантов и природной клетчатки. Пищевой дерматит у взрослыхТакая форма дерматита является хронической, а пациент переходит в категорию вечных «аллергиков». Чтобы поддерживать общее состояние здоровья, необходимо регулярно выполнять лечебные и профилактические мероприятия. Компоненты блюд должны быть гипоаллергенными, иначе характерная сыпь на разных участках дермы будет беспокоить пациента все чаще и чаще. Аллергенами чаще являются красные овощи и фрукты, полуфабрикаты и консерванты, цитрусовые и ягоды. Как лечить токсидермиюПравильное лечение дерматита начинается с продуктивного устранения опасного аллергена, который проник в организм с пищей или через дыхательные пути с дальнейшим распространением по системному кровотоку. Кроме того, заражение токсическим веществом может проходить инъекционно. Для продуктивного лечения требуется однозначно гипоаллергенная диета, прием витаминов. Имеется постоянная схема интенсивной терапии для взрослых, которая на практике предусматривает следующие направления:
Чем лечить дерматит на теле у взрослогоЕсли болезнь выявлена на ранней стадии, использования антигистаминных средств внутрь и наружно – этого лечения вполне хватает. В осложненных клинических картинах с появлением гнойных ран и экссудативной сыпи необходим пероральный прием антибиотиков в форме таблеток, использование кортикостероидов наружно. Если признакам дерматита предшествует повышенная активность грибковой инфекции, лечение должно проходить с участием противогрибковых средств. Медикаментозное лечениеГормоны пить или антибиотики – решает лечащий врач, исходя из особенностей клинической картины. Если осложнения отсутствуют, взрослому пациенту перорально назначают антигистаминные средства. Это таблетки Кларитин, Лоратадин, Цетрин, Супрастин, Фенистил, Л-Цет, Тавегил и прочие. Курс интенсивной терапии варьируется в пределах 7-14 дней, корректируется врачом в индивидуальном порядке. Если одно лекарство от аллергии не подходит, его необходимо заменить, учитывая совместимость организма с активными компонентами. Дополнительно обратить внимание на представителей следующих фармакологических групп:
Местное лечениеДерматит появляется не только на лице, присутствие характерной сыпи не исключено на спине, ягодицах и других частях тела. Если прием таблеток убивает болезнетворную инфекцию изнутри, то наружное использование кремов и мазей помогает продуктивно устранить косметический дефект, сократить интенсивность неприятных ощущений, полностью исключить дискомфорт из своей повседневной жизни. Вот, какие медикаменты врачи назначают при лечении дерматита у взрослых:
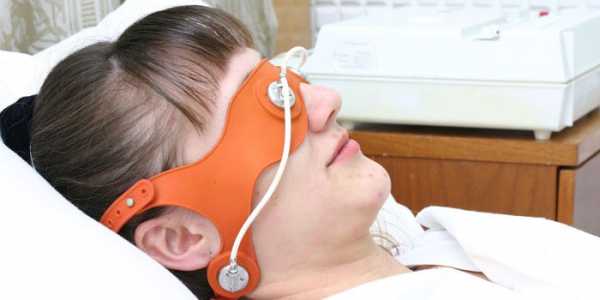
ГомеопатияИспользование препаратов растительного происхождения уместно в составе комплексного лечения, поскольку их самостоятельное применение для взрослых дает, скорее, посредственный результат. При дерматите положительную динамику обеспечивают фитопрепараты с ромашкой, чередой, мелиссой и зверобоем. Хорошо зарекомендовали себя такие медикаменты, как мазь на основе календулы, экстракт лекарственной ромашки, эфир из примулы вечерней, крапива двудомная. Физиотерапевтические процедурыЧтобы ускорить лечение дерматита у взрослых, необходимо пройти курс специальных процедур в условиях стационара. Такие сеансы назначает лечащий врач, он же оговаривает количество процедур для достижения желаемого эффекта. Вот, о чем необходимо знать каждому потенциальному аллергику:
Лечение дерматита у взрослых народными средствамиУстранить болезнь можно альтернативными методами, но на ранней стадии патологического процесса. Лечение дерматита успешно, если регулярно обрабатывать очаги патологии отварами ромашки аптечной, крапивы двудомной, череды. Состав готовится классическим методом – 1 ст. л. сырья на стакан воды, но количество готового лекарства зависит от обильности очагов патологии. Взрослый должен ежедневно выполнять домашние процедуры, дополнять их официальными методами. ДиетаОсновная цель – устранить аллергены из суточного меню. При дерматите у взрослых и не только питание должно быть гипоаллергенным. Чтобы своевременно выявить раздражителя, во время очередного приступа дерматита для успешного лечения рекомендуется сдать анализ крови на исследование патогенной флоры. В суточном меню должна присутствовать растительная клетчатка, натуральные антиоксиданты, природные витамины. Видео: Как вылечить атопический дерматит у взрослыхОтзывыМарина, 27 лет У меня пожизненный аллергический дерматит. Как только цветет амброзия, так на коже появляется мелкая сыпь, которая лишает покоя. В качестве лечения использую по 1 таблетке Кларитина трижды за сутки, дополнительно мажу высыпания Эколомом. Мне становится легче, всем взрослым рекомендую. Алина, 35 лет От дерматита принимаю таблетки Супрастин. Пару дней и пятна на коже вместе с зудом незаметно исчезают. Такое привычное для себя лечение провожу по несколько раз в год, поскольку за несколько лет аллергии так и не смогла определить, от чего она у меня регулярно появляется. sovets.net Таблетки от дерматита (антигистаминные, антибиотики и пр.)Одним из распространенных сегодня кожных заболеваний является дерматит, для его лечения существует много различных препаратов: таблетки от дерматита, кремы, гели, мази, антибиотики. На самом деле это далеко не полный список лекарственных средств от неприятного на вид недуга.
Дерматит - это воспалительный процесс на кожном покрове, возникающий от воздействия на него раздражающих химических, физических или биологических факторов. Первопричиной поражения кожи могут быть аллергические, инфекционные и грибковые заболевания. У взрослых дерматит может появиться от большого спектра аллергенов (в отличие от детей, у которых их значительно меньше). Список лекарств у взрослых также значительно больше, чем у детей. За последние 50 лет список кожных заболеваний значительно вырос и расширился. И если раньше проблемы аллергии в основном считались детским заболеванием, то сейчас болезнь приобрела более серьезный характер и стоит на первом месте среди кожных заболеваний у взрослых. Системные средстваНаиболее эффективным и результативным лекарством при дерматите считаются антигистаминные таблетки. Под их действием:
Антигистаминный способ лечения (уколы и таблетки) является наиболее эффективным. Кларитин, зиртек, лоратадин, цетиризин - самые востребованные современные средства антигистаминного характера. При длительном курсе лечения эти таблетки не вызывают привыкания и не дают побочные эффекты. Гормоносодержащие кортикостероидные лекарства с отличным противовоспалительным эффектом имеют серьезное противопоказание. Их длительный прием атрофирует кожу. Известными среди таких препаратов являются преднизолон, дексаметазон, флутиказон, флуметазон. При атопическом дерматите часто назначают химический состав, активно действующий при повышенной аллергической реакции в организме. Таким препаратом является глюконат кальция, который назначается для приема внутрь в несложных случаях и внутривенно (в особо острых ситуациях). Для снятия интоксикации при аллергических проявлениях назначается комплексообразующий состав тиосульфат натрия (внутривенно), который обладает противовоспалительным эффектом. Тиосульфат натрия, назначающийся в комплексе с антигистаминными препаратами, снижает влияние токсинов на организм и наиболее часто используется при лечении аллергии. Также существуют комплексные системы от дерматита, содержащие результативные компоненты из вышеперечисленных групп. В составе этих лекарств могут быть как антибиотики, так и противовоспалительные вещества. Наружные препаратыОстрая симптоматика (отек, зуд, пигментация) обычно снимается с помощью специальных мазей и кремов. Средства наружного применения имеют следующие характеристики:
Негормональные препараты используют в комплексе. Самые распространенные из них:
Лечебные препараты, не содержащие гормональных средств, противовоспалительно, противогрибково и антимикробно воздействуют на зараженные участки кожи. Если негормональное лекарство не помогает, необходимо исключительно короткими курсами и под руководством лечащего врача перейти на гормональные средства. Альтернативные методы леченияДерматит может быть вылечен и с помощью фитотерапии. По рекомендациям дерматологов можно использовать:
Длительность приема лекарственных препаратов обуславливается тяжестью заболевания и назначается врачом-дерматологом. Самостоятельным лечением лучше не заниматься, поскольку это может оказать отрицательное воздействие на состояние больного. docderm.ru Атопический дерматит: лечениеЛечение атопического дерматита регулируется согласительным документом экспертов США и Евросоюза под названием «Диагностика и лечение атопического дерматита у детей и взрослых». Атопический дерматит поражает многие органы и ткани, запуская целый каскад воспалений, причем эти воспаления самоподдерживаются за счет выделения токсинов поврежденными клетками, потому для борьбы с этим заболеванием нужно системное лечение – поэтапное и продолжительное. Основные задачи лечения атопического дерматита
Местное лечение атопического дерматитаПо мнению экспертов Евросоюза в вопросах терапии атопического дерматита, основой наружного лечения должно быть восстановление защитного кожного барьера. Для этого необходима смягчающая и увлажняющая косметика. Смягчающими средствами нужно пользоваться постоянно, даже если видимого воспаления нет, и подбирать их индивидуально с учетом сезона, климата и даже времени суток. Эффективны препараты с содержанием мочевины (увлажняют), полидоканола (снимают зуд), предпочтительны эмульсии типа «вода-в-масле». Потрескавшиеся места обрабатывают пантенолом. Топические глюкокортикоиды предотвращают развитие обострений и воспалений при атопическом дерматите. Их применяют при состояниях, когда зуд и другие проявления дерматита сильно ухудшают самочувствие. После видимого улучшения препарат не отменяют, а постепенно снижают дозу, например, смешивая его с кремом для тела, каждый раз немного изменяя пропорцию в пользу крема. Антибактериальные средства направлены на борьбу со стафилококковой инфекцией, которая всегда присутствует на коже больных атопическим дерматитом, а также с дерматофитами, дрожжевыми грибками, другими бактериями. Обычно применяются местно мази и гели с антибиотиками. Антигистаминные препараты местного действия снижают зуд, улучшают ночной сон, поскольку именно ночью проявления зуда особенно усиливаются. Системное лечение атопического дерматитаАнтибиотики. При усилении проявлений атопического дерматита проводится курс антибактериальной терапии цефалоспоринами 1-го и 2-го поколения, антибиотики принимают 7-10 дней. Если из-за сухой потрескавшейся кожи атопический дерматит осложняется присоединением вируса герпеса, к лечению добавляют ацикловир. Системные кортикостероиды применяют при острых и жизнеугрожающих формах заболевания атопическим дерматитом. Продолжительность лечения не должна превышать одного месяца, поскольку возможно развитие побочных реакций, а у детей – не больше 2-х недель. Фототерапия часто применяется у больных атопическим дерматитом в сочетании с лечением кортикостероидами и дает неплохие результаты, но у детей этот метод лечения не используется из-за отсутствия достоверных данных об отдаленных эффектах УФ-облучения при дерматите. Пробиотики. Введение в курс лечения атопического дерматита пробиотиков позволяет значительно снизить проявления аллергических реакций при обострении заболевания. Эффективны в этом случае лактувит и любые сорбенты вроде смекты и даже активированного угля. Дефицит кальция в организме провоцирует усиление аллергических реакций, поэтому больным атопическим дерматитом необходим прием препаратов кальция. Препараты с ненасыщенными жирными кислотами (например, эссенциале) действуют с эффектом антиоксидантов, укрепляя клеточные мембраны и повышая иммунитет при атопическом дерматите. Курс лечения атопического дерматита составляет 3-6 месяцев, его продолжают даже при значительном улучшении состояния и исчезновении признаков воспаления, поскольку клеточные токсины не уничтожаются за несколько дней и провоцируют дальнейшее усиление аллергии. Лечение атопического дерматита народными средствамиСреди народных средств, помогающих при обострении атопического дерматита, стоит отметить эффективность порошка из скорлупы от куриных яиц, которую тщательно моют, высушивают и измельчают, а затем принимают раз в день дозу, умещающуюся на кончике чайной ложки. Это прекрасный концентрат высококачественного и легкоусвояемого кальция, необходимого для борьбы с аллергическими воспалениями. Еще одно хорошо зарекомендовавшее себя средство при атопическом дерматите – овсяный отвар, который принимают по 1 ст.ложке до еды в течение месяца. Такой отвар помогает решить проблемы пищеварения и снизить проявления аллергии. Помимо лечения, в стадиях ремисии (отсутствия обострения) и до проявления атопического дерматита эффективна и его профилактика. Лечение атопического дерматита: к какому специалисту обратиться?Лечение атопического дерматита должно проходить под строгим контролем врача-дерматолога. cosmetic.ua Распространенные и фиксированные аллергические дерматитыАллергические дерматиты могут быть распространенными и так называемыми фиксированными. Фиксированные дерматиты особенно часто возникают при лечении сульфаниламидными препаратами, антибиотиками и другими лекарственными средствами. Можно привести следующие данные: антибиотики вызвали сыпь у 38% человек, химиотерапевтические средства-у 26%, болеутоляющие и успокаивающие средства- у 19%, тяжелые металлы, мышьяк - 8%, местные обезболивающие средства - у 3,8%, сыворотки - у 2,8%, остальные лекарства - у 2,4%. Клинически у 24% больных была при этом сыпь типа крапивница. При этом в 68% случаев сенсибилизация - произошла через кожу, в 32% - через слизистые оболочки. Дерматиты от антибиотиков бывают контактными и развивающимися при внекожном их применении. В обоих случаях они аллергической природы. Контактные дерматиты чаще развиваются у лиц, соприкасающихся с антибиотиками по роду своей работы - у медицинских сестер, врачей, фармацевтов, у работающих на производстве антибиотиков. В большинстве случаев при этом речь идет об антибиотиках широкого спектра действия - пенициллинового ряда, фторхинолонах, тетрациклинах и др. В редких случаях отмечается аллергическая сыпь от гризеофульвина. Контактный дерматит от антибиотиков локализуется преимущественно на кистях, лице и шее. Его клиническая картина имеет экземоподобный характер. Токсикодермия от антибиотиков проявляется также при их внекожном применении (энтерально, парентерально, путем ингаляции и др.) Клиническая картина чаще имеет уртикарный характер и сопровождается весьма сильным зудом, в половине случаев медикаментозной крапивницы виновным оказывался пенициллин. Гораздо реже развивается распространенная экеземоподобная папуловезикулезная сыпь, еще реже — эксфолиативный дерматит или эритродермия.Можно наблюдать «тетрациклиновый лихен», клинически не отличавшийся от красного плоского лишая. Известны отдельные случаи смерти в результате тяжелого дерматита от антибиотиков. Накожные пробы с антибиотиком — аллергеном при контактном дерматите бывают положительными, при токсикодермии от тех же антибиотиков — обычно отрицательны. Следует иметь в виду, что иногда дерматит может быть обусловлен сенсибилизацией не к самому антибиотику, а к одной из составных частей дюрантного препарата антибиотика, например к новокаину, прокаину и др. Токсидермия от антибиотиков может быть результатом непосредственно токсического действия антибиотика (так называемый токсический дерматит). Профилактически перед назначением пациенту того или иного антибиотика необходимо осведомиться, не развивались ли у него ранее какие-либо побочные явления при лечении антибиотиками. Во время лечения необходимо систематически опрашивать пациента с тем, чтобы в случае появления хотя бы намека на высыпание или зуд, прекратить введение данного антибиотика. При непереносимости одного антибиотика можно в случае необходимости после исчезновения явлений чувствительности попытаться применить другой антибиотик, но это рекомендуется делать с большой осторожностью, так как возможно наличие групповой сенсибилизации, особенно к родственным антибиотикам. В некоторых случаях, особенно у больных, перенесших аллергические заболевания или страдающих ими, целесообразно перед началом лечения прибегнуть к внутрикожной пробе с планируемым лекарством. Переносимость же других антибиотиков испытывается путем перорального их приема в малых дозах. В случаях контактного дерматита все явления обычно быстро проходят после прекращения контакта с антибиотиком. Не следует длительно лрименять местно один и тот же антибиотик. Для лечения токсидермий от антибиотиков пользуются антигистаминными препаратами, хлористым кальцием, в более тяжелых случаях кортикостероидами. Безусловно, нужно иметь в виду, что при использовании антибиотиков необходимо назначать противогрибковую терапию в качестве профилактики кандидоза. Прогноз при токсикодерматитах большей частью благоприятный, хотя при поздних токсических формах длительность дерматита может достигать нескольких месяцев. Профилактика состоит в тщательном наблюдении над пациентами во время проведения лечения различными антибактериальными препаратами. В подавляющем большинстве случаев с прекращением введения препарата высыпания исчезают. Дерматиты от дегтярных препаратов встречаются нередко и большей частью относятся к аллергическим контактным дерматитам. Высыпания носят фолликулярный характер, редко развивается диффузный эритемато-везикулезный дерматит. Реже других вызывают дерматит препараты каменноугольного дегтя. Профилактически дегтярные препараты не следует назначать на излишне волосатую кожу и при склонности к фолликулитам. Во время их применения нужно следить за состоянием кожи. Токсидермии от золота нередко возникают при внутривенном или внутримышечном введении препаратов золота — кризанола и др., применяющихся главным образом для лечения больных красной волчанкой. Дерматиты от золота бывают ранними и поздними. Ранние дерматиты аллергического характера характеризуются сыпями типа эритемы 9-го дня. Более поздние дерматиты от золота бывают аллергическими или токсическими. Это распространенные эритематозные,папулезные и папуло-везикулезные сыпи. В наиболее тяжелых случаях развивается картина эксфолиативного дерматита или эритродермии. Все сыпи, кроме высыпаний типа эритемы 9-го дня (не считая уртикарных), сопровождаются более или менее интенсивным зудом, а иногда и жжением, чувством стягивания кожи и большим или меньшим расстройством общего состояния больных. Течение эксфолиативного дерматита и эритродермии длительное, но прогноз все же большей частью благоприятный. Иногда после такой эритродермии остается резко выраженная стойкая пигментация кожи. Профилактика состоит в осторожной дозировке и тщательном наблюдении за переносимостью лечения препаратами золота, особенно в отношении кожи и почек. Препараты золота не следует назначать больным, страдающим или ранее страдавшим экземой, каким-либо дерматитом или другим воспалительным дерматозом, а также при заболеваниях печени и почек, сопровождающихся нарушением их функции. Лечение — антигистаминные препараты и другие десенсибилизирующие средства. В тяжелых случаях показаны кортикостероиды, при вторичной инфекции — антибиотики. Местно — симптоматическая терапия. Дерматиты от йода наблюдаются как при внутреннем применении его препаратов (токсидермии), так и при наружном (в последнем случае главным образом при лечении йодной настойкой). Высыпания, возникающие при приеме внутрь препаратов йода, характеризуются значительным полиморфизмом. Они могут быть в виде угрей (acne jodica), коревидной или скарлатиноподобной сыпи (реже). В более тяжелых случаях может развиваться узловатая, буллезная, иногда и геморрагическая йододерма, в некоторых,самых тяжелых случаях, заканчивающаяся летально. В основе йодистых сыпей лежит повышенная чувствительность к йоду. Дифференциальный диагноз, профилактика и лечение во многом сходны с таковыми при бромодерме (в настоящее время встречается редко). Имеются указания на профилактическое действие никотиновой кислоты при плохой переносимости йода (как и брома). Особенно осторожным следует быть с назначением продолжительного йодистого лечения больным, страдающим поражением почек с нарушением их функции. Контактные дерматиты от йода встречаются часто. Простой контактный йодистый дерматит возникает почти исключительно вследствие нерационального применения йодной настойки во время оперативных вмешательств.Пациенты с «йодистыми ожогами» составляет по некоторым данным 7 % хирургических больных. Простой контактный дерматит от йода клинически проявляется более или менее крупными пузырями, образующимися на воспаленной коже. При этом дерматите накожные пробы с йодом отрицательные. Нередко видна мелкоточечная и мелкопятнистая геморрагическая сыпь. Характерен интенсивный зуд. Накожные тесты с йодом положительные. Во избежание развития «йодистого ожога» следует рационально пользоваться во время операций и в других случаях смазываниями йодной настойкой. Профилактика же аллергического контактного дерматита состоит в предварительном опросе больных о переносимости их кожей йодной настойки. В неясных случаях рекомендуется прибегать к предварительной кожной пробе, состоящей в однократном смазывании небольшого участка кожи йодной настойкой. Лечение обоих видов йодистого контакта дерматита одинаковое — симптоматическое, противовоспалительное. Дерматиты от йодоформа (jodoformium) возникают только у лиц, имеющих идиосинкразию к этому веществу. Эти дерматиты контактные. Следует иметь в виду, что идиосинкразия к йодоформу не связана с повышенной чувствительностью к йоду, она бывает обусловлена метановой группой йодоформа. При этом дерматит возникает в окружности и на участках применения йодоформа уже после первого соприкосновения кожи с минимальным его количеством. На фоне резко ограниченной красноты появляются узелки, превращающиеся затем в пузырьки с последующим развитием мокнутия и образованием корок. Иногда развивается пузырный дерматит. Всегда наблюдаются сильно выраженные субъективные ощущения — зуд, жжение и др. В дифференциально-диагностическом отношении нужно иметь в виду сходство с рожистым воспалением, особенно при локализации дерматита на коже лица и половых органов. В редких случаях происходит диссеминация сыпи, сопровождающаяся более или менее резко выраженными общими явлениями. Профилактика заключается в применении в первый раз лишь самых минимальных количеств йодоформа. Токсидермии, возникающие при применении противомалярийных средств, встречаются нередко. Хинин может быть причиной высыпаний разного клинического вида. При этом бывают сыпи эритематозные, коревидные, скарлатиноподобные, уртикарные, пурпурозные, типа эксфолиативного дерматита, эритродермии и др. Субъективно обычно имеется зуд большей или меньшей интенсивности и более или менее выраженные нарушения общего состояния — озноб, повышение температуры тошнота, рвота и т. п. После прекращения лечения хинином сыпь относительно быстро проходит, часто с обильным шелушением. Происхождение сыпи может быть различным —в результате идиосинкразии сенсибилизации, интоксикации. Следует иметь в виду, что нередко хинин, содержащийся во многих противозачаточных средствах, может оказаться причиной бурно протекающего контактного дерматита. Дерматиты иногда возникают и во время лечения другими противомалярийными препаратами, в частности акрихин,плаквенил и др. Возможно после приема препарата делагил (резохин) возникновение опоясывающего лишая и лейкопении. Несмотря на то что синтетические противомалярийные препараты, как правило, уменьшают чувствительность кожи к свету, в отдельных случаях они оказывают противоположное —фотосенснбилизирующее действие. Следует отметить, что у больных псориазом синтетические противомалярийные препараты иногда ведут ,к развитию тяжелой эритродермии. Особенно это касается пациентов с псориазом, у которых процесс имеет склонность к обострению. Возможно также укорачивается время кровотечения и свертывания крови. Препараты с хинолиновым кольцом иногда вызывают обесцвечивание волос (поседение), большей частью частичное, редко тотальное. Через несколько недель после прекращения приема этих препаратов начинает восстанавливаться нормальный цвет волос.Может наблюдюдаться возникновение серо-голубой пигментации на коже и слизистых оболочках,ногтях. Профилактика и лечение сыпей от противомалярийных средств принципиально не отличаются от таковых при других лекарственных дерматитах. Дерматиты от новокаина бывают контактными, аллергического происхождения. Они встречаются довольно часто у лиц, которые по роду работы постоянно соприкасаются с растворами новокаина, прокаина и т. п. (Lane, 1921; А. П. Иордан, 1927; Н. С. Смелов, 1928, и др.),— у зубных врачей, стоматологов, хирургов, медицинских сестер и др. Локализуются они обычно на кистях (пальцах), а иногда и на лице и шее. Клиническая картина этих дерматитов экземоподобная. Следует при этом иметь в виду, что сенсибилизация к новокаину в таких случаях может держаться очень длительное время. Например, у одной наблюдавшейся нами больной после внутримышечной инъекции 2 мл 2% раствора новокаина (лечение с целью «омоложения») в тот же день в области впрыскивания развился дерматит, принявший после второй инъекции, произведенной на следующий день, диссеминированный характер. Оказалось, что около 20 лет назад пациентка работала зубным врачом и некоторое время страдала новокаиновым дерматитом. У ряда больных новокаиновый дерматит затем превращается в экзему (так называемая новокаиновая экзема). Профилактика новокаинового дерматита особенно важна в настоящее время, когда новокаин получил очень большое распространение и как самостоятельное лечебное средство (новокаиновые блокады, прием внутрь, длительное лечение при различных заболеваниях в пожилом и старческом возрасте, в целях профилактики старения и др.), и как растворитель антибиотиков. Врач при этом всегда должен помнить о возможности сенсибилизации к новокаину, ибо последний принадлежит к тем лечебным средствам, которые наряду с десенсибилизирующими свойствами иногда могут вызывать обратное иммунологическое состояние, т. е. повышенную чувствительность. Токсидермии от сальварсана (в настоящее время достаточно редкое явление) представляют наиболее частое осложнение при лечении препаратами типа сальварсана, неосальварсана (но-варсенола), миарсенола, арсеноксидов, осарсола. Чаще встречаются ранние сальварсанные токсидермии— так называемые эритемы 9-го дня, или эритемы Milian, в симптомокомплекс которых, кроме кожных сыпей, входят и общие явления — повышение температуры, иногда до высоких цифр, расстройство общего состояния ^головная боль, отсутствие аппетита, плохой сон, ломота и др.). Такие ранние сыпи возникают большей частью на 9-й день после первого введения сальварсанного препарата в организм, но известны случаи и гораздо более быстрого их возникновения (на 2—3-й день) и очень позднего (на 30-й день). Клинически ранние экзантемы характеризуются распространенной коревидной, краснухоподобной, скарлатиноформной или уртикарной сыпью, держащейся непродолжительное время и не вызывающей никаких субъективных ощущений. Только при уртикарной эритеме бывает зуд. Патогенез этих дерматитов аллергический, хотя нельзя полностью исключить и роль биотропизма (Milian). При появлении эритемы 9-го дня нужно прекратить дальнейшее введение сальварсановых препаратов (при сифилисе большей частью лишь временно). При необходимости возобновлять лечение сальварсанными препаратами можно только после того, как все явления эритемы пройдут. Начинать лечение у таких больных следует с малых доз. Иногда вначале может быть труден дифференциальный диагноз эритемы 9-го дня с соответствующими инфекционными заболеваниями, особенно у детей, т. е. с корью, краснухой и скарлатиной. Диагнозу здесь обычно помогает отсутствие других типичных для этих инфекций симптомов, а в дальнейшем и течение эритемы. Часто решающее диагностическое значение имеют анамнестические данные (применение препарата и др.). Иногда детей ошибочно госпитализируют в инфекционные стационары. Этого всегда можно избежать при внимательном учете всех клинических и анамнестических данных. Гораздо более серьезными являются морфологически разнообразные распространенные дерматиты, которые появляются в течение курса лечения каким-либо сальварсановым препаратом, а в некоторых более редких случаях и после окончания курса такого лечения. Чаще эти дерматиты имеют фолликулярный характер и бывают папулезными и папуловезикулезными. Локализуются они вначале преимущественно на разгибательных поверхностях конечностей, в области локтевых и коленных суставов, а также на лице. Затем часто поражаются так называемые себорейные участки кожи. Иногда на ладонях и подошвах развивается кератодермия. В тяжелых случаях возникает эксфолиативиый дерматит или универсальная эритродермия. Это чаще бывает, когда токсидермия развивается в конце первого курса лечения (у больных сифилисом) или после его окончания. Вся кожа красная, отечная, частично мокнущая,обильно шелушится- крупными чешуйками; при этом лицо иногда изменено до неузнаваемости. Больные жалуются на крайне мучительный зуд, жжение и чувство стягивания кожи. Держится лихорадочное состояние, понос, больные страдают и от бессонницы. Нередко присоединяется вторичная инфекция и значительно увеличиваются лимфатические узлы. Уменьшается количество мочи, нарастает альбуминурия и количество цилиндров в моче, иногда увеличивается и становится болезненной печень, в моче определяется уробилин; отмечается билирубинемия. Тяжелое состояние иногда продолжается несколько месяцев, после чего в случае благоприятного исхода постепенно приостанавливается мокнутие, усиливается крупнопластинчатое шелушение, снижается температура, улучшается общее состояние и больной выздоравливает. Опасными осложнениями при этом являются вторичная инфекция (пиодермия), и воспаление легких. Патогенез фиксированных и большинства ранних и поздних распространенных сальварсанных токсидермий токсико-аллергическпй, на что указывает уже то, что пациент раз перенесший такой дерматит, если не считать эритемы 9-го дня (см. выше), при каждом новом введении сальварсанового препарата, даже в самой минимальной дозе, реагирует на это новой вспышкой дерматита. Токсичность препарата бывает причиной дерматита (истинной токсидермии) относительно редко.Возможно возникновение дерматита век и конъюнктивита, развившихся в результате повторного действия одного лишь запаха сальварсанового препарата. Профилактика сальварсанных токсидермий заключается в осторожном их применении. Лечение нужно начинать всегда с небольших доз. Следует строго соблюдать нужные промежутки между вливаниями или впрыскиваниями препаратов (а также соблюдать точно рекомендуемую дозировку при приеме этих препаратов внутрь), внимательно следить за переносимостью лечения. Очень большая осторожность требуется от врача в случаях лечения сальварсановыми препаратами больных, страдающими несифилитическими заболеваниями печени и почек, а также лиц, у которых в данное время или же в прошлом имелись какие-либо раздражительные дерматозы (экзема, дерматит и др.) Лица, раз перенесшие сальварсанный дерматит (кроме эритемы 9-го дня), не должны в дальнейшем подвергаться сальварсанной терапии (в том числе и осарсол). Для лечения в зависимости от тяжести случая применяют следующие средства: хлористый кальций, антигистаминные препараты, антибиотики, мочегонные, препараты для улучшения работы печени, никотиновую кислоту, гемотрансфузии, кортикостероиды,др. Местно назначается симптоматическое лечение. При отсутствии явлений вторичной инфекции применяют теплые ванны с примесью марганцовокислого калия. Наличие пиодермии требует энергичных мер борьбы с нею (антибиотики, аутогемотерапия, специфическая иммунотерапия и др.). Токсидермии от снотворных средств встречаются относительно нередко; патогенез их обычно алллергический. Токсидермии при этом наблюдаются как при приеме снотворных алифатического ряда (хлоралгидрат и др.), так и производных барбитуровой кислоты, из которых чаще высыпания на коже (бывают обусловлены препаратами длительного действия— люминалом, вероналом и др., реже препаратами средней продолжительности действия — барбамилом (амитал натрий) и др. Клинически токсидермии от хлоралгидрата обычно представляют собой распространенные эритематозные, уртикарные и экземоподобные сыпи. Дерматиты от барбитуратов, напротив, большей частью фиксированные. Прекращение приема снотворного средства ведет к постепенному исчезновению сыпи, но при этом следует помнить о возможности групповой повышенной чувствительности к химически близким снотворным препаратам. Дерматиты от сульфаниламидных препаратов встречаются часто, особенно при внекожном их применении. В подавляющем большинстве случаев сульфаниламидные дерматиты как контактные, так и характера токсидермии, аллергического происхождения, причем одной из частых причин развития сенсибилизации является злоупотребление как местным, так и внутренним применением этих препаратов. Особенно большое значение при этом имеет частое применение сульфаниламидов местно на слизистых оболочках, а также на обнаженных кожных поверхностях. Но при этом редко на месте такого излишнего применения сульфаниламидов возникает дерматит. Иногда можно обнаружить незначительное раздражение кожи. В других случаях дело ограничивается только небольшим временным обострением болезненного процесса, по поводу которого применяется сульфаниламидный препарат. В дальнейшем новое применение на тот или иной участок слизистой оболочки или на обнаженный участок кожной поверхности сульфаниламида может повести к развитию контактного дерматита или же, что бывает значительно чаще, к возникновению фиксированной эритемы. Подавляющее большинство сульфаниламидных токсидермий как раз и относится к таким эритемам. Значительно реже бывают скарлатиноподобные, коревидные и уртикарные сыпи. В некоторых случаях вследствие сенсибилизирующего влияния сульфаниламидов в отношеНИИ кожной реакции на ультрафиолетовую радиацию эритематозный или уртикарный дерматит локализуется исключительно на лице, реже на других открытых участках кожи (шея, грудь, конечности). Клиническая картина фиксированной сульфаниламидной эритемы часто весьма напоминает многоформную экссудативную эритему, локализуясь обычно на слизистой оболочке полости рта, на коже туловища, иногда конечностей и на половых органах (характерная локализаци-онная триада). Появляется сначала одно, а затем два или больше пятен круглой формы, разной величины, розовато-синюшной или буровато-синюшной окраски, причем периферические участки пятен несколько отечны, ярко-розового цвета (рис. 2). Нередко на поверхности пятен, особенно на слизистой оболочке полости рта и в области половых органов, возникают более или менее крупные, иногда пем-фигоидные пузыри (рис. 3). На слизистых оболочках и на половых органах пузыри, естественно, долго не сохраняются, и врач обычно уже видит только их остатки в виде обрывков покрышки и эрозивных поверхностей, окруженных отходящим бордюром, оставшимся от покрышки бывшего пузырного высыпания. Эти эрозивные поверхности причиняют больному значительные неприятные ощущения, мешают ему принимать пищу, особенно твердую, а у врача нередко вызывают диагностические -затруднения, в первую очередь в отношении пузырчатки и многоформной экссудативной эритемы. Высыпания на коже обычно сопровождаются зудом и жжением. На их месте относительно долго остается интенсивная пигментация. Выделяется ряд клинических разновидностей фиксированной сульфаниламидной эритемы — пемфигоидную, пятнистую, типа узловатой эритемы, пеллагроидную, экземоподобную и др. Наряду с характерной локализацией и особенно цветом очагов поражения первостепенное диагностическое значение имеют рецидивы высыпаний эритемы, которые возникают при каждом новом приеме сульфаниламидного препарата или при каждом новом соприкосновении с ним организма. При каждом последующем рецидиве величина очагов становится больше, причем нередко одновременно проявляются и новые высыпания.Характерна гипопигментация после завершения процесса. Гораздо реже встречаются токсические сульфаниламидные поражения кожи. В этой группе особо следует выделить очень тяжелые, иногда оканчивающиеся летально случаи, протекающие по типу токсического эпидермального некролилиза. Пациентов, перенесших сульфаниламидную токсидермию, надо предупреждать о необходимости воздерживаться от приема сульфаниламидных препаратов и вообще всяких препаратов и средств, содержащих последние. Такие лица должны ставить в известность врачей и средний медицинский персонал, к которому в дальнейшем они будут обращаться по какому-либо поводу об имеющейся у них непереносимости. При этом следует иметь в виду, что сенсибилизация к сульфаниламидам может длиться десятилетиям. Не так редко приходится встречать пациентов,которые при опросе отрицают соприкосновение с сульфаниламидами, но затем при тщательном собирании анамнеза удается установить причину дерматита. К нередким случаям в этом отношении относится прием противогриппозного средства, содержащего сульфаниламид, лечение сульфаниламидом у зубного врача (турунды, смазывания и др.), применение сульфаниламида в гинекологической практике и др. В связи с широким применением в последнее время при лечении диабета гипогликемизирующих сульфаниламидных препаратов сульфаниламидные дерматиты вновь стали встречаться чаще. Сульфаниламидные препараты, как и некоторые другие лекарственные средства, у отдельных больных сенсибилизируют кожу к солнечному свету. Профилактически следует весьма ограничивать применение сульфаниламидов. Во время приема сульфаниламидов больные не должны подвергаться длительной инсоляции или фототерапии. Лечение десенсибилизирующее, препарата кальция, никотиновая кислота, антигистаминные препараты. Дерматиты и токсидермии от транквилизаторов (атарактические, нейроплегические средства), а также от некоторых гипотензивных и мочегонных средств в последние годы встречаются не так редко. Аминазин часто вызывает контактный дерматит, большей частью у лиц медицинского персонала, реже дерматит возникает при приеме аминазина внутрь. Дерматиты, как контактные, так и распространенные, от транквилизаторов хлорпромазина, хлоротиазида,гидрохлортиазида и др, развивающихся при применении препаратов фенотиазина характеризуются наличием: 1) уртикарных, пятнисто-узелковых геморрагических высыпаний, возникающих при парентеральном или пероральном их применении; 2) фотосенсибилизационных дерматитов; 3) контактных экзем, возникающих преимущественно,у медицинских сотрудников,имеющих непосредственный контакт с препаратами. Выше мы говорили о наиболее часто встречающихся дерматитах лекарственного происхождения, но список медикаментов, которые иногда могут вызвать сенсибилизационные дерматиты и токсидермии, а иногда и простые дерматиты, можно было бы значительно продолжить. Можно назвать еще некоторые лекарства, которые могут быть повинны в возникновении контактного или распространенного дерматита. При наружном применении дерматит иногда вызывают резорцин, псориазин, антипсориатикум, анестезин, карболовая кислота, формалин, препараты серы, очень редко — анилиновые краски, риванол, ундецилиновая кислота и ее цинковые соли, колхицин, борный спирт, вазелин, ланолин, кортикостероиды и др. При внекожном применении токсидермии разного клинического характера иногда вызывают салицилаты (аспирин), атропин, кодеин, противоглистные средства, парааминосалициловая кислота, фенилбутазон,антигистаминные препараты и многие др. Препараты гидразида изоникотиновой кислоты (фтивазид и др.) в редких случаях вызывают пеллагроподобные изменения. Известны случаи аллергической токсидермии, вызванной инъекциями инсулина. Токсидермии при применении кортизона и его производными характеризуются геморрагическими кожными сыпями у 23% больных, лечившихся преднизоном или преднизолоном". В литературе имеются отдельные сообщения об аллергических кожных сыпях, возникших в результате сенсибилизации и к некоторым другим гормонам, в частности к половым гормонам.
Использовались материалы: Л.Н. Машкиллейсон "Частная дерматология"
www.dvenerolog.ru Средства от дерматита23 июня 2015 Просмотров: 5444 Какую мазь от дерматита назначить больному, должен решать только врач. Это зависит от формы и локализации дерматита, степени тяжести его протекания, возраста пациента и других факторов. Средства от дерматологического заболевания делят на негормональные и гормональные. В некоторых случаях может быть достаточно и монотерапии при помощи наружных средств, а в некоторых такое лечение не даст результата. В таком случае подключают таблетки для приема внутрь.
Негормональные наружные средстваНегормональные мази и кремы от дерматита оказывают широкий спектр действия на кожу:
Некоторые из них оказывают настолько широкий спектр действия, что назначаются при лечении не только разных форм дерматита, но и псориаза, язв, трещин, экземы, угревой болезни, фурункулеза, а также восстанавливают кожу после ожогов и укусов. Например, такими свойствами обладает крем «Эплан». Есть и другие кремы. Они легче, чем мазь, поэтому их назначают больным, которые плохо переносят жирные текстуры. Вот наиболее популярные кремы и гели:
Кроме того, очень эффективны и другие препараты в виде мазей. Мази от дерматитаК наиболее популярным относятся такие:
Все кремы, мази и гели нужно наносить тонким слоем на пораженную область. Нельзя превышать указанную дозировку и продолжительность курса лечения. Гормональные наружные средстваПри запущенной или тяжелой форме дерматита применение негормональной мази или крема с антибиотиком может не дать желаемого эффекта. В таком случае врач может назначить гормональные средства для наружного применения. Гормональная терапия проводится очень короткими курсами и под строжайшим контролем дерматолога. Гормональные средства делят на несколько видов, в зависимости от степени интенсивности воздействия, которое гормональный крем оказывает на организм:
Наиболее эффективными являются следующие средства: «Акридерм», «Адвантан», «Целестодерм», «Флуцинар». Терапевтический эффект достигается за счет глюкокортикостероидов. Это активные компоненты, которые не только борются с основной болезнью, но и препятствуют дальнейшему распространению инфекции, которая успела присоединиться. Итак, самыми популярными гормональными мазями и кремами являются:
http://vseopsoriaze.ru/www.youtube.com/watch?v=UUZvTyhn2Tc Наружная гормональная терапия продолжается некоторое время и после того, как внешние признаки заболевания уже исчезли. Препараты для приема внутрьСуществует ряд препаратов, которые назначают больным с дерматитом. Назначать лекарство, курс лечения и дозировку должен исключительно дерматолог. Какие препараты он может назначить:
Обычно сначала больному назначают большую дозировку таблеток, а затем постепенно снижают ее.
http://vseopsoriaze.ru/www.youtube.com/watch?v=f67NUefOhAM Однако эти препараты имеют ряд недостатков. Во-первых, они тяжело переносятся пациентами. Во-вторых, угнетение иммунитета приводит к повышенной восприимчивости организма к различным инфекциям. Поэтому назначение этих препаратов — крайняя мера, когда надежды излечиться менее радикальным способом не осталось. Есть и такие препараты, которые являются комбинацией нескольких препаратов из этих трех групп. Они могут содержать в составе антибиотики и противовоспалительные вещества. Автор: Иван Иванов Поделись статьей: Оцените статью: Загрузка...Похожие статьи vseopsoriaze.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |