|
|
||||||||||
|
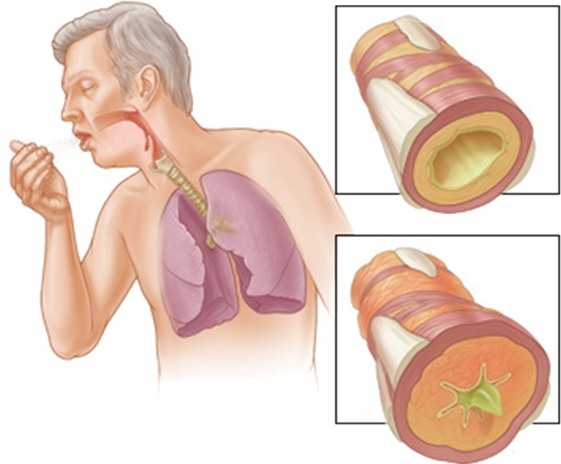
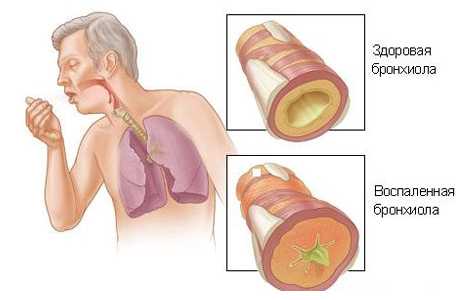
Пневмония и особенности этого заболевания у пожилых людей. Лечение пневмонии у пожилых людей антибиотикамиПневмония у пожилых людей | EUROLABПневмония у пожилых людей — острая болезнь инфекцинной природы, в основном бактериальной этиологии, при которой происходит очаговое поражение респираторных отделов легких, появляется внутриальвеолярная экссудация, которую обнаруживают при инструментальном или физикальном исследовании. Также болезнь характеризуется лихорадкой и проявлениями интоксикации, выраженными в большей или меньшей степени. Пневмония у пожилых людей — одна из самых распространенных болезней. В Украине, по статистике, заболеваемость находится в пределах 10-15%. С возрастом риск подхватить пневмонию всё больше возрастает. Внебольничные пневмонии в США распространены среди пожилых людей и стариков на 20-40%. Уровень количества смертельных исходов от данного заболевания среди лиц от 60 лет в 10 раз выше, чем среди больных других возрастов. При пневмококковых пневмониях заболеваемость 10-15%. СимптомыУ пожилых людей при пневмонии проявляется легочная и внелегочная симптоматика. Среди легочных проявлений лидирует кашель с небольшим или нормальным отделением мокроты. При угнетении кашлевого рефлекса и у ослабленных пациентов кашля может не быть; такие случаи часты при болезни Альцгеймера и у лиц с инсультом. Для пневмонии типично проявление одышки. У стариков она может быть единственным или одним из немногих проявлений пневмонии. Воспаление в ткани легкого постепенно переходит и на плевру. Тогда у пожилых людей появляется боль и ощущение тяжести в грудной клетке. В таких случаях выслушивается шум трения плевры. У пациентов в возрасте крепитация и притупление перкуторного звука (типичные признаки пневмонии) могут быть не выражены отчетливо, иногда они совершенно отсутствуют. Причина в том, что феномен уплотнения легочной ткани при пневмониях у людей в возрасте не всегда достигает той степени, которая является достаточной для формирования названных признаков. У стариков часто отмечают дегидратацию, вызванную разными причинами (опухоли, поражение желудочно-кишечного тракта, опухолевый прием диуретиков). Она ограничивает процессы экссудации в альвеолы, потому формирование легочного инфильтрата утруднено. Сложно однозначно объяснить обнаруженные у пожилых при аускультации и перкуссии признаки поражения легочной ткани, потому что у них зачастую есть фоновая патология:
При пневмонии может быть перкурторная тупость, которая присутствует и при ателектазе. Бронхиальное дыхание с хрипами может говорить о пневмосклеротическом участке. При левожелудочковой недостаточности, как и при пневмонии, могут выслушиваться влажные мелкопузырчатые хрипы. Если неправильно объяснить полученные аускультацией данные, можно поставить пожилому человеку неправильный диагноз, что в таком возрасте является серьезной ошибкой и может привести к летальному исходу.
Внелегочная симптоматикаВ пожилом и старческом возрасте пневмония может проявляться лихорадкой, что бывает в 75 или 80 случаях из 100. Если высокой температуры нет, прогноз хуже. Часто медики фиксируют нарушения со стороны центральной нервной системы:
В части случаев пневмония начинается с потери интереса к окружающему, нарушения физической активности, недержания мочи и/или отказа от приемов пищи. В таких ситуациях врачи иногда ошибаются, диагностируя сенильную деменцию. При пневмонии у пожилых людей могут лидировать проявления декомпенсации фоновых заболеваний. Например, при ХОБЛ может усилиться кашель, появится дыхательная недостаточность. Врачи могут ошибочно говорить в такой ситуации про обострения хронической формы бронхита у пациента. Если фоновым заболеванием при пневмонии является застойная сердечная недостаточность, СН может развиться и получить устойчивость к выбранной терапии. Сахарный диабет при пневмонии может декомпенсироваться развитием кетоацидоза. У больных циррозом печени могут появиться признаки печеночной недостаточности, а при хроническом пиелонефрите может развиваться или прогрессировать почечная недостаточность. У 1/3 пациентов в возрасте при пневмонии может н еобнаружиться лейкоцитоз, что говорит о плохом прогнозе, особенно если зафиксировать нейтрофильный сдвиг. Данные лабораторные изменения не имеют возрастных особенностей. Лечение пневмонии у пожилых людейДля лечения пневмонии разработана классификация, построенная на выявлении возбудителя болезни. Это позволяет выбрать подходящую этиотропную терапию. Но традиционные микробиологические исследования мало информативны и проводятся очень медленно. Потому уточнение этиологии пневмонии на практике становится малореальным. Также в 50 случаях из 100 пневмонии пожилых людей кашля не отмечается в начале болезни. Терапию пневмонии нужно начинать срочно, как только врачом поставлен диагноз. Возбудителя не обнаруживают даже при адекватных пробах мокроты в 20-45 случаях из 100. Потому этиотропное лечение чаще всего выбирают эмпирическим путем. Лечение пациентов в возрасте от 60 лет может проводиться в амбулаторных условиях. Для этого медики советуют применять цефалоспорины II поколения или защищенные аминопенициллины. Из-за повышенного риска хламидийной или легионеллёзной этиологии заболевания, лучше всего сочетать выше названные препараты с макролидными антибиотиками (ровамицином или эритромицином), курс лечения при этом составляет от 14 до 21 суток, максимальный при легионеллезах. Обязательно госпитализируют пожилых пациентов с тяжелой пневмонией, которая проявляется такими симптомами:
Тяжелые внебольничные пневмоии лечат сочетаниями цефалоспоринами III поколения (клафораном) и парентеральных макролидов. В последние годы врачи чаще применяют ступенчатую антибактериальную терапию при стабилизации или улучшении воспалительного процесса в легких. При такой методике чаще всего последовательно применяют 2 лекарственные форма (для приема внутрь и для парентерального введения) одного антибиотика, что обеспечивает преемственность терапии. На второй или третий день от начала лечения нужно перейти на пероральный прием лекарства. Для такой терапии применяют:
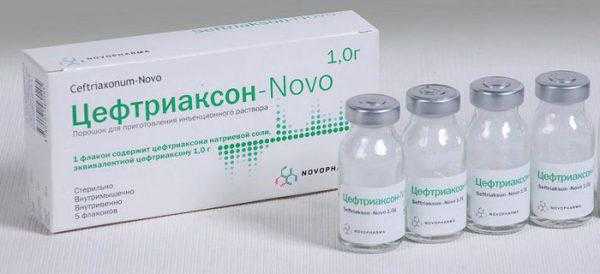
Антибиотики для лечения пневмонии у пожилых людейБензиппеиициплин Лекарство действенно против самого распространенного возбудителя внебольничной пневмонии — S. pneumoniae. В последнее время медики говорят об увеличении резистентности пневмококков к пенициллину, которая может достигать даже 40% в части регионов, потому применение этого препарата не всегда актуально. Аминопенициллины (амоксициллин, ампициллин) Они убивают большее количество видов возбудителей, если сравнивать с бензилпенициллинами. Но против к бета-лактамазам стафилококков и грамотрицательных бактерий они нестабильны. Амоксициллин считается более действенным, чем ампициллин, потому что в ЖКТ всасывается лучше, реже дозируется, хорошо переносится пожилыми людьми с пневмонией. Амоксициллин актуален при нетяжелом течении пневмонии в амбулаторной практике у пожилых лиц без сопутствующих заболеваний. Защищенные аминопенициллины — амоксицилав/кпавуланат Препарат убивает штаммы бактерий, производящих В-лактамазы. Амоксициллин/клавуланат действует на многих возбудителей пневмонии, в том числе на анаэробов. На сегодня рассматривается врачами как ведущий препарат при лечении внебольничных инфекций дыхательных путей. Его можно вводить парентерально, потому лечения им актуально даже для госпитализированных пациентов при тяжелом течении пневмонии. Цефуроксим Препарат принадлежит к группе цефалоспоринов II поколения. Спектр действия почти такой, как у амоксициллина / клавуланата, но на анаэробов препарат не действует. К цефуроксиму отмечается устойчивость у штаммов пневмококка, устойчивых к пенициллину. Этот препарат актуален при лечении внебольничной пневмонии у гериатрических пациентов. Цефотаксим и цефтриаксон Принадлежит к группе парентеральных цефалоспоринов 3-го поколения. Он действует на пневмококки и грамотрицательные бактерии. Если у больного обнаружены пневмококки, резистентные к пенициллину, рассматриваемое лекарство также может успешно применяться для лечения таких лиц. Цефотаксим и цефтриаксон являются препаратами выбора при лечении тяжелых пневмоний пожилых людей. Цефтриаксон является оптимальным препаратом для парентерального лечения пожилых больных с пневмонией на дому по причине удобства введения — всего 1 раз в сутки. Макролиды У больных пожилого возраста значение макролидов ограничено из-за особенностей спектра возбудителей. Также к этим препаратам последнее время всё более устойчивыми стали гемофильная палочкам и пневмококки. Макролиды при лечении людей в возрасте нужно сочетать с цефалоспоринами III поколения при условии тяжелого течения заболевания. Другое лечение пневмонии у пожилых людейЭффект лечения сильно зависит от правильного применения сердечных средств, воздействующих на функцию дыхания (камфоры, кардиамина), коронаролитиков, сердечных гликозидов, противоаритмических средств (в части случаев, только по показаниям). При упорном сухом кашле врач должен назначить противокашлевые средства, которые не оказывают отрицательное действие на дренажную функцию бронхов. В этом плане хорошо подходят интуссин и балтикс. Составляющей комплексного лечения является назначение отхаркивающих и муколитических препаратов. Зачастую эффективны:
Важны также наблюдения и уход за больными с пневмонией. Пока есть лихорадка, человек должен соблюдать постельный режим. В части случаев больного помещают в палату интенсивной терапии. Может быть необходим контроль степени дыхательной недостаточности и показателей гемодинамики. Важна психологическая поддержка, ранняя активация больного, потому что пожилые и старые люди очень чувствительны к гиподинамии. Для питания используют только легкоусвояемые продукты и блюда, в которых много витаминов, особенно витамина С. Такую пищу нужно принимать до 6 раз в сутки. В день больной должен выпивать около 2 литров воды. Это может быть как чистая питьевая вода, так и морсы/компоты, зеленый чай или бульоны. При соблюдении постельного режима вероятно развитие запоров по причине атонии кишечника. При наклонности к запорам показано включение в пищевой рацион фруктовых соков, яблок, свеклы и других овощей и фруктов, стимулирующих перистальтику кишечника. Также доктор может назначить легкие слабительные препараты на основе сенны или крушины. Помогает от запоров прием слабощелочных минеральных вод. Без особых показаний не стоит ограничивать прием жидкости (менее 1-1,5 литра в сутки), так как это может усилить запоры. Пневмония у пожилых людей развивается на протяжении 4 недель, пока нормализуются основные основные клинико-лабораторные показатели. Но легочная ткань может восстанавливаться долго — до пол года. Потому важно провести комплекс лечебно-оздоровительных мероприятий в амбулаторных условиях. Комплекс включает рентгенологическое и клинико-лабораторное обследование через 1-3-5 месяцев, прием бронхолитических и отхаркивающих препаратов, витаминов и антиоксидантов, прекращение курения, санацию полости рта и верхних дыхательных путей, лечебную физкультуру, физиотерапевтические процедуры. Также в части случаев нужно санаторно-курортное лечение. www.eurolab.ua Пневмония у пожилых людей : особенности, симптомы, лечениеКлассификация, наиболее полно отражающая особенности течения внебольничной пневмонии и позволяющая обосновать этиотропную терапию, построена на определении возбудителя заболевания. Однако на практике уточнение этиологии пневмонии малореально из-за недостаточной информативности и значительной продолжительности традиционных микробиологических исследований. Кроме того, у пожилых в 50% случаев отсутствует продуктивный кашель в ранние сроки заболевания. В то же время, лечение пневмонии должно быть начато неотложно при установлении клинического диагноза. В ряде случаев (20-45%) даже при наличии адекватных проб мокроты не удается выявить возбудителя. Поэтому на практике используют чаще всего эмпирический подход к выбору этиотропной терапии. Лечение пациентов старше 60 лет может проводиться в амбулаторных условиях. Для этого рекомендуется использовать защищенные аминопенициллины или цефалоспорины II поколения. В связи с высоким риском легионеллёзной или хламидийной этиологии пневмонии, целесообразно комбинировать препараты выше указанных групп с макролидными антибиотиками (эритромицин, ровамицин), увеличивая срок терапии до 14-21 дня (при легионеллезах). Нуждаются в обязательной госпитализации пациенты с клинически тяжелой пневмонией, признаками которой являются: цианоз и одышка более 30 дыханий в мин., спутанное сознание, высокий уровень лихорадки, тахикардия, не соответствующая степени лихорадки, артериальная гипотензия (систолическое АД ниже 100 мм , рт. ст. и (или) диастолическое АД ниже 60 мм рт. ст.). При тяжелых внебольничных пневмониях рекомендуется использовать цефалоспорины III поколения (клафоран) в сочетании с парентеральными макролидами. В последнее время предложено использовать ступенчатую антибактериальную терапию при стабилизации или улучшении воспалительного процесса в легких. Оптимальным вариантом данной методики является последовательное использование двух лекарственных форм (для парентерального введения и для приема внутрь) одного и того же антибиотика, что обеспечивает преемственность лечения. Переход на пероральный прием препарата становится возможным на 2-3 день после начала лечения. Для такого рода терапии могут быть использованы: ампициллин натрия и ампициллина тригидрат, сульбактам и ампициллин, амоксициллин/клавунат, офлоксацин, цефуроксим натрия и цефуроксим ацетил, эритромицин. Антибиотики для лечения пневмонии у пожилых людейБензиппеиициплинПроявляет высокую активность в отношении наиболее частого возбудителя внебольничной пневмонии - S. pneumoniae. В последние годы отмечено увеличение резистентности пневмококков к пенициллину, и в некоторых странах уровень ее достигает 40%, что ограничивает использование этого препарата. Аминопенициллины (ампициллин, амоксициллин)Характеризуются более широким спектром активности по сравнению с бензилпенициллинами, однако нестабильны к бета-лактамазам стафилококков и грамотрицательных бактерий. Амоксициллин имеет преимущество перед ампициллином, так как лучше всасывается в желудочно-кишечном тракте, реже дозируется и лучше переносится. Амоксициллин можно применять при нетяжелом течении пневмонии в амбулаторной практике у пожилых пациентов без сопутствующей патологии. Защищенные аминопенициллины - амоксицилав/кпавуланатВ отличие от ампициллина и амоксициллина, препарат активен в отношении штаммов бактерий, продуцирующих В-лактамазы, которые ингибируются клавуланатом, входящим в его состав. Амоксициллин/клавуланат проявляет высокую активность в отношении большинства возбудителей внебольничной пневмонии пожилых, включая анаэробы. В настоящее время рассматривается как ведущий препарат при лечении внебольничных инфекций дыхательных путей. Наличие парентеральной формы позволяет использовать препарат у госпитализированных больных при тяжелом течении пневмонии. ЦефуроксимОтносится к цефалоспоринам II поколения. Спектр действия близок к амоксициллин / клавуланату, за исключением анаэробных микроорганизмов. Штаммы пневмококка, устойчивые к пенициллину, могут быть устойчивы и к цефуроксиму. Данный препарат рассматривается в качестве средства первого ряда при лечении внебольничной пневмонии у гериатрических пациентов. Цефотаксим и цефтриаксонОтносятся к парентеральным цефалоспоринам III поколения. Обладают высокой активностью в отношении большинства грамотрицательных бактерий и пневмококков, включая штаммы, резистентные к пенициллину. Являются препаратами выбора при лечении тяжелых пневмоний пожилых. Цефтриаксон является оптимальным препаратом для парентерального лечения пожилых больных с пневмонией на дому из-за удобства введения - 1 раз в сутки. МакролидыУ больных пожилого возраста значение макролидов ограничено из-за особенностей спектра возбудителей. Кроме того, в последние годы отмечено увеличение резистентности пневмококков и гемофильной палочки к макролидам. Макролиды пожилым следует назначать в сочетании с цефалоспоринами III поколения при тяжелой пневмонии. Другое лечение пневмонии у пожилых людейЭффект терапии в значительной мере зависит oт правильного применения сердечных средств, воздействующих на функцию дыхания (камфоры, кардиамина), сердечных гликозидов, коронаролитиков и, при необходимости, противоаритмических средств. В качестве противокашлевых средств при упорном сухом кашле используют препараты, не имеющие отрицательного влияния на дренажную функцию бронхов (балтикс, интуссин). Назначение отхаркивающих и муколитических средств - важное звено комплексной терапии. Обычно применяют: бромгексин, амброксол, мукалтин, 1-3% водный раствор йодида калия, настой термопсиса, алтейного корня, листьев мать-и-мачехи, подорожника, грудного сбора. Большое внимание следует уделять организации лечения, ухода и наблюдения за пациентами с пневмонией. Б лихорадочный период необходим постельный режим и индивидуальный пост или пребывание в палате интенсивной терапии, контроль гемодинамических показателей и степени дыхательной недостаточности. Важна психологическая поддержка, ранняя активация больного, т. к. люди пожилого и старческого возраста очень чувствительны к гиподинамии. Пища должна быть легкоусвояемой, богатой витаминами (особенно витаминами С). Ее следует давать часто (до 6 раз в день). Обильное питье (около 2 л) в виде зеленого чая, морса, компота, бульонов. При постельном режиме часто наблюдаются запоры, обусловленные преимущественно атонией кишечника. При наклонности к запорам показано включение в пищевой рацион фруктовых соков, яблок, свеклы и других овощей и фруктов, стимулирующих перистальтику кишечника. Прием легких слабительных средств растительного происхождения (препаратов крушины, сенны), слабощелочных минеральных вод. Без особых показаний не стоит ограничивать прием жидкости (менее 1-1,5 литра в сутки), так как это может способствовать усилению запоров. Пневмония у пожилых людей длится около 4 недель до нормализации основных клинико-лабораторных показателей. Однако восстановление структуры легочной ткани может затянуться до 6 месяцев. Поэтому чрезвычайно важным является проведение комплекса лечебно-оздоровительных мероприятий в амбулаторных условиях. Он должен! включать в себя клинико-лабораторное и рентгенояологическое обследование через 1-3-5 месяцев, применение витаминов и антиоксидантов, бронхолитических и отхаркивающих средств, санацию полости рта и верхних дыхательных путей, прекращение курения, физиотерапию, ЛФК и, по-возможности, санаторно-курортное лечение. ilive.com.ua Основы антибактериальной терапии внебольничной пневмонии у больных пожилого возраста | #02/01Какие возбудители пневмонии наиболее типичны у пожилых людей? Каковы принципы выбора антибиотиков у пожилых людей?Важным фактором риска развития острой пневмонии является пожилой и старческий возраст, что приобретает особое значение в связи с увеличением продолжительности жизни в развитых странах. Пневмонии у лиц пожилого и старческого возраста представляют серьезную проблему из-за значительной частоты, трудностей диагностики и лечения, высокой летальности. В возрастной группе старше 60 лет заболеваемость пневмонией составляет от 20 до 40 случаев на 1000 населения. В Москве распространенность внебольничных пневмоний среди лиц пожилого и старческого возраста составляет 17,4 на 1000. В последние годы отмечается тенденция к увеличению смертности от пневмонии; в середине 90-х годов она достигла отметки 18 на 100 тыс. населения. Пневмония у лиц старше 60 лет обычно развивается в условиях анатомически измененной легочной паренхимы, нарушений вентиляции и перфузии. Возрастные изменения многих органов и тканей определяют снижение способности организма человека препятствовать проникновению патогенных микроорганизмов и противостоять развитию инфекционного процесса. У пожилых людей инфекционное заболевание часто характеризуется скудной клинической симптоматикой: отсутствием острого начала, слабовыраженной лихорадочной реакцией, умеренными изменениями лейкоцитарной формулы. Иногда инфекция у таких пациентов протекает атипично и клинически может проявляться симптомами со стороны ЦНС (заторможенность, сонливость, слабость, нарушение сознания, изменения психики, головная боль, головокружения и т. д.), внезапным появлением или прогрессированием дыхательной, сердечной или почечной недостаточности. Одна из особенностей больных пожилого и старческого возраста — это наличие двух или более сопутствующих заболеваний, которые, влияя как на патогенез пневмонии, так и на фармакокинетику лекарств, отягощают течение инфекционного процесса и увеличивают вероятность осложнений. У 80-90% пожилых больных наиболее часто встречаются сердечная недостаточность, хронические обструктивные заболевания легких, неврологические сосудистые заболевания, сахарный диабет, хроническая почечная недостаточность, заболевания печени, опухоли. Выбор антибактериальной терапии пневмонии, как правило, должен быть основан на этиологическом принципе, который может включать внебольничный и внутрибольничный характер пневмонии, наличие и специфику фоновой патологии, эпидемиологическую обстановку, особенности клинико-рентгенологической ситуации. Наиболее частым возбудителем внебольничной пневмонии, в том числе и у пожилых, остается S. pneumoniae, на долю которого приходится 30% и более случаев заболевания. Однако у пожилых больных возрастает роль грамотрицательных микроорганизмов, таких как H. influenzae (8–25%), E. coli, Рoteus spp., Kl. pneumoniae. Развитие нетяжелой пневмонии у лиц старше 60 лет чаще всего связывается с инфекцией S. pneumoniae, H. influenzae и аэробными грамотрицательными микроорганизмами. В этиологической структуре внебольничной пневмонии тяжелого течения доминируют S. aureus, P. aeruginosa, L. pneumophila и K. pneumoniae. В практической медицине не всегда удается выявить возбудитель пневмонии из-за отсутствия у 30-35% больных (а у пожилых — более 50%) продуктивного кашля в ранние сроки заболевания и значительной продолжительности традиционных микробиологических исследований. Таким образом, основным подходом в терапии внебольничной пневмонии у пожилых является эмпирический выбор антибактериальных средств. Лечение у лиц пожилого и старческого возраста сопряжено со значительными сложностями. Основным принципом лекарственной терапии в гериатрии должно быть применение только необходимых препаратов, обладающих наибольшей эффективностью при минимальном побочном действии. В то же время, кроме лекарственной терапии пневмонии и ее осложнений, лица старше 60 лет нередко нуждаются в приеме медикаментов для лечения сопутствующих заболеваний. Несмотря на то что политерапия может привести к увеличению частоты побочных действий, отмена антиаритмических, коронароактивных и некоторых других препаратов часто невозможна. Полипрогмазию следует воспринимать как особенность, свойственную пожилому возрасту. С возрастом изменяется фармакокинетика лекарственных средств, что может привести к изменению фармакодинамических эффектов. Возрастное уменьшение проникновения лекарств в ткани в результате снижения объема распределения и снижения уровня тканевого кровотока может являться одной из причин недостаточной клинической и бактериологической эффективности антибиотиков у больных пожилого возраста. С возрастом уменьшается уровень метаболизма лекарств в печени в результате уменьшения массы печени, печеночного кровотока и активности микросомальных ферментов, что приводит к уменьшению клиренса и повышению сывороточных концентраций тех антибактериальных средств, которые в основном метаболизируются в печени. В результате атрофии коркового слоя почек с возрастом снижается уровень клубочковой фильтрации. У больных пожилого возраста экскреция многих лекарственных средств замедляется, что приводит к увеличению их концентрации в крови. Дозы антибактериальных препаратов, имеющих преимущественно почечный путь элиминации, у пожилых больных желательно корректировать в зависимости от индивидуальной величины клубочковой фильтрации. Это особенно важно для потенциально токсичных лекарств, таких как аминогликозиды, ванкомицин, карбенициллин, тикарциллин, тетрациклины. Антибактериальная терапия должна быть ранней и адекватной по дозе, способу применения и длительности использования, а также корригируемой в процессе лечения в зависимости от клинического эффекта. Эффективность лечения в первую очередь зависит от правильного выбора антибактериального препарата и соответствия его этиологии заболевания. Кроме того, необходимо знать о наличии и возможности антибиотикорезистентности в данной ситуации, учесть тяжесть пневмонии, функциональное состояние печени или почек и риск развития побочных эффектов. Тяжесть пневмонии также является одним из клинических ориентиров в выборе первоначального антибактериального препарата и путей его введения. При назначении антибактериальной терапии необходимо учитывать возможные побочные эффекты препаратов и избегать назначения лекарственных средств, которые могут вызвать нежелательные эффекты и ухудшить течение основного и сопутствующих заболеваний. Не рекомендуется применять антибиотики с бактериостатическим действием (тетрациклины, хлорамфеникол, сульфаниламиды), так как вследствие снижения защитных сил пожилого организма при лечении этими препаратами высока вероятность неполного бактериологического эффекта, что увеличивает риск развития рецидива инфекции и хронизации инфекционного процесса. Кроме того, при применении бактериостатиков повышен риск селекции устойчивых штаммов микроорганизмов и развития суперинфекции. Имеющийся опыт свидетельствует о том, что в России тяжелые внебольничные пневмонии у пожилых часто лечат комбинациями из β-лактамов и аминогликозидов, что нельзя считать достаточно обоснованным. Аминогликозидные антибиотики не активны в отношении пневмококков и атипичных патогенов, малоактивны в отношении стафилококков. В качестве аргументов в пользу такой комбинации обычно ссылаются на возможность расширения спектра действия комбинации, проявление синергизма и преодоление возможной резистентности. Однако представление о высокой степени синергизма между бета-лактамами и аминогликозидами несколько преувеличено, так как эта комбинация не приводит к усилению клинического эффекта. Устойчивость грамотрицательных микроорганизмов к цефалоспоринам III поколения в настоящее время практически всегда ассоциируется с резистентностью к гентамицину и тобрамицину (в частности, в Москве). Кроме того, использование аминогликозидов должно сопровождаться контролем функции почек и слуха. В нашей стране в течение многих лет при эмпирическом лечении пневмоний использовали внутримышечное введение пенициллина, однако, изменение спектра возбудителей с довольно высоким удельным весом гемофильной палочки, микоплазмы и других бактерий, нечувствительных к пенициллину, диктует изменение тактики антибактериальной терапии. Появление пенициллинорезистентных штаммов пневмококка, а также необходимость введения пенициллина каждые 3-4 часа требует замены препарата первой линии для лечения амбулаторных пневмоний. Для лиц старше 60 лет чаще применяют антибиотики широкого спектра действия. Это оправданно из-за полиэтиологичности пневмоний у этого контингента, широкой распространенности ассоциаций грамположительных и грамотрицательных микроорганизмов. Пероральное применение препаратов имеет ряд несомненных преимуществ перед парентеральным — в частности, оно безопаснее, проще и дешевле. Предпочтение следует отдать средствам с различными формами введения с использованием режима «ступенчатой» терапии. В абсолютном большинстве случаев необходимо предпочесть монотерапию, преимущества которой состоят в уменьшении риска неадекватного взаимодействия антибактериальных средств, нежелательных взаимодействий с другими лекарственными средствами, риска развития токсических явлений, в облегчении работы медперсонала, снижении стоимости лечения. В целях оптимизации антибактериальной терапии на основании многоцентровых исследований были предложены многочисленные алгоритмы лечения внебольничной пневмонии у пожилых больных. Так, С. В. Яковлев (1999) предлагает дифференцированный подход к терапии больных пожилого возраста, разделяя их на группы. Для амбулаторных пациентов без сопутствующей патологии препаратами выбора являются: амоксициллин/клавулановая кислота перорально и цефуроксим аксетил, как альтернативные средства — амоксициллин, ампициллин, доксициклин и грепафлоксацин. Для амбулаторных больных с сопутствующей патологией — цефтриаксон и грепафлоксацин. Амоксициллин/клавулановая кислота и фторхинолоны (ципрофлоксацин и офлоксацин) у данной категории больных являются альтернативными. У госпитализированных больных при нетяжелом и неосложненном течении пневмонии препаратами первого ряда являются цефуроксим или амоксициллин/клавуланат внутривенно. Альтернативными — грепафлоксацин, цефалоспорины III поколения (цефотаксим* или цефтриаксон) внутривенно, доксициклин. У госпитализированных больных при тяжелом течении — цефалоспорины III поколения внутривенно + макролид внутривенно. В качестве альтернативы в данной группе могут применяться фторхинолоны внутривенно. В октябре 1998 года на VIII Национальном конгрессе по болезням органов дыхания (Москва) были представлены рекомендации по антибиотикотерапии у взрослых, разработанные Комиссией по антибактериальной политике при Минздраве РФ и РАМН, в соответствии с которыми для больных пневмонией в возрасте 60 лет и старше и с сопутствующими заболеваниями в качестве средств выбора рекомендуются «защищенные» аминопенициллины (ампициллин/сульбактам**, амоксициллин/клавуланат) или целафоспорины II поколения (цефуроксим-аксетин). Учитывая вероятность у данной группы пациентов хламидийной или легионеллезной инфекции, оправданным представляется комбинированное лечение с использованием макролидных антибиотиков. При тяжелой внебольничной пневмонии, в том числе и у пожилых больных, средствами выбора являются парентерально вводимые цефалоспорины III поколения (цефотаксим или цефтриаксон) в комбинации с макролидами для парентерального введения (эритромицин, спирамицин). Приведенная комбинация перекрывает практически весь спектр потенциальных этиологических агентов тяжелой внебольничной пневмонии — как «типичных», так и «атипичных». В Федеральном руководстве для врачей по использованию лекарственных средств (формулярная система) 2000 года в разделе «Противомикробные средства» для лечения внебольничной пневмонии у пациентов старше 60 лет и с сопутствующими заболеваниями рекомендованы амоксициллин/клавуланат или цефалоспорины II-III поколения + макролид. При клинически тяжелых пневмониях: бензилпенициллин + макролид парентерально, цефотаксим или цефтриаксон + макролид парентерально, фторхинолоны. При абсцедирующей пневмонии — ампициллин/сульбактам или амоксициллин/клавуланат, линкозамид + целафоспорины II-III поколения (или фторхинолоны), имипенем или меропенем. В данных рекомендациях в основном перечислены группы препаратов (например, цефалоспорины III поколения, макролиды и т. д.) без конкретизации особенностей отдельных препаратов внутри группы и без учета разнообразных клинических, фармакокинетических и фармакоэкономических показателей. Без ущерба клинической эффективности с учетом характерных особенностей в каждой группе можно выделить наиболее оптимальные препараты для лечения внебольничной пневмонии. Так, из цефалоспоринов III поколения — цефтриаксон (длительный период полувыведения), из макролидов — спирамицин (парентеральная и пероральная формы введения), из линкозамидов — клиндамицин (активнее и безопаснее линкомицина и лучше всасывается при приеме внутрь). Из фторхинолонов предпочтительнее новые фторхинолоны (моксифлоксацин, левофлоксацин), так как ципрофлоксацин, пефлоксацин и офлоксацин характеризуются сниженной активностью против пневмококков. Карбапенемы целесообразно использовать как препараты выбора в случаях, угрожающих жизни больного, а также как препараты резерва при неэффективности предыдущей антибактериальной терапии. Адекватный выбор первоначального антибактериального препарата имеет не только клиническое значение. Здесь нельзя также не учитывать экономические аспекты, особенно у пожилых больных, поскольку ошибка в выборе сама по себе влечет за собой экономические убытки. В настоящее время все более актуальным становится вопрос стоимости эффективной терапии. Примерно 60% пациентов старше 65 лет относятся к льготной категории населения, имеющей право на бесплатное (или с 50%-ной скидкой) приобретение лекарственных препаратов. Поэтому вопрос правильного выбора с точки зрения фармакоэкономики и затратно-эффективного отбора лекарственного препарата для лечения пожилого человека приобретает не только медицинский, но и социальный характер. Таким образом, основой лечения пневмоний является адекватная антимикробная терапия: учет соответствия назначаемого антибактериального средства выделенному или предполагаемому возбудителю; оптимальная дозировка; оптимизация путей введения препарата; учет осложнений заболевания и сопутствующей патологии; профилактика возможных побочных эффектов от применения препаратов; обоснованная длительность лечения; учет стоимости препарата. Литература1. Алексеев В. Г., Яковлев В. Н. Очерки клинической пульмонологии. М., 1998. С. 176. 2. Антибактериальная терапия пневмоний у взрослых. Учебно-метод. пособие для врачей. М.: РМ-Вести. 1998. С. 28. 3. Дворецкий Л. И. Пневмонии у больных пожилого и старческого возраста. М. РМЖ. 1998, т. 6. № 21. С. 1364-1372. 4. Дворецкий Л. И., Лазебник Л. Б., Яковлев С. В. Диагностика и лечение бактериальных инфекций у пожилых // М.: Универсум Паблишинг, 1997. С. 54. 5. Ноников В. Е. Пневмонии в пожилом и старческом возрасте // М. Ж. Клинич. геронтол. / 1995, № 1. С. 9-13. 6. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система). Раздел 5: «Противомикробные средства»/ М. 2000. 7. Яковлев С. В. Внебольничная пневмония у пожилых: особенности этиологии, клинического течения и антибактериальной терапии. М.: РМЖ. т. 7, № 16. С. 763-768. Обратите внимание!
* В России производится под торговым названием Цефосин® ** В России производится под торговым названием Сультасин® www.lvrach.ru Пневмония у пожилых людей клиника диагностика лечениеДаже во времена эффективных антибиотиков воспаление лёгких является серьёзным заболеванием. Оно затрагивает именно ту ткань, которая отвечает за оксигенацию крови – альвеолы. Ранее пневмония была смертельным заболеванием, может представляло опасность для ослабленных лиц (хронически больных людей, лиц, которые принимают лекарства, подавляющие иммунную систему, например, после трансплантации, людей во время лечения рака, больных СПИДом, пожилых и долгосрочно неподвижных людей и др.).  Пневмония – инфекционное заболевание лёгких Сегодня, чаще всего, речь идёт о бронхопневмонии, своего рода, продолжении бронхита на лёгочную ткань – проще говоря, «предшественнике» истинной пневмонии, которая затрагивает значительную часть лёгких, иногда – все лёгкие. СимптомыКашель – раздражительный, утомительный, вначале сухой. У чувствительных лиц и детей может сопровождаться рвотой. Присутствует высокая температура, иногда – до экстремальных значений. Во время тяжёлой пневмонии добавляется одышка, усталость, апатия. Симптомы пневмонии варьируются, в зависимости от возбудителя этого заболевания. Бактериальная пневмония, как правило, характерна более тяжёлым ходом и сопровождается следующими признаками:
Пневмония вирусного происхождения имеет более лёгкий курс. Её симптомы включают:
Особым видом воспаления является туберкулёз. Проявления заболевания характерны следующими явлениями:
Пневмония у пожилых людей может характерна атипичной путаницей или нарушением равновесия. У детей заболевание может проявляться сонливостью и потерей аппетита без других существенных симптомов. Воспаление лёгких и пожилая популяцияПневмония – это медицинский термин для обозначения воспаления лёгких. Речь идёт о воспалительном заболевании лёгких, вызванном различными возбудителями (бактерии, вирусы, грибы или паразиты). В дыхательные пути микробы попадают после вдыхания заражённых капель от другого человека. У людей с ослабленной иммунной системой к пневмонии могут привести и возбудители, которые для здорового человека безвредны. Если человек заболевает недугом бактериальной природы, у него, обычно, появляется высокая температура, иногда сопровождающаяся повышением температуры тела и ознобом, усталостью и слабостью. В первые дни болезни добавляется сухой кашель, позже перерастающий в продуктивный. Кроме того, может присутствовать одышка, которая усиливается при физической нагрузке. Вирусная пневмония может протекать аналогично бактериальной. Температура, однако, как правило, довольно низкая, появляется кашель без мокроты. Довольно часто добавляются трудности, типичные для вирусной инфекции – головная боль, мышечные и суставные боли. Для диагностики важно рентгенологическое исследование лёгких и типичные клинические проявления. Группы наивысшего риска в отношении развития заболевания представлены детьми и пожилыми людьми. Пневмония у пожилых людей, чаще всего, является характерной для возрастной группы от 50 лет. Кроме того, пневмония у стариков чаще сопровождается другими хроническими заболеваниями (болезни сердца и лёгких), что также является одним из факторов риска развития недуга. Увеличение риска предполагает и пребывание в социальных учреждениях, которое для этой возрастной категории типично. Люди пожилого возраста также чаще госпитализированы, ввиду чего повышается риск т.н. нозокомиальной пневмонии. Внутрибольничные инфекции – это заболевание, которыми инфицируются люди в больнице из-за присутствующей резистентности возбудителей. Часто возникает пневмония у лежачих больных, т.н. застойная. Риск нозокомиального воспаления лёгких возрастает с увеличением количества госпитализированных людей и продолжительности госпитализации. В случае бактериального заболевания, больным назначаются антибиотики, которые, в более тяжёлых случаях, вводятся внутривенно. При неосложнённом курсе лечение пневмонии у пожилых людей возможно в домашних условиях, принимая антибиотики в таблетках. Больные должны соблюдать постельный режим и много пить. В случае высокой температуры, назначается приём жаропонижающих лекарств. При вирусной пневмонии антибиотики являются неэффективными. Противовирусные препараты рекомендуются для лечения лишь некоторых вирусных инфекций, отнюдь не всех. Они принимаются при тяжёлой курсе или людьми, относящимися к группам риска. У относительно здоровых людей, организм, как правило, в состоянии защитить себя сам. В период повышенной частоты инфекционных заболеваний дыхательных путей, в качестве превентивной меры можно рекомендовать ограничение пребывания среди людей, поездок в общественном транспорте, посещения театров и т.д. Всемирная организация здравоохранения рекомендует пожилым людям полисахаридную вакцину и вакцинацию против гриппа. Основное лечениеГлавную роль в лечении играют антибиотики, иногда – комбинация нескольких видов. Пневмония может быть вызвана вирусами (например, гриппа), в таком случае уместны противовирусные препараты, которые предотвращают распространение вирусов в клетках человека. При тяжёлой одышке курс назначается ингаляция воздуха, обогащённого кислородом. Другие терапевтические основы включают постельный режим, облегчение сухого кашля, поддержка отхаркивания, уход за дыхательными путями, большое количество жидкости и лёгкое, но достаточно калорийное питание. При отсутствии аппетита целесообразно рассмотреть вопрос о включении специальных напитков, которые содержат достаточное количество калорий, белков, витаминов и других веществ, которые имеют решающее значение для восстановительных процессов в организме. Было показано, что недостаточное питание при серьёзных заболеваниях значительно ухудшает прогноз и продлевает выздоравливание. Природная и дополнительная терапияНеобходимо постоянно находиться под наблюдением врача! Естественные методы лечения способны ускорить выздоровление. Человек должен находиться дома и соблюдать постельный режим. Лечение травами: Ароматерапия: ПитаниеСледует исключить из рациона:
Подходящие продукты питания: Пищевые добавки: Гомеопатия: Гомеопатическая терапия рекомендуется во время и после восстановления, т.к. система защиты восстанавливается и защищает организм от других инфекций. В ходе болезни гомеопатия не заменяет классическое лечение! Психосоматическое лечениеПсихосоматическая терапия включает в себя:
Пневмония особенно опасна для пожилых людей!Ежегодно воспаление лёгких в нашей стране затрагивает более полмиллиона человек. К несчастью, многие люди также умирают. В возрастной группе старше 65 лет фатально заболевание заканчивается для каждого пятого больного. Эта группа характерна не только значительно более высоким риском развития болезни, но и тяжестью курса. Идеальной профилактикой воспаления лёгких врачи считают правильное питание, отказ от курения, у детей – грудное вскармливание, а также защита от гриппа. Пожилые люди обладают наиболее слабой защитой от болезниПневмония даже на сегодняшний день при современной медицине остаётся рискованным заболеванием. Результаты многих исследований также сообщают, что 75-80% больных людей лечатся амбулаторно, примерно, 20% – госпитализируются, 2%, в конечном итоге, оказываются в отделении интенсивной терапии. Во всём мире пневмония занимает третье место среди всех причин смерти от инфекционных заболеваний. В нашей стране профилактика этого заболевания ориентирована, в основном, на детей, а у пожилой популяции, которая является в отношении воспаления лёгких, как это ни парадоксально, гораздо более уязвимой, её не хватает. Именно поэтому врачи указывают на необходимость сосредоточиться также на пожилых людей, обучить их тому, как заботиться о своём здоровье и, насколько важно не недооценивать его. proinfekcii.ru Пневмония у пожилых людей: симптомы, прогноз и лечениеПневмония у пожилых людей чем опасна? Для людей в преклонном возрасте все болезни могут привести к очень серьёзным последствиям. Если речь идёт о недугах органов дыхания или сердечно-сосудистой системы, то опасность возрастает многократно. По какой причине чаще всего начинается пневмония у пожилых людей и как лучше всего с ней бороться? Об этом и пойдёт речь в статье. Причины возникновения
Воспаление лёгких у пожилых людей, также как и у других жителей нашей планеты, может начаться вследствие самых разных причин. Возбудителями этого заболевания могут быть микробы и вирусы, грибы или внутриклеточные возбудители. Если пневмония началась не из-за воздействия на организм бактерий, то её называют атипичной. В этом случае и симптомы, и лечение будут существенно отличаться от обычного воспаления лёгких. Пневмония у пожилых людей, в отличие от молодого поколения, часто начинается даже в тех случаях, когда человек не простужен. Это происходит потому, что у престарелых пациентов сильно ослаблен иммунитет. Поэтому врачи и говорят, что главной причиной начала болезни является возраст. Кроме того, к возникновению лёгочной пневмонии могут привести и некоторые из следующих факторов:
Все эти факторы снижают иммунную систему, а значит, организм человека преклонного возраста не способен бороться с микробами и вирусами. СимптомыПневмония в пожилом возрасте может начаться буквально на «пустом месте». Организм человека со временем с трудом справляется с защитой от внешних воздействий. Поэтому и заболеть можно довольно легко. Но этот недуг достаточно опасен, в начале прошлого века воспаление лёгких чаще всего приводило к смерти пациента. Поэтому лечение нужно начинать незамедлительно. А чтобы не опоздать, необходимо вовремя выявить болезнь по её симптомам. Пневмония в пожилом и старческом возрасте выявляется по следующим признакам, которые могут быть как лёгочного, так и внелёгочного характера:
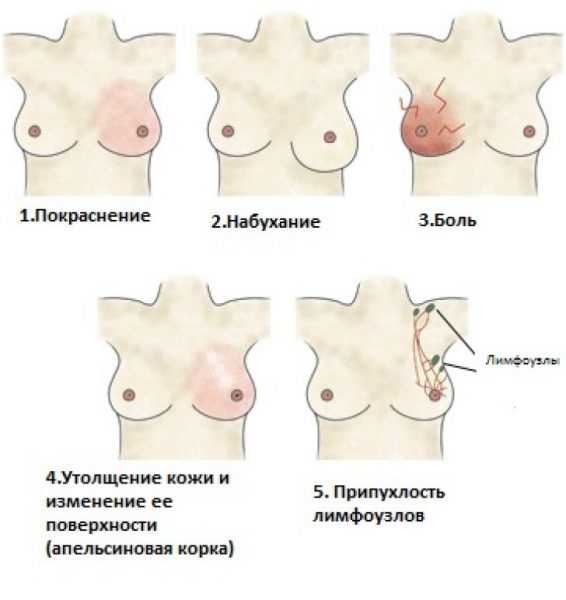
Очень часто у пациентов в возрасте с подобным диагнозом выявляются симптомы, которые похожи на сенильную деменцию. У больного наблюдается потеря интереса ко всем происходящему вокруг него, нарушается физическая активность, может начаться недержание мочи. Все эти симптомы как раз и совпадают с признаками сенильной деменции, что может существенно затруднить диагностику. Довольно часто, кроме одышки, другие симптомы практически отсутствуют. Именно поэтому выявление болезни у пациентов старческого возраста довольно затруднено. Нередко такие больные обнаруживаются случайно при посещении врача по другим причинам. ПоследствияВоспаление лёгких – это опасное заболевание, которое требует немедленного вмешательства медиков. Если лечение не производится, болезнь перетекает в хроническую форму. В этом случае могут наступить опасные для здоровья человека последствия, а именно:
Кроме того, недолеченный недуг может перерасти в застойную пневмонию. В этом случае заболевание будет возвращаться вновь и вновь, принося неудобства и вред организму. Все эти последствия очень опасны, особенно если речь идёт об организме пожилого человека. Все из перечисленных недугов могут существенно сократить жизнь пациента в преклонном возрасте. Именно поэтому своевременное и правильное лечение очень важно. ЛечениеЛечение пневмонии у пожилых людей – это довольно сложная задача. Дело в том, что в этом возрасте организм человека очень ослаблен. Все его системы работают уже не так хорошо, как в молодости. К тому же, как уже говорилось ранее, выявить болезнь в таком возрасте очень сложно, а значит, и терапия не всегда начинается вовремя. В результате недуг часто переходит в хроническую фазу или даёт серьёзные осложнения. Из-за этого и само лечение воспаления лёгких у пациентов пожилого возраста имеет свою специфику. Наличествуют следующие особенности терапии воспаления лёгких у пациентов преклонного возраста:
В остальном лечение пневмонии проходит с использованием тех же медицинских препаратов, что и в случае с молодыми больными. Также применяются антибиотики, отхаркивающие средства и другие лекарства. Главное – это постоянный контроль над состоянием пациента. Каков прогноз в отношении полного излечения? Этот вопрос может заинтересовать всех пациентов преклонного возраста с подобным диагнозом. Тут многое зависит от своевременности начала лечения. Как уже отмечалось, у пожилых людей пневмония протекает порой практически бессимптомно. Поэтому очень важно даже при слабом проявлении любого из признаков болезни сразу обратиться к врачу. Только с помощью флюорографии или рентгена можно точно поставить диагноз. И не стоит заниматься самолечением. Принимать лекарства, а тем более антибиотики, нужно строго по рецепту. Все препараты должны назначаться только специалистом. В этом случае шансы на реализацию благоприятных прогнозов весьма велики. pulmonologi.ru Пневмония у пожилых людей - особенности лечения.Пневмония у пожилых людей чаще всего такое носит бактериальный характер, а при обследовании больного внутри альвеол легких обнаруживают экссудат. Данное состояние всегда сопровождается лихорадкой и интоксикацией организма, степень интенсивности которых будет зависеть от того, насколько долго с момента начала развития не проводилось лечение заболевания. Содержание статьи Общая информацияПневмония у пожилых — это достаточно часто встречающийся диагноз. Согласно статистическим медицинским данным, каждый восьмой пациент преклонного возраста сталкивается с таким диагнозом, причем у более старых людей риск его развития выше. По предварительным данным, показатели заболеваемости могли бы быть в 5-6 раз выше, однако большинство пожилых больных не обращаются за медицинской помощью, а пытаются справиться с болезнью самостоятельно. Начиная с шестидесятилетнего возраста и старше, умереть от пневмонии (в особенности – если развивается ее застойная форма) рискуют около 15 пациентов из ста. Эти показатели увеличиваются в зависимости от того, проводилось лечение дома или в условиях стационара. Группа рискаВозраст – это не единственный фактор, влияющий на вероятность возникновения воспаления легких у старых пациентов. Перечисленные ниже состояния являются взаимно отягощающими, т.е. чем больше из них одновременно обнаруживаются у больных, тем тяжелее у них будет состояние и тем сложнее – лечение:
В зависимости от того, сколько пациенту лет, какие медицинские препараты составляют его лечение от сопутствующих заболеваний и некоторых других моментов, могут различаться проявления заболевания, что приводит к сложностям в постановке диагноза. Именно это – основная причина того, что у пожилых больных чаще всего диагностируется уже застойная форма воспаления, победить которую не так просто. Поэтому важно обращать внимание не только на те проявления, которые характерны для пневмоний в целом, но и на внелегочные симптомы заболевания у лиц преклонного возраста, в особенности – у лежачих. Внелегочные проявленияЧем раньше воспаление легких у пожилых людей обнаружат и начнут его лечение, тем выше шансы на то, что не разовьется застойная форма и от проблемы можно будет избавиться с минимальными осложнениями. Поэтому нельзя игнорировать следующие проявления:
Если сопутствующим диагнозом является застойная сердечная недостаточность, может развиться устойчивость к лечению основного диагноза.
Помимо перечисленных общих признаков, существует также и легочная симптоматика, обнаруживаемая врачом при обследовании больных с подозрением на пневмонию, а также характерные для данного заболевания признаки со стороны дыхательной системы. СимптомыУ стариков часто единственным признаком того, что в организме развивается воспаление, является обычная одышка. Однако по причине того, что в зрелом возрасте данное состояние считается едва ли не нормой, своевременно распознать пневмонию оно не позволяет. Не менее часто встречается и такой симптом, как кашель, однако у ослабленных, лежачих больных, а также тех, кто перенес инсульт или страдает болезнью Альцгеймера (состояния, угнетающие кашлевой рефлекс) такой симптом нередко отсутствует. При наличии воспалительного процесса в легких, в особенности – если развивается его застойная форма, больные пожилого возраста могут жаловаться врачу на боли в области грудной клетки, а прослушивание ее при таких жалобах выявляет шумы, спровоцированные трением плевры. Такие классические явления при пневмонии, как крепитация и/или изменения перкуторного звука у пациентов старшего возраста нередко отсутствуют. Помимо признаков, характерных для пневмонии, но отсутствующих у престарелых пациентов, может наблюдаться и обратная картина: наличие симптоматики, свидетельствующей о развитии в организме воспаления легких, но при этом реальное отсутствие самого заболевания. Именно поэтому данные внешнего осмотра и жалоб пациента недостаточно для того, чтобы поставить окончательный диагноз. ОсложненияЕсли своевременно не обнаружить заболевание и не начать его лечение, не исключено развитие тяжелых осложнений, самыми опасными из которых являются гнойно-деструктивные. Появление осложнений связано не только с возрастом больного и со сроком, в течение которого болезнь развивается в организме, но и с тем, какими осложнениями отягощено состояние больного. Так, при сахарном диабете, хроническом алкоголизме и некоторых других состояниях перечисленные ниже осложнения встречаются гораздо чаще: Кроме того, застойная пневмония может спровоцировать усугубляющуюся дыхательную недостаточность, которая стремительно развивается до фатальной сердечно-сосудистой катастрофы и, как следствие, — летального исхода. Вот почему так важно своевременно обращаться за медицинской помощью. Лечение пневмонииПодавляющее большинство врачей согласны с тем, что для эффективного лечения пневмонии у пожилых людей очень важно выяснить ее происхождение, однако на практике оказывается, что сделать это возможно далеко не всегда. За то время, пока будут проводиться необходимые в таких случаях микробиологические исследования, состояние больного может значительно ухудшиться, поэтому лечение чаще всего начинают, не дожидаясь получения упомянутых данных, тем более, что примерно у каждого пятого пациента даже пробы не позволяют выявить возбудителя. Терапия чаще всего комбинированная (включает один препарат из группы макролидов и один – аминопенициллинов или цефалоспоринов). Чаще всего лечение проводится амбулаторно, длится от двух до трех недель. Однако пациенты, у которых наблюдается одышка в течение получаса и более соблюдения покоя, а также циноз, спутанное сознание, лихорадка, учащенное сердцебиение и/или существенное снижение показателей артериального давления подлежат госпитализации. АнтибиотикиЧаще остальных применяются следующие препараты:
Помимо перечисленных терапевтических моментов, для пожилых пациентов с диагнозом пневмония важно соблюдать режим дня, питания и все другие рекомендации, данные лечащим врачом. загрузка... yadishu.com Лечение пневмонии у пожилых людей: медикаменты и уходЛечение пневмонии у пожилых людей требует особого внимания как со стороны родных и близких, так и со стороны медицинского персонала больницы. В большинстве случаев при развитии пневмонии у пожилого человека требуется его госпитализация в медицинское учреждение, так как у этой категории людей значительно выше риск появления тяжелых осложнений, в том числе отека легких. В большинстве случаев пневмония у людей пожилого возраста носит бактериальный или вирусный характер, но возможно и грибковое поражение тканей легкого. По статистике, у людей старше 60 лет в 10 раз чаще наблюдается развитие тяжелой формы пневмонии, чем у людей младшего возраста. Специфика заболеванияРазвитие пневмонии у людей пожилого возраста имеет свои особенности течения. Проблема кроется в том, что организм пожилого человека в значительной степени ослаблен и быстрее поддается негативному влиянию патогенной микрофлоры, что приводит к появлению обширных очагов воспаления, причем нередко, вследствие снижения резистивных механизмов, имеет место более глубокое повреждение тканей. Особенно тяжело пневмония протекает у людей, которые недавно перенесли инсульт или инфаркт и вынуждены вести малоподвижный образ жизни. В случае если пневмония развивается у человека, который прикован к постели, возможно, проблема кроется в застойных процессах в легких, которые являются прямым следствием нарушения двигательной способности тела больного. В большинстве случаев развитие тяжелой пневмонии у лежачих больных приводит к значительному ухудшению их состояния, а затем и к летальному исходу, поэтому профилактика заболевания у этой категории заболевших крайне важна. В отличие от людей молодого возраста, у которых, как правило, наблюдается развитие крупозной пневмонии, сопровождающейся яркой симптоматикой и хорошо поддающейся лечению, у тех, кто перешагнул 60-летний возрастной рубеж, нередко наблюдается очаговый вариант течения болезни. Пневмония у людей пожилого возраста может иметь как легочные, так и внелегочные симптомы. К характерным легочным симптомам пневмонии у людей старшего возраста относятся:
Внелегочная симптоматика у пожилых людей также является, как правило, достаточно выраженной. Примерно у 80% больных наблюдается значительное повышение температуры. В остальных случаях повышенной температуры может не наблюдаться, причем такой вариант течения пневмонии считается более благоприятным. Не являются редкостью проявления со стороны ЦНС, выраженные сонливостью, апатией, заторможенностью, потерей аппетита, а кроме того, спутанностью сознания. В ряде случаев при воспалении легких может развиться сопорозное состояние. Далеко не всегда воспаление легких у пожилых больных проявляется в первую очередь легочными симптомами, так как нередко у этой категории людей болезнь стартует с полного отказа от еды, потери интереса к происходящему вокруг, недержания мочи и нарушения физической активности. Учитывая, что у человека еще не наблюдается легочных симптомов, имеющиеся проявления могут быть ошибочно сочтены врачом признаками сенильной деменции. К возможным осложнениям течения болезни относится не только отек легкого, но и плеврит, нарушения дыхания разной степени интенсивности, респираторный дистресс-синдром, заражение крови и абсцесс. Своевременное выявление воспаления легких и раннее начало терапии значительно повышают шансы пожилого человека на выздоровление. Медикаментозная терапияВ случае если заболевание протекает у человека в крайне тяжелой форме, лечение пневмонии должно проводиться в условиях стационара. Когда состояние больного является стабильным, терапия может проводиться в домашних условиях, но под контролем со стороны лечащего врача. Лечение пневмонии у людей старшего возраста в первую очередь предполагает назначение антибиотиков. Таким образом, антибиотики являются ведущими препаратами, причем лекарственные средства подбираются индивидуально. Наиболее часто назначаются следующие антибактериальные препараты:
Помимо антибиотиков, могут назначаться препараты, предназначенные для устранения симптоматических проявлений. Для устранения сухого кашля назначаются лекарственные средства, не влияющие на дренажные функции бронхов. К таким препаратам относятся Интуссин и Балтикс. Помимо всего прочего, немаловажным аспектом лечения является правильный подбор отхаркивающих средств. Для этой цели нередко при лечении пожилых людей используется Мукалтин, Амброксол, Бромгексин, а также настои таких трав, как:
Аптечный грудной сбор трав оказывает отличное действие и способствует стабилизации состояния больного. Учитывая, что на фоне поражения легких воспалительным процессом возможно усугубление хронических заболеваний сердца, больному прописываются препараты, которые позволяют поддерживать работу этого органа.
Правильный уходЛечение пневмонии у пожилого человека предполагает соблюдение определенного режима и тщательный уход за больным. Очень важно, чтобы родные обеспечили максимальный уход за больным человеком. При наличии лихорадки человеку следует соблюдать строгий постельный режим. Однако не стоит допускать того, чтобы пожилой человек полностью утрачивал подвижность, так как кратковременные прогулки и двигательная активность в постели позволяют устранить застойные процессы. Нужно учесть, что немаловажное значение в развитии тяжелой пневмонии играет имеющееся у пожилых людей замедление обменных процессов. Для активизации скорости обменных процессов очень важно правильно составить режим питания. Пища должна быть максимально легкоусвояемой, причем потреблять ее следует как можно чаще. Нередко рекомендуется давать горячую пищу пожилым людям во время пневмонии каждые 2 часа, за исключением времени сна. Рацион пожилого человека в период течения пневмония должен быть сбалансированным, исключать все необходимые жиры, белки, углеводы, а также витамины и минералы. Особенно важно, чтобы в рационе больного содержалось большое количество витамина С. Для восполнения дефицита витамина С в период болезни больному можно давать свежевыжатые соки. Количество употребляемой больным жидкости должно составлять не менее 2 л. В случае если появляются реакции со стороны ЖКТ, в том числе запоры или метеоризм, эти симптомы нужно купировать медикаментозными методами. Если у больного наблюдается падение температуры и озноб, обязательно нужно использовать грелки и специальные одеяла для подогрева. pneumon.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |


 В особенности сложные случаи данного заболевания связаны с одновременным присутствием у больных двух и более из перечисленных факторов риска.
В особенности сложные случаи данного заболевания связаны с одновременным присутствием у больных двух и более из перечисленных факторов риска.