|
|
||||||||||
|
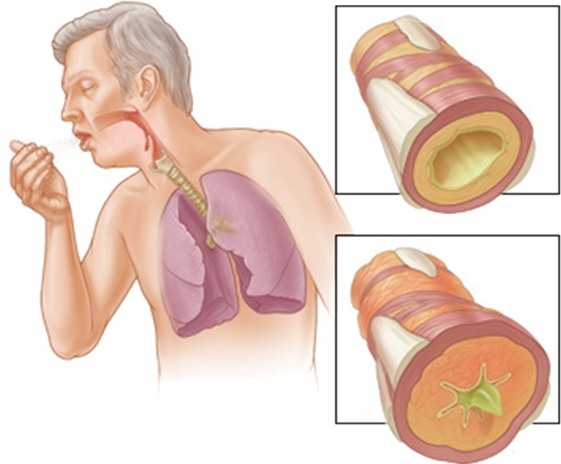
Антибиотики при коклюше — лечение коклюша у детей и взрослых, симптомы. Коклюш антибиотики для лечения у детейАнтибиотики при коклюше - лечение коклюша у детей и взрослых, симптомыПопасть под влияние антропонозных микроорганизмов на протяжении жизни может каждый человек. И в большинстве случаев это происходит в раннем детском возрасте. Особенностью возбудителей инфекционных заболеваний является способность поражать только человеческий организм. Причем цикл их жизни прерывается при долговременном нахождении вне клеток носителя. Такой характеристикой обладает, например, бактерия Bordetella pertussis. Этот негативный микроорганизм провоцирует развитие одной из достаточно опасных детских болезней, называемой коклюшем. Коклюш представляет собой бактериально-инфекционное заболевание, вызванное возбудителем Bordetella pertussis (коклюшная палочка). Основная его симптоматика проявляется в виде приступообразного кашля, который нередко приводит к рвоте, а вследствие неправильного лечения – нарушению функции легких и даже к остановке дыхания. Больные при коклюше требуют применения антибиотиков. Но, чтобы терапия проходила с оптимальным эффектом, медпрепараты должны подбираться в индивидуальном порядке для каждого определенного случая.  Заражение происходит после контакта с больным человеком воздушно-капельным путем. Инкубационный период коклюша составляет приблизительно 2 недели. Начало картины болезни характеризуется таким катаральным явлением, как появление сухого кашля, протекающего без других симптомов ОРВИ (повышения температуры, насморка). В катаральном периоде сухой кашель может длиться от 5 до 10 дней, затем сменяется на спазмолитический приступообразный кашель, длящийся на протяжении 4-7 недель. При спазмолитическом кашле может наблюдаться отделение мокроты с верхних дыхательных путей. Реконвалесценция может длиться на протяжении многих недель и зависит от терапевтического воздействия. Основную группу риска составляют новорожденные, младенцы до 2-х месячного возраста и дети, не прошедшие вакцинацию. При игнорировании специфического лечения могут развиться такие осложнения как: Коклюш является опасным заболеванием, как для детей, так и для взрослых, поэтому важно дифференцировать болезнь от подобных ярких симптомов прочих респираторных инфекций и гриппа, чтобы своевременно начать лечение. У подростков и взрослых поражение Bordetella pertussis отражается в виде затяжного кашля, который часто лечится с использованием лекарств от ОРВИ при неправильно поставленном диагнозе терапевта. Методика лечения коклюша: правильный уход или антибиотики? Клиническая картина при коклюше очень изменяется с течением времени заболевания. Если успеть выявить инфекцию во время первых симптомов, то больному не потребуется принимать сильнодействующие препараты и иммуноподдерживающие лекарства. Достаточно будет предоставить ребенку комфортные условия выздоровления с введением симптоматического лечения и определенного вида антибиотиков. Но в очагах обнаружения коклюша существуют правила по применению мер, необходимых для предупреждения расширения эпидемиологической обстановки. При коклюше любой тяжести в обязательном порядке госпитализируют грудных детей до года, а также детей из государственных учреждений: приютов, дома ребенка, детских домов. Объясняется это следующими причинами:
Взрослых госпитализируют при тяжелом течении инфекционного коклюша, а также при остром поражении верхних дыхательных путей с осложнением астмы и хронического бронхита. Людям с заболеваниями сердечно-сосудистой системы также показана терапия под наблюдением специалистов. После окончания острого периода малыши с легкой формой бактериального заболевания продолжают лечение в домашних условиях. Для них рекомендуется проведение процедур по восстановлению дыхательной функции. Эффективность доказали методы аэрозолетерапии и дыхательная гимнастика. Очень важно для бронхолегочных тканей при коклюше получать кислородное питание. Поэтому деткам и взрослым прописываются периодические прогулки на улице в любую погоду (кроме сильных морозов) до полного выздоровления. Все лечебные мероприятия выполняются по предписаниям врача. В домашних условиях лечения больным коклюшем рекомендуется соблюдать щадящий режим, который заключается в следующем:
 Пользу принесет массаж и различные процедуры физиотерапии. При наличии периодов беспокойства и частых припадков кашля, выписываются успокаивающие средства с противосудорожным действием. Если у больного нет аллергии на натуральные вещества, то хорошо помогут снять общее чувство беспокойства отвары и настойки из растительных компонентов валерианы, пиона и пустырника. А с наступлением начала периода выздоровления больному рекомендуется вносить в питание витаминные комплексы различного происхождения. Родителям следует внимательно следить за изменениями физического и психосоматического поведения ребенка при коклюше. Также нужно своевременно удалять вырабатываемую слизь из верхних дыхательных путей. У малышей с первого года жизни, это легко сделать с помощью специального отсоса. Чтобы создать местную защиту бронхиальных клеток, требуется вводить в легочную систему специальные лекарства, способные воздействовать на очаги воспаления. Среди бронхомуколитиков можно выделить такие препараты:
Прием противосудорожных средств очень важен для предупреждения приступов кашля. Также отлично получается избежать частых припадков у более старших детей, используя отвлекающие игры и занятия. В случае проявления тяжелых состояний врач назначает транквилизаторы типа Сибазона и Седуксена. Хорошо проявляет себя при аллергическом отеке легких современное антигистаминное средство Пипольфен.  Применение антибиотиков при коклюше носит строго индивидуальный характер, который зависит от тяжести состояния больного и наличия противопоказаний к тому или иному препарату. Такая этиотропная терапия дает возможность повлиять непосредственно на причину эпидболезни – биологические микроорганизмы. Как правило, медикаментозное лечение начинается еще до получения всех результатов обследования, так как при коклюше важно начать терапию как можно раньше. Лечится коклюшная инфекция антибиотиками широкого спектра действия. Необходимо помнить, что Bordetella pertussis поддается воздействию антибиотиков лишь в начале болезни. При полном развертывании картины инфекционного заболевания, они малоэффективны и способны лишь минимизировать проявление бактериального поражения. Если кашель сохраняется после попыток противомикробной терапии, то дальнейшее применение антибиотиков нецелесообразно. Среди антибиотиков, применяемых при коклюше выделяются группы:
Правильную дозировку и время приема различных видов антибиотиков при лечении коклюша определяет лечащий врач. При подозрении на развитие осложнений обычно прописывается комплекс препаратов, включающий несколько типов антимикробных средств. Это связано с высокой степенью привыкания микроорганизмов коклюша к активным компонентам лекарств, особенно на основе пенициллина.  Основным средством в борьбе с коклюшем и его последствиями выступают антибиотики макролидной группы. Это антибиотики-синтетики, с выраженным антибактериальным эффектом. Пенициллиновые антибиотики, имеющие натуральное происхождение (амоксициллин, амосин, флемоксин), не способны побороть возбудителя коклюша, так как Bordetella pertussis продуцирует защитные клетки, способные противостоять влиянию действующих веществ. Взрослым при коклюше назначается азитромицин или эритромицин в дозировке 10 мг/на кг массы. Тогда курс лечения имеет продолжительность около 5-7 дней. Детям антибиотики дают в виде суспензии кларитромицина в дозе 7 мг/кг массы, длительность терапии составляет 7 дней. Макролиды являются наименее токсичными антибиотиками и не вызывают аллергии. Коклюшная палочка не продуцирует иммунные клетки против антибиотиков макролидной группы, поэтому лечение на начальном этапе болезни проходит успешно. Если имеются противопоказания к применению макролидов, тогда пациенту могут назначить триметоприм/сульфаметоксазол в составе комплексного лечения. При спазмолитическом течении коклюша часто назначают антибиотики группы цефалоспоринов. Применять их нужно с осторожностью, так как возможно проявление аллергических реакций.  Осторожность в приеме сильнодействующих средств обязательна, так как существует опасность побочных явлений со стороны различных внутренних органов. К тому же, в последнее время стал возрастать процент пациентов с лекарственной аллергией. Противопоказаниями к применению антибиотиков при коклюше могут выступать следующие состояния:
В качестве профилактики лицам, контактирующим с больным человеком, рекомендован прием антибиотиков в возрастной дозировке. При этом применяют комплексное лечение в течение 7 дней. Для вакцинированных детей и взрослых, побывавших в эпидемиологическом очаге коклюша, показаны профилактические меры в условиях домашнего карантина.  Среди частых осложнений коклюша можно наблюдать поражение уздечки языка в результате неправильного прикуса во время приступа. Также при тяжелом течении может наблюдаться гипоксия, связанная с нарушением кровообращения в головном мозге и сердечной мышце. Это приводит к сильным судорогам, которые могут стать даже причиной смерти. Неправильное лечение коклюша способствует развитию воспаления легких, плеврита и эмфиземы. Зачастую дополнительные простудные заболевания сопровождаются приступами удушья. В частности, пневмония как возможное осложнение протекает длительно со слабой восприимчивостью к лечению и возможными рецидивами. Помимо вышеперечисленного, приступы кашля могут спровоцировать грыжу, выпадение прямой кишки, различные кровоизлияния. Задержка и остановка дыхания (апноэ) – нежелательные последствия кашля при коклюше. Они встречаются у детей с расстройствами нервной системы и недоношенности. Таким образом, можно сделать вывод, что коклюшная инфекция опасна для всех групп населения. И лечение эффективно на ранних этапах заболевания. При ухудшении состояния больного необходима экстренная госпитализация, так как приступообразный кашель может привести к самому опасному исходу – остановке дыхания. Поэтому противники приобретения вакцин и родители, не соглашающиеся на такой способ защиты детей без наличия противопоказаний, рискуют здоровьем будущего поколения и окружающих взрослых людей, не имеющих иммунитета против коклюша. Кому нужно принимать антибиотики для профилактики коклюша?rk-ekvator.ru симптомы, лечение, профилактика коклюша у детейКоклюш у детей – это инфекционное заболевание, вызванное коклюшной палочкой Борде-Жангу, при котором поражаются органы дыхательной системы. Патологический процесс сопровождается надрывным приступообразным непродуктивным кашлем, в конце которого может случаться рвота. Причины развитияКоклюш у детей является едва ли не одним из самых распространенных детских инфекций, которая передается воздушно-капельным путем при контакте с переболевшим ребенком. Особенностью данного заболевания является то, что заболеть может даже новорожденный ребенок, то есть, нет никакого врожденного иммунитета, причем, чем ребенок младше, тем тяжелее будет протекать инфекционный процесс. К счастью, вспышки коклюша можно предотвратить путем планового прививания детей – вакцинация против этой болезни входит в состав вакцины АКДС, которую ребенку проводят впервые в 3 месяца. Патогенез развития или что происходит при коклюше?Прежде чем говорить о патогенезе этого заболевания следует отметить, что все процессы, происходящие в организме малыша (и взрослого человека) регулируются определенными клетками головного мозга. Это означает, что есть ряд клеток, управляющих работу органов дыхания (центра дыхания), кровообращения, пищеварения, терморегуляции и других важных центров. Такой симптом, как кашель не возникает просто так – для осуществления этого акта в головной мозг подаются сигналы, которые посылаются в кашлевой центр (место его локализации в продолговатом мозге), раздражая его и вызывая собственно кашель. Кроме этого дыхательные пути человека покрыты специальными эпителиальными клетками, на которых имеются особые ворсинки или реснички. Главным предназначением этих ресничек является обеспечение продвижения слизи и мокроты по дыхательным путем. Раздражение этих ресничек приводит к приступу кашля у человека. Оболочка палочки коклюша также имеет ворсинки, при помощи которых возбудитель легко и надежно прикрепляется к ворсинкам эпителия дыхательных путей, где начинает активно размножаться. Такой процесс размножения приводит к постоянному раздражению ворсинок эпителия, что, соответственно, провоцирует приступы удушливого непрекращающегося кашля. При этом клетки эпителия производят большое количество слизи, чтобы защищаться, однако это приводит к еще большему приступу кашля. Кроме того коклюшная палочка выделяет в процессе своей жизнедеятельности огромное количество токсических веществ, раздражающих кашлевой центр – таким образом, развивается непрекращающаяся цепная реакция и, как следствие не приносящие облегчения приступы кашля у ребенка. Симптомы коклюша у детейИкубационный период заболевания от момента попадания палочки коклюша в организм до появления у ребенка первых признаков инфекции составляет от 2 до 7 суток. Коклюш начинается с частого сухого кашля у ребенка, усиливающегося в ночное время. Также может наблюдаться повышение температуры тела до 37-37,5 градусов, но чаще она все -таки остается в пределах нормы. К сожалению, диагностировать заболевание на этом этапе течения практически невозможно – если только вы точно знаете, что ваш ребенок был в тесном контакте с больным коклюшем. Многие родители вообще не придают значения кашлю ребенка, и продолжают водить его в детский сад или школу, что печально, так как именно на данном этапе больной чрезвычайно заразен для окружающих. Далее начинается следующий период коклюша, характеризующийся усилением и быстрым прогрессированием симптомов:
На самом деле опытному врачу не составляет особого труда диагностировать коклюш ребенку, стоит лишь раз услышать характерные репризы во время приступа и взглянуть на пациента в этот момент. Итак, подведем итоги: для коклюша характерна триада симптомов – приступ, реприз, рвота или сплевывания вязкой слизи. В зависимости от частоты и продолжительности течения приступов у больного врачи определяют тяжесть течения заболевания. Продолжительность периода кашлевых приступов может достигать от нескольких недель до нескольких месяцев, несмотря на осуществляемое родителями лечение. Для коклюша очень характерно в первые 10 дней нарастание и прогрессирование частоты и интенсивности приступов, затем незначительное улучшение и стабилизация состояния ребенка, после чего очень медленное уменьшение выраженности признаков заболевания – на это и уходит порядка нескольких месяцев. Коклюш у детей первого года жизни: особенности теченияЧем младше ребенок, тем тяжелее у него протекает заболевание. У детей грудного возраста в моменты кашля с репризами остановка дыхания может продолжаться от нескольких секунд до минуты и более! В связи с этим возрастает риск острой гипоксии головного мозга и других жизненно важных органов и систем. На фоне дефицита кислорода, как осложнение у малыша могут развиваться отклонения психического, умственного и физического развития. В целом – это основные особенности течения коклюша у маленьких детей и при правильной организации ухода и лечения признаки заболевания исчезают бесследно. Вот чего стоит опасаться, так как это возможных осложнений, например, пневмонии. Вызывает ее вовсе не палочка коклюша, а условно-патогенная микрофлора, активизирующаяся на фоне сниженного иммунитета и недостаточного очищения дыхательных путей от слизи во время кашля. Чем лечится коклюш у детей?Проблемой многих родителей является то, что при появлении кашля и других симптомов инфекции у их малыша, они, не дожидаясь врача, начинают давать больному антибиотики, преследуя главную цель – чтобы не было осложнений. Это, как раз и приводит к затяжному периоду течения заболевания и повышает риск развития пневмонии. Чаще всего врач назначает ребенку с коклюшей, антибиотик из группы макролидов – Эритромицин. Это препарат широкого спектра, который уничтожает палочку коклюша уже через 3-4 дня от начала терапии. Несмотря на это, антибиотикотерапия никак не помогает уменьшить частоту возникновения приступа и повлиять на его продолжительность. В качестве симптоматического лечения для снижения активности кашлевого центра и купирования приступообразного сухого кашля ребенку назначают противокашлевые препараты, например, Синекод иди Кодеин. Это серьезные лекарственные препараты, которые имеют огромный список побочных эффектов и противопоказаний, поэтому использовать их можно только по рекомендации врача. Напомним, что кашель при коклюше у ребенка возникает не от размножения палочек, а от поражения ими кашлевого центра. Это означает, что если антибиотикотерапия будет начата на этапе катаральных явлений (когда только начинается покашливание), то возможно заболевание и не дойдет до приступов кашля с репризами, так как возбудитель не успеет повлиять на клетки кашлевого центра. Как узнать, что начавшийся кашель – это проявление коклюша и сразу начать правильное лечение? Родители должны помнить некоторые правила, которые помогут избежать затяжного течения болезни, если инфицирование и произошло:
Кормление ребенка, больного коклюшемПри коклюше для родителей становится огромной проблемой накормить малыша, ведь прием пищи часто провоцирует очередной приступ кашля или содержимое желудка все равно выводится наружу во время рвоты по окончанию такого приступа. Важно давать пищу небольшими порциями, желательно в полужидком или жидком виде, чтобы больной делал, как можно меньше жевательных движений питание до 5-6 раз в сутки. Особенности домашнего лечения коклюша у детейРодители болеющего малыша должны запомнить главное правило – чем теплее в помещении, где находится ребенок, тем суше воздух, а значит, тем чаще и продолжительнее будут приступы кашля! По возможности больной должен находиться максимально длительное время на свежем воздухе, разумеется, подальше от детских площадок и мест скопления других детей, чтобы их не заражать. Летом в жаркую погоду рекомендуется выходить гулять рано утром, пока еще прохладно и влажно и поздно вечером. Профилактика заболеванияЕдинственным эффективным на сегодняшний день методом профилактики коклюша у детей является вакцинация согласно календарю прививок. Введение вакцины АКДС ребенку позволят существенно сократить риск инфицирования, а даже если коклюш и случится, то заболевание будет протекать в очень легкой форме. К счастью, благодаря ответственности родителей и прививанию детей вспышки коклюша в настоящее время встречаются очень редко, заболевание поражает небольшое количество детей, пребывавших в темном контакте с больным. При простуде у малыша родители должны быть особенно внимательными к характеру и продолжительности кашля больного – если он усиливается, несмотря на назначенное лечение, это является поводом для повторного осмотра и проведения исследований. bezboleznej.ru Чем лечить коклюш у детей: список препаратов и лекарствКоклюш – это инфекционное заболевание, которое широко распространено среди детей. Возбудитель передается воздушно-капельным путем. Главный симптом болезни – приступообразный спастический кашель, который с трудом поддается терапии. Многочисленные муколитические средства не приносят желаемого результата. Поэтому актуальным остается вопрос, чем лечить коклюш у ребенка. Специфические методы леченияДля успешного лечения кашля нужно понимать его происхождение. Часто родители думают, что ребенок кашляет из-за обструкции дыхательных путей – сужение просвета за счет скопления большого количества слизи. Но это ошибочное мнение.
Лекарство от коклюша для детей до 1,5 лет – противококлюшный гаммаглобулин. Препарат вводят внутримышечно, объем ампулы рассчитан для однократного применения. Если заболевание протекает в тяжелой форме, что инъекцию могут повторить через 12-14 часов. Фармакологическое действие сыворотки – нейтрализация токсинов коклюшной палочки и повышение устойчивости организма к инфекции. Гаммаглобулин детьми переносится хорошо, в редких случаях проявляются кожные аллергические реакции. У детей дошкольного возраста и старше заболевание протекает в более легкой форме. Им не назначают специфическую сыворотку. Для облегчения дыхания и проходимости бронхов рекомендуют соблюдать режим, который направлен на разжижение слизи и устранение гипоксии (дефицит кислорода в тканях):
Антибактериальная терапияСам коклюш не является опасной болезнью. Но он может привести к тяжелым осложнениям, особенно у маленьких детей – воспаление легких, судороги, остановка дыхания, ателектаз (сжатие легкого). Поэтому антибиотики при коклюше у детей назначают.
Антибиотики на начальном этапе заболевания снижают частоту и интенсивность приступов кашля, заболевание протекает с менее выраженными симптомами. Если коклюш уже в острой стадии и у ребенка выраженный кашель, то антибактериальная терапия не окажет моментального эффекта, и приступы еще будут продолжаться какое-то время. Также препараты делают маленького пациента не заразным для окружающих. Если у ребенка нет осложнений, то коклюш лечат Эритромицином. Лекарственное средство не имеет противопоказаний для применения в педиатрической практике. А его побочные эффекты минимальны и проявляются в виде диспепсических расстройств – тошнота, рвота, диарея. Также детям назначают Сумамед. Действующее вещество – азитромицин. Это препарат из группы макролидных антибиотиков, которые являются наименее токсичными, концентрируются в тканях, не вызывают перекрестную аллергию. Сумамед при коклюше назначают курсом от 3 до 5 дней, в зависимости от тяжести заболевания. Доза за один прием составляет 10 мг на 1 кг веса. Гомеопатические лекарственные средства
Гомеопатия при коклюше в разгар заболевания направлена на поддержание организма и уменьшения выраженности признаков. Заболевание во втором периоде лечат такими препаратами:
Физиотерапевтическое лечениеФизиотерапевтические процедуры назначают в период выздоровления, когда острая фаза заболевания пошла на спад. В это время полезно тепловое воздействие в область грудной клетки. Ставить горчичники при коклюше рекомендуют детям, у которых болезнь проходит с воспалительными осложнениями (ОРВИ, бронхит, пневмония).
Свойства горчичников:
Процедура противопоказана, если у ребенка высокая температура, кожные заболевания или повреждения, подозрение на легочное кровотечение. Последовательность постановки горчичников:
При своевременной диагностике и адекватной терапии вылечить коклюш не составляет труда. Чтобы защитить ребенка от возможного заражений, необходимо вовремя делать вакцинацию согласно календаря прививок. pulmono.ru Коклюш у детей: симптомы и методы леченияПризнаки и симптомы коклюша у детей 0.0Оценка Оценка посетителей: (0 Голосов) Сегодня коклюш у детей относится к острым, антропонозным, воздушно-капельным, бактериальным инфекциям, которые характеризуются характерными признаками в виде приступообразного спазматического кашля. Болезнь распространена, каждый год коклюшем заболевают десятки миллионов людей. Бывают летальные исходы. По статистике, во время заболевания, один из 100 пациентов – умирает. До того, как появилась вакцина, коклюш считался смертельным заболеванием, особенно у маленьких детей. В качестве источника болезни рассматривается только человек. Заболевание передается типичной и атипичной формой коклюша. Но, бывает так, что патология передается от носителей бактерий. Заболевание лечится сложно, по этой причине родителям советуется поинтересоваться о том, как проявляется коклюш у маленьких детей, чтоб принимать правильные решения во время лечения. В этом случае, при обнаружении видимых симптомов у ребенка – важно сразу обратиться к врачам за обследованием и назначением лечения. Что вызывает коклюш?Чтоб заранее предотвратить болезнь, важно знать о ней многое. Рассматриваемая патология, которая передается при помощи воздушно-капельного пути, относится к разряду очень заразных недугов. Коклюш способен поражать дыхательные органы ребенка, а также его нервную систему. Признаки коклюша у ребенка всегда сопровождаются характерными приступами кашля с конвульсивным оттенком. Рассматривая подробно возбудителей коклюша, с уверенностью можно сказать, что это палочка Борде-Жангу. Она легко передается от больных пациентов к здоровым людям во время кашля или чихания. Коклюшные палочки рассматриваются в трех подтипах:
Важно понимать, что при рассмотрении коклюша, важную роль играет возраст ребенка, который заболел. Также стоит обращать внимание на предшествующие болезни.
На протяжении 2-14 дней коклюш у детей начинает развиваться. Данный промежуток времени называется инкубационным периодом.
Расстояние, на которое передаются инфекционные бактерии во время чихания или кашля – это 2,5 метра и больше. Есть небольшая особенность – палочка коклюша не способна передаваться через предметы ухода палочка не передается. Передача происходит исключительно от человека к человеку. Кто рискует заболеть?От возрастной категории заболевание не зависит, но стоит учитывать то, что заражаются все-таки больше дети. Коклюшем болеют люди, начиная с рождения и заканчивая старшим возрастом. Инфекция распространяется в холодное время года, то есть, с поздней осени и, заканчивая ранней весной. В данный период дети почти не гуляют. Они находятся постоянно в помещении. Стоит заметить, что всплеск коклюшных эпидемий происходит один раз в 4-5 лет. Если ребенок хоть раз болел рассматриваемым заболеванием, то стойкость организма вырабатывается на всю жизнь. Если болеет ребенок, которому 1 год, то его симптомы проявляются тяжелее. В этой ситуации стоит соблюдать бдительность, так как большой риск летального исхода. Пример – из 100 невакцинированных детей 60% могут плохо закончить. Важно вовремя провести прививки, тогда при заражении, симптомы проявляются не так ярко. Болезнь не так будет опасна и не появляется никаких приступов. Симптомы коклюшаЕсли инфекция проникла в организм, то начинается инкубационный период, стоит заметить, что коклюш симптомы у детей в начале развития сильно не проявляет. Такое затишье длится недолго, примерно до 14 дней. После затишья, начинаются настоящие проявления болезни. Это и есть коклюш. Он протекает в циклическом режиме со сменой периодичности. Это катаральный, спазматический и период разрешения. Особенности катарального периодаДанный временной промежуток происходит на протяжении 2-3 недель. Если ребенок ранее прививался, то протекание катарального периода немного удлиняется. Что касается состояния ребенка в этот период, то оно считается удовлетворительным:
Главной особенностью является то, что кашель упорно усиливается, несмотря на то, что лечение коклюша у детей проводится качественно и правильно, соблюдая дозировку лекарств и периодичность. Особенности спазматического периодаКашель способен постепенно приобретать характер в виде приступов. Этим объясняется особенность спазматического периода. Болезнь начинает разгораться, и появляется риск развития серьезного осложнения, в юном возрасте (в первый год жизни). Кашель имеет признаки, стоит знать, что симптомы ни при каких болезнях не проявляются. Дитя кашляет на выдохе, после первого кашлевого толчка происходит целая их серия. Ребенок судорожно начинает стараться вдыхать, со свистящим звуком. После этого все циклически повторяется. Так продолжается пару минут.
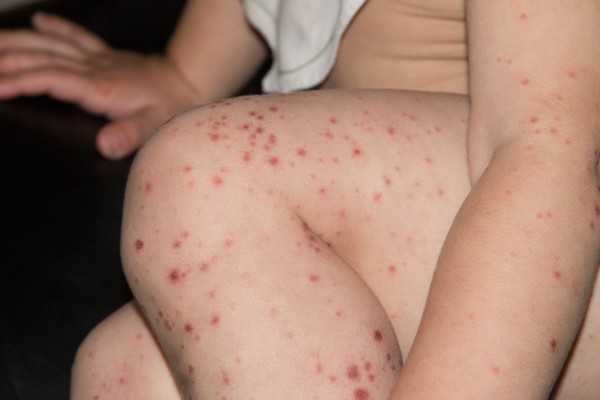
Стоит обратить внимание, при коклюше у детей симптомы и лечение неодинаковые. Внешний вид маленького пациента во время начала приступа кашля может сильно изменяться, а позже – все становится на свои места. У него сильно высовывается язык, а лицо становится одутловатое и часто может сильно краснеть (в самом конце приступа становится бордово-синюшнее). Во время приступа возникает посинение губ и сильное слезотечение. Во время приступа вены на шее способны сильно набухать. Дитя заметно потеет. Иногда расширяются сосуды глаз, это сильно видно. На коже лица наблюдается появление красных точек – это результат разрыва сосудов. Продолжительность спазматического периода – от 2 недель до 6 недель. Если никаких осложнений не появляется, то ребенок ведет себя нормально, если не происходят приступы кашля. Показатели температуры не повышаются, а остаются нормальными. Ребенок способен играть и нормально питаться. Отказ от еды не происходит. Если у ребенка проявляется тяжелые проявления заболевания, то на протяжении суток бывает около 30-40 приступов. Из-за этого происходит нарушение сна, появление одышки, понижается аппетит. Могут возникнуть разнообразные осложнения, доставляющие дискомфорт. Важно помнить, что у ребенка с болезнью коклюша, лицо постоянно отечное состояние. На поверхности кожного покрова есть кровоизлияния в виде разрывов сосудов. Как происходит период разрешения?В это время симптомы заболевания понемногу утихают. Количество приступов, с каждым днем уменьшается. Что касается продолжительности болезни, то эти показатели уменьшаются. При рассмотрении интервалов между кашлевыми пароксизмами, то они постепенно увеличиваются. Если спазматическое проявление болезни перешло в период разрешения, то все продолжается около 2-х месяцев. Коклюш у детей в общих подсчетах продолжается около 3-4 месяцев. Третью часть этого времени дитя страдает от приступов и мучительных спазмов, которые происходят во время кашля. ДиагностикаДиагноз коклюша устанавливается, исходя из проявлений. Кашлевые пароксизмы в таком проявлении характерны только для этой болезни. Для достоверного диагноза врачи должны увидеть пароксизм. Это не так просто, ребенка на время можно придержать в поликлинике. Это объясняется тем, что приступы в дневное время проявляются реже, по сравнению с вечерним или ночным временем. Во время диагностики не стоит стесняться заострять внимание педиатров на симптомах кашля. Важно рассказать педиатру то, какое начало у приступа, какое течение, какой на вид становится ребенок во время приступа.
Не стоит самостоятельно диагностировать болезнь и назначать самолечение. Так как это грозит здоровью малыша. Как лечить коклюшПосле того, как диагностика сделана и поставлен соответствующий диагноз, то специалист, исходя из полученной информации, назначает лечение. Для этого используют:
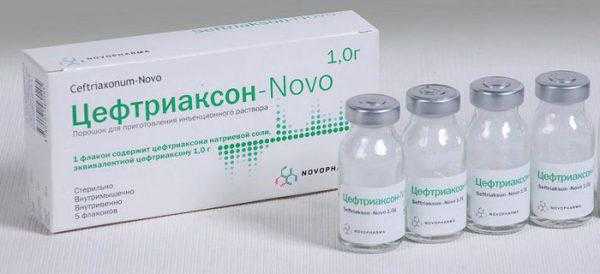
Решение о лечении коклюша принимать должен исключительно врач. Значительную роль играют в лечении родители и их забота. Они обязаны обеспечивать правильный режим, уход, питание и сон. Если педиатр назначил терапию, которая проводится дома, то важно соблюдать правильную дозировку и все лекарства давать вовремя. Профилактика коклюша у детей проводится в соответствии с рекомендациями врача. Бороться с рассматриваемым заболеванием помогают частые прогулки, интересные игрушки или другие забавы, которые помогают на некоторое время отвлечь дитя – это тоже важно. Антибиотические препараты при леченииПри коклюше, антибиотики – это проверенные средства для борьбы. От диагностики зависит будущее лечение с использованием рассматриваемых лекарств, чем быстрее и точнее она пройдет, тем эффективнее будет терапия. Если ребенка положили в стационар, то одним из самых результативных лекарств является Цефтриаксон. Если лечение проводится дома, то практическое значение имеют антибиотические лекарства на основе сиропов. На практике, действенными из них считаются такие терапевтические препараты (антибиотики):
Применяются и другие препараты. В зависимости от состава, курс лечение происходит от 5 до 10 суток. Рекомендации родителям во время леченияЕсли ребенок старше, чем один год, то болезненные симптомы проходят тише. Коклюш лечить можно дома, при этом результаты утешительные, если соблюдать рекомендации. В стационаре оставляют тех детей, которые, по мнению врачей, проявляют тяжелые и мучительные проявления патологии. Сначала, стоит больным обеспечить поступление свежего воздуха и влажности. Если на дворе условия погоды позволяют дольше гулять, то время прогулок растягивают. Стоит соблюдать назначения педиатра, важно помнить, что нервный стресс вызывает у малыша приступ кашля. При появлении важно спокойнее реагировать на проявления болезни. Народные средства при лечении коклюшаИспользование методов народной медицины помогает сократить продолжительность патологических процессов:
Важно помнить, что коклюш у детей приводит к проявлению гипоксии. Она провоцирует нарушения в кровообращении мозга. Коклюш провоцирует осложнения, например видоизменения сердечных отделов, страдают желудочки и предсердия у ребенка. moypervenets.ru Коклюш у детей - симптомы и лечение народными средства и антибиотиками в домашних условияхКоклюш – опасное заболевание, которое чаще возникает в детском возрасте. Чтобы не было угрозы здоровью и жизни ребенка, родители обязаны уметь выявить ранние симптомы и признаки заболевания и своевременно обращаться к врачу. Важными являются меры профилактики, препятствующие заражению ребенка. Что такое коклюшКоклюш – это заболевание инфекционной природы, которое поражает верхние дыхательные пути. Тяжелое течение болезни у детей возрастом до полугода может привести к сильным осложнениям. Передаваться коклюш может при чихании, кашле, разговоре, возбудителем является палочка – Bordetella pertussis. Выявить ее поможет специальный анализ. В процессе своего жизненного цикла она выделяет в кровь особый токсин. Он раздражает слизистую бронхов и гортани, вызывая лающий, сухой, катаральный кашель. Вне организма бактерия быстро погибает. Всплески заболевания наблюдаются осенью и зимой. Передается болезнь только при прямом контакте , заразиться можно через кашель. Попадая в дыхательные пути, устланные реснитчатым эпителием, бактерия начинает стремительно размножаться на слизистых оболочках бронхов, легких и гортани. Очень важно вовремя диагностировать коклюш у детей – симптомы и лечение могут иметь индивидуальные особенности. У людей отсутствует иммунитет к этой болезни. Даже после того, как человек переболел коклюшем, антитела остаются в организме только на 5 лет. Иммунитет не является пожизненным, существует риск повторного заражения. Вакцинация является хорошей защитной мерой борьбы с распространением коклюша. При заражении привитого человека, болезнь протекает в стертой форме и риск летального исхода значительно снижается. В среднем период разрешения составляет 95 – 120 дней, по этой причине иногда заболевание еще называют «стодневный кашель». Обратите внимание!
Коклюш – симптомы у детейСамый характерный симптом – это появление непродуктивного, спазматического кашля, который имеет характер приступа. Инкубационный период болезни от 7 до 30 дней. Симптомы коклюша у ребенка развиваются постепенно и на начальной стадии очень похожи на проявления ОРЗ. Родители, не подозревая о диагнозе, продолжают водить малыша в сад, но первые 5-12 дней кашель ребенка заразный, и вирус быстро передается другим. Особо опасно болезнь протекает в детском возрасте до года. Если заболел малыш возрастом до полгода, он подлежит немедленной госпитализации. Взрослые люди редко болеют «стодневным кашлем». В группе риска груднички, дети с года до пяти лет и подростки. Чтобы вовремя распознать заболевание, нужно знать, как проявляется коклюш у детей. Когда начинается коклюш – симптомы такие же, как и при простуде:
По мере развития болезни наступает пароксизмальная стадия. Присоединяется сухой кашель, спазматической формы. Он не поддается лечению противокашлевыми средствами. Нужно знать, как отличить признаки коклюша у ребенка от банальной простуды, чтобы вовремя начать целенаправленное лечение. Температура при коклюшеХарактерной особенностью этого коварного заболевания является наличие невысокой температуры. Это является первым верным признаком опасной болезни. Температура при коклюше редко достигает отметки 38 °С и никогда не поднимается выше. Если на градуснике вы увидите цифру больше 38 – это не заразный коклюш, а обычное ОРЗ, бронхит или пневмония. Но точный диагноз ставит только врач.
Кашель при коклюшеКак определить коклюш у ребенка – по наличию характерного кашля. Он начинает проявляться лишь спустя две недели от возникновения первых симптомов. Кашель постепенно нарастает, становиться более интенсивным и частым. Особенно учащаются приступы ночью, они мешают спать ребенку, вызывают гипоксию. Приступ состоит из нескольких кашлевых толчков и длительного свистящего вдоха. В день может быть от 3 до 45 таких случаев, заканчиваются они выделением небольшого количества стеклоподобной мокроты или рвотой. Опасен кашель для грудничков. У детей 6 месяцев во время приступа возможна остановка дыхания, что может привести даже смерти. Очень важно, чтобы во время болезни малыш находился в медицинском учреждении, где ему могут незамедлительно оказать помощь. Такие сильнейшие приступы кашля вызывают кровоизлияния на слизистых оболочках. Лопаются капилляры в глазах, на шее малыша, возникают гематомы. Лечение коклюша у детейПаракоклюш не вызывает большого процента смертности и тяжелых последствий у детей, только благодаря проведению обязательных прививок и введению карантина в детских учреждениях. После диагностики заболевания врач назначает терапию. Для лечения используются такие лекарства:
Как лечить коклюш, и какие принимать препараты – решает только лечащий врач. Задача родителей обеспечить должный уход за малышом и своевременный прием лекарств в необходимой дозировке. Это очень важно! Но родители тоже могут поспособствовать скорейшему выздоровлению. В борьбе с инфекцией очень эффективны прогулки , яркие книжки с картинками, игрушки, забавы, – все то, что может отвлечь малыша.
Антибиотики при коклюшеШироко используются для лечения антибиотики при коклюше у детей. Чем ранее диагностируется заболевание, тем эффективней будет антибактериальная терапия. Когда ребенок находится в стационаре, результативно введение внутримышечно цефтриаксона. При домашнем карантине, назначают антибиотики в виде сиропов. Самые действенные из них на основе амоксициллина, азитромицина или цефалоспоринов 2 -3 поколения. Продолжаться курс может 5-10 дней. Лечение коклюша у детей в домашних условияхЕсли ребенку уже больше года или болезнь протекает не тяжело, можно лечить коклюш у детей в домашних условиях. В стационар определяют малышей или детей с тяжелым течением болезни. Прежде всего, нужно обеспечить больному свежий воздух и оптимальную влажность (40-60%) в помещении. Если на улице хорошая погода и малыш уже не заразный – много гуляйте. Придерживайтесь назначений врача – это очень важно. В таком состоянии противопоказаны любые нервные потрясения. Спокойно реагируйте на кашель. Увеличьте приток положительных эмоций – предложите игру, развлеките малыша. Лечение коклюша у детей народными средствамиНародные средства при коклюше у детей позволяют эффективно бороться с симптоматикой, сократить длительность и вылечить заболевание:
Видео: как лечить коклюш у детейИнформация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента. sovets.net как передается и чем опасен, лечение инфекционного заболеваниКоклюш – это достаточно тяжелое заболевание инфекционного характера, оно зарождается от коклюшной палочки, поражает слизистые оболочки дыхательной системы и нервную систему. Инфекция передается воздушно-капельным путем. Независимо от того, что проводятся вакцинации, болезнь все равно остается такой же опасной и распространенной. Особенно подвержены заболеванию дети. Многие наши читатели для лечения кашля и улучшения состояния при бронхите, пневмонии, бронхиальной астме, туберкулезе активно применяют Монастырский сбор отца Георгия. В его состав входят 16 лекарственных растений, которые обладают крайне высокой эффективностью в лечении хронического КАШЛЯ, бронхита и кашля спровоцированного курением.Эпидемиология и патогенез коклюшаБолезнь передается воздушно-капельным путем при контакте с инфицированными людьми, причем, несмотря на то, что коклюш – «детская» болезнь, носителями заболевания могут являться и взрослые люди.
Врожденного иммунитета нет, однако выздоровление дает приобретенный иммунитет. От данного инфекционного заболевания проводят вакцинации, однако эффект у них недолговременный, поэтому возникает необходимость проводить ее повторно, но даже это не дает 100% защиты. Тем не менее после вакцинации болезнь протекает легче и быстрее, не вызывая осложнений. При попадании в детский организм палочка коклюша начинает вырабатывать субстанцию, останавливающую работу слизистых желез и приводит к сухости слизистой дыхательных путей. Иногда приводит к расширению кровеносных сосудов, отчего зев становится красным. Иногда наблюдаются спазмы бронх трахеи, что может стать результатом появления кислородного голодания организма. Такие симптомы коклюша у детей чаще наблюдаются до трех лет.
Симптоматика недугаПервые симптомы коклюша наблюдаются после инкубационного периода, который может длиться от трех до четырнадцати дней.
Иногда коклюш у грудничка проходит крайне быстро, выздоровление наступает уже через 2-4 суток. При появлении судорог, все сомнения по поводу диагностики заболевания отходят. Коклюш у новорожденных детей проходит с ярко выраженными симптомами. В таком возрасте коклюш более чем опасен, так как есть риск остановки дыхания вплоть до смертельного исхода. Коклюш у детей до года можно определить по судорожным вздохам, которые очень хорошо слышны, их образование происходит в итоге спазма голосовой щели при проникании сквозь нее воздуха. Отзыв нашей читательницы - Натальи АнисимовойНедавно я прочитала статью, в которой рассказывается о средстве Intoxic для вывода ПАРАЗИТОВ из организма человека. При помощи данного препарата можно НАВСЕГДА избавиться от простудных заболеваний, проблем с органами дыхания, хронической усталости, мигреней, стрессов, постоянной раздражительности, патологий ЖКТ и многих других проблем. Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: из меня начали буквально вылетать глисты. Я ощутила прилив сил, я перестала кашлять, меня отпустили постоянные головные боли, а через 2 недели пропали совсем. Я чувствую как мой организм восстанавливается после изнурительного истощения паразитами. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью. Читать статью -->Непосредственно перед судорогами у ребенка появляется страх и чихание. Приступы кашля часто заканчиваются выходом рвотных масс. Приступы такого кашля способны происходить до пятидесяти раз в сутки.
Такое плохое состояние длится предположительно две недели. Если признаки выражаются ярко, то лечение коклюша у детей проходит на стационарном лечении, при крайне тяжелом состоянии подключается аппарат искусственного дыхания. Во время приступов кашля лицо у ребенка синеет, венозные сосуды расширяются, в легких прослушиваются хрипы. Когда наступает период выздоровления, кашель становиться реже и слабее, рвотные позывы при кашле прекращаются. В этот период у ребенка восстанавливается сон и аппетит. Для детей до 12 месяцев характерно более тяжелое течение болезни, инкубационный период длиться 4-5 дней. Первые симптомы (катаральный период) определяются затруднением дыхания, появляется кашель и чихание, температура тела нормальная, самочувствие немного ухудшается.
До годовалого возраста недуг протекает долго, длительность только спазматического периода длится около трех месяцев. Зачастую протекает в совокупности с ОРВИ, с последующим переходом в пневмонию. к оглавлению ↑Диагностика и формы коклюшаВ судорожный период проводить диагностику очень легко. Для постановки правильного диагноза служат характерные признаки спазматического кашля, припухлость лица и шеи, рвота во время приступов, образовываются белые пятна на языке и язвочки на уздечке языка.Также наблюдаются изменения в крови: уровень лейкоцитов и лимфоцитов повышается, уровень СОЭ в норме.
Коклюш от ОРВИ отличают в начальной стадии по отсутствию повышенной температуры и слабом наличии симптомов на слизистых носа и зева, присутствие кашля и независимо от лечения, повышенное содержание в крови лейкоцитов и лимфоцитов. Для диагностики используют цикличность заболевания, взрыв эпидемии, типичный приступообразный кашель. Большую роль в диагностике играют бактериологические и серологические анализы. У детей коклюш наблюдается в разных атипичных формах:
Атипичные формы чаще всего встречаются у взрослого населения и у привитых детей. По их тяжести выделяют три формы:
У привитых детей болезнь протекает в более легких формах, однако они опасны, как носители инфекции. Тяжелые формы встречаются у новорожденных детей и со сниженным иммунитетом. к оглавлению ↑ЛечениеЕсли известно, что у ребенка был контакт с больным человеком, необходимо сразу вызвать лечащего врача, правильно назначенное лечение антибиотиками предотвратит заболевание. Если есть подозрение на коклюш у деток до одного года, их необходимо сразу поместить в педиатрию, чтоб исключить остановку дыхания.
Как лечить коклюш у детей при выраженных симптомах должен решать врач, но в любом случае, это должна быть комплексная терапия, которая назначается в зависимости от давности заболевания и осложнений, если они присутствуют. Детей в 3 года и старше госпитализировать не обязательно, но если пошла эпидемия, то госпитализируют всех детей с симптомами коклюша в педиатрию, причем независимо от тяжести состояния. Если антибиотики назначены на начальной стадии заболевания, то приступы кашля становятся намного легче и длительность болезни также уменьшается. Терапевт прописывает такие препараты как Азитромицин, Эритромицин в дозах, которые зависят от того, сколько лет ребенку. Лечение длится 4-7 дней. От кашля назначается сироп Эреспал.
Для вывода вязкой мокроты проводятся ингаляции и используются аэрозоли. При наблюдении у маленьких детей беспокойства, необходимо постоянное присутствие родителей. Также во время лечения необходимо постоянно проветривать помещение, обратить внимание на питание ребенка, которое должно быть обогащено витаминами. Также необходимо знать, как помочь ребенку во время остановки дыхания в домашних условиях:
При лечении у детей коклюша легких и средних форм тяжести прописывают Эритромицин, Азитромицин, Бакампициллин и другие препараты на протяжении 4-7 суток, внутримышечно назначаются Гентамицин и Ампициллин.
Детям, которые не болели и не получали прививку от коклюша до года, желательно колоть Иммуноглобулин 4-6 мл по 3 раза в день. При кашле обычно необходимы антибиотики и свежий воздух, однако быстрого эффекта ждать не следует, так как приходит он не сразу, приступообразный кашель лечится достаточно долго. Отхаркивающие средства застрахуют от появления осложнений для дыхательной системы. Если игнорировать прием этих средств, то у ребенка может развиться пневмония.
А вы уверены, что не заражены паразитами? По последним данным ВОЗ, более 1 миллиарда человек заражено паразитами. Самое страшное, что паразитов крайне сложно обнаружить. С уверенностью можно заявить, что абсолютно у всех есть паразиты. Такие обыденные симптомы, как:
Все это возможные признаки наличия ПАРАЗИТОВ в вашем организме. ПАРАЗИТЫ очень ОПАСНЫ, они могут проникать в мозг, легкие, бронхи человека и там размножаться, что может привести к опасным болезням. Заболевания, вызванные паразитами, принимают хроническую форму. Но возможно более правильно лечить не последствия заражения, а именно ПРИЧИНУ? Рекомендуем ознакомиться с новой методикой Елены Малышевой, которая помогла уже многим людям очистить свой организм от ПАРАЗИТОВ и глистов... Читать статью >>> Рекомендуем прочитать: загрузка... Бондаренко Татьяна Эксперт проекта OPnevmonii.ru Статья помогла вам? Дайте нам об этом знать - поставьте оценку Загрузка...opnevmonii.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Коклюшная палочка проникает в головной мозг и раздражает кашлевой центр, что становится причиной постоянного кашля. Кашель носит спастический характер и может длиться 2-3 месяца. Для младенцев первого года жизни он крайне опасен, так как провоцирует остановку дыхания от нескольких секунд до минуты и более. Поэтому этот признак заболевания нужно купировать.
Коклюшная палочка проникает в головной мозг и раздражает кашлевой центр, что становится причиной постоянного кашля. Кашель носит спастический характер и может длиться 2-3 месяца. Для младенцев первого года жизни он крайне опасен, так как провоцирует остановку дыхания от нескольких секунд до минуты и более. Поэтому этот признак заболевания нужно купировать. Коклюшная палочка с легкостью поддается лечению. Она не способна приспосабливаться к антибактериальным препаратам, не вырабатывает к ним устойчивости. В среднем курс лечения составляет 3-4 дня.
Коклюшная палочка с легкостью поддается лечению. Она не способна приспосабливаться к антибактериальным препаратам, не вырабатывает к ним устойчивости. В среднем курс лечения составляет 3-4 дня. Для эффективного лечения коклюша важен комплексный подход. В начальном периоде заболевания с выраженным кашлевым синдромом хорошо зарекомендовали себя такие гомеопатические препараты:
Для эффективного лечения коклюша важен комплексный подход. В начальном периоде заболевания с выраженным кашлевым синдромом хорошо зарекомендовали себя такие гомеопатические препараты: Эфиры горчичного масла путем раздражения оказывают воздействие на кожные рецепторы. Так расширяются сосуды, усиливается кровообращение.
Эфиры горчичного масла путем раздражения оказывают воздействие на кожные рецепторы. Так расширяются сосуды, усиливается кровообращение. Какие есть периоды болезни:
Какие есть периоды болезни: Что касается выделений, то мокрота бывает беловатой или прозрачной. По окончании приступа все сопровождается рвотой. Во время приступа ребенок может производить мочеиспускания или дефекацию.
Что касается выделений, то мокрота бывает беловатой или прозрачной. По окончании приступа все сопровождается рвотой. Во время приступа ребенок может производить мочеиспускания или дефекацию. Чтобы подтвердить диагноз коклюша, поставленный на полученной информации, предстоит сделать необходимые анализы:
Чтобы подтвердить диагноз коклюша, поставленный на полученной информации, предстоит сделать необходимые анализы:


 Усугубляет ситуацию то, что в скрытой форме никаких признаков нет. Заболевший человек служит носителем инфекции в течение 30 дней от проявления первичных симптомов, потом риск заражения падает.
Усугубляет ситуацию то, что в скрытой форме никаких признаков нет. Заболевший человек служит носителем инфекции в течение 30 дней от проявления первичных симптомов, потом риск заражения падает. Протекание коклюша делится на три периода:
Протекание коклюша делится на три периода: У ребенка поднимается температура, начинается озноб.
У ребенка поднимается температура, начинается озноб. Дальше приходит ощущение наличия чужеродного предмета в зеве, становится тяжелее дышать, при вдохе слышны свистящие звуки, кашель с отхождением мокроты, иногда с кровяными вкраплениями. Приступы кашля обуславливают отечность лица, появляются также следы кровоизлияния под глазами и в уголках губ.
Дальше приходит ощущение наличия чужеродного предмета в зеве, становится тяжелее дышать, при вдохе слышны свистящие звуки, кашель с отхождением мокроты, иногда с кровяными вкраплениями. Приступы кашля обуславливают отечность лица, появляются также следы кровоизлияния под глазами и в уголках губ. Зачастую наблюдается расстройство газообмена. Приступообразный кашель зачастую сопровождается рвотой. При коклюше у ребенка грудничкового возраста кашель идет в виде приступов чихания, которые приводят к кровотечению из носа.
Зачастую наблюдается расстройство газообмена. Приступообразный кашель зачастую сопровождается рвотой. При коклюше у ребенка грудничкового возраста кашель идет в виде приступов чихания, которые приводят к кровотечению из носа. У детей коклюш на начальной стадии выявить достаточно сложно. Проводимое лечение не дает результатов. Для исследования в лаборатории берут мазок на биоматериал из зева. Помимо этого проводится диагностика слизи из носоглотки. Проводят также диагностирование с применением методов РСК (реакция связывания комплемента), РПГА (определение реакции пассивной гемагглютинации). У маленьких пациентов до двух лет они, как правило, отрицательны.
У детей коклюш на начальной стадии выявить достаточно сложно. Проводимое лечение не дает результатов. Для исследования в лаборатории берут мазок на биоматериал из зева. Помимо этого проводится диагностика слизи из носоглотки. Проводят также диагностирование с применением методов РСК (реакция связывания комплемента), РПГА (определение реакции пассивной гемагглютинации). У маленьких пациентов до двух лет они, как правило, отрицательны. Среднетяжелая форма – приступы судорожного кашля примерно 20 раз в день, они более сильные, присутствует отделение мокроты, зачастую рвота. По внешнему виду ребенка видно, что он болен, ребенок становится раздражительным, не хочет идти на контакт. Аппетит значительно снижен, неспокойный сон, во время приступа наблюдается посинение губ. Лицо и веки отекают. Уровень лейкоцитов и лимфоцитов повышается.
Среднетяжелая форма – приступы судорожного кашля примерно 20 раз в день, они более сильные, присутствует отделение мокроты, зачастую рвота. По внешнему виду ребенка видно, что он болен, ребенок становится раздражительным, не хочет идти на контакт. Аппетит значительно снижен, неспокойный сон, во время приступа наблюдается посинение губ. Лицо и веки отекают. Уровень лейкоцитов и лимфоцитов повышается. Лечение коклюша у детей обязательно подразумевает антибактериальную терапию, конечно, такого лечения мало для получения пожизненного иммунитета, однако ребенок, спустя 10 дней не будет носителем коклюшной палочки и в полной мере сможет играть с детьми.
Лечение коклюша у детей обязательно подразумевает антибактериальную терапию, конечно, такого лечения мало для получения пожизненного иммунитета, однако ребенок, спустя 10 дней не будет носителем коклюшной палочки и в полной мере сможет играть с детьми. Когда наблюдаются спазмы, эффективности от антибиотиков нет, поэтому назначаются такие лекарства, как Аминазин, Пропазин. Эти средства помогают снять спазмы бронх и действуют успокаивающе. При недостатке кислорода, помогающей считается оксигенотерапия и искусственная вентиляция легких. При аллергических реакциях назначаются Пипольфен, Супрастин и другие препараты.
Когда наблюдаются спазмы, эффективности от антибиотиков нет, поэтому назначаются такие лекарства, как Аминазин, Пропазин. Эти средства помогают снять спазмы бронх и действуют успокаивающе. При недостатке кислорода, помогающей считается оксигенотерапия и искусственная вентиляция легких. При аллергических реакциях назначаются Пипольфен, Супрастин и другие препараты. В детском саду и школе заболевший ребенок должен быть изолирован от сверстников примерно на месяц со дня начала заболевания. Детей, которые ранее переболели коклюшем и имеют приобретенный иммунитет, ставят под наблюдение врача.
В детском саду и школе заболевший ребенок должен быть изолирован от сверстников примерно на месяц со дня начала заболевания. Детей, которые ранее переболели коклюшем и имеют приобретенный иммунитет, ставят под наблюдение врача.