|
|
||||||||||
|
Тромбоцитопения (низкие тромбоциты). Какие антибиотики можно при тромбоцитопенииТромбоцитопенияПод тромбоцитопенией понимают снижение количества тромбоцитов ниже нормы (по данным разных авторов ниже 150 000 — 180 000 в 1 мкл). Однако клинические признаки тромбоцитопении обычно имеют место только в том случае, когда количество тромбоцитов составляет менее 50 000 в 1 мкл. Они включают повышенную склонность к внутрикожным кровоизлияниям, кровоточивость десен, меноррагию, возникновение петехий в различных местах. Более тяжелый гемостатический дефект проявляется носовыми и желудочно-кишечными кровотечениями, геморрагическими пузырьками на слизистых (влажная пурпура). Удовлетворительный гемостаз при хирургических вмешательствах наблюдается при количестве тромбоцитов 50 000 в 1 мкл и спонтанное кровотечение развивается редко, пока количество тромбоцитов не снизится до 10 000 — 20 000 в 1 мкл. В отечественной литературе критическим считается количество тромбоцитов 30 000 в 1 мкл. Для правильной диагностики и лечения необходимо установить причину тромбоцитопении. Все тромбоцитопении можно разделить на 2 группы: врожденные (наследственные) и приобретенные. Приобретенные тромбоцитопенииПриобретенные тромбоцитопении, в зависимости от основной причины их развития, можно разделить на следующие группы:
Тромбоцитопении разведенияТромбоцитопении разведения развиваются при возмещении выраженной кровопотери растворами кристаллоидов, плазмой, переливанием эритроцитарной массы. Кровопотеря 5 — 10 единиц (в России 1 единица = 400 мл) с возмещением может привести к тому, что количество тромбоцитов уменьшится до 20 — 25% от исходной величины. Тромбоцитопении распределенияТромбоцитопении распределения отражают степень секвестрации тромбоцитов в увеличенной селезенке или в имеющейся гемангиоме. Секвестрация тромбоцитов в гемангиоме доказывается с помощью радиоактивной метки и подтверждается исчезновением тромбоцитопении после хирургического удаления опухоли. В норме примерно 70% тромбоцитарной массы существуют в виде циркулирующих в периферической крови тромбоцитов. Остальные 30% секвестрируются в селезенке и образуют селезеночный тромбоцитарный пул. Спленомегалия приводит к росту тромбоцитарной массы, секвестрированной в селезеночном пуле. При массивной спленомегалии селезеночный пул составляет до 90% тромбоцитарной массы. Поскольку система регуляции тромбоцитопоэза осуществляет контроль за тромбоцитарной массой, а не концентрацией, то массивная спленомегалия и секвестрация в селезенке могут вызвать значительную циркуляторную тромбоцитопению. Таким образом, тромбоцитопении распределения развиваются при:
Тромбоцитопении потребленияТромбоцитопении потребления развиваются при повышенном потреблении тромбоцитов в процессе свертывания крови (диссеминированное внутрисосудистое свертывание - ДВС, тромботическая тромбоцитопеническая пурпура и др.). Тромбоцитопении в результате повышенного разрушения тромбоцитовМеханизм повышенного разрушения тромбоцитов является наиболее частым в патогенезе тромбоцитопений. В зависимости от наличия или отсутствия иммунного компонента в патогенезе, тромбоцитопении в результате повышенного разрушения тромбоцитов делят на иммунные и неиммунные. Иммунные тромбоцитопенииИммунные тромбоцитопении в свою очередь делят на:
Аллоиммунные (изоиммунные) тромбоцитопенииПри аллоиммунных тромбоцитопениях разрушение тромбоцитов связано с несовместимостью по одной из групповых систем крови либо в связи с трансфузией реципиенту чужих тромбоцитов при наличии к ним антител, либо в связи с проникновением антител к ребенку от матери, предварительно иммунизированной антигеном, отсутствующим у нее, но имеющимся у ребенка. К этой группе тромбоцитопений относятся:
Трансиммунные тромбоцитопенииПри трансиммунных тромбоцитопениях аутоантитела матери, страдающей аутоиммунной тромбоцитопенией, проникают через плаценту и вызывают тромбоцитопению у ребенка. Гетероиммунные тромбоцитопенииПри гетероиммунных тромбоцитопениях антитела вырабатываются против чужого антигена, фиксированного на поверхности тромбоцитов, например лекарства или вируса, либо при изменении антигенной структуры тромбоцитов, например, под влиянием вируса. Лекарственные (гаптеновые) тромбоцитопении могут развиваться иногда при приеме следующих препаратов:
Гаптеновые обратимые тромбоцитопении, вызванные вирусной инфекцией, наблюдаются чаще у детей. Она начинается обычно через 2 — 3 недели после начала вирусной инфекции: краснухи, ветряной оспы, кори, реже гриппа и аденовирусной инфекции. Иногда легкую тромбоцитопению вызывают инфекционный мононуклеоз, а также вакцинация. Аутоиммунные тромбоцитопенииПри аутоиммунных тромбоцитопениях антитела вырабатываются против собственного неизмененного антигена. К аутоиммунным тромбоцитопениям относятся:
Иммунные формы тромбоцитопений встречаются наиболее часто, причем у детей чаще наблюдаются гетероиммунные варианты, а у взрослых — аутоиммунные. Неиммунные тромбоцитопенииНеиммунные тромбоцитопении связаны, как правило, с механическим повреждением тромбоцитов, что наблюдается при:
Продуктивные тромбоцитопенииПродуктивная тромбоцитопения возникает, когда костный мозг не в состоянии поставить тромбоциты в количестве, необходимом для их нормального кругооборота (так как в норме период жизни циркулирующего тромбоцита составляет 8 — 10 дней, костный мозг вынужден замещать в среднем 10 - 13% тромбоцитарной массы в день). Продуктивная тромбоцитопения обычно возникает в связи с недостаточностью гемопоэтических стволовых клеток в результате неоплазии, плохого питания, миелофтиза, замещения костного мозга некровеобразующей тканью. Продуктивная тромбоцитопения наблюдается при:
Как видно, при некоторых состояниях тромбоцитопения может развиваться за счет нескольких механизмов. Так, при инфекции возможно как прямое токсическое влияние на мегакариоцитопоэз, так и возникновение тромбоцитопении за счет иммунных механизмов, а в случае тяжелого течения инфекции с развитием диссеминированного внутрисосудистого свертывания (ДВС) — за счет усиленного потребления тромбоцитов. При алкоголизме также может наблюдаться несколько причин развития тромбоцитопении: токсическое влияние и развитие недостатка фолиевой кислоты приводят к развитию продукционной тромбоцитопении, увеличение селезенки — к тромбоцитопении распределения. Во всех случаях обнаружения тромбоцитопении необходимо исследование окрашенного мазка периферической крови для исключения ошибок при подсчете тромбоцитов, а также для изучения морфологии тромбоцитов. Следующим этапом при обнаружении тромбоцитопении является изучение пунктата костного мозга. Все это может помочь в диагностике причины тромбоцитопении. Так, например, крупные тромбоциты в мазке периферической крови и наличие большого количества мегакариоцитов в пунктате костного мозга говорят либо о тромбоцитопении потребления, либо о тромбоцитопении, связанной с повышенным разрушением тромбоцитов. Исключение составляет дефицит витамина B12 и фолиевой кислоты, при которых мегакариоцитопоэз неэффективен и гибель интрамедуллярного мегакариоцита в костном мозге может произойти до освобождения тромбоцитов. В этом случае одновременно развиваются выраженная костномозговая мегакариоцитарная гиперплазия и продуктивная тромбоцитопения. Однако диагноз обычно поставить несложно, поскольку имеются мегалобластные изменения в других клеточных линиях дифференцировки. При продуктивной тромбоцитопении обычно значительно уменьшено количество нормальных мегакариоцитов, или они вообще отсутствуют, тромбоциты при этом нормального размера. www.clinlab.info Тромбоцитопения: диета и лечениеТромбоцитопении – заболевания, сопровождающиеся снижением в крови количества тромбоцитов – клеток крови, отвечающих за ее свертываемость. Эти заболевания могут быть вызваны разными причинами, носить врожденный или приобретенный характер. Общим для всех тромбоцитопений является ведущий синдром – кровоточивость.Кровотечения при тромбоцитопениях возникают самопроизвольно или после минимальных повреждений, могут продолжаться до нескольких дней. Для тромбоцитопений также характерно появления на коже и слизистых мелких кровоизлияний – петехий, и более крупных – экхимозов (в просторечии синяков). Наиболее частой причиной тромбоцитопений являются иммунные нарушения. У детей обычно наблюдаются патологические иммунные реакции при контакте организма с внешними факторами – вирусами, бактериями, лекарственными препаратами. У взрослых преобладают аутоиммунные варианты, когда иммунные механизмы направлены против собственных клеток организма. Наиболее частой формой тромбоцитопении является идиопатическая тромбоцитопеническая пурпура. Лечение тромбоцитопении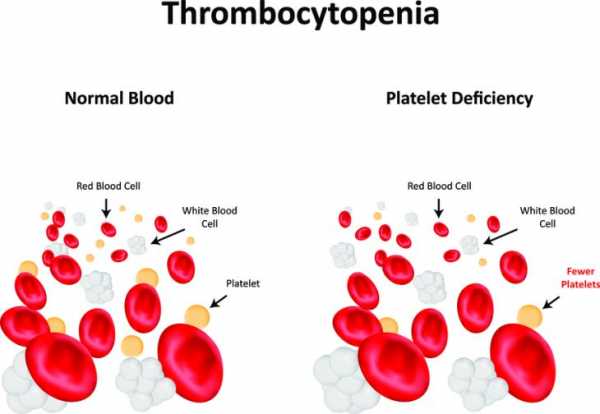 Тромбоцитопения характеризуется снижением в крови уровня тромбоцитов (на рисунке они желтого цвета). Тромбоцитопения характеризуется снижением в крови уровня тромбоцитов (на рисунке они желтого цвета).Терапия тромбоцитопенической пурпуры включает в себя лечение глюкокортикостероидными гормонами, удаление селезенки, применение иммунодепрессантов, иммуноглобулина, даназола, α2-интерферона. Проводятся плазмаферез, переливание тромбоцитарной массы. При развитии кровотечений применяется их симптоматическое лечение. Лечение глюкокортикостероидными гормонамиИспользование глюкокортикостероидов – один из основных методов лечения идиопатической тромбоцитопенической пурпуры (далее ИТП). Эти гормоны нарушают взаимодействие тромбоцитов и антител к ним, в результате уменьшается их разрушение. Кроме того, эти препараты снижают интенсивность разрушения тромбоцитов в селезенке, что ведет к увеличению их количества в крови.Лечение глюкокортикоидами начинают сразу после установления диагноза. Обычно применяют преднизолон или метилпреднизолон в суточной дозе 1–1,5 мг/кг массы тела больного. Такую дозировку соблюдают обычно в течение 2 недель. После повышения количества тромбоцитов крови до определенного уровня дозу постепенно снижают. Продолжительность курса глюкокортикостероидной терапии составляет 4–6 недель (иногда до 4 месяцев).При тяжелых формах ИТП проводится так называемая пульс-терапия, когда в течение 3 дней вводят препарат внутривенно в больших дозах, а затем переходят на поддерживающее лечение.Об эффективности такого лечения можно судить по результатам уже первого курса. Если он был эффективен, то в дальнейшем при рецидивах можно ожидать такого же положительного действия. Если глюкокортикостероиды не помогли в течение первого курса, дальнейшее их применение малоперспективно. Удаление селезенкиУдаление селезенки оперативным путем, или спленэктомия, показано в следующих ситуациях:
При удалении селезенки уменьшается разрушение тромбоцитов, увеличивается продолжительность их жизни.После операции уровень тромбоцитов быстро поднимается, поэтому она может оказаться спасительной для больных с угрожающим жизни кровотечением.Спленэктомия показана при обострении заболевания во время беременности, если при этом имеются тяжелые кровоизлияния. Лечение негормональными иммунодепрессантамиТакое лечение проводится при неэффективности гормональной терапии и спленэктомии. При такой терапии угнетается выработка антител против собственных тромбоцитов, что ведет к уменьшению их разрушения и увеличению срока жизни.Применяются такие средства, как Винкристин, Циклофосфамид, Азатиоприн в течение нескольких недель.Лечение цитостатическими препаратами проводится при регулярном контроле анализа крови.У многих больных ИТП даже при низком уровне тромбоцитов геморрагические явления отсутствуют. Считается, что в таком случае длительная иммунодепрессантная терапия неоправданна. Лечение даназоломДаназол подавляет выработку гонадотропных гормонов гипофизом. Механизм его действия при ИТП неясен, однако при его длительном приеме происходит постепенное увеличение содержания тромбоцитов в крови. Этот метод более эффективен у больных в возрасте старше 45 лет. Лечение иммуноглобулиномЭто один из наиболее эффективных методов иммунотерапии аутоиммунных заболеваний. Иммуноглобулин получают из сыворотки крови, этот препарат содержит весь спектр иммуноглобулинов G (антитела к внешним антигенам, аутоантигенам и аутоантителам).Внутривенный иммуноглобулин подавляет синтез антител к собственным тромбоцитам (аутоантител) и подавляет их активность. Он нормализует функцию Т-лимфоцитов.Препараты иммуноглобулина вызывают быстрый, но кратковременный подъем количества тромбоцитов в крови. Их введение особенно показано перед хирургическими операциями или при тяжелом геморрагическом синдроме. Лечение α2 интерферономИзвестно, что α2 интерферон обладает не только противовирусным эффектом, но и угнетает синтез антител против собственных тромбоцитов. При ИТП его используют в виде подкожных инъекций курсами под контролем анализа крови.Лечение α2 интерфероном целесообразно проводить при отсутствии эффекта от глюкокортикостероидов. Плазмаферез В ряде случаев нормализовать уровень тромбоцитов в крови помогает плазмаферез. В ряде случаев нормализовать уровень тромбоцитов в крови помогает плазмаферез.При этом методе из крови больного удаляются антитела к собственным тромбоцитам. Плазмаферез проводится в комбинации с глюкокротикостероидной терапией, что повышает ее эффективность. Обычно проводят 2–4 сеанса, удаленную плазму замещают свежезамороженной плазмой. Переливание концентрата тромбоцитовВ связи с тем, что в основе ИТП лежит образование аутоантител к тромбоцитам и их разрушение, переливание тромбоцитарной массы проводится только по жизненным показаниям (кровотечение при операциях, в родах). При этом предпочтительнее переливать тромбоциты, полученные от близких родственников.Продолжительность жизни перелитых тромбоцитов очень мала, поскольку они быстро разрушаются под действием антитромбоцитарных антител. Их повторное переливание вызывает усиление образования этих антител и увеличивает тромбоцитопению. Симптоматическое лечение геморрагического синдромаПри развитии кровоизлияний и кровотечений применяют аминокапроновую кислоту внутрь, внутривенно и местно. Проводят курсы лечения Этамзилатом. Этот препарат повышает прочность капиллярной стенки, снижает ее проницаемость, усиливает образование тромбов в месте травмы.Препараты витамина К (Викасол) неэффективны и могут привести к дальнейшему ухудшению функции тромбоцитов. Диета при тромбоцитопенииДиета больного с ИТП должна быть полноценной. В пище следует избегать продуктов, способных вызвать аллергию у данного пациента.Для дополнительного действия на свертываемость крови можно принимать сборы лекарственных растений, например, пить их отвар вместо чая.Гемостатический сбор: цветки ромашки 20 г, листья мяты перечной 40 г, трава пастушьей сумки 40 г. 1 столовую ложку сбора залить 1 стаканом кипяченой воды, нагреть на водяной бане в течение 15 минут, охладить в течение 45 минут, процедить, пить по ½ стакана 2 раза в день.Также полезно при ИТП употреблять в пищу плоды калины, настой из листьев крапивы, экстракт водяного перца.Эти растительные препараты уменьшают проницаемость капилляров, улучшают свертываемость крови. Они являются дополнительным средством профилактики кровотечений при тромбоцитопении. К какому врачу обратитьсяПри обнаружении тромбоцитопении в анализе крови или развитии геморрагического синдрома следует обратиться к гематологу. При необходимости спленэктомии ее проводит врач-абдоминальный хирург. Сильные кровотечения помогают остановить соответствующие специалисты: носовое — ЛОР-врач, маточное — гинеколог. Посмотрите популярные статьиmyfamilydoctor.ru Тромбоцитопения (низкие тромбоциты) - ТерапияТромбоцитопения - короткоТромбоцитопения - так на медицинском языке называют снижение числа тромбоцитов. Тромбоциты - бесцветные клетки крови, которые играют главную роль в свертывании крови (образовании тромбов и остановке кровотечения). Тромбоцитопения часто является не самостоятельным заболеванием, а симптомом другой болезни, например, лейкоза или побочным эффектом применения препарата. Выраженная тромбоцитопения может привести к развитию кровоточивости и спонтанным кровоизлияним во внутренние органы, что может быть опасным. При лечении основного заболевания обычно число тромбоцитов возвращается к норме. В некоторых случаях тромбоцитопению лечат при помощи некоторых препаратов, хирургическим путем (удаление селезенки) и переливаниями крови (вернее - тромбоконцентрата). Симптомы тромбоцитопенииСимптомы тромбоцитопении обычно следующие:
пурпура Причины появления тромбоцитопенииВ норме в микролитре крови содержится 150-450 тыс. тромбоцитов. Снижение числа тромбоцитов ниже указанного называется тромбоцитопенией. Срок жизни тромбоцитов составляет около 10 дней, поэтому наш костный мозг постоянно синтезирует новые тромбоциты. Снижение числа тромбоцитов может возникать по причине их быстрого разрушения, недостаточного образования или того и другого вместе. Также снижение числа тромбоцитов в крови может объясняться их депонированием в селезенке. Депонирование тромбоцитов в селезенкеСелезенка - небольшой орган размером примерно с кулак. Она находится в брюшной полости слева под диафрагмой. Функция селезенки - борьба с инфекцией. Увеличение селезенки (она может увеличиваться при различных заблеваниях) приводит к накапливанию в ней тромбоцитов, в результате в циркулирующей крови тромбоцитов остается мало. Снижение синтеза тромбоцитовТромбоциты образуются в костном мозге. Поражение костного мозга при лейкозе, некоторых видах анемии, некоторых вирусных заболеваниях, отравлениях, при химиотерапии и других заболеваниях приводит с уменьшению образования тромбоцитов. Разрушение тромбоцитовПри определенных состояниях и заболеваниях тромбоциты разрушаются быстрее, чем образуются, например:
Осложнения тромбоцитопенииКлинически тромбоцитопения начинает проявляться, когда число тромбоцитов снижается <10 тыс в микролитре. Самые грозные осложнения тромбоцитопении - кровоизлияния мозг и кишечные кровотечения, которые могут приводить к летальному исходу. Диагностика тромбоцитопенииОсновной и главный тест для ромбоцитопении - клинический анализ крови. Клинический анализ крови показывает число эритроцитов, тромбоцитов и лейкоцитов в крови. Нормальное число тромбоцитов может несколько отличаться в разных лабораториях, но обычно норма, как уже было сказано, составляет 150-450 тыс клеток. Выявление причин тромбоцитопении - отдельная диагностическая задача. Могут потребоваться различные и многочисленные тесты, которые в данной статье обсуждать не будем. Лечение тромбоцитопении
спленэктомия Что еще можно сделать при тромбоцитопении?
drloginov.livejournal.com опасности и лечение. Доктор ХорошевТромбоцитопения — стала частой темой в Ваших письмах. Меня часто спрашивают – что это такое, «когда в крови не хватает тромбоцитов»? Проблема серьёзная и не только потому, что вопросов много. А ещё и потому… Впрочем, из дальнейшего станет совершенно ясно – почему. Так что же всё-таки за болезнь такая «когда в крови не хватает тромбоцитов»? И к чему это может привести? И поправимо ли это?  Что такое тромбоцитопения?Чтобы легче нам было разговоры говорить, надо сразу определиться с терминологией. То есть, как и что правильно называть. Когда в крови не хватает тромбоцитов, а точнее когда их количество в крови уменьшено, тогда врачи говорят о тромбоцитопении. А нижняя граница нормального количества тромбоцитов в периферической крови – 150000 в 1 мкл. Всё, что ниже этой границы – относят к тромбоцитопениям. И сразу должен сказать, что в подавляющем большинстве случаев это патологическое состояние – приобретенное. Конечно, бывает и врождённая тромбоцитопения. Но это редкость. Причём я не обижу врачей, если скажу, что многие из них уже подзабыли (не знал, не знал, да и забыл) откуда есть пошли тромбоциты. И совсем не лишним для моих коллег будет освежить в памяти некоторые детали происхождения тромбоцитов, их жизни и, если хотите, и смерти тоже. Я для чего всё это говорю. Да для того лишь, чтобы любезные нашему сердцу пользователи не удивились некоторой «заглубленности» излагаемого материала. Итак, тромбоцитопения может возникать вследствие уменьшения «рождаемости» тромбоцитов, увеличения их «смертности» в периферических артериях и венах или в том случае, если они где-то прячутся (или как говорят мои коллеги «секвестрируются». Дифференциация (т.е. разграничение) этих форм тромбоцитопений возможна. Но только в результате исследования костного мозга. В норме при микроскопическом исследовании в поле зрения от 3 до 7 мегакариоцитов. Увеличение количества последних свидетельствует о возрастании секвестрации («упрятывании» или накоплении) в селезёнке (тогда говорят о гиперспленизме) и/или о повышенном разрушении («умирании») тромбоцитов там же. Как правило, если в периферической крови содержится более 50000 тромбоцитов в 1 мкл, то о выраженной кровоточивости говорить не приходится.  Советы больным тромбоцитопенией
И ещё – больным с тромбоцитопениями нельзя применять препараты, которые подавляют функцию тромбоцитов. Например, нестероидные противовоспалительные средства – та же Ацетилсалициловая кислота и все её производные, производные пиразолидиндиона: Бутадион, Пирабутол, Реопирин; производные фенилпропионовой, фенилуксусной, индолуксусной и антраниловой кислот: Ибупрофен, Ортофен, Индометацин, Напроксен, Пироксикам и др. Какой бывает тромбоцитопенияДавайте рассмотрим некоторые формы или виды тромбоцитопений.
 Врач обязательно должен участвовать в лечении!Излагая этот материал, я неоднократно повторялся, что лечение тромбоцитопений должно проводиться при обязательном участии врача. Хотя бы потому уже, что для того, чтобы успешно лечиться надо правильно разобраться в причинах, вызвавших тромбоцитопению. Именно поэтому называя медикаменты, используемые в лечении, я избегал указания дозировок. В каждом конкретном случае врач подберёт именно для больного подходящую дозу. Нет и быть не может унифицированных доз. Схемы всегда таят в себе опасность. Опасность упрощенческого подхода к лечению больного человека. Знаете, чем отличаются врачи от фельдшеров (да простят меня фельдшера!). Или вернее, чем должны они отличаться друг от друга. Тем лишь, что врач (я имею в виду только настоящих врачей, способных мыслить, анализировать, обобщать, сострадать, читать книги, побуждающие думать) на биохимическом, биофизическом, клеточном и ином уровне анализирует причины возникновения того или иного заболевания, всякий раз пытаясь влезть в самую суть состояния больного человека (обязательно учитывая и психологическое состояние). Фельдшеру это не позволяет сделать не его нежелание или нелюбовь к больным, а просто отсутствие глубоких знаний, дать которые способен лишь медицинский ВУЗ. При условии, если обучавшийся в нём человек хотел получить эти знания, а не только диплом, позволяющий назваться врачом. Есть знаменитое увещевание Герберта Спенсера. Оно гласит: «Есть принцип, ставящий преграду перед всякой информацией; его приводят как доказательство против любого аргумента, и он не может не обречь человека на вечное невежество. Это принцип презрения ещё до изучения». Так вот, лишь тогда фельдшер выше врача, если последний следует этому принципу – принципу презрения ещё до изучения. Да и не врач он тогда, а просто человек, имеющий диплом врача. Это не одно и то же.  Лечение лекарственными травамиА вот теперь я назову лекарственные травы, используя которые, можно бороться и побеждать. Это:
Отмечу, что несмотря на причудливость названий некоторых растений все они распространены на территории нашей страны и отнюдь не экзотичны. Как готовятся отвары, настои и настойки знают многие, если не большинство, тем паче в сельской местности. Правда, не иссякают письма даже из сёл и деревень Центральной России, Сибири с просьбой прислать им настойку Подорожника, или отвар Зверобоя продырявленного. Помилуйте, люди добрые. Вы ходите по Подорожнику и Зверобою. Смотрите под ноги. Читайте старые (и новые) книги и рукописи, посвящённые этим замечательным растениям и другим лекарственным средствам. Вся аптека у Вас под ногами. Это не призыв к самолечению. Это призыв к разумному подходу в лечении того или иного недуга. Вы можете помочь врачу в излечении себя или своих родных и близких.Если, конечно, врач способен идти на сотрудничество с Вами (а он должен это делать), если он преисполнен искреннего желания помочь Вам, а не ничем немотивированного снобизма. Убеждён, знаю, что в России огромное число вдумчивых врачей, уверенно, умело применяющих и апитерапию, и траволечение, и скальпель, и … Одним словом, всё, что имеется в арсенале медицины, в тысячелетней сокровищнице врачебных знаний. Накопление врачебных знаний началось задолго до Авиценны и Гиппократа. И тогда, и сейчас, и впредь слово врача значило, значит и будет значить очень много. Если, конечно, это доброе, из души рвущееся слово. Если врач не будет способен сказать больному человеку или родственнику тяжелобольного: «А что Вы хотите? Это заболевание неизлечимо» и, повернувшись, спокойно уйти. Ну, а если, паче чаяния, Вам не очень повезло и Вы не встретили такого врача, то старайтесь помочь себе сами. Люди, попавшие в кораблекрушение, способны спасти себе жизнь, не дожидаясь или не дождавшись помощи от спасательных служб. Таким примерам несть числа. Ответ помог вам? Поделитесь им с друзьями! Получайте новые статьи прямо на почту! Все письма в рубрике "Сердце и сосуды"Внимание! Все консультации в интернете нужно перепроверять у своего лечащего врача. horoshev.ru ТромбоцитопенияТромбоцитопения — это снижение количества тромбоцитов (кровяных пластинок) в крови, в результате чего нарушается формирование кровяного тромба, возникает повышенная кровоточивость, затрудняется остановка кровотечений. Что представляют собой тромбоциты, и для чего они нужны в крови?Тромбоциты (кровяные пластинки) — один из трех видов форменных элементов крови (два других вида — лейкоциты и эритроциты). Их часто называют клетками крови, но на самом деле они не являются таковыми, а представляют собой отшнуровавшиеся фрагменты мегакариоцитов — особой разновидности гигантских клеток, которые находятся в красном костном мозге.
Некоторые факты о тромбоцитах:
Нормальное содержание тромбоцитов в крови — 150–300*109 на литр. Тромбоцитопенией называют состояние, при котором этот показатель меньше. Как выявляют тромбоцитопению?Для определения количества тромбоцитов назначают общий анализ крови. В зависимости от степени снижения содержания кровяных пластинок, врач может установить степень тяжести тромбоцитопении:
Существует много причин тромбоцитопении. Их можно разделить на две большие группы: врожденные и приобретенные. Врожденные тромбоцитопении возникают в результате наследственных заболеваний, сопровождающихся нарушением кроветворения. При этом нередко изменяется не только количество, но и строение, функции кровяных пластинок. Причины приобретенной тромбоцитопении: разведение крови (переливание растворов после большой кровопотери), скопление тромбоцитов в одном месте (например, в увеличенной селезенке), повышенное потребление кровяных пластинок при свертывании крови, разрушение в результате действия токсинов, иммунных реакций и воздействия других факторов. Тромбоцитопения может быть самостоятельным заболеванием — это идиопатическая тромбоцитопеническая пурпура, или болезнь Верльгофа, состояние, при котором организм вырабатывает антитела против собственных тромбоцитов. В остальных случаях тромбоцитопения является лишь одним из симптомов какого-либо другого заболевания. Основные причины умеренной тромбоцитопении:
Основные причины резкой тромбоцитопении:
Основные причины выраженной тромбоцитопении:
Симптомы тромбоцитопении зависят от основного заболевания. Общие признаки:
При появлении этих симптомов нужно посетить врача и сдать общий анализ крови. Если в нем будут обнаружены изменения, то терапевт направит вас к гематологу для дальнейшего обследования. Умеренную и резкую тромбоцитопению зачастую можно лечить амбулаторно. Выраженная тромбоцитопения — опасное состояние, при котором больного немедленно помещают в палату интенсивной терапии. Тактика лечения определяется основным заболеванием, которое привело к снижению количества тромбоцитов. Запись на консультацию круглосуточно www.euroonco.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |