|
|
||||||||||
|
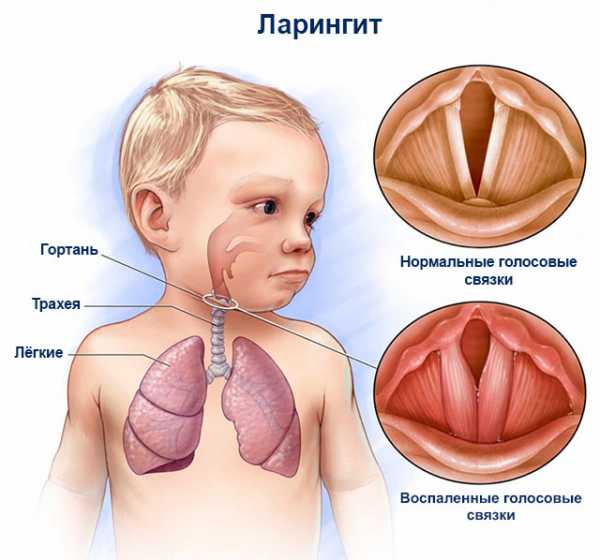
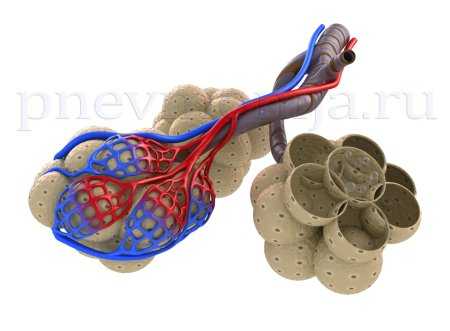
Аллергическая пневмония: симптомы, диагностика, лечение. Чем лечить пневмонию если аллергия на антибиотикиАллергическая пневмония: симптомы, лечениеАллергическая пневмония, или экзогенный аллергический альвеолит – иммунологически обусловленное воспаление легочной ткани, при котором в патологическом процессе участвуют стенки альвеол и терминальных бронхиол. Возникает воспаление при повторном поступлении антигена (органической пыли) в организм человека при условии гиперчувствительности организма к данному антигену.
Экзогенный гранулематоз легких встречается всего в 3% случаев всех видов пневмоний. В литературе можно найти множество синонимов альвеолита: преципитированная, аллергическая, интерстициальная гранулематозная пневмония, диффузная пневмопатия, экзогенный гранулематоз легких, гиперчувствительная пневмония и многие другие. Этиология болезниЧаще всего данная патология возникает у людей склонных к гиперчувствительности. Шансы заболеть зависят от количества аллергена, его характеристик, длительности воздействия на человека, сопутствующих заболеваний, приема иммунных лекарственных средств. Львиную долю ЭАА составляют профессиональные заболевания. Воспаление начинается сразу же после повторного попадания аллергена в тело человека. Аллергенами может быть как органическая пыль (при профессиональных заболеваниях), так и многие медикаментозные препараты. Основные виды аллергических пневмоний:
Кроме этих видов существуют и другие более редкие варианты заболевания:
Патогенез экзогенного аллергического альвеолитаВ основе аллергического воспаления легочной ткани при экзогенном аллергическом альвеолите лежат два типа аллергического реагирования, которые представлены иммунными комплексами и клеточным иммунным ответом. Считается, что самая важная роль в развитии заболевания принадлежит аллергическим реакциям 3 типа, которые происходят в легочной ткани. При антигенной нагрузке на организм появляются преципитирующие антитела, в большинстве IgG. Иммуноглобулины вместе с антигеном образуют высокомолекулярные иммунные комплексы, которые откладываются под эндотелием альвеолярных капилляров. При этом активизируется система комплимента. Все вышеперечисленные реакции приводят к высвобождению основных медиаторов аллергии, таких как гистамин, серотонин, брадикинин, простагландины и так далее. В процессе иммунологической реакции активируются альвеолярные макрофаги, которые высвобождают хемотаксические факторы, при этом активизируя нейтрофилы. В свою очередь, нейтрофилы вводят в процесс лизосомальные ферменты, а те в свою очередь травмируют легочную ткань. Принципиальной отличительной чертой воспаления при альвеолите от других видов пневмоний или аллергических реакций, является преимущественно лимфоцитарно-макрофагальный и ранний нейтрофильный характер. Клиническая картина и симптомы патологииСимптомы заболевания в большинстве случаев носят индивидуальный характер, зависят от интенсивности влияния антигена и от особенностей организма человека. Различают острое, подострое и хроническое клинические течения экзогенного альвеолита.
Диагностика заболеванияДиагностика ЭАА в большинстве зависит от детально собранного анамнеза заболевания и аллергологического анамнеза, сочетая все симптомы в единое целое. При осмотре больного можно увидеть признаки одышкаи и цианоза. Общий анализ крови покажет нейтрофилию и лимфоцитопению, увеличение СОЕ. Дополнительные анализы могут показать увеличение уровня С-реактивного белка, иммуноглобулинов (IgG). В случае острой и подострой форм патологии при рентгенографии можно увидеть снижение прозрачности легочных полей, небольшие хаотично размещенные затемнения легочного рисунка. При тяжелом или хроническом течении заболевания отмечаются изменения легочной ткани в виде сотового легкого. В первую очередь нужно дифференцировать аллергическую пневмонию от других видов пневмоний (бактериальной, вирусной, грибковой и так далее). Экзогенный гранулематоз легких следует подозревать у всех работающих с вредными условиями. Лечение аллергической пневмонииЛечение аллергической пневмонии состоит из этиотропной терапии. В более сложных случаях течения болезни лечение должно быть патогенетическим. Так как основными источниками болезни являются вредные условия труда, при возникновении аллергической пневмонии нужно срочно избавиться от источника аллергенов. При «легких фермера» и «легких птичника» лечение состоит в смене профессии. Чем быстрее больной избавиться от источника антигенов, тем легче будет проходить лечение. При выявлении медикаментозной этиологии заболевания необходимо обязательно отменить препарат, ведь повторные введения препарата могут привести к такому страшному осложнению как анафилактический шок. Мокрота плохо отходит? Для быстрого выздоровления важно, чтобы мокрота отхаркивалась и выводилась из организма, как это сделать расказывает врач-пульмонолог Толбузина Е.В. Проверенный, эффективный способ - записывайте рецепт...! Читать далее >> Острая форма заболевания медикаментозного лечения не требует, нужно лишь отменить вредоносный фактор. Для подострой и хронической форм лечение методом избавления от вредоносного фактора недостаточно. В этой ситуации лучше всего применять кортикостероиды – кортизол или его аналоги. Прогноз зависит от степени сложности происходящего процесса и клинической формы болезни. Так, при острой форме, которая заблаговременно диагностирована, прогноз благоприятный. При затяжном ходе заболевания, когда человек не получает адекватного лечения, болезнь может привести к фиброзу легочной ткани, после чего прогноз становиться неблагоприятным. Адекватное и своевременное лечение избавляет пациента от каких-либо плохих последствий. pneumonija.ru Аллергическая пневмония – виды, симптомы, лечениеВ тему! Прочитайте и эти статьи: Болезнь, при которой ткань легких воспаляется под воздействием аллергена, называется аллергической пневмонией, или экзогенным аллергическим альвеолитом. Эта болезнь достаточно нечастая – примерно около 3% случаев внебольничных воспалений легких. Также его называют гиперчувствительной, диффузной или интерстициальной гранулематозной пневмонией. Виды аллергической пневмонииБолезнь возникает при повторном попадании аллергена в тело человека. В большинстве случаев аллергическая пневмония связана с профессией больного, но может быть вызвана и медикаментами. Различают следующие разновидности заболевания: Вам будут полезны и эти статьи:
В первом случае возбудителем заболевания являются термофильные актиномицеты, содержащиеся в плесени зерна, силоса, сена, во втором – полисахариды, белки сыворотки и другие вещества, содержащиеся в перьях и экскрементах пернатых; в третьем случае заболевание возбуждается грибками пенициллинового ряда, содержащимися в сырной плесени. Легкие «грибника» характерны для людей, занятых выращиванием грибов; аллергеном в данном случае служат Microspolyspora faeni и Тhermoactinomyces vulgari. А в случае «легких солодоварильщика» источником болезни являются Aspergillus clavatus, содержащиеся в заплесневелом ячмене. Если заболевание является не профессиональным, а вызвано приемом медикаментов, то его источником становятся антибиотики, нитрофураны либо амиодорон, а также содержащиеся в некоторых медикаментах соли золота. Также профессиональная аллергическая пневмония характерна для лиц, занимающихся обработкой дерева, переработкой черного перца, сахарного тростника, обработкой пробки, фасовкой шерсти, работающие с рыбной мукой, занятные на производстве детергентов. Кроме того, ее может вызвать применение аэрационных систем, а также жуки-долгоносики, обитающие в пшенице. Симптомы заболеванияПри аллергической пневмонии симптомы могут различаться – они зависят как от природы антигена, так и от интенсивности его воздействия, а также от общего состояния здоровья больного. При остром течении болезни симптоматика напоминает гриппозную, наблюдаются:
Симптомы появляются спустя 5-10 часов после повторного попадания антигена в организм; после прекращения воздействия аллергена они исчезают на 2-4 день. Больной выздоравливает. При подострой форме симптоматика сильно сглажена, проявляются только симптомы, характерные для всех простудных и легочных заболеваний – кашель и одышка. Акроциноз и диспноэ проявляются достаточно редко. В связи с тем, что симптомы практически отсутствуют, больной не оценивает в полной мере проблемы со здоровьем и продолжает контактировать с аллергенными веществами, из-за чего эта форма болезни является гораздо более опасной, чем острая. Хроническая форма – это осложнение двух предыдущих форм (в основном из-за неадекватного их лечения). Симптоматика не выражена, из-за чего болезнь в хронической форма зачастую остается недиагностированной. Диагностика и лечениеДиагноз ставится на основании тщательно собранного анамнеза болезни и аллергологического анамнеза. Назначается общий анализ крови, который помогает выявить повышенный уровень СОЭ, нейтрофилию и лифоцитопению, а также рост иммуноглобулинов и количества С-реактивного белка. Кроме того, назначается рентгеновское исследование; на снимке заметно уменьшение прозрачности и затемнения небольшого размера, расположенные беспорядочно. В хронической форме, как и при тяжелой степени болезни, на рентгеновском снимке видно «сотовое легкое» – характерные изменения его ткани.Для лечения гиперчувствительной пневмонии ее сначала нужно дифференцировать от воспалений легких, вызванных другими причинами. Если больной работает во вредных условиях – нужно подозревать именно аллергическое воспаление. Первым делом необходимо избавить больного от контактов с аллергенами, в том числе он должен сменить сферу деятельности, если болезнь вызвана именно условиями работы. Если выявлена аллергическая пневмония, возникшая под воздействием приема медикаментов, препарат необходимо срочно отменить, поскольку продолжение его приема может вызвать анафилактический шок. При острой форме лечения медикаментами не требуется, достаточно отмены вредоносного контакта. Прогноз при своевременном диагностировании благоприятный. При подострой и хронической формах назначают прием кортикостероидов. В этих формах при отсутствии своевременного и адекватного лечения у больного может развиться фиброз тканей легких. Сохраните эту статью, чтобы не потерять: plmnlg.com Антибиотикотерапия при пневмонииГлавным методом лечения пневмонии является назначение антибиотиков. Замечено, что если больному назначен только правильно подобранный антибиотик и ничего больше, такой больной быстро поправляется. Напротив, если назначено большое количество вспомогательных средств без антибактериальной терапии, заболевание имеет тенденцию к затяжному течению. Безусловно, антибиотики обладают побочными эффектами. Но тем, что пневмония сейчас не считается смертельным заболеванием, мы обязаны именно этим препаратам. Антибиотики назначаются как можно раньше. Как правило, при легком течении заболевания назначается один антибиотик — амоксициллин, амоксиклав. В более тяжелых случаях назначают рулид, сумамед, цифран, таваник. При тяжелых пневмониях речь идет о применении двух или даже трех антибиотиков одновременно, причем отдают предпочтение современным препаратам с возможностью инъекционного введения (метрогил, цефтриаксон и более сильные — тиенам, рокситромицин). При назначении препаратов руководствуются принципом минимальной достаточности. Поясним: любую — тяжелую и нетяжелую пневмонию можно вылечить сильным современным антибиотиком, например, тиенамом. Если речь идет о спасении жизни, его назначение оправдано. Если ситуация не столь критична, можно обойтись менее сильным препаратом, оставив тиенам для более сложных случаев. Дело в том, что применение любого препарата из группы антибиотиков может вызвать устойчивость микроорганизмов к этому лекарственному средству. Микробы «научатся» его разрушать, и в следующий раз лекарство просто не подействует. При назначении современных мощных антибиотиков назначаются противогрибковые средства. Дело в том, что большинство антибиотиков не влияют на грибковую флору, которая всегда присутствует в организме. Уничтожение микробов как конкурентов грибов ведет к бурному их росту, что может вызвать серьезные осложнения. О необходимости борьбы с грибами можно судить по состоянию слизистых оболочек. Ежедневно осматривайте полость рта. Появление белых пятен на языке и слизистой оболочке щек свидетельствует о неконтролируемом размножении грибковой флоры и является показанием к добавлению противогрибковых препаратов (нистатин, дифлюкан, микосист). Обязательно сообщите об этом врачу! Не всегда антибиотик «попадает в точку». Обычно в учебниках пишут, что эффективность препарата надо оценивать через 2-3 суток. Опыт показывает, что если препарат подошел для лечения болезни, улучшение наступает буквально в первые сутки, а иногда и в первые часы после начала его приема. Если этого не произошло, торопиться с его отменой не надо, но все же эффективность его подвергается сомнению. Если к концу 2 суток он все еще не вызвал ощутимого снижения температуры и общего улучшения самочувствия, то препарат надо менять. Обязательно сообщите лечащему врачу об эффекте препарата к концу первых суток заболевания. Второй, не менее важной «контрольной точкой» являются 3-4-е сутки лечения. При правильно подобранном препарате к этому сроку температура должна стать нормальной или субфебрильной (до 37,2 градуса). Если этого не произошло, обязательно сообщите врачу. Возможно, антибиотик недостаточно сильно воздействует на процесс, и его надо менять, либо добавлять еще один препарат. Продолжительность лечения пневмонии обычно составляет 7-10 дней. Основным критерием прекращения приема антибиотика является устойчивое снижение температуры до нормальной в течение 3-4 суток. Нередко на следующий день после отмены антибиотика температура повышается на 1-2 дня до 37,1-37,2 градуса. Это не является поводом для повторного назначения антибиотиков, и проходит обычно самостоятельно. Если же температура долго не нормализуется, а состояние продолжает ухудшаться, необходима повторная консультация врача. Возможно, курс лечения надо продолжить. Грубой ошибкой, которая, к сожалению, довольно часто совершается больными, является отмена антибиотиков раньше срока. Как правило, пациенты думают, что, поскольку температура снизилась, лекарство подействовало и курс надо скорее завершать, чтобы «не травить организм химией». Иногда такая самовольная отмена остается безнаказанной, но чаще «недобитая» инфекция вновь проявляет себя, и приходится принимать новый курс антибиотиков. Торопиться с отменой препарата никогда не надо. Если есть малейшие сомнения, лучше принимать антибиотик на 1-2 дня дольше, чем наоборот. Последствия преждевременной отмены могут быть непредсказуемы, ведь антибиотик, который хорошо помог в первый раз, может быть неэффективным в дальнейшем. Не следует думать, что антибиотики в таблетках менее эффективны, чем ампулированные. Многие современные лекарства (например, сумамед, цифран) помогают лучше и быстрее, чем «старые» гентамицин, пенициллин, существующие в виде жидкости или растворимого порошка для уколов. Инъекции предпочтительны лишь в случаях невозможности или неудобства приема через рот, например, при отсутствии сознания, частой рвоте и некоторых других состояниях. Кроме того, некоторые антибиотики существуют только в инъекционных формах. Нетяжелые пневмонии вполне допустимо лечить таблетками. При лечении на дому прием таблеток предпочтителен еще и тем обстоятельством, что позволяет принимать таблетки строго в назначенное время, не завися от прихода медсестры. Своевременный прием антибиотиков очень важен. Об этом нередко забывают, хотя интервалы между приемами таблеток должны соблюдаться неукоснительно. Если препарат назначен 2 раза в день, его принимают через каждые 12 часов, если кратность приема составляет 4 раза в сутки (например, так назначают амоксициллин), таблетки принимаются каждые 6 часов. Начинать прием препаратов надо с таким учетом, чтобы ночная доза не пришлась на время сна. Оптимальное время для 4-кратного приема антибиотиков — 6, 12, 18 и 24 часа. Это позволяет не нарушать режим сна. Неправильный прием антибиотиков, например, слишком большой ночной перерыв и короткие интервалы днем, приводит к понижению эффективности препарата и вызывать устойчивость возбудителей заболевания к нему. Бороться с этим явлением будет довольно сложно. И еще один совет. Безусловно, никакие просроченные лекарства не надо принимать. Действие их может быть непредсказуемо. Помогут они или навредят, неизвестно. Но прием просроченных антибиотиков всегда опасен для жизни! Они могут вызвать тяжелейшие поражения печени — токсические гепатиты, которые всегда сложно лечить, а у больного, страдающего еще и пневмонией, тем более. Поэтому всегда смотрите на дату изготовления и срок годности антибиотиков и соблюдайте условия их хранения. При малейшем сомнении в пригодности препаратов выкидывайте их и покупайте новые. ftiza.info симптомы и лечение у детей Причины развития аллергической пневмонииСуществует ряд факторов, которые провоцируют возникновение воспаления легких аллергического характера, к ним относят:
Выделяют несколько распространенных лекарственных средств, вызывающих аллергическую реакцию у детей и взрослых: антибиотики, препараты группы нитрофуранов, а также амиодарон. На самом деле перечень медикаментов, способных провоцировать аллергию как у ребенка, так и взрослого, намного шире, если применять их без соблюдения инструкции. Даже при передозировке безопасных, на первый взгляд, таблеток могут наблюдаться непредвиденные реакции организма. Аллергическая пневмония или так называемый пневмонит у детей и взрослых может развиться в результате повторного контакта с аллергеном. Если же лечение не будет проведено своевременно, симптомы в дальнейшем могут быть намного серьезнее. СимптоматикаОпределить аллергический воспалительный процесс легких у ребенка и взрослого не столь сложно, как может показаться. Ведь его признаки не сильно отличаются от бактериальной формы недуга. Диагностируются такие реакции со стороны организма:
Конечно же, описанные симптомы могут наблюдаться при других заболеваниях, но чтобы выявить тип патологии у детей и взрослых, стоит обратиться к специалисту. Только высококвалифицированный врач сможет верно установить диагноз, а также назначить соответствующую терапию. Диагностика На следующем этапе диагностики следует провести анализ крови. Таким образом, будут получены важные данные: показатель СОЭ, уровень иммуноглобулина, а также С-реактивного белка. Данный вид клинического исследования поможет выявить повышенный уровень нейтрофилов, определить лифоцитопению. Далее назначается рентгенография. При острой и подострой форме аллергического пневмонита снижается прозрачность полей легких, наблюдается затемнения в тканях. При тяжелом или же хроническом течении недуга будут определяться изменения структуры легких. Проведение полной диагностики подтвердит или опровергнет предположения врача. После этого назначается эффективное лечение, во время которого удастся существенно улучшить состояние ребенка или взрослого, снизить вероятность развития осложнений, купировать симптомы. Обычно для детей и взрослых показана комплексная терапия, которая зависит от типа диагностированного заболевания. Виды аллергического воспаления легкихНа сегодняшний день выделяют три вида воспалительного процесса:
Методы леченияПри острой форме заболевания у детей и взрослых обычно не назначается специфическая терапия. Для того чтобы избавиться от основных признаков воспаления, стоит исключить контакты с аллергенами. По прошествии нескольких дней можно заметить улучшение общего состояния больного, все симптомы постепенно исчезают. Если диагностирована подострая или хроническая форма, медикаментозное лечение является обязательным (особенно для детей). Обычно назначается прием антигистаминных препаратов с кортикостероидами (Кортизолом). Если острый аллергический пневмонит выявлен у ребенка на ранней стадии, прогноз весьма благоприятен при условии стационарного лечения. При диагностировании других форм недуга ситуация обстоит сложнее. Несвоевременно проведенная диагностика болезни как у ребенка, так и взрослого может привести к развитию фиброза тканей легкого. Такая патология несет серьезную опасность для здоровья больного. При подозрении на медикаментозную пневмонию у ребенка, стоит исключить прием препарата как можно раньше. Если аллерген попадет в организм повторно, может возникнуть анафилактический шок. Необходимо помнить, что при проведении своевременной диагностики аллергического воспаления легких прогноз для ребенка и взрослого зачастую благоприятный. Назначенная комплексная терапия позволит полностью устранить имеющуюся патологию без риска развития осложнений. lekhar.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |



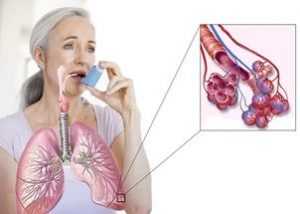 Пневмония являет собой воспаление тканей легкого, при котором возникает высокий риск развития осложнений, что чревато летальным исходом. Большинство из нас считают воспаление легких следствием вирусного или бактериального инфицирования после не до конца долеченного ОРВИ или гриппа, но наряду с этим существует и аллергическая пневмония. Это заболевание не менее опасно, поэтому важно вовремя диагностировать его, начать соответствующее лечение.В большинстве случаев такое воспаление легких развивается у детей и лиц со сниженным иммунитетом, а также склонных к гиперчувствительности. Вероятность возникновения болезни напрямую зависит от количества аллергена, поступающего в организм, его основных характеристик, продолжительности воздействия. Важное значение имеет также наличие сопутствующих недугов, которые снижают иммунную защиту организма.
Пневмония являет собой воспаление тканей легкого, при котором возникает высокий риск развития осложнений, что чревато летальным исходом. Большинство из нас считают воспаление легких следствием вирусного или бактериального инфицирования после не до конца долеченного ОРВИ или гриппа, но наряду с этим существует и аллергическая пневмония. Это заболевание не менее опасно, поэтому важно вовремя диагностировать его, начать соответствующее лечение.В большинстве случаев такое воспаление легких развивается у детей и лиц со сниженным иммунитетом, а также склонных к гиперчувствительности. Вероятность возникновения болезни напрямую зависит от количества аллергена, поступающего в организм, его основных характеристик, продолжительности воздействия. Важное значение имеет также наличие сопутствующих недугов, которые снижают иммунную защиту организма.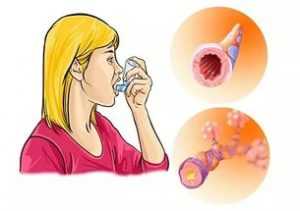 Сперва необходимо собрать анамнез. Важное значение имеет образ жизни больного, его профессиональная деятельность, ежедневный рацион (особенно у ребенка). Благодаря этому врачу удастся сопоставить наблюдаемую симптоматику с полученной информацией, что поможет в постановке диагноза.
Сперва необходимо собрать анамнез. Важное значение имеет образ жизни больного, его профессиональная деятельность, ежедневный рацион (особенно у ребенка). Благодаря этому врачу удастся сопоставить наблюдаемую симптоматику с полученной информацией, что поможет в постановке диагноза.