|
|
||||||||||
|
Как лечить пролежни у лежачего больного. Антибиотики при пролежнях внутрьПролежни - описание, лечение, профилактика заболеванияЗвоните и записывайтесь! Всегда будем рады помочь Вам! Пролежнем называют некротические изменения в коже и глубжележащих тканях, связанные с постоянным сдавлением. Сдавление вызывает нарушение микроциркуляции в тканях, могут присоединяться и нейротрофические нарушения. Вначале в области сдавления появляется онемение, затем небольшое покраснение или синюшность, мокнутие. На определенном этапе циркуляция крови становится настолько плохой, что происходит омертвение сначала кожи, а затем и глубжележащих тканей. Причины пролежнейПролежни развиваются у пациентов, находящихся на постельном режиме, особенно часто – у пожилых или находящихся без сознания после тяжелых черепных травм, инсульта и др. Пролежни встречаются, также, у инвалидов-колясочников (чаще всего в области седалищного бугра), иногда могут появляться под гипсовыми повязками. Недостаточный уход за лежачим пациентом – частая причина пролежней. К дополнительным факторам можно отнести лишний вес, недержание мочи и кала, низкий гемоглобин, истощение.
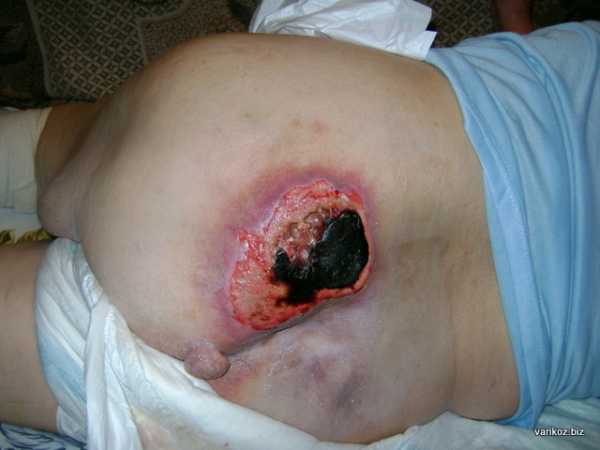
Диагностика пролежнейНаиболее частая локализация пролежней – область крестца, ягодиц, больших вертелов бедренных костей, пятки – т.е. поверхности, на которые приходится наибольшее давление веса. При начальных проявлениях в месте, где может образоваться пролежень появляется участок покраснения (или посинения) кожи. Часто отмечается гидратация (мокнутие) в этом месте. Позднее на месте пятна появляется эрозия кожи или пузырь, как при ожоге, с последующим формированием эрозии. Далее, как правило, синеет, а потом чернеет участок кожи различных размеров. При углублении некротического процесса поражаются более глубокие ткани с формированием гнойных полостей, вовлечения мышц, сухожилий, вплоть до нагноения кости. На фото - глубокий пролежень области крестца. Виден участок черной некротизированной кожи, под которым сформировалась гнойно-некротическая полость На фото ниже - пролежни пяток Лечение пролежнейОчень важен правильный уход (см. профилактику пролежней), без него даже самое адекватное лечение будет безуспешным. На начальных этапах, при покраснении или образовании эрозий, применяют 3% раствор калия пермарганата (марганцовки – 3 г на 100 г воды) или фукорцин. Ими обрабатывают области мокнутия и эрозии. В некоторых случаях применяют раневые покрытия – атрауман, бранолинд и др. При формировании некроза кожи, при нагноении подлежащих тканей некроз иссекают хирургическим путем, проводят перевязки с мазями на водорастворимой основе (левомеколь), сорбирующими раневыми покрытиями (тендервет, сорбалгон), ферментами (химотрипсин). При обширном нагноении назначают антибиотики внутрь. На первом этапе лечения глубоких пролежней основная задача – остановить их прогрессирование и добиться очищения от омертвевших тканей. После очищения ран применяют ранозаживляющие мази и раневые покрытия – винилин, актовегин, бранолинд, атрауман и др. На этом этапе можно проводить курсы инъекций препаратов, улучшающих регенерацию (солкосерил). Профилактика пролежнейЛюбой хороший хирург скажет, что пролежни всегда легче предупредить, чем лечить. С целью профилактики нужно часто менять положение тела пациента (каждые 2 часа), по возможности активизировать больного (сажать, заниматься лечебной физкультурой в пределах постели). Необходим противопролежневый матрас. Под части тела, на которые приходится избыточное давление, можно подкладывать специальные устройства (например, надувной круг под крестец). За кожей нужно ухаживать. Дважды в день кожу спины, ягодиц, пяток протирают камфорным спиртом. При слишком сухой коже применяют увлажняющие кремы, при слишком влажной – подсушивающие мази, присыпки. Белье должно быть хлопчатобумажным, без складок и швов. Необходима тщательная гигиена после мочеотделения и стула. При необходимости применяют памперсы.
ЗАПИСАТЬСЯ НА ПРИЕМwww.varikoz.biz Пролежни у лежачих больных на пятках, на ягодицахПролежни – это бич всех лежачих больных. К сожалению, когда человек перестает двигаться, работоспособность всех систем снижается в несколько раз и тогда могут формироваться очаги некроза тканей. Давайте поговорим об этом подробней дабы понимать, что можно сделать для профилактики пролежней и их успешного лечения в будущем. Что такое пролежниНачиная с анатомии, напомню о том, что в организме человека по сосудистой сетке циркулирует кровь по большому и малому кругам для стимуляции и сохранения всех жизненно необходимых процессов. Она доставляет кислород, питательные вещества и тем самым поддерживает гомеостаз в организме на должном уровне. Когда циркуляция крови нарушена, в тканях образуется дефицит, который ничем не компенсируется и приводит к их омертвению. Это и есть пролежень. При этом, начинается процесс нервной атрофии и очаги поражения увеличиваются по мере отсутствия кровообращения. Пролежни формируются чаще на: — крестце — лопатках — пятках — в зоне седалищной кости — локтевых суставах — по линии ребер Симптомы пролежней Пятна, кровоподтеки и раны — это все симптомы пролежней
Если выделять симптомы пролежней, то тут стоит начать сначала с этапов их формирования. В традиционной медицинской практике есть классификация пролежней согласно степени поражения тканей и внешних признаков. Итак, выделяют такие стадии пролежней: — первая степень, когда есть устойчивое покраснение на коже, которое не уходит даже при уменьшении общего давления — вторая стадия, есть нарушение кожных покровов с формирование пузыря или отслойкой эпидермиса, гиперимия. — третья стадия – явный очаг с поражением мышечной ткани, жидкие выделения, формирование некроза — четвертая стадия – серьезный некроз с обнажением костей, сухожилей и формированием глубоких полостей. Обычно, пролежни начальная стадия лечение подразумевает достаточно щадящее, а вот последние стадии – это только оперативное вмешательство. Об этом ниже.
Причины пролежней Пролежни у лежачих больных появляются при анемии и неверном уходе
Самая простая причина пролежней – это нарушение циркуляции крови, а значит и – обездвиживание больного. При этом, пролежни пяток формируются при постоянном лежании на спине, равно как и проблемы с областью ягодиц. Из других причин формирования пролежней можно выделить: — серьезную железодефицитную анемию — проблемы с естественными нуждами и постоянное недержание мочи — большой вес больного — сниженная питательность пищи с малым количеством белков и питательных веществ — повышенная сухость кожи — наличие сопутствующих заболеваний эндокринной системы: диабет, зоб и т.д. — повышенная постоянная температура теле или ее снижение — неверный уход за лежачим больным Это основные причины формирования пролежней у лежачих больных. Диагностика пролежней Осмотра врача достаточно для выявления пролежня
Опытному дерматологу или семейному врачу просто определить пролежни сразу при осмотре лежачего больного. Ведь, они формируются в очагах, где затруднен уход и есть снижение кровообращения. Видно, пролежни фото которых ниже – это зоны покраснения, а потом и развития обширного некроза тканей.
Лечение пролежнейРиск развития пролежней есть всегда у лежачих больных с параличом нижних конечностей, различными онкологическими заболеваниями и другими серьезными проблемами, ограничивающими возможность передвижения. Дабы не доводить до осложнения, лучше посмотреть как выглядят пролежни начальная стадия лечение фото. Обычно, это покраснение или кровоподтек, который в будущем станет похож на ожог. Вот до этого момента нужно экстренно принять меры. В первую очередь, следует блокировать пролежень на копчике. Для этого под больного подкладывают специальный резиновый круг или банальный детский надувной экземпляр. С его помощью добиваются меньшей нагрузки на поясничный отдел и дополнительной циркуляции воздуха. Если есть недержание мочи и кала обязательно устанавливается катетер с мочесборником и укладываются одноразовые пеленки, облегчающие гигиенические процедуры.  Матрац от пролежней поможет избежать появления новых очагов
При большом весе больного нужно подкладывать под него валики и стараться ими переворачивать лежачего или просто прокатывать участки тела. Важно активно массажировать места с перспективными пролежнями с камфорным спиртом. Для этого подойдет ежовая рукавица или массажный ролик. Некоторые даже банной мочалкой могут получить положительную динамику. После этого, зону поражения смазывают зеленкой или же мазью с ментолом дабы активизировать приток крови к больному месту. Если есть уже раны, то тогда выбирается любая мазь от пролежней: — левомиколь — стрептомициновая — Траумель — любая другая, содержащая антибиотики Дополнительно, каждый день, открытые раны важно обрабатывать хлоргексидином или перекисью водорода, а потом подсушивать с помощью порошка банеоцин. В крайних случаях, можно простой стрептоцид использовать в порошке и им присыпать очаги поражения. В современной медицине хорошо себя показали препараты, содержащие серебро. Это типовые крема и смеси: Арговит, Дермазин и тд. Их применяют местно для профилактики бактериальных инфекций и стимуляции заживления ран. На этапе выписки из больницы, на вопрос родственников чем лечить пролежни у лежачих, врач всегда отвечает – хорошим противопролежневым матрацем. Это на сегодня самый оптимальный вариант помочь телу справиться с нормальной циркуляцией крови и блокировать увеличение очагов поражения. Устройство очень простое. По сути, речь идет о резиновом матраце с ячейками и насосе, который постоянно в шахматном порядке надувает ячейки, создавая нужное давление. Для профилактики заражения крови, при наличии обширных пролежней нужно обязательно больному давать антибактериальные средства курсами раз в месяц. Обычно, врач подбирает антибиотики широкого спектра: цефалоспорины последнего поколения типа цефикса или цефтриаксона.  Капельницы с антибактериальными средствами помогут заживлению ран при пролежнях
Параллельно к ним нужно пройти курс витаминов и средств для уменьшения токсичности организма. Препараты первого ряда: Рибоксин, Армадин и другие. Если врач считает необходимым, то обязательно еще Актовегин для ускорения обменных процессов и на рану – Солкосерил мазь. Для снятия воспаления рекомендованы кортикостероиды: Дексаметазон, Преднизолон т.д.
Если уже третья или четвертая стадия формирования пролежня, то показано хирургическое вмешательство для удаления пораженных тканей и установки дренажа дабы не допустить заражения крови или проникновения инфекции в костную систему. Дальнейший уход за пролежнями осуществляется в стационаре до получения положительной динамики в целом. Обязательно ультрафиолетовое облучение и стимуляция других зон электрофарезом для исключения новых пролежней. В дополнение ко всему, когда идет речь о том, как лечить пролежни у лежачих больных, врач обязательно рекомендует успокоительные средства и консультацию психиатра. Ведь, Таким больным сложно сразу адаптироваться к ситуации и могут наблюдаться случаи депрессии, тревожных расстройств и неврозов. Лечение пролежней народными средствами Облепиховое масло хорошо помогает т пролежней Пролежни – это самое опасное в ситуации с лежачими больными. Но не стоит отчаиваться. Лечение пролежней в домашних условиях полнее реально. Наберитесь терпения и постоянно выполняйте все процедуры. В первую очередь, стоит помнить о переворачиваниях больного. Об этом врач при выписке скажет сам. Но не всегда каждые пару часов можно это сделать и тогда появляется посинение и отечность на коже. Так вот дабы не доводить до полноценного пролежня нужно разогнать там кровь специальными спиртовыми настойками. Подойдут хорошо: одуванчик, календула с ромашкой, сирень, цвет каштана. Их нужно залить спиртом или водкой, а потом выдержать два дня в темном месте. Если уже пролежень сформировался и есть рана, тогда нужно приготовить домашнюю мазь. Это настоящее спасение. В равных частях воск и растительное масло топят, а потом туда добавляют вареный желток. В смесь можно капнуть пару капель эфирных масел и покрошить прополис. Когда все это остынет, хранить только в холодном месте и наносить на очищенную рану регулярно по три раза в день. Еще одно проверенное средство – шампунь с водкой от пролежней. Звучит странновато, но помогает. Только нужна детская шампунь без добавок или простое хозяйственное мыло. Последнее даже лучше, когда нужно действенное средство от пролежней. Смесь готовят по мере надобности и не хранят. Наносить после антибактериальной обработки и оставлять для затягивания раны. Пролежень на ягодице трудней всего одолеть. Они формируются чаще всего первыми, а пропадают уже в последнюю очередь. Для того, чтоб можно было контролировать их, нужно делать специальные компрессы с болтушкой. Для ее изготовления подойдет: сливочное масло, 10 мл обычного инсулина для диабетиков, 10 таблеток левомицетина, несколько ложек хорошего меда, четыре ложки спирта и немного новокаина. Полученную массу хранят на нижней полке холодильника. Наносить нужно на марлевую основу и прикладывать к пролежням при переворачивании на спину. В положении на боку, смесь наносить сразу на пролежень и оставить доступ кислорода. При нагноении пролежни нужно обрабатывать смесью печеного лука и меда. Только при этом стоит регулярно менять повязку и смазывать пролежни любым антисептиком. Когда рана немного затянется, сверху ее присыпают крахмалом, смешанным со стрептоцидом.  Мазь от пролежней готовить нужно с воском и растительным маслом
В народе рекомендуется обработка пролежней пихтовым и облепиховым маслами. Их чередуют и в перерывах протирают настойкой календулы очаг поражения. Это рецепт идеально подойдет при небольших пролежнях и отсутствии нагноений. Столетник тоже хорош для заживления ран при пролежнях. Его нижние листья срезают и оставляют в холодном месте на день. Потом с них выдавливают сок и наносят на рану. Сверху ее прикрывают подорожником и оставляют так на некоторое время. Потом можно компресс поменять. После того, как все раны затянутся, нужно изготовить специальный матрац. Для этого, нужен пододеяльник и просо, семена льна или овес. Пододеяльник лучше с молнией. В него насыпают выбранную основу и хорошо распределяют. Для удобства, лучше подготовить специальные карманы. Для этого, ткань прошивают квадратами и сразу засыпают основу. Для больного такой матрац станет идеальным средством против пролежней. Многие советуют для дополнительной профилактики поставить под кровать лежачего больного таз с холодной водой. Но это средство неоправданно и пролежни все равно появляются. Лучше не экспериментировать и сделать мазь с прополисом против пролежней на козьем или барсучьем жиру. Жир топят и туда добавляют прополис и вкрутую сваренный желток. Смесь лучше выдержать на паровой бане до однородности, а потом переложить в стеклянную тару. Еще есть вариант с жиром, поваренной солью и печеным луком. Лук заранее нужно подготовить в духовке, протомив его до получения мягкой кашеобразной массы. Но это хорошее средство уже при нагноениях и блокированию развития сепсиса. В общем, лечение пролежней у больных даже в домашних условиях – дело посильное. Главное – время и желание. Конечно, лучше стараться максимально не допускать их и тогда уход за лежачим больным будет более простым и шансов развития различных осложнений будет гораздо меньше.
vrachvdome.ru лечение, стадии, обработка и профилактика пролежнейПролежни — это изменения тканей дистрофического и язвенно-некротического характера. Пролежни появляются на подвергающихся систематическому давлению участках тела. Также они образуются вследствие различных нейротрофических нарушений, у лежащих достаточно долго пациентов. У таких больных создается длительная нагрузка на определенные участки тела, вследствие чего и наблюдается нарушение трофики тканей. В большинстве случаев пролежни проявляются в области копчика, крестца, седалищных костей. Значительно реже они образуются в области сустава тазобедренного, ребер, затылка, пяток. Пролежни также опасны тем, что при внешних минимальных кожных поражениях ими, может возникать интенсивное поражение глубжележащих тканей, нередко и костей, в структуре которых могут образовываться глубокие полости и карманы. Такое часто наблюдается при пролежнях, которые образовались в области тазобедренного сустава и/или седалищных костей. Длительно существующие пролежни нередко являются причиной для ампутации сустава (тазобедренного) или/и нижней конечности. Пролежни могут осложняться воспалением костной ткани в виде остеомиелита и периостита. То есть, если кость находится близко ко дну раны, то речь тогда идет о контактном остеомиелите. Поначалу отделяемое из этой раны практически прозрачного цвета; позже, при присоединении инфекции начинает образовываться гнойное содержимое, порою с гнилостным, зловонным запахом. Пролежни причиныПрактически каждому известно, что ткани организма человека функционируют в том случае, когда получают нужные питательные вещества с током крови. Кровеносные сосуды, которые в миллионном количестве пронизывают все ткани человека, представляясь как эластичные трубки, являющиеся своего рода «проводниками» крови во все органы и ткани человеческого организма. Мельчайшие из кровеносных сосудов называются капиллярами, которые имеют крайне важное значение для оптимального обмена веществ в организме. Ток крови по таким трубочкам легко замедлить или вовсе прекратить путем их сдавливания. У каждого сидячего или лежачего человека начинает происходить сдавливание кровеносных сосудов, и, как следствие, сдавливание мягких тканей, причиной чего представляется неполноценный приток крови к тканям. Когда такое состояние длится более двух часов, то начинает развиваться ишемия, а позже и некроз мягких тканей. Начинает свое развитие пролежень. Различают эндогенные и экзогенные пролежни у больного. В причине развития экзогенных пролежней определенную роль играет фактор сильного длительного сдавливания мягких тканей. Определяют внутренние и наружные экзогенные пролежни. Наружные пролежни зачастую появляются в тех местах, где между подвергающимся давлению кожным покровом и подлежащей костью практически нет мышечных волокон. К примеру, к таким местам можно отнести: затылок, лопатки, мыщелки бедра, область локтевого отростка, крестец и пр. Обычно, эти пролежни наблюдаются у больных после операций или после травм, которые длительно вынуждены находиться в определенном положении, как правило, лежачем. К основным причинам экзогенных пролежней относят: неправильно зафиксированные гипсовые шины или гипсовые повязки, некорректно подогнанные протезы, лечебные ортопедические аппараты и корсеты, а также тугие повязки, складки одежды и простыни. Внутренние экзогенные пролежни развиваются под жесткими катетерами или дренажами, которые длительно пребывают в раневой полости или в органе. Эндогенные пролежни появляются при интенсивных нарушениях кровообращения и нейротрофических расстройствах. Определяют эндогенные смешанные и нейротрофические пролежни. Смешанные пролежни наблюдаются у ослабленных больных, которые не могут самостоятельно изменить положение конечности или тела. Длительная неподвижность приводит к ишемии кожного покрова, нарушению микроциркуляции в области выступов костных и развитию пролежней. Эндогенные нейротрофические пролежни появляются у пациентов с повреждением спинного мозга, крупных нервов, инсультом, опухолью головного мозга. Из-за нарушения иннервации начинают развитие стойкие расстройства нейротрофического характера в тканях. Для развития нейротрофических пролежней бывает достаточно веса собственной кожи над костными выступами. К примеру, над реберными дугами, над верхне — передними остями подвздошных костей. Факторами риска в возникновении пролежней у больного служат: неполноценное питание и недостаточное поступление жидкости в организм, лишний вес или истощение, заболевания сердечно-сосудистой системы, сахарный диабет, недержание мочи, травмы и переломы спины, загрязненный кожный покров, крошки и мелкие предметы под лежачим больным на постели, складки и швы на одежде. Стадии пролежнейКак сказано выше, пролежни образуются в тех местах, которые долго подвержены длительному давлению и процесс кровоснабжения в таких местах нарушен. Разделяют квалификацию пролежней, как правило, по степени поражения ими мягких тканей в глубину; так сказать, оценивают состояние пораженных тканей и их глубину. Различают 4 стадии развития пролежней: — Первая стадия пролежней характеризуется уплотнением тканей в месте пораженного участка и его гиперемией, может наблюдаться отечность. В этой стадии пролежни очень хорошо подвергаются антибактериальной терапии с применением ранозаживляющих лекарственных препаратов. — Вторая стадия пролежней характеризуется образованием в области пораженных участков эрозий и язв. Но, на этапе этой стадии еще не происходит должного поражения ткани. Поражен исключительно верхний слой эпидермиса. Вторая стадия также удачно подлежит терапии и при хорошо подобранной и проведенной тактике возможно стойкое улучшение состояния у больного с пролежнями. — Третья стадия пролежней характеризуется глубоко интенсивными поражениями тканей, которые находятся под кожным покровом. Происходит повреждение слоя подкожного, что, в итоге, приводит к необратимым некротическим поражениям. Эта стадия крайне тяжело поддается терапии. — Четвертая стадия характеризуется чрезмерными повреждениями и некротическими изменениями мягких тканей, а также нарушением кровообращения в данных местах. Такие изменения могут привести, в конечном счете, к сильнейшей интоксикации всего организма и дальнейшему заражению крови (сепсису). Клинические проявления пролежней у больного появляются на фоне главного, зачастую крайне тяжелого заболевания и зависят от разновидности патогенной микрофлоры и характера некроза. В первой стадии определяют умеренную локальную болезненность и незначительное чувство онемения. При травматизации спинного мозга, области некроза могут образоваться уже через сутки, в иных случаях переход пролежней во вторую стадию процесса протекает медленнее. При развитии пролежней в виде сухого некроза состояние пациента особо не изменяется, потому как, интоксикация организма не сильно выражена. Мумифицированный пораженный участок заканчивается демаркационной линией, потому что сухой некроз не распространяется. Другая клиническая картина может наблюдаться при появлении пролежней в виде влажного некроза. Из-под тканей некротического характера выделяется зловонное содержимое; в результате интенсивного размножения патогенной и гнилостной флоры начинает стремительно распространяться гнойно-некротический процесс. Появившаяся в результате этого декубитальная гангрена провоцирует развитие гнойно-резорбтивной лихорадки и выраженной интоксикации организма. Определяются подъем температуры тела до 40˚С, бред, угнетение сознания, озноб, тахикардия, поверхностное дыхание, снижение артериального давления, увеличение селезенки и печени, и пр. Тяжелейшая интоксикация сочетается с протеинурией, пиурией, анемией и прогрессирующей диспротеинемией. В крови выявляется значительное повышение лейкоцитов с нейтрофилезом со сдвигом влево, увеличение СОЭ. Пролежни очень часто приводят к осложнениям. Самым серьезным и частым из них считается сепсис. Из-за того, что не всегда представляется возможным определить только по внешнему виду, на какой конкретно стадии развития находится поражение кожных покровов и тканей, то для правильной постановки диагноза прибегают к таким методам, как культуральный метод и биопсия ткани из пролежня. Пролежни лечениеЛечение пролежней должно осуществляться исходя из двух главных условий: быстрого восстановления оптимального притока крови к поврежденному участку тела; необходимых мер для быстрого заживления раневых полостей, которые образовались в результате пролежней. При изменении цвета кожного покрова прекращают всяческое давление на этот кожный участок изменением положения тела; кожный покров обрабатывают спиртом камфорным; подкладывают под больного надувной резиновый круг; обмывают пациента холодной водой. При развитии участков некроза местная терапия направлена на высушивание тканей некротизированных и профилактику перехода сухого некроза во влажный. Для этого прибегают к использованию: 1% р-ра марганцовки, 0,5% водно-спиртового р-ра Хлоргексидина, 1% р-ра бриллиантового зеленого. Область глубоких пролежней закрывают сухой антисептической повязкой. На данной стадии недопустимо применение мазевых и влажных повязок. После отторжения струпа из пролежня и заполнения грануляциями его раневой полости, используют мазевые повязки или производят аутодермопластику по показаниям. При глубоких пролежнях, протекающих в виде влажного некроза, главной целью местной терапии является достижение быстрого отторжения некротизированных тканей. Самыми эффективными в этом отношении считаются протеолитические ферменты, в частности протеазы иммобилизованные с пролонгированным действием и мази на основе гидрофильной (Левомеколь, Левосин, Диоксиколь). Допустимо использование повязок с гипертоническим раствором. В случае необходимости в некоторых случаях выполняют некрэктомию, применение которой существенно сокращает сроки лечения пролежней. При гангрене декубитальной и других гнойно-некротических осложнениях рекомендовано их хирургическое лечение, вскрытие гнойных затеков, флегмон и пр. с дальнейшим дренированием и проведением терапии в соответствии с методикой лечения гнойных ран. Применяют разные методы пластического закрытия дефектов, которые образовались на кожном покрове после иссечения тканей некротического характера, и эрозивной поверхности пролежня. С целью закрытия раны применяют местные ткани (ротационная пластика лоскутом на ножке, s-образная пластика и пр.) или аутодермопластику кожным расщепленным лоскутом. Кожную пластику применяют также при обширных гранулирующих ранах во время проведения заключительной стадии местной терапии. Антибактериальная терапия обязательно должна проводиться с учетом чувствительности патогенной микрофлоры к ней. Помимо местной терапии следует проводить интенсивное качественное лечение основного заболевания, применение стимулирующей и дезинтоксикационной терапии. Для достижения этой цели применяют переливание крови; растворы гемодеза, реополиглюкина и пр.; применяют иммунностимуляторы, витаминотерапию, прописывают высококалорийное питание. Антиэкссудативная терапия хорошо достигается с помощью порошка Деласкин. Очень важным считается тщательный уход за пролежнями и кожей вокруг них. Несколько раз в день рекомендовано использование местных ванночек с порошком Деласкин, который хорошо способствует заживлению и эпителизации пролежня. Во время гигиенических процедур нужно с большой осторожностью проводить обтирания, не допуская сильного трения о кожный покров больного. После проведения гигиенических процедур, раневую полость оставляют до полного самовысыхания. Необходимо также наложение влажно-высыхающих компрессов с Деласкином. Терапию им продолжают в течение 5-7 дней. Антибактериальную терапию начинают через пару дней после начала основного лечения. Рекомендовано применение крема Фузикутан. Крем наносят тонким слоем на пораженную пролежнем область 3 р. в день на протяжении 7-и дней. Для хорошего заживления пролежней используется лекарственный препарат Вульностимулин. Его начинают использовать на 9-й день после начала основной терапии по 2 раза в день утром и вечером. Терапия им продолжается до полного заживления пролежня.При глубоких пролежнях, особенно когда поврежденный участок обширный и плохо поддается заживлению, производят пересадку тканей. Прогноз при экзогенных наружных пролежнях, как правило, благоприятный, потому как после исключения давления на ткани и проведения адекватной терапии удается очень быстро добиться полного излечения. Более тяжелыми пролежнями для лечения считаются экзогенные внутренние пролежни из-за вероятности повреждения стенок капиллярных сосудов, полых органов с возможностью появления тяжелых осложнений. При эндогенных пролежнях прогноз обычно неблагоприятный, потому что состояние пациента в существенной степени осложнено основным заболеванием, и возникновение гнойно-некротического процесса реально уменьшает вероятность благоприятного исхода. Пролежни лечение в домашних условияхНесмотря на то, что образование пролежней медленный процесс, заниматься их лечением и профилактикой все равно необходимо. Для лечения в домашних условиях на пораженную область рекомендовано наложение повязки. Этот метод считается как способом защиты от патогенных микроорганизмов, так и способом для лучшего впитывания мази в пораженную область. Прямоугольной формы марлевая повязка накладывается на кожный покров и фиксируется гипоаллергенным пластырем по его контуру, удерживаясь за здоровые участки кожи. Мазь лучше накладывать в центр повязки, а не на центр пролежня. Такая терапия может помочь уже в течение двух недель. Лечение пролежней в домашних условиях рекомендовано проводить уже в случае незначительной гиперемии кожного покрова и первых проявлений пролежня. Лечение проводится эмульсией Циндол или цинковой мазью. Также рекомендовано использование крема серии Меналинд. В его состав также входит оксид цинка. После накладывания крема или мази пораженное место покрывается бинтовой повязкой. Как правило, развитие образования останавливается. Если на поврежденном участке отсутствует кожный покров и образовались глубокие пролежни до 2 см в глубину, но не имеется зеленого, желтого, фиолетового или красно-черного налета и нет гнойного содержимого, его можно лечить таким средством. Берется емкость и протирается спиртом. На три части бальзама по Вишневскому добавить часть Диоксидина 1% раствора. Так как эти два препарата достаточно плохо соединяются, нужно тщательно все перемешать до состояния однородной консистенции. Для терапии пролежня приготовленный состав наносится на 2 дня. Через данный промежуток времени, обычно, начинается заживление и снова применяется новая повязка с новым приготовленным составом. Если же производить замену повязки каждый день, то эффекта от лечения может и не быть. В некоторых случаях советуют использование мази Левомиколь. Но по последним результатам ее применения эта мазь дает мало заметный лечебный эффект. Лечение пролежней в домашних условиях проходит также с применением лекарственных препаратов в виде мазей Пантенол и Метилурациловая мазь, но опять-таки, их действие слабее. В определенных случаях пролежни рекомендуют обрабатывать густым раствором калия перманганата. Хотя марганцовка не способствует уничтожению микроорганизмов, но обработанная область стремительно покрывается корочкой некротической ткани черного цвета, под которой может продолжать развиваться патогенная микрофлора. Гнойный процесс распространяется в более глубокие слои мягких тканей и воспалительный процесс может дойти до кости. Из раневой полости может доноситься неприятный гнилостный запах. Такое состояние грозит развитием сепсиса. Зачастую, лечение пролежней в домашних условиях проводят всеразличными народными методами и средствами, к примеру, капустными листьями. Но, как показывает практика, в данном случае лучше не применять этот метод, поскольку тут помощь может оказать только врач — хирург. Он иссекает некротическую корку из мертвой ткани. После раневую полость необходимо обрабатывать специальными препаратами для удаления некротической ткани. Обработка пролежнейПервоначальный уход за пролежнями нужно оказывать, если у пациента имеется гиперемия и отечность в местах их появления. Как правило, это те места, на которых долго лежит пациент. Позже, кожа постепенно отслаивается в виде тонких пленок, постепенно обнажая более глубокие слои. Поверхность кожного покрова становится влажной, может наблюдаться выделение сукровичной жидкости розового цвета. vlanamed.com Как лечить пролежни у лежачего больногоУ тяжелобольных людей, длительное время прикованных к постели, даже при хорошем уходе могут образовываться пролежни. Они возникают в результате длительного сдавления определенных участков тела, из-за чего нарушается кровообращение в сосудах кожи, и, как следствие, ее трофика. Кроме того, у лежачих пациентов нередко наблюдается снижение иммунитета, что приводит к угнетению регенеративных свойств тканей, а это еще больше усугубляет их состояние. Пролежни могут образоваться в любом месте. При длительном лежании на боку они появляются на плечах, боковых поверхностях таза и ног. Длительное пребывание на спине приводит к возникновению пролежней на затылке, лопатках, поясничной области, крестце, ягодицах и пятках. Как лечить пролежни Пролежни — результат нарушения кровообращения. Пролежни — результат нарушения кровообращения. Если пролежни образовались, то необходимо немедленно начинать лечение, чтобы не допустить прогрессирования воспалительно-гнойного процесса. В первую очередь необходимо подложить под место, где поражена кожа, подкладной (надувной) круг. Это необходимо для того, чтобы снять давление с пораженной области, без этого пролежни заживать не будут. Также это поможет обеспечить доступ воздуха к ране, кроме того, места, где локализованы пролежни, должны быть всегда сухими. Лечение пролежней зависит от стадии процесса. Поверхностные пролежни (I и II стадии)Поверхностные пролежни I стадии характеризуются тем, что поверхность кожи не повреждена, отмечается ее покраснение, при надавливании пальцем она не белеет, место пролежня может быть отечным. На этой стадии следует несколько раз в день обрабатывать пораженный участок кожи камфорным спиртом, экстрактом софоры японской или облепиховым маслом. Массировать кожу не надо. Очень важно заметить и начать лечить пролежни на I стадии, при прогрессировании процесса лечение намного усложняется, а сроки его увеличиваются. Пролежни II стадии могут содержать небольшое количество некротической ткани, выглядят как маленькая язвочка или волдырь. Необходимо не допустить прогрессирования гнойно-воспалительного процесса. Несколько раз в день рану необходимо аккуратно обрабатывать антисептическим раствором (хлоргексидин), после чего можно наносить мази Левомеколь, Солкосерил, Актовегин, которые способствуют заживлению раны. Также хорошим лечебным эффектом обладают аппликации с ферментами и другими веществами, обладающими ранозаживляющими свойствами (Мультиферм), а также гидроколлоидные (Комфил Плюс) и гидрогелевые (Гидросорб Комфорт) повязки. Такие повязки значительно сокращают сроки лечения пролежней I и II стадий, просты в применении и не требуют ежедневной замены. Глубокие пролежни (III–IV стадии)Пролежни III стадии – это уже глубокие раны, кожный покров в пораженной области полностью утрачен, видна подкожно-жировая клетчатка, рана может быть заполнена гноем. При пролежнях IV стадии гнойно-воспалительный процесс затрагивает мышцы, сухожилия, а иногда даже костную ткань. При возникновении глубоких пролежней следует обратиться к врачу-хирургу. Необходима качественная санация раны, очищение от некротических масс, профилактика инфицирования раны и применение ранозаживляющих средств. Рекомендуется применять специальные повязки для лечения глубоких пролежней, например, Протеокс-ТМ или ПАМ-Т. Такие повязки-салфетки эффективно очищают рану (альтернатива первичной хирургической обработке) и обладают противовоспалительным эффектом, что способствует заживлению пролежней. Замена таких повязок производится через 1–2 суток. В случае наличия большого количества экссудативного отделяемого из раны рекомендуется использование специальных абсорбирующих губчатых повязок (Биатен), которые способны впитать большое количество жидкости, высушивая рану. Для лечения глубоких ран после очищения их от гноя, некротических масс, при отсутствии вторичной инфекции эффективно применение абсорбирующих гелей (Пурилон). Применение таких гелей способствует очищению глубоких ран и созданию оптимальной среды для их заживления, кроме того, при заполнении раны создается чувство комфорта для пациента. Смена повязок с гелем производится через 3–5 суток. Лечение глубоких пролежней – длительный и тяжелый процесс, поэтому пациентам с пролежнями III и IV стадии необходима помощь хирурга, который даст подробные рекомендации по лечению, а также научит родственников больного правильно санировать раны и накладывать повязки. Профилактика пролежней В зависимости от глубины повреждения тканей выделяют 4 степени пролежней. В зависимости от глубины повреждения тканей выделяют 4 степени пролежней.Пролежни, как и любое другое заболевание, проще предотвратить, чем лечить. Для того чтобы избежать их образования у лежачих больных, необходима постоянная профилактика. Средства для профилактики пролежней обходятся недешево, но лечение намного более дорогостоящий и очень длительный процесс.
К какому врачу обратитьсяЕсли дома находится тяжелобольной человек, его периодически должен осматривать терапевт или врач паллиативной службы. При появлении гнойных глубоких ран необходима помощь хирурга. Посоветовать самые эффективные средства по уходу за кожей может дерматолог. Посмотрите популярные статьиmyfamilydoctor.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |