Нестероидные противовоспалительные препараты. Взаимодействие. Антибиотики и нпвс совместимость
ВЗАИМОДЕЙСТВИЕ НПВС С ЛЕКАРСТВЕННЫМИ | ВЗАИМОДЕЙСТВИЕ НПВС С ЛЕКАРСТВЕННЫМИ СРЕДСТВАМИ ДРУГИХ ГРУПП Взаимодействие лекарственных средств в организме имеет существенное клиническое значение, поскольку оно может приводить к нежелательным, даже угрожающим жизни пациентов последствиям. Ввиду обладания определенными свойствами, НПВC имеют широкое терапевтическое применение. Поэтому неудивительно, что часто появляются сообщения об их взаимодействии с лекарственным средством других групп. Последствия этих взаимодействий могут иметь различное значение: от понижения терапевтического действия, незначительных симптомов со стороны пищеварительного тракта и головокружений, до заканчивающихся смертельным исходом кровотечений и перфораций желудочно-кишечного тракта. На частоту проявления и на вытекающую из взаимодействия опасность влияют многие факторы. Упрощая, их можно разделить на две группы. Первую составляют факторы, персонально связанные с самим больным, такие как: возраст (больше рискуют пожилые), пол, вес тела, функциональное состояние печени и почек, сопутствующие заболевания. Вторая группа факторов зависит от лекарственных средств, вызывающих взаимодействие, величины применяемых доз, длительности их назначения. НПВC составляют неоднородную группу, даже с точки зрения основного механизма действия, то есть торможения активности ЦОГ: оно может быть обратимым или необратимым, касаться всех изоинзимов или только одного из них, из-за чего некоторые препараты не тормозят почечную ЦОГ и правдоподобность их взаимодействия с определенными лекарственными средствами (например, мочегонными) сомнительна. Рассматривая взаимодействие НПВC, чаще обращают внимание на те, которые имеют нежелательные клинические проявления. Это не означает, что положительного взаимодействия не существует. Примером может служить предотвращение вызванных НПВC поражений ЖКТ мизопростолом. Он не изменяет кинетики НПВC, не влияет ни на их противовоспалительное, ни на обезболивающее действие, поэтому этот препарат может и должен применяться с НПВC. Конечно при рекомендуемых дозах (800 мкг), следует считаться с проявлением побочных действий самого мизопростола: жидкий стул, спазмы кишечника. За исключением этой комбинации, большинство взаимодействий имеет отрицательное клиническое значение (таблица 1). Таблица 1 Влияние НПВС на эффект других препаратов по Brooks P. M., Day R. O., 1991 с дополнениями | Лекарственные средства | НПВС | Действие | Рекомендации | | Фармакокинетическое взаимодействие | | Непрямые антикоагулянты | Фенилбутазон Оксифенбутазон | Торможение метаболизма в печени, усиление антикоагулянтного эффекта | Избегать этих НПВС, если возможно, или проводить строгий контроль | | Все, особенно аспирин | Вытеснение из связи с белками плазмы, усиление антикоагулянтного эффекта | Избегать НПВС, если возможно, или проводить строгий контроль | | Пероральные гипогликемические препараты (производные сульфонилмочевины) | Фенилбутазон Оксифенбутазон | Торможение метаболизма в печени, усиление гипогликемического эффекта | Избегать НПВС, если возможно, или строго контролировать уровень глюкозы в крови | | Все, особенно аспирин | Вытеснение из связи с белками плазмы, усиление гипогликемического эффекта | | | Дигоксин | Все | Торможение почечной экскреции дигоксина при нарушении функции почек (особенно у детей младшего возраста и пожилых), повышение его концентрации в крови, увеличение токсичности. При нормальной функции почек взаимодействие менее вероятно. | Избегать НПВС, если возможно, или строго контролировать клиренс креатинина и концентрацию дигоксина в крови. | | Антибиотики- аминогликозиды | Все | Торможение почечной экскреции аминогликозидов, повышение их концентрации в крови | Строгий контроль концентрации аминогликозидов в крови | | Метотрексат (высокие "неревматологические" дозы) | Все | Торможение почечной экскреции метотрексата, повышение его концентрации в крови и токсичности (взаимодействия с "ревматологической" дозой метотрексата не отмечается) | Одновременное назначение противопоказано. Допустимо использование НПВС в промежутках между циклами химиотерапии | | Препараты лития | Все (в меньшей степени - аспирин, сулиндак) | Торможение почечной экскреции лития, повышение его концентрации в крови и токсичности | Использовать аспирин или сулиндак, если необходимо назначение НПВС. Строгий контроль концентрации лития в крови | | Фенитоин | Фенилбутазон Оксифенбутазон | Торможение метаболизма, повышение концентрации в крови и токсичности | Избегать этих НПВС, если возможно, или строго контролировать концентрацию фенитоина в крови | | Фармакодинамическое взаимодействие | | Антигипертензивные препараты β-блокаторы Диуретики Ингибиторы АПФ (ангиотензинпревращающий фермент) | В наибольшей степени - индометацин, фенилбутазон. В наименьшей - сулиндак. | Ослабление гипотензивного действия за счёт торможения синтеза ПГ в почках (задержка натрия и воды) и сосудах (вазоконстрикция) | Использовать сулиндак и, по возможности, избегать других НПВС при гипертензии. Строгий контроль артериального давления. Может потребоваться усиление антигипертензивной терапии. | | Диуретики | В наибольшей степени - индометацин, фенилбутазон. В наименьшей - сулиндак. | Ослабление диуретического и натрийуретического действия, ухудшение состояния при сердечной недостаточности | Избегать НПВС (кроме сулиндака) при сердечной недостаточности, строго контролировать состояние пациента | | Непрямые антикоагулянты | Все | Увеличение риска желудочно-кишечных кровотечений вследствие повреждения слизистой и торможения агрегации тромбоцитов | Избегать НПВС, если возможно | | Комбинация повышенного риска | | Диуретики | | Все | Все (в меньшей степени - сулиндак) | Повышенный риск развития почечной недостаточности | Избегать таких комбинаций, если возможно | | Триамтерен | Индометацин | Высокий риск развития острой почечной недостаточности | Комбинация противопоказана | | Все калийсберегающие | Все | Высокий риск развития гиперкалиемии | Избегать таких комбинаций или строго контролировать уровень калия в плазме |
НПВC и диуретики: а) Петлевые диуретики и бензотиазиды При этой комбинации не наблюдается характерного для действия диуретиков увеличения почечного кровотока и натрий-уретического эффекта. Эти эффекты во многом связаны с действием почечных простагландинов и простациклина, концентрация которых значительно повышается под влиянием диуретиков. НПВC, ингибируя синтез простагландинов и простациклина, препятствуют проявлению этого эффекта. Неудивительно, что сулиндак и набуметон не изменяют действия диуретиков, так как не тормозят синтез почечных простагландинов. Большинство НПВC снижают гипотензивный эффект бензотиазидов. б) Калий-сберегающие диуретики Существует мнение (Laurence D.R., Bennett P.N., 1992), что НПВC действуют, как агонисты минералокортикоидных рецепторов. Но концентрации, при которых отмечался эффект, значительно превосходят терапевтические, поэтому маловероятно, что этим определяется их влияние на реабсорбцию натрия. Скорее взаимодействие обусловлено снижением экскреции натрия, вызываемой спиронолактоном в дистальном отделе собирательных канальцев, посредством независимого антинатрийуретического эффекта НПВC, проявляющегося в восходящем колене петли Генле, кроме этого обнаружено, что АСК снижает фракционную экскрецию с мочой канкреона - основного неконъюгированного метаболита спиронолактона. Это взаимодействие объясняется конкуренцией между АСК и канкреоном за активную секрецию в проксимальных отделах почечных канальцев. Сочетание индометацина и калийсберегающих диуретиков может привести к гиперкалиемии. Способствовать проявлению побочных эффектов комбинации НПВC и диуретиков может выраженная сердечная недостаточность, так как НПВC ингибируют синтез почечных простагландинов, а также снижают натрийуретический эффект диуретиков. Следует, по возможности, избегать одновременного назначения НПВС и диуретиков, с одной стороны, ослабления диуретического эффекта и, с другой, риска развития почечной недостаточности. Наиболее опасной является комбинация индометацина с триамтереном. НПВС и антигипертензивные лекарственные средства НПВC тормозят гипотензивное действие диуретиков, бета-адреноблокаторов, гидралазина, празозина. Так, диклофенак, снижает острый гипотензивный эффект от внутривенного введения гидралазина, а пироксикам значительно повышает АД у больных гипертонической болезнью, получавших пропранолол. НПВC тормозят гипотензивный эффект ингибиторов АПФ, одновременно снижая их выделение почками (исключение составляют фозиноприл и темокаприл, которые выделяются и с желчью, и с мочой). НПВC и антикоагулянты непрямого действия (АКНД) Одновременно не следует назначать АКНД в комбинации с салицилатами, так как последние повышают концентрацию свободных антикоагулянтов в крови, вытесняя их из связи с белками плазмы. АСК препятствует образованию протромбина в печени, угнетает агрегацию тромбоцитов, обладает ульцерогенным действием. Это усиливает действие АКНД и может привести к кровотечению. Комбинация АКНД и бутадиона сначала усиливает действие антикоагулянтов, что также связано с высвобождением из связей с белками. В последующем, под влиянием препарата наступает индукция микросомальных ферментов и ускоряется инактивация антикоагулянтов, что приводит к необходимости повышения доз АКНД. Прекращение приёма бутадиона в этих условиях ведёт к резкому возрастанию антикоагулирующего эффекта. Сочетание АКНД с индометацином, диклофенаком, ибупрофеном и напроксеном допустимо, так как их взаимная конкуренция в отношении связывания с белками мало выражена. При взаимодействии фенилбутазона и варфарина более важное значение имеет стереоспецифическое ингибирование метаболизма более сильного L-изомера варфарина и ускорение метаболизма R-изомера, обладающего менее выраженными антикоагулянтными свойствами. В связи с тем, что фенилбутазон уменьшает агрегацию тромбоцитов и оказывает ульцерогенное действие, риск возникновения кровотечений при этой комбинации довольно высок. Это не значит, что взаимодействие проявляется после всех НПВC. Его проявление невелико после нимесулида, набуметона, а также после теноксикама. НПВC и антибактериальные лекарственные средства НПВC не следует одновременно применять с фторхинолонами. Фторхинолоны (в частности ципрофлоксацин и пефлоксацин) вызывают нежелательные симптомы, в том числе со стороны ЦНС (следствие их сродства к ГАМК-эргическим рецепторам). Это повышает частоту проявления таких симптомов, как головная боль, нарушение сна, возбуждение, состояние тревоги, депрессивные состояния. Большинство НПВC тормозит выделение почками аминогликозидов и β-лактамных антибиотиков, что создает опасность их накопления и проявления токсических свойств. Для предотвращения нежелательных результатов взаимодействия рекомендуется снизить дозу аминогликозидов перед началом терапии НПВC. Дальнейшую коррекцию дозы основывают на тщательном мониторировании их концентрации в сыворотке в сочетании с оценкой изменений функции почек под влиянием НПВC. НПВC и пероральные гипогликемические средства НПВC способствуют повышению гипогликемического эффекта этих препаратов (особенно производных сульфанилмочевины), продлевают гипогликемическую кому за счет способности вытеснять их из связи с белками плазмы, замедлять биотрансформацию и выделение их с мочой. НПВC в комбинации с антацидными средствами и средствами, стимулирующими моторику ЖКТ Большинство НПВC принадлежит к производным органических кислот, всасывание которых тормозят как сама пищевая масса, так и антациды. Кроме ухудшения всасывания они повышают почечный клиренс НПВС, снижают их концентрацию в плазме за счет повышения рН мочи. Поэтому сопутствующее назначение антацидов (особенно алюминийсодержащих) может потребовать увеличения дозы НПВС. Исключение составляют новые НПВC (набуметон и нимесулид), на действие которых антациды не влияют. Всасывание НПВС в желудочно-кишечном тракте также ослабляется холестирамином. Поэтому между приёмами холестирамина и НПВС необходимы интервалы не менее 4 часов. Лекарственные средства, ускоряющие опорожнение желудка (церукал, домперидон), наоборот, повышают скорость всасывания НПВC. Это положительное взаимодействие может быть использовано при мигрени, так как обезболивающее действие НПВС в данном случае является неудовлетворительным вследствие сопутствующего замедления опорожнения желудка и связанной с этим задержкой всасывания обезболивающих средств. Введение церукала с одной стороны предотвращает тошноту и рвоту, сопутствующую мигрени; с другой - ускоряет всасывание НПВС, чем восстанавливает их обезболивающее действие. Натрия бикарбонат также усиливает всасывание НПВС в желудочно-кишечном тракте. НПВС и метотрексат Данная комбинация может приводить к серьезным клиническим последствиям: панцитопении, почечной недостаточности, кровотечениям, что объясняется вытеснением метотрексата или его активного метаболита 7-гидроксиметотрексата из белковых соединений, торможением биотрансформации в печени, конкуренцией за общую тубулярную транспортную систему, снижением почечного очищения метотрексата из-за сужения капилляров почек посредством НПВС. Поскольку применение этой комбинации не ведёт к улучшению терапевтических эффектов, то её следует считать необоснованной. НПВС и опиаты Между анальгетическим действием опиатов и НПВС может проявляться синергизм. В терминальной стадии онкозаболеваний назначение НПВС часто позволяет применять меньшие дозы опиатов и способствует замедлению развития привыкания. НПВС и седативные средства Седативные препараты усиливают анальгезирующий эффект НПВС. НПВС и другие противовоспалительные лекарственные средства Противовоспалительное действие НПВС усиливают глюкокортикоиды и "медленно действующие" (базисные) противовоспалительные средства (препараты золота, аминохинолины). Комбинированное использование НПВС В клинической практике с целью усиления противовоспалительного и анальгетического действия иногда прибегают к комбинированному применению двух и более НПВС. В большинстве случаев это необоснованно по следующим причинам: - эффективность таких комбинаций объективно не доказана; - в ряде подобных случаев отмечается снижение концентрации лекарственных средств в крови (например, аспирин снижает концентрацию индометацина, диклофенака, ибупрофена, напроксена, пироксикама), что ведёт к ослаблению эффекта; - возрастает опасность развития нежелательных реакций. Исключением является комбинация парацетамола с другими НПВС, когда при суммировании обезболивающего эффекта не усиливается отрицательное воздействие на ЖКТ. Допустимо также назначение быстровсасывающихся лекарственных средств короткого действия утром и днём, а длительнодействующих - вечером (например, при ревматоидном артрите с выраженной утренней скованностью). Таким образом, из представленного материала следует, что НПВС составляют группу лекарственных средств, относительно часто входящих во взаимодействие с препаратами других групп, что следует учитывать в различных клинических ситуациях. Угрозу отрицательных последствий взаимодействия можно значительно снизить терапию назначением менее токсичных НПВС, сокращая до минимума продолжительность одновременного применения лекарственных средств, строго контролируя выраженность побочных эффектов. Не существует одного какого-либо самого лучшего НПВС. Для каждого больного надо подбирать то лекарственное средство, который будет наиболее эффективным и будет им лучше всего переноситься. Это лекарственное средство не рекомендуется менять до тех пор, пока оно проявляет свое действие, и пока не развиваются побочные явления. | studfiles.net
Нестероидные противовоспалительные препараты при ревматических заболеваниях: стандарт лечения | Насонов Е.Л.
Для цитирования: Насонов Е.Л. Нестероидные противовоспалительные препараты при ревматических заболеваниях: стандарт лечения // РМЖ. 2001. №7. С. 265
ММА имени И.М. Сеченова
Нестероидные противовоспалительные препараты (НПВП) относятся к числу наиболее важных “симптоматических” лекарственных средств, особенно при лечении ревматических болезней [1,2]. Это определяется уникальным сочетанием противовоспалительных, анальгетических, жаропонижающих и антитромботических свойств, перекрывающих почти весь спектр основных симптомов, наиболее характерных для заболеваний ревматической природы. Такого одновременного сочетания положительных эффектов не наблюдается ни у одного из известных в медицине лекарственных средств.
Первый природный аналог НПВП, салицилат натрия, содержащийся в экстракте коры ивы, вошел в клиническую практику более 200 лет назад (Edward Stone) и в течение долгого времени оставался почти единственным лекарством против боли и лихорадки. Первый синтетический НПВП – ацетилсалициловая кислота – появился на рубеже XIX–XX веков и в течение 50 лет, до открытия глюкокортикоидов, также был единственным средством, подавляющим воспаление. Хотя в настоящее время ацетилсалициловая кислота во многом потеряла свое значение, как собственно противовоспалительный препарат, она продолжает быть незаменимым средством для профилактики тромботических осложнений при различных заболеваниях человека, в том числе ревматических.
Не столько недостаточная эффективность, сколько токсичность высоких (противовоспалительных) доз ацетилсалициловой кислоты послужила мощным стимулом для разработки новых, “не салицилатных” НПВП. Первые из них – фенилбутазон, а затем индометацин – стали широко применяться в клинической практике в 50-60-х годах. Вскоре появились производные пропионовой (ибупрофен, кетопрофен), фенилуксусной (диклофенак) и эноликовой (пироксикам) кислот. Для определения этого класса лекарственных средств J. Flower предложил термин – “нестероидные противовоспалительные препараты” (НПВП), подчеркивающий их принципиальные отличия от глюкокортикоидов.
Наряду с ревматическими заболеваниями, НПВП чрезвычайно широко применяются практически во всех разделах медицины. По некоторым оценкам каждый год в мире выписывается более 60 млн. рецептов только на “неаспириновые” НПВП. Однако реальное число пациентов, принимающих НПВП, значительно больше, так как некоторые препараты (ибупрофен, напроксен и кетопрофен) разрешены к применению в качестве безрецептурных лекарственных форм [2,3]. По анальгетической активности современные НПВП существенно превосходят “простые” анальгетики (ацетаминофен), а некоторые из них (кетопрофен, лорноксикам) при парентеральном введении сходны с центральными анальгетиками (трамадол) и даже опиоидами. Не удивительно, что более двух третей пациентов, страдающих остеоартрозом (ОА) и ревматоидным артритом (РА), предпочитают принимать НПВП, несмотря на информированность о побочных эффектах последних.
В настоящее время в класс “традиционных” НПВП входят около 20 лекарственных средств, которые по химической структуре подразделяются на несколько групп: производные салициловой, индоловой, гетероарилуксусной, пропионовой и энолиоковой кислот и др. [1]. К сожалению, “химическая” классификация мало полезна для прогнозирования клинической эффективности и токсичности того или иного НПВП. В целом “неаспириновые” НПВП столь же эффективны, но более безопасны, чем ацетилсалициловая кислота в эквивалентной дозе [1,4]. Однако они также не лишены побочных эффектов, поэтому в последние годы особое внимание уделяется поиску путей, направленных на повышение безопасности лечения НПВП.
Общие представления о НПВП
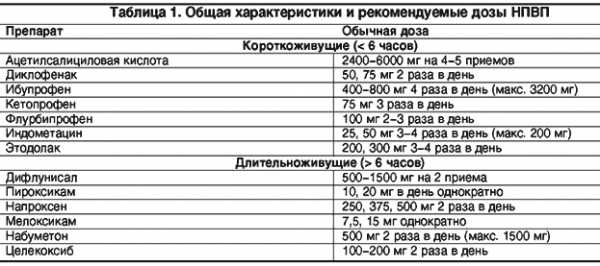
Все “традиционные” НПВП имеют ряд общих химических и фармакологических свойств. Будучи слабыми органическими кислотами, они хорошо абсорбируются в желудочно-кишечном тракте (ЖКТ), сильно связываются с альбумином и имеют примерно одинаковый объем распределения [4]. Гипоальбуминемия ведет к увеличению сывороточной концентрации “свободного” препарата и может обусловливать увеличение токсичности. Продолжительность полужизни НПВП варьируется в широких пределах. Условно НПВП подразделяются на короткоживущие (< 6 часов) и длительноживущие (>6 часов) (табл. 1). Терапевтический ответ и развитие токсических реакций зависят от многих факторов, в том числе от времени, необходимого для достижения равновесного состояния препарата в плазме, и приблизительно соответствуют 3-5-кратному значению продолжительности полужизни. Следует подчеркнуть, что четкая связь между периодом полужизни НПВП в плазме и его клинической эффективностью не прослеживается. Это связано с тем, что “короткоживущие” препараты длительно и в высокой концентрации сохраняются в зоне воспаления, например в полости сустава. Поэтому двукратный прием “короткоживующих” препаратов нередко столь же эффективен, как многократный.
Наряду с некоторыми специфическими механизмами, которые будут рассмотрены ниже, гастроэнтерологическая токсичность НПВП зависит от степени их печеночной энтероциркуляции, поскольку именно это определяет длительность контакта препарата со слизистой желудочно-кишечного тракта. Наиболее важный механизм, определяющий как эффективность, так и токсичность НПВП, связан с подавлением активности циклооксигеназы (ЦОГ) – фермента, регулирующего биотрансформацию арахидоновой кислоты в простагландины (ПГ), простациклин и тромбоксан. Хотя по данным исследований in vitro НПВП подавляют синтез ПГ в различной степени (одни препараты очень сильно, другие слабо), прямая связь между выраженностью ингибиции ПГ, с одной стороны, и противовоспалительной и анальгетической активностью НПВП, с другой, не доказана.
Особенно большое значение имеет характер влияния НПВП на недавно открытые изоформы ЦОГ, которые обозначаются как ЦОГ-1 и ЦОГ-2 [5]. Первая (ЦОГ-1) постоянно присутствует в большинстве тканей (хотя и в различном количестве), относится к категории “конститутивных” (“структурных”) ферментов, регулирующих физиологические эффекты ПГ. Напротив, ЦОГ-2 в норме в большинстве тканей не обнаруживается, но ее уровень существенно увеличивается на фоне развития воспаления (рис. 1). Тем не менее, в некоторых тканях (мозг, почки, кости и, вероятно, в репродуктивной системе у женщин) ЦОГ-2 играет роль “структурного” фермента. К характерным особенностям ЦОГ-2 следует отнести то, что ее экспрессия, в отличие от ЦОГ-1, подавляется глюкокортикоидами. Ингибиция ЦОГ-2 рассматривается, как один из важных механизмов противовоспалительной активности НПВП, а ЦОГ-1 – развития побочных эффектов. Поэтому эффективность и токсичность “стандартных” НПВП связывают с их низкой селективностью, то есть способностью в одинаковой степени подавлять активность обоих изоформ ЦОГ. Все эти данные послужили основой для создания новой группы НПВП, которые обладают всеми положительными свойствами “стандартных” НПВП, но менее токсичны [5,6,7]. Их определяют, как специфические ингибиторы ЦОГ-2 или ЦОГ-1 сберегающие препараты.

Рис. 1. Функциональная активность ЦОГ-1 и ЦОГ-2
Обсуждаются дополнительные механизмы противовоспалительной и аналгетической активности НПВП, как связанные, так и не связанные с ингибицией ЦОГ. К ним относят подавление функции нейтрофилов и взаимодействия лейкоцитов с эндотелием сосудов, ингибицию активации фактора транскрипции NF-kВ, регулирующего синтез провоспалительных медиаторов, центральные антиноцециптиные или даже опиоподобные эффекты. Особое внимание привлечено к НПВП как регуляторам апоптоза (программированная гибель) клеток. Полагают, что поскольку ПГ тормозят апоптоз клеток, то ингибиция их синтеза НПВП может способствовать нормализации жизненного цикла клеток в зоне воспаления и подавлению неконтролируемой пролиферации опухолевых клеток. Хотя на популяционном уровне все НПВП в эквивалентных дозах обладают сходной эффективностью и токсичностью, клинический опыт свидетельствует о существенных различиях в “ответе” на НПВП у отдельно взятых пациентов. У некоторых из них один НПВП значительно более эффективно подавляет боль и воспаление или, напротив, чаще вызывает токсические реакции, чем другой. Причины этого явления до конца не ясны. Обсуждается значение индивидуальных особенностей абсорбции, распределения и метаболизма препаратов, относительное преобладание зависимых и не зависимых от ингибиции ЦОГ механизмов действия. Поскольку НПВП являются рацемическими смесями, различия в эффекте могут зависеть от соотношения лево- и правовращающих энантиомеров, один из которых обладают более выраженной противовоспалительной и анальгетической, а другой – токсической активностью.
Клиническое применение НПВП
Несмотря на многолетнюю историю применения и интенсивные исследования, все еще остается ряд нерешенных проблем, касающихся оптимального лечения НПВП. Тем не менее клинический опыт (часто эмпирический) позволил сформулировать некоторые общие принципы рационального применения этих препаратов, направленных на повышение эффективности и снижение частоты побочных эффектов. Особенности применения некоторых НПВП при ОА представлены в таблице 2.
просмотреть таблицу 2
Учитывая быстрое достижение равновесного связывания с альбумином, уровень НПВП в кровяном русле в меньшей степени влияет на эффективность, чем на токсичность. Поэтому увеличение дозы “стандартных” НПВП больше рекомендуемой приводит к нарастанию токсичности, но не эффективности лечения. Это касается и преимущественных ингибиторов ЦОГ-2 (мелоксикам, нимесулид), прием которых в высоких дозах ведет к потере селективности в отношении ингибиции ЦОГ-2. По данным контролируемых исследований любой “стандартный” НПВП по эффективности достоверно превосходит плацебо и, по крайней мере, не уступает ацетисалициловой кислоте в высоких дозах. Уменьшение выраженности боли и признаков воспаления по стандартизованным критериям отмечается примерно у 60-70% пациентов ОА и РА. Однако поскольку “индивидуальный” ответ на НПВП у каждого пациента может колебаться в широких пределах, нередко необходим подбор наиболее эффективного препарата. Для достоверного вывода об эффективности или отсутствии таковой препарат следует принимать не менее 2-4 недель в оптимальной терапевтической дозе. Хотя этот подход пока не оценивался в специальных проспективных контролируемых исследованиях, полагают, что при индивидуальном подборе число пациентов, “отвечающих” на НПВП, может увеличиться до 90%.
Эмпирический подход к индивидуальному подбору эффективного НПВП неприемлем в отношении поиска наиболее безопасного препарата. Хотя некоторые побочные эффекты более характерны для определенных НПВП или развиваются чаще при одних заболеваниях, чем при других, но наиболее частые их них класс-специфические. Они напрямую связаны с основным механизмом действия НПВП, а именно подавлением ЦОГ-1 зависимого синтеза ПГ. К этим побочным эффектам относятся поражение ЖКТ, нарушения агрегации тромбоцитов, функции почек, негативное влияние на систему кровообращения. Другие побочные эффекты встречаются значительно реже и, вероятно, не связаны с ингибицией синтеза ПГ. Следует особо подчеркнуть, что риск почти всех побочных эффектов более высок у лиц пожилого и старческого, чем молодого возраста.
Поражение ЖКТ (НПВП–гастропатия) – наиболее характерный и частый побочный эффект НПВП [8,9]. Симптоматические побочные эффекты развиваются примерно у половины пациентов и нередко становятся основанием для прерывания лечения. Частота язвенного поражения желудка, выявляемая при эндоскопическом исследовании, колеблется от 15 до 30% и в 10 раз выше, чем двенадцатиперстной кишки. Хотя абсолютная частота тяжелых осложнений (перфорация, кровотечение) на фоне приема “стандартных” НПВП невысока (0,1-4% на пациента/год), они представляют серьезную медико-социальную проблему из-за широко применения НПВП в клинической практике. Следует особо подчеркнуть отсутствие четкой связи между субъективными (симптоматическими) побочными эффектами, эндоскопически выявляемыми язвами и тяжелыми осложнениями. Более того, создается впечатление, что у больных без симптоматических побочных эффектов язвенное поражение желудка при эндоскопии обнаруживается с той же частотой или даже чаще, чем у больных с этими эффектами. Поэтому при выборе НПВП врач в большей степени должен обращать внимание на факторы риска тяжелых осложнений, чем на субъективные жалобы пациентов.
Факторы риска НПВП – индуцированных поражений ЖКТ:
• пожилой возраст (особенно старше 60 лет)
• высокая доза НПВП
• связанное с приемом НПВП поражение ЖКТ или язвенная болезнь двенадцатиперстной кишки в анамнезе
• одновременный прием глюкокортикоидов, антикоагулянтов или нескольких НПВП (включая низкие дозы ацетилсалициловой кислоты).
Особенно высока частота тяжелых осложнений со стороны ЖКТ, достигающая 9% в течение 6 мес. приема препаратов у пациентов с несколькими факторами риска. Роль инфекции Helicobacter pylori, как фактора риска НПВП-индуцированного поражения ЖКТ, до конца не ясна и требует дальнейшего уточнения. Наряду с основными, существует ряд сопутствующих факторов риска. Например, отмечено нарастание частоты желудочных кровотечений у пациентов, принимающих НПВП в сочетании с ингибиторами обратного захвата серотонина и, вероятно, ингибиторами кальциевых каналов.
Риск гастроэнтерологических побочных эффектов в определенной степени зависит от типа НПВП (табл. 3). Как уже отмечалось, это связано с фармакодинамическими свойствами и особенно – с различной способностью ингибировать ту или другую изоформы ЦОГ. Препараты, в одинаковой степени ингибирующие ЦОГ-1 и ЦОГ-2 (ибупрофен в низких дозах, диклофенак), более селективные в отношении ЦОГ-2, чем ЦОГ-1 (мелоксикам) и особенно специфические ингибиторы ЦОГ-2 (целекоксиб) реже вызывают поражение ЖКТ, включая тяжелые осложнения, чем другие НПВП.

Негативное влияние “стандартных” НПВП на функцию почек и систему кровообращения также характерно для лиц пожилого и старческого возраста, особенно страдающих заболеваниями сердечно-сосудистой системы и почек. В целом эти осложнения встречаются примерно у 1-5% пациентов и нередко требуют стационарного лечения. Риск обострения застойной сердечной недостаточности (ЗСН) у лиц, принимающих НПВП, в 10 раз выше, чем не принимающих эти препараты. Прием НПВП удваивает риск госпитализаций, связанных с обострением ЗСН. В целом риск декомпенсации кровообращения у пожилых пациентов со “скрытой” ЗСН на фоне недавнего приема НПВП примерно такой же, как и тяжелых желудочно-кишечных осложнений. Факторы риска почечных и сердечно-сосудистых побочных эффектов НПВП:
• застойная сердечная недостаточность
• цирроз печени
• гломерулонефрит
• гиперкальцемия
• обезвоживание.
Известно, что при артериальной гипертензии (АГ) и ЗСН отмечается увеличение уровня “вазоконстрикторных” медиаторов ангиотензина II и норадреналина, которые стимулируют высвобождение ПГ, обладающих “вазодилатирующей” активностью и способствующих уменьшению ишемии почек. Поэтому НПВП–индуцированное подавление компенсаторного синтеза ПГ приводит к увеличению почечной и системной сосудистой резистентности. Тем самым увеличивается риск нарушений функции почек, увеличения артериального давления (АД) или декомпенсации кровообращения. У больных АГ прием НПВП ассоциируется с увеличением диастолического АД. Прием даже низких доз ацетилсалициловой кислоты снижает эффективность ингибиторов АПФ, диуретиков, способствует увеличению АД и негативно влияет на общую выживаемость пациентов ЗСН. Фактически НПВП не влияют на эффективность только блокаторов кальциевых каналов, но прием последних (как уже отмечалось) ассоциируется с увеличением риска НПВП-индуцированного поражения ЖКТ.
Преимущества ингибиторов ЦОГ-2
Первым представителем специфических ингибиторов ЦОГ-2 является препарат целекоксиб [10]. Лечение целекоксибом ассоциируется с достоверным снижением частоты симптоматических и тяжелых гастроэнтерологических побочных эффектов (эндоскопически выявляемые язвы) и осложнений (перфоративные язвы, обструкция, кровотечение) по сравнению с диклофенаком и ибупрофеном. Предварительный клинико-эпидемиологический анализ свидетельствует о том, что на фоне приема целекоксиба частота гастроэнтерологических побочных эффектов составила всего 0,01% на 1000 пациентов в год, что было сопоставимо с таковой у лиц, вообще не принимающих НПВП. В целом применение целекоксиба позволяет существенно повысить безопасность лечения, особенно у больных с факторами риска побочных эффектов.
К преимущественным (селективным) ингибиторам ЦОГ-2 относится препарат мелоксикам. Материалы отдельных контролируемых исследований и их мета-анализ свидетельствуют о сходной эффективности, но более высокой безопасности мелоксикама в отношении поражения ЖКТ по сравнению с диклофенаком, пироксикамом и напроксеном, в том числе в группах риска.
Стандарты лечения НПВП
При выборе НПВП, особенно у лиц пожилого и старческого возраста и имеющих факторы риска развития побочных эффектов, необходимо принимать во внимание следующие факторы:
1. Селективность в отношении изоформ ЦОГ.
2. Фармакодинамические свойства.
3. Совместимость с другими лекарственными препаратами.
4. Наличие токсического действия на хрящ (особенно у больных с ОА).

Алгоритм лечения НПВП
Начинать лечение НПВП (особенно у больных пожилого и старческого возраста, с сопутствующими заболеваниями и язвенным анамнезом) следует с наименее токсичных препаратов. К относительно безопасным “стандартным” НПВП относятся короткоживущие (быстро всасывающиеся и быстро элиминирующиеся) препараты, которые не аккумулируют при нарушении метаболических процессов у пожилых больных. К ним относятся производные пропионовой кислоты (ибупрофен, кетопрофен), диклофенак, а также новый преимущественный ингибитор ЦОГ-2 – мелоксикам. Следует отметить, что у больных РА лечение диклофенаком может несколько увеличивать токсичность метотрексата и циклоспорина А. Применение целекоксиба позволяет свести к минимуму риск ЦОГ-1-зависимых побочных эффектов. Индометацин и пироксикам (препарат с очень длительным периодом полужизни, около 32 часов) необходимо применять с особой осторожностью под тщательным клиническим, лабораторным контролем и только у больных без факторов риска побочных эффектов. Наиболее часто гемодинамические нарушения наблюдаются при приеме индометацина, который должен быть исключен из арсенала препаратов, назначающихся пациентам с сопутствующими заболеваниями почек и сердечно-сосудистой системы. Кроме того, индометацин отрицательно влияет на метаболизм хряща у больных ОА и может вызывать развитие психических нарущений у лиц пожилого возраста. Поэтому назначать индометацин можно только пациентам молодого и среднего возраста (без факторов риска) с серонегативными артропатиями и острым подагрическим артритом. Особенно высокий риск тяжелых гастроэнтерологических побочных эффектов наблюдается на фоне лечения кеторолаком, применение которого для купирования “ревматических” болей нежелательно. Еще более токсичным препаратом (задержка жидкости, агранулоцитоз и др.) является фенилбутазон, который следует исключить из клинической практики. Для обеспечения безопасности лечения необходимо строго придерживаться рекомендаций по динамическому наблюдению за больными, принимающими НПВП (табл. 4).
При наличии факторов риска и развитии диспепсических симптомов показано проведение эндоскопического исследования. При обнаружении язвенного поражения ЖКТ необходимо решить вопрос о возможности прерывания лечения НПВП. Их отмена, хотя и не приводит к “излечиванию” НПВП-гастропатии, повышает эффективность противоязвенной терапии и снижает риск рецидивирования язвенно-эрозивного процесса в ЖКТ. При невозможности прервать лечение следует максимально уменьшить среднюю суточную дозу НПВП, перейти на более безопасный препарат или Артротек (комбинация диклофенака и мизопростола), или сделать попытку использовать простые анальгетики (парацетамол). При РА потребность в НПВП можно уменьшить путем назначения низких доз глюкокортикоидов или оптимизацией “базисной” терапии. Необходимо помнить о том, что альтернативные пути введения НПВП (парентеральный, ректальный) не предохраняют больных от возможности развития гастроэнтерологических побочных эффектов. Монотерапия невсасывающимися антацидами и сукралфатом (препарат, обладающий пленкообразующими, антипепсическими и цитопротективными свойствами), хотя и может быть использована для купирования симптомов диспепсии, не эффективна как в отношении лечения, так и профилактики НПВП–гастропатии (табл. 5).

Представленные выше рекомендации по рациональному применению НПВП являются предварительными и требуют уточнений. Тем не менее их строгое соблюдение, несомненно, будет способствовать повышению эффективности и снижению токсичности лечения НПВП.
Список литературы Вы можете найти на сайте http://www.rmj.ru
Кетопрофен –
Флексен (торговое название)
(Italfarmaco)
Диклофенак калия –
Раптен рапид (торговое название)
(Hemofarm)
Литература:
1. Насонов Е.Л. Нестероидные противоспалительные препараты (Перспективы применения в медицине). Москва, Издательство “Анко”,2000; 142 стр.
2. Brooks P.M., Day R.O. Non-steroidal anti-inflammatory drugs: differences and similarities. N. Engl. J. Med. 1993;324:1716-1725.
3. Brooks P.M. Treatment of rheumatoid arthritis: from symptomatic relife to potential cure. Br. J. Rheumatol. 1998; 37:1265-1271.
4. Anti-rheumatic drugs Ed. E.C. Huskinson, Praeger, 1983.
5. Hawkey C.J. COX-2 inhibitors. Lancet 1999;353:307-314.
6. Насонов Е.Л. Специфические ингибиторы циклооксигеназы-2 - решенные и не решенные проблемы. Клин. Фармакол. Терапия, 2000;1:57-64.
7. Насонов Е.Л., Е.С. Цветкова Е.С., Тов Н.В. Селективные ингибиторы циклооксигеназы-2: перспективы лечения заболеваний человека. Терапевт. Архив 1998; 5:8-13.
8. Насонов Е.Л., Каратеев А.Е. Поражения желудка, связанные с приемом нестероидных противовоспалительных препаратов. Клин. Медицина, 2000’ 3:4-10.
9. Насонов Е.Л., Каратеев А.Е. Гастропатия, связанная с приемом нестероидных противовоспалительных препаратов. Клин. Медицина, 2000;4;4-9
10. Насонов Е.Л. Целебрекс - первый специфический ингибитор ЦОГ-2 - новые данные. Научно-практическая ревматология, 2000;4:22-25.
11. Wolfe M., Lichtenstein D.R., Sinhg G. Gastrointestinal toxicity of nonsteroidal anti-inflammatory drugs. N. Engl. J. Med. 1999; 24: 1888-1899.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
www.rmj.ru
Нестероидные противовоспалительные препараты [LifeBio.wiki]
Нестероидные противовоспалительные препараты (обычно сокращенно НПВП), или нестероидные противовоспалительные средства (НПВС), представляют собой класс препаратов, которые обеспечивают анальгезирующее (обезболивающее) и жаропонижающее действие, а также, в более высоких дозах, противовоспалительный эффект. Термин «нестероидные» отличает эти препараты от стероидов, которые, помимо других эффектов, проявляют аналогичные действия что касается угнетения эйкозаноидов и противовоспалительных эффектов. Термин впервые был использован в 1960 году, и служил для того, чтобы отличать новые лекарственные средства от стероидов, с использованием которых были связаны ятрогенные трагедии. 1) В качестве анальгетиков, НПВС необычны тем, что они являются ненаркотическими средствами и, таким образом, используются в качестве не вызывающих привыкания веществ, альтернативных наркотикам. Наиболее известные представители этой группы препаратов, аспирин, ибупрофен и напроксен, доступны без рецепта в большинстве стран. Парацетамол (ацетаминофен), как правило, не рассматривается в качестве НПВС, поскольку он проявляет лишь слабую противовоспалительную активность. Он облегчает боль, в основном, блокируя ЦОГ-2 в центральной нервной системе, но менее активен в других частях организма. Большинство НПВС ингибируют активность циклооксигеназы-1 (ЦОГ-1) и циклооксигеназы-2 (ЦОГ-2), и, таким образом, синтез простагландинов и тромбоксанов. Считается, что ингибирование ЦОГ-2 приводит к противовоспалительным, обезболивающим и жаропонижающим эффектами, и что то, что эти НПВС, в частности, аспирин, также ингибируют ЦОГ-1, может вызвать желудочно-кишечное кровотечение и язвы. 2)
Медицинское использование НПВС, как правило, используются для симптоматического лечения следующих заболеваний:
Остеоартроз
Ревматоидный артрит
Мягкая или умеренная боль из-за воспаления и тканевой травмы
Боль в пояснице
Воспалительные артропатии (например, анкилозирующий спондилоартрит, псориатический артрит, реактивный артрит)
Лучеплечевой бурсит
Головная боль
Мигрень
Острая подагра
Дисменорея (менструальные боли)
Метастатическая боль в костях
Послеоперационная боль
Ригидность мышц и боль из-за болезни Паркинсона
Гипертермия (лихорадка)
Кишечная непроходимость
Почечная колика
НПВП также дают новорожденным детям, у которых не закрывается артериальный проток в течение 24 часов с момента рождения. Аспирин, единственный НПВС, который способен необратимо ингибировать ЦОГ-1, также применяется для ингибирования агрегации тромбоцитов. Он полезен для лечения артериальных тромбозов и профилактики сердечно-сосудистых осложнений. Аспирин ингибирует агрегацию тромбоцитов путем ингибирования действия тромбоксана A2.
Противопоказания
НПВС могут быть использованы с осторожностью у людей со следующими заболеваниями:
Синдром раздраженного кишечника
Лица старше 50 лет, имеющие семейную историю проблемы с желудочно-кишечным трактом
Лица, у которых были проблемы с ЖК-трактом в прошлом из-за использования НПВС
НПВС обычно следует избегать людям, страдающим следующими заболеваниями:
Язвенная болезнь желудка или желудочные кровотечения
Неконтролируемая артериальная гипертензия
Болезни почек
Люди, которые страдают воспалительным заболеванием кишечника (болезнь Крона или язвенный колит)
Транзиторная ишемическая атака в прошлом (за исключением аспирина)
Инсульт в прошлом (за исключением аспирина)
Инфаркт миокарда в прошлом (за исключением аспирина)
Ишемическая болезнь сердца (за исключением аспирина)
Аортокоронарное шунтирование
Прием аспирина для сердца
Третий триместр беременности
Лица, перенесшие шунтирование желудка
Лица, имеющие в анамнезе реакций гиперчувствительности к НПВС аллергические или аллергического типа, например аспирин-индуцированная астма
Побочные эффекты
Широкое использование НПВС привело к тому, что неблагоприятные эффекты этих препаратов становятся все более распространенным явлением. Применение НПВС повышает риск возникновения ряда проблем с желудочно-кишечным трактом. Когда НПВС используются для лечения боли после операции, они повышают риск возникновения проблем с почками. 3) По оценкам, 10-20% пациентов, принимающих НПВС, испытывают расстройство желудка. В 1990-х годах высокие дозы НПВС, отпускаемых по рецепту, были связаны с серьезными побочными эффектами верхних отделов ЖКТ, включая кровотечение. За последнее десятилетие, снизилось число смертей, связанных с желудочным кровотечением. НПВС, как и все другие лекарственные средства, могут взаимодействовать с другими препаратами. Например, одновременное применение НПВП и хинолонов может увеличить риск неблагоприятных системных эффектов хинолонов на ЦНС, включая нервные припадки. 4)
Комбинационный риск
Традиционные НПВС (рецептурные или безрецептурные) не следует принимать одновременно с ингибиторами ЦОГ-2. 5) Кроме того, люди, применяющие аспирин ежедневно (например, для снижения сердечно-сосудистого риска) должны соблюдать осторожность, если они также используют другие НПВС, так как они могут ингибировать кардиопротективные эффекты аспирина. Rofecoxib (Vioxx) производит значительно меньше желудочно-кишечных побочных реакций по сравнению с напроксеном. Исследование VIGOR изучило вопрос сердечно-сосудистой безопасности коксибов. Статистически значимое увеличение случаев инфаркта миокарда наблюдалось у пациентов, применяющих рофекоксиб. Другие данные, из испытания APPROVe, показали статистически значимый относительный риск развития сердечно-сосудистых осложнений 1,97 по сравнению с плацебо, что спровоцировало вывод рофекоксиба с рынка по всему миру в октябре 2004 года. Использование метотрексата с НПВС при ревматоидном артрите является безопасным, если проводится адекватный мониторинг. 6)
Сердечно-сосудистая система
НПВС (кроме аспирина), как более новые селективные ингибиторы ЦОГ-2, так и традиционные противовоспалительные средства, повышают риск развития инфаркта миокарда и инсульта. 7) Они не рекомендуются у лиц, переживших сердечный приступ, так как они увеличивают риск смерти и / или повторного инфаркта. Практика показывает, что напроксен может быть наименее вредным из них. 8) НПВС (кроме аспирина в низких дозах) связаны с удвоенным риском сердечной недостаточности у людей, не имеющих в анамнезе сердечной болезни. У людей с такой историей, использование НПВС (кроме низких доз аспирина) было связано с более чем 10-кратным увеличением риска сердечной недостаточности. Если будет доказано, что эта связь является причинной, исследователи считают, что НПВС будут ответственны за до 20 процентов случаев госпитализаций при застойной сердечной недостаточности. У людей, страдающих сердечной недостаточностью, НПВС увеличивают риск смертности (отношение рисков) приблизительно на 1,2-1,3 для напроксена и ибупрофена, 1,7 для рофекоксиба и целекоксиба, и 2,1 для диклофенака. 9) 9 июля 2015 года FDA усилило предупреждения касательно повышенного риска сердечного приступа и инсульта, связанного с нестероидными противовоспалительными препаратами (НПВП). Аспирин является НПВП, однако на него не распространяются новые предупреждения.
Возможный риск эректильной дисфункции
Финское исследование 2005 года связало долгосрочный (свыше 3 месяцев) прием НПВС с повышенным риском развития эректильной дисфункции. Это исследование было только корреляционным, и зависело исключительно от самоотчетов (использовались вопросники). В 2011 году, одна публикация 10) в журнале урологии получила широкую огласку. Согласно этому исследованию, мужчины, которые использовали НПВС регулярно, имели значительно повышенный риск эректильной дисфункции. Связь между использованием НПВС и эректильной дисфункцией все еще наблюдалась после учета нескольких условий. Тем не менее, исследование было наблюдательным и не контролируемым, с низким уровнем первоначального участия, потенциальной необъективностью участников и другими неконтролируемыми факторами. Авторы не рекомендовали делать какие-либо выводы относительно причины развития ЭД.
Желудочно-кишечный тракт
Основные побочные реакции на лекарства, связанные с использованием НПВП, относятся к прямому и косвенному раздражению желудочно-кишечного тракта (ЖКТ). НПВС вызывают двойное повреждение желудочно-кишечного тракта: кислотные молекулы непосредственно раздражают слизистую оболочку желудка, и ингибирование ЦОГ-1 и ЦОГ-2 снижает уровни защитных простагландинов. Ингибирование синтеза простагландинов в желудочно-кишечном тракте вызывает повышение секреции желудочного сока, снижение секреции бикарбоната, секрецию слизи и уменьшение трофических эффектов на эпителиальную слизистую оболочку. К распространенным побочным эффектам НПВП на желудочно-кишечный тракт относятся:
Клинические язвы связаны с системными эффектами введения НПВС. Такое повреждение происходит независимо от способа введения нестероидного противовоспалительного средства (например, перорального, ректального, или парентерального), и может иметь место даже у пациентов с ахлоргидрией. 11) Риск язвообразования увеличивается при увеличении продолжительности лечения, а также при введении более высоких доз. Чтобы свести к минимуму желудочно-кишечные побочные эффекты, разумно использовать самую низкую эффективную дозу в течение самого короткого периода времени. Исследования показывают, что часто это не соблюдается. Недавние исследования показывают, что у более 50% пациентов, принимающих НПВС, наблюдались повреждения слизистой оболочки тонкой кишки 12). Есть также некоторые различий в склонности отдельных веществ вызывать желудочно-кишечные побочные эффекты. Индометацин, кетопрофен и пироксикам, по всей видимости, имеют самый высокий показатель распространенности желудочных побочных эффектов АДР, в то время как ибупрофен (более низкие дозы) и диклофенак, по всей видимости, имеют более низкие показатели. Некоторые НПВП, такие как аспирин, выпускаются с энтеросолюбильным покрытием, что, по заверению производителей, снижает частоту желудочно-кишечных побочных эффектов. Кроме того, некоторые считают, что ректальные препараты могут уменьшить негативное воздействие препаратов на желудочно-кишечный тракт. Тем не менее, в соответствии с системным механизмом таких эффектов, и с клинической практикой, эти препараты не продемонстрировали снижение риска язвообразования. Как правило, желудочные (но не обязательно кишечные) побочные эффекты могут быть уменьшены за счет подавления производства кислоты, путем сопутствующего использования ингибитора протонного насоса, например, омепразола, эзомепразола; или аналога простагландина мизопростола. Мизопростол сам по себе связан с высоким уровнем желудочно-кишечных побочных эффектов (диарея). В то время как эти методы могут быть эффективными, они дороги для поддерживающей терапии.
Воспалительные заболевания кишечника
НПВС следует использовать с осторожностью у пациентов с воспалительным заболеванием кишечника (например, болезнью Крона или язвенным колитом) из-за того, что эти препараты могут вызывать желудочное кровотечение и язвы в слизистой желудка. Обезболивающие, такие как парацетамол (также известный как ацетаминофен) или препараты, содержащие кодеин (который замедляет активность кишечника) более безопасны для облегчения боли при воспалительном заболевании кишечника.
Почки
Прием НПВС также связан с довольно высоким риском почечных побочных реакций. Механизм этих реакций связан с изменениями почечной гемодинамики (почечный кровоток), обычно опосредованными простагландинами, на которые воздействуют НПВС. Простагландины обычно вызывают вазодилатацию афферентных артериол клубочков. Это помогает поддерживать нормальную перфузию клубочков и скорость клубочковой фильтрации (СКФ), показатель почечной функции. Это особенно важно при почечной недостаточности, когда почки пытаются сохранить почечное перфузионное давление благодаря повышенным уровням ангиотензина II. При этих повышенных уровнях, ангиотензин II также сужает афферентные артериолы в клубочке в дополнение к эфферентным артериолам. Простагландины служат для расширения афферентных артериол; блокируя этот простагландин-опосредованный эффект, особенно при почечной недостаточности, НПВС вызывают сужение афферентной артериолы и снижение ППД (почечного перфузионного давления).
Распространенные побочные эффекты, связанные с измененной функцией почек, включают:
Удержание соли (натрия) и жидкости
Гипертония (высокое кровяное давление)
- Эти препараты могут также привести к почечной недостаточности, особенно в сочетании с другими нефротоксическими веществами. Почечная недостаточность представляет собой особенно высокий риск, если пациент также одновременно принимает ингибиторы АПФ (который удаляет вазоконстрикцию ангиотензина II в эфферентной артериоле) и диуретики (которые снижают объем плазмы, и, таким образом, RPF). 13)
В более редких случаях, НПВС могут также вызывать более тяжелые почечные побочные эффекты:
Светочувствительность
Светочувствительность – это побочный эффект НПВС, о котором часто забывают. 2-арилпропионовые кислоты больше всего склонны вызывать реакции светочувствительности, однако это могут делать и другие НПВС, в том числе пироксикам, диклофенак и бензидамин. Беноксапрофен, выведенный с рынка из-за его гепатотоксичности, был наиболее фотоактивным НПВС. Механизм фотосенсибилизации, ответственный за высокую фотоактивность 2-арилпропионовых кислот, представляет собой декарбоксилирование фрагмента карбоновой кислоты. Конкретные поглощательные характеристики различных хромофорных 2-арильных заместителей, воздействуют на механизм декарбоксилирования. В то время как ибупрофен имеет слабую абсорбцию, сообщалось, что он является слабым фотосенсибилизирующим веществом.
Во время беременности
НПВС не рекомендуется принимать во время беременности, особенно в третьем триместре. В то время как НПВС как класс не являются прямыми тератогенами, они могут вызвать преждевременное закрытие артериального протока плода и почечные побочные эффекты у плода. Кроме того, они связаны с преждевременными родами 14) и выкидышем. Аспирин, однако, используется вместе с гепарином у беременных женщин в сочетании с антифосфолипидными антителами. Кроме того, индометацин используется во время беременности для лечения многоводия путем сокращения производства мочи у плода с помощью ингибирования почечного кровотока плода. В отличие от этого, парацетамол (ацетаминофен) рассматривается как безопасный и хорошо переносимый во время беременности препарат, однако Leffers и др. опубликовали в 2010 году исследование, показывающее, что препарат может быть связан с мужским бесплодием у младенцев в утробе. 15) Дозы следует принимать в соответствии с предписаниями врача, из-за риска гепатотоксичности при передозировке. Во Франции, агентством здравоохранения страны противопоказано применение НПВС, включая аспирин, после шестого месяца беременности.
Аллергия / реакции гиперчувствительности, подобные аллергии
Разнообразие аллергических реакций или аллергических реакций гиперчувствительности может быть связано с применением НПВС. Эти реакции гиперчувствительности отличаются от других побочных реакций, перечисленных здесь, которые являются реакциями токсичности, то есть, нежелательными реакциями, которые являются результатом фармакологического действия препарата, зависят от дозы, и могут наблюдаться у любого человека, применяющего НПВП; реакции гиперчувствительности являются своеобразными реакциями на лекарства. 16) Некоторые реакции гиперчувствительности НПВС имеют действительно аллергическое происхождение: 1) повторяющаяся IgE-опосредованная крапивница, ангионевротический отек и анафилаксии сразу после или до нескольких часов после приема одного структурного типа НПВС, но не после приема структурно неродственных НПВС; и 2) сравнительно слабые или же умеренно тяжелые кожные реакции с отсроченным началом, опосредованные Т-клетками (обычно более 24 часов), такие как макулопапулезная сыпь, фиксированная токсидермия, реакции светочувствительности, крапивница замедленного типа, а также контактный дерматит; или 3) гораздо более серьезные и потенциально опасные для жизни опосредованные Т-клетками отсроченные системные реакции, такие как лекарственная сыпь с эозинофилией и системными проявлениями, острый генерализованный экзантематозный пустулез, синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Другие реакции гиперчувствительности НПВС проявляются аллергенными симптомами, но не связаны м истинными аллергическими механизмами; скорее, они связаны с тем, что НПВС могут изменять метаболизм арахидоновой кислоты в пользу формирования метаболитов, которые способствуют аллергическим симптомам. Больные могут быть аномально чувствительны к этим провокационным метаболитам и / или избыточно их производить и, как правило, восприимчивы к широкому спектру структурно разнородных НПВС, особенно тех, которые ингибируют ЦОГ1. Симптомы, которые развиваются сразу же или же до нескольких часов после приема любого из различных НПВС, которые ингибируют ЦОГ-1: 1) обострение бронхиальной астмы и ринита у пациентов с астмой в анамнезе или ринитом и 2) обострение или развитие волдырей и / или ангиодистрофия у людей с историей хронической крапивницы или отека Квинке или без этих неё.
Другое
Общие побочные реакции на лекарства, кроме вышеперечисленных, включают в себя: увеличение ферментов печени, головная боль, головокружение. Не распространенные побочные эффекты: гиперкалиемия, спутанность сознания, бронхоспазм, сыпь. Быстрое и сильное отекание лица и / или тела. Ибупрофен может также редко вызывать симптомы синдрома раздраженного кишечника. НПВС также могут провоцировать некоторые случаи синдрома Стивенса-Джонсона. Большинство НПВС плохо проникают в центральную нервную систему (ЦНС). Тем не менее, ферменты ЦОГ конститутивно экспрессируются в некоторых областях центральной нервной системы, а это означает, что даже ограниченное их проникновение может вызвать побочные эффекты, такие как сонливость и головокружение. В очень редких случаях, ибупрофен может вызвать асептический менингит. Как и другие лекарственные средства, НПВС могут вызывать аллергию. В то время как многие аллергии являются специфическими для одного НПВС, у 1-5 человек могут наблюдаться непредсказуемые кросс-реактивные аллергические реакции на другие НПВС. 17) Лекарственные взаимодействия НПВС снижают почечный кровоток и, тем самым, уменьшают эффективность диуретиков, а также ингибируют устранение лития и метотрексата. НПВС вызывают геморрагические гемостазиопатии, которые могут быть серьезными, в сочетании с другими препаратами, которые также снижают свертываемость крови, такими как варфарин. НПВС могут усугубить гипертонию (высокое кровяное давление) и тем самым антагонизировать действие антигипертензивных средств, таких как ингибиторы АПФ. НПВС могут взаимодействовать и снижать эффективность антидепрессантов СИОЗС. Различные широко используемые нестероидные противовоспалительные препараты (НПВП) усиливают эндоканнабиноидную сигнализацию путем блокирования анандамид-разрушающего мембранного фермента гидролазы амидов жирных кислот (FAAH).
Механизм действия
Большинство НПВС действуют как неселективные ингибиторы фермента циклооксигеназы (ЦОГ), ингибируя как изоферменты циклооксигеназы-1 (ЦОГ-1), так и циклооксигеназы-2 (ЦОГ-2). Это ингибирование является конкурентно обратимым (хотя и в разной степени обратимости), в отличие от механизма аспирина, который является необратимым ингибитором. 18) ЦОГ катализирует образование простагландинов и тромбоксана из арахидоновой кислоты (которая сама получается из клеточного фосфолипидного бислоя путем фосфолипазы А2). Простагландины действуют (помимо прочего) в качестве сигнализирующих молекул в процессе воспаления. Этот механизм действия был выяснен Джоном Вейном (1927-2004), который получил Нобелевскую премию за свою работу. ЦОГ-1 представляет собой конститутивно экспрессируемый фермент, играющий роль в регулировании многих нормальных физиологических процессов. Один из этих процессов происходит в слизистой желудка, где простагландины выполняют защитную роль, предотвращая повреждение слизистой оболочки желудка от повреждения желудочной кислотой. ЦОГ-2 представляет собой фермент, факультативно экспрессируемый при воспалении, и это ингибирование ЦОГ-2 производит желательные эффекты НПВС. Когда неселективные ингибиторы ЦОГ-1 / ЦОГ-2 (такие как аспирин, ибупрофен и напроксен) снижают уровни простагландинов в желудке, может произойти язва желудка или внутреннее кровотечение двенадцатиперстной кишки. НПВС изучались в различных анализах, чтобы понять, как они влияют на каждый из этих ферментов. Несмотря на то, что анализы выявили различия, к сожалению, различные анализы дают разные отношения. 19) Открытие ЦОГ-2 привело к исследованию с целью разработки селективных препаратов, ингибирующих ЦОГ-2, которые не вызывают желудочных осложнений, характерных для старых НПВС. Парацетамол (ацетаминофен) не считается НПВС, поскольку он обладает небольшой противовоспалительной активностью. Он лечит боль, в основном, блокируя ЦОГ-2 в центральной нервной системе, но не так сильно воздействует на остальные части тела. Тем не менее, многие аспекты механизма действия НПВП остаются невыясненными, и по этой причине строятся гипотезы касательно дальнейших путей ЦОГ. ЦОГ-3 пути, как полагают, заполняют некоторые из этих пробелов, но недавние исследования показывают, что имеется небольшая вероятность того, что ЦОГ-3 играют существенную роль в организме человека. Таким образом, были предложены альтернативные модели объяснения. НПВС также используются при острой боли, вызванной подагрой, так как они ингибируют фагоцитоз уратов, помимо ингибирования простагландин-синтетазы. 20)
Противовоспалительная активность
НПВС имеют жаропонижающую активность и могут быть использованы для лечения лихорадки. 21) Лихорадка вызывается повышенным уровнем простагландина Е2, что приводит к изменению скорости возбуждения нейронов в пределах гипоталамуса, которые контролируют терморегуляцию. Жаропонижающие средства действуют путем ингибирования фермента ЦОГ, что приводит к общему ингибированию биосинтеза простаноидов (PGE2) в гипоталамусе. PGE2 посылает сигналы на гипоталамус для увеличения теплового режима организма. 22) Было показано, что ибупрофен более эффективен в качестве жаропонижающего средства, чем парацетамол (ацетаминофен). Арахидоновая кислота является субстратом предшественником циклооксигеназы, что приводит к образованию простагландинов F, D и E.
Классификация
НПВС могут быть классифицированы в зависимости от их химической структуры или механизма действия. Более поздние НПВС были известны задолго до того, как был выяснен механизм их действия и по этой причине классифицировались по химической структуре или происхождению. Новые вещества чаще классифицируются по механизму действия.
Салицилаты
Производные пропионовой кислоты
Производные уксусной кислоты
Индометацин
Толметин
Сулиндак
Etodolac
Кеторолак
Диклофенак
Ацеклофенак
Nabumetone
Производные енольной кислоты (оксикамы)
Производные антраниловой кислоты (фенаматы)
Следующие НПВС являются производными от фенамовой кислоты, которая представляет собой производное антраниловой кислоты, которая, в свою очередь, представляет собой азотистый изостер салициловой кислоты, которая является активным метаболитом аспирина.
Мефенамовая кислота
Меклофенамовая кислота
Флуфенаминовая кислота
Толфенамовая кислота
Селективные ингибиторы ЦОГ-2 (коксибы)
Целекоксиб (предупреждение FDA)
Rofecoxib (снят с рынка)
Valdecoxib (снят с рынка)
Парекоксиб, отозван FDA, лицензирован в ЕС
Лумиракоксиб, TGA отменили регистрацию
Etoricoxib не одобрен FDA, лицензирован в ЕС
Firocoxib используется у собак и лошадей
Сульфонанилиды
Другие
Clonixin
Licofelone действует путем ингибирования ЛОГ (липоксигеназы) и ЦОГ и, следовательно, известен как ингибитор 5-ЛОГ/ ЦОГ
H-harpagide из норичника или когтя дьявола
Хиральность
Большинство НПВС представляют собой хиральные молекулы (диклофенак является заметным исключением). Тем не менее, большинство препаратов готовятся в виде рацемической смеси. Как правило, только один энантиомер фармакологически активен. Для некоторых препаратов (обычно профенов), фермент изомеразы в естественных условиях превращает неактивный энантиомер в активную форму, хотя его активность колеблется в широких пределах у людей. Это явление, вероятно, связано с плохой корреляцией между эффективностью НПВП и их концентрацией в плазме, наблюдаемой в более старых исследованиях, когда конкретный анализ активного энантиомера не выполнялся. Ибупрофен и кетопрофен теперь доступны в односоставных препаратах активных энантиомеров (дексибупрофен и декскетопрофен), которые подразумевают более быстрое начало действия и улучшенный профиль побочных эффектов. Напроксен всегда выпускался на рынок в виде единственного активного энантиомера. Основные практические различия НПВС, как правило, имеют сходные характеристики и переносимость. Существует небольшая разница в клинической эффективности среди НПВП при их использовании в эквивалентных дозах. 23) Более того, различия между соединениями, как правило, относятся к режимам дозирования (связанным с полувыведением соединений), путям введения, и профилю переносимости. Что касается побочных эффектов, селективные ингибиторы ЦОГ-2 имеют более низкий риск развития желудочно-кишечных кровотечений, но значительно более повышенный риск развития инфаркта миокарда, чем повышенный риск от неселективных ингибиторов. Некоторые данные также подтверждают, что частично селективный мелоксикам связан с меньшим риском желудочно-кишечных осложнений. Неселективный напроксен является нейтральным в отношении риска сердечно-сосудистых осложнений. В отчетах о безопасности лекарственных средств отмечается, что ибупрофен, напроксен и салсалат являются менее дорогостоящими, чем другие НПВС, и по существу, являются эффективными и безопасными при правильном использовании для лечения остеоартрита и боли. 24)
Фармакокинетика
Большинство нестероидных противовоспалительных препаратов являются слабыми кислотами, с рКа 3-5. Они хорошо абсорбируется из желудка и слизистой кишечника. Они хорошо связываются с белком в плазме (обычно >95%), как правило, с альбумином, так что их объем распределения, как правило, приближается к объему плазмы. Большинство НПВС метаболизируется в печени путем окисления и конъюгации до неактивных метаболитов, которые обычно выводятся из организма в моче, хотя некоторые препараты частично выводятся из организма в желчи. Метаболизм может быть ненормальным в случае некоторых болезненных состояний, и даже при нормальной дозировке может происходить накопление препаратов в организме. Ибупрофен и диклофенак имеют короткий период полураспада (2-3 часа). Некоторые НПВС (обычно оксикамы) имеют очень длительный период полураспада (например, 20-60 часов).
История
Со времен греческой медицины до середины 19-го века, открытие лекарственных средств классифицировалось как эмпирическое искусство; в создании экспансивной фармакопеи растительных и минеральных продуктов того времени принимали участие фольклор и мифология. Листья мирта использовались к 1500 г. до н. э. Гиппократ (460-377 до н.э.) впервые сообщил об использовании коры ивы и в 30 г. до н.э. Цельс описал признаки воспаления, а также использовал кору ивы, чтобы смягчать воспаления. 25 апреля 1763 года Эдвард Стоун написал Королевскому обществу, описывая свои наблюдения по использованию лекарств на основе ивовой коры у лихорадящих больных. Активный ингредиент коры ивы, гликозид под названием салицин, был впервые выделен Иоганном Андреасом Бюхнером в 1827 г. К 1829 году, французский химик Анри Леру улучшил процесс экстракции для получения около 30 г очищенного салицина из 1,5 кг коры. 25) Путем гидролиза, салицин высвобождает глюкозу и салициловый спирт, который может быть преобразован в салициловую кислоту, как в естественных условиях, так и с помощью химических методов. Кислота является более эффективной, чем салицин и, в дополнение к своим жаропонижающим свойствам, является противовоспалительным и обезболивающим средством. В 1869 году Кольбе синтезировал эфир салициловой кислоты, хотя он была слишком кислым для слизистой оболочки желудка. Реакция, используемая для синтеза ароматической кислоты из фенола в присутствии СО2, известна как реакция Кольбе-Шмитта. 26) К 1897 году немецкий химик Феликс Хоффман и компания Bayer начали новый век фармакологии путем превращения салициловой кислоты в ацетилсалициловую кислоту под названием аспирин (название придумал Генрих Дресер). Другие НПВС были разработаны с 1950-ых годов. 27) В 2001 году на НПВС было выписано 70000000 рецептов. Ежегодно продается НПВС на 30 миллиардов долларов в Соединенных Штатах без рецепта.
Ветеринарное использование
Исследование поддерживает использование НПВС для контроля боли, связанной с ветеринарными процедурами, такими как удаление рогов и кастрация телят. Наилучший эффект достигается путем сочетания краткосрочного местного анестетика, такого как лидокаин, с НПВС, действующим в качестве долгосрочного анальгетика. Однако, поскольку разные виды демонстрируют различные реакции на различные лекарства в семье НПВС, мало существующих данных исследований, могут быть экстраполированы на другие виды животных, отличающиеся от конкретно изученных видов животных. Кроме того, соответствующее правительственное учреждение в одной области иногда запрещает использование, утвержденное в других юрисдикциях. Например, эффекты кетопрофена были изучены у лошадей больше, чем у жвачных животных, но из-за споров по поводу его использования в скачках, ветеринары, которые лечат скот в Соединенных Штатах, чаще назначают flunixin meglumine, который, хотя и рекомендован для использования у таких животных, не рекомендуется для лечения послеоперационной боли. В Соединенных Штатах, мелоксикам предназначен для использования только у собак, в то время как (из-за опасений по поводу повреждения печени) он противопоказан кошкам, за исключением одноразового использования во время операции. Несмотря на эти предупреждения, мелоксикам часто назначают «не по прямому назначению» для животных, не являющихся собаками, включая кошек и домашний скот. 28) В других странах, например, в Европейском Союзе (ЕС), на этикетках препарата существует информация касательно его использования у кошек.
Список НПВС:
Список использованной литературы:
1) Buer JK (Oct 2014). «Origins and impact of the term 'NSAID'». Inflammopharmacology 22 (5): 263–7. doi:10.1007/s10787-014-0211-2. PMID 25064056. 2) Clive P. Page, Michael J. Curtis, Morley Sutter, Michael Walker, Brian Hoffman. Farmacología integrada (in Spanish). Published by Elsevier España, 1998. ISBN 84-8174-340-2 3) Lee A, Cooper MG, Craig JC, Knight JF, Keneally JP (2007). «Effects of nonsteroidal anti-inflammatory drugs on postoperative renal function in adults with normal renal function». Cochrane Database Syst Rev (2): CD002765. doi:10.1002/14651858.CD002765.pub3. PMID 17443518 4) Royal Pharmaceutical Society of Great Britain (2009). «5 Infections». British National Formulary (BNF 57). BMJ Group and RPS Publishing. ISBN 978-0-85369-845-6 6) Colebatch, AN (2011). «Safety of non-steroidal anti-inflammatory drugs, including aspirin and paracetamol (acetaminophen) in people receiving methotrexate for inflammatory arthritis (rheumatoid arthritis, ankylosing spondylitis, psoriatic arthritis, other spondyloarthritis)». Cochrane Database of Systematic Reviews. doi:10.1002/14651858.CD008872.pub2 7) Trelle S, Reichenbach S, Wandel S, Hildebrand P, Tschannen B, Villiger PM, Egger M, Jüni P (11 January 2011). «Cardiovascular safety of non-steroidal anti-inflammatory drugs: network meta-analysis.». BMJ (Clinical research ed.) 342 (jan11 1): c7086. doi:10.1136/bmj.c7086. PMC 3019238. PMID 21224324 8) Bhala N, Emberson J, Merhi A, Abramson S, Arber N, Baron JA, Bombardier C, Cannon C, Farkouh ME, FitzGerald GA, Goss P, Halls H, Hawk E, Hawkey C, Hennekens C, Hochberg M, Holland LE, Kearney PM, Laine L, Lanas A, Lance P, Laupacis A, Oates J, Patrono C, Schnitzer TJ, Solomon S, Tugwell P, Wilson K, Wittes J, Baigent C (31 August 2013). «Vascular and upper gastrointestinal effects of non-steroidal anti-inflammatory drugs: meta-analyses of individual participant data from randomised trials.». Lancet 382 (9894): 769–79. doi:10.1016/S0140-6736(13)60900-9. PMC 3778977. PMID 23726390 9) Gislason GH, Rasmussen JN, Abildstrom SZ, Schramm TK, Hansen ML, Fosbøl EL, Sørensen R, Folke F, Buch P, Gadsbøll N, Rasmussen S, Poulsen HE, Køber L, Madsen M, Torp-Pedersen C (2009). «Increased Mortality and Cardiovascular Morbidity Associated with Use of Nonsteroidal Anti-inflammatory Drugs in Chronic Heart Failure». Archives of Internal Medicine 169 (2): 141–149. doi:10.1001/archinternmed.2008.525. PMID 19171810 10) Gleason JM, Slezak JM, Jung H, Reynolds K, Van den Eeden SK, Haque R, Quinn VP, Loo RK, Jacobsen SJ (2011). «Regular Nonsteroidal Anti-Inflammatory Drug Use and Erectile Dysfunction». The Journal of Urology 185 (4): 1388–1393. doi:10.1016/j.juro.2010.11.092. PMID 21334642. Retrieved 21 July 2014. 11) Textbook of Gastroenterology, Tadataka Yamada, 2008, Ch.40, Peptic Ulcer Disease, page 941 12) Higuchi K, Umegaki E, Watanabe T, Yoda Y, Morita E, Murano M, Tokioka S, Arakawa T (July 2009). «Present status and strategy of NSAIDs-induced small bowel injury». Journal of Gastroenterology 44 (9): 879–888. doi:10.1007/s00535-009-0102-2. ISSN 1435-5922. PMID 19568687 13) Thomas MC (February 2000). «Diuretics, ACE inhibitors and NSAIDs—the triple whammy». The Medical journal of Australia 172 (4): 184–5. ISSN 0025-729X. PMID 10772593 14) Østensen ME, Skomsvoll JF (March 2004). «Anti-inflammatory pharmacotherapy during pregnancy». Expert opinion on pharmacotherapy 5 (3): 571–80. doi:10.1517/14656566.5.3.571. ISSN 1465-6566. PMID 15013926 15) Kristensen DM, Hass U, Lesné L, Lottrup G, Jacobsen PR, Desdoits-Lethimonier C, Boberg J, Petersen JH, Toppari J, Jensen TK, Brunak S, Skakkebaek NE, Nellemann C, Main KM, Jégou B, Leffers H (2011). «Intrauterine exposure to mild analgesics is a risk factor for development of male reproductive disorders in human and rat». Hum. Reprod. 26 (1): 235–44. doi:10.1093/humrep/deq323. PMID 21059752 16) Kowalski ML1, Makowska JS (2015). «Seven steps to the diagnosis of NSAIDs hypersensitivity: how to apply a new classification in real practice?». Allergy Asthma Immunol Res. 7 (4): 312–320. doi:10.4168/aair.2015.7.4.312. PMC 4446629. PMID 25749768 17) Woessner KM, Castells M (2013). «NSAID single-drug-induced reactions». Immunol Allergy Clin North Am 33 (2): 237–49. doi:10.1016/j.iac.2012.12.002. PMID 23639711 18) Knights, Kathleen. «Defining the COX Inhibitor Selectivity of NSAIDs: Implications for Understanding Toxicity». Web MD LLC. Retrieved 17 February 2013. 19) «INHIBIT ORS OF CYCLOOXYGENASES: MECHANISMS, SELECTIVITY AND USES» (PDF). Journal of Physiology and Pharmacology. Retrieved 16 March 2014. 20) «Inflammation page 5». Pharmacology2000.com. Retrieved 30 November 2012. 21) Koeberle A, Werz O (2009). «Inhibitors of the microsomal prostaglandin E(2) synthase-1 as alternative to non steroidal anti-inflammatory drugs (NSAIDs)–a critical review». Curr. Med. Chem. 16 (32): 4274–96. doi:10.2174/092986709789578178. PMID 19754418 22) Coceani F, Bishai I, Lees J, Sirko S (1986). «Prostaglandin E2 and fever: a continuing debate». Yale J Biol Med 59 (2): 169–74. PMC 2590134. PMID 3488620 23) Dean L. «Comparing NSAIDs – PubMed Clinical Q&A». NCBI Bookshelf. National Center for Biotechnology Information, U.S. National Library of Medicine. Summaries of key questions from the Drug Effectiveness Review Project (DERP), Oregon Health & Science University 24) Treating Osteoarthritis and Pain: The Non-Steroidal Anti-Inflammatory Drugs Comparing Effectiveness, Safety, and Price Consumers Union 2005 25) Hardman, Joel G.; Limbird, Lee E.; Goodman Gilman, Alfred (1996). «Capítulo 27: Analgésicos-antipiréticos, antiinflamatorios y fármacos que se utilizan en el tratamiento de la gota.». Goodman & Gilman, las bases farmacológicas de la terapéutica. (9 ed.). México, D. F.: Ed. McGraw-Hill Interamericana. ISBN 0-07-026266-7 26) A. S. Lindsey and H. Jeskey (1957). «The Kolbe-Schmitt Reaction». Chem. Rev. 57 (4): 583–620. doi:10.1021/cr50016a001 27) «NADA 141–213: New Animal Drug Application Approval (for Metacam® (meloxicam) 0.5 mg/mL and 1.5 mg/mL Oral Suspension)» (PDF). US Food and Drug Administration. 15 April 2003. Retrieved 24 July 2010. 28) Off-label use discussed in: Arnold Plotnick MS, DVM, ACVIM, ABVP, Pain Management using Metacam, and Stein, Robert, Perioperative Pain Managemment Part IV, Looking Beyond Butorphanol, September 2006
противовоспалительные_средства.txt · Последние изменения: 2016/04/27 18:46 — jackhazer
lifebio.wiki
Нестероидные противовоспалительные препараты. Взаимодействие
Данные о взаимодействии НПВП представлены в таблице 6. Таблица 6. Лекарственные взаимодействия НПВП

Особенности применения
Общие рекомендации
НПВП по эффективности достоверно превосходит плацебо, а во многих случаях и простые анальгетики (парацетамол) и по крайней мере не уступает аспирину в высоких дозах. Увеличение дозы стандартных НПВП больше рекомендуемой приводит к нарастанию токсичности, но не эффективности лечения Это касается и селективных ингибиторов ЦОГ-2. прием которых в высоких дозах ведет к потере селективности в отношении ингибиции ЦОГ-2.
Все НПВП (включая ЦОГ-2 ингибиторы) чаще, чем плацебо, вызывают побочные эффекты со стороны ЖКТ и почек.
"Индивидуальный" ответ на НПВП у разных пациентов может различаться. Причины этого до конца не ясны. Обсуждается значение индивидуальных особенностей всасывания, распределения и метаболизма НПВП, относительное преобладание зависимых и не зависимых от ЦОГ механизмов действия.
Поскольку НПВП являются рацемическими смесями левовращающих и правовращающих энантиомеров, различия в их эффективности (и токсичности) могут зависеть от соотношения энантиомеров, один из которых обладает более выраженной противовоспалительной и анальгетической, а другой — токсической активностью.
Поэтому нередко необходим подбор наиболее эффективного ЛС. Для суждения об эффективности НПВП следует принимать не менее двух недель в оптимальной терапевтической дозе Полагают, что при индивидуальном подборе число пациентов, "отвечающих" на НПВП. может увеличиться до 90%.
Эмпирический подход к индивидуальному подбору эффективного НПВП не приемлем в отношении поиска наиболее безопасного ЛС. При выборе НПВП, особенно пациентам с факторами риска побочных эффектов, необходимо принимать во внимание:
■ селективность НПВП в отношении изоформ ЦОГ, ■ фармакодинамические свойства, ■ совместимость с другими ЛС, ■ наличие токсического влияния на хрящ (особенно у больных остеоартрозом). Начинать лечение (особенно у пациентов пожилого и старческого возраста, с сопутствующими заболеваниями и язвенным анамнезом) следует с наименее токсичных ЛС. Относительно безопасные "стандартные" НПВП с коротким Т1/2, которые не кумулируют при нарушениях метаболических процессов у пожилых пациентов следующие:
■ ибупрофен,
■ кетопрофен,
■ диклофенак.
Однако у больных РА лечение диклофенаком может несколько увеличивать токсичность метотрексата и циклоспорина.
У пациентов с факторами риска НПВП-гастропатии лечение необходимо сразу начинать с назначения ингибиторов ЦОГ-2 (мелоксикам, целекоксиб, нимесулид).
Индометацин и пироксикам (ЛС с очень длительным Т1/2 — около 32 ч) необходимо применять с особой осторожностью: больным без факторов риска побочных эффектов и под тщательным клиническим и лабораторным контролем. При приеме индометацина наиболее часто наблюдаются гемодинамические нарушения, поэтому его нельзя назначать пациентам с сопутствующими заболеваниями почек и сердечно-сосудистой системы. Кроме того, индометацин отрицательно влияет на метаболизм хряща у больных остеоартрозом и может вызывать развитие психических нарушений у лиц пожилого возраста.
Назначение индометацина можно рекомендовать только пациентам молодого и среднего возраста (без факторов риска) с серонегативными спондилоартритами и острым подагрическим артритом.
Риск тяжелых гастроэнтерологических побочных эффектов особенно высок при лечении кеторолаком, поэтому нежелательно его использовать для купирования "ревматических" болей.
Еще более тяжелые побочные эффекты (задержка жидкости, агранулоцитоз и др.) вызывает фенилбутаэон, который следует исключить из клинической практики.
Ю.Б. Белоусов
medbe.ru
Препараты которые нельзя употреблять одновременно
Современные препараты не только могут вылечить вас от недуга, но и нанести большой ущерб если принимать одновременно. Внимательно отнеситесь к приему препаратов.
Антибиотики и оральные контрацептивы
Антибиотики – это вещества, которые вырабатываются одними живыми организмами для уничтожения других. Первый антибиотик был выделен Александром Флемингом в 1928 году, за что он получил нобелевскую премию.С тех пор антибиотики изменили жизнь человечества. Болезни, которые раньше были смертными приговором, научились лечить: пневмонию, туберкулез, менингит и другие инфекции. Именно благодаря антибиотиками произошел демографический взрыв 20 века, когда население стало увеличиваться в геометрической прогрессии. Антибиотики – настоящее чудо медицины.
Оральные контрацептивы. Вне зависимости от формы выпуска, принцип действия гормональных контрацептивов один и тот же: изменить гормональный фон так, что овуляция (выход яйцеклетки из яичника), а значит и беременность становятся невозможными. Есть и другое немаловажное действие: они меняют консистенцию слизи шейки матки, и она становится непроницаемой для сперматозоидов. Помимо предотвращения нежелательной беременности гормональные контрацептивы оказывают положительное влияние на здоровье женщины в целом: уменьшают риск раков груди и яичников, препятствуют появлению прыщей, облегчают течение месячных и так далее.
Почему опасно сочетать эти препараты?
Сочетание этих препаратов может снизить эффективность противозачаточных таблеток, и вы рискуете забеременеть. Причин две:1. Микробы в кишке улучшают всасывание гормонов. То есть гормоны дольше остаются в организме, и дольше защищают от нежелательной беременности. Антибиотики уничтожают кишечных микробов, гормоны не всасываются, поэтому большое количество гормонов просто теряется с каллом.2. Многие антибиотики стимулируют работу ферментов печени, поэтому они начинают усиленно разрушать гормоны. В результате концентрация контрацептивов в крови снижается, а вместе с ней и эффективность предотвращения беременности.
Что делатьЕсли вы должны принимать антибиотики и контрацептивы одновременно, то пользуйтесь презервативами.
Клиника Ассута Москва – это официальный представитель израильской клиники Ассута. Узнать стоимость на лечение в Израиле http://assuta-moscow.com/tseny/ цены
Лоперамид и кальций
Лоперамид (Имодиум) – самое распространенное лекарство от поноса. Продается оно без рецепта под различными брендами. Он снижает моторику и успокаивает кишечник, поэтому вы реже бегаете в туалет. Стоит подчеркнуть, что лоперамид нельзя употреблять, если понос связан с инфекцией (то есть когда присутствует лихорадка, озноб, плохое самочувствие). В этом случае микробы будут задерживаться в кишке, что чревато усугублением инфекции.
Кальций входит в состав двух групп безрецептурных препаратов:1. Препараты для костей (в сочетании с витамином D). Его принимают женщины после менопаузы, чтобы снизить риск развития остеопороза.2. Антациды (препараты от изжоги) – кальций входит в состав некоторых лекарств, понижающих кислотность желудочного сока.
Почему опасно сочетать эти препараты?Основное действие лоперамида – торможение моторики кишки. Но у кальция есть аналогичный побочный эффект! Поэтому сочетание этих двух препаратов может привести к очень выраженному мучительному запору.
Что делатьЕсли вы начали принимать лоперамид от поноса, сделайте перерыв от препаратов кальция, иначе ваш понос может смениться запором.
Верапамил и бета-блокаторы
Верапамил относится к группе кальциевых блокаторов. Кальций сужает сосуды. Верапамил блокирует его действие – сосуды расширяются, что приводит к двум важным эффектам: снижается артериальное давление и улучшается кровоснабжение сердца, ишемические боли проходят.
Потенциальная опасность верапамила состоит в том, что он также блокирует кальциевые каналы в проводящей системе сердца, поэтому может приводить к брадикардии и внутрисердечным блокадам.Бета-блокаторы (атенолол, метолол и другие препараты с окончанием «-ол») – это важнейшие препараты для лечения сердечной недостаточности. При сердечной недостаточности сердце с трудом перекачивает кровь по организму. Бета-блокаторы с одной стороны урежают сердечные сокращения, но с другой – их эффективность возрастает.
Ложка дегтя: эти препараты также затрудняют проведение электрического импульса по проводящей системе сердца.
Почему опасно сочетать эти препараты?И верапамил, и бета-блокаторы урежают сокращение сердца. Поэтому их сочетание может привести к сильному замедлению сердцебиения (брадикардии и внутрисердечной блокаде). В самом плохом случае – это может остановить работу сердца.
Что делатьКонтролировать пульс несколько раз в день, записывать его в дневник. При выраженной брадикардии (менее 50/мин) обратиться к врачу.
Лекарства от простуды и от аллергии
Антигистаминные препараты – самые распространенные лекарства от аллергии. Они уменьшают высвобождение гистамина, который и вызывает все неприятные эффекты аллергии: зуд, покраснение, слезоточивость и пр. Антигистаминные препараты эффективно ликвидируют все эти симптомы.Препараты от простуды состоят из нескольких действующих веществ. Как правило, это:1. Парацетамол – для снижения головной боли и температуры2. Вещество для сужения кровеносных сосудов, чтобы уменьшить отек слизистой носа, тем самым уменьшив насморк.3. Антигистаминный препарат – в данном случае он уменьшает явления воспалительной реакции (чихание, слезоточивость и т.д.)Таким образом, эти препараты весьма эффективно устраняют симптомы простуды и гриппа. Однако с вирусом они не борются, не стоит об этом забывать!
ВАЖНО
Эти препараты – не просто «вкусный чаек»! Их можно легко передозировать! Больше четырех пакетиков в день не рекомендуется.
Почему опасно сочетать эти препараты?В состав лекарств от аллергии и от простуды входят антигистаминные препараты.Побочный эффект этих препаратов – сонливость. Поэтому выпив и то, и другое, вы рискуете утратить бодрость на весь день.Кроме того, такая проблема может представлять большую опасность, если вы, например, поведете машину в этот день.
Что делатьЕсли вы принимаете лекарства от простуды, на время откажитесь от антигистаминных препаратов ИЛИ принимайте препараты второго-третьего поколения (телфаст, эриус, кларитин и пр.), которые меньше воздействуют на нервную систему.
Варфарин и обезболивающие
Варфарин – это препарат, который снижает свертываемость крови. Он уменьшает производство белков-факторов свертывания крови. Поэтому кровь становится жиже и снижается риск тромбов. Чаше всего варфарин назначают при мерцательной аритмии, при которой в сердце образуются тромбы, которые могут «оторваться», улететь в мозг и вызвать инсульт.Главная опасность заключается в том, что при передозировке варфарина повышается кровоточивость и риск внутричерепных кровоизлияний.
Почему опасно сочетать эти препараты?Снижение свертываемости крови – известный побочный эффект нестероидных противовоспалительных препаратов. Поэтому сочетание НПВС с варфарином значительно повышает риск опасных кровотечений.
Что делатьЕсли вам приходится принимать варфарин, избегайте обезболивающих из группы НПВС. Вместо этого используйте парацатамол – в большинстве случаев он хорошо заменяет НПВС.
Сердечный аспирин и обезболивающие
Cердечный аспирин – это один из самых революционных препаратов всех времен. Его применение позволяет в разы снизить риск смерти при инфаркте и стенокардии. Сердечный аспирин (аспирин в малых дозах) тормозит продукцию вещества тромбоксан, который способствуют образованию тромбов. В результате процесс тромбообразования замедляется.
Самые распространенные обезболивающие – это нестероидные противовоспалительные препараты (ибупрофен, найз и многие другие). Эти препараты блокируют производство простагландинов – веществ, которые вызывают воспаление и боль. Поэтому НПВС чрезвычайно эффективны практически при всех видах болей (головная, суставная, мышечная и др.)
Почему опасно сочетать эти препараты?Во-первых, и у сердечного аспирина, и у НПВС есть побочное действие на слизистую желудка, поэтому при постоянном совместном приеме они могут вызывать язву и желудочные кровотечения.Во-вторых, НПВС конкурируют с аспирином за один и тот же фермент. Но при этом блокируют его они хуже, чем аспирин. Поэтому при совместном применении возможно снижение эффективности сердечного аспирина.
Что делать:1. Не принимать эти препараты на голодный желудок.2. Принимайте НПВС либо минимум через 30 минут после сердечного аспирина, либо за 8 часов до.3. Если вы принимаете сердечный аспирин, старайтесь не принимать НПВС вовсе. От боли во многих случаях помогает препарат парацетамол, который никак не взаимодействует с аспирином.
Статины и флуконазол
Cтатины – основные препараты для снижения уровня холестерина. Они нарушают производство холестерина печенью, поэтому печень вынуждена перерабатывать уже имеющийся холестерин в крови.Флуконазол (Флюкостат, Дифлюкан) – это один из ключевых противогрибковых препаратов. В первую очередь он эффективен против кандидоза – молочницы, которая чаще всего поражает половые пути и слизистую рта.
Почему опасно сочетать эти препараты?Статины перерабатываются ферментами печени. Флуконазол тормозит действие этих ферментов, что приводит к чрезмерному накоплению статинов в организме. В больших количествах статины могут вызывать рабдомиолиз – поражение мышц.
Что делатьПоскольку флуконазол пьется обычно короткими курсами (от одного до нескольких дней), то на этот срок целесообразно отменить статины.
Ингибиторы АПФ и спиронолактон
Ингибиторы АПФ (лизиноприл, каптоприл, и другие препараты с окончанием «-прил») – важнейшие препараты для борьбы с повышенным артериальным давлением.АПФ – это фермент, который участвует в продукции вещества под названием ангиотензин II, которое суживает кровеносные сосуды. Ингибиторы АПФ блокируют продукцию этого фермента, в результате чего сосуды расширяются, и давление снижается.
Спиронолактон (Верошпирон) – один из важнейших препаратов для борьбы с сердечной недостаточностью. При сердечной недостаточности сердце работает плохо, ему трудно перекачивать большие объемы жидкости. Спиронолактон выводит избытки соли и жидкости из организма, объем крови уменьшается, нагрузка на сердце снижается. Кроме того, этот препарат уменьшает замещение нормальной сердечной ткани на рубцовую, которая не будет работать.
Почему опасно сочетать эти препараты?И ингибиторы АПФ и спиронолактон повышают концентрацию калия в крови. Это может привести к гиперкалиемии. Она опасна нарушениями ритма и проводимости в сердце.
Что делать:1. Регулярно сдавать анализ крови на калий.2. Ограничить употребление продуктов с высоким содержанием калия (бананы, чечевица, пастернак, брюссельская капуста, батат)
Источник zdorovieinfo.ru
kubantoday.ru
25.1. Нестероидные противовоспалительные средства (нпвс)
Салицилаты Ацетилсалициловая кислота Метилсалицилат > Производные уксусной кислоты Индометацин
Диклофенак-натрий Производные пропионовой кислоты Ибупрофен Напроксен Оксикамы Пироксикам Мелоксикам Все перечисленные средства обладают в основном тремя свойствами: противовоспалительным, анальгетическим и жаропонижающим. Механизм противовоспалительного действия этих веществ связан с угнетением циклооксигеназы (рис. 62). При этом нарушается образование провоспалительных простагландинов Е и I

Известны 2 изоформы циклооксигеназы (ЦОГ): ЦОГ-1 и ЦОГ-2. ЦОГ-1 является постоянной (базовой) циклооксигеназой; уровень ЦОГ-2 значительно повышается только при воспалении.
Анальгетический эффект НПВС также связан с нарушением образования простагландинов Е2 и 12, которые повышают чувствительность болевых рецепторов к брадикинину. НПВС эффективны в основном при болях, связанных с воспалением (зубная боль, боль при артритах, миозитах, невралгиях), а также при головной боли, послеоперационных болях, болях при метастазах опухолей в костной ткани. При альгодисменорее НПВС уменьшают боль 1) за счет анальгетических свойств, 2) в связи с ослаблением сокращений миометрия (ослабление утеротонического действия простагланди-на F2a).
Жаропонижающий эффект НПВС связан с уменьшением продукции простагландина Е2 (при инфекциях интерлейкин-1, выделяемый макрофагами, стимулирует образование простагландина Е2, который активирует центры терморегуляции в гипоталамусе). Нормальную температуру НПВС не снижают и действуют как жаропонижающие средства только при лихорадке.
Салицилаты. Ацетилсалициловую кислоту (аспирин) применяют в качестве противовоспалительного, анальгетического и жаропонижающего средства. Препарат назначают при ревматоидном артрите, невралгиях, миалгиях, головной боли, для снижения высокой температуры при инфекционных заболеваниях.
В малых дозах ацетилсалициловая кислота препятствует агрегации тромбоцитов (с. 246). В качестве антиагреганта препарат назначают при инфаркте миокарда, ишемическом инсульте.
Так как ацетилсалициловая кислота ингибирует циклооксигена-зу, активируется липоксигеназный путь превращения арахидоно-вой кислоты — образование лейкотриенов, которые, в частности, повышают тонус бронхов. Поэтому у больных бронхиальной астмой ацетилсалициловая кислота (аспирин) может провоцировать бронхоспазм («аспириновая астма»).
Метилсалицилат — жидкость с характерным запахом, которая при местном применении оказывает обезболивающее и противовоспалительное действие. Входит в состав линиментов, применяемых для растираний при артритах, миозитах.
Производные уксусной кислоты. Индометацин (метиндол) - производное индолуксусной кислоты, высокоэффективное противовоспалительное средство, которое, однако, обладает значительной токсичностью (помимо влияния на желудочно-кишечный тракт и почки, может оказывать гепатотоксическое действие, вызывать лейкопению и другие нарушения системы крови). Поэтому в качестве противовоспалительного средства индометацин назначают внутрь только в тяжелых случаях, в частности, при остеоартрите, анкилозирую-щем спондилите, подагре. Наружно индометацин применяют в мазях и геле при миозитах, артритах, спондилите; в офтальмологии — в виде глазной суспензии.
Индометацин иногда применяют при незаращении боталлова протока (в связи с сосудорасширяющим действием простагландинов).
Диклофенак (вольтарен, ортофен) — производное фенилуксус-ной кислоты, эффективное противовоспалительное средство, несколько менее токсичное, чем индометацин. Применяется при воспалительных заболеваниях суставов, позвоночника (спондилиты), миозитах, невралгиях, приступах мигрени, альгодисменорее, подагре. Препарат назначают внутрь, ректально (в суппозиториях), а также вводят внутримышечно и внутривенно. При аллергических конъюнктивитах препарат применяют в виде глазных капель. При посттравматическом воспалении мышц, связок, суставов, при артритах, бурситах наружно применяют гель, содержащий диклофенак.
Производные пропионовой кислоты. Ибупрофен (бруфен, нуро-фен) — одно из наименее токсичных НПВС. Применяется при головной и зубной боли, высокой температуре у детей, приступах мигрени, невралгиях, миалгиях, артритах, спондилитах, а также при альгодисменорее. Назначают внутрь 3—4 раза в день.
Фенопрофен, флурбипрофен сходны с ибупрофеном по свойствам и применению. Напроксен (напросин) назначают 2 раза в день. Ке-топрофен (кетонал) назначают внутрь, вводят внутримышечно, внутривенно капельно при воспалительных заболеваниях суставов, для уменьшения болей после операций и при костных метастазах опухолей.
Оксикамы. Пироксикам и мелоксикам (мовалис) — эффективные противовоспалительные средства длительного действия, назначаются 1 раз в день при ревматоидном артрите, спондилите, острых приступах подагры. Из других оксикамов применяют лорноксикам и теноксикам.
Побочные эффекты НПВС
Желудочно-кишечный тракт. В связи с угнетением продукции простагландинов Е2 и 12, которые обладают гастропротекторными свойствами, все НПВС в разной степени нарушают целостность слизистой оболочки желудка и двенадцатиперстной кишки. Особенно выражено ульцерогенное действие при ингибировании ЦОГ-1. Индометацин и ацетилсалициловая кислота ингибируют ЦОГ-1 в большей степени, чем ЦОГ-2, и оказывают выраженное ульцерогенное действие. Ибупрофен, который в равной степени ингибирует оба изоэнзима, в этом отношении менее опасен.
При применении НПВС возможны тошнота, чувство дискомфорта в области желудка. Примерно у 10% больных, принимающих НПВС, обнаруживают повреждения эпителия желудка - эрозии, язвы (ульцерогенное действие). Особенность этих язв — их бессим-птомность; случайно обнаруживают при гастроскопии, рентгеноскопии.
Эрозии и язвы сопровождаются кровотечениями, которые усугубляются в связи с антиагрегантными свойствами НПВС; возможна перфорация желудка.
Для уменьшения ульцерогенного действия НПВС их комбинируют с препаратами гастропротекторных простагландинов (например, в состав препарата «Артротек» входят диклофенак и мизопростол — аналог простагландина Е,.
Существуют НПВС, которые угнетают преимущественно ЦОГ-2 — целекоксиб, рофекоксиб. Ульцерогенное действие этих препаратов существенно меньше по сравнению с неизбирательными ингибиторами ЦОГ. Целекоксиб назначают 1—2 раза в день при ревматоидном артрите и остеоартрите. Рофекоксиб применяют 1 раз в день по тем же показаниям, а также при зубной боли, болях после операций, при альгодисменорее.
Почки. НПВС уменьшают сосудорасширяющее действие простагландинов Е2 и 12 и поэтому ухудшают фильтрацию в почечных клубочках.
Бронхи. В связи с тем, что НПВС ингибируют циклооксигеназу, активируется липоксигеназный путь превращения арахидоновой кислоты (см. рис. 62;), увеличивается образование лейкотриенов С4, D4 и Е4 , которые повышают тонус бронхов. У больных бронхиальной астмой НПВС могут провоцировать бронхоспазм. Для профилактики бронхоспазма рекомендуют назначать внутрь ингибитор 5-липоксигеназы зилеутон или блокаторы лейкотриеновых рецепторов зафирлукаст (аколат), монтелукаст (зингуляр).
Миометрий. При действии НПВС уменьшается образование простагландинов Е2 и F2a, которые стимулируют сокращения миометрия и участвуют в возбуждении родовой деятельности. Поэтому НПВС снижают сократительную активность миометрия и могут замедлять наступление родов.
Сперматогенез. Простагландин F2a стимулирует сперматогенез и повышает активность сперматозоидов. Нарушая образование простагландина F2a, НПВС могут угнетать сперматогенез.
Препараты 5-аминосалициловой кислоты
Месалазин (салофальк) — 5-аминосалициловая кислота. Ингибирует циклооксигеназный и 5-липоксигеназный пути превращения арахидоновой кислоты и соответственно нарушает синтез простагландинов и лейкотриенов. Кроме того, при действии месалазина снижается продукция интерлейкина-1 и иммуноглобулинов, уменьшается образование свободных кислородных радикалов, снижается миграция ней-трофилов. В связи с этим месалазин обладает не только противовоспалительными, но и иммуносупрессорными свойствами.
Препарат применяют при неспецифическом язвенном колите. Назначают в таблетках, которые высвобождают 5-аминосалицило-вую кислоту только в толстом кишечнике.
Сульфасалазин — комбинированный препарат 5-аминосалициловой кислоты и сульфапиридина. Расщепляется в толстом кишечнике под влиянием микрофлоры кишечника с высвобождением 5-аминосалициловой кислоты. Препарат применяют при неспецифическом язвенном колите, а также при ревматоидном артрите.
studfiles.net