 |
|
||||||||||
|
Прививка от менингококковой инфекции и профилактические мероприятия в очаге. Менингококковая вакцинаПрививка от менингококковой инфекции. Нужны ли прививки?Менингококковая инфекция – это недуг, при котором размножающиеся бактерии могут привести к серьезным заболеваниям. В частности, менингиту, сепсису, назофарингиту, пневмонии, гаймориту или менингококцемии. МенингитМенингит – менингококковая инфекция, которая может быть двух форм: первичная и вторичная. В первом случае болезнетворные бактерии попадают в организм воздушно-капельным путем. Через горло, а затем путем преодоления гематоэнцефалического барьера - в оболочку головного мозга. Такая форма болезни может быть гнойной или серозной. При серозном менингите происходит накопление лимфоцитов в спинномозговой жидкости. Это вызывается бактериями или вирусами, возбуждающими туберкулез. При гнойном менингите в спинномозговой жидкости происходит накопление нейтрофилов. Происходит это за счет бактерий. В основном менингококков А и С. Почти 40 % случаев заболевания начинаются из-за гемофильной палочки В. И только 2 % приходится на пневмонию. При вторичном менингите поражаются дыхательные пути, ротоглотка, уши или слюнные железы. Могут возникнуть симптомы таких болезней, как пневмония или кишечная инфекция. Потом бактерии проникают через лимфу и кровь, вызывая воспаление головного мозга. Вторичный менингит вызывают стафилококки, стрептококки, кишечная палочка, грибки кандида, вирусы, сальмонеллы и другие патогены. Бывают ли эпидемии?Всплеск менингококковой инфекции наблюдался в России в 1968 году. Случаи заболевания были достаточно частыми. Поэтому становилась актуальной прививка от менингококковой инфекции. Это была настоящая эпидемия. Но благодаря прививкам она постепенно сошла на нет. И сейчас эта болезнь встречается не так уж и часто. Например, в 2000 году на сотню тысяч россиян приходилось 8 заразившихся. Дети более подвержены этому заболеванию. И причина кроется в недостаточной вакцинации. Но назофарингит может быть разной этиологии, и отличить его от другого заболевания иногда довольно сложно. Поэтому на вопрос о том, нужны ли прививки от менингита, ответ будет положительным. Болезнь лучше предупредить изначально, чем потом ее долго лечить. Что вызывает менингококковую инфекцию?Возбудитель менингококковой инфекции – бактерии Neisseria meningitides. Болезнь может протекать в нескольких формах. Чаще всего в виде менингита (воспаления оболочек мозга). Возбудитель (менингококк Вексельбаума) представляет собой грамотрицательный диплококк. Он не имеет капсул и жгутиков, малоподвижен. Не образует спор. Оптимальная температура для роста бактерий – 37 градусов. Где обнаруживается менингококковая инфекция?Менингококковая инфекция существует во всех странах. Но самая высокая заболеваемость - в Центральной и Западной Африке. На территории России несколько раз вспыхивали небольшие очаги инфекции. Поэтому прививка от менингококковой инфекции необходима, чтобы заболевание не приобрело форму эпидемии. Осложнения при менингитеЗаболевание это достаточно опасное. Если вовремя не сделана прививка от инфекции, то могут возникнуть серьезные осложнения. Нередко они доводят до летального исхода. Если вовремя не вылечить менингит, это может привести к инвалидности. Осложнения бывают несколько видов:
Какие есть вакцины?В России для предотвращения заболевания чаще всего используется заграничная вакцина от менингококковой инфекции «Менинго А+С». Или отечественные А и С. Вакциной, которая содержит W-135 и Y, прививают только паломников, уезжающих в Мекку. Содержащую менингококки группы В широко не используют. Она обладает малой иммуногенностью и имеет ряд антигенных детерминант, что может вызвать побочные эффекты и осложнения. Во избежание воспаления головного мозга делается прививка от менингококковой инфекции. Название может быть разным, так как вакцина создана далеко не одна: «Акт-Хиб», «Хиберикс», «Тетр-Акт-Хиб», «Пентаксим» и ряд других. Получить их можно в основном бесплатно, практически в любой городской поликлинике. Правда некоторые продаются только за деньги и могут стоить весьма дорого. Для профилактики пневмококковых менингитов используется вакцина «Пневмо-23». Производится она во Франции. Прививки делаются бесплатно только детям, состоящим в группе риска. Всем остальным желающим – на платной основе. Эти прививки снижают риск заболевания не только менингитом, но и рядом других болезней (сепсисом, пневмонией и т. д.). Когда и какие прививки делают?Вакцины, которые используют чаще всего, содержат полисахариды. Их вводят детям с 2 лет. Такие вакцины способны защитить ребенка на 3 года. Но чаще всего (более 50 % случаев) менингит возникает у детей до двух лет. Им делают прививки со слабым иммунным ответом. Вакцина от менингококковой инфекции группы А применяется только для детей старше года, группы С – лишь до двухлетнего возраста. Прививка делается только один раз. Над вакцинами для грудных детей сейчас ведется работа. Хотя уже хорошо зарекомендовали себя прививки серотипа С. Благодаря этой вакцине заболеваемость менингитом снижается на 76 %. У детей до двухлетнего возраста – на 90 %. Сейчас ведется работа над комбинированными вакцинами, которые должны содержать 4 серотипа менингококка. Перед прививкой необходимо посоветоваться с врачом. Не стоит выбирать вакцину для ребенка самостоятельно, без консультации специалиста. Нужны ли прививки от менингококковой инфекции?Прививка от менингококковой инфекции делается не только ради профилактики, но и при возникновении эпидемий. Обычно используется вакцина «А+С», которая вводится при рисках эпидемии. Прививается все население, которое проживает в опасной близости от очага распространения инфекции. Но эпидемический порог в любой стране свой. Если заболевших становится больше определенной установленной цифры, то вакцинация населения необходима. Особенно это касается детей. Время прививок назначается соответственно специальному календарю вакцинации. Согласно ему они делаются детям старше двухлетнего возраста, подросткам и взрослым при возникшем очаге менингококковой инфекции, которая вызвана бактериями серогрупп А и С. А также лицам, подверженным повышенному риску заражения. Учащимся начальных классов, проживающим в интернатах и детских домах, в семейных общежитиях. То же самое касается детей из неблагополучных семей, где нарушены санитарно-гигиенические условия. Так как менингитом можно заболеть даже от немытых рук или фруктов. Поэтому создание комбинированных вакцин, особенно для грудничков, необходимо. Полисахаридные вакциныКак уже упоминалось выше, в основном для вакцинации применяют прививки «А+С». В месте укола отмечается некоторая гиперемия и болезненность (обычно у 5 % привитых). Несколько реже возникает повышенная температура, которая нормализуется в течение 1,5 суток. При применении некоторых вакцин ее не возникает совсем. Максимум – покраснение в месте прививки. Вакцины противопоказаны только людям, страдающим хроническими заболеваниями, или при аллергиях на компоненты, содержащиеся в них. Нужна ли прививка от менингококковой инфекции?В России уже несколько лет назад ввели обязательную вакцинацию от менингита. Болезнь возникает из-за бактерии, которую называют «гемофильная палочка». Она может вызвать не только менингит. А например, отиты, воспаление легких и гаймориты. Правда, не стоит забывать, что менингит может вызвать не только гемофильная палочка, но и множество других микробов. Вакцинацию от этой болезни проводят во всех странах мира. Воспаление мозга может привести к летальному исходу. Прививки делаются согласно стандартным медицинским календарям вакцинации одновременно с АКДС. Современные вакцины содержат компонент ХИБ-инфекции. Гемофильная палочка, как выяснили ученые, может быть шести видов. Наиболее опасными для человека являются микробы типа В. В основном делаются прививки, содержащие компонент этой болезни, чтобы выработался защитный иммунитет. Инфекция менингита (гемофильная палочка) очень опасна для детей в возрасте до 5 лет. Затем делать прививки уже нет смысла, так как с возрастом иммунитет у людей вырабатывается автоматически. Хотя полностью защитить человека от заболевания менингитом невозможно. Можно только значительно снизить риск подхватить его. Вызвать различные формы менингита способен и пневмококк. Но и от этого микроба существуют вакцины. Наиболее опасные бактерии, которые чаще всего вызывают воспаление мозга, называются менингококками. Если произошел контакт с заболевшимДля предотвращения менингита необходимо делать прививки. Иммуноглобулин вводят детям до 7 лет, но не позднее недели после контакта с больным. При этом ребенку до 2 лет назначается по 1,5 мл, а старше – по 3 мл вакцины. Если человек является носителем болезни, то проводится химиопрофилактика в течение четырех дней. Если это взрослый, ему назначается рифампицин дважды в день по 0,3 грамма. Прививки от менингита делаются заранее, не дожидаясь, когда человек заболеет. Вместо ампициллина используется амоксициллин. Он обладает большим воздействием на болезнетворные бактерии. Во многих странах назначают прививки всем, у кого были контакты с больными. Вакцинация проводится в течение двух дней. До года - от 5 до 10 мг/кг в сутки, от года до 12 лет – по 10 мг/кг в сутки, или делается одна прививка "Цефтриаксона" в 200 мг. Эти прививки оказывают отличное воздействие не только как профилактика менингита, но и на контактировавших с больными менингококковой инфекцией. Вторичный менингит может возникнуть в течение месяца. Во избежание этого в первые 5 дней после контакта с больным человеком необходимо сделать прививку для предотвращения заражения. fb.ru Вопросы и ответы: вакцинопрофилактика менингококковой инфекцииВопросы и ответы: вакцинопрофилактика менингококковой инфекции В.К. ТаточенкоНИИ педиатрии НЦЗД РАМН, г. Москва Менингококки каких серотипов способны заражать человека?Neisseria meningitidis имеет много серогрупп: A, B, C, X, Y, Z, 29E, W-135, L. В России, как и в Европе, циркулируют менингококки 3 основных серотипов: большие эпидемии вызываются обычно менингококками группы А, реже группы С, но более 50% эндемичных заболеваний - возбудителями группы В. Снижение заболеваемости, вызванное возбудителями серогруппы А, часто сменяется ростом заболеваемости, вызванной менингококками В. В других регионах определенную роль играют также менингококки Y и W-135: заболевания, вызванные серотипом W-135 стали регистрироваться среди паломников в Мекку, имели место также заносы в Европу. К менингококкам каких серотипов созданы вакцины?В России стандартными являются вакцины из менингококков А и С - как отечественные А и А+С, так и вакцина "Менинго А+С" компании Авентис Пастер. Вакцина, включающая серотипы A, C, W-135 и Y, используется только для вакцинации паломников, отбывающих в Мекку. Вакцина против инфекции, вызванной менингококками серогруппы В, до сих пор в широкомасштабных испытаниях не участвовала; сложность создания этой вакцины связана с ее малой иммуногенностью и наличием общих антигенных детерминант с мозговой тканью человека, что чревато серьезными осложнениями. Каковы особенности существующих менингококковых вакцин?Широко используемые менингококковые вакцины являются полисахаридными. Они иммуногенны у лиц старше 2 лет и дают защиту минимум на 3 года; их эпидемиологическая эффективность достигает 85-95%. Однако у детей до 2 лет, на которых приходится более половины всех случаев менингита, эти вакцины, как и все полисахаридные вакцины, вызывают слабый иммунный ответ. Вакцина группы А может применяться по эпидпоказаниям у детей старше 12 месяцев, но для рутинной иммунизации в этом возрасте она непригодна. Вакцины группы С еще менее иммуногенны в возрасте до 2 лет.Как и другие полисахаридные вакцины, менингококковые вакцины вводятся однократно.ВОЗ рекомендует использовать имеющиеся менингококковые вакцины А+С для лиц старше 2 лет из групп риска, а также для массовой вакцинации во время эпидемии, вызванной менингококками этих серогрупп. Созданы ли конъюгированные менингококковые вакцины, пригодные для применения у детей грудного возраста?Над созданием таких вакцин ведется работа, в практике хорошо зарекомендовала себя конъюгированная менингококковая вакцина серотипа С, применение которой в рамках прививочного календаря Англии позволило практически остановить эпидемию менингита, вызванного возбудителем этого серотипа, снизив заболеваемость на 76%, а у детей до 2 лет - на 92%. Разрабатываются комбинированные конъюгированные вакцины, содержащие 4 наиболее актуальных серотипа менингококка. Недостаток конъюгированных вакцин - высокая стоимость. Каковы показания для вакцинации против менингококковой инфекции?В большинстве стран мира массовая вакцинация проводится в случае эпидемии менингита. В России также массовая иммунизация всего населения вакциной А+С (с охватом не менее 85%) проводится при подъеме заболеваемости менингококковой инфекцией выше 20,0 на 100 тыс. населения. Однако эпидемический порог заболеваемости менингитом определяется в России пока при уровне заболеваемости 2 и более на 100 тыс. населения, при превышении которого может проводиться вакцинация, например, детей в организованных коллективах. Согласно календарю прививок по эпидпоказаниям, прививкам также подлежат:
Насколько реактогенны менингококковые полисахаридные вакцины?Отечественная вакцина А+С мало реактогенна, болезненность и гиперемия кожи в месте введения отмечается у 2-5% привитых, реже появляется субфебрильная температура с нормализацией через 24-36 часов. Вакцина "Менинго А+С" также мало реактогенна. Вакцина, включающая серотипы A, C, W и Y, редко вызывает температуру в течение 1 дня, местные реакции - покраснение, болезненность в месте укола.Противопоказания для этих вакцин те же, что и для других инактивированных вакцин, в основном, это острые состояния и неблагоприятная реакция на предыдущую дозу этой вакцины. Есть ли эффективные методы постэкспозиционной профилактики?Приложением 4 к Приказу МЗ РФ №375 рекомендуется введение иммуноглобулина человека нормального однократно детям из очага менингита в возрасте до 7 лет не позднее 7 дней после контакта (1,5 мл детям до 2 лет и 3,0 мл - старше 2 лет). Носителям в очаге проводят химиопрофилактику ампициллином в течение 4 дней, а в закрытых коллективах взрослых - рифампицином по 0,3 г 2 раза в день. Эти схемы не представляются оптимальными, по крайней мере, из-за краткости носительства менингококков. Более оправданным представляется проведение химиопрофилактики всем лицам из очага, не дожидаясь результатов посева, и использование вместо ампициллина амоксициллина, обладающего большей биодоступностью. За рубежом принята профилактика рифампицином в течение 2 дней всем близко контактировавшим детям (5-10 мг/кг/сутки детям до 1 года, 10 мг/кг/сутки детям 1-12 лет) или однократно в/м цефтриаксоном 200 мг. Эти препараты обычно оказываются эффективны и у лиц, контактировавших с больным менингитом, вызванным гемофильной палочкой тип b.Поскольку вторичные случаи менингита возникают в течение нескольких недель, химиопрофилактику дополняют вакцинацией в первые 5 дней после контакта. © В.К. Таточенко, 2003 medi.ru Прививка от менингококковой инфекции название вакцины — proinfekcii.ruХарактеристика инфекционных заболеваний и целесообразность прививки от менингококковой инфекции – основная информацияМенингококковая инфекция является опасной бактериальной инфекцией, которая угрожает, в особенности, младенцам, детям младшего возраста и подросткам. Чаще всего инвазивные заболевания представлены менингитом или заражением крови (сепсисом). За последние 10 лет в нашей стране серьёзными заболеваниями, вызванными инфекцией менингококка, заболели около 60-110 человек в год, в среднем, 1-2 человек в неделю, и каждый год вследствие этой инфекции умирает от 3 до 16 пациентов.  Даже, несмотря на современный уровень медицинской помощи, умирает каждый десятый пациент, двое из десяти выживших имеют серьёзные и постоянные последствия, такие, как повреждение головного мозга, потеря конечностей, потеря слуха, проблемы с обучением. Менингококковая инфекция изначально имеет неопределённые симптомы, такие, как лихорадка, головная боль, общая слабость – т.е., те же симптомы, как и при любой другой болезни. Симптомы часто напоминают начальную стадию гриппа. Таким образом, менингококковая инфекция часто обнаруживается на продвинутой стадии, и может привести, несмотря на максимальную медицинскую помощь, к летальному исходу. Даже, несмотря на современный уровень медицинской помощи, умирает каждый десятый пациент, двое из десяти выживших имеют серьёзные и постоянные последствия, такие, как повреждение головного мозга, потеря конечностей, потеря слуха, проблемы с обучением. Менингококковая инфекция передаётся воздушно-капельным путём от человека к человеку. Большинство младенцев и маленьких детей заражаются от людей, которые ухаживают за ними, или в детских коллективах. Источником инфекции, как правило, является человек, не имеющий никаких симптомов, и переносящий менингококк на слизистой оболочке носоглотки. Бактерии, вызывающие инфекционные заболевания этого типа, называются Neisseria meningitidis. Есть несколько различных серогрупп. Из пяти основных серогрупп (A, B, C, W135 и Y) сегодня наиболее широко распространены в нашей стране, как и в Европе, группа В, вызывающая четыре из пяти случаев заболевания у детей раннего возраста. Ввиду распространённости заболевания и серьёзности осложнений, которые оно вызывает, следующие пункты статьи обратят ваше внимание на вакцины против Neisseria meningitides. Профилактика менингитаЛучшей защитой от этого заболевания является иммунизация. Менингококковая инфекция – прививкаВакцина против менингита (серогруппы B) – BEXSEROПредназначена для использования у детей с 2-х месячного возраста и взрослых, является единственной лицензированной вакциной против наиболее распространённых групп менингококка (около 75% случаев), вызывающих болезни и смертность в стране. Из-за изменчивости антигенов серогруппы B вакцинация может создать защиту от всех менингококков группы B.  Конъюгированные моновалентные полисахаридные вакцины против серогруппы С рекомандованы для применения у детей в возрасте от 2 месяцев, подростков и взрослых. Вакцины защищают против инфекций, вызванных только менингококком серогруппы С. Вакцина от менингита (серогруппы A, C, W135 и Y) – NIMENRIX, MENVEOКомбинированная тетравакцина против четырёх серогрупп A, C, W-135, Y, рекомендуется для применения у детей в возрасте с 12 месяцев и взрослых (NIMENRIX) или у детей в возрасте от 2 лет и у взрослых (MENVEO). Вакцины из группы тетравакцин являются наиболее подходящими из имеющихся вакцин для обеспечения максимально широкой доступной защиты, особенно, для часто путешествующих молодых людей. Y компонент, содержащийся в тетравакцине, обеспечивает защиту от менингококка серогруппы Y, который в нашей стране является наибольшим виновником высокого уровня смертности из всех серогрупп. Прививка против менингококковой инфекции серогруппы C – NeisVac-C MenjugateКонъюгированные моновалентные полисахаридные вакцины против серогруппы С рекомандованы для применения у детей в возрасте от 2 месяцев, подростков и взрослых. Вакцины защищают против инфекций, вызванных только менингококком серогруппы С. Кому необходима вакцинация?Прививка от менингококковой инфекции, в особенности, рекомендуется для:
Полезные рекомендацииВакциной BEXSERO целесообразно привить детей в младенческом возрасте – т.е. уже в первом или втором полугодии жизни, вакцинацию против наиболее распространённой серогруппе менингококков повторить по истечении одного года комбинированной тетравакциной NIMENRIX или MENVEO против другим, более редко встречающимся, серогруппам A, C, W135 и Y. Детей более старшего возраста, которые не были вакцинированы против менингококкам, можно привить в любое время в течение жизни, как вакцины BEXSERO, так и NIMENRIX или MENVEO – могут быть введены в один день две вакцины. Количество доз вакцины BEXSERO Вакцинация является самым безопасным и наиболее эффективным способом, как добиться устойчивости к болезням (привитый ребёнок менее восприимчив к инфекции, если он вступает в контакт с инфицированным человеком, и преимущества защиты от болезней значительно перевешивают очень небольшие риски, связанные с иммунизацией).
Количество доз MENVEO и NIMENRIX
В чём заключается коварность менингококка?Читайте всё важное о менингококковой инфекции (менингите и сепсиса) и вакцинации против этим заболеваниям. Когда и как прививаться, на что обратить внимание? Как болезнь передаётся и проявляет себя? Инвазивная менингококковая болезнь вызывается, как уже было сказано, менингококком. Эта бактерия существует в 13 серогруппах, где группы B, C и Y в нашей стране являются самыми распространёнными. Бактерии передаются воздушно-капельным путём, источником является исключительно человек. Инкубационный период относительно короткий: 1-7 дней. Заболевание может вспыхнуть в любом возрасте, но для двух возрастных групп риск является большим – это дети в возрасте до 4-х лет и подростков в возрасте 15-20 лет. Для подростков факторы риска включают в себя повышение физической и умственной нагрузки (лагеря, спортивные мероприятия), дымные и людные помещения (например, дискотека). Как менингококк проявляется?Болезнь развивается очень быстро, хотя проблемы часто начинаются неприметно. Первые симптомы (усталость, головная боль, боли в животе и мышцах) похожи на проявления гриппа, но обычно длятся всего в течение нескольких часов. Впоследствии на коже могут появиться маленькие красные пятна или синячки, человек становиться вялым и дезориентированным. Эти условия являются признаком заражения крови (сепсиса), и в этом случае требуется немедленная госпитализация. Повреждения кожи происходит не всегда. Руководством для родителей, что происходит что-то необычное и опасное, является быстрое развитие ухудшения общего состояния ребёнка. Человек, несмотря на быструю помощь, может умереть вследствие септического шока – отказа органов. Уровень смертности составляет около 10-15%. 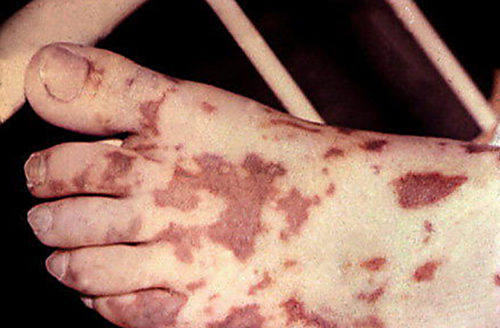 Впоследствии на коже могут появиться маленькие красные пятна или синячки, человек становиться вялым и дезориентированным. Менингококковая инфекция может также оставить после себя далеко идущие последствия – поражение мышц, иногда требуется ампутация пальцев или частей конечностей, может произойти потеря слуха, зрения, повреждения головного мозга, развитие эпилепсии и т.д. В спасении человека, в случае менингококковой инфекции, всегда решающую роль играет скорость, с которой ему оказывается медицинская помощь. Интервал между началом заболевания и смертью при инвазивной менингококковой инфекции составляет, в среднем, 24,6 часов. Какие ещё существую вакцины?Вакцины против менингита, доступные в нашей стране, кроме уже упомянутых BEXSERO, NIMENRIX и MENVEO:
Действие первой вакцины направлено против менингококковой инфекции группы А и С, а две другие – против заболевания, вызванного менингококковой группой С. NIMENRIX и MENVEO выступают против 4 групп: A, C, Y, W135. Вакцина BEXSERO – против группы В, и доступна с апреля 2014 года. Схема вакцинацииMeningococcal Polys. A+C можно использовать для детей от 2-летнего возраста. Ревакцинация рекомендуется через 2-4 лет. Однако, после повторной прививки вакцина теряет эффективность. NeisVac C можно вакцинированы детей от двух месяцев. В течение 1 года требуется 2 дозы с минимальным интервалом в два месяца между дозами. Детям от 12 месяцев до взрослых нужна только одна дозу. Прививки INFANRIX HEXA и NeisVac C не показали существенной разницы в иммунном ответе. Вакцина Menjugate используется так же, как NeisVac C. Четырёхвалентная вакцина MENVEO рекомендована для прививания в возрасте до 2 лет, достаточно одной доза. Вакцина NIMENRIX предназначена для детей от 1 года, также достаточно только одной дозы. Для всех этих вакцин рекомендуется ревакцинация через 5-7 лет – чем моложе был человек во время первой вакцинации, тем короче интервал должен быть до ревакцинации. Перед ревакцинацией не требуется выявление состояния антител против менингококка. В каком случае целесообразно отложить вакцинацию?Вакцинация не рекомендуется для людей, у которых когда-либо была аллергическая реакция на любой из компонентов вакцины (включая столбнячный анатоксин). Отложить прививание следует в том случае, если у человека присутствуют симптомы инфекции (температура, боль в горле и т.д.). Если человек страдает от болезни, которая может уменьшить свёртываемость крови (гемофилия) или имеет по какой-либо причине ослабление иммунной системы, решение о прививании принимает врач. Вакцинация во время беременности и лактацииБеременным женщинам рекомендуется пождать с прививками, так же, как и с ревакцинацией. Тем не менее, если существует определённый риск заражения, решение о прививке принимает врач. Грудное вскармливание не является противопоказанием для вакцинации, но некоторые производители также рекомендуют тщательно рассмотреть потенциальные риски (в соответствии с оценкой врача) и вакцинировать только в единичных случаях. Какие могут быть побочные эффекты прививания?В качестве очень частых реакций (≥ 10%) представлены следующие:
Все эти реакции в ближайшее время утихают спонтанно. Они чаще встречаются у маленьких детей, чем у взрослых, и зависят, прежде всего, от того, какая конкретно вакцина была использована. Действительно ли необходимо вакцинировать детей? Мнения расходятся!Вакцинация детей ежегодно спасает во всём мире миллионы человеческих жизней. Когда целесообразно прививать ребёнка? рекомендации вам может дать врач. Прививание, несомненно, является успешным средством для предотвращения возникновения и распространения различных инфекционных заболеваний среди людей. Лучшего способа пока не существует. Почему важно прививать детей?Вакцинация является самым безопасным и наиболее эффективным способом, как добиться устойчивости к болезням (привитый ребёнок менее восприимчив к инфекции, если он вступает в контакт с инфицированным человеком, и преимущества защиты от болезней значительно перевешивают очень небольшие риски, связанные с иммунизацией). Вакцинация не является 100% гарантией здоровья ребёнка, его необходимо защищать постоянно. Особенно, детский организм нуждается в поддержке иммунитета. Однако, если достаточное количество представителей этой группы населения привито, многие инфекции не могут передаваться от одного человека к другому, и болезнь постепенно исчезает. Речь идёт о т.н. коллективном иммунитете, который препятствует циркуляции инфекционного агента и защищает некоторых невакцинированных людей. Предполагается, что без вакцинации в нашей стране ежегодно умирает около 500 детей, и тысячи переносят осложнения, которые несут такие заболевания, как корь, коклюш, дифтерия и т.д. Против чего сегодня прививается?Прививание регулируется т.н. графиком вакцинации, и начинается с 9-й недели первой дозой гексавакцины (вакцины против столбняка, дифтерии, коклюша, гемофилии B, полиомиелита и гепатита В). Вторая доза вводится через 3 месяца, а через 4 месяца – третья. Через 15 месяцев дети прививаются против кори, эпидемического паротита и краснухи (первая доза), до 18 месяцев делается прививка четвёртой дозы гексавакцины. В период с 21 по 25 месяц наступает время второй дозы прививки против кори, краснухи и эпидемического паротита. В 5-6-летнем возрасте проводится ревакцинация против дифтерии, столбняка, коклюша и полиомиелита. Что изменилось в последнее время?В настоящее время к регулярной вакцинации относятся прививки против пневмококковой инфекции и вируса папилломы человека (ВПЧ, вакцинация против рака шейки матки) у девочек-подростков. Медицинские страховые компании в рамках своих профилактических программ рекомендуют родителям также дополнительные рекомендуемые прививки, такие, как против ротавирусной инфекции, энцефалита или менингита C. К необязательным прививкам относится вакцина против пневмококка, которая предназначена для детей между третьим и пятым месяцем. Влияние вакцины и возможные реакцииВакцину можно вводить перорально или путём инъекции. Риски вакцинации значительно перевешены выгодами. Недавно пережили возвращение почти забытые заболевания, такие, как коклюш и туберкулёз. Поэтому вакцинация, однозначно, имеет смысл. Общие осложнения включают повышение температуры до 39 градусов, раздражение, плаксивость, местные реакции, такие, как покраснение или припухлость до 5 см (достаточно просто приложить прохладный компресс), головная боль, иногда у ребёнка может возникнуть рвота или диарея. Обычно, однако, проблемы исчезают через несколько часов, не позднее, чем через 2 дня. proinfekcii.ru НУЖНА ЛИ ПРИВИВКА ОТ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ?Менингококки - разновидность болезнетворных бактерий, вызывающих симптомы опасного заболевания в виде таких его форм, как менингит, менингококковый назофарингит, менингококцемия, менингококковый сепсис. В последнее время буквально все российские средства массовой информации пишут об эпидемии менингококковой инфекции. Медицинские центры не успевают обслуживать детей да и взрослых, желающих обезопасить себя от нее, сделав прививку. Поэтому многих читателей "Науки и жизни" интересует, каковы симптомы и осложнения менингококковой инфекции, какие существуют вакцины и можно ли назвать эпидемией нынешний уровень заболеваемости. На вопросы редакции отвечает доктор медицинских наук Ф. Харламова, профессор кафедры детских инфекций с курсом вакцинопрофилактики факультета усовершенствования врачей Российского государственного медицинского университета.  Срез мозга больного менингитом. Представлены изображения, сделанные с помощью метода ЯМР-томографии (слева), и их графическое воспроизведение (справа). Более темные участки - это зоны, пораженные менингококком. ‹ › -- Флора Семеновна, в чем причина менингита, какие возбудители могут его вызывать? - Прежде всего, надо различать менингит первичный и вторичный. Первичный менингит возникает тогда, когда возбудитель болезни попадает воздушно-капельным путем в ротоглотку, а затем через гематоэнцефалический барьер в оболочки головного мозга. Он встречается в серозной и гнойной формах. Серозные менингиты (их диагностируют по преимущественному накоплению в спинномозговой жидкости лимфоцитов) вызываются вирусами или возбудителями туберкулеза. Гнойные менингиты (когда в спинномозговой жидкости преимущественно накапливаются нейтрофилы) вызываются бактериями, среди которых самые распространенные - менингококки типа A и С (они составляют в структуре гнойных менингитов 54%), 39% случаев заболевания приходится на гемофильную палочку типа В и 2% - на пневмококковую инфекцию. Когда говорят об эпидемии, то всегда имеют в виду первичный менингит. При вторичном менингите инфекция первично поражает какой-либо другой орган: дыхательные пути, слюнные железы, ухо, ротоглотку. У человека могут возникнуть симптомы пневмонии, кишечной инфекции. Затем возбудитель болезни через кровь и лимфу проникает в гематоэнцефалический барьер, вызывая воспаление мозговых оболочек. Вторичный менингит могут вызвать стрептококки, стафилококки, сальмонеллы, кишечная палочка, вирусы, грибок Candida и другие патогены. - Какие из разновидностей первичного менингита несут наибольшую угрозу здоровью человека? - Наиболее опасны менингококки, пневмококки и гемофильная палочка типа В. Вообще, лучше говорить не об эпидемии менингита, а о менингококковой инфекции. Менингит, или воспаление мозговых оболочкек, - это лишь одно из ее проявлений. - Как еще может проявляться менингококковая инфекция? - Первичный вариант менингококковой инфекции - это ее локализованная форма, назофарингит. У больного повышается температура тела, появляется насморк, ощущается першение в горле, увеличиваются лимфатические узлы. В общем, начало болезни по симптоматике мало отличается от обычного респираторного вирусного заболевания. Воспалительный очаг расположен преимущественно в области задней стенки глотки. Менингококковый назофарингит может так и не перейти в генерализованную форму заболевания - менингококцемию и/или менингит. Но все же у большинства больных через 2-5 дней внезапно возникает сильная головная боль, упорная рвота. У младенцев появляется монотонный сильный, так называемый "мозговой" крик. Быстро развиваются нарушения сознания, бессонница: симптомы воспаления мозговых оболочек, менингита. Одна из тяжелейших форм менингококковой инфекции - менингококцемия. Это - сепсис, когда гнойное воспаление поражает многие органы, развивается инфекционно-токсический шок. Такой вариант заболевания часто протекает молниеносно. И наоборот - иногда болезнь протекает нетипичным образом: симптомы инфекции выражены очень слабо. Часты случаи бактерионосительства. - Можно ли отличить обычный назофарингит от менингококкового? Видимо, у него есть какие-то специфические симптомы? - Да, опытный врач должен отличить менингококковый назофарингит от такового при вирусной инфекции. При респираторном вирусном заболевании воспалена вся поверхность носоглотки и ротоглотки, а при менингококковой инфекции поражена в основном задняя стенка глотки, которая приобретает синевато-багровый оттенок и становится зернистой. Вообще, очень часто врачу приходится дифференцировать диагноз менингококковой инфекции с гриппом или другим заболеванием. Нередко подъем заболеваемости гриппом совпадает с увеличением числа больных менингококковой инфекцией. Важно своевременно поставить правильный диагноз. У меня был случай, когда, осматривая ребенка с подозрением на грипп, я по состоянию носоглотки и элементу сыпи на коже предположила менингококковую инфекцию. Родители долго не соглашались на госпитализацию, но мой диагноз в дальнейшем подтвердился в виде очень тяжелой формы менингококцемии, по поводу которой ребенок попал в реанимацию. - А разве при менингите бывает сыпь? - Да, часто бывает сыпь по всему телу. Она выглядит по-разному: в начале заболевания может быть похожа на коревую, брюшно-тифозную или сыпь при скарлатине, а в дальнейшем принимает "звездчатую" форму и носит геморрагический характер. У маленьких детей она иногда высыпает только на нижней части тела. В более тяжелых случаях сыпь может покрывать все тело. - Что такое бактерионосительство? - У людей антибактериального иммунитета ко всем типам менингококка нет, то есть в крови отсутствуют антитела против компонентов клеточной стенки бактерии, но зато могут быть антитела, нейтрализующие действие токсина, который менингококк выделяет. Кстати, разновидностей (типов) менингококка достаточно много, но все они выделяют один и тот же токсин. Значит, человек, имеющий в крови антитоксические антитела, может заразиться любым типом менингококка, но никаких симптомов заболевания у него не будет. Для него состояние бактерионосительства неопасно, но очень опасно для окружающих. Бактерионосители - это один из основных источников распространения менингококковой инфекции. - И часто случается, когда внешне здоровый человек является носителем менингококка? - К сожалению, у нас таких данных нет. Можно лишь сказать, что число бактерионосителей значительно превышает число заболевших. - Почему у врачей нет информации о числе бактерионосителей? Выявляются ли они? - Они выявляются только в очаге заболевания. В нем под контролем находятся медицинские работники, учителя, воспитатели в детских садах, сотрудники пищеблоков. Основная же категория бактерионосителей находится вне очага карантина и не обследуется. При поступлении ребенка в детское учреждение у него берут мазок на дифтерию, а на менингококк - нет. А это совершенно необходимо. - Почему именно в последнее время у нас в стране (или, может, во всем мире) наблюдается всплеск заболеваемости менингококковыми инфекциями? - Эпидемические подъемы заболеваемости случаются каждые 8-10 лет. Видимо, сейчас мы находимся в таком периоде. Благополучным же считается уровень заболеваемости до 2 на 100 тысяч населения. Если же эта величина достигает 20, то это - эпидемия, при которой обязательно проводится всеобщая вакцинация. В развитых странах показатель заболеваемости составляет 1-3 человека на 100 тысяч, а в Африке, например, достигает 1000 заболевших на 100 тысяч. В 2003 году в Москве заболеваемость менингитом, вызванная менингококком группы А, возросла в 1,6 раза по сравнению с предыдущим годом. - Можно ли такой подъем заболеваемости назвать эпидемией? - В Советском Союзе всплеск менингококковой инфекции наблюдался в 1968 году (10 на 100 тысяч), и с того времени заболеваемость у детей практически не снижалась: в 2000 году она составила 8 на 100 тысяч (хотя средний показатель у взрослых всего лишь 2,69 на 100 тысяч). Причина высокой заболеваемости у детей кроется в том, что у нас в стране плохо поставлена диагностика бактерионосительства и, кроме того, часто врачи просто не могут отличить менингококковый назофарингит от назофарингита другой этиологии. Лабораторная диагностика с целью исключения менингококковой инфекции или носительства проводится только в очаге заболевания у всех контактных детей. Даже в больнице в случае тяжелых симптомов вирусной инфекции, сопровождающейся назофарингитом, лабораторные исследования зачастую не проводятся. Такое состояние дел нельзя считать нормальным, но и эпидемией тоже не назовешь. - Кто преимущественно болеет менингококковой инфекцией? - На сегодняшний день показатель заболеваемости среди детей в 10 раз выше, чем у взрослых. 70-80% больных - дети в возрасте от трех месяцев до трех лет. Наибольшее число заболевших приходится на детей первого года жизни. Прирост заболеваемости происходит тоже за счет детского населения. А смертность от различных форм менингококковой инфекции среди детей до 1 года в России достигает 15%. - Каким путем происходит заражение? - Переносчиками менингококковой инфекции могут быть только люди. Восприимчивость к менингококку невысока. Менингококк распространяется только на близком расстоянии (около полуметра) при довольно длительном общении (полчаса) воздушно-капельным путем. Наиболее вероятно заразиться менингококком в местах скученности населения, а значит, в транспорте, общежитиях, поликлиниках, детских садах, школах, концертных залах, театрах. Подъем заболеваемости приходится на период с октября по апрель. Связано это с тем, что зимой дети больше концентрируются в замкнутых непроветриваемых помещениях. Но отдельные случаи заболевания наблюдаются и в весенне-летний период. - Какой инкубационный период у менингококковой инфекции? - От двух до десяти дней, в среднем четыре-шесть. - Каковы последствия и осложнения менингококковой инфекции? - Иногда болезнь протекает молниеносно с быстрым летальным исходом. Это бывает при менингококковом сепсисе, при котором происходит кровоизлияние в надпочечники. От менингита люди умирают редко. Но после окончания лечения у переболевших им могут наблюдаться снижение интеллекта, повышение внутричерепного давления, парезы, параличи, нарушения психического статуса. - Если существует такое множество разновидностей менингококков, то как же можно проводить вакцинацию, ведь против каждого возбудителя нужна своя вакцина? - Действительно, в настоящее время известно 12 серогрупп и 20 серотипов менингококков. Если человек был инфицирован одним из них, то это не означает, что он обезопасил себя от менингококковой инфекции на всю жизнь. Он может заразиться любой другой его разновидностью. Циркулирующие в популяции штаммы менингококковой инфекции меняются. В последние годы происходит смена серотипа А серотипами В и С. В России появилась "мусульманская" разновидность инфекции - W135. Этот менингококк привозят приверженцы ислама, совершающие хадж в Мекку и другие святые для мусульман места. - Существует ли у жителей России возможность сделать прививку от этих основных форм менингококковой инфекции? - Перспективной для нашей страны является американская вакцина (пока не лицензирована), в состав которой входят полисахариды серогрупп менингококков A,C,Y и W135. А пока жителям России в целях профилактики желательно применять французскую комплексную вакцину против менингококков серогрупп А и С. К сожалению, закупки кубинской вакцины против серогрупп В и С в последнее время не производятся. В местах всплеска заболеваемости менингококком серогруппы А (как это было прошлой зимой в Москве) рекомендуется введение отечественной вакцины против этого типа инфекции. - Для кого необходима вакцинация? - Я считаю, что детей, посещающих дошкольные учреждения, с полутора-двух лет вакцинировать необходимо даже при отсутствии угрозы эпидемии. Также в обязательном порядке делается прививка детям и взрослым с иммунодефицитом. Кроме того, если в детском коллективе возник очаг инфекции, то прививки проводятся в течение 5-10 дней после выявления первого случая заболевания. Менингококковый назофарингит не является противопоказанием для вакцинации. При угрозе эпидемии вакцинации подлежат все дети от года до восьми лет, а также подростки, проживающие в общежитии. Следует заметить, что все эти вакцины не содержат белкового компонента, они - полисахаридные. Организм реагирует на их введение очень слабо. Поэтому для формирования устойчивого иммунитета необходимо, чтобы ребенок достиг двухлетнего возраста (у детей раннего возраста иммунные реакции физиологически несовершенны ). - Возникают ли побочные реакции после вакцинации? - Как я уже сказала, вакцины против менингококковой инфекции слабо реактогенны. Но все же у некоторых детей после прививки могут появиться симптомы назофарингита или небольшая сыпь. Бояться этого не надо. Чем сильнее реакция ребенка на прививку, тем чувствительнее он к менингококковой инфекции. А значит, последствия заражения менингококком для него были бы весьма тяжкими. Иногда ребенок тяжело реагирует на прививку, потому что в день вакцинации был болен. Больного ребенка вакцинировать нельзя ни в коем случае, даже если у него легкая форма ОРЗ. Да и после выздоровления в течение двух-трех недель с прививкой лучше повременить. - Как долго сохраняется иммунитет? - От трех до четырех лет. При эпидемии повторная иммунизация проводится через три года. - Что делать, если бесплатных вакцин в поликлиниках нет или в лучшем случае нам предлагают отечественную вакцину против менингококка серогруппы А? - К сожалению, пока провести бесплатную вакцинацию населения всеми необходимыми видами вакцин не удается. Вакцина против серогруппы В сегодня совершенно необходима, но ее нет. Все это "пробивается" с огромным трудом, но мы боремся. Но прививку делать все равно надо, поскольку у всех разновидностей менингококка есть общий антигенный белковый комплекс. Поэтому при вакцинировании только против одного типа менингококка организм становится более защищенным и от всех других его разновидностей. - В ноябре 2003 года на российском симпозиуме по химии и биологии пептидов российские ученые из московского Института биоорганической химии Российской академии наук докладывали об успешной разработке синтетической вакцины против менингококковой инфекции типа В. Так что вскоре можно рассчитывать на то, что наши дети будут защищены и от этой разновидности опасной инфекции. - Я тоже очень надеюсь на это. - И последний вопрос. Когда я была маленькая, моя бабушка часто говорила мне: "Не ходи без шапки, заболеешь менингитом". Правду ли говорила бабушка? - Конечно, правду. Если менингококк уже попал на слизистую оболочку носоглотки, то при переохлаждении снимаются защитные механизмы местного иммунитета, что облегчает попадание инфекции непосредственно в оболочки головного мозга. Так что в холодное время года шапка просто необходима. www.nkj.ru Прививка от менингококковой инфекции: особенности, правилаСодержание статьи Инфекция менингококка является потенциально смертельной и потому всегда должна быть подвержена наблюдению, изучению и рассматриваться как чрезвычайная опасность. Эта болезнь распространена по всему миру, зачастую проявляясь именно при сезонных температурных перепадах и перепадов давления. Например, существует менингитный пояс Африки – в этом месте наиболее высок шанс заражения. Также болезнь распространена в Канаде, происходили эпидемии во Франции и Соединенных штатах.
Особой опасности подвержены люди, живущие в закрытых кластерах, например, учащиеся закрытых школ, отдыхающие в детских лагерях. Менингококковый менингит – это инфекционный тип менингита, при заражении начинающая поражение оболочки мозга. Без быстрого диагностирования и надлежащего лечения это заболевание в половине случаев может привести к летальному исходу. Оттого наиболее эффективным способом борьбы с этим заболеванием является прививка от менингококковой инфекции – то есть способ, не лечащий инфекцию по факту ее наличия, а предупреждающий ее появление, создающий особый иммунитет для постоянной защиты от вируса. Формы менингококковой инфекцииЕсть несколько видов менингита – первичный и вторичный. Первый тип появляется в тех случаях, когда провокатор заболевания попадает по воздуху в глотку и потом через иммунный блок в оболочку мозга. Также делится на два вида – серозный и гнойный. Первый вид менингита появляется из-за вирусов туберкулеза. Гнойный менингит – вызывается микроорганизмами, среди которых больше всего вирусов менингококков.
Первичная версия болезни – ее локальный вид, называемый назофарингит. При ней у зараженного человека наблюдается повышенная температура организма, характерен насморк и хрипота, увеличение лимфатических узлов. То есть, что является проблемой для постановки диагноза, начало болезни схоже по симптомам с обычной простудой, респираторным заболеванием. Центр болезни находится на задней стенке ротоглотки. Эта форма не обязана развиться в менингит, в ином случае у больного начинается сильная головная боль и обильная рвота. Наиболее опасны это менингококковые инфекции, пневмококковые и гемофильная палочка. Сам менингит является только формой менингококковой инфекции. Второй вид менингита – вторичный – вирус сначала поражает не мозг, а иной орган. Например, слюнные железы, дыхательные пути, уши, горло. Из-за этого могут возникнуть иные признаки – характерные для пневмонии в случае заражения дыхательных путей, симптомы инфекции желудочно-кишечного тракта при заражении кишечника. Потом болезнь также проникает в мозг человека. Как происходит заражение?Люди, не могут иметь полный иммунитет против всех видов менингококковой инфекции, так как в организме человека нет антигенов против составляющих клеточную стенку инфекции. Но могут быть антигены, позволяющие нейтрализовать токсин, который выделяется бактериями. Инфекция вне зависимости от своего типа выделяет всегда один и тот же вид токсина. Человек с такими антигенами может получить инфекцию, но сам не заболеть. Никаких симптомов у него проявляться не будет. И он станет носителем бактерии, опасной для всех людей его окружающих. Именно такие люди – носители – являются главным источником распространения заболевания.
Носителями и разносчиками болезни может быть только человек. Передается он воздушно-капельным путем, но его влияние невысоко. Для заражения требуется весьма длительное воздействие – это возможно при расстоянии между людьми меньше половины метра за полчаса контакта. Большую опасность представляют в данном случае большие скопления народу. К таким местам можно отнести больницы, детские учреждения, школы, кинотеатры и театры, общественный транспорт, концерты. По времени наиболее опасный период проходит с октября по апрель. Отдельные случаи возможны и летом, но большая часть возможна именно в тот период по причине того, что в холодное время люди больше времени проводят в закрытых помещениях. Как проходит вакцинация?Вакцинация делается за один раз. После прививки получить иммунитет к инфекции удается 9 из 10 человек. Его формирование происходит быстро, примерно, в течение одной недели. Продолжительность действия вакцины составляет период от 3 до 5 лет. В начале 21 века году в некоторых областях Нигерии и Мали была использована новая конъюгированная прививка А-типа. Тогда было привито более двадцати миллионов человек. И после в период сезона эпидемий было отмечено минимальное количество случаев заражения за все времена в этих местах.
Вакцинация полисахаридными инъекциями быстро увеличивает уровень антител – взрослые обеспечиваются защитой на период до 10 лет, дети – до 2-х лет. Ревакцинация в этих и иных районах рекомендуется проводить каждые три года. Помимо долгого действия вакцины помогают выработать так называемую иммунологическую память. Иммунизация вакциной необходима для всех детей, посещающих детские сады, иные дошкольные учреждения. Начиная с года после рождения при возможности нужно проводить прививку даже при отсутствии возможности появления вспышек менингококка. Всем детям и взрослым, имеющим иммунодефицит также необходима вакцина. При проявлении эпидемии вакцинация должна проводиться в первые дни после ее начала всем детям от года до 10 лет, подросткам, проживающим в общежитиях. Вакцина более действенна при ее введении ребенку от двух лет – инъекция не содержит в своем составе белка, оттого на прививку организм реагирует медленно. Только начиная с двухлетнего возраста, прививка позволит выработать крепкий и постоянный иммунитет. Противопоказания и возможные последствия вакцинацииМенингококковая прививка может проводиться не только людям, являющимся полностью здоровыми на момент укола, но и людям, у которых на момент прививки есть какое-либо заболевание в легкой форме. Если болезнь развита более сильно рекомендуется ставить укол только тогда, когда наступит полное излечение организма. Острая форма любого заболевания запрещает использование вакцины. Так как введение вакцины малышам является менее эффективным из-за отсутствия белка среди компонентов инъекции, то процедура вместо обычного одного раза проводится двукратно. Вторая доза вводится через три месяца после первой.
Иногда после применения прививки у ребенка могут возникнуть некоторые осложнения, это может быть:
Эти три симптома быстро проходят без последствий. В иных крайне редких случаях возможно появление лихорадки. Или аллергической реакции вызванной из-за какого-то компонента вакцины. Аллергическая реакция характерна следующими симптомами:
Кому следует ставить прививку?Некоторые группы населения имеют больший шанс заражения. Прививка против менингококковой инфекции этим группам особо рекомендуется. К ним относятся:
Виды вакцинСуществует два вида прививок:
Делать или не делать?Вопрос делать прививку ребенку всегда должен решаться его родителями. Нужно внимательно рассмотреть все плюсы и минусы вакцинации, оценить ситуацию на данный момент и только тогда принять решение, принимая во внимание также здоровье ребенка и условия, в которых он проживает на текущее время.
Рекомендуется проводить ребенку вакцинацию в том случае, если один из его родителей переболел в детстве этим заболеванием. Помимо этой инфекции детей обычно еще прививают от иных инфекций – пневмококковой, гемофильной, иных болезней дыхательных путей. Эффективность вакцины составляет около 90% — то есть у 9 из 10 человек иммунитет против менингококка вырабатывается успешно. Это может подтвердить проведение соответствующих анализов. При поездке в страны с высоким шансом появления эпидемий необходимо делать прививку всегда. В случае если такая поездка планируется, то вакцинация желательна. Лечение менингококковой инфекции является процессом сложным даже на стадии диагностирования. Не все страны принимают нужные меры, а многие врачи не могут сразу верно отличить симптомы одного воспаления носоглотки от другого. Потому наиболее высокую защиту обеспечивают только профилактические меры – вакцина, создающая длительный иммунитет. В любом случае, перед тем как принять решение о вакцинации нужно посетить специалиста и обсудить с ним все тонкости своей ситуации, выслушать его советы и пройти все нужные обследования. Менингококковая вакцина — это важный инструмент для борьбы с менингококковой инфекцией и использовать его или нет ответственное решение, которое должен принять каждый человек. Материалы по темеinfectium.ru Прививка от менингококковой инфекции и профилактические мероприятия в очагеСреди всех инфекционных заболеваний менингококковая инфекция является одной из самой опасной для жизни и непредсказуемой по молниеносности течения. В связи с этим особенно актуальными сегодня являются профилактические мероприятия (санитарно-противоэпидемические) и мероприятия, направленные на создание активного иммунитета против инфекции (прививка от менингококковой инфекции). В Российской Федерации применяются моно-, ди- и поливалентные вакцины.  Рис. 1. На фото дети с генерализованной формой менингококковой инфекции. Выявление больных и носителей менингококковой инфекциейСвоевременное выявление больных является основой профилактических мероприятий. Источником заболеваний являются больные с генерализованными формами менингококковой инфекции, острым назофарингитом и «здоровые» носители. Наиболее вирулентные штаммы выделяют больные генерализованными формами, но быстрая их госпитализация и изоляция не оказывают такого влияния на распространенность инфекции, как «здоровые» носители. Больные с генерализованными формами менингококковой инфекции выявляются при обращении за медицинской помощью к врачам разных специальностей и при оказании скорой медицинской помощи на дому. В течение первых 12-и часов врач, который выявил больного или заподозрил заболевание, направляет экстренное извещение в территориальный отдел Роспотребнадзора.
 Рис. 2. На фото менингококковый фарингит. Противоэпидемические мероприятия в очаге менингококковой инфекцииОдним из разделов профилактики менингококковой инфекции являются противоэпидемические мероприятия в очаге. Они проводятся с целью предупреждения распространения заболевания.
 Рис. 3. На фото слева Neisseria meningitidis (вид под микроскопом). На фото справа рост возбудителей на питательной среде.  Рис. 4. При выявлении у больного менингококков, серогруппа которых не соответствует вакцинам, контактным лицам вводится нормальный иммуноглобулин. Прививка от менингококковой инфекцииmicrobak.ru Менингококковая инфекцияМенингококковая инфекцияВакцинация требуется для лиц, собирающихся посетить эндемичные регионы мира: Непал, Кению, Саудовскую Аравию, страны "менингитного пояса" Африки (от Мавритании на западе до Эфиопии на востоке). В настоящее время вакцины, содержащие полисахариды A, C, Y и W135 назначаются рекрутам армий США и многих европейских государств. Массовая календарная вакцинация гражданского населения обычно не рекомендуется, прежде всего, ввиду ограниченной эффективности у детей младшего дошкольного возраста, которые являются основной группой риска менингококковой инфекции. В США иммунизация рекомендуется некоторым группам пациентов, страдающих от заболеваний, связанных с повышенным риском заболевания менингококковой инфекцией. К таким заболеваниям относятся снижение функции селезенки или нарушение системы комплемента. Вакцинация также может быть рекомендована людям, которые по роду деятельности контактируют с биологическими материалами, содержащими менингококки. Для защиты необходима всего одна доза вакцины, которая защищает от инфекции на 3-5 лет. В СНГ применяются две российские вакцины (против менингококков серогрупп А и А+С) и французская "Менинго А+С". Менцевакс Менингококковая инфекция (старое название: эпидемический цереброспинальный менингит) известна с древних времен. Описания инфекции даны Цельсом (I век до.н.э.), Аретеем (II век до н.э.), Павлом Эгинским (VII век до н.э.). Первое описание было дано Виллисом в 1661 г. Возбудитель, менингококк (Neisseria meningitidis) был выделен в 1887 г. А.Вейксельбаумом. Возбудитель инфекции - это довольно крупная (до 1 микрона) бактерия, имеющая вид кофейных (если микробы расположены парами) или бобовых зерен, имеющая полисахаридную капсулу. Имеет несколько разновидностей, различающихся по иммунологическим свойствам капсулы - А, В, С, D, X, Y, Z, W-135 и другие. Неустойчив во внешней среде - погибает при нагревании до 50оС в течение 5 мин., при кипячении - за 30 секунд, неустойчив и при низких температурах, прямой солнечный свет убивает менигококки за 2-8 часов, в ультрафиолетовых лучах погибает мгновенно. Микроб очень чувствителен к дезинфектантам. Менингококковой инфекцией болеет только человек. Заболевание распространяется от больных и внешне здоровых носителей воздушно-капельным путем. В эпидемиологичском смысле наиболее опасны носители, поскольку на одного заболевшего приходится 1200-1800 носителей. Около 80% заболевших - дети и подростки, на детей в возрасте 1-5 лет приходится 50%. Среди взрослых чаще болеют молодые люди в возрасте 15-30 лет. Особенно актуальна эта инфекция в воинских коллективах. Заболеваемость повышается в зимне-весенний период, эпидемический процесс имеет волнообразный характер, пики заболеваний отмечаются каждые 30 лет. Инкубационный период - 1-10 дней, чаще 5-7 дней. Особенностью инфекции является то, что по причине наличия у менингококка защитной капсулы (равно как и у гемофильной палочки, и у пневмококков) маленькие дети (1-5 лет) неспособны эффективно вырабатывать иммунитет против природной инфекции. Результатом этого является то, что пик менингитов приходится на младших детей. Менингококковая инфекция протекает в нескольких формах:
Менингококковый менигит начинается как простой насморк, затем появляются грозные предвестники - сильные головные боли, скованность шейных и других мышц, потеря сознания, повышение температуры. В меньшем числе случаев заболевание протекает молниеносно и быстро заканчивается смертью пациента. Типичный случай характеризуется - значительным повышением температуры в течение 1-3 дней, кровотечениями (внутренние кровотечения, геморрагическая сыпь), нарушениями сознания и психики (сопор, кома, бред, возбуждение). Очень выражена интоксикация (отравление продуктами распада менингококков), приводящая к нарушению сердчено-сосудистой деятельности, дыхания и смерти больного. Менингококковая инфекция - заболевание с высокой смертностью, несмотря даже на своевременное и современное лечение. Погибает до 30% заболевших. Особенно опасными формами являются сепсис и менингит, которые, помимо высокой летальности, характеризуются большим числом инвалидизирующих осложнений (до 50% случаев). Профилактика осуществляется вакцинами. Разработаны вакцины, защищающие от одного (тип А или тип В), двух (А+С) и нескольких (A, C, Y, W-135) типов инфекции. См. МЕНЦЕВАКС До открытия антибиотиков летальность от менингококковой инфекции составляла от 70 до 85%. Применение специфических антисывороток в начале XX века позволило добиться снижения летальности до 30%. Но даже в наше время, несмотря на растущий уровень понимания патогенеза менингококковой инфекции и наличие современных антибиотиков, летальность сохраняется на уровне 10-15%. У 10-20% лиц, перенесших генерализованные формы менингококковой инфекции, наблюдаются стойкие осложнения. Вакцины для профилактики менингококковой инфекции появились более 30 лет назад, однако до сих пор нет препарата, который бы адекватно защищал от менингококков всех серогрупп. За весь период применения менингококковые полисахаридные вакцины вводились миллионам людей, включая военнослужащих, гражданских лиц и лиц, посещавших регионы повышенной заболеваемости менингококковой инфекцией. В целом, эти вакцины являются безопасными и хорошо переносятся. Местные реакции, такие как боль и покраснение в месте инъекции, как правило, умеренно выражены и проходят за 1-2 дня. Преходящее повышение температуры тела отмечалось менее, чем у 5% взрослых. Тяжелые реакции встречаются крайне редко: крапивница или бронхоспазм примерно в 1 случае на 1 млн. доз, анафилактические реакции - реже, чем в 1 случае на 1 млн. доз. Эффективность менингококковой вакцины оценивалась также и в пострегистрационных исследованиях. Так при борьбе со вспышкой менингококковой инфекции в США были привиты 36 тыс. человек в возрасте от 2 до 29 лет. В результате исследования по методу "случай-контроль" выявлена 85% эффективность, причем среди детей от 2 до 5 лет она составила 93%. В Бамако (Мали) примерно две трети населения - 671 тыс. - были привиты в 1981 г. во время вспышки менингококковой инфекции серогруппы А. Прививали население в возрасте от 1 до 30 лет. В течение 5 недель после прививки (за это время эпидемия закончилась) заболеваемость привитых составила 0,7/10000 и была статистически значимо ниже, чем у непривитых (4,7/10000). Коэффициент эпидемиологической эффективности составил 85%. Вакцинация 130 тыс. детей в возрасте от 1 года до 13 лет в Новой Зеландии показала, что после иммунизации ни один из привитых однократно в возрасте старше 18 месяцев не заболел. Менингококковая вакцина также рекомендована для ликвидации вспышек инфекции. Вспышкой, по критериям Центра по контролю за заболеваемостью (CDC, США) считается ситуация, когда за период менее чем 3 месяца возникают 3 и более случаев инфекции у проживающих в одном регионе, но не имеющих родственных отношений лиц, при показателе заболеваемости в данном регионе не менее 10 на 100 тыс. человек [3]. Повторная вакцинация может быть показана детям, которых в первый раз прививали раньше четырехлетнего возраста и пациентам с нарушениями системы комплемента. Детям, входящим в группу риска, введение вакцины повторяют через 2-3 года. Всем остальным - через 2-5 лет при необходимости. Принципиальным недостатком полисахаридных менингококковых вакцин является неспособность вызывать развитие Т-зависимого иммунного ответа, с чем связана низкая эффективность таких вакцин у детей в возрасте до 1,5-2 лет и неспособность индуцировать длительную иммунологическую память. Конъюгация полисахаридов с белковой молекулой-носителем позволяет преодолеть эти препятствия. Производители вакцин, в том числе Авентис Пастер, в настоящее время разрабатывают поливалентные менингококковые конъюгированные вакцины, содержащие капсулярные полисахариды серогрупп А, С, Y и W135. Полисахаридная менингококковая вакцина А+С Международное наименование: Вакцина менингококковая (Vaccine meningococcae) Групповая принадлежность: МИБП-вакцина Описание для торгового наименования: Полисахаридная менингококковая вакцина А+С Фармакологическое действие: Полисахаридная вакцина для профилактики менингококковой инфекции серогрупп А и С. Формирует активный специфический иммунитет к менингококкам (Neisseria meningitidis) серогрупп А и С. Не обеспечивает защиты от гнойных менингитов др. этиологии (в т.ч. менингококков группы B, Haemophilus influenzae, Streptococcus pneumoniae и др.). Иммунитет сохраняется в течение 3 лет после вакцинации. Противопоказания: Гиперчувствительность (в т.ч. тяжелые аллергические реакции на данную вакцину в анамнезе), острые инфекционные заболевания, прогрессирующие заболевания (острые или хронические), детский возраст (до 18 мес - во внеэпидемический период).C осторожностью. Беременность, период лактации (безвредность вакцинопрофилактики менингококковой инфекции серогрупп А и С у беременных и кормящих женщин не установлена). Побочные действия: Иногда в течение первых 3 дней после вакцинации (чаще у детей) - незначительнае гиперемия в месте инъекции, гипертермия (быстро проходящая после приема антипиретиков). Способ применения и дозы: П/к или в/м, однократно, взрослым и детям с 18 мес. Перед введением лиофилизат вакцины растворяют с помощью входящего в комплект растворителя. Всю разведенную вакцину используют немедленно, упаковочный шприц после использования уничтожают. Особые указания: Для предотвращения возможных взаимодействий между данной вакциной и некоторыми медицинскими препаратами необходимо информировать врача о сопутствующем лечении, совпадающем по времени с вакцинацией. При проведении массовой вакцинации возможно использование безыгольных инжекторов. Менингококковая инфекция Views: 220gublekar.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |
























