 |
|
||||||||||
|
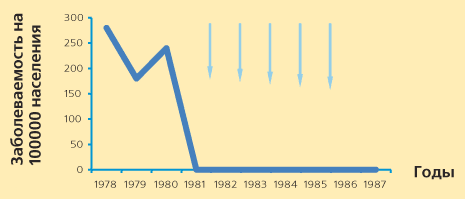
Вакцина от менингококковой инфекции у детей. Менингококковая вакцина относится к типуЧастная бактериологияВ патогенезе развития диарейного синдрома при шигеллёзе ведущим является: + инвазия шигелл в колоноциты с развитием воспалительного процесса - гиперсекреция и нарушение всасывания воды эпителиоцитами кишечника - развитие дисахаридозной недостаточности Для лечения коклюша наиболее целесообразно назначение следующих антибиотиков: + оксациллина - пенициллина - эритромицина + ампициллина Что является препаратом выбора при хламидиозе: - амикацин - оксациллин + азитромицин - нистатин Вызываются риккетсиями все заболевания, кроме: - эпидемический сыпной тиф - болезнь Бриля + лептоспироз - эрлихиоз - лихорадка цуцугамуши Оптимальным методом диагностики хламидиоза являются: + иммуноферментный анализ (ИФА) - реакция связывания комплемента (РСК) в парных сыворотках - реакция торможения гемагглютинации (РТГА) - реакция непрямой гемагглютинации (РНГА) - посев материала на питательную среду Вакцина БЦЖ содержит: - продукты жизнедеятельности микобактерий туберкулеза - инактивированные микобактерии туберкулеза - анатоксин + живые аттенуированные микобактерии туберкулеза Основным фактором патогенности Salmonella typhi являются: - гистотоксин - энтеротоксин + эндотоксин - тетанолизин Укажите неправильное утверждение, что возбудитель брюшного тифа: + Salmonella typhi murium - грам-отрицателен - имеет жгутики - растёт на средах, содержащих желчь - имеет Н, О и Vi антигены Энтеротоксин продуцируется: - Clostridium tetani - Corynebacterium diphtheriae - Salmonella typhi + Vibrio cholerae Возбудитель холеры: - является вирусом + является вибрионом - не устойчив к окружающей среде - не обладает подвижностью - размножается в продуктах, имеющих кислый pH Укажите неправильное утверждение в отношении возбудителя сибирской язвы: - грамположительная палочка - вырабатывает экзотоксин - вегетативная форма неустойчива в окружающей среде + интенсивно размножается в окружающей среде - образует споры Для менингококковой инфекции все утверждения правильны, кроме: - возбудитель размножается на слизистой носоглотки - бактериемия развивается у незначительной части инфицированных - возбудитель быстро проникает в кровяное русло - основным звеном патогенеза является действие эндотоксина + основным звеном патогенеза является гнойное воспаление Основными родами бактерий, вызывающих острые кишечные инфекции, являются: + эшерихии - бруцеллы + шигеллы - клебсиеллы - ротавирусы - протей + сальмонеллы В патогенезе дифтерии ведущая роль принадлежит: - бактериемии + токсину Менингококковая вакцина относится к типу: - живых аттенуированных - инактивированных корпускулярных + химических Положительной пробой на туберкулин считается реакция: - уколочная - инфильтрат 5 мм и более + инфильтрат 17 мм и более - гиперемия или инфильтрат 2-4 мм Факторами патогенности стафилококков являются: - гемолизин + гиалуронидаза + плазмокоагулаза - экзотоксин + лецитоветилаза Доза антитоксической сыворотки, вводимой больному дифтерией, зависит: - от массы тела + от клинической формы дифтерии Наименее достоверным методом диагностики брюшного тифа является: + реакция пассивной гемагглютинации - выделение копрокультуры - выделение гемокультуры - выделение уринокультуры - реакция Видаля Возбудитель холеры: - не образует экзотоксин - быстро гибнет в воде + чувствителен к действию дезинфицирующих средств - неподвижен - является вирусом Для диагностики бруцеллёза используют все методы, кроме: - кожно-аллергической пробы Бюрне - реакции Райта - реакции Хеддельсона + реакции Видаля Диагноз лептоспироза возможно подтвердить всеми методами, кроме: - обнаружение возбудителя при микроскопии в тёмном поле - выделением гемокультуры возбудителя + реакция Видаля - выделением уринокультуры возбудителя - реакцией микроагглютинацией и лизиса лептоспир Основными целями и задачами массовой туберкулинодиагностики являются: - выявление первичного инфицирования - оценка активности туберкулёзного процесса + выявление лиц с нарастанием и гиперэргическими реакциями к туберкулину - отбор для вакцинации БЦЖ Для лечения синегнойной инфекции можно применять следующие антибиотики: + карбенициллин - тетрациклин - трихопол - гентамицин + амикацин Для санации бактериовыделителей шигелл и сальмонелл могут быть использованы: + специфические бактериофаги + комплексный иммуноглобулиновый препарат - колипротейный лактоглобулин орального применения - глюкокортикоиды - ферменты (панкреатин и др.) Для диагностики брюшного тифа используют бактериологическое исследование, кроме: - крови - мочи - желчи + ликвора - кала Возбудитель иерсиниоза характеризуется следующими свойствами, кроме: - относится к роду иерсиний - грамотрицательный - чувствительный к действию высоких температур + не способен размножаться при температуре ниже +10° С - чувствителен к дезинфицирующим средствам При ботулизме: - развитие патологического процесса связано с образованием токсина в пищеварительном тракте - люди наиболее чувствительны к токсину серотипа С - поражение нервной системы обусловлено действием токсина на клетки серого вещества головного и спинного мозга + ботулотоксин нарушает передачу нервных импульсов в холинергических синапсах - ботулотоксин обладает выраженным пирогенным действием Столбняк передаётся: + через повреждённую кожу - через неповреждённую кожу - через слизистые + через пуповинный остаток Основными видами профилактики туберкулёза являются: + вакцинация и ревакцинация БЦЖ - санация очагов хронической инфекции - химиопрофилактическое и противорецидивное лечение - санитарная профилактика Энтеропатогенный эшерихиоз встречается чаще у детей: + грудного возраста - старшего (школьного) возраста Этиологическое значение при язвенной болезни желудка и 12-перстной кишки имеет: + геликобактер - камбилобактер - шигеллы Пути передачи менингококковой инфекции: + воздушно-капельный - контактный - фекально-оральный - пищевой Энтероинвазивный эшерихиоз встречается чаще у детей: - грудного возраста + старшего (школьного) возраста Одной из клинических форм менингококковой инфекции является назофарингит: + верно - неверно В лечении столбняка применяют: + специфический иммуноглобулин - глюкокортикоиды - зовиракс Источником инфекции при бруцеллезе является: - человек + животное - внешняя среда Для диагностики иерсиниозов применяют методы, кроме: - бактериологическое исследование кала, мочи, крови - ИФА - РНГА - реакция непрямой иммунофлюоресценции + бактериоскопия испражнений Для диагностики брюшного тифа используют следующие методы, кроме: + реакция Райта - реакция Видаля - РПГА с Н-антигеном - РПГА с О- антигеном - РПГА с Vi-антигеном Менингококковая вакцина относится к типу: - живых аттенуированных - инактивированных корпускулярных + химических - генно-инженерных Назовите метод окраски туберкулезных палочек: - Ожешко - Нейссера - Бурри-Гинса + Циль-Нильсена - Леффлера Clostridium tetani вызывает следующий тип инфекции: - бактериемию - вирусемию + токсемию - септицемию Дифтерийный токсин по механизму действия на клетку-мишень является: - активатором аденилатциклазной системы + ингибитором синтеза белка - блокатором передачи нервного импульса - эксфолиативным токсином Характер иммунитета при лептоспирозе: - напряжённый и непродолжительный + стойкий, не препятствующий заражению другими сероварами лептоспир Вирусную этиологию имеет: - брюшной тиф - лептоспироз - орнитоз + ГЛПС (гемморрагическая лихорадка с почечным синдромом) - рожистое воспаление К бактериальным инфекциям относятся заболевания, кроме: - холера - ботулизм + малярия - чума - столбняк К глистным инвазиям относятся заболевания, кроме: - эхинококкоз - трихоцефалез + лептоспироз - аскаридоз - описторхоз Антитоксическую сыворотку применяют для лечения: - менингококковой инфекции - рожистого воспаления - сыпного тифа + ботулизма - боррелиоза клещевого Укажите неправильное утверждение, что возбудитель брюшного тифа: + Salmonella typhi murium - грам-отрицателен - имеет жгутики - растет на средах, содержащих желчь - имеет Н, О и Vi антигены Микобактерии туберкулеза выявляются при микроскопии с окраской: - метиленовым синим - по Граму + по Цилю-Нильсону - по Романовскому-Гимзе - по Лейшману Для возбудителя дизентерии характерно, кроме: - относится к роду шигелл - грам-отрицателен - имеет вид палочки с закругленными концами + способен образовывать споры - неподвижен Возбудитель сыпного тифа относится: - к вирусам + к риккетсиям - к хламидиям - к микоплазмам Специфический иммуноглобулин применяют для лечения: - брюшного тифа + клещевого энцефалита - вирусных гепатитов - сальмонеллезов - иерсиниозов Для подтверждения диагноза генерализованной формы менингококковой инфекции используют бактериологическое исследование всех субстратов, кроме: - крови + мочи - носоглоточной слизи - цереброспинальной жидкости - скарификата элементов сыпи Укажите неправильное утверждение в отношении бешенства: - возбудителем является вирус + одним из источников является больной человек - основным резервуаром возбудителя являются плотоядные животные - домашние животные могут быть источником инфекции - заражение возможно при попадании слюны в рану Возбудитель столбняка: - является аэробом + неподвижен - спор не образует - содержит сильный эндотоксин + размножается в нежизнеспособных тканях Инфекционный мононуклеоз вызывается: - энтеровирусом - хламидией - микоплазмой + вирусом семейства герпесвирусов - бактерией Возбудитель легионеллеза: + грам-отрицательная палочка - пневмотропный вирус - особый вид риккетсий - некоторые виды токсоплазм - грам-отрицательный диплококк Антитоксическую сыворотку применяют для лечения: - сальмонеллеза + столбняка - вирусных гепатитов - холеры - энтеробиоза Болезнь Бриля – это: - риккетсиоз, вызванный риккетсией Бернета - хламидиоз - спирохетоз - системный боррелиоз + повторный сыпной тиф Возбудителем малярии является: - бактерия из рода гемофилус - простейшие семейства энтамеб + простейшие класса споровиков - риккетсия - вирус Возбудитель ботулизма: - является аэробом + размножается в пищевых продуктах при отсутствии доступа воздуха - размножается в любых пищевых продуктах - может размножаться в воде - размножается в пищевых продуктах в аэробных условиях Для диагностики холеры используют: + выделение культуры возбудителя из испражнений - реакцию Видаля - кожно-аллергическую пробу + метод иммуноблотинга - выделение гемокультуры возбудителя Пищевые токсикоинфекции: + вызываются условно-патогенной флорой - вызываются патогенными микробами кишечной группы - характеризуются отсутствием токсикоза + связаны с инфицированными пищевыми продуктами - связаны с размножением возбудителя и токсинообразованием в организме человека Сальмонеллы характеризуются следующими свойствами, кроме: - содержат О- и Н-антигены - содержат эндотоксин + грам-положительны - подвижны - размножаются в пищевых продуктах Возбудитель сыпного тифа характеризуется следующим, кроме: - относится к риккетсиям - грам-отрицателен - устойчив к высушиванию + выращивается только на питательных средах, содержащих белок - содержит эндотоксин Для диагностики орнитоза используют методы, кроме: - РСК - РНГА + внутрикожной аллергической пробы Бюрне - внутрикожной орнитиновой пробы - выделения возбудителя из крови и мокроты путем биопробы Вакцина БЦЖ – это: + живая ослабленная культура микобактерий туберкулеза - продукты жизнедеятельности бактерий - убитая автоклавированием культура бактерий - фильтрат бульонной культуры микобактерий - L-формы микобактерий Возбудитель брюшного тифа относится: - к вирусам - к риккетсиям - к хламидиям + к бактериям - к микоплазмам Антитоксическую сыворотку применяют для лечения: - эхинококкоза - инфекционного мононуклеоза - лептоспироза - псевдотуберкулеза + дифтерии Ботулотоксин характеризуется всеми признаками, кроме: + является эндотоксином - является белком - вырабатывается вегетативными формами возбудителя - разрушается при кипячении Диагноз сыпного тифа подтверждается следующими исследованиями, кроме: - РСК с антигеном возбудителя - РНГА + выделением гемокультуры возбудителя - РНГА с определением иммуноглобулинов класса М - РНГА, РСК в парных сыворотках Возбудитель чумы: + относится к роду иерсиний - относится к роду листерий - грам-положителен - быстро гибнет при замораживании - термоустойчив Утверждения о диагностике малярии правильны, кроме: + обнаружение возбудителя методом толстой капли дает ориентировочное заключение; - обнаружение возбудителя в мазке крови позволяет дифференцировать отдельные виды возбудителя; - может быть подтвержден серологическими исследованиями - вместе с обнаружением возбудителя важен подсчет его количества - может быть подтвержден эпидемиологическими данными При вирусных гепатитах: - австралийский антиген является маркером острого периода вирусного гепатита В - серологическая диагностика важна только для противоэпидемических мероприятий + обнаружение серологических маркеров имеет диагностическое значение - циркуляция в крови австралийского антигена наблюдается только в ранние сроки вирусного гепатита В - обнаружение маркеров эффективно только при выраженных формах заболевания Укажите правильное утверждение: - вирус гепатита А не обладает цитопатическим действием - механизм повреждения гепатоцитов при гепатите С сходен с таковыми при гепатите А - генетический фактор не имеет существенного значения для течения и исхода вирусного гепатита В - наиболее тяжелые формы ВГВ наблюдаются при иммунодефиците + повреждение гепатоцитов при гепатите В обусловлено аутоиммунными процессами Возбудитель псевдотуберкулеза характеризуется следующими свойствами, кроме: - относится к роду иерсиний - грам-отрицательный - чувствителен к действию высоких температур + неспособен размножаться при температуре ниже +10 С - чувствителен к дезинфицирующим средствам Туберкулин – это: - культура патогенных микобактерий - убитые бациллы Коха + стерильный фильтрат микобактерий - живая ослабленная культура микобактерий При инфекционном мононуклеозе справедливы утверждения, кроме: - поражается костный мозг - поражаются В-лимфоциты + формируется прочный иммунитет - возможно длительное персистирование вируса в организме - нередко развивается гепатит Для диагностики следующих заболеваний используют, кроме: - дизентерии – бактериологическое исследование кала - вирусного гепатита – маркеры сыворотки крови + геморрагической лихорадки с почечным синдромом – бактериологическое исследование крови - туляремии – внутрикожную аллергическую пробу - малярии – бактериоскопию мазка крови С целью этиотропного лечения применяют препараты все, кроме: + брюшного тифа – тетрациклин + гриппа – ремантадин + малярии – метронидазол + холеры – левомицетин - рожи – антистафилококковый иммуноглобулин Ведущим в патогенезе брюшного тифа является поражение: - печени и селезенки - легких + лимфатического аппарата тонкой кишки - центральной нервной системы - лимфатического аппарата толстой кишки Возбудителями инфекций, передающихся половым путем, являются все кроме: - хламидия - микоплазма - бледная трепонема - гонококк + боррелия studfiles.net Тактика вакцинопрофилактики менингококковой инфекции | Тактика вакцинопрофилактики менингококковой инфекции Т.Ф. Чернышова НИИЭМ им. Г.Н. Габричевского И.Н. Лыткина, Г.Г. Чистякова Центр ГСЭН г. Москвы И.С. Королева ЦНИИЭ МЗ РФ, Москва Периодические подъемы заболеваемости, капельный механизм передачи инфекции, преимущественное поражение детей, высокая летальность - все это прямые показания для создания вакцины в качестве основного средства борьбы с менингококковой инфекцией (МИ). Исследования в этом направлении начались с 1915 г., спустя всего 28 лет после открытия возбудителя эпидемического цереброспинального менингита. Но первые эффективные вакцины были созданы только в 60-х годах ХХ столетия. Разработка препаратов связана с именами трех американских исследователей - E. Gotschlich, I. Goldschneider и M. Artenstein [9]. Основой вакцин были очищенные полисахариды, выделенные из поверхностных стенок капсул менингококков серогрупп А и С. В конце 70-х годов ХХ века менингококковые полисахаридные вакцины серогрупп А и С были созданы в России коллективом авторов Московского НИИ эпидемиологии и микробиологии им. Г.Н. Габричевского [2]. В основу создания отечественных вакцин был положен метод американских исследователей. По параметрам качества отечественная вакцина соответствовала требованиям ВОЗ, предъявляемым к такого рода вакцинам. К числу основных характеристик вакцин относились: слабая реактогенность, безвредность, высокая иммунологическая активность и эпидемиологическая эффективность в пределах 99%. Основываясь на одной из особенностей эпидемиологии менингококковой инфекции - редкой периодичности, показанием для проведения массовой вакцинации населения является возникновение эпидемического подъема заболеваемости. В процессе изучения вновь созданных препаратов было показано, что вакцинация человека с явлениями менингококкового назофарингита или носителей менингококков различных серогрупп не утяжеляла течения инфекционного процесса, скорее носила оздоравливающий характер, особенно если вакцина вводилась носителям возбудителя идентичной с вакциной серогруппы. Безопасность вакцин определила возможность их применения для экстренной профилактики в очагах МИ, где формировалась значительное количество источников инфекции [6]. Таким образом, определилась тактика использования вакцин: экстренная профилактика для ликвидации очагов МИ и возникшего эпидемического подъема и вакцинация для предупреждения развития эпидемии МИ. Создание вакцин совпало с эпидемическим подъемом заболеваемости, начавшимся в конце 60-х годов и распространившимся на территории более 30 государств. Эпидемический подъем был вызван менингококками серогруппы А, также как и предыдущий (30-40-е годы ХХ столетия). Продолжительность межэпидемического периода составила, например, в СССР около 20 лет - с конца 40-х гг. до 1968 г. На фоне эпидемии применение вакцин носило экстренный характер. В 1974-1975 гг. были ликвидированы эпидемические подъемы заболеваемости в Бразилии и Финляндии, где экстренная вакцинация носила массовый характер. В Бразилии было привито 80 млн. человек [4], в Финляндии подверглись вакцинации все дети и военнослужащие [11]. В СССР вакцина применялась исключительно в крупных очагах менингококковой инфекции, т.к. ограниченный в то время объем производства не мог обеспечить массовую вакцинацию. Применение вакцины в крупном очаге инфекции (в пределах 1000 человек личного состава) приводило к ликвидации заболеваемости через 7-14 дней после начала вакцинации. Эффективность мероприятия зависела от быстроты и полноты охвата прививками соответствующего контингента. Противоменингококковые антитела появляются через 4 дня после введения вакцины и к 10-14 дню в коллективе отсутствуют неиммунные лица. Стойкий иммунитет сохраняется в последующие 3-4 года для менингококков серогруппы А и несколько короче (до 1,5 лет) для менингококков серогруппы С. Эффект от профилактической вакцинации представлен на рис.1. В настоящее время вакцинация, предупреждающая эпидемический подъем менингококковой инфекции, не предусматривает проведение плановых прививок, а приурочивает начало вакцинации к началу эпидемического подъема (поскольку межэпидемический период может быть неопределенной продолжительности). Например, в Германии, а также и в Японии, в Австралии, в США и ряде других стран межэпидемический период продолжается уже более 60 лет. В России были изданы Методические рекомендации по проведению эпидемиологического надзора за МИ, вошедшие в Приказы Минздрава РФ №858 от 1.12.1988 г. и №375 от 23.12.1998 г. В них определены начальные признаки наступления очередного эпидемического подъема. К ним относятся:
Эти признаки были сформулированы в результате многолетнего изучения эпидемического процесса менингококковой инфекции в России, начиная с заключительной фазы последнего межэпидемического периода в Москве (1964-1965 гг.) и кончая завершением последнего эпидемического подъема (1968-1991 гг.) [1, 7]. Межэпидемический период, характеризующийся заболеваемостью в пределах 5,0 на 100 тыс., в России наступил в начале 90-х годов (1991 г.). Данный вывод основывается на характере заболеваемости в г. Москве, эпидемический процесс МИ в которой адекватен эпидпроцессу в целом по стране. В Москве межэпидемический период наступил в 1987 г., когда при уровне заболеваемости 5,4 на 100 тыс. заболеваемость, обусловленная менингококками серогруппы А, снизилась до единичных случаев, а количество заболеваний, вызываемых менингококками серогруппы В, увеличилось до 50% [5]. Были все основания предполагать, что межэпидемический период и далее будет протекать по классическому типу, как это описано во многих литературных источниках, с низкой заболеваемостью, обусловленной, в основном, менингококками серогруппы В. Однако с конца 80-х годов в России начались массовые миграционные процессы в т.ч. с территорий, на которых в 70-80-е гг. не отмечалось эпидемического подъема заболеваемости менингококковой инфекцией. Миграция явилась благоприятной почвой для усиления циркуляции менингококков. Все эти процессы отразились на характере заболеваемости: в 1994 г. в 2,5 раза возросло число заболеваний ГФМИ, вызванное менингококками серогруппы А (с 11% в 1993 г. до 28,3% в 1994 г.). На 10% снизилась заболеваемость, вызываемая менингококками серогруппы В (с 62 до 52%). Эта тенденция сохранилась и в 1995 г. Бактериологические обследования на носительство, проводимые в разных коллективах, выявили усиление циркуляции менингококков серогруппы А. Правда, цифры были достаточно низкие - в пределах 1-2%, но в предыдущие годы они были значительно ниже - в пределах 0,1-0,2%. В феврале 1996 г. появились первые случаи заболевания ГФМИ, вызванные менингококками серогруппы А в коллективах вьетнамских коммерсантов. В срочном порядке стала проводиться экстренная вакцинация в очагах менингококковой инфекции. Очаговость была высокая. В одном из коллективов в 1000 человек ГФМИ заболело 22. Одновременно с ликвидацией очагов стали проводить вакцинацию лиц обслуживающего сектора, расположенного рядом с местами проживания или коммерческой деятельности вьетнамцев (продавцы магазинов, работники прачечных, а также школьники первых двух классов школ и дети детских дошкольных учреждений как группа наибольшего риска в случае распространения инфекции на городское население). Профилактическая вакцинация детей проводилась до 1999 г. Существует две точки зрения на причину роста заболеваемости. Сторонники первой полагают, что вспышки заболеваний среди вьетнамцев вызваны штаммом менингококков, сохранившимся в городе после завершения эпидемии. Считают, что этот штамм продолжал циркулировать на фоне достаточно напряженного иммунитета как взрослых, так и детей, выработанного в процессе многолетнего эпидемического подъема и при активизации эпидемического процесса, вызванного социальными преобразованиями в стране, нашел свою нишу в виде неиммунных к возбудителю этой серогруппы мигрантов из Вьетнама. Сторонники второй точки зрения считают, что в страну был занесен штамм менингококков, который в начале 90-х годов вызвал подъем заболеваемости в некоторых странах Дальнего Востока. Оба предположения имеют право на существование, но веские доказательства могут быть получены при внедрении точных методик, дифференцирующих эпидемические штаммы друг от друга. Рисунок 1. Эффективность профилактической вакцинации противоменингококковой вакциной.
Органы практического здравоохранения, не вдаваясь в дискуссии о причинах данного подъема заболеваемости МИ, сделали следующий вывод: появление крупных вспышек в организованных коллективах (а к таким с полным основанием можно отнести вьетнамских иммигрантов начала 90-х годов), вызванных менингококками серогруппы А, десятилетний межэпидемический период, когда при низкой циркуляции менингококка выросло молодое поколение детей - является прямым показанием для проведения профилактической вакцинации среди групп риска. Общая заболеваемость МИ в 1996 г. составила 4,0 на 100 тыс., а удельный вес заболеваний, вызванных менингококками серогруппы А - 78%. В 1997 г. заболеваемость снизилась до 2,0 и в 2,5 раза, а также уменьшилось число больных ГФМИ, вызванной менингококками серогруппы А. Расценить рост заболеваемости в 1996 г. как очередной эпидемический подъем, по-видимому, все-таки нет достаточных оснований. С другой стороны, своевременно проведенный комплекс профилактических мероприятий предотвратил его. Заболеваемость, установившаяся в Москве после 1996 г., на протяжении последующих 6 лет отличалась стабильностью и находилась на уровне 2,0 на 100 тыс. с небольшими колебаниями от 1,7 до 2,6. В 2002 г. удельный вес заболеваний ГФМИ, вызываемых менингококками серогруппы А, возрос до 48%, серогруппы В - уменьшился до 27%; 23% случаев пришлось на менингококки серогруппы С, сохраняясь на уровне предыдущих лет за исключением 1996 г. (7,0%). Показатель заболеваемости МИ в 2002 г. составил 2,4, находясь на уровне предыдущих лет. В сезонный период 2003 г. заболеваемость по сравнению с тем же периодом 2002 г. увеличилась на 15%, что не было чем-то необычным, так как ей, по-видимому, предстояло снизиться за летние месяцы. Но этого не произошло. Число заболеваний, вызываемых менингококками серогруппы А, увеличилось за летние месяцы до 60%. Появились молниеносные формы менингококковой инфекции, возросла летальность среди детей, увеличилось число заболеваний взрослых. Но наибольшая заболеваемость отмечалась у детей первых 8 лет жизни. Отличало этот подъем заболеваемости от предыдущего то, что не было зарегистрировано ни одного крупного очага с вторичными заболеваниями. Спокойная эпидемическая обстановка сохранялась в воинских коллективах, которые, как правило, первыми откликаются на изменение эпидситуации в неблагоприятную сторону. Бактериологические обследования на носительство, проведенные в мае-июне, не выявили усиления циркуляции менингококков серогруппы А, хотя менингококки других серогрупп присутствовали у населения на уровне прошлых лет - 2-6%. Имея опыт профилактической вакцинации групп риска в 1996 г., органы здравоохранения Москвы приняли решение о проведении прививочной кампании в 2003 г. К группам риска были отнесены: все дети в возрасте от 1,5 до 8 лет, студенты первых курсов некоторых учебных заведений, проживающие в общежитиях. Массовая вакцинация началась с октября и завершилась к 1 декабря. Уже в декабре стала очевидной эффективность проведенного своевременно и быстро мероприятия. Вновь возникает вопрос, являлся ли этот летний рост заболеваемости началом эпидемического подъема? Возможно, влажное, дождливое и прохладное лето не способствовало естественному снижению носительства и общему оздоровлению жителей большого города? Но тогда почему это проявилось только в отношении менингококков серогруппы А, а не возбудителей всех серогрупп, вызывающих основную заболеваемость в Москве? По нашему мнению экстренная вакцинация отдельных очагов инфекции, ликвидируя очаг, не останавливает дальнейшего развития эпидемической заболеваемости. Профилактическая же вакцинация групп риска, проводимая в начале развивающегося эпидпроцесса, способна ликвидировать эпидемический подъем. Вакцинации на фоне развившейся эпидемии должно быть подвергнуто не менее 70-80% населения любой административной территории. Проводимые нами исследования по эпидемиологическому надзору свидетельствуют о том, что циркуляция менингококков серогруппы А сохраняется в настоящее время и на отдельных административных территориях. Так по данным РНГА высокие титры менингококковых антител группы А (от 1:80 и выше), свидетельствующие о свежем заражении, выявлялись у 1-20% здоровых лиц в разные годы на протяжении последних 12 лет на различных административных территориях РФ. На самом же деле, инфицированность была значительно выше, так как не учитывались титры 1:20 и 1:40, которые могут свидетельствовать как о свежем, так и о давно прошедшем заражении. В этом плане очевидны преимущества РНГА для оценки циркуляции менингококков по сравнению с бактериологическим обследованием, информативность которого зависит от многих факторов (правильность взятия материала, транспортировки, качества питательных сред) [3, 8]. Наличие постоянной интенсивной циркуляции менингококков серогруппы А, способных вызвать подъем заболеваемости (что наблюдается в России и чего нет в странах Западной Европы), заставляет тщательно отслеживать эпидситуацию. На наш взгляд, следует, учитывая социальную нестабильность в стране, перейти в отношении менингококковой инфекции к плановой профилактической вакцинации, проводимой, например, каждые 3 или 4 года, или каждые 5 лет, предупреждая такие подъемы заболеваемости, как это наблюдалось в Москве и имело место на других территориях России. Таблица 1. Выборочные данные по заболеваемости менингококковой инфекцией в 2002-2003 гг. в разных регионах России (отсортированы по нарастанию показателя на 100 тыс.)
Таблица 2. Выборочные данные по заболеваемости генерализованными формами менингококковой инфекции в 2002-2003 гг. в разных регионах России (отсортированы по нарастанию показателя на 100 тыс. населения в 2003 г.)
Литература
© Т.Ф. Чернышова, И.Н. Лыткина, Г.Г. Чистякова, И.С. Королева, 2004 |
г.Самара, ул. Димитрова 131 [email protected] |
 |



 В России зарегистрирована новая вакцина от менингококковой инфекции — потенциально смертельной инфекции, поражающей оболочку мозга. Те, кто видел больных этим заболеванием или слышал, какие тяжелые осложнения она вызывает, знает, насколько она опасна, особенно для детей до 5 лет.
В России зарегистрирована новая вакцина от менингококковой инфекции — потенциально смертельной инфекции, поражающей оболочку мозга. Те, кто видел больных этим заболеванием или слышал, какие тяжелые осложнения она вызывает, знает, насколько она опасна, особенно для детей до 5 лет.







