|
|
||||||||||
|
Обнаружен резистентный к вакцинации штамм полиовируса. Штамм прививки что это
1796web.com Прививка от гриппа | Все о прививкахВопрос 14. Составьте классификацию существующих прививок в координатах «польза/опасность». Под пользой я имею в виду защиту от какого-либо серьёзного заболевания, угрожающего жизни, а под опасностью — осложнения от прививки, опять-таки угрожающие. Например, в этих координатах прививку от гриппа я считаю полностью бесполезной. Это уже сделали врачи, рассчитав, когда и какие прививки следует делать. Вакцинация от самых опасных заболеваний для младенца — гепатита В и туберкулеза — делается сразу после рождения. Остальные прививки проводятся по схемам, именно что учитывающим вероятность заражения в данном регионе мира. Это типичная задача по управлению — у вас есть ограниченное время и энное количество прививок, между которыми нужно оставлять адаптационный период по нескольку месяцев. Этот ребус рассчитывали специалисты всего мира, основываясь более чем на столетнем опыте. Про опасность осложнений мы ответили выше (вопрос 1). Грипп — не очень опасное заболевание, если вы молоды, здоровы и при первых его признаках легли в постель с горячим чаем и детективным романом, а к активной жизни вернулись только после выздоровления. В реальной жизни это часто не так. Активная жизнь с инфекцией может вызвать осложнения — в случае, если вирус попадает со слизистой дыхательных путей во внутренние органы. Кроме того, пожилые или ослабленные люди переносят грипп гораздо хуже. Кстати, от «обычного» гриппа (главным образом – от вызванных им осложнений)каждый год умирает много людей, а в отдельных случаях он может вызывать эпидемии или даже пандемии. Чтобы избежать этих проблем, изобрели вакцину против гриппа. О том, как ее разрабатывают и применяют, можно узнать в статье «Прививка от гриппа: мнение экспертов». Прививка от гриппа — мнение эксперта(отрывок) ...свиной грипп не стихает, тысячи смертельных случаев по всему миру, сотни заболевших даже в Красноярске, чем так опасен новый грипп, в чем отличие этой разновидности от других? Эта разновидность гриппа в первую очередь опасна своими последствиями. Так называемый «cвиной» или мексиканский грипп, как правило, дает осложнения на легкие и сердце (вирусный перикардит). Поэтому так много смертельных случаев. Летом в прессе было много заявлений, что этот штамм гриппа легко подвергается мутации. В этом случае с ним было бы очень сложно бороться. На каждый новый штамм нужно производить новую вакцину. Однако пока клинических подтверждений мутаций нет. То есть уже полученные вакцины должны быть эффективны. ...Каждый год, исходя из зарегистрированных случаев заражения гриппом на текущий момент, Всемирная организация здравоохранения (WHO) делает прогноз на следующий сезон гриппа. Для нас, Северного полушария, таковой прогноз-рекомендация составляется в марте для сезона ноября-февраля. Прогноз делается на основе заболеваний в Азии, Австралии, Южной Америке, тех регионов, где сезон гриппа уже начался. Три наиболее часто встречавшихся на этих территориях вируса, комбинируются в вакцину. Обязательное условие, что это будут два штамма А и один штамм Б. ...После того как вирус обнаружен и выделен, фармацевтическая компания выращивает его в больших количествах. Этот процесс очень быстрый — от нескольких дней до недели. Есть разные технологии выращивания вирусов — проще говоря, для этого используют быстро делящиеся клетки, которые инфицированы вирусом. Затем вирус очищают и разбивают на маленькие кусочки. Именно на эти кусочки (они называются антигены) реагирует наша иммунная система, вырабатывая антитела. Для стандартной вакцины от гриппа вместе смешивают 3 антигена с определенной концентрацией для дальнейших испытаний. Концентрация антигенов в вакцине очень мала: от 15 до 90 микрограмм на мл раствора. ...Вакцина обязательно проходит пре-клинические испытания на животных на эффективность и токсичность. После того, как эффективность на животных доказана, проводятся клинические испытания на людях. И только потом вакцина попадает на рынок. ...все ведущие производители вакцин уже закончили клинические испытания как сезонной, так и «мексиканской» вакцины. ...есть ли смысл прививаться от гриппа или лучше заниматься профилактикой с помощью народных средств (водка, лук-чеснок, витамины)? Это каждый решает для себя сам. Человеку с сильной иммунной системой вполне хватит чеснока и прочего. Kроме того, сейчас в аптеках много иммуно-стимулирующих средств, начиная от старого проверенного иммунала и заканчивая нововведенным полиоксидонием. Вопрос 15. Говорят, что прививки от гриппа делают на основе прошлых вирусов, и в новом сезоне они уже не эффективны, потому что вирусы меняются. Так ли это? Это не так. Каждый год, исходя из текущей статистики, Всемирная организация здравоохранения делает прогноз на следующий сезон гриппа. Для России и Украины такой прогноз составляется весной на следующую зиму. За основу принимается статистика заболеваний в Азии, Австралии и Южной Америке, куда на лето уходят наши эпидемии. Ведь наша Земля очень маленькая, а сами вирусы никуда не исчезают — они расходятся, как круги на воде, порождая новые вспышки в других городах и странах. На рисунке 6 в масштабе всего мира видно, куда уходит детство эпидемия прошлой зимы из вашего города. Вакцину для будущей эпидемии в Северном полушарии делают комбинированную — против трех наиболее часто встречавшихся в этом сезоне в Южном полушарии штаммов вирусов. Обязательное условие: комплексная вакцина должна быть эффективной против двух штаммов А и одного штамма В вируса гриппа. Вопрос 16. Последние 5–6 лет активно внедряют грипповую вакцину. Произошли ли изменения в количестве заболевающих гриппом? Среди здоровых взрослых людей вакцина может снизить заболеваемость гриппом на 70–90%. Среди пожилых людей вакцинация уменьшает количество осложнений на 60% и случаев смерти — на 80%. ВОЗ рекомендует ежегодную вакцинацию для следующих групп населения (в порядке убывания значимости):
Вакцинация от гриппа наиболее эффективна в тех случаях, когда циркулирующие вирусы в значительной мере соответствуют вирусам вакцины. ВОЗ ежегодно рекомендует состав вакцины, нацеленный на три самых характерных из циркулирующих штаммов. Ответить на вопрос об эффективности вакцин против гриппа довольно сложно, поскольку грипп — это, строго говоря, целая группа заболеваний, вызываемых близкородственными вирусами гриппа, и критерии диагноза различаются в разных странах. Кроме того, заболеваемость оценивают по отчетности больниц и поликлиник, а эта цифра может сильно расходиться с действительностью. Отказ от вакцинации от гриппа приводит к увеличению избыточной смертности. Роль вакцин от гриппа в здоровье населения можно проиллюстрировать данными, полученными в Японии. Вакцинация против гриппа была обязательной для японских школьников (представляющих основные «ворота» для вируса в семью) с середины 1970-х по конец 1980-х гг. (в это время охват вакцинацией был 50–85%). Однако, в 1987 г. обязательную вакцинацию отменили, и охват прививками резко снизился (число использованных доз сократилось вдвое). Начиная с 1993–1994 гг., смертность детей в возрасте до четырех лет существенно увеличилась, — особенно в зимний период. Подробный анализ структуры заболеваемости позволил связать эти смерти с отказом от вакцинации. В 2003 году охват детей вакцинацией стали повторно увеличивать; кроме того, с 2001 года была принята специальная программа вакцинации пожилых. Показатели детской смертности начали снижаться и вскоре сравнялись с таковыми до отказа от прививок. Вакцины изменили мировую статистику основных болезней — распространение многих из них резко снизилось после введения вакцин, а самые страшные — оспа и чума — полностью искоренены. Особый случай представляет свинка, эффективность вакцины от которой различается в зависимости от региона, что можно объяснить отличиями возбудителей на разных континентах. Так, вакцинирование в составе MMR-вакцины эффективно защищает от свинки жителей Евразии, Ближнего Востока и Африки, чуть хуже — Северной и Южной Америки и совсем не действует в Юго-Восточной Азии. www.friendship.com.ru какой штамм вируса ожидают медики и будет ли вакцина эффективной в этом году?Прошлый сезон гриппа нанес ощутимый вред жителям Европы, Австралии и Соединенных Штатов, ведь по данным экспертов, прививка оказалась не оптимальной. Ученые пытаются извлечь уроки из этой ситуации и создать лучшую прививку от гриппа для следующей зимы. «Многие из нас ожидали, что сезон гриппа будет непростым. Это так и было», - сказал доктор Уильям Шаффнер, эксперт по инфекционным заболеваниям Медицинского центра Университета Вандербильта в США. Эксперты по контролю за продуктами и лекарствами (FDA) начали работу над вакциной следующего года еще весной. Предварительные отчеты об эффективности вакцины в этом году свидетельствуют о 25-процентном уровне эффективности против штамма h4N2. Для пожилых людей в возрасте 65 лет и старше вакцина показала лишь 17% эффективность. В заявлении комиссар FDA доктор Скотт Готлиб говорит, что ученые хотят выяснить, можно ли повысить эффективность препарата. «Мы стремимся лучше понять, почему мы видели снижение эффективности вакцин против гриппа в этом году против одного штамма гриппа A, называемого h4N2. Именно этот штамм вызвал наибольшую часть осложнений, связанных с гриппом, прошлой зимой», - сказал он.
Два раза в год Всемирная организация здравоохранения (ВОЗ) проводит совещание для планирования предстоящего сезона гриппа для Северного и Южного полушарий. После этого FDA и Комитет по вакцинам и связанным с ними биологическим продуктам встречаются для обсуждения рекомендаций ВОЗ. Это происходит за 6-8 месяцев до начала сезона гриппа. Читай также: Как распознать и лечить грипп 2018: шпаргалка от доктора Комаровского Консультативный комитет по вакцинам и связанным с ними биологическим продуктам (VRBPAC) рекомендовал, чтобы трехвалентная вакцина против гриппа 2018 - 2019, содержала:
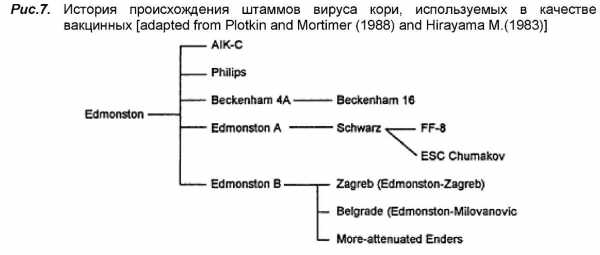
Эти рекомендации по вакцинам были основаны на нескольких факторах, включая глобальный вирусологический и эпидемиологический анализ гриппа, генетическую и антигенную характеристику, исследования восприимчивости человека, противовирусную эффективность и доступность. «Одна из серьезных проблем с компонентом h4N2 вакцины заключается в том, что этот штамм гриппа быстро мутирует. Эти изменения могут привести к тому, что вирус вакцины будет отличаться от циркулирующего h4N2 во время сезона гриппа», - сказал Ян Маккей, доктор философии, адъюнкт-профессор Университета штата Квинсленд в Австралии. по материалам: cdc.gov tvoymalysh.com.ua прививка от гриппа, какой штамм и когда эпидемияКогда в Ростовской области прогнозируют основную волну гриппа? Каким будет грипп в этом году? Что делать, чтобы избежать осложнений? На эти и другие вопросы в студии радио «Комсомольская правда-Ростов» ответила главный инфекционист минздрава Ростовской области Наталья Мороз. - Давайте начнем с того, что ОРВИ - это заболевание, которое регистрируется круглогодично, - начала разговор Наталья Владимировна. - Так, для каждой недели года есть свой показатель, который рассчитан на основании многолетних данных. Сейчас этот показатель небольшой и укладывается в среднюю многолетнюю статистику, поэтому паниковать не стоит. - Уже известно, каким грипп будет в этом году? - Известно, какие штаммы будут циркулировать. Все они уже включены в вакцину этого сезона. По прогнозу Всемирной организации здравоохранения опять будет циркулировать пандемический штамм, то есть один из вариантов именуемого в народе «свиного гриппа». Как известно, он отличается более тяжелым течением. Поэтому настоятельно рекомендуем привиться. И сделать это нужно чем раньше, тем лучше. - Чем поможет прививка от гриппа? - У привитого человека при встрече с вирусом будет быстрее срабатывать защита организма вплоть до полного отсутствия симптомов, либо болезнь будет протекать в очень легкой форме. Известно, что умирают не от гриппа, а от осложнений. А прививка, как раз-таки, во много раз снижает риск возникновения этих осложнений. - Например каких? - Самое опасное осложнение - это развитие пневмоний, которые при таких состояниях возникают молниеносно, а время идет на часы. Еще один вариант - осложнения со стороны лоророганов, в том числе синуситы и гаймориты, которые сопровождают грипп. Кроме того, могут быть осложнения со стороны сосудистой или эндокринной системы. Потому важно не заниматься самолечением. - Кто входит в группу риска? - Это, как правило, дети от нуля до пяти лет, беременные женщины, пенсионеры и лица, которые имеют хронические заболевания, в том числе со стороны эндокринной и сердечно-сосудистой системы. - Вы уже сказали, что сейчас самое время делать прививку от гриппа. Почему? - Потому что сейчас на дворе оптимальная температура воздуха, нет лабораторно подтвержденных случаев гриппа. Ведь от момента прививки до того, как она начнет защищать должно пройти четыре недели, они необходимы на выработку антител. Если начинается подъем заболеваемости ОРВИ с лабораторным подтверждением гриппа, то есть вероятность что эффект от вакцины уже будет не такой, каким должен быть. - Когда на Дону прогнозируется основная волна гриппа? - По данным многолетних наблюдений, в Ростовской области она смещена. Как правило, основная волна прогнозируется на февраль-март уже будущего года. До этого могут быть единичные случаи, а также может подниматься показатель по заболеваемости ОРВИ среди жителей региона. - С чем связана такая сдвижка ближе к весне? - Я думаю, с климатическими особенностями, так как у северных регионов вовлечение в эпидпроцесс происходит раньше из-за низких температур. У нас, как правило, до Нового года стоит еще теплая погода, потом и дети, и взрослые отправляются на каникулы, возвращаются с отдыха в привычные коллективы. Если нет прослойки вакцинированных, то очень быстро идет распространение вируса при его заносе в коллектив. - Сколько должна составлять иммунная прослойка? - Эксперты называют цифру - 40 процентов от всего населения области. Это тот самый процент, необходимый для того, чтобы избежать эпидемии. - Каковы симптомы гриппа? - Я хочу подчеркнуть: подтвердить диагноз «грипп» можно только на основании лабораторного исследования. Потому что проявления заболевания схожи, в том числе и с ОРВИ. Кроме того, у гриппа более сильная интокискация, тяжелее снизить температуру, равную 39-40 градусам, обычными жаропонижающими препаратами, плюс могут быстро развиться осложнения. Например, через три часа у человека может появиться одышка, цианоз (посинение губ, ногтевого ложа, носогубного треугольника), что указывает на начало сердечно-сосудистой недостаточности. Поэтому заниматься самолечением не стоит, лучше в максимально короткий срок обратиться за медицинской помощью. - Как можно помочь своему иммунитету? - Необходимо есть больше витаминов, вести здоровый образ жизни, регулярно проветривать помещение и делать влажную уборку, а также соблюдать респираторный этикет, то есть при контакте с человеком, у которого есть признаки ОРВИ, рекомендуется держаться на дистанцию в метр, а также использовать медицинские маски. Правда, следует помнить: чтобы маска выполняла свою защитную функцию, ее рекомендуется менять каждые три часа. А когда у человека в кармане или сумке она лежит всю неделю, то в ней нет смысла. - Куда обращаться человеку который хочет сделать прививку? - Надо прийти в поликлинику по месту жительства или по месту фактического проживания к участковому терапевту. Специалист, если будут отсутствовать противопоказания, выдаст направление в процедурный кабинет. Только необходимо помнить, что процедурные кабинеты работают в среднем до 15-16 часов и это надо учитывать при планировании визита в поликлинику. График работы есть и на сайтах медицинских учреждений. Также важно помнить, что может возникнуть постпрививочная реакция, которая является нормальной реакцией организма: в первые сутки может незначительно подняться температура или появиться покраснение или припухлость в месте укола. И такое состояние нельзя путать с осложнением. ЧИТАЙТЕ ТАКЖЕ Прививка от гриппа 2017 в Ростове-на-Дону: где сделать, сколько стоит В сезон 2017-2018 в Ростовской области планируют привить 40 процентов населения. Уже сейчас закуплено 1,7 млн. доз противогриппозной вакцины. Из них взрослой - 1,3 млн. доз и 407 тысяч детской. - Нужно сказать, что в сезоне 2016-2017 эпидемический порог в Ростовской области не был превышен, - говорят в минздраве Ростовской области. - Этого удалось достичь благодаря массовой вакцинопрофилактике. (подробности) www.dv.kp.ru Обнаружен резистентный к вакцинации штамм полиовируса В новом исследовании международной группы ученых было подтверждено, что вирус полиомиелита, вызвавший вспышку заболевания в Конго в 2010 году, был устойчив к антителам, образующимся после вакцинации. Это открытие позволяет объяснить необычно высокую смертность в эпидемии, которая составила до 47% всех случаев заболевания. Усилия по эрадикации полиомиелита во всем мире позволили сократить количество случаев заболевания на 99% в течение 30 лет. В 1988 году сообщалось о 350 тыс. заболевания, а в 2011 — только о 650 случаях. Эпидемии продолжаются и в настоящее время, но в одном случае, в 2010 году в Конго, отмечалась необычная летальность, до 47% от всех заболевших, из 445 людей с подтвержденным диагнозом, умерло 210. Предполагалось, что это связано с недостаточной вакцинацией населения. Вирус, ответственный за эпидемию, был выделен, а его геном секвенирован. Были обнаружены две ранее неизвестные мутации капсид (оболочечных белков вируса). Подобные мутации могут затруднять распознание штамма вируса поствакцинальными антителами. Резистентность вируса была проверена при помощи образцов крови вакцинированных добровольцев. Оказалось, что антитела слабее взаимодействуют с мутантным штаммом, чем с обычными образцами полиовирусов. Авторы предполагают, что у 15%-30% вакцинированных иммунная защита была бы недостаточной. Возникновение новых антигенных вариантов вируса особенно опасно для популяций, в которых иммунизация проведена не полностью. Авторы работы отмечают, что необходимо насколько возможно полная вакцинация населения и тщательный эпидемиологический мониторинг для предотвращения вспышек заболевания. Читайте такжеwww.doripenem.ru Вакцины | Учение.netВ настоящее время самым эффективным средством борьбы с заболеванием корью является вакцинация Начиная с 1954 года, когда Enders & Peebles выделили вирус кори, было разработано несколько вакцин против кори, которые успешно применяются и по настоящий день. Аттенуация (ослабление патогенных свойств) штаммов вируса кори проводилась путем последовательных пассажей штамма Эдмонстон в культуре клеток почек человека (24 пассажа), а затем в культуре клеток амниона человека (28 пассажей). После дополнительных пассажей получено 2 варианта штамма Эдмонстон, которые названы А и В. Более аттенуированный штамм получил Шварц из штамма «Эдмонстон В» путем дополнительных 85 пассажей в культуре клеток куриных эмбрионов при 32°С. Чумаков М. П. и соавт. в 1967 г. адаптировали его к культуре клеток почек африканских зеленых мартышек. Полученный штамм получил название ЭШЧ, и некоторое время вакцина на основе этого штамма применялась в нашей стране.
Анализ последовательностей генов, кодирующих гемагглютинин (Н), белок слияния (F), нуклеопротеин (N) и матриксный белок (М), показал, что различия внутри этой группы вакцинных штаммов составляют не более 0.6%. Сравнение 15 894 нуклеотидных пар генома штамма Эдмонстон со штаммом AIK-C показало только 56 замен [А13]. Одним из возможных объяснений высокой степени гомологии нуклеотидных последовательностей вакцинных штаммов, полученных из прототипного штамма Эдмонстон, вакцинных штаммов, полученных от больных, а также последовательностей диких штаммов может являться то, что в 1950-е и 1960-е годы широкое распространение, по-видимому, имел один генотип вируса кори или несколько близкородственных [А14]. В 1958 г А. А. Смородинцевым, Л. М. Бойчук, Е. С. Шикиной были выделены первые 5 штаммов вируса кори под общим шифром “Ленинград” (Л-1, Л-2, Л-3, Л-4, Л-5) в первичных культурах клеток плода человека и обезьян. Выделенные штаммы вируса кори прошли длительную адаптацию к почечной и амниотической ткани человека, а также к культуре клеток фибробластов куриных эмбрионов. В качестве вакцинного штамма для получения живой коревой вакцины использовали только штамм Л-4. Он прошел 26 пассажей на первичной культуре клеток почек эмбрионов человека, 35 пассажей на первичной культуре клеток амниона человека и затем был переведен на первичную культуру клеток фибробластов куриных эмбрионов. Однако введение этой вакцины сопровождалось температурной реакцией у 85 – 100% привитых детей, а у 35% из них температура превышала 38,5° С. Несмотря на выраженные иммуногенные качества, высокая реактогенность не позволила рекомендовать живую коревую вакцину из штамма Л-4 для широкого применения. В 1960 г. Л. Ю. Тарос на культурах клеток куриных эмбрионов и почек морских свинок выделила еще 2 штамма вируса кори – Л-14 и Л-16, минуя нежелательные тканевые культуры человека. Штамм Л-14 прошел на культуре клеток фибробластов куриных эмбрионов 18 пассажей при 35 – 36 °С. Около 90% привитых этой вакциной оставались неиммунными в отношении вируса кори и только 10% приобретали иммунитет. Основным отличием живой коревой вакцины из штамма Л-16 от вакцины из штамма Л-4, а также от современных зарубежных вакцин явилось непосредственное выделение и длительное пассирование вируса в культуре клеток почек морских свинок. Такая длительная адаптация штамма Л-16 обеспечила более интенсивную репродукцию вируса, что представляло определенные преимущества при массовом производстве вакцины. Далее было выяснено, что реактогенные свойства вируса кори, выращенного на фибробластах эмбрионов японских перепелов, значительно ниже, а выход вируса выше, чем при использовании любой другой культуры. Все это позволило приступить в 1967 году к серийному производству живой коревой вакцины в нашей стране.
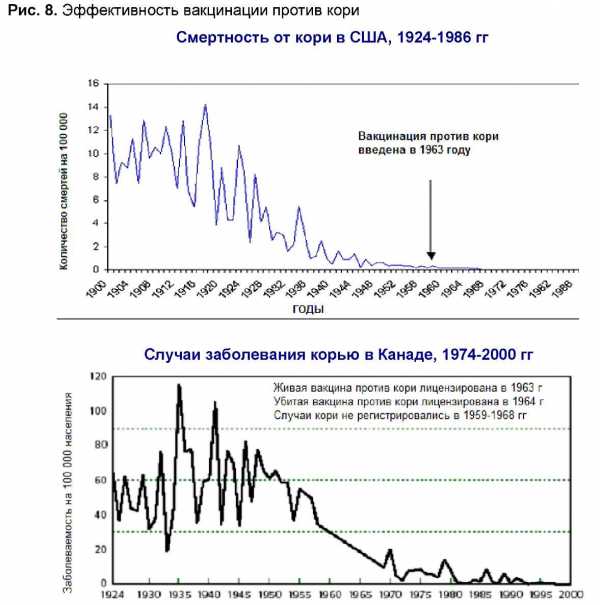
До начала массовой иммунизации против кори в 1965-1967 гг. только в США, СССР, Англии и Франции в год регистрировалось около 130 млн. случаев кори и около 8 млн. смертей. Уже однократная иммунизация против кори снизила заболеваемость до уровня 10-25 человек на 100 ООО населения, введение двукратной вакцинации уменьшило число случаев заболевания в ряде регионов до очень низких показателей, практически полностью ликвидировав смертные случаи (Рис.8).
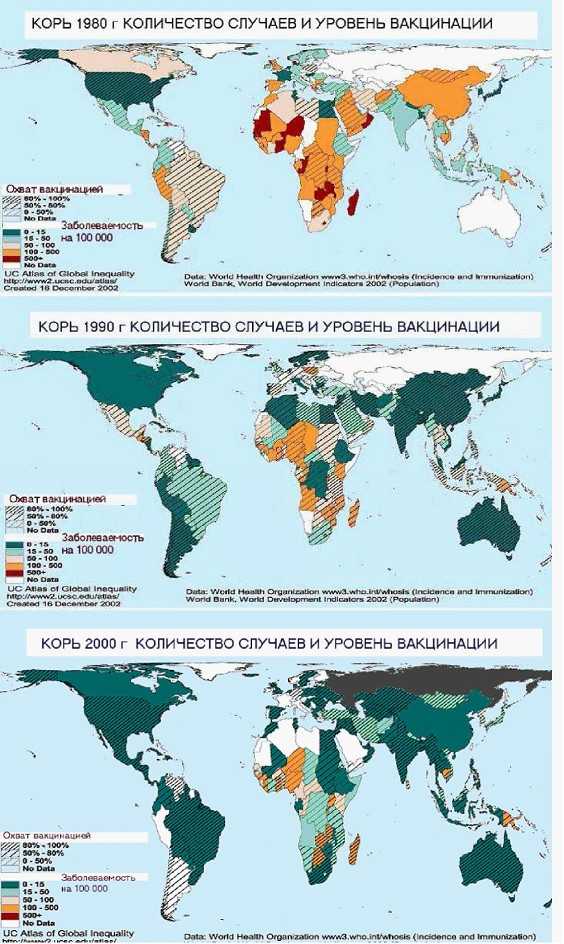
Сводные данные ВОЗ (см. Рис.9) по заболеваемости корью и охвату прививками против этого заболевания за 1980, 1990 и 2000 годы дают четкую картину изменения ситуации по заболеваемости корью в мире. Все больше стран используют вакцину для профилактики кори, и все меньше регионов, в которых регистрируются ежегодные вспышки заболевания. Вакцинация ежегодно в мире предупреждает около 80 млн. случаев заболеваний и свыше 5 млн. случаев смерти. Расширенная Программа Иммунизации ВОЗ поставила задачу по охвату прививками не менее 90% детей к одному году в каждой стране, области, населенном пункте и снижение смертности до 1%.
В 1989 году в ГНЦ ВБ «Вектор», Кольцово были начаты исследования по созданию коревой вакцины, и в 1999 г. была получена лицензия Минздрава РФ на производство вакцины против кори (пр-во НИИ клеточных культур ГНЦ ВБ «Вектор», Кольцово, Рис. 10). Вакцина была успешно использована при ликвидации вспышки заболевания корью в Новосибирске в 2005 году. В 1999 г. начаты исследования по созданию микрокапсулированной формы живой коревой вакцины, которая в экспериментах на животных показала высокую иммуногенность и выраженные адъювантные свойства. Микрокапсулированная вакцина проходит в настоящее время доклинические испытания. В стадии исследования находится ДНК-вакцина против кори [А15].
ВАКЦИНА КОРЕВАЯ культуральиая живая сухая (Vaccinum morbillorum culturarum vivum siccum) готовится методом культивирования аттенуированного штамма вируса кори Ленинград-16 (Л-16) на первичной культуре фибробластов эмбрионов японских перепелов. Препарат представляет собой однородную массу желто-розового или розового цвета. Прививочная доза вакцины содержит не менее 1 ООО ТЦЦ50 вируса кори и не более 20 ед. антибиотика: гентамицина сульфата. Вакцина стимулирует у серонегативных детей выработку коревых антител, которые достигают максимального уровня на 21-28 сутки после вакцинации. Препарат соответствует требованиям Российской фармакопеи и ВОЗ. Вакцина предназначена для плановой и экстренной профилактики кори. Плановые прививки проводят в соответствии с календарем прививок двукратно: в возрасте 12 месяцев и 6 лет детям, не болевшим корью. ПРИКАЗ Минздрава РФ от 27.06.2001 N 229 «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям». uchenie.net «Вакцины делают одни, а грипп приходит другой» - МедНовостиС приходом холодов в России возобновились споры о прививках против гриппа. Роспотребнадзор и эпидемиологи напоминают гражданам о коварстве гриппа, единственной защитой от которого является вакцинация. Их оппоненты говорят о сомнительном качестве отечественных вакцин. Но основную антирекламу уже сделали показатели смертности прошлого сезона, когда из-за ошибки ВОЗ при определении актуального штамма вируса гриппа, вакцинация оказалась бесполезной. В преддверии эпидсезона Роспотребнадзор на своем официальном сайте проводит опрос на тему «Будете ли вы и/или ваши родственники прививаться против гриппа?». Время для этого пока еще есть – начало подъема заболеваемости ожидается в ноябре. Использовать удобный момент для вакцинации, по данным ведомства, готовы 70,1% (1795 человек) из посетителей сайта, проголосовавших за неделю. Окончательно решили не прививаться 676 человек (26.4%), затруднились ответить 89 человек (3.5%). Впрочем, средний россиянин редко заходит на сайты федеральных служб. Более репрезентативная выборка у социологов. Опрос, проведенный фондом «Общественное мнение» в прошлом сезоне в 320 городах и 160 селах показал, что к середине ноября прививку от гриппа сделали 11% россиян, 12% планируют ее на ближайшее время и 73% не собираются прививаться вообще. Хотя41% опрошенных признали, что верят, что вакцинация помогает избежать болезни. В конечном итоге, по официальным данным, привились от гриппа 42 млн россиян – почти 30% населения страны. Личным примером В этом году прививочная кампания стартовала в середине сентября. «Согласно данным ВОЗ, наиболее эффективным средством против гриппа является вакцинация, ведь именно вакцина обеспечивает защиту от тех видов вируса гриппа, которые являются наиболее актуальными в данном эпидемиологическом сезоне и входят в ее состав», – говорят в Роспотребнадзоре. Но на убежденных антипрививочников никакие призывы не действуют. Поэтому усилия властей направлены на колеблющихся: регулярно появляются предложения то наказывать уклоняющихся от прививок пациентов и распространяющих «антивакцинальные» настроенияврачей, то поощрять «сознательных» граждан. Читайте еще: Роспотребнадзор сообщает о «некотором подъеме» заболеваемости острыми респираторными инфекциями (речь идет главным образом о детях), но подчеркивает, что в целом заболеваемость гриппом и ОРВИ в регионах находится на низком уровне. Мотивировать россиян делать прививки против гриппа чиновники пытаются и собственным примером. Уже прошла вакцинация работников центрального аппарата Роспотребнадзора. А вице-премьер Ольга Голодец сделала прививку от гриппа в медпункте Дома правительства в присутствии прессы. «Я замечательно себя чувствую, и считаю, что мы все должны хорошо подготовиться к зиме», – сказала вице-премьер после прививки. Как объяснили журналистам, использовался отечественный препарат, который защищает от самых распространенных штаммов – В и h4N2. Вакцинами против гриппа большинство российских регионов обеспечивает «Национальная иммунобиологическая компания». По словам руководства компании, «все компоненты вакцин были произведены ведущими российскими предприятиями без использования импортных субстанций и антигенов». Ошибка ВОЗ Как объясняют эпидемиологи, ликвидировать вирус гриппа невозможно, поскольку он в отличие, например, от чисто «человеческой» кори имеет резервуар в природе и регулярно заносится в нашу популяцию от птиц. Вирусная популяция постоянно циркулирует по всему миру, претерпевая при этом циклические изменения. Рекомендации по выбору вакцины ежегодно дает ВОЗ. Однако, как заявила министр здравоохранения Вероника Скворцова, в прошлом сезоне эта организация ошиблась с определением актуального штамм вируса гриппа, из-за чего в первом квартале года выросли показателей смертности. Причем, по словам министра, такая ситуация наблюдалась не только в России, но и еще в 14 странах Европы. «Предоставленный ВОЗ актуальный вакцинный штамм гриппа не учел дрейфа одного из штаммов, который был доминантным и на нашей территории, – объяснила Скворцова. – Таким образом, вакцинация против гриппа в 2014 году не могла предотвратить всех неблагоприятных исходов: умерло на 23% больше (это более 2 тыс. больных), чем в предыдущем году». Читайте еще: Каждый год ВОЗ выбирает вирусный штамм, против которого следует проводить массовую вакцинацию. Выбор 2014 года оказался не слишком удачным: по подсчетам ученых, эффективность вакцины составила всего 19%. В то же время, по данным главного эпидемиолога Минздрава, профессора Первого МГМУ им. И.М. Сеченова, академика РАН Николая Брико, в 2014 году заболеваемость по сравнению с 2013 годом уменьшилась в 7,5 раз, а число смертей – в 6 раз. По мнению академика, это, в том числе, результат того, что за последние пять лет охват населения прививками против гриппа в России возрос в 1,6 раза. Кому нужна прививка от гриппа: младенцы, мужчины и беременные По словам Брико, вакцинация рекомендуется всем группам населения, но особенно показана детям начиная с 6 месяцев, людям, страдающим хроническими заболеваниями, беременным женщинам, а также лицам из групп профессионального риска – медработникам, военнослужащим, учителям, студентам, работникам сферы обслуживания и транспорта. А большинство противопоказаний вакцинации – временные. К таким противопоказаниям не относятся хронические заболевания, наоборот, ослабленный организм – первая мишень для вирусов и бактерий. «Эффективность вакцинации против гриппа оценена во многих специальных исследованиях. Для здоровых она снижает заболеваемость на 70-90%. У лиц с хроническими болезнями сердца и легких – снижает летальность на 28%. У лиц с диабетом риск госпитализации снижается на 79%. Риск инфаркта миокарда у лиц с хроническими заболеваниями сердца снижается на 50%, риск инсульта – на 24%. Вакцинация обеспечивает уменьшение количества гриппоподобных эпизодов на 35%, уменьшение количества случаев госпитализации по подводу пневмонии и гриппоподобных заболеваний на 47%», – объяснил «МедНовостям» Брико. По его словам, в странах Евросоюза рекомендована вакцинация против гриппа 75% пожилых людей. В США – 85%. Что касается беременных, то, по словам профессора, зав. лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний отдела аллергологии ФГБНУ «НИИ вакцин и сывороток им. И. И. Мечникова» Михаила Костинова, в период гриппа первое место по летальности занимают именно они. «Начиная с третьего триместра, беременная женщина имеет такой же риск осложнений, как если бы она страдала бронхиальной астмой в тяжелой форме, – рассказал Костинов «МедНовостям». – При этом, прививка не влияет на течение беременности, на развитие плода. Но зато женщины и новорожденные дети в первые полгода жизни защищены от гриппа». Как сообщили в Минздраве, ведущими специалистами России уже подготовлены клинические рекомендации «Вакцинация беременных против гриппа». «Вакцинация беременных против гриппа планово выполняется в Европе и Америке уже более 20 лет, при этом ее иммунологическая эффективность достигает 70-85%, – напоминают в ведомстве. – Важной особенностью при вакцинации беременных против гриппа является формирование специфического протективного иммунитета у женщин с последующей трансплацентарной защитой от инфекции плода и новорожденного». «Можно угадывать, можно не угадывать, это ничего не меняет» Между тем, в полной безопасности иммунизации беременных женщин, уверены не все. Как рассказал «МедНовостям» президент Национального агентства по безопасности пациентов и независимой медицинской экспертизе Алексей Старченко, некоторые гриппозные вакцины содержат вещества, которые сами по себе противопоказаны при беременности. «Например, в состав вакцины «Гриппол плюс» входит иммуноадъювант «Полиоксидоний», в инструкции к которому сказано о том, что его применение при беременности и кормлении грудью противопоказано, – рассказал эксперт. – При этом, в инструкции к «Гриппол плюс» об этом не сообщается. Я направлял запрос в Минздрав: как такое возможно, что само по себе вещество противопоказано, а в комплексе с вакциной почему-то показано. Минздрав переслал мне ответ от ФГБУ «Научный центр экспертизы средств медицинского применения»: «различия в инструкциях вакцины «Гриппол плюс» и «Полиоксидония» обоснованы результатами проведенных в 2000 году клинических исследований вакцины на животных, показавших ее безопасность для матери, плода и новорожденного». Вот такие чудеса в решете». Читайте еще: В состав подобных вакцин обычно включают частички вирусов, стимулирующие выработку антител организмом. Однако из-за большой изменчивости вируса гриппа обеспечить полную защиту очень трудно. Сейчас две группы ученых независимо друг от друга создали универсальные вакцины и проверили их на животных. Возможно, эти разработки стали первой ступенью к получению вакцины для человека. В целом же, отмечает Старченко, гриппозные вакцины по большей части безопасны. Другое дело, что зачастую они просто бесполезны. «Ежегодно делается вакцина против индивидуального вируса, определяемого по прогнозам ВОЗ. В прошлом сезоне этот прогноз оказался неверным, о чем говорила и министр Вероника Скворцова, – напоминает Старченко. – Происходит такое регулярно. Из года в год никак не удается угадать соотношение составляющих вируса гриппа – гемагглютинина (H) и нейраминидазы (N), которое и определяет тот серотип, который будет доминировать в популяции. То есть, вакцины делают одни, а грипп приходит другой. И все это теряет смысл». Еще более категоричен зав. кафедрой гематологии и гериатрии Первого МГМУ им. Сеченова профессор Павел Воробьев, считающий, что «прививка от гриппа никому еще никогда не помогала». «Нет ни одного серьезного доказательства того, что хоть в какой-то группе она помогла не заболеть. Поэтому, можно угадывать, можно не угадывать, это ничего не меняет», – считает эксперт. По словам работающих «на земле» рядовых врачей, в России никогда не было истинной картины и по самой заболеваемости гриппом. Особенно это касается взрослых – далеко не все они доходят до врача. Да и диагноз «грипп», который надо подтверждать лабораторно, ставить никто не любит – для этого надо взять у больного мазки и отправить их на анализ для выявления штамма вируса, заполнив при этом тысячи бумаг. medportal.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |