|
|
||||||||||
|
Особенности проведения серологического анализа крови. Серологический анализ перед прививкойСерологические маркеры инфекций: расшифровка лабораторного ребусаСо времени открытия серологических маркеров инфекций данный анализ является основным в лабораторных исследованиях. Цель его проведения – помощь в распознавании заболеваний инфекционного происхождения, а также выявление недугов, обусловленных нарушением защитных функций иммунной системы.
Диагностирование гепатитов, краснухи, сифилиса, ВИЧ и многих других болезней в наше время стало доступно благодаря анализам на серологические маркеры инфекций. Расшифровка результатов исследований помогает достаточно быстро определить наличие заболеваний, которые иногда бывает трудно выявить обычными способами. Серологический метод исследования: помощь врачу в определении природы заболеваний Анализ свойств и эффектов сывороток Происхождение наименования «серология» — от лат. названия сыворотки (serum). Сочетание с известным logos означает «учение о сыворотке». Под серологией подразумевается раздел иммунологии, изучающий специфику взаимодействия антител сыворотки с антигенами. Основа серологической диагностики – выявление специфических антител, образующихся в ответ на инфицирование определенным антигеном. По наличию в крови определенных антител делается заключение о характере и степени активности инфекции. Серологический метод используется в диагностике:
Исследование применяют и в случаях, когда требуется выявление причин миокардитов. Серологические реакции могут быть применены:
Для проведения анализа из крови предварительно удаляют компонент, ответственный за свертываемость (фиброген). Таким образом, цель проведения серологического анализа крови:
Использование серологического анализа практикуется и при диагностике аутоиммунных заболеваний. Проведение процедуры помогает выявить антитела к тканям организма. Серологические маркеры гепатитов: расшифровки результатов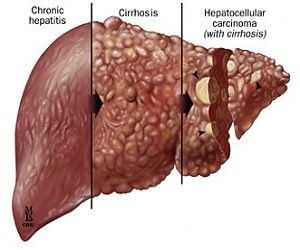 Гепатит С Вирусные гепатиты относятся к тому виду серьёзных инфекционных заболеваний, которые могут достаточно долго протекать, ничем себя особенно не проявляя. В трудности своевременного обнаружения и заключается его главная опасность. Проведение анализа на маркеры, появляющиеся в крови как следствие введения вакцины или перенесенного заболевания, позволяет выявить гепатит в ранней фазе, в которой он лучше поддается излечению. Виды вирусных гепатитовГепатит АЭтот вид (так называемая желтуха) встречается достаточно часто. Передается при употреблении инфицированных продуктов и воды. При его диагностике анализ делается на наличие антител:
Гепатит ВПередается половым путем. Вирус может попасть в кровь и при использовании нестерильных инструментов. Распространен широко, при своевременном выявлении хорошо поддается лечению. По выздоровлении организм приобретает к вирусу пожизненный иммунитет. Нелеченый гепатит В, вероятнее всего, перейдет в хроническую форму, которая грозит осложнениями в виде цирроза и рака печени. При выявлении гепатита В ищут следующие маркеры:
Гепатит СНаиболее тяжёлая форма заболевания. Поддается лечению лишь на ранних стадиях. Исход несвоевременно выявленной болезни – летальный. По результатам исследований выявляются следующие маркеры:
Гепатит DСимптоматика та же, что и у гепатита В. Диагностируется присутствием аnti-НDV Ig G, характерного для гепатита В, дополненного аnti-НDV Ig M. Гепатит ЕВ целом подобен гепатиту А, но более опасен для беременных. Выявляется присутствием anti-HEV lg. Гепатит GПо свойствам близок к гепатиту С, но менее опасен. Маркеры внутриутробных инфекций: интерпретация результатовНеобходимые анализы во время беременности Беременность – период, когда подверженность инфекциям становится достаточно острой проблемой для организма. Существует группа инфекций, которые опасны для беременных, в то время как для остальных групп пациентов не представляет угрозы. Названа эта группа ТОRСН-инфекциями. Название образовано из первых букв входящий в группу названий инфекций:
Выявленные антитела IgG означают наличие иммунитета к заболеванию. Препятствием для планирования беременности не являются. Обнаружение IgM возможно лишь в острой стадии. Беременность можно планировать лишь после выздоровления. Краснуха. Относится к инфекциям, передающимся внутриутробно. Перенесенное заболевание формирует пожизненный иммунитет. Тяжесть, с которой протекает заболевание, прямо пропорциональна возрасту больного. У плода инфицированной женщины велика вероятность развития тяжелых пороков. Сегодня есть возможность привиться от краснухи, тем самым избежав вероятности заболеть во время беременности. После прививки в течение некоторого времени в крови сохраняются титры IgM, поэтому от планирования беременности лучше воздержаться в течение 3 мес. Перед прививкой нужно сделать серологический анализ, после которого можно принимать решение о проведении прививки. Возможные результаты:
Динамика отслеживается по степени понижения IgM и увеличения IgG. Заболевание опасно в острой фазе при положительном значении IgM. Появление в крови IgM либо IgG, если ранее их у данной пациентки не наблюдалось, означает развитие заболевания. Такой же вердикт можно вынести при 4-кратном повышении за две-три недели количества IgG. Срок давности предыдущего обследования также имеет значение: антитела могут присутствовать в крови в течение 2 лет от начала заболевания. Поэтому наличие IgM не может интерпретироваться как признак острой инфекции. Наличие IgG в снижающемся количестве – не считается заболеванием и не представляет опасности. Если заражение произошло во II или III триместре, заболевание излечимо. Безопасный анализ: серологическое исследование при аллергииДиагностические анализы Диагностические анализы при аллергии проводят с помощью количественного определения иммуноглобулина Е. При этом способе аллергены связываются с антителами, образуя единый комплекс. В исследовании используется более 200 аллергенов. Более тщательные исследования проводятся, когда нужно выявить тип и степень остроты реакции. Преимущество этого метода заключается в отсутствии прямого контакта пациента с аллергеном. При этом определяются общие и аллергенспецифические IgE. В определении диагноза важны не только лабораторные исследования, но и другие данные. Сопоставить их и правильно диагностировать наличие заболевания может только врач, специализирующийся в данной области. Самолечением на основании расшифровки серологических анализов заниматься нельзя. Июн 5, 2016Виолетта Лекарь vselekari.com Анализ крови на напряженность иммунитета к кориОперации и процедурыС прививками ситуация очень простая: если ее можно не делать, то ее лучше не делать, ибо последствия могут быть самыми разнообразными... С другой стороны, если прививку нужно сделать, то ее лучше сделать, поскольку часто бывает так, что прививку сделали, а антитела не выработались, иммунитет не образовался или со временем ослаб. Перед прививкой против кори желательно проведение анализа крови на антитела (напряженность иммунитета против кори ) Всё логично: если анализ показывает достаточное количество антител к кори – прививка не делается (потому что антитела «говорят», что защита против кори в организме есть). Почти у всех людей естественный титр антител достаточно высокий и прививки делаются буквально 9-15% от всего количества . Почему повторная РЕвакцинация очень опасна
Зачем нужен анализ на наличие антител, если вы уже делали прививку ранее или переболели уже болезнью?
Абсолютно такая же ситуация и с остальными вирусами заболеваний данной группы : краснуха, паротит Немножко теорииЕще «на заре» вакцинации было известно, что ПРИВИВАТЬ НАДО ТЕХ, у кого НЕ выработался специфический (против конкретного заболевания) иммунитет ЕСТЕСТВЕННЫМ путем. Делать прививки тем, у кого уже есть естественный иммунитет против заболевания, противопоказано! Часто здоровый человек имеет высокий собственный уровень титров антител к инфекции. Перед любой прививкой необходимо сдать анализы на наличие антител ( анализ на напряженность иммунитета )
Повторюсь. Антитела МОГУТ вырабатываться: а) при остром течении инфекции; б) когда здоровый человек встретился с инфекцией и «переболел» ею «незаметно» - т.е. произошла «естественная прививка». в) после введения вакцины (прививки). Главное – выработка антител (тогда как говорят, «прививка состоялась»). Сколько вырабатывается антител и как долго они сохраняются – это сугубо индивидуально. Бывает, что человек трижды за жизнь ярко переболевает коклюшем (т.е. достаточный иммунитет не вырабатывается даже после болезни), а бывает, что «незаметно выработанный иммунитет» (или после прививки, или без прививки) защищает от того же коклюша на всю жизнь. klinika-bioss.ru Напряженность иммунитета к кори — анализы, влияние болезниПрежде чем говорить об иммунитете к кори, необходимо разобраться, что такое корь, и какую угрозу она представляет для здоровья и жизни человека. Корь – это вирусное острое заболевание, которое характеризуется такими симптомами, как интоксикация, лихорадка, пятнообразная сыпь. Заболевание обладает высоким уровнем восприимчивости. Самым опасным периодом, во время которого можно подхватить вирус кори по праву считается переходной период между осенью и зимой. В основном, корь имеет тенденцию к поражению эпителиальных клеток, повреждая при этом кожу, слизистую оболочку как в ротовой полости, так и слизистую оболочку дыхательного тракта. При тяжелых осложнениях вирус кури способен добраться до центральной нервной системы, гланд, легких, печени, кишечника, селезенки, костного мозга, и даже до мозга. Вирус кори способствует возникновению сильной иммунодепрессии и обширному поражению слизистых оболочек дыхательных путей, которые способствуют повторному заболеванию корью и возможному развитию тяжелейших осложнений. Причины развития и факторы кориВозбудителем кори считается рибо-нуклеиновый вирус, который относится к роду морбилливирусов, по своей форме напоминает сферу и имеет диаметр менее 250 нанометров. Состав вируса во многом похож на вирус парагриппа. Благодаря не одному проведенному исследованию удалось выяснить, что во внешней среде вирус кори долго не уживается, и в следствии непосредственного контакта различными химическими и физическими факторами погибает в короткие сроки. Наиболее опасные враги для вируса кори, находящегося вне человеческого тела – это высокая температура, облучения и дезинфицирующие средства. В сравнении, вирус кори при температуре, сравнимой с комнатной температурой, может выжить не более двух дней, в то время как в при холодной температуре в состоянии сохранять свою жизнеспособность на протяжении двух и более недель. Как и многие респираторные инфекции, вирус кори зачастую передается воздушно-капельным путем. Источником инфекции выступает непосредственно тот человек, который в данный момент болеет корью. Те, ком уже довелось переболеть вирусом кори, обретают достаточно стойкий иммунитет, который может быть у человека на протяжении 25-40 лет. Объясняется это тем, что у человека вырабатываются определенные антитела к вирусу кори. Как правило, повторно заболеть вирусом кори практически невозможно. Если сделать своевременную вакцину от вируса кори, то человек получит иммунитет на ближайшие 10-15 лет. Хотя вирус слаб в открытом мире, существуют немало беспрецедентных случаев, когда вирус кори распространялся на довольно большие расстояния благодаря вентиляционной системе и вентиляционным шахтам.
Виды кориВирус кори распределяется на два вида – атипичный и типичный, которые в свою очередь зависят от того, каким именно образом протекает болезнь. Атипичное течение болезни – это такое течение, при котором симптомы проходят настолько смазано или слабо, что в некоторых случаях установить, корь это или нет, без определенных анализов не удастся. Не редкими являются и вовсе бессимптомное течение болезни. Сначала может показаться, что атипичное течение болезни – хорошая вещь, но к атипичным также относятся и такие формы протекания болезни, которые сопровождаются тяжелыми осложнениями и могут закончится довольно плачевными результатами, вплоть до летального исхода. Поэтому, при первых признаках кори стоит незамедлительно обратиться в больницу, дабы не подвергать себя и окружающих такой серьезной опасности. Симптомы кориСимптомы кори довольно разнообразны и напрямую зависят от того, на какой стадии находится болеющий корью человек. Среднестатистически, инкубация вируса кори в человеческом организме длится в районе 14 дней, а в некоторых случаях при проблемах в работе иммунной системы инкубационный период достигал одного месяца. Как раз в это время количество вырабатывающихся вирусных клеток увеличивается в геометрической прогрессии. На данной стадии вирус кори проявляет себя достаточно резко и остро. В данный период больной страдает от общего недомогания, у него практически полностью отсутствует аппетит, постоянные головные боли, бессонница или чрезмерная сонливость и другие подобные симптомы. Если человек болеет тяжелой формой вируса кори, то у него периодически может подниматься температура до 40 градусов по Цельсию. Как в случае с ветрянкой, корь является более опасной для взрослых людей, нежели детей, притом интоксикация у взрослых более сильная и болезненная. В течении первого дня болезни больной зачастую страдает сильным насморком с гнойными выделениями. Затем за ним следует сухой кашель, который развивается в довольно короткие сроки. Если больной – ребенок, то у него кашель грубый и раздирающий, вследствие которого у ребенка значительно оседает голос и появляются трудности в дыхании. Наряду с этими симптомами больной использует общее недомогание, которое сопровождается конъюнктивитом. Довольно часто появляется чрезмерная чувствительность к яркому свету, который вызывает впоследствии обильное слезоотделение и зуд. В некоторых случаях у детей в данный период наблюдается общее опухание лица, а также покраснение горла и задней стенки носоглотки.
Приблизительно спустя пару дней после начала катарального периода общее самочувствие больного немного улучшается, затем следует снижение температуры тела. Но несмотря на улучшения состояния, буквально через сутки-двое состояние больного вновь ухудшается из-за сильной интоксикации организма, что обуславливается особенностью данного периода. В большинстве случаев после этого во рту появляются небольшие желтоватые пятна с каемкой. Данный период сразу же следует за катаральным. Он характерен тем, что на теле больного начинают появляться пятна, которые могут соединяться на теле и образовывать достаточно большие пораженные участки. Как правило, первые высыпания появляются за ушами и на голове под волосами. Спустя определенное время сыпь доходит и до лица, шеи и груди. На следующий день после начала высыпания поражаются туловище и предплечья. На третий день корьевой сыпью покрывается все тело человека. У взрослых сыпь проявляется намного сильнее, нежели у детей, и она представлена достаточно большими пятнами, которые могут объединяться в достаточно внушительные по своим размерам пятна, нередко с выделениями. Зачастую, в данный период усиливаются насморк, кашель, появляется боязнь к яркому свету. Именно в этот период вирус кори достигает своего апогея со всем ярко выраженными последствиями в виде сильнейшей интоксикации, лихорадки и так далее. Во время данного периода общее состояние больного заметно улучшается, нормализуется температура тела, а сопутствующие катаральному периоду симптомы практически полностью исчезают. Сыпь постепенно светлеет, превращаясь в пятна светло-коричневого цвета. Остаточные последствия сыпи пропадут примерно через 7-10 дней. После того, как это происходит, пораженная кожа начинает отшелушиваться достаточно большими частями, особенно сильно это происходит на лице. Во время реконвалесценционного периода защитные функции иммунной системы, как врожденной так и приобретенной, значительно снижаются, делая организм уязвимым для различных болезней на ближайшие 3 месяца. Поэтому стоит соблюдать особую осторожность после того, как человек переболел корью.
Иммунитет к кори и напряженностьОдним из самых эффективных и самых распространенных способов узнать, если у человека напряженность к кори или нет – это сделать анализ крови на напряженность иммунитета к кори. Так как иммунитет к вирусу кори не может появиться просто так, есть два выхода, каким образом вырабатывается иммунитет к этим болезням. Вакцинация против вируса кори является достаточно эффективным методом в обретении иммунитета к вирусу кори. Своевременно сделав всего лишь одну вакцину человек на ближайшие 10-15 лет сможет забыть о такой страшной болезни, как корь. Но перед тем, как бежать в больницу на вакцинирование, необходимо провести анализ на напряженность иммунитета к кори и проконсультироваться у вашего лечащего врача, который и посоветует вам, что вам делать дальше и как поступить в той или иной ситуации. Заниматься самолечением не стоит, так как при таких серьезных болезнях, как корь, шутки со здоровьем могут окончиться весьма плачевно, и даже вплоть летальным случаем. Вторым методом обретения иммунитета к кори является непосредственно переболеть ей. Да, этот метод является не самым приятным, однако переболевшего человека вирус уже не берет, так как у него иммунитет к кори уже выработан. Здесь работают такие же принципы, как и при болезнях ветрянкой, чем раньше переболеть болезнью – тем лучше это будет для вашего организма. Многие люди забыли и про самый простой способ уберечь себя от кори. Еще одним довольно действенным способом избежать кори является попытки избегать зараженного человека. Если избегать источников заражения – то можно и вовсе прожить долгую и здоровую жизнь, так и не переболев корью. Ведь недаром говорится, все гениально – просто! Видеоimunohelp.ru Measles Virus, IgGИсследование для выявления специфических антител класса G к вирусу кори, которые являются маркером перенесенной либо текущей инфекции. Синонимы русские Антитела класса IgG к вирусу кори, иммуноглобулины класса G к Measles Virus. Синонимы английские MV Antibodies, IgG, Measles Virus Specific IgG, Anti-Measles Virus IgG. Метод исследования Иммуноферментный анализ (ИФА). Единицы измерения МЕ/мл (международная единица на миллилитр). Какой биоматериал можно использовать для исследования? Венозную кровь. Как правильно подготовиться к исследованию? Не курить в течение 30 минут до сдачи крови. Общая информация об исследовании Возбудитель кори относится к семейству парамиксовирусов, которые вызывают корь у детей и не болевших ею взрослых. Корь является чрезвычайно заразным заболеванием и передается воздушно-капельным путем. Вирус поражает главным образом слизистую оболочку дыхательных путей и задней стенки глотки. Вызывает высокую температуру, сухой кашель, покраснение глаз, чувствительность к свету, насморк, боль в горле, появление крошечных белых пятен на слизистой оболочке рта, а также сыпь, которая обычно начинается на лице и распространяется вниз по телу, переходя на туловище и ноги. Большинство людей выздоравливает в течение нескольких недель, но приблизительно у 20 % развиваются осложнения: инфекционные заболевания ушей, бронхит, пневмония, диарея, энцефалит, слепота. У переболевших корью вырабатывается стойкий иммунитет на всю жизнь. Риск заболеть выше у людей с патологией иммунной системы или с дефицитом витамина А, а также у тех, кто плохо питается. Для беременных корь опасна выкидышем или преждевременными родами. В ответ на инфицирование вирусом кори в организме происходит выработка специфических иммуноглобулинов двух видов: IgM и IgG. Первыми производятся IgM. Их уровень в течение нескольких дней увеличивается до максимума, а затем начинает постепенно снижаться в течение следующих недель. Выработка IgG начинается несколько позже, через 2-4 недели после инфицирования, зато их концентрация сохраняется на несколько десятков лет, обеспечивая защиту от повторного заражения. Они обнаруживаются и после вакцинации, так что могут служить показателем иммунитета к вирусу кори. В крови некоторых новорожденных до 6-7-месячного возраста выявляются антитела класса IgG, полученные через плаценту от матери. Для чего используется анализ?
Когда назначается исследование?
Что означают результаты? Референсные значения Результат: отрицательно. Концентрация: 0 - 0,12 МЕ/мл. Положительный результат Положительный результат у ранее серонегативного пациента подтверждает текущее или перенесенное заболевание. Если антитела класса IgG к кори выявлены у пациента, ранее вакцинированного и/или не болевшего на момент сдачи анализа, значит, у него есть стойкий иммунитет, который защищает от инфекции. Отрицательный результат Если в крови не определяются антитела класса IgG к кори, иммунитета к вирусу нет. Причиной этого может быть отсутствие контакта с вирусом кори, слишком ранний срок инфицирования, когда IgG не успели выработаться, или нарушения в работе иммунной системы. Важные замечания
Кто назначает исследование? Педиатр, терапевт, инфекционист, дерматолог. www.helix.ru Антитела к кориСегодня наиболее распространенной патологией являются заболевания инфекционной природы. Вызванные попаданием в организм патогенных вирусов и микроорганизмов, данные заболевания являются уникальными в своем роде. Во-первых, это связано со способностью организма синтезировать специфичные для заболевания антитела, что обусловливает наличие иммунитета (невосприимчивости к данной нозологической форме), а во-вторых, сохранять их персистенцию в крови долгое время, обусловливая стойкий и зачастую пожизненный иммунитет. В случае невозможности обеспечения должного уровня антител в крови при однократном проведении вакцинации в установленные сроки проводят ревакцинацию (одну или несколько). Среди заболеваний инфекционной природы немаловажную роль играет корь. Вирус кори, как и любой другой, при попадании в организм человека способствует тому, что начинают синтезироваться антитела к кори. Антитела представляют собой агенты, содержащие целый комплекс антигенной информации (информации о чужеродных белках проникшего в организм вируса), которая обусловливает дальнейшее распознавание и уничтожение вируса. Ранее корь являлась весьма распространенной и тяжелой инфекцией, однако с приходом эпохи всеобщей иммунизации она стала вакциноуправляемой (то есть у иммунизированных лиц заболевание не встречается). Появляется корь только при отсутствии иммунизации или в случае ослабления иммунитета. Последнее может быть связано как с индивидуальными особенностями организма отдельного человека, так и в случае, когда антитела к кори (а точнее их титр) в сыворотке крови резко снижены. В основном корь поражает детское население. Большинство случаев заболевания протекает нормально без развития каких-либо осложнений. В настоящее время настороженность к коревой инфекции сохраняется в связи с серьезными последствиями таковой у беременных женщин. Так, при заболевании корью во время беременности возможно развитие преждевременных родов, самопроизвольного аборта и мертворождение. Анализ на антитела к кори – вот основной, и, пожалуй, единственный способ выявления ослабленных в иммунном отношении лиц. Что же касается выявления самой болезни, то клиническая картина заболевания довольно типична и диагностика редко затруднена. Однако все же встречаются случаи, когда необходимо провести дифференциальную диагностику с иными заболеваниями, в этом случае достоверную информацию можно получить при проведении серологических тестов (выявление уровней IgM и IgG) для чего забирают кровь на антитела к кори. С целью определения коревых иммуноглобулинов проводят иммуноферментный анализ. В отличие от последних, иммуноглобулины класса М не проникают через плаценту и сохраняются лишь на протяжении пяти-семи недель. Данные антитела свидетельствуют о наличии острой коревой инфекции или недавнем её перенесении. В настоящее время антитела к кори определяются, в основном, с двумя целями. Первая – оценка напряженности противокоревого иммунитета. Вторая – ретроспективная диагностика инфекционной патологии. Что же касается диагностически значимых изменений в общем анализе крови в острую фазу заболевания, то выявляется пониженный уровень белых кровяных телец (нейтрофилов, лейкоцитов, моноцитов, лимфоцитов). Уровень эозинофилов или данные тельца и вовсе отсутствуют. Типичным является изменение скорости оседания эритроцитов в сторону повышения. Таким образом, благодаря иммунопрофилактике (вхождению кори в обязательный календарь профилактических прививок), а также периодическому контролю уровня коревых иммуноглобулинов в сыворотке крови женщин в фертильном периоде и непосредственно при планировании беременности коревая инфекция стала вакциноуправляемой, а частота встречаемости данной патологии резко снизилась. fb.ru www.medhelp-home.ru Серологический анализ перед прививкой - Лечение печениГепатит В: основные симптомы и лечениеГепатит В, симптомы, лечение — все эти моменты необходимо знать, чтоб уберечь себя и своих родных от этой крайне опасной болезни.
Вирусный гепатит поражает печень. Им можно заразиться через половой акт с зараженной особой или посредством крови, например когда переливают непроверенную кровь, используют по второму разу шприцы, в парикмахерской при маникюре, если ножницы не поддавались стерилизации. Признаки заражения могут проявляться в слабости, тошноте, отрыжке горьким веществом. Могут наблюдаться болевые ощущения в правом подреберье, появляется желтуха, цвет мочи становится значительно темнее, в то время как кал светлеет. Для того чтоб точно определить гепатит B, необходимо сделать серологический анализ крови. Лечить гепатит В начинают только тогда, когда точно установлен вид болезни: хроническая или вирусная. В первом случае назначается специальная диета и симптоматическое лечение в виде терапии поддерживающего характера. По необходимости могут прописать курс приема противовирусных медикаментов. Во втором варианте назначают просто диету и терапию. Первая профилактика заражения болезнью — вакцинация. Поэтому так важно еще в маленьком возрасте сделать весь курс прививок. Для личной безопасности следует соблюдать осторожность в интимных моментах с малознакомыми партнерами, использовать только стерильные принадлежности. Как передается вирусный гепатит?Данной болезни чаще всего подвержены люди возрастной категории 15-30 лет, дети болеют и реже. Заразиться можно при прямом контакте с инфицированным человеком. Такой вирус может быть в крови у здорового человека, который даже не догадывается, что является носителем. Вирус сохраняется в мельчайших каплях крови, что особенно опасно, если зараженный человек обращался к услугам, связанным с определенными операциями. Бритва, ножницы, шприц — все эти предметы могут стать источником заражения. Также это относится и к сперме. Чаще всего болеют:
Поэтому очень важно, чтоб не возникла необходимость в лечении гепатита В, вовремя прививаться. Вирус может передаваться не только через кровь или сперму, но и другими путями: со слезами, желчью, слюной, мочой и грудным молоком. Конечно, концентрация вирусных клеток в этих веществах не столь значительна, как в крови или сперме, но, тем не менее, человек со слабым иммунитетом заработает гепатит сразу же. Заразиться можно от больных «открытого» типа, то есть тех, кто знает о своей форме заболевания (хронической или вирусной), и от тех, кто об этом может не догадываться, носителей вируса. Даже мать может заразить своего ребенка, если она имеет в своей крови вирус, а плацента во время вынашивания ребенка повредится. Поэтому своевременное обследование и иммунизация помогают сэкономить силы и нервы при лечении вирусного гепатита В. Особенности и симптоматика вирусаЕсли человек заразился, то, перед тем как появится наличие первых признаков гепатита B, проходит примерно 12 недель. Но сам инкубационный период может длиться от 2 до 6 месяцев. При первых же признаках гепатита B, нужно идти на обследование, а признаки могут быть следующими:
Наличие признаков гепатита B указывает на болезнь, но не обязательно именно штамма В. Симптомы и лечение напрямую зависят от формы болезни. Гепатита Б лечение начинается с обращения к специалисту. Он назначает курс анализов, в который входит:
Если в ДНК крови будут обнаружены антигены группы HBsAg, то необходимо заниматься лечением гепатита B, так как результат положительный. Если таковых нет, но есть антитела, то это прямое свидетельство о ранее перенесенном заболевании или о том, что человек был привит соответствующей вакциной. Вирусный гепатит не лечится самостоятельно. Очень важно сдать анализы, так как только по ним можно определить вид недуга, его стадию развития, что позволит избежать осложнений в дальнейшем. Это все сможет сделать только специалист. Различают острый гепатит В и хронический. В первом случае развитие идет очень стремительно, но, несмотря на это, вылечить его удается примерно за 2 месяца. Если при первых симптомах гепатита не обратиться в больницу, то он приобретет форму хронического. Эта же болезнь может продолжаться более полугода. Имеет цикличный характер: активная фаза сменяется фазой затухания. При активизации идет размножение вируса в гепатоцитах, при затухании этот процесс останавливается, но идет встраивание ДНК вируса в ДНК печени. Опасность такого вида заболевания в том, что явных признаков может не наблюдаться. Поэтому человек не лечится и активно может заражать окружающих. Схема лечения гепатита B при острой вирусной формеПринимая во внимание серьезность последствий данного заболевания, следует учитывать, что если при первых симптомах гепатита B больной обратится за помощью, то весь курс займет 1-2 месяца. Он включает в себя несколько моментов:
Дополнительно идет прием витаминного комплекса и гепатопротекторов. Схема лечения гепатита В хронической формыВирусный гепатит хронического вида требует противовирусного лечения. Как уже отмечалось выше, данная форма имеет стадии активации и затухания. Но тут сразу нужно отметить, что лечением гепатита В противовирусными препаратами занимаются только в период размножения вируса. Чтобы правильно определить этап, необходимо пройти серологический анализ крови. При лечении гепатита В используют следующие препараты:
Комбинация этих двух препаратов может быть различной при лечении гепатита В. Самому правильно их скомбинировать не получится, так как только врач, на основе анализов, может выделить правильные схемы, которые помогут побороть развитие болезни. К тому же прием данных медикаментов идет только под строгим наблюдением специалиста, так как могут возникать и побочные эффекты. Дополнительно в лечение включают и диету с поддерживающей терапией. Но сразу стоит и отметить, что полный курс лечения гепатита В хронической формы занимает около года. Так как в данном случае изменения крови не затрагивают, противовирусные препараты не нужны. Но обязательно необходимо посещать эскулапа по тем дням, которые он назначит, чтоб была возможность контролировать протекание заболевания. Чтобы 100% излечиться от болезни, следует сразу же обращаться за помощью в больницу при первых же симптомах гепатита. Своевременное обследование позволяет выделить форму заболевания, ее стадию развития и назначить курс лечения. Если соблюдать все рекомендации, диету и профилактику, то излечиться можно быстро и навсегда. Но вот тут хотелось бы отметить один нюанс: бывает так, что симптоматика болезни прошла, анализы показывают «чистые» результаты, но сам антиген остается в крови. В этом случае человек хоть уже и не болен гепатитом В, но становится его носителем. Все о гепатите EОднако существующие отличия гепатита E, состоящие, прежде всего, в особенностях передачи, стали причиной для выделения заболевания в отдельный тип. Наибольшую схожесть болезнь имеет с гепатитом A, которая заключается, как в одинаковом способе заражения, так и в идентичных симптомах поражения печени. При этом, течению гепатита E намного чаще свойственны острые и тяжелые формы, поражающие кроме печени еще и почки. Также, нельзя не отметить смертельную опасность, которую таит заражение гепатитом E, для женщин во второй половине беременности. Вирус этой болезни способен вызвать у беременных острую печеночную энцефалопатию, приводящую к летальным исходам в 40% случаев. Диагностика такого заболевания также почти во всех случаях приводит к выкидышу или гибели плода. Способы передачи вирусаЭтиология гепатита E представлена вирусом HEV. Патогенез заболевания аналогичен гепатиту A: для вируса характерно прямое цитопатическое действие, являющееся причиной цитолиза гепатоцитов. Начало быстрого иммунного ответа способно купировать инфекцию, вследствие чего формируется стойкий иммунитет к вирусу. Вместе с этим, в гиперэндемичных областях часто фиксируются случаи повторных заражений. Человек, больной гепатитом E, представляет собой источник вируса, выделяя его с фекалиями. Это предопределяет следующие способы распространения болезни: посредством воды, грязных рук, еды, а также через кровь. Вирус выявляется в крови пациента спустя 14 дней от заражения, а в фекалиях обнаруживается за 7 дней до начала болезни и в период первых 7 дней болезни. Срок продолжения виремии составляет 2 недели. Вирус могут также выделять птицы и животные. Зафиксированы и случаи передачи HEV через кровь, при переливании от донора, имеющего виремию и бессистемную форму гепатита E. Чаще всего гепатитом E болеют мужчины, а также представители возрастной категории 15-45 лет. Клиническая картина гепатита EИнкубационный период заболевания в среднем составляет около 40 дней, при этом его продолжительность может колебаться от 15 дней и до 2 месяцев. Клиника гепатита E напоминает симптомы гепатита типа A:
Проявления болезни отмечаются постепенно. При этом, если в случае гепатита A при желтухе симптомы склонны к угасанию, то при гепатите E – симптоматика в этот период нарастает. Начальный, преджелтушный, период характеризуется слабостью и недомоганием, потерей аппетита, иногда — рвотой и головокружением. На этой стадии диагностировать вирусный гепатит E достаточно тяжело, поскольку его признаки свойственны многим другим заболеваниям. Дальше добавляется боль в верхней доле живота и в области правого подреберья. Ее интенсивность может быть, как слабой, так и достаточно сильной. В это время температура остается в норме. Обычно через 9 дней проявляются признаки желтухи, которые также сопровождаются болями в животе, слабостью и тошнотой, кожным зудом. Отмечается увеличение печени, легко прощупываемое при медицинском осмотре. Эта стадия длится от 1 до 3 недель, плавно перетекая в этап выздоровления, занимающий довольно длительный период, вплоть до 2-х месяцев. Особенности диагностикиНа инфицирование вирусом укажут следующие факторы:
Для точной диагностики гепатита E следует провести лабораторные исследования, поскольку именно микробиология и биохимия смогут подтвердить диагноз. Уже на ранних стадиях болезни в показателях биохимического анализа крови будут отмечены повышение билирубина и зафиксирована активность трансаминаз печени. Далее проводится серологический анализ для выявления иммуноглобулинов G и M — специфических антител, результаты которого необходимо подтвердить посредством ПЦР. Проведение полимеразной цепной реакции укажет на наличие вируса, выявляя в крови его генетический материал. Провести диагностику помогают и лабораторные исследования фекалий. Курс леченияДля успешного лечения гепатита E больной должен находиться под наблюдением врачей в инфекционном отделении. Курс терапии включает соблюдение диеты и медикаментозные мероприятия, характерные при лечении других вирусных типов гепатита. Симптоматическое лечение также направлено на предотвращение возможных осложнений в виде почечной или печеночной недостаточности, печеночной комы, внутренних кровотечений. Правила диетического питанияБольному с гепатитом E в анамнезе следует соблюдать следующие правила питания:
В острый период заболевания назначается лечебная диета №5а, главным правилом которой является употребление паровой и отварной пищи в протертом виде. Профилактические мероприятияГлавной мерой профилактики при болезни «грязных рук» — гепатите E является соблюдение правил гигиены, обязательное мытье рук перед едой, употребление очищенной или переваренной воды, и т.д . Особенно внимательными также стоит быть при посещении стран, входящих в эндемичную зону по этому заболеванию. Для предупреждения заражения беременных женщин целесообразно провести профилактику с помощью применения специфического иммуноглобулина. Гепатит E представляет собой достаточно распространенное заболевание, с вирусом которого сильный организм вполне справится самостоятельно. В других случаях лечение потребует и времени, и медикаментов. А для беременных будет грозить не только выкидышем, но и опасностью для жизни матери. Именно поэтому рекомендуется особое внимание уделять соблюдению правил гигиены, как личной, так и в быту и питании, что станет надежной профилактикой заражения вирусом гепатита E. pechenpro.ru Анализ на антитела к кори: сроки сдачи и подготовкаВовремя проведенные анализы на антитела к кори помогают спасти жизнь человека. Патология может возникнуть не только у детской категории пациентов, но и у взрослой, иметь весьма тяжелое течение. Содержание статьи: Если в первые 6 месяцев после своего появления на свет кроха имеет естественную защиту – антитела к вирусу кори, переданные от матери, то впоследствии опасность заражения многократно возрастает.
Именно по этой причине, согласно Национальному календарю прививок, во всем мире введена обязательная вакцинация малышей от этого высоко заразного вируса. Однако, и в этом случае, риск заразиться корью остается. Стойкий иммунитет возникает только после перенесенного заболевания. РЕКЛАМА Когда необходимо сдавать анализыДо повсеместной вакцинации от кори, введенной не столь уж и давно, эта высококонтагиозная патология считалась одной из самых распространенных и угрожающих жизни и здоровью. Больше всего от кори страдало детское население. Ведь вирусные агенты передаются от заболевшего человека к здоровому капельно-воздушным путем. После проникновения в организм, они оседают на тканях ротоглотки, что сопровождается их умеренной гиперемией. Активно размножаться начинают при попадании в лимфоидные структуры. После этого вирусные агенты распространяются по всему организму, что совпадает с продромальным периодом заболевания – слабость, недомогание, колебание температуры. Однако, вышеперечисленные симптомы характерны для многих патологий вирусной и бактериальной природы. Если возникли малейшие подозрения на заражение, рекомендуется незамедлительно обратиться к специалисту и сдать анализ. Основные показания и предварительная подготовкаКорь отличается высокой степенью опасности для здоровья ребенка. Несет угрозу для последующего физического и интеллектуального развития малыша. Поэтому необходимо своевременно проводить диагностику заболевания в детских организованных коллективах. Основные показания для проведения анализа крови на корь:
Вопрос о том, необходимо ли сдавать кровь на антитела к кори, решается специалистом в каждом случае в индивидуальном порядке.
Какой-либо специфической подготовки, как правило, не требуется. Необходимо лишь следовать основным указаниям медицинских сотрудников, принятых для всех анализов крови:
При соблюдении вышеуказанных правил, получившийся результат будет гарантированно качественным – специалист будет уверен, что выставляемый диагноз будет достоверным. Лабораторная диагностикаАдекватная диагностика кори помимо наличия в анамнезе контакта с возможным носителем вирусных агентов и характерных клинических проявлений обязательно предусматривает сдачу лабораторных анализов. На сегодняшний момент в арсенале специалистов следующие серологические методы подтверждения патологии:
Доверить расшивку полученного результата исследования рекомендуется специалисту. У каждой лаборатории, как правило, свои референтные значения, о которых обязательно указано на бланке. Судить достоверно о заражении корью можно при высоких титрах иммуноглобулинов IgM, IgG. Видео — антитела IgM, IgGmyterapevt.com серологический анализ крови, ответы врачей, консультацияI. Запланированная беременность с предварительной сдачей анализов 1. Общеклиническое исследование отделяемого мочеполовых органов: слизь в большом количестве эпителиальные клетки 0-1 в п/зр эритроциты 0-1 в п/зр лейкоциты 10-15 в п/зр Nesseria gonorhoeae не обнаружены Trichomonas vaginalis не обнаружены Мицелий и споры Candida не обнаружены Микрофлора единичные коккобацилы "Ключевые" клетки,% 0 бактерии типа leptotrix не обнаружены Mobiluncus не обнаружены 2. Направление на анализ мазка на антитипичные клетки в цитологическую лабораторию Новгородского областного онкологического диспансера диагноз здорова результат анализа воспаление 3. ПЦР исследования ПЦР Сhlamydia trachomatis не обнаружен ПЦР Mycoplasma hominis не обнаружен ПЦР Ureaplasma species не обнаружен 4. Гормоны название теста результат референтные значения ТТГ (чувствительный) 1,24 0,35-4,20II. Беременность, 23.09.2010г. -неполный самопроизвольный аборт 3/4 недели Патологогистологическое заключение Нарушенная (замершая маточная беременность) малого срока. Исключить урогенитальную инфекцию. III. Далее последовали многочисленные анализы на выявление всеможных инфекций, ничего не обнаружено, диагноз случайность)) (к сожалению анализы в поликленнике были утеряны, что послужило уроком их копировать) IV. Беременность , постановка на учет на среке 9 недель, сдача анализов (RW, ВИЧ,HbSAg, HCVAg, группа крови и резус фактор, ОАК + свертываемость+тромбоциты, глюкоза, ОАМ, ТТГ, гомоцистеин): 1. Изосерологические исследования Группа крови В (III) Резус-фактор положительный 2. Общий анализ мочи название теста результат референтные значения количество 40 цвет мочи соломенно-желтый соломенно-желтый прозрачность прозрачная прозрачная относительная плотность 1.020 1.010-1.025 рН 5.5. 5.0-7.0 белок отрицательно до 30 мг/дл глюкоза отрицательно отрицательно билирубин отрицательно отрицательно кетоновые тела отрицательно отрицательно эритроциты отрицательно отрицательно уробилиноген 0.2 0.2-1.0 нитриты отрицательно микроскопия мочи эпителий плоский 0-1 0-3 эпителий переходный 0 0-1 эпителий почечный 0 0-1 эритроциты не изменные 0 0-1 эритроциты изменные 0 0-1 цилиндры 0 0-1 слизь нет нет соли 0 0-1 бактерии нет нет грибки дрожжевые нет нет лейкоциты 1-3 0-3 2. Общий анализ крови название теста результат референтные значения WBC (лейкоциты) 6.6 4.0-8.8 Hgb (гемоглобин) 143 110-152 RBC (эритроциты) 4.55 3.5-5.00 MCV (средний объем эритроцита) 86.4 82-96 MCH (сред. об. гемоглобина в эритроците) 31.4 27.5-33.0 MCHC (ср. концет. гемогл. в эритроц.) 364 326-380 RDW % (показатель распределения эритроцитов по объему) 12.3 11.5-14.5 Hct % (гематокрит) 39.3 33-44.5 Plt (тромбоциты) 155 130-400 MPV (средний объем тромбоцитов) 12.2 3.6-11.0 PCT (тромбокрит) 0.19 0.12-0.36 Лейкоцитарная формула Neut % (палочкоядерные) 1 1-6 Neut % (сегментоядерные) 53 40-72 Lymp % 36 19-45 Eos % 4 0-5 Mono % 6 2-11 Bas % 0 0-3 Скорость оседания эритроцитов СОЭ (скорость оседания эритроцитов) 6 0-20 3. ПЦР исследования 25.07.11 ПЦР СChlamydia trachomatis не обнаружен ПЦР Mycoplasma hominis не обнаружен ПЦР Ureaplasma species не обнаружен 4. Биохимия крови название теста результат референтные значения глюкоза 4.8 3.9-5.9 5. Гормоны название теста результат референтные значения ТТГ (чувствительный) 2.39 0,35-4,94 гомоцистеин 10.22 5-16.2 6. Общеклиническое исследование отделяемого мочеполовых органов: слизь в большом количестве эпителиальные клетки 3-4 в п/зр эритроциты нет лейкоциты 20-25 в п/зр Nesseria gonorhoeae не обнаружены Trichomonas vaginalis не обнаружены Мицелий и споры Candida не обнаружены Микрофлора полиморфные диплококки внутри и внеклеточно "Ключевые" клетки,% 0 бактерии типа leptotrix не обнаружены Mobiluncus не обнаружены 7. Иммуноферментные исследования Антиген "s" вируса гепатита В (HBsAg) отрицательный Антиген к вирусу гепатита С (анти-HCV) отрицательный Антитела к Treponema pallidium (IgM и IgG)(ИФА) отрицательный Антитела к вирусу иммунодефицита человека 1.2 (ВИЧ 1.2)(ИФА) отрицательный 8. Цитологическое исследование на рак -воспаление (выписка из обменной карты) V. 11 августа 2011 замершая беременность на сроке 5 недель, как и прошлый раз кровотечение. Патологогистологическое заключение Замершая беременность. Морерологические признаки урогенительной инфекции (хламидиоз?, микоплазмоз?) VI. После морольной акклиматизации, обращение, к гинекологу, к генетику 1. Врачебное заключение генетика Необходимо исключить урогенитальную инфекцию. Рекомендовано серологические исследования на ИППП (герпес, ЦВМ, токсоплазмоз, хламидиоз, микоплазмоз) 2. Сдача крови 12.10.11 на: уреоплазмоз ИФА отрицательный микоплазмоз ИФА отрицательный хламидиоз ИФА IgG отрицательный хламидиоз IgA отрицательный диагностика токсоплазмоза тохо G -пол., тохо М отриц. герпес мет. ИФА отрицательный ЦМВ мет. ИФА отрицательный опр. Герпеса тип 6 положительный опр. Герпеса тип 8 отрицательный иммуногл. ВЭБ отрицательный если правильно расшифровала (СMV Ig M-отриц, ВЭБ- отриц, хламидия G-отрицат, микоплазмоз-отрицат, хламидия А-отрицат, уреоплазмоз-отрицат, ВПГ -Ig G 8 -отрицат, ВПГ- Ig M-отриц, ВПГ -Ig G 6 -положит, тохо G-полож, тохо М-отрицат.. 3. Гинеколог ПЦР исследования 15.10.11 Ureaplasma urealyticum (T-960)+parvum не обнаружен Mycoplasma genitalium не обнаружен Herpes simplex virus I+II не обнаружен Cytomegalovirus не обнаружен Chlamydia trachomatis не обнаружен посев 15.10.11 СCandida albicans 10-5 Выделены дрожжеподобные грибы рода Candida в количестве 10-5 КОЕ/г Врач-генеколог сказал что в анализах не видит ни чего что могло повлиять на замершую беременность, и что проблема в моем настрое) Узи матки на выявление миом, фибром и т.д. -все отлично VII. Анализы мужа 1. Кровь название теста результат референтные значения Лютеинизирующий гормон (ЛГ) концентрация 4.00 1.5-9.3 Фолликулостимулирующий гормон (ФСГ) концентрация 9.11 1.4-18.1 Пролактин концентрация 113.48 44.5-375.0 Эстрадиол концентрация 68.58 11.6-41.2 Тестостерон концентрация 12.3 8.7-26.0 2. Анализ эякулята (спермограмма) показатель норма пациент Объем 3-5 3.5 Относительная плотность 1028-1030 рН 7.2-7.6 7.2 Количество сперматозоидов 60-120 (20-60) 19.5 активноподвижных % 70-82 15% слабоподвижных% 5-13 30% неподвижных % 13-17 53% Лецитиновые зерна +++ + Лейкоциты единичны 2-4 Эпителий плоский 0-1 диагноз: олигоастенотератозооспермия Проблемы забеременеть (зачать) не было, у мужа от первого брака 2 детей, у нас общий ребенок 3 года, вся беременность протекала отлично, роды в срок, и самостоятельно, если это имеет значение то после рождения ребенка делала вакцину Гардасил 0.5-3дозы. Зачатие невынашиваемых беременностей не было долгим, т.е. как решили так и сразу получилось. Помогите найти и устранить причину замерших беременностей, может не хватает анализов? www.health-ua.org Серологический анализ крови: как проводится исследование?Серологический анализ крови проводится для того, чтобы узнать, болеет ли человек определенными инфекционными заболеваниями или он абсолютно здоров. Серологическое исследование делают в лаборатории, после выдается расшифровка. Изучение позволяет выяснить, насколько далеко зашла болезнь, определить стадию заболевания. Определение процедуры и подробное описание этапов анализа освещает википедия. Анализ крови на антитела показан при большом количестве заболеваний. Речь идет о редких и широко распространенных недугах. Известно, что антитела и антигены способны взаимодействовать. Именно эту особенность врачи и используют, проводя исследование. Если человек болеет, происходит образование иммунных защитных комплексов. Врач, проводя исследование, добавляет антиген или антитело, а потом наблюдает за реакцией. Именно так становится понятно, какая инфекция присутствует в организме. После этого можно смело начинать лечение. Серологический анализ крови выполняется следующим образом. Врач берет антиген возбудителя заболевания, добавляет его в сыворотку. В результате манипуляций начинается химическая реакция. Врач производит оценку и выдает результат. Часто возникает ситуация, при которой события развиваются противоположным образом. Речь идет о том, чтобы определить, какое заболевание у человека. Сделать это можно по имеющимся антигенам. Чтобы их выявить, врач берет антитела и добавляет их в кровь. Если необходимо узнать, какая группа крови у человека, также сдают материал. Врачи обращают пристальное внимание на то, какова свертываемость крови. Возможно, при исследовании будет выявлено отклонение от нормы, тогда, если не начать лечение, последствия могут быть плачевными. Речь идет не только о тромбозе, у человека возможен инфаркт. Кроме того, повышается вероятность инсульта. Как подготовиться к анализу?Если вы желаете пройти исследование, то помните о том, что это надо сделать натощак. Анализ крови берут в лабораториях. То, как протекает реакция, врач определяет, используя сыворотку крови. Именно по ней можно понять, как взаимодействуют антигены и антитела. Полученная информация позволяет представить полную картину. Врач, опираясь на результат исследования, назначит наиболее эффективное лечение. Поэтому, если есть возможность, обязательно сдайте материал. Соблюдайте диету хотя бы в день, предшествующий дню сдачи материала. Не ешьте жирного, сладкое также стоит исключить. Не съедайте слишком много пищи за раз. Алкоголь полностью исключите. Кроме того, не стоит изнурять себя физическими нагрузками. Поскольку стресс может стать причиной искажения результатов, избегайте его перед тем, как сдавать анализ крови. Какие заболевания определяет анализ?Если вы думаете, что у вас лямблии, амебиаз, то смело обращайтесь в лабораторию. Исследование материала покажет, если человек болен токсоплазмозом, описторхозом и рядом других заболеваний. Антитела станут сигналом к тому, что стоит начать лечение. Данное обследование назначают для беременных, при подозрении на сердечно-сосудистую патологию. Варикозное расширение вен, аутоиммунные заболевания — все это показания для проведения исследования. Кроме того, исследование делают:
В урологии и венерологии исследование делают чаще всего. Что называют нормой?Если по результатам видно, что антител нет, то это очень хорошо. Инфекция отсутствует. Но такое случается редко, особенно если раньше были все симптомы, указывающие на наличие заболевания. Как правило, серологический анализ часто становится последним подтверждением диагноза. Обычно анализ крови на антитела делают два раза. Сначала просто определяют, есть ли инфекция. Второй раз анализ на антитела сдают для того, чтобы понять, насколько динамично идет процесс. Если количество связей между антителами и антигенами увеличилось, то идет заражение. Для того чтобы правильно выбрать лечение, врач должен получить больше информации. В такой ситуации проводятся дополнительные химические реакции. Так можно понять, с какой болезнью придется бороться. Кроме того, так определяется стадия болезни. Результат исследования крови на антитела может быть только повышенным. Нормой является значение на отметке «ноль». Именно по этой причине результат не может быть пониженным. 101analiz.ru Серологический анализ крови для диагностики инфекцийСодержание:
В основе серологических реакций находится способность антигенов и антител взаимодействовать, образовывая иммунные защитные комплексы в крови при заболевании. Анализ крови, таким образом, по характеру химической серологической реакции при добавлении или антигена, или антитела, помогает определить наличие инфекции в организме. Что такое серологический анализ крови ?Серологический анализ крови – это метод лабораторного исследования крови, с помощью которого диагностируются инфекционные заболевания и определяется стадия развития инфекционного процесса. Основываются результаты на различной степени взаимодействия антигенов и антител, что помогает выявить серологическая химическая реакция. Серологический анализ крови используют в таких ситуациях:
Если в процессе свертываемости крови присутствуют отклонения, тем более, если есть гиперкоагуляция, то это может привести к плохим последствиям, таким как инфаркт, инсульт или тромбоз. Подготовка к серологическому анализу крови для диагностики инфекцийАнализ крови на серологические реакции проводится натощак. Для исследований используется сыворотка крови. В ней во время исследования определяют взаимодействие антител и антигенов. Показания к серологическому анализу крови для диагностики инфекцийДанный метод лабораторного исследования используют для определения инфекционных заболеваний, таких как:
Также серологический анализ назначается в таких ситуациях:
В основном этот анализ используют в венерологии и урологии. Серологический анализ крови для диагностики инфекций – нормаНормой результата анализа на серологические реакции является отсутствие антител к возбудителям, что говорит об отсутствии инфекций в организме. Однако, как правило, этого не бывает, раз уже есть основания для назначения данного серологического анализа. Он всегда проводится два раза, чтобы определить динамику заболевания, поскольку однократное определение взаимодействия антител или антигенов не отражает картины заражения. Показатель заражения – это увеличение количества связей между антителами (иммуноглобулинами) и антигенами при следующем исследовании. Серологический анализ крови для диагностики инфекций – повышенныйПовышенное количество комплексов антител и антигенов в организме говорит о присутствии инфекционной болезни в организме. При возрастании показателей в крови проводят специфические химические реакции, которые помогают определить болезнь и ее стадию. Серологический анализ крови для диагностики инфекций – пониженныйПониженным результат быть не может, поскольку «ноль» является показателем нормы. Что может влиять на результат?При сдаче любого анализа – главное соблюдать правила подготовки к нему. И проследить, чтобы забор крови проходил в санитарных условиях, чтобы в испытываемую кровь не попало ничего постороннего. И важно сдавать анализ натощак. На предыдущий день не перегружать организм жирной едой, алкоголем и сладкими напитками. Исключить стресс и физические нагрузки. Читайте также:luxmama.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |


 Наличие внутреннего иммунитета к инфекции может быть обусловлено тем фактом, что выработка иммунитета (антител) происходит не только благодаря прививкам (этот метод кстати весьма агрессивен и вызывает массу споров), но и более мягкими способами - через случайные кратковременные контакты с больными людьми.
Наличие внутреннего иммунитета к инфекции может быть обусловлено тем фактом, что выработка иммунитета (антител) происходит не только благодаря прививкам (этот метод кстати весьма агрессивен и вызывает массу споров), но и более мягкими способами - через случайные кратковременные контакты с больными людьми.