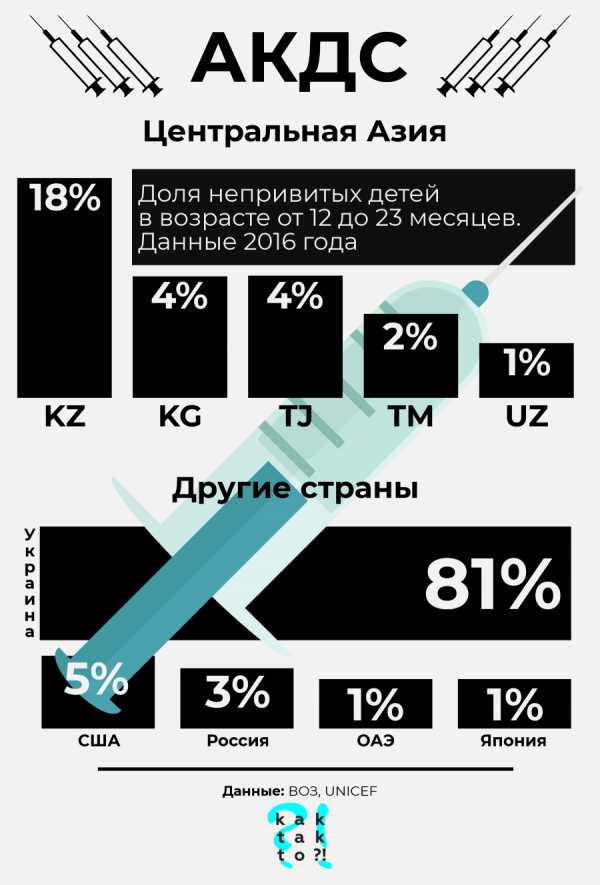
|
|
||||||||||
|
Для чего нужна вакцинация. Для чего нужна прививкаДля чего нужна вакцинация Считается, что прививки защищают ребенка от потенциально опасных заболеваний в самом начале его жизни. В этом состоит их главное предназначение.Естественная защита организма от инфекционных заболеваний называется иммунитетом. Когда в организм попадает возбудитель той или иной инфекции, иммунная система начинает вырабатывать антитела, которые этой инфекции противостоят. У выздоровевшего человека обычно формируется иммунитет к данному возбудителю (вирусу или бактерии), который может сохраниться на всю жизнь.Прививки позволяют выработать иммунитет, не переболев тем или иным заболеванием. Вакцины представляют собой раствор, содержащий возбудителей заболеваний в предельно низкой концентрации. Вводятся они обычно посредством инъекции. Прививки не вызывают заболевание, но тем не менее в нашем организме вырабатываются антитела и формируется иммунитет. Против каких заболеваний проводится вакцинация?Прививки, которые обычно делают детям, призваны защитить от 9 инфекционных заболеваний. Вакцинация проводится по определенному графику в рамках программы иммунизации дошкольников. Вакцинация проводится от следующих заболеваний:
По желанию, родители также могут привить ребенка от следующих заболеваний:
Если вы хотите узнать о том, какие прививки, согласно государственному календарю прививок, необходимо сделать малышу и в какие сроки, обратитесь к нашей таблице. В день прививки педиатр должен осмотреть малыша. Если у ребенка температура или он плохо себя чувствует,или у него есть высыпания на коже (даже самые минимальные), прививку нужно отложить на несколько дней. Медсестра сделает ребенку укол. Это займет несколько секунд, и вы сразу же сможете уйти. Безопасны ли прививки для моего ребенка?Опасения по поводу прививок вполне естественны. Вас может расстраивать мысль о том, что малышу придется делать укол, или вы можете переживать по поводу безопасности вакцин. Кроме того, сейчас много говорят о негативных последствиях вакцинации, приводятся случаи из врачебной практики. Согласно официальным данным, вакцины проходят тщательное тестирование перед сертифицированием. Но конечно, каждая мама хочет быть абсолютно уверенна в том, что она поступает во благо своего ребенка. Именно поэтому так важно получить ответы на все возникающие вопросы. Обязательно поговорите с вашим педиатром и почитайте специальную литературу, прежде чем принять окончательное решение делать ли своему ребенку прививки. Прочитайте также нашу статью о распространенных опасениях по поводу прививок. В ней вы найдете ответы на вопросы, которые могут возникнуть у вас, когда вы будете решать, прививать ребенка или нет. Узнайте также о гомеопатических прививках и раздельной вакцинации против кори, паротита и краснухи. Помните также, что согласно законодательству РФ, родители не обязаны делать своим детям прививки. Если вы примите решение не прививать своего малыша, вы можете написать соответствующее заявление об отказе, ссылаясь на действующее Законодательство РФ.
babyvcentre.ru Для чего нужны прививки? | Kursak.NETДля чего нужны прививки? Когда ребенок появляется на свет, он обычно имеет иммунитет к некоторым болезням. Это заслуга борющихся с болезнями антител, которые передаются через плаценту от матери к будущему новорожденному. Впоследствии, кормящийся грудью младенец постоянно получает дополнительные антитела с грудным молоком. Но такой иммунитет носит только временный характер. Вакцинация (прививка, иммунизация) — создание искусственного иммунитета к некоторым болезням. Для этого используются относительно безобидные антигены (белковые молекулы) , которые являются частью микроорганизмов, вызывающих болезни. Микроорганизмами могут быть вирусы, типа кори, или бактерии. Вакцинация — одно из самых лучших средств, чтобы защитить детей против инфекционных болезней, которые вызывали серьезные болезни прежде, чем прививки были доступны. Необоснованная критика вакцинации в прессе, была вызвана стремлением журналистов к раздуванию сенсаций из отдельных случаев послевакцинальных осложнений. Да, побочные эффекты свойственны всем лекарственным препаратам, в том числе и вакцинам. Но риск получить осложнение от прививки гораздо ничтожнее, чем риск от последствий инфекционной болезни у непривитых детей. Вакцины стимулируют ответ иммунной системы так, как будто имеет место реальная инфекция. Иммунная система затем борется с "инфекцией" и запоминает микроорганизм, который ее вызвал. При этом если микроб вновь попадает в организм, эффективно борется с ним. В настоящее время имеются четыре различных типа вакцин: · содержащие ослабленный живой микроорганизм, например вакцина полиомиелита, кори, свинки и краснухи · содержащие убитый микроорганизм, например вакцина коклюша · содержащие анатоксин; это токсин, произведенный бактерией или вирусом. Например, дифтерия и вакцины столбняка — фактически анатоксины · биосинтетические вакцины; они содержат вещества, полученные генно-инженерными методами и вызывающими реакцию иммунной системы. Например, вакцина гепатита B, гемофильной инфекции. Важно удостовериться, что Ваши дети иммунизируются в правильные сроки. Рекомендуемые прививки для детей. Следующий план прививок рекомендуется педиатрами. Обычно, только здоровые дети прививаются строго по графику, так что вопрос о сроках вакцинации решается индивидуально Вашим педиатром. 1. Вакцинация АКДС (дифтерия, столбняк, коклюш) . первая — в 3 месяца вторая — в 4 месяца третья — в 5 месяцев от рождения Ревакцинации: первая (RV1) — 18 месяцев, АКДС вторая (RV2) — 6 лет, АДС-М третья (RV3) — 11 лет, АД-М четвертая (RV4) — 16-17 лет, АДС-М взрослые — однократно, каждые 10 лет, АДС-М (АД-М) 2. Вакцинация полиомиелита. первая — в 3 месяца вторая — в 4 месяца третья — в 5 месяцев от рождения Ревакцинации: первая (RV1) — 18 месяцев вторая (RV2) — 2 года третья (RV3) — 6 лет 3. БЦЖ (против туберкулеза) Вакцинация на 4-7 день жизни (как правило, в родильном доме) Ревакцинации: первая (RV1) — 7 лет вторая (RV2) — 14 лет (проводится детям, неинфицированным туберкулезом и не получившим прививку в 7 лет) 4. Корь, паротит, краснуха Вакцинация в 1 год. Ревакцинация в 6 лет. 5. Гепатит В. I схема II схема Первая вакцинация Новорожденные в первые 24 часа жизни (перед прививкой БЦЖ) 4-5 месяц жизни ребенка Вторая вакцинация 1 месяц жизни ребенка 5-6 месяц жизни ребенка Третья вакцинация 5-6 месяц жизни ребенка 12-13 месяц жизни ребенка Вакцина АКДС АКДС вакцина защищает против дифтерии, столбняка и коклюша. АДС-М и АД-М это формы той же самой вакцины. Дифтерия, это серьезная инфекция, при которой может происходить блокирование дыхательных путей. Кроме того, дифтерия чревата серьезными осложнениями — поражением сердца, почек и пр. Использование АКДС вакцины практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша. Но, в настоящее время, наблюдается рост заболеваемости дифтерией. Поэтому в регионах с неблагоприятной обстановкой проводится дополнительная вакцинация взрослого населения. Столбняк (тетанус) — поражение нервной системы, вызванное бактериями, загрязняющими рану. Столбняк может быть в любом возрасте. Коклюш — поражение дыхательной системы, характеризуется "спазматическим" кашлем. Осложнения могут быть у детей до первого года жизни; дети на первом месяце жизни особенно восприимчивы к инфекции. Вакцина АКДС вводится внутримышечно в ягодицу или бедро. План вакцинации Вакцинация АКДС является обязательным условием при устройстве ребенка в детский сад. После проведения вакцинации и ревакцинации согласно плану (см. выше) , проводятся ревакцинации взрослым каждые 10 лет (вакциной АДС-М) . Побочные эффекты Вакцина часто вызывает умеренные побочные эффекты: небольшая лихорадка, умеренная болезненность, покраснение и припухание в месте инъекции. Повышение температуры тела (как правило, не выше 37,5 С) , легкое недомогание в течение 1-2 дней. У детей, склонных к аллергическим реакциям, может быть сыпь. Серьезные осложнения, вызванные АКДС иммунизацией редки; они происходят в меньше чем одном проценте случаев вакцинации. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию. Когда вакцинация откладывается Если новорожденный имеет более серьезную болезнь, чем умеренная простуда. Когда новорожденный имеет неврологические нарушения, или отстает в развитии, из вакцины исключается компонент коклюша. Эти дети могут получать АДС-М вакцину (дифтерия и столбняк) . Если была выраженная реакция на предыдущее введение АКДС, консультируются с педиатром прежде, чем новорожденный вакцинируется: · припадки от 3 до 7 дней после вакцинации · резкое ухудшение общего состояния · аллергическая реакция после получения вакцины: припухлость лица или затрудненное дыхание · температура 38 С или выше, шок или коллапс в течение первых двух дней после вакцинации · постоянный, неуправляемый крик ребенка, продолжающийся более трех часов одновременно в течение первых двух дней после вакцинации Дети, которые имели проблемы с АКДС/АДС-М вакциной, обычно могут безопасно получать АД-М вакцину. Для снятия болезненности, припухлости и красноты в области инъекции, врач может назначать парацетамол, или другие противовоспалительные препараты. Некоторые врачи рекомендуют прием препаратов перед вакцинацией. Теплая ткань или грелка также может помочь уменьшить болезненность. Вакцина против полиомиелита Полиомиелит — желудочно-кишечная вирусная инфекция, осложнением которой могут быть параличи. Защита против полиомиелита происходит в более чем 90 процентов от всех иммунизируемых детей. Имеется два типа вакцины: 1. Вакцина Солка (IPV) , содержащая инактивированный полиовирус (вводится инъекцией) 2. Вакцина Сэбина (OPV) , содержит безопасный, ослабленный живой вирус. Вводится через рот. Это наиболее часто используемая вакцина полиомиелита сегодня. План вакцинации Вакцинация полиомиелита является обязательным условием при устройстве ребенка в детский сад. Проводится вакцинация и ревакцинация согласно плану (см. выше) . Также проводятся ревакцинации взрослым, если они не вакцинированы в детстве и выезжают в опасные по полиомиелиту районы. В настоящее время, под эгидой ВОЗ, реализуется программа по искоренению полиомиелита к 2000 году. В рамках той программы проводится массовая вакцинация детей, вне традиционного графика иммунизации. Когда вакцинация откладывается Если новорожденный имеет иммунные нарушения (тогда IPV вакцина рекомендуется вместо OPV вакцины) . Дети с иммунными нарушениями должны избежать контакта с любым, кто получил живой вирус, OPV вакцину, в течение двух недель после прививки. Вводимая IPV вакцина не должна быть дана людям с серьезной аллергией к неомицину или стрептомицину. OPV вакцина, как правило, не имеет серьезных побочных эффектов. IPV вакцина может вызывать умеренную болезненность и красноту в месте введения в течение нескольких дней; это можно устранить противовоспалительными лекарственными средствами типа парацетамола. Вакцина БЦЖ Применяется против туберкулеза. Представляет собой живые, ослабленные бактерии туберкулеза. Туберкулез — инфекция поражающая преимущественно легкие, но процесс может затрагивать любые органы и системы организма. Возбудитель туберкулеза — микобактерия Коха — очень устойчива к применяемому лечению. Вакцинация проводится, обычно в родильном доме. Вводится внутрикожно в верхней части левого плеча. После введения вакцины образуется небольшое уплотнение, которое может нагноиться и постепенно, после заживления, образуется рубчик (как правило, весь процесс длится от 2-3 месяцев и дольше) . Для оценки приобретенного иммунитета, в дальнейшем, ребенку ежегодно проводится туберкулиновая проба (реакция Манту) . Осложнения вакцинации Как правило, носят местный характер: · подкожные "холодные" абсцессы (гнойники) — возникают при нарушении техники вакцинации · воспаление местных лимфатических узлов · келлоидные рубцы · воспаление костей и распространенная БЦЖ-инфекция (у детей с выраженным иммунодефицитом) , встречается очень редко Когда вакцинация откладывается У новорожденных противопоказания к вакцинации БЦЖ: · острые заболевания (внутриутробные инфекции, гемолитическая болезнь и пр.) · выраженная недоношенность (используют БЦЖ-М вакцину) Противопоказания к ревакцинации: · клеточные иммунодефициты, ВИЧ-инфекция, онкологические заболевания · терапия кортикостероидами и иммунодепрессантами · туберкулез · осложненные реакции на предыдущее введение БЦЖ Вакцина против кори Корь — вирусное заболевание, чрезвычайно заразное. При контакте с больным корью заболевают 98% непривитых или не имеющих иммунитета людей. Вакцина готовится из живых ослабленных вирусов кори. Некоторые вакцины содержат краснушный и паротитный компоненты. Вакцина вводится подкожно под лопатку или в области плеча. План вакцинации Вакцинация кори является обязательным условием при устройстве ребенка в детский сад. Проводится вакцинация и ревакцинация согласно плану (см. выше) . Побочные эффекты У большинства детей никаких побочных явлений после вакцинации нет. Может быть повышение температуры тела (как правило, не выше 37-38 С) , легкое недомогание в течение 2-3 дней. У детей, склонных к аллергическим реакциям, может быть сыпь. Серьезные осложнения, вызванные крайне редки. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию. Когда вакцинация откладывается Противопоказания к вакцинации: · иммунодефицитные состояния, онкологические заболевания · аллергия на аминогликозиды (канамицин, мономицин) · беременность Если ребенок получал препараты содержащие иммуноглобулины или плазму крови, то вакцинация проводится не ранее, чем через 2-3 месяца. Вакцина против паротита (свинки) Паротит — вирусное заболевание, поражающее преимущественно слюнные железы, поджелудочную железу, яички. Может быть причиной мужского бесплодия и осложнений (панкреатит, менингит) . Иммунитет после однократной вакцинации, как правило, пожизненный. Вакцина готовится из живых ослабленных вирусов паротита. Вводится подкожно, под лопатку или в плечо. Побочные эффекты У большинства детей никаких побочных явлений после вакцинации нет. Может быть повышение температуры тела с 4 по 12-й день после вакцинации, легкое недомогание в течение 1-2 дней. Иногда кратковременное (2-3 дня) незначительное увеличение околоушных слюнных желез. Серьезные осложнения, вызванные крайне редки. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию. Крайне редко может развиться легко протекающий менингит. Когда вакцинация откладывается Противопоказания к вакцинации: · иммунодефицитные состояния, онкологические заболевания · аллергия на аминогликозиды (канамицин, мономицин) , перепелинные яйца · если была аллергия на коревую вакцину Вакцина против гепатита B Гепатит B — вирусное заболевание, поражающее печень. Опасным последствием этой болезни является ее затяжное течение с переходом в хронический гепатит, цирроз и рак печени. Кроме того, для заражения гепатитом B достаточно контакта с ничтожным количеством крови больного. Вакцина готовится генно-инженерными методами. Вводится внутримышечно в бедро или плечо. План вакцинации Иммунизируются дети и взрослые из групп риска (медицинские работники, лица получающие препараты крови и пр.) . Вакцинация детей: I схема II схема Первая вакцинация Новорожденные в первые 24 часа жизни (перед прививкой БЦЖ) 4-5 месяц жизни ребенка Вторая вакцинация 1 месяц жизни ребенка 5-6 месяц жизни ребенка Третья вакцинация 5-6 месяц жизни ребенка 12-13 месяц жизни ребенка Вакцинация взрослых: первые две прививки — с интервалом 1 месяц третья — через 6 месяца после второй Побочные эффекты. Практически не наблюдаются. Может быть в месте введения покраснение и уплотнение; кратковременное ухудшение самочувствия. Описаны единичные случаи сильных аллергических реакций; боли в суставах, мышцах. Противопоказания Индивидуальная непереносимость дрожжевых грибов и других компонентов препаратов. Заключение. Иммунные нарушения, иммунодефицит Иммунные нарушения или иммунодефицит наблюдаются при: врожденных иммунодефицитных состояниях, ВИЧ-инфекции, других иммунодефицитных болезнях; раке, лейкозе, других онкологических заболеваниях; при лечении глюкокортикоидами и цитостатиками. Эти заболевания, как правило, несовместимы с иммунизацией «живыми» вакцинами. Так как даже ослабленный микроорганизм может вызвать заболевание, если имеется серьезное нарушение иммунитета. ПЕРЕЧЕHЬ МЕДИЦИHСКИХ ПРОТИВОПОКАЗАHИЙ К ПРОВЕДЕHИЮ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК (согласно приказу МЗ РФ №375 от 18.12.1997) Вакцина Противопоказания Все вакцины Сильная реакция или осложнение на предыдущую дозу Все живые вакцины Все живые вакцины. Иммунодефицитное состояние (первичное) , иммуносупрессия, злокачественные новообразования, беременность БЦЖ вакцина Вес ребенка менее 2000 г. Келоидный рубец после предыдущей дозы. ОПВ (орально- полиомиелитная вакцина) Абсолютных противопоказаний нет АКДС Прогрессирующее заболевание нервной системы, афебрильные судороги в анамнезе (вместо АКДС вводят АДС) АДС, АДС-М Абсолютных противопоказаний нет ЖКВ (живая коревая вакцина) , ЖПВ (живая паротитная вакцина) Тяжелые реакции на аминогликозиды. Анафилактические реакции на яичный белок. Вакцина против краснухи или тривакцина (корь, паротит, краснуха) Тяжелые реакции на аминогликозиды. Анафилактические реакции на яичный белок. kursak.net StudyPort.Ru - Для чего нужны прививки?Когда ребенок появляется на свет, он обычно имеет иммунитет к некоторым болезням. Это заслуга борющихся с болезнями антител, которые передаются через плаценту от матери к будущему новорожденному. Впоследствии, кормящийся грудью младенец постоянно получает дополнительные антитела с грудным молоком. Но такой иммунитет носит только временный характер. Вакцинация (прививка, иммунизация) — создание искусственного иммунитета к некоторым болезням. Для этого используются относительно безобидные антигены (белковые молекулы) , которые являются частью микроорганизмов, вызывающих болезни. Микроорганизмами могут быть вирусы, типа кори, или бактерии. Вакцинация — одно из самых лучших средств, чтобы защитить детей против инфекционных болезней, которые вызывали серьезные болезни прежде, чем прививки были доступны. Необоснованная критика вакцинации в прессе, была вызвана стремлением журналистов к раздуванию сенсаций из отдельных случаев послевакцинальных осложнений. Да, побочные эффекты свойственны всем лекарственным препаратам, в том числе и вакцинам. Но риск получить осложнение от прививки гораздо ничтожнее, чем риск от последствий инфекционной болезни у непривитых детей. Вакцины стимулируют ответ иммунной системы так, как будто имеет место реальная инфекция. Иммунная система затем борется с "инфекцией" и запоминает микроорганизм, который ее вызвал. При этом если микроб вновь попадает в организм, эффективно борется с ним. В настоящее время имеются четыре различных типа вакцин: · содержащие ослабленный живой микроорганизм, например вакцина полиомиелита, кори, свинки и краснухи · содержащие убитый микроорганизм, например вакцина коклюша · содержащие анатоксин; это токсин, произведенный бактерией или вирусом. Например, дифтерия и вакцины столбняка — фактически анатоксины · биосинтетические вакцины; они содержат вещества, полученные генно-инженерными методами и вызывающими реакцию иммунной системы. Например, вакцина гепатита B, гемофильной инфекции. Важно удостовериться, что Ваши дети иммунизируются в правильные сроки. Рекомендуемые прививки для детей. Следующий план прививок рекомендуется педиатрами. Обычно, только здоровые дети прививаются строго по графику, так что вопрос о сроках вакцинации решается индивидуально Вашим педиатром. 1. Вакцинация АКДС (дифтерия, столбняк, коклюш) . первая — в 3 месяца вторая — в 4 месяца третья — в 5 месяцев от рождения Ревакцинации: первая (RV1) — 18 месяцев, АКДС вторая (RV2) — 6 лет, АДС-М третья (RV3) — 11 лет, АД-М четвертая (RV4) — 16-17 лет, АДС-М взрослые — однократно, каждые 10 лет, АДС-М (АД-М) 2. Вакцинация полиомиелита. первая — в 3 месяца вторая — в 4 месяца третья — в 5 месяцев от рождения Ревакцинации: первая (RV1) — 18 месяцев вторая (RV2) — 2 года третья (RV3) — 6 лет 3. БЦЖ (против туберкулеза) Вакцинация на 4-7 день жизни (как правило, в родильном доме) Ревакцинации: первая (RV1) — 7 лет вторая (RV2) — 14 лет (проводится детям, неинфицированным туберкулезом и не получившим прививку в 7 лет) 4. Корь, паротит, краснуха Вакцинация в 1 год. Ревакцинация в 6 лет. 5. Гепатит В.
Вакцина АКДС АКДС вакцина защищает против дифтерии, столбняка и коклюша. АДС-М и АД-М это формы той же самой вакцины. Дифтерия, это серьезная инфекция, при которой может происходить блокирование дыхательных путей. Кроме того, дифтерия чревата серьезными осложнениями — поражением сердца, почек и пр. Использование АКДС вакцины практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша. Но, в настоящее время, наблюдается рост заболеваемости дифтерией. Поэтому в регионах с неблагоприятной обстановкой проводится дополнительная вакцинация взрослого населения. Столбняк (тетанус) — поражение нервной системы, вызванное бактериями, загрязняющими рану. Столбняк может быть в любом возрасте. Коклюш — поражение дыхательной системы, характеризуется "спазматическим" кашлем. Осложнения могут быть у детей до первого года жизни; дети на первом месяце жизни особенно восприимчивы к инфекции. Вакцина АКДС вводится внутримышечно в ягодицу или бедро. План вакцинации Вакцинация АКДС является обязательным условием при устройстве ребенка в детский сад. После проведения вакцинации и ревакцинации согласно плану (см. выше) , проводятся ревакцинации взрослым каждые 10 лет (вакциной АДС-М) . Побочные эффекты Вакцина часто вызывает умеренные побочные эффекты: небольшая лихорадка, умеренная болезненность, покраснение и припухание в месте инъекции. Повышение температуры тела (как правило, не выше 37,5 С) , легкое недомогание в течение 1-2 дней. У детей, склонных к аллергическим реакциям, может быть сыпь. Серьезные осложнения, вызванные АКДС иммунизацией редки; они происходят в меньше чем одном проценте случаев вакцинации. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию. Когда вакцинация откладывается Если новорожденный имеет более серьезную болезнь, чем умеренная простуда. Когда новорожденный имеет неврологические нарушения, или отстает в развитии, из вакцины исключается компонент коклюша. Эти дети могут получать АДС-М вакцину (дифтерия и столбняк) . Если была выраженная реакция на предыдущее введение АКДС, консультируются с педиатром прежде, чем новорожденный вакцинируется: · припадки от 3 до 7 дней после вакцинации · резкое ухудшение общего состояния · аллергическая реакция после получения вакцины: припухлость лица или затрудненное дыхание · температура 38 С или выше, шок или коллапс в течение первых двух дней после вакцинации · постоянный, неуправляемый крик ребенка, продолжающийся более трех часов одновременно в течение первых двух дней после вакцинации Дети, которые имели проблемы с АКДС/АДС-М вакциной, обычно могут безопасно получать АД-М вакцину. Для снятия болезненности, припухлости и красноты в области инъекции, врач может назначать парацетамол, или другие противовоспалительные препараты. Некоторые врачи рекомендуют прием препаратов перед вакцинацией. Теплая ткань или грелка также может помочь уменьшить болезненность. Вакцина против полиомиелита Полиомиелит — желудочно-кишечная вирусная инфекция, осложнением которой могут быть параличи. Защита против полиомиелита происходит в более чем 90 процентов от всех иммунизируемых детей. Имеется два типа вакцины: 1. Вакцина Солка (IPV) , содержащая инактивированный полиовирус (вводится инъекцией) 2. Вакцина Сэбина (OPV) , содержит безопасный, ослабленный живой вирус. Вводится через рот. Это наиболее часто используемая вакцина полиомиелита сегодня. План вакцинации Вакцинация полиомиелита является обязательным условием при устройстве ребенка в детский сад. Проводится вакцинация и ревакцинация согласно плану (см. выше) . Также проводятся ревакцинации взрослым, если они не вакцинированы в детстве и выезжают в опасные по полиомиелиту районы. В настоящее время, под эгидой ВОЗ, реализуется программа по искоренению полиомиелита к 2000 году. В рамках той программы проводится массовая вакцинация детей, вне традиционного графика иммунизации. Когда вакцинация откладывается Если новорожденный имеет иммунные нарушения (тогда IPV вакцина рекомендуется вместо OPV вакцины) . Дети с иммунными нарушениями должны избежать контакта с любым, кто получил живой вирус, OPV вакцину, в течение двух недель после прививки. Вводимая IPV вакцина не должна быть дана людям с серьезной аллергией к неомицину или стрептомицину. OPV вакцина, как правило, не имеет серьезных побочных эффектов. IPV вакцина может вызывать умеренную болезненность и красноту в месте введения в течение нескольких дней; это можно устранить противовоспалительными лекарственными средствами типа парацетамола. Вакцина БЦЖ Применяется против туберкулеза. Представляет собой живые, ослабленные бактерии туберкулеза. Туберкулез — инфекция поражающая преимущественно легкие, но процесс может затрагивать любые органы и системы организма. Возбудитель туберкулеза — микобактерия Коха — очень устойчива к применяемому лечению. Вакцинация проводится, обычно в родильном доме. Вводится внутрикожно в верхней части левого плеча. После введения вакцины образуется небольшое уплотнение, которое может нагноиться и постепенно, после заживления, образуется рубчик (как правило, весь процесс длится от 2-3 месяцев и дольше) . Для оценки приобретенного иммунитета, в дальнейшем, ребенку ежегодно проводится туберкулиновая проба (реакция Манту) . Осложнения вакцинации Как правило, носят местный характер: · подкожные "холодные" абсцессы (гнойники) — возникают при нарушении техники вакцинации · воспаление местных лимфатических узлов · келлоидные рубцы · воспаление костей и распространенная БЦЖ-инфекция (у детей с выраженным иммунодефицитом) , встречается очень редко Когда вакцинация откладывается У новорожденных противопоказания к вакцинации БЦЖ: · острые заболевания (внутриутробные инфекции, гемолитическая болезнь и пр.) · выраженная недоношенность (используют БЦЖ-М вакцину) Противопоказания к ревакцинации: · клеточные иммунодефициты, ВИЧ-инфекция, онкологические заболевания · терапия кортикостероидами и иммунодепрессантами · туберкулез · осложненные реакции на предыдущее введение БЦЖ Вакцина против кори Корь — вирусное заболевание, чрезвычайно заразное. При контакте с больным корью заболевают 98% непривитых или не имеющих иммунитета людей. Вакцина готовится из живых ослабленных вирусов кори. Некоторые вакцины содержат краснушный и паротитный компоненты. Вакцина вводится подкожно под лопатку или в области плеча. План вакцинации Вакцинация кори является обязательным условием при устройстве ребенка в детский сад. Проводится вакцинация и ревакцинация согласно плану (см. выше) . Побочные эффекты У большинства детей никаких побочных явлений после вакцинации нет. Может быть повышение температуры тела (как правило, не выше 37-38 С) , легкое недомогание в течение 2-3 дней. У детей, склонных к аллергическим реакциям, может быть сыпь. Серьезные осложнения, вызванные крайне редки. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию. Когда вакцинация откладывается Противопоказания к вакцинации: · иммунодефицитные состояния, онкологические заболевания · аллергия на аминогликозиды (канамицин, мономицин) · беременность Если ребенок получал препараты содержащие иммуноглобулины или плазму крови, то вакцинация проводится не ранее, чем через 2-3 месяца. Вакцина против паротита (свинки) Паротит — вирусное заболевание, поражающее преимущественно слюнные железы, поджелудочную железу, яички. Может быть причиной мужского бесплодия и осложнений (панкреатит, менингит) . Иммунитет после однократной вакцинации, как правило, пожизненный. Вакцина готовится из живых ослабленных вирусов паротита. Вводится подкожно, под лопатку или в плечо. Побочные эффекты У большинства детей никаких побочных явлений после вакцинации нет. Может быть повышение температуры тела с 4 по 12-й день после вакцинации, легкое недомогание в течение 1-2 дней. Иногда кратковременное (2-3 дня) незначительное увеличение околоушных слюнных желез. Серьезные осложнения, вызванные крайне редки. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию. Крайне редко может развиться легко протекающий менингит. Когда вакцинация откладывается Противопоказания к вакцинации: · иммунодефицитные состояния, онкологические заболевания · аллергия на аминогликозиды (канамицин, мономицин) , перепелинные яйца · если была аллергия на коревую вакцину Вакцина против гепатита B Гепатит B — вирусное заболевание, поражающее печень. Опасным последствием этой болезни является ее затяжное течение с переходом в хронический гепатит, цирроз и рак печени. Кроме того, для заражения гепатитом B достаточно контакта с ничтожным количеством крови больного. Вакцина готовится генно-инженерными методами. Вводится внутримышечно в бедро или плечо. План вакцинации Иммунизируются дети и взрослые из групп риска (медицинские работники, лица получающие препараты крови и пр.) . Вакцинация детей:
Вакцинация взрослых: первые две прививки — с интервалом 1 месяц третья — через 6 месяца после второй Побочные эффекты. Практически не наблюдаются. Может быть в месте введения покраснение и уплотнение; кратковременное ухудшение самочувствия. Описаны единичные случаи сильных аллергических реакций; боли в суставах, мышцах. Противопоказания Индивидуальная непереносимость дрожжевых грибов и других компонентов препаратов. Заключение. Иммунные нарушения, иммунодефицит Иммунные нарушения или иммунодефицит наблюдаются при: врожденных иммунодефицитных состояниях, ВИЧ-инфекции, других иммунодефицитных болезнях; раке, лейкозе, других онкологических заболеваниях; при лечении глюкокортикоидами и цитостатиками. Эти заболевания, как правило, несовместимы с иммунизацией «живыми» вакцинами. Так как даже ослабленный микроорганизм может вызвать заболевание, если имеется серьезное нарушение иммунитета. ПЕРЕЧЕHЬ МЕДИЦИHСКИХ ПРОТИВОПОКАЗАHИЙ К ПРОВЕДЕHИЮ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК (согласно приказу МЗ РФ №375 от 18.12.1997)
studyport.ru Для чего нужны прививки?Большую часть вакцин человек получает в детстве, и решение об их необходимости всегда принимается взрослыми. Поэтому вопросом для чего нужны прививки, человек обычно задается тогда, когда у него появляются свои дети. Зачем нужны прививки?Прививки были изобретены врачом Дженнером в 1798 году. Первооткрыватель вакцин заметил, что если ввести вызывающие оспу микроорганизмы человеку через кожный надрез, то он приобретает стойкость к смертельному заболеванию. Специфический иммунитет к заболеванию возникает благодаря лимфоцитам, которые захватывают болезнетворные микроорганизмы и выделяют в кровь антитела к ним. Действие вакцины длится некоторое время – год или больше – после окончания этого периода требуется ревакцинация. Сегодня вакцинация редко проводится с помощью живых микроорганизмов, чаще всего для изготовления препаратов используют продукты их жизнедеятельности или отдельные компоненты клетки микроба. Поэтому риск заболеть после вакцинации сведен к минимуму. Нужно ли делать прививки?Взрослые люди обычно избегают вакцинации, не желая тратить свое время и деньги. Между тем медики призывают ежегодно прививаться от гриппа и ревакцинироваться каждые 10 лет от столбняка и дифтерии. Эти заболевания очень опасны, в том числе и осложнениями, но достаточно эффективно предупреждаются с помощью прививок. Помимо этого, очень важно делать все необходимые прививки перед поездками в страны с плохой эпидемиологической ситуацией. Непривыкший к чужеродной инфекции организм будет перед ней беззащитен, а уровень медицины в таких странах, как правило, невысок.  Нужны ли прививки детям?Что касается детей, решение о необходимости вакцинации должен принимать врач, учитывая индивидуальные особенности каждого ребенка. Вакцинация детей позволяет избежать таких опасных заболеваний, как столбняк, дифтерия, оспа, полиомелит, туберкулез, корь, краснуха, коклюш, гепатит В и других. kak-bog.ru Для чего нужны прививки детям?
Зачем делать детям прививку?В результате у малыша формируется иммунная защита – это различные антитела, способные нейтрализовать возбудителя болезни в том случае, если ребенок все-таки заразится. В одних случаях для выработки иммунитета достаточно один раз сделать прививку, в других случаях постпрививочный иммунитет постепенно ослабевает и для его поддержания необходимы повторные введения. Важно помнить, что успех проведения вакцинации зависит от соблюдения сроков прививок. Как правило, это позволяет организовать защиту крохи от инфекции в 80-90% случаев. Какие прививки следует делать детям?От гепатита В. Первый раз прививку делают еще в роддоме, затем повторяют введение в один месяц жизни, на втором месяце ее делают детям из группы риска. Ревакцинация – в 6 месяцев. Если малыш входит в группу риска, например, у его мамы был обнаружен гепатит В, то может потребоваться дополнительная вакцинация в 1 год. Иммунитет формируется на 5 лет. От дифтерии, коклюша и столбнякаПрививку проводят трехкратно, начиная с 3 месяцев, интервал между ними составляет 1.5 месяца. В полтора года проводят ревакцинацию. В возрасте 6-7 лет прививают ребенка только от столбняка и дифтерии. ПолиомиелитЗащищает малыша от довольно тяжелой инфекции с развитием параличей. График вакцинации совпадает с проведением АКДС. Гемофильная инфекцияПрививают от заражения гемофильной палочкой детей, которые лишены материнского молока, недоношенных младенцев, имеющих признаки иммунодефицита. Прививка позволяет предупредить частые вирусные заболевания при поступлении малыша в детский сад. Как считают медики, до 40% детей дошкольного возраста инфицированы гемофильной палочкой. От туберкулезаЕе проводят на 3-7 день жизни в роддоме, после на коже появляется уплотнение и корочка, которую нельзя удалять или травмировать. На месте корочки к году образуется небольшой рубчик. Чтобы заразиться туберкулезом, необязательно находиться в тесном контакте с больным, инфекция довольно распространена. Ревакцинацию проводят в 7 лет и (при отсутствии противопоказаний) в14 лет. От кори, краснухи и паротитаУдобнее прививать от этих инфекций одной инъекцией, MMR–вакциной. Прививку делают в один год и в 6 лет. Это список обязательных прививок, входящих в Национальный календарь. Чем может грозить отказ от прививки?Многие родители, испугавшись данных, которые иногда проходят в СМИ, отказываются от вакцинации. Но ведь вред от прививок гораздо меньше, чем от осложнения инфекционного заболевания, которое может настигнуть вашего малыша. Кроме того, привитый ребенок переносит инфекцию в гораздо более легкой форме, чем малыш, который не прошел вакцинацию. Хотя официально и запрещено отказывать в приеме в дошкольное учреждение из-за отсутствия прививок, вы можете получить отказ в завуалированной форме. Если вы собираетесь поступать в престижную школу, где существует большой конкурс, отказ в приеме будет вполне законным. Также непривитого ребенка вы не сможете взять с собой на отдых за границу, некоторые страны запрещают это делать. VN:F [1.9.22_1171] Рейтинг: 5.0/5 (1 проголосовало) ♦ Рубрика: Прививки. ♥ Метки: график прививок > зачем делать прививку > прививки > прививки детямsemeinaya-medicina.ru Для чего нужны прививки?Случается, что родители категорически настроены против прививок и не хотят слышать никаких аргументов, если учесть что аргументы шаблонные и подход к ребенку тоже инкубаторный. По большей части людям просто недостает знаний, утверждает городской детский иммунолог Татьяна Черняк. Если взрослые заботятся о здоровье своих детей, они никогда не будут рисковать их будущим, - объясняет врач. - Ведь жить с мыслью, что ваше чадо может заболеть, тем более - получить осложнение вызванное самой же прививкой, очень трудно. Разве не лучше перестраховаться? Эпидемия или повышенная заболеваемость на определенную инфекцию обычно не длится день-два. Этот период, как говорит медик, затягивается на несколько месяцев. В такой критический момент еще можно думать о прививке, но когда никакого шума нет, а его создают сами медики с потолка, это не повод впадать в панику и подвергать своего ребенка непредсказуемой иммунизации. Есть родители которые обращаются в поликлинику и хотят, чтобы их ребенка как можно быстрее прививали. Однако гарантий на то что ребенок останется здоровым, не заболеет этой инфекционной болезнью или не подхватит парочку других при сниженном иммунитете который ребенок получает благодаря вакцинации нет никаких. Ответственности за нанесенный вред не понесет никто. Иногда родители отказываются от прививок временно, добавляет Татьяна Черняк. Просят подождать, пока ребенку не исполнится год. Преимущественно так делают мамы, в которых были тяжелая беременность и сложные роды. А дети родились с какими-то проблемами со здоровьем, были беспокойными или имели желтуху, - продолжает Татьяна Черняк. Когда родители видят, что с малышом все ладно, он нормально развивается и растет, то сразу соглашаются на прививку. Потому что им разьяснили врачи к каким осложнениям может привести эта инфекция, но какой вред может принести сама прививка никто не говорит, это Табу. Все что они говорят это то что вакцинация, - единственная действенная возможность защитить ребенка. Часто, чтобы принять решение, родителям нужная консультация специалиста, - говорит иммунолог. - Они обращаются ко мне, участковых педиатров, других врачей и советуются, как лучше сделать. Мы объясняем все нюансы, подбираем схему прививок и никаких проблем тогда не возникает. Показатель охватывания детей прививками в настоящее время, по ее данным, - близко 70-80%. Это колоссальное число, но почему то риск инфецирования в нашей стране не спадает, не странно ли это? Количество отказов от вакцинирования с каждым годом спадает. Частично - через перебои со снабжением вакцин. Мнение медика. Все вакцины, - сертифицированы, с документами. Их изготовляют в научных институтах. Не исключение, как говорит медик, - продукция отечественных производителей. Учитывают состояние иммунитета Прививать можно почти всех детей. Исключение - те, у кого серьезные болезни - гидроцефалия, врожденный иммунодефицит, злокачественные заболевания. Хотя и здесь, как говорит врач, - все очень индивидуально. Врачи готовы колоть вакцину даже больному ребенку, для максимально покрытия своего участка и выполнения плана. А некоторые как слепые котята, до сих пор верят в чудесные свойства вакцинации, не замечая калек и инвалидов после ее применения. Если у ребенка - неврологические нарушения и от одного до трех раз на месяц его тревожат судороги, с вакцинацией действительно следует подождать, - объясняет Татьяна Черняк. Другой риск - аллергия на какой-то из составляющих иммунобиологического препарата. Например, антибиотики или стабилизаторы. Тогда врач подбирает другую вакцину. Это - так называемые абсолютные протипоказани, - добавляет иммунолог. - Вопрос в том, можно ли делать прививку ребенку, в таких случаях решает специальная комиссия. Она заседает раз в неделю, по вторникам. Медики учитывают и состояние иммунной системы пациентов. Иммунизацию можно проводить только здоровым детям. Если малыш подхватил вирусную болезнь, вакцинацию переносят. Иначе - никак. По новому приказу строку послевакцинальная или побочная реакция заменили на другую - "неблагоприятное событие", - ведет дальше собеседница. - Как по мне, это большой обман как для медиков так и для родителей, и до того запуганных и дезинформированных нашей медициной. Да и родители воспринимают его значительно спокойнее. Оно, по мнению Татьяны Черняк, меньше настораживает людей, а следовательно - и не пугает. Реакция может проявиться не сразу. Большинство родителей понимают, что на введение вакцины, как и на любой другой лекарственный препарат, может быть реакция, - говорит госпожа Черняк. Организм переживает стресс, а если это еще не сформированный организм, если ребеночек и так борется за жизнь, полезны ли ему будут дополнительные нагрузки на его иммунную систему? - Для чего делают прививку? Чтобы организм отреагировал и произвел антитела против той или другой инфекции. Поэтому на протяжении двух-трех дней после вакцинации температура тела у ребенка может повыситься до отметок 38-38,6 град. Иногда появляется покраснение или затвердение в участке инъекции. И врачи конечно же говорят что ничего страшного в этом нет. Если ребенок так отреагировал, то к следующей прививке его уже готовят, - продолжает врач. - Это позволяет уменьшить реакцию на введение иммунобиологического препарата и успокаивает родителей. Врач в таких случаях складывает индивидуальную схему. Дети тогда принимают жаропонижающие и противоаллергические препараты перед прививкой, в день его проведения и после него. Реакция может проявиться не сразу. Все зависит от вида вакцины, - объясняет иммунолог. - Например, реакция на комбинированную вакцину против дифтерии, столбняка, коклюша и полиомиелита может проявиться в первые два дня. На УПК - против кори, паротита и краснухи - в период от шести до десять дней. Родители должны быть готовыми к этому. Детям, которые склонны к аллергическим реакциям, делают прививку в больнице. Такая малышня находится под постоянным надзором медиков. Татьяна Черняк заметила, что родители больше склонны к проведению профилактических прививок в весенне-летний период. Мол, зимой - холодно и есть риск подхватить инфекцию. Но это быстрее психологический фактор. Для выработки иммунитета время года значения не имеет, - продолжает врач. - Но если родители просят, детям складывают индивидуальный график прививок и согласовывают все нюансы. Впрочем, как она говорит, лучше вакцинацию проводить своевременно. Тогда ребенок будет иметь надлежащую защиту от инфекций. Врачи всегда прислушиваются к жалобам родителей, - подытоживает иммунолог. - Если у ребенка - аллергия, он плохо спит и беспокоен, назначают дополнительные обследования и анализы. И уже тогда решают, стоит ли отложить прививку и на сколько. Вакцина против столбняка обойдется родителям в 4-6 грн Через отмену массовой кампании прививок против кори и краснухи у нас была эпидемия кори, выросла заболеваемость на коклюш и краснуху, так говорят медики, но так ли это? Как с 70% покрытием прививками страны, за год может увеличиться так сильно заболеваемость, не очередное ли это миф для запугивания и так неуверенных родителей? В соседней России и Таджикистане в прошлом году уже регистрировали случаи полиомиелита, напоминает городской детский иммунолог Татьяна Черняк. Это очень настораживает и пугает, - говорит она. - Ведь это все - инфекции, которые можно удержать под контролем. Главное - вовремя сделать прививку, это и является выходом для наших медиков. Когда появляется повод для тревоги, любителей прививаться становится больше, чего они и добиваются заметила госпожа Черняк. Родители тогда готовы даже вакцину покупать за собственные средства. Впрочем, иногда бывает слишком поздно. За рубежом детям проводят прививку против менингококковой и ротавирусной инфекций. У нас они - рекомендованные. То есть не входят в календарь обязательных прививок. Государство не имеет средств на закупку такой вакцины. Сделать такую прививку можно по желанию родителей. Хотя такие случаи - единичные, - делится наблюдениями врач. - Родители по большей части покупают комбинированные вакцины, которые защищают от нескольких болезней сразу. Это очень удобно. Все - в одном шприце. Ампула не трескается, не бьется. Особенных рекомендаций после проведения прививок нет. Желательно, чтобы ребенок хотя бы 10 дней побыл дома и не находился среди большого скопления людей. Ведь пока формируется иммунитет, организм - ослабленный и уязвимый. Ребенок может подхватить другую болезнь. Поэтому все основные прививки проводят до два года, когда дети еще не ходят в детский садик, - объясняет Татьяна Черняк. - Хорошо, если питание малыша в данный период станет более питательным. Ребенок должен получать витамин С. Желательно - с пищей. Если есть аллергия на лимоны - в таблетках. Раны приводят к столбняку Если ребенку не делали прививок или она получил их не в полном объеме, он может заболеть на столбняк. А эта болезнь - одна из опаснейших, напоминает врач. Хирурги и ортопеды всегда говорят об этом родителям, - продолжает медик. - Ведь от ран и травм не застрахован ни один ребенок. Экстренную профилактику столбняка проводят детям, которые не получили всех прививок по возрасту. Причины могут быть разными. Например, противопоказания, отказы. Тогда участковый педиатр или врач-иммунолог выписывает рецепт и родители покупают вакцину против столбняка в аптеке, - говорит иммунолог. - Приобрести ее может каждый. Такая вакцина стоит около 3-4 грн. Ребенок все равно должен получить плановую прививку. Это защитит ее от этой инфекции на пять лет. Меньших детей, по словам медика, вакцинируют комбинированной вакциной "Пентаксим", старших - АДП. Вакцины против таких инфекции, как столбняк или дифтерия - неживые, то есть они содержат ослабленные бактерии, - подытоживает Татьяна Черняк. - Следовательно, длительной защиты не дают. Поэтому спустя некоторое время детей следует прививать повторно. Поделитесь в соцсетях:Еще записи по темеmtex.com.ua Для чего нужны прививки?муниципальное образовательное учреждение «Средняя общеобразовательная школа № 52» Канавинского района г. Нижнего Новгорода Школьное научное общество учащихся «Эврика» РЕФЕРАТ по Основам безопасности жизнедеятельности тема: «Для чего нужны прививки?» выполнила: ученица 10 «А» класса Шемахян Ирина Научный руководитель: Преподаватель-организатор ОБЖ высшей категории Кучаева И.В. Консультант: Зам. главного врача МЛПУ «Детская поликлиника №32» врач – педиатр высшей категории Кокурина Г.М. 2009 год Содержание Введение ………………………………………………………………………. Глава 1. Календарь профилактических прививок в разных стран мира и в России ……………………………………… Глава 2. Противопоказания к вакцинации ……………………………. Глава 3. Правовые аспекты вакцинопрофилактики. ...................... Заключение …………………………………………………………………… Приложение …………………………………………………………………… Исследовательская часть …………………………………………………. Список использованных источников …………………………………… Введение Когда ребенок появляется на свет, он обычно имеет иммунитет к некоторым болезням. Это заслуга борющихся с болезнями антител, которые передаются через плаценту от матери к будущему новорожденному. Впоследствии, кормящийся грудью младенец постоянно получает дополнительные антитела с грудным молоком. Но такой иммунитет носит только временный характер. Вакцинация (прививка, иммунизация) - создание искусственного иммунитета к некоторым болезням. Для этого используются относительно безобидные антигены (белковые молекулы), которые являются частью микроорганизмов, вызывающих болезни. Микроорганизмами могут быть вирусы, типа кори, или бактерии. Вакцинация - одно из самых лучших средств, чтобы защитить детей против инфекционных болезней, которые вызывали серьезные болезни прежде, чем прививки были доступны. Необоснованная критика вакцинации в прессе, была вызвана стремлением истов к раздуванию сенсаций из отдельных случаев послевакцинальных осложнений. Да, побочные эффекты свойственны всем лекарственным препаратам, в том числе и вакцинам. Но риск получить осложнение от прививки гораздо ничтожнее, чем риск от последствий инфекционной болезни у непривитых детей. Вакцины стимулируют ответ иммунной системы так, как будто имеет место реальная инфекция. Иммунная система затем борется с "инфекцией" и запоминает микроорганизм, который ее вызвал. При этом, если микроб вновь попадает в организм, эффективно борется с ним. В настоящее время имеются четыре различных типа вакцин:
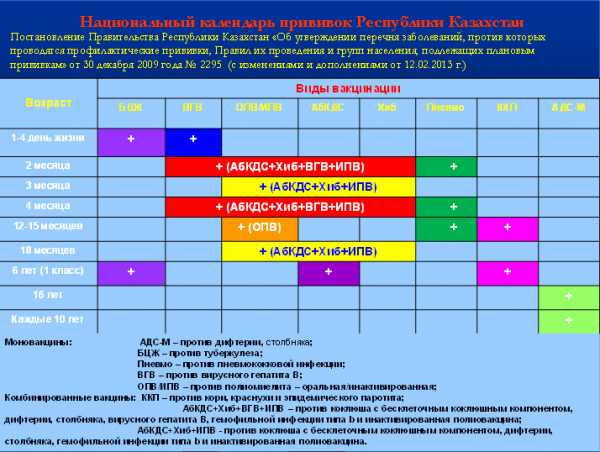
Важно удостовериться, что дети иммунизируются в правильные сроки. План прививок рекомендуется педиатрами. Обычно, только здоровые дети прививаются строго по графику, так что вопрос о сроках вакцинации решается индивидуально педиатром. Глава 1. О календарях профилактических прививок в разных странах мира. Эра вакцинации, начатая более 200 лет тому назад, за прошедший период характеризовалась впечатляющими успехами в борьбе с инфекционными заболеваниями. Более века на Земле проводилась вакцинация лишь против натуральной оспы, так что понятие Календаря профилактических прививок как определенной органами здравоохранения схемы вакцинации от нескольких декретированных инфекций не существовало. Создание новых вакцин поставило перед исследователями много вопросов: каков оптимальный возраст начала вакцинации и схема введения для наилучшей выработки специфического иммунитета, как сочетаются вакцины между собой. Дальнейшее развитие иммунопрофилактики осуществлялось путем расширения числа используемых вакцин и отработки оптимальных схем их введения. В России вакцинация против оспы впервые была проведена в 1801 году, однако обязательным оспопрививанием стало в 1885 году. Результатом огромных усилий по борьбе с натуральной оспой явилась ликвидация этой инфекции в нашей стране в 1936 году, однако до 1980 года, вплоть до окончательной ликвидации натуральной оспы на Земле, оспопрививание продолжалось. Второй прививкой после оспопрививания, ставшей обязательной для всего населения, стала прививка против туберкулеза (БЦЖ). Вакцинация БЦЖ начиналась в 30-е годы, причем в течение 35 лет вакцина вводилась орально. Этот метод вакцинации привел к значительному снижению заболеваемости тяжелыми формами туберкулеза (менингит, милиарный туберкулез), однако он имел и ряд существенных недостатков. Поэтому с середины 60-х годов в нашей стране переходят на внутрикожный метод введения БЦЖ. Многочисленные исследования эффективности вакцинации БЦЖ, проведенные и в СССР, и в других странах, в том числе ВОЗ, показали, что оптимальный возраст ее начала – первые дни жизни. В настоящий момент вакцинация против туберкулеза проводится в 178 странах мира, причем в подавляющем большинстве из них (156 стран) прививка проводится в первые дни жизни, в остальных – на первом году. Страны с высоким уровнем социального развития и низкой заболеваемостью туберкулезом отказались от всеобщей вакцинации БЦЖ (США, Канада, Италия, Дания – всего 17 стран) и проводят ее лишь в группах риска. Рост заболеваемости туберкулезом в нашей стране на фоне всеобщей БЦЖ- вакцинации связан с недостаточно высокой эффективностью прививки в отношении вторичных форм туберкулеза. Это, а также сомнения в эффективности ревакцинации БЦЖ ставит вопрос о ее целесообразности; с этим связан отказ большинства стран мира (99) от ревакцинации там вакцинируют против туберкулеза однократно. В нашей стране до 1988 года Календарь профилактических прививок предусматривал 4-кратное введение вакцины БЦЖ. В настоящее время в России проводится однократная ревакцинация (в 7 или 14 лет), как это делается ив 28 других странах (Чили, Чехия, Ирландия, Мексика). Три раза вакцина БЦЖ вводится в 22 странах (Аргентина, Монголия, Турция, Китай), 4 или более раз – в 9 странах (в том числе Азербайджан, Беларусь, Болгария, Казахстан). Вакцинация против коклюша в нашей стране началась в 1936 году с использования противококлюшной коктовакцины (кипяченой), которая оказалась мало эффективной, и в последующем, начиная с 1956года, вакцинация проводилась адсорбированной коклюшно-дифтерийно-столбнячной вакциной (АКДС), в состав которой входят инактивированные формалином коклюшные микробные клетки. Многие годы АКДС-вакцинация в нашей стране проводилась детям в возрасте 5-6 месяцев, однако, учитывая наибольшую опсаность коклюша для детей первых месяцев жизни, ВОЗ рекомендовала перенести начало вакцинации на более ранний возраст (1,502 мес.). В настоящее время в большинстве стран мира АКДС начинают вводить в возрасте 6 недель (63 страны) или в 2 месяца (66 стран). В 3 месяца начинают вакцинацию в 62 странах, а в более поздние сроки – только в 3. Ревакцинацию АКДС в нашей стране проводят однократно, через 1 год после завершения первичной вакцинации; такая практика принята еще в 71 стране. Многие страны (83) отказались от ревакцинации против коклюша и вводят вакцину АКДС только 3-кратно. Одним из объяснений такой тактики может быть тот факт, что вакцинация против коклюша не дает полной защиты против этой инфекции и при высокой заболеваемости коклюшем большинство вакцинированных переносит легкую форму инфекции, оказывающую бустерный эффект, так что необходимость в ревакцинации отпадает. Другой тактики придерживаются 44 страны, которые ввели в Национальный календарь вторую ревакцинацию против коклюша в 6-7 летнем возрасте. Действительно, заболеваемость коклюшем возрастает в школьном возрасте, и логично уменьшить число восприимчивых к этой инфекции введением бустерной дозы АКДС через 4-5 лет после первой ревакцинации. Высокая реактогенность АКДС – вакцины затрудняет внедрение второй ревакцинации, однако создание малореактогенных ацеллюлярных коклюшных вакцин расширяет возможности борьбы с этой инфекцией. В начале 60-х годов в нашей стране начата вакцинация против полиомиелита, причем в первые годы применения живой аттенуированной оральной вакцины (ОПВ) число иммунизирующих доз для каждого ребенка достигало 14. Позднее число вакцинаций и ревакцинаций было сокращено до 9. В начале 90-х годов на территории малой эффективностью вакцины, сколько низким охватом профилактическими прививками. Проводившиеся в течение 4 лет. Национальные дни иммунизации против полиомиелита, в ходе которых практически все дети до 3-летнего возраста получали по 2 дополнительные прививки ОПВ, существенно улучшили эпидемическую обстановку по полиомиелита в России; с 1997 года не было зарегистрировано ни одного случая полиомиелита или выделения дикого вируса. Такая ситуация создала предпосылки в последнем действующем Календаре составило 6, а в представленном для утверждения в Минздрав России Проекте нового календаря профилактических прививок их всего 5. Сравнительное изучение показателей коллективного иммунитета к полиомиелиту в зависимости от кратности вакцинации, проведенное еще в 80-х годах, показало отсутствие существенного различия между детьми, получавшими 3-4, 7-8 и 9-10 доз ОПВ. В настоящее время в 55 странах каждый ребенок получает по 3 иммунизирующих дозы полиомиелитной вакцины, в 59 странах – вакцинация 4-кратная, 5 доз вакцины получают дети в 43 странах, а 6 и более – в 40 странах ( в том числе Армения, Азербайджан, Бахрейн, Беларусь, Болгария, Грузия, Турция, Украина). В календари 11 развитых стран (Швеция, Израиль, Дания, США, Франция) с целью профилактики вакцино-ассоциированного полиомиелита включена инактивированная полиомиелитная вакцина. В соответствии с рекомендациями ВОЗ, с рождения против полиомиелита вакцинируют в 48 странах Африки и Азии, в остальных странах вакцинацию против полиомиелита сочетают с АКДС-вакцинацией. Создание вакцины против кори и начало массовой иммунизации против этой инфекции в 1968 году привело к снижению заболеваемости в десятки раз. Внедрение в практику живой коревой вакцины требовало решения вопроса об оптимальном возрасте вакцинации. При этом необходимо было учитывать 2 взаимоисключающих фактора:
Действительно, изучение уровня противокоревого иммунитета у детей, привитых в возрасте 9-10 мес. и старше 1 года, показало, что во второй группе титры антител были выше. Тем не менее, в настоящее время в Календарях 114 стран мира для защиты наиболее угрожаемого контингента вакцинация против кори проводится на первом году жизни (от 6 до 10 месяцев). При этом только в 11 странах вакцинация повторяется на 2-м году ( с целью выработки специфического иммунитета у тех детей, у которых из-за наличия материнских противокоревых антител первая вакцинация была неэффективна). Всего же повторную вакцинацию против кори (монопрепаратом или в состав тривакцины) проводят в 69 странах, а 3-кратную вакцинацию – в 9 странах. Вакцинация против эпидемического паротита включена в Календари профилактических прививок 84 стран, причем преимущественно в составе тривакцины (корь – паротит – краснуха). В нашей стране вакцинировать против этой инфекции начали в 1981 году, однако до последнего времени проводилась однократная прививка (на 2-м году жизни), а охват вакцинацией был крайне низок, что сопровождалось весьма высокой заболеваемостью эпидемическим паротитом. Введение в ныне действующий календарь повторной прививки против паротита в 6 лет позволило стабилизировать и добиться определенного снижения заболеваемости этой инфекцией. В последние 2 года в России в Календарь профилактических прививок была включена вакцинация против краснухи ( в 1 год и в 6 лет). От краснухи вакцинируют еще в 96 странах ( обычно тривакциной вместе с вакцинацией против кори и паротита). В нашей стране из-за отсутствия федерального финансирования охват декретированных возрастов вакцинацией против краснухи низок, что не только не снижает частоту синдрома врожденной краснухи (СВК), а, наоборот, может сдвинуть заболеваемость краснухой на более старший возраст, увеличивая вероятность краснушной эмбриопатии. В целях более эффективной борьбы с СВК было предложено включить в новый Календарь вакцинацию против крас infourok.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Основное предназначение прививки — выработка иммунитета у ребенка к определенному инфекционному агенту. Для этого в состав вакцины входит ослабленный или убитый микроб – возбудитель того или иного инфекционного заболевания.
Основное предназначение прививки — выработка иммунитета у ребенка к определенному инфекционному агенту. Для этого в состав вакцины входит ослабленный или убитый микроб – возбудитель того или иного инфекционного заболевания.