|
|
||||||||||
|
Спондилодисцит позвоночника - что это такое и как его лечить? Спондилодисцит лечение антибиотикамиСпондилодисцит позвоночника - лечение антибиотикамиСодержание: Спондилодисцит – опасное заболевание позвоночника. Оно случается на фоне других дегенеративно-дистрофических патологий, например, грыжи диска или протрузии. При этом хрящевая ткань, а также сам диск, подвергаются процессу воспаления. Воспаление может начаться по разным причинам. Чаще всего это травмы спины либо какие-то хирургические вмешательства. Но иногда источник воспаления находится в других органах. Нередко это бывает цистит, пиелонефрит, простатит. Нередко причиной становится огнестрельное или ножевое ранение спины. Значительно повышается риск заболевать при наличии ВИЧ-инфекции либо при сахарном диабете. Также в зону риска попадают те, кто часто употребляет алкоголь или принимает наркотики. Среди мужчин патология встречается чаще, чем среди женщин. Что может стать возбудителем для развития спондилодисцита? Это такие микроорганизмы, как стафилококк, стрептококк, кишечная палочка, клебсиелла и некоторые другие. Иногда возбудителем становится бактерия, вызывающая туберкулёз или сифилис. Именно поэтому во время терапии спондилодисцита позвоночника выступает лечение антибиотиками. Основные правилаПрежде, чем начинать принимать антибиотики, следует обязательно выяснить причину заболевания. На тот период, пока не будет точно понятно, какой именно микроб вызвал патологию, следует начать использовать антибиотики широкого спектра действия. Использовать их можно как в виде внутримышечных, так и внутривенных инъекций, в зависимости от общего состояния пациента и тяжести течения. Таблетированные формы в данном случае используются редко, так как необходимо как можно быстрее добиться полного регресса воспаления. К антибиотикам широкого спектра действия, которые назначаются при спондилодисците относятся:
Самолечение здесь недопустимо, так как воспалительный процесс при данной патологии может перейти на сам спинной мозг, что в итоге вызовет развитие парезов или полных параличей. После того, как возбудитель будет обнаружен, назначаются специальные лекарства, которые призваны бороться именно с выявленным возбудителем. Если причиной является стафилококк, тогда рекомендуется применять кларитромицин, азитромицин, ванкомицин, амоксициллин, линкомицин, ципрофлоксацин, фуразолидон, нифуроксазид, тетрациклин. Если возбудителем является стрептококк, то следует использовать следующие препараты – ззитромицин, тетрациклин, хемомицин, ампициллин. Если причиной оказалась синегнойная палочка, тогда применяются амикацин и цефтазидим. Все остальные лекарственные препараты здесь бессильны. Если возбудитель — клебсиелла, тогда следует остановиться на тобрамицине, гентамицине, цефуроксиме, цефтриаксоне. Если же причиной развития этого воспалительного процесса является сифилис или туберкулёз, тогда следует использовать специальные лекарственные препараты, которые предназначены для лечения именно этих заболеваний. Противопоказания
В первую очередь данные препараты полностью противопоказаны при наличии аллергической реакции. Также многие из них оказывают токсическое действие на печень, поэтому применять их людям с заболеваниями этого органа нельзя. Некоторые препараты также токсически влияют на кроветворную систему (костный мозг) и на слух. И, конечно, следует учитывать и такое состояние, как дисбактериоз кишечника. Спондилодисцит лечения антибиотиками требует обязательно. Но при данной патологии могут быть рекомендованы и другие лекарства, в частности обезболивающие и противовоспалительные средства. А чтобы избежать развития всевозможных осложнений, рекомендуется проводить терапию только в условиях стационара. ВосстановлениеПосле прохождения полного курса терапии пациенту обязательно требуется реабилитация. Так, например, следует обязательно пройти курс массажа и физиотерапию, а также придерживаться специальной диеты и принимать ферментные лекарства. Введите свой e-mail, чтобы получить бесплатную книгу "7 простых шагов к здоровому позвоночнику" vashaspina.ru причины, симптомы, лечение и диагностикаСпондилодисцит позвоночника — заболевание опорно-двигательной системы, поражающее центральные части хрящей. Чаще всего имеет инфекционное происхождение. Реже диагностируется асептический спондилодисцит. Одним из проявлений заболевания является постепенное разрушение коллоидных структур тканей, приводящее к нарушению функций позвоночника.
Инфекционные поражения опорно-двигательной системы могут возникать по причине проникновения бактерий с током крови. Существуют и травматические формы заболевания, являющиеся одним из наиболее распространенных осложнений хирургических вмешательств. Межпозвоночные диски редко вовлекаются в воспалительный процесс, что связано с отсутствием в них кровеносных сосудов. Фиброзное кольцо увеличивается посредством деления специальных клеток — хондробластов. Они созревают и преобразуются в хондроциты. Через эти элементы хрящ получает питание. Плотные волокна фиброзного кольца окружены межклеточным веществом, в состав которого входит коллаген. Пульпозное ядро содержит большое количество воды, что создает идеальную для жизнедеятельности патогенных микроорганизмов среду. Причины возникновенияВ большинстве случаев туберкулезный спондилодисцит развивается при повреждении фиброзного кольца. Остеохондроз 3–4 стадии позволяет бактериям беспрепятственно проникать в межпозвоночные диски. Последствия хирургического вправления грыжи могут быть так же опасными для здоровья, как и неправильно выполненная операция. В большинстве случаев инфекция проникает из тканей, окружающих место рассечения выпирающего пульпозного ядра.
Гематогенные формы спондилодисцита имеют вторичный характер. Вначале инфекция поражает внутренние органы и только через некоторое время переходит на опорно-двигательный аппарат. Каждый третий случай воспалительного процесса в l4 позвонке возникает по неустановленным причинам. Наиболее часто неспецифический тип заболевания обнаруживается у детей, подростков и пожилых людей. Инфекционные воспалительные процессы могут охватывать несколько отделов позвоночника. Признаки и последствия заболеванияВыделяемые патогенными микроорганизмами ферменты разрушают клеточные мембраны, что позволяет паразитарным агентам питаться продуктами распада или цитоплазмой. Дегенеративный процесс на ранних стадиях протекает в замыкательных пластинках. Гной, в состав которого входят бактерии, антитела и лимфоциты, проникает в более плотные участки фиброзного кольца и прорывается в ядро. Абсцесс в межпозвоночном хряще представляет собой полость с тонкими стенками, повышенное давление жидкости внутри которого является причиной болевых ощущений. Спинномозговые корешки раздражаются, посылая сигнал в головной мозг. Распространение гнойного содержимого может становиться причиной заражения надкостницы, сухожилий и связок. Проникновение воспалительного экссудата в спинной мозг приводит к развитию:
Дегенеративным патологический процесс называется потому, что при его длительном течении происходит разрушение костных и мягких тканей. Последствия инфекционного спондилодисцита могут быть различными, вплоть до паралича конечностей и нарушения функций внутренних органов. Активная выработка антител иммунной системой становится причиной повреждения костных тканей позвонков. Гноеродные бактерии выделяют остеолитические ферменты, разрушающие оболочки остеоцитов. Костные ткани теряют прочность и истончаются, что способствует заражению глубоких областей. Восстановительный период начинается с прекращения выработки антител и рассасывания абсцесса. Вместо хрящевых появляются соединительные ткани, что не способствует восстановлению функций межпозвоночного диска. Волокна быстро истончаются, начинается трение костных поверхностей. Остеобласты активно делятся, наполняются кальцием и формируют остеофиты. Они растут до тех пор, пока не соединятся с подобными образованиями, находящимися на близлежащих позвонках. Сращение костных элементов сопровождается сдавливанием спинного мозга, из-за чего появляются такие симптомы, как:
Проявления инфекционных форм спондилодисцита схожи. Начинается заболевание с повышения температуры тела, возникновения озноба и головных болей. Локализация болевого синдрома в позвоночнике и конечностях зависит от того, какой именно отдел был поражен. Блокирование нервных окончаний позвонка s1, ответственных за передачу импульсов в головной мозг, нарушает двигательные функции ног, работу выделительной и пищеварительной систем. Чаще всего инфекционные формы спондилодисцита поражают грудной отдел. Инфекционное воспаление позвонков l1 l5 встречается реже. О наличии патологического процесса в мягких тканях свидетельствует отечность и покраснение кожи пораженной области. Появляются тупые ноющие боли приступообразного характера. Они усиливаются при наклонах и поворотах туловища. Спазмы мышц способствуют изменению осанки и нарушают подвижность того или иного отдела позвоночника. Заболевание может протекать в скрытой форме, клиническая картина в таком случае будет схожей с проявлениями остеохондроза, спондилита или спондилоартрита. Инфекционный воспалительный процесс не всегда вызывает бурную реакцию иммунной системы. Субфебрильную температуру не считают полноценным симптомом болезни. Способы леченияРентгенологическое исследование при спондилодисците не всегда оказывается информативным. Явных признаков нарушения целостности межпозвоночных дисков на снимке не наблюдается. Наличие абсцессов и гнойного экссудата можно заподозрить при размывании контуров замыкательных пластинок. КТ дает более наглядное изображение и позволяет определить размеры нарыва.
Диагностика заболеваний поясничного отдела позвоночника достаточно часто включает в себя МРТ. Это более безопасный и точный метод обследования. На снимках костные ткани имеют черный цвет, мягкие — различные оттенки серого. Это позволяет выявлять мельчайшие опухоли, кисты и инфильтраты. Лечение антибиотиками при спондилодисците начинают только после определения типа возбудителя инфекции. Для этого проводятся анализы крови. На наличие воспалительного процесса указывает повышение числа лейкоцитов и СОЭ. Реакция Пирке проводится с целью обнаружения туберкулезных форм заболевания. В полученном путем спинномозговой пункции материале выявляется большое количество патогенных микроорганизмов, которые испытываются на чувствительность к антибактериальным препаратам. Лечение острого и хронического спондилодисцита начинается с введения лекарственных препаратов и ограничения нагрузки на позвоночник. Для уничтожения патогенных микроорганизмов используют антибиотики широкого или узкого спектра действия. Антибактериальная терапия длится не менее 14 дней. После снижения активности инфекции терапевтическую схему дополняют НПВС, иммуностимуляторами и хондропротекторами. Иммобилизация позвоночника показана после хирургических вмешательств, а также при значительном разрушении хрящевых тканей. Пациент, который лечит инфекционную форму спондилодисцита народными средствами, рискует получить опасные осложнения. Операции при спондилодисцитеПри воспалительных заболеваниях позвоночника лечение хирургическим путем проводят в 25% случаев. Аспирация экссудата из межпозвоночного пространства — наиболее простая в исполнении операция. Проводится и ламинэктомия — частичное удаление костных тканей, способствующее освобождению сдавленных нервных окончаний. Это наиболее важная причина выполнения хирургического вмешательства. Дискэктомия и корпэктомия позволяют полностью избавиться от инфицированных тканей. Установка имплантов из реберных или подвздошных костей запускает процесс восстановления хряща и снижает нагрузку на пораженные позвонки. Сроки лечения зависят от стадии патологического процесса. В среднем это 3–6 месяцев. Все формы спондилодисцита имеют благоприятный прогноз. ortocure.ru симптомы и как лечиться, лечение антибиотиками
Заболеванию всегда предшествуют определённые факторы: оперативные вмешательства, травмы позвоночника, инородные тела в организме. Патология очень опасная, при которой межпозвоночные диски и позвонки поражает инфекция. Природа происхождения болезни неизвестна, даже опытные специалисты редко выявляют первопричину заболевания. Определить место проникновения бактерий крайне сложно, так как не имеет специфических симптомов. Что это такое?Клиническая картинаСпондилодисцит напоминает по симптоматике остеохондроз, при котором тоже разрушаются диски. Но при остеохондрозе разрушительный процесс начинается с внешней стороны, а при спондилодиците удар наносится в центр хрящевой ткани. Деструкцию обычно инициирует запущенный патологический процесс. Его отличительной особенностью является дегидратации ткани хряща (он теряет гибкость и высыхает). Некоторые специалисты выделяют спондилодисцит, как самостоятельное заболевание, но вот другие считают, что это разновидность обычного дисцита.
Гнойные выделения при спондилодисците провоцируют инфицирование связок и тканей надкостницы около позвоночника. Бактерии выделяют ферменты, которые вызывают разложение ткани. Начинается деминерализация и эрозия. Соединительная ткань заменяет хрящевую, но она быстро истончается, и соседние позвонки начинают тереться. Видео: "Что такое остеохондроз?"
КлассификацияВ зависимости от характера воспаления выделяют следующие виды:
Причины возникновения патологииПозвоночник могут поражать и инфекционные заболевания.
Возбудителями спондилодисцита являются:
Почти 34% возникновения данного заболевания относят к последствиям операций по удалению грыжи. При проведении её иссечения происходит контакт с окружающими тканями и питающими их кровью. Поражение вызывают ряд микроорганизмов, для которых благодатной почвой считаются:
Нередко к инфицированию позвоночника приводят:
Наиболее часто спондилодисцит возникает в период формирования позвоночника, до 20 лет. Затем он начинает поражать взрослых людей после 45 лет. Кстати, заболевание выявляется чаще у мужчин, около 70%. Возможные последствияКак и все инфекционные заболевания, спондилодисцит негативно влияет на позвоночник. Воспаление в хрящевой прокладке снижает амортизационную функцию межпозвоночного диска. Из-за этого возникает чрезмерное трение близлежащих позвонков, что вызывает болевой синдром. Сдавливание нервных окончаний приводит к нестерпимым болям при физических нагрузках и ходьбе. При запущенной стадии болезни даже в спокойном состоянии возникает сильный дискомфорт. Нарушение иннервации приводит к онемению конечностей, судорогам и слабости мышц. Инфекционное поражение позвоночного столба всегда опасно заражением крови (сепсисом). Когда болезнетворные бактерии долго находятся в тканях и костях, то воспалительный процесс принимает хроническую форму. В этом случае, часто скапливаются гнойные массы, и развивается абсцесс. Кровь разносит инфекционные агенты по организму, и заражение нередко заканчивается смертельным исходом. Только грамотная и своевременная терапия предотвратит подобную ситуацию.
Видео: "Что такое сепсис и как его лечить?"
Симптомы и методы диагностикиПризнаки спондилодисцита возникают с началом дегенеративного процесса в дисках. Иногда заболевание возникает после операции на позвоночнике. Появляются типичные симптомы:
Гнойный очаг в позвоночнике (остеомиелит) часто вызывает сепсис, который затрагивает внутренние органы. Для правильного выбора схемы лечения, необходима тщательная диагностика. Визуального осмотра и сбора анамнеза, естественно, недостаточно. Применяются более точные методы исследования: Лабораторные анализы. Они позволяют определить вид возбудителя заболевания. О наличии инфекции свидетельствуют следующие показатели:
Рентген. Данное исследование не даёт однозначных результатов, так как нарушение целостности дисков явственно не удаётся различить. КТ. Изображение выглядит более наглядным. Трёхмерная форма позволяет наиболее точно определить площадь абсцесса. МРТ. Исследование самое популярное и абсолютно безопасное. Костные структуры на снимке выглядят чёрными, но ткани, которые наполнены водой, передают дополнительные оттенки. Это позволяет увидеть мельчайшие объекты и точно отслеживать процесс развития абсцесса. Биопсия. Забор экссудата, это очень эффективный способ получения достоверного результата. Микробиологическое исследование обнаруживает бактерии и уточняет их концентрацию. Если обнаруживается наличие микобактерий туберкулёза, потребуется обследование пациента в тубдиспансере. Лечение спондилодисцитаПодборка интересных фактов: Больше фактов При появлении симптомов спондилодисцита, как можно быстрее следует начинать лечение. Заболевание сложное, поэтому терапия занимает не один месяц. В комплекс лечения входит приём лекарственных средств, процедуры физиотерапии, а иногда и оперативное вмешательство. Сначала требуется иммобилизация позвоночника: постельный режим, чтобы зафиксированные позвонки восстанавливались. В дальнейшем, больному придётся носить несколько месяцев специальный корсет. Препараты
Для этого пациенту назначают курс анальгетиков (Оксадол и Тромадол) и противовоспалительных средств (Ибупрофен и Диклофенак). Если наблюдаются мышечные спазмы, то применяются миорелаксанты (Мидокалм и Троксанол). Чтобы избавиться от вирусной инвазии используют антибактериальные препараты нужного спектра. Дозировка антибиотиков постепенно уменьшается и устанавливается специалистом. Для восстановления иммунитета рекомендуют иммуномодуляторы и хондропротекторы, а также комплексы витаминов. Важно! Самолечение спондилодисцита народными средствами категорически запрещено! ХирургическоеЕсли в дисках и позвонках наблюдаются значительные повреждения и диагностировано септическое поражение хрящевых тканей, то прибегают к оперативному вмешательству. Но только, если консервативная терапия оказалась неэффективной. Нейрохирург дренирует абсцесс, проводит декомпрессию нервных окончаний, очищает позвонки и мышцы от тканей, которые инфицированы. Этим стабилизируются, вовлечённые в негативный процесс области позвоночника. Затем проводится лечение медикаментами, обычно применяют инъекции. Дополнительно назначают лекарственные препараты от интоксикации. Физиотерапевтические методыТакие процедуры разрешено использовать, когда острая стадия патологии устранена. Все мероприятия физиотерапии абсолютно безболезненны и опасности для здоровья не представляют. Процедуры улучшают кровообращение и снимают воспаление. Наиболее распространённые методы:
Гимнастика и массажЧеловеку с таким заболеванием необходимо ограничить физическую активность, так как возможны осложнения. Только с началом выздоровления и разрешения врача можно выполнять физические упражнения лечебной гимнастики. ЛФК поможет укрепить и сделать более гибким позвоночник. Лучше всего подойдут занятия аквааэробикой, плаванием и спортивной ходьбой. Упражнения ЛФК можно выполнять в любом положении, но при появлении малейшего дискомфорта только лёжа. Но это происходит редко, так как лечебный комплекс составляется врачом строго индивидуально. Кроме гимнастики полезен и массаж, но проводить его должен только опытный специалист и с разрешения врача. Сразу после операции эту процедуру проводить нельзя. Массаж стимулирует кровоток и метаболизм на участке поражения, что значительно ускоряет выздоровление. Для исключения дискомфорта, во время сеанса можно использовать мазь, которая снимает воспаление и обезболивает. ПрофилактикаЧтобы предотвратить возникновение этого тяжёлого заболевания, рекомендуется заранее заняться профилактикой.
Не следует избегать профилактических осмотров, на которых можно обнаружить болезнь на ранней стадии и быстро её устранить. ПрогнозЕсли к своевременному лечению приступают квалифицированнее врачи, то прогноз весьма благоприятный. Антибактериальная терапия хорошо справляется с инфекционным спондилодисцитом. Почти все пациенты выздоравливают после терапии и реабилитации. Сложно прогнозировать выздоровление, если обнаружен туберкулёзный спондилодисцит. Это объясняется сложностью терапии данного заболевания. ЗаключениеСпондилодисцит считается тяжёлым заболеванием позвоночника, которое нередко приводит к серьёзным осложнениям. Снижается качество жизни, так как нарушается двигательная активность. Только своевременное обращение за медицинской помощью предотвратит неприятные последствия и сохранит здоровье ещё на долгие годы. Причиной заболевания могут быть заражение патогенными организмами на фоне других заболеваний спины и органов. Лечат спондилодисцит с помощью ряда медикаментов, основу из которых составляют антибиотики. Оперативное вмешательство требуется в случае сепсиса. spinatitana.com Спондилодисцит позвоночника - причины, симптомы, диагностика и лечениеСпондилодисцит позвоночника среди прочих патологий спины занимает особое место. Если расшифровывать термин дословно, можно провести аналогию с заболеваниями межпозвоночных дисков и явлениями спондилита. Т. е. спондилодисцит — это патологическое воспаление межпозвоночных дисков, постепенно переходящее на соседние позвонки и вызывающее дегенеративные изменения их структуры. Заболевание серьезное, требующее грамотной и своевременной терапии. 
Особенности этиологииСпондилодисцит не развивается случайно, т. е. не бывает острым. Ему всегда что-то предшествует – травматические повреждения позвоночника, инородные тела, хирургические вмешательства. Если патология развивается без участия инфекционного агента, т.е. не связана с проникновением болезнетворных микроорганизмов, это асептический спондилодисцит. При наличии хронических инфекций в организме, болезнь может протекать в более тяжелой форме: с током крови микробы попадают в очаг воспаления, провоцируя гнойные расплавления ткани. В таком случае необходимо длительное лечение антибиотиками, которое проводится в стационарных условиях. Причины болезниПодытоживая сказанное, выделим основные причины, способные вызвать спондилодисцит. Это:
Среди хронических болезней, способных провоцировать проникновение микробов с током крови, выделяют:
Боли и хруст в спине и суставах со временем могут привести к страшным последствиям - локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский...Читать подробнее» Есть и еще одна особенность спондилодисцита – болезнь чаще всего развивается в той области, где длительно присутствовал болевой синдром. При вовлечении в процесс спинного мозга у пациента возникают неврологические нарушения. Симптоматика и течение болезниЕсли дегенеративные процессы, происходящие в позвоночнике, не лечить или после операции терапия подобрана неправильно, появляются следующие симптомы:
Если в процесс вовлечен спинной мозг, появляется яркая неврологическая симптоматика: развиваются парезы и параличи, нарушение функций тазовых органов. Остановить гнойный процесс крайне важно – т. к. проникновение инфекции опасно сепсисом и летальным исходом. Вот почему лечение патологии должно проводиться в стационаре. Диагностические и лечебные мероприятияДля диагностики заболевания применяются следующие методы:
Лечение болезни проводится в неврологическом отделении. Пациенту назначают анальгетики, миорелаксанты, нестероидные противовоспалительные лекарства. При сильных болях рекомендованы и проводятся новокаиновые блокады. При гнойном воспалении применяют антибиотики, которые подбирают по результатам исследования на чувствительность. После снятия обострения назначают различные физиотерапевтические процедуры. В тяжелых случаях очаг спондилодисцита могут удалять хирургическим путем. Пациенты с различными заболеваниями спины, в т. ч. с банальным остеохондрозом, должны хорошо понимать необходимость своевременного лечения уже имеющейся патологии. Правильный режим и рацион, врачебное наблюдения, адекватное лечение — лучшая профилактика спондилодисцита. Заботьтесь о себе. Как забыть о болях в спине и суставах… Мы все знаем, что такое боль и дискомфорт. Артрозы, артриты, остеохондроз и боли в спине серьезно портят жизнь, ограничивая в обычных действиях - невозможно поднять руку, ступить на ногу, подняться с постели.Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно. Но этого не нужно бояться - нужно действовать! Каким средством нужно пользоваться и почему - рассказывает ведущий врач-ортопед Сергей Бубновский...Читать далее» Вконтакте Одноклассники Если вам понравилась статья, оцените её: Загрузка...Также советуем ознакомиться:tvoypozvonok.ru Спондилодисцит позвоночника: что это такое, симптомы и лечение антибиотиками, причиныВоспалительный процесс, возникающий внутри позвонков и межпозвоночных дисков, носит название спондилодисцит позвоночника, но что это такое, каковы его симптомы и как лечиться? Почему он поражает человеческий организм? Чаще всего, это заболевание возникает на фоне хронических процессов, когда позвонки уже были частично поражены. ПричиныПричины спондилодисцита позвоночника кроются в механическом изнашивании межпозвонковых дисков и развитии протрузий и грыж. Нагрузка на хрящевые ткани приводит к нарушению кровообращения в определённой зоне, из-за чего позвонок не получает необходимых питательных веществ и становится более уязвимым перед воспалительными процессами. Ухудшение уровня защиты организма приводит к развитию хронических инфекций в позвоночном столбе, вызывая, например, гнойный спондилодисцит позвоночника. Помимо этого проявляются признаки заражения крови и остеомиелита. Чаще всего инфекция в области позвоночника появляется по следующим причинам:
 Спондилодисцит может быть сопряжён со множеством воспалительных заболеваний позвоночника Также попадание инфекции в позвоночный столб может произойти и напрямую через повреждённый кожный покров в результате ранений, проведения пункций, уколов и операций, из-за чего лечение антибиотиками спондилодисцита позвоночника становится ещё более актуальным и определённо необходимым. Чаще всего развитие болезни сопряжено с заражением организма клебсиеллой, стрептококками, стафилококками, синегнойной палочкой, а также более специфическими микроорганизмами, такими как бледная трепонема, являющаяся возбудителем сифилиса, и палочка Коха, вызывающая туберкулёз. Симптомы и диагностикаСимптомы спондилодисцита позвоночника, как правило, появляются после операции или недостаточно хорошего лечения дегенеративных процессов в межпозвоночных дисках. Болезнь можешь проявить себя как через несколько недель после операционного вмешательства, так и через несколько месяцев с момента. Основные признаки заболевания таковы:
Развитие гнойных процессов в месте поражения позвоночного столба зачастую сопряжён с заражением крови и лимфы, из-за чего болезнетворные бактерии разносятся по всему организму через кровеносную и лимфатическую системы. По этой причине нередки случаи, когда заболевания сопровождается развитием вторичных инфекций в других внутренних органах. 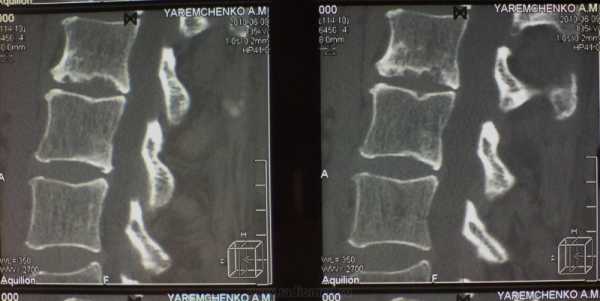 Рентгенография позволяет увидеть развитие воспаления между позвонками Какой врач лечит спондилодисцит позвоночника? Как правило, тот же, что и ставит этот диагноз – невропатолог. В некоторых случаях может потребоваться вмешательство нейрохирурга и ревматолога. Диагностика заболевания осуществляется на основании собранного доктором анамнеза и конкретных жалоб пациента. Как правило, методы рентгенографии и магнитно-резонансной томографии позволяют определить наличие патологий в межпозвоночных дисках. На полученных снимках можно рассмотреть неровные края, сужение дисков, узурацию и так далее. Проведение люмбальной пункции может выявить изменение состава спинномозговой жидкости, её помутнение вследствие увеличения количества белков и лейкоцитов, а также обнаружить в ней наличие гноя. Помимо этого проводятся и анализы крови на предмет обнаружения воспалительных процессов в организме. ЛечениеЕсли вскоре появляются симптомы, то и лечение спондилодисцита позвоночника следует начинать как можно скорее. Ввиду сложности заболевания терапия может быть растянута на несколько месяцев и включать в себя физиотерапевтические меры, употребление лекарственных средств, а также, при необходимости, и хирургическое вмешательство. В первую очередь может потребоваться иммобилизация позвоночника с установлением постельного режима, в ходе которого зафиксированные позвонки постепенно восстанавливаются. Впоследствии пациенту может быть назначено обязательное использование поддерживающих корсетов, которые придётся носить в течение нескольких месяцев. Чтобы снять болевой синдром, доктор может назначить своему пациенту курс анальгетических (Тромадол, Оксадол) и противовоспалительных (Диклофенак, Ибупрофен) препаратов. В случае появления мышечных спазмов могут быть применены средства-миорелаксанты (Троксанол, Мидокалм). Также, для устранения вирусной инвазии применяются антибактериальные препараты как узкого, так и широкого спектра.  Для более детального обследования может понадобиться проведение МРТ Спустя несколько недель активного употребления антибиотиков дозировка может быть изменена. Также для восстановления естественной защиты организма доктором назначаются хондропротекторы, иммуномодуляторы и витаминные комплексы. Также проводятся курсы физиотерапевтического лечения, применяется лечебная гимнастика и массаж. В тех случаях, когда консервативное лечение оказывается недостаточно эффективным, врачи решаются прибегнуть к операционному вмешательству. В ходе операции зона поражения очищается от некротических тканей и гноя, корешки спинного мозга избавляются от сдавливающих факторов, а позвоночный столб приводится в нормальное положение. Подобные операции требуют деликатного и профессионального подхода, поэтому их может проводить только обученный нейрохирург. Предварительная консультация со специалистом такого профиля поможет понять, можно ли вылечить спондилодисцит позвоночника посредством хирургического вмешательства. ЗаключениеВ заключение следует сказать, что по окончанию лечения обязательной является длительная реабилитация и профилактика. Пациент должен пройти физиотерапию, придерживаться особой диеты, а также отказаться от употребления табака и алкоголя. К тому же, необходимо постепенно возвращаться к нормальному уровню физической нагрузки. Разработкой индивидуальной лечебной гимнастики для укрепления мышц в области спины занимается специалист-вертебролог. Он же и определяет необходимость использования того или иного специального медицинского корсета на протяжении нескольких месяцев, пока идёт восстановительной период. revmatolog.org Асептический спондилодисцит позвоночника - что это такое?Содержание:
Развиться заболевание само по себе не может. Для этого всегда есть предрасполагающие факторы, и основными из них следует считать дегенеративно-дистрофические заболевания позвоночника, а именно межпозвоночную грыжу и её протрузию. Слово «асептический» означает, что воспаление началось без присоединения инфекционного заболевания. Однако есть доказательства того, что в скором времени такой воспалительный процесс переходит в гнойный. Это случается, когда при снижении иммунитета микробы из других хронических очагов инфекции переходят в позвоночник. Происходит такое с током крови и лимфы. Основными причинами перехода асептического поражения в септическое является присутствие таких заболеваний, как:
Также причинами заболевания может быть операция на позвоночнике, причём от этого момента до появления первых симптомов может пройти несколько месяцев. Иногда причиной может стать и такая диагностическая манипуляция, как люмбальная пункция или же дискография. СимптомыАсептический спондилодисцит имеет симптомы, которые трудно не заметить. Чаще всего пациенты обращаются к врачу с сильными болевыми ощущениями, а также с высокой температурой, которая может держаться на протяжении длительного времени. Среди других характерных симптомов для данного типа воспаления можно отметить:
Если пациент тянет с посещением врача, то в скором времени начинают проявляться лёгкие парезы конечностей, которые в итоге переходят в полные параличи. У многих отмечается недержание мочи и кала. На снимках, которые делают пациенты с данной болезнью, хорошо видны разрушения хрящевой ткани и нарушения костной структуры соседних позвонков. Гнойный процесс, который не имеет адекватного лечения, переходит в остеомиелит. Это заболевание вызывает сепсис. При этом микробы вместе с кровью попадают в самые разные органы и ткани, что также вызывает очаги воспаления. Так как таких очагов воспаления становится слишком много, то даже антибиотики оказываются бессильны. Иногда остеомиелит, который осложнён сепсисом, заканчивается летальным исходом. ДиагностикаЧтобы понять, что стало причиной заболевания, врач проводит сбор анамнеза. Следует узнать, не было ли в последнее время операций на позвоночнике и не проводились ли какие-либо диагностические манипуляции. Также рекомендуется уточнить о наличии травм спины, либо о том, есть ли у человека хронические воспалительные патологии – нефрит, цистит, холецистит и некоторые другие. После этого следует обязательно сделать МРТ. Без этого обследования поставить точный диагноз довольно сложно, а порой и невозможно, так как все присутствующие симптомы, а особенно боль и проблемы с подвижностью характерны для многих патологий позвоночника. Также пациенту следует сдать анализ крови, где будет повышенный уровень лейкоцитов и высокое СОЭ. Как избавиться
Если такое лечение не помогает, то врач может выполнить блокады с использованием новокаина и преднизолона. Также в раствор добавляется витамин В 12. Для устранения мышечных спазмов рекомендуется принимать миорелаксанты, но такие препараты имеют большой список осложнений, поэтому назначаются только в условиях стационара. Оперативное вмешательство проводится при нарушениях в работе позвоночника, а также при его начавшемся искривлении. Введите свой e-mail, чтобы получить бесплатную книгу "7 простых шагов к здоровому позвоночнику" vashaspina.ru Способ лечения спондилодисцитаИзобретение относится к медицине, а именно к хирургии. Способ выполняют путем введения пункционных игл через корни дужек позвонка в его тело к очагу поражения. Производят введение ирригаторов по пункционным иглам, после чего выполняют малоинвазивную внеочаговую транспедикулярную фиксацию позвоночника. Способ позволяет воздействовать на очаг поражения и создает опороспособность позвоночника. 1 ил., 1 пр.
Изобретение относится к области медицины, а именно к хирургии, и может быть использовано для лечения спондилодисцита. Частота гнойных неспецифических заболеваний позвоночника, по данным разных авторов, не имеет тенденции к снижению [1, 2]. Установлено, что остеомиелит позвоночника регистрируется в 2-16% от остеомиелитов всех локализаций [3]. Средние сроки выявления спондилита составляют более двух месяцев, а у 30-40% пациентов после перенесенного заболевания сохраняется неврологический дефицит [1, 3, 4]. Несмотря на применение современных антибактериальных препаратов, количество неблагоприятных исходов остается высоким [2, 3]. Доказано, что основным способом лечения воспалительных заболеваний позвоночника является хирургический. С его помощью достигается санация очага деструкции в телах позвонков, устраняется компрессия спинного мозга и корешков, восстанавливается опороспособность позвоночика [5]. Для стабилизации позвоночника чаще используют костные аутотрансплантаты, при применении которых, однако, в 16-40% случаев наблюдаются осложнения в виде их резорбции, перелома или несращение с материнским ложем [6]. Применение имплантатов также не лишено недостатков - гальваническая коррозия и растрескивание металлических имплантатов, недостаточная механическая прочность керамических, а также высокий риск рецидива воспалительного процесса, сдерживают их широкое применение [7]. Известен «Способ переднего комбинированного спондилодеза при воспалительных заболеваниях позвоночника» [8], заключающийся в реклинации позвоночника и санации очага инфекции путем резекции патологически измененного тела позвонка. В пострезекционный дефект внедряют углерод-углеродный имплантат плотно заполненный аутокостью. Реклинацию позвоночника прекращают, при этом имплантат заклинивается в зоне пластики, максимально заполняя его. Однако данный способ недостаточно эффективен, так как фиксация только передних отделов позвоночника не позволяет создать достаточную опороспособность, тем самым возможна миграция трансплантата и рецидив патологического процесса, к тому же, имплантация проводится в период обострения воспалительного процесса, что также может способствовать его рецидиву. Прототипом данного изобретения взят «Способ лечения начальных и ограниченно деструктивных форм спондилитов» [9] заключающийся в рентгенологическом определении очага поражения и введении в него троакара по паравертебральной линии справа под углом 35-45° к телу позвонка. Затем шприцем через троакар отсасывают гнойное содержимое очага и вводят ирригатор, троакар удаляют, а оставленный ирригатор подшивают к коже. Больного укладывают на живот и проводят внеочаговую фиксацию пораженного отдела позвоночника компрессионным аппаратом за остистые отростки, через ирригатор к очагу и внутривенно осуществляют введение антибиотиков, что снижает вероятность послеоперационных осложнений. Однако данный способ имеет следующие недостатки: - проведение троакара и введение ирригатора данным способом грозит распространением воспалительного процесса в околопозвоночном пространстве; - при введении одного ирригатора в очаг поражения сохраняется вероятность рецидива патологического процесса ввиду трудности его санации, так как костная ткань имеет сложное ячеистое строение [10]; - фиксация за остистые отростки позвонков не создает достаточной опороспособности позвоночника, что может привести к рецидиву воспалительного процесса [11]. Для повышения эффективности лечения воспалительного процесса за счет интенсивности воздействия на очаг поражения и снижения числа рецидивов, а также уменьшения сроков временной утраты трудоспособности пациентов при спондилодисцитах выполняют введение пункционных игл через корни дужек позвонка в его тело к очагу поражения, производят введение ирригаторов по пункционным иглам, после чего выполняют стабилизацию позвоночника методом малоинвазивной внеочаговой транспедикулярной фиксации с последующей санацией патологического очага. Изобретение поясняется чертежом, где на Фиг.изображена схема выполнения способа лечения спондилодисцита. Цифрами обозначены: 1 - корень дужки позвонка; 2 - тело пораженного позвонка; 3 - патологический очаг; 4 - ирригаторы; 5 - внеочаговая транспедикулярная фиксация позвоночника. Способ осуществляют следующим образом. В операционной под общим обезболиванием, больного укладывают на операционный стол в положении на животе. Под рентгенологическим контролем, например, с помощью электронно-оптического преобразователя (ЭОП), определяем точки введения пункционных игл. В грудном отделе точка введения иглы лежит на пересечении вертикальной линии, проходящей через середину выпуклой части каждого суставного отростка и горизонтальной линии, прочерченной через верхнюю треть поперечного отростка. В поясничном отделе точка введения иглы находится на пересечении вертикальной линии, проходящей через соединение суставных отростков выше- и нижележащих позвонков и горизонтальной линии, проходящей через середину поперечного отростка. Кроме того, иглы вводятся в тела грудных и поясничных позвонков под определенным углом как в горизонтальной, так и в сагиттальной плоскости. Педикулярный угол в горизонтальной плоскости варьирует от 0° до 10° в грудном отделе и от 10° до 30° в поясничном, а сагиттальный угол введения может варьировать от 0° до 10° в краниальном или каудальном направлениях, угол введения зависит от расположения патологического очага. После определения точек введения пункционных игл и необходимых углов, осуществляют проведение игл через корни дужек (1) вкручивающими движениями в тело позвонка (2) к очагу поражения (3). Производят введение ирригаторов (4) по пункционным иглам, после чего выполняют стабилизацию позвоночника методом малоинвазивной внеочаговой транспедикулярной фиксации (5) и осуществляют санацию патологического очага. Способ лечения спондилодисцита иллюстрируется следующими примерами. Пример 1. Больной П., 52 года, поступил в клинику с диагнозом: Хронический идиопатический спондилит Lv позвонка. Из анамнеза отмечено, что нарастающий болевой синдром возник около 6 месяцев назад. Неоднократно обращался за медицинской помощью - курсы консервативной антибактериальной терапии без эффекта. В стационаре под эндотрахеальным наркозом, больной уложен на операционный стол в положении на животе. С помощью рентгенологического ЭОП определены точки введения пункционных игл - на пересечении вертикальной линии, проходящей через соединение суставных отростков выше- и нижележащих позвонков и горизонтальной линии, проходящей через середину поперечного отростка. Педикулярный угол в горизонтальной плоскости - 30°, сагиттальный угол - 10° в краниальном направлении. Осуществлено проведение игл через корни дужек вкручивающими движениями в тело позвонка к очагу поражения. Произведено введение ирригаторов по пункционным иглам и фиксация их к кожным покровам, после чего выполнена стабилизация позвоночника методом малоинвазивной внеочаговой транспедикулярной фиксации и санация патологического очага. В дальнейшем санация осуществлялась через ирригаторы в течение 10 дней. После удаления ирригаторов пациент выписан на амбулаторное лечение в удовлетворительном состоянии. Через 3 недели с момента оперативного лечения приступил к работе. При контрольном осмотре пациента через 1, 3, 6, 12 месяцев - признаков рецидива воспалительного процесса не выявлено. На контрольной компьютерной томографии через 1 год отмечается отсутствие признаков рецидива воспалительного процесса, формирование спондилодеза. Пример 2. Больной И., 41 год, поступил в клинику с диагнозом: Хронический идиопатический спондилит ThXn позвонка. Из анамнеза отмечено, что нарастающий болевой синдром возник около четырех месяцев назад. Противовоспалительная терапия без эффекта. В стационаре под эндотрахеальным наркозом, больной уложен на операционный стол в положении на животе. С помощью ЭОП определены точки введения пункционных игл - на пересечении вертикальной линии, проходящей через середину выпуклой части каждого суставного отростка и горизонтальной линии, прочерченной через верхнюю треть поперечного отростка. Педикулярный угол в горизонтальной плоскости - 10°, сагиттальный угол - 10° в каудальном направлении. Осуществлено проведение игл через корни дужек вкручивающими движениями в тело позвонка к очагу поражения. Произведено введение ирригаторов по пункционным иглам и фиксация их к кожным покровам, после чего выполнена стабилизация позвоночника методом малоинвазивной внеочаговой транспедикулярной фиксации и санация патологического очага. В дальнейшем санация осуществлялась через ирригаторы в течение 9 дней. После удаления ирригаторов пациент выписан на амбулаторное лечение в удовлетворительном состоянии. Через 20 дней с момента оперативного лечения приступил к работе. При контрольном осмотре пациента через 1, 3, 6, 12 месяцев - признаков рецидива воспалительного процесса не выявлено. На контрольной компьютерной томографии через 1 год отмечается отсутствие признаков рецидива воспалительного процесса, формирование спондилодеза. Предлагаемый способ использован при лечении 10 пациентов со спон-дилодисцитами позвоночника. При использовании предлагаемого способа лечения осложнений не отмечено, во всех случаях получен хороший клинический результат - полностью купирован болевой синдром и достигнута стойкая ремиссия воспалительного процесса (отсутствие рецидивов в течение 1 года). Таким образом, предлагаемый способ лечения спондилодисцита является эффективным и позволяет значительно снизить сроки временной утраты трудоспособности пациентов. Источники информации 1. Фадеев Б.П. Диагностика и лечение гнойных спинальных эпидуритов / Б.П.Фадеев, И.Ш.Карабаев. - СПб., 2004. 2. Deardre С.Spinal epidural abscess: A Diagnostic Challenge / С.Deardre // Am. Fam. Phisician. 2002. Vol.65. P.1341-1346. 3. McHenry M.C. Vertebral osteomyelitis: long-term outcome for 253 patients from 7 Cleveland-area hospitals / M.C. McHenry, K.A. Easley, G.A. Locker // Clin. Infect. Dis. 2002. Vol.34. P.1342-1350. 4. Тиходеев С.А. Неспецифический остеомиелит позвоночника / С.А.Тиходеев, А.А.Вишневский. - СПб., 2004. 5. Ближайшие результаты лечения гнойных неспецифических заболеваний позвоночника / М.Ю. Гончаров и [др.] // Хирургия позвоночника. - 2005. - №2. - С.70-72. 6. Отдаленные результаты костной пластики у больных туберкулезным спондилитом / Д.В. Куклин и [др.] // 7 Всерос. Конгр. "Человек и его здоровье". - СПб., 2002. - С.184-185. 7. Беляков М.В. Применение углерод - углеродных имплантатов для переднего спондилодеза при воспалительных заболеваниях позвоночника: Автореф. дисс. (канд. мед. наук. - СПБ. 2006, - 12 с. 8. Патент РФ №2364362, МПК A61B 17/56. Способ переднего комбинированного спондилодеза при воспалительных заболеваниях позвоночника / заявитель и патентообладатель ГОУ ВПО Амурская государственная медицинская академия. №2008112621/14, заявл. 01.04.2008, опубл. 20.08.2009, Бюл. №23. - 6 с. 9. Патент РФ №2195890, МПК A61B 17/56. Способ лечения начальных и ограниченно деструктивных форм спондилитов / заявитель и патентообладатель НИИ фтизиопульмонологии. №2000103677/14, заявл. 17.02.2000, опубл. 10.01.2003. 10. Травматология: национальное руководство / под ред. Г.П.Котельникова, С.П.Миронова. - М.: ГЭОТАР-Медиа, 2011. - 1104 с. 11. Слынько Е.И. Использование компьютерной оптимизации точек и углов введения шурупов при транспедикулярной системе стабилизации позвоночника / Е.И. Слынько // Украинский журнал малоинвазивной и эндоскопической хирургии. - 2000. - №4. - С.24-28. 12. Мануковский В.А. Пункционная чрескожная вертебропластика в лечении патологии позвоночника: учебное пособие / В.А. Мануковский. СПб.: Борей Арт, 2007. - 59 с. Способ лечения спондилодисцита включающий введение ирригатора и санацию очага поражения позвонка, малоинвазивную внеочаговую фиксацию позвоночника, отличающийся тем, что введение ирригаторов осуществляют через иглы, проведенные в тело позвонка с двух сторон через корни его дужек, причем в грудном отделе точка введения иглы лежит на пересечении вертикальной линии, проходящей через середину выпуклой части каждого суставного отростка, и горизонтальной линии, проходящей через верхнюю треть поперечного отростка, в поясничном отделе точка введения иглы находится на пересечении вертикальной линии, проходящей через соединение суставных отростков выше- и нижележащих позвонков, и горизонтальной линии, проходящей через середину поперечного отростка, педикулярный угол введения игл в горизонтальной плоскости варьирует от 0 до 10° в грудном отделе и от 10 до 30° в поясничном, а сагиттальный угол введения варьирует от 0 до 10° в краниальном или каудальном направлении, стабилизацию позвоночника проводят методом внеочаговой транспедикулярной фиксации. www.findpatent.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Не всегда лечение антибиотиками при спондилодисците считается возможным. Все эти препараты имеют много противопоказаний, которые обязательно надо учитывать перед началом лечения. Поэтому прежде, чем начинать принимать то или иное лекарство, следует проконсультироваться со специалистом.
Не всегда лечение антибиотиками при спондилодисците считается возможным. Все эти препараты имеют много противопоказаний, которые обязательно надо учитывать перед началом лечения. Поэтому прежде, чем начинать принимать то или иное лекарство, следует проконсультироваться со специалистом.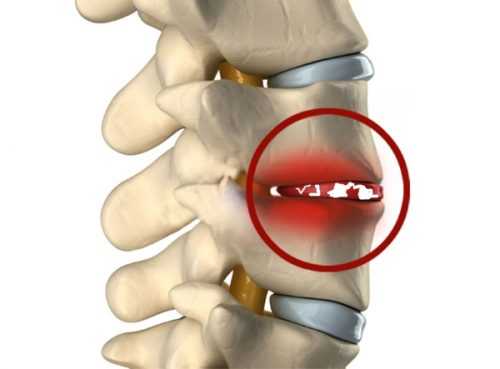
 Воспалительный процесс в хрящах возникает из-за бактерий, которые вызывают наиболее опасные поражения костей:
Воспалительный процесс в хрящах возникает из-за бактерий, которые вызывают наиболее опасные поражения костей:

 Спондилодисцит случайно не развивается, то есть острым не бывает.
Спондилодисцит случайно не развивается, то есть острым не бывает. Развиваться спондилодисцит начинает внутри хрящевой ткани позвоночника
Развиваться спондилодисцит начинает внутри хрящевой ткани позвоночника Возбудителями заболевания являются различные бактерииСуществует две основные причины:
Возбудителями заболевания являются различные бактерииСуществует две основные причины: В случае отсутствия лечения спондилодисцит перетекает в сепсис
В случае отсутствия лечения спондилодисцит перетекает в сепсис Так как воспаление в хрящевой ткани носит инфекционный характер, то необходим прием антибиотиковВ первую очередь необходимо устранить болевой синдром.
Так как воспаление в хрящевой ткани носит инфекционный характер, то необходим прием антибиотиковВ первую очередь необходимо устранить болевой синдром. Обратите внимание на советы по профилактике спондилодисцитаЧто нужно делать:
Обратите внимание на советы по профилактике спондилодисцитаЧто нужно делать: Асептический спондилодисцит позвоночника — что это такое и почему появляется эта патология? Ответить на этот вопрос довольно просто. Это воспалительное заболевание позвоночника, при котором страдают такие его составляющие, как межпозвоночные диски.
Асептический спондилодисцит позвоночника — что это такое и почему появляется эта патология? Ответить на этот вопрос довольно просто. Это воспалительное заболевание позвоночника, при котором страдают такие его составляющие, как межпозвоночные диски. В первую очередь назначаются обезболивающие средства, которые помогают облегчить общее состояние. Также хорошо помогают в борьбе с болью лекарства из группы НПВС, но назначать их может только врач, из-за большого количества противопоказаний и осложнений.
В первую очередь назначаются обезболивающие средства, которые помогают облегчить общее состояние. Также хорошо помогают в борьбе с болью лекарства из группы НПВС, но назначать их может только врач, из-за большого количества противопоказаний и осложнений.