|
|
||||||||||
|
Мастоидит: что это такое? Признаки мастоидита, симптомы и лечение. Мастоидит лечение антибиотикичто это такое? Признаки мастоидита, симптомы и лечениеИнфекционное заболевание, которое поражает элементы височной кости черепа человека вследствие гнойного воспалительного процесса среднего уха – это мастоидит. Что это такое, по каким причинам возникает и к каким последствиям может приводить – все вопросы будут рассмотрены в нашей статье. Однако, чтобы понять природу происхождения болезни, необходимо разобраться с определением сосцевидного отростка и с анатомическим строением черепа человека. Строение черепа. Височная костьЧереп человека образован совокупностью костей, которые условно делят на две большие группы – кости мозгового отдела и кости лицевого отдела.
Височная кость состоит из трех областей: чешуйчатой, барабанной и каменистой. Чешуйчатая область образует боковые стенки черепа; барабанная часть – элемент, который окружает со всех сторон слуховой канал; каменистая часть внешне выглядит как пирамида и выполняет функцию вместилища для среднего и внутреннего уха, сквозь которую проходят также кровеносные сосуды. Пирамида включает в себя три поверхности – переднюю, заднюю и нижнюю. Нижняя область образует сосцевидный отросток. Понятие и структура сосцевидного отростка
Структура отростка индивидуальна для каждого человека. Различают три типа его строения. Пневматическое строение – сосцевидный отросток состоит из крупных ячеек, заполненных воздухом. Диплоэтическое строение – структура представляет собой мелкие ячейки, заполненные костным мозгом. Склеротическое строение – ячеистая структура очень слабо выражена. Следует отметить, что от типа строения сосцевидного отростка очень сильно зависит течение мастоидита. И в большинстве случаев мастоидит развивается у лиц с пневматическим строением сосцевидного отростка. Мастоидит: что это такое?Мастоидит – это воспалительный процесс, который возникает в слизистой оболочке пещеры (антрума) или в ячеистых структурах височной кости. Классифицируют патологию по различным признакам. Обычно выделяют две формы заболевания – первичный и вторичный мастоидит. Как отмечалось ранее, сосцевидный отросток сообщается с барабанной полостью. Большинство случаев мастоидита возникает по причине попадания инфекции в сосцевидный отросток на фоне воспаления среднего уха. Такая клиническая картина говорит о вторичном мастоидите как об осложнении хронического отита. Наиболее часто причиной острого мастоидита являются стрептококки и стафилококки, реже – синегнойная палочка и другие аэробные и анаэробные бактерии. Совсем редки случаи, при которых заболевание вызывают микобактерии. Первичный мастоидит – это патология, которая может развиться:
Процесс возникновения заболевания следующий. При травмах происходятмножественные переломы тонких перегородок в кости, вследствие чего образуются мелкие отломки, которые вместе с разлившейся кровью создают благоприятную среду для расплавления костных отломков и развития прогрессирующего воспаления. Стадии течения болезниКак правило, развитие мастоидита претерпевает две стадии:
Начальная стадия развития мастоидита – экссудативная, продолжается она 7–10 дней. В течение этого времени развивается воспаление слизистой сосцевидного отростка. Слизистая отекает, ячейки структуры сосцевидного отростка закрываются, заполняются гнойной массой и оказываются отделенными от сосцевидной пещеры. Рентгенограмма в этой стадии течения болезни иллюстрирует едва различимые перегородки между ячейками. Пролиферативно-альтернативный этап течения болезни характеризуется разрушением перегородок, разделяющих ячейки и возникновением отдельных групп ячеек, которые сливаются в объемные полости. Изменения происходят также в костномозговых и сосудистых структурах. Иногда развитие в среднем ухе холестеатомы может вызывать различные патологические процессы в организме, в том числе и мастоидит. Что это такое? Холестеатома представляет собой капсулу, состоящую из ороговевших клеток эпителия. Мастоидит: симптомы
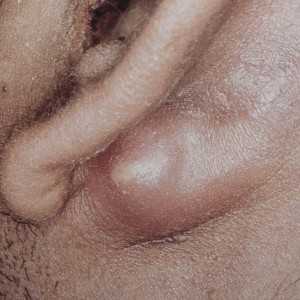
При типичной форме мастоидита больные могут жаловаться на резкую боль в ухе и в голове, которая распространяется к затылку или лбу; опухшую область сосцевидного отростка. При резком набухании тканей, особенно при образовании в них гнойного процесса, ушная раковина заметно оттопыривается. При этом о наличии заболевания могут свидетельствовать и измененные показатели анализа крови вследствие возникшего воспалительного процесса. Течение мастоидита может сопровождаться развитием синдрома Градениго, при котором возникает паралич отводящего нерва. У больного наблюдается ограниченная подвижность глазного яблока со стороны больного уха. Может развиться светобоязнь. Указанные симптомы зачастую свидетельствуют об ограниченном воспалении мозговых оболочек, симптомы которого проявляются в рвоте, головокружении, односторонних головных болях. Признаки мастоидита схожи с симптомами фурункулеза наружного уха, а также с воспалением лимфатических узлов, расположенных за ушной раковиной. Так как эти узлы находятся в центральной области сосцевидного отростка, они обеспечивают движение лимфы всей ушной раковины. В здоровом состоянии каждый лимфоузел легко прощупывается. При заболевании все лимфатические узлы сглажены. При мастоидите давление на узлы не вызывает болезненных ощущений, на сосцевидный отросток – вызывает; при адените все с точностью наоборот. В сравнении с течением болезни у взрослого человека, мастоидит у детей может характеризоваться неспецифичными признаками и выражаться в потере аппетита, диарее, повышенной возбудимости, выделениях из наружного уха. Нетипичные формы мастоидитаПомимо типичных форм заболевания, в медицине различают нетипичные формы мастоидита. К самым распространенным формам относятся:
Зигоматицит – это разновидность мастоидита, при которой воспалительный процесс распространяется на скуловой отросток, возникает отек скулы в области перед ушной раковиной. После отека образуется абсцесс. В детском возрасте могут возникать «ложные» формы зигоматицитов – абсцесс, который не затрагивает клетки корня скулового отростка. Так как у детей хорошо развита лишь пещера, то у них часто развивается антрит – воспалительный процесс на слизистой оболочке антрума сосцевидного отростка. Раньше это заболевание приводило к высокой детской смертности. Сквамит – это гнойный процесс, который затрагивает височную кость. В случае если воспалительный процесс начинается в пирамидной области височной кости, возникает петрозит. К слову, развиваются петрозиты медленно. Виды верхушечно-шейного мастоидитаК верхушечно-шейному мастоидиту относят:
Диагностика
Для того чтобы поставить диагноз «мастоидит», может потребоваться консультация не только отоларинголога, но и других специалистов – невролога, стоматолога, офтальмолога, хирурга. Консервативное лечениеОбычно патологию можно остановить на начальной стадии. В случае если человек незамедлительно обращается за помощью к специалисту и получает своевременную терапию (применение антибиотиков), распространение инфекции прекращается и можно полагать, что у пациента в будущем не возникнут осложнения, которые вызывает мастоидит. Лечение выполняют по следующей схеме. Сначала применяются антибиотики широкого спектра действия. Далее, в соответствии с результатами лабораторных исследований биологического материала, назначаются специфичные антибиотики, которые оказывают узконаправленное действие именно на выявленные аэробные и анаэробные бактерии. Полное устранение инфекции может потребовать длительной антибактериальной терапии. Это связано с тем, что антибиотики с трудом проникают в структуры сосцевидного отростка. К тому же не исключены рецидивы болезни, может возникнуть хронический мастоидит. На начальном этапе лечения мастоидита при отсутствии осложняющих факторов в комплексе с проводимой терапией может назначаться физиотерапия (УВЧ, СВЧ). Хороший лечебный эффект оказывают компрессы на заушную область. К слову, они могут быть как согревающими, так и холодными. Широкое применение антибиотиков в развитых странах резко сократило заболеваемость мастоидитом и привело к преимуществу консервативных методов лечения над хирургическими. Хирургическое лечениеЧасто медикаментозная терапия не дает улучшений в состоянии здоровья пациента. В таких случаях прибегают к хирургическому лечению патологических процессов, которые вызывает мастоидит. Операция, однако, не отменяет параллельного консервативного лечения. Среди хирургических методов самыми распространенными являются миринготомия – надрез барабанной перепонки - и введение тимпаностомической трубки, обеспечивающей выведение гноя из уха. По прошествии определенного периода времени – от двух недель до нескольких месяцев – трубка самопроизвольно устраняется из барабанной перепонки, а надрез естественно заживает. Антромастоидотомия – оперативное вмешательство, при котором вскрывают антрум и трепанируют сосцевидный отросток. Целью хирургии в данном случае является полное удаление пораженных тканей. Нередки случаи, когда при оперативном вмешательстве удаляют весь отросток вместе с его верхушкой. Такая манипуляция называется мастоидэктомией. Она достаточно сложная и прибегают к ней при возникновении осложнений или при отсутствии положительной динамики в лечении. Детям до трех лет выполняют антротомию – манипуляции на антруме, так как у них еще плохо развит сосцевидный отросток. Осложнения мастоидита. ПрофилактикаПри отсутствии или недостаточности лечения инфекция переходит на соседние ткани, что может приводить к различным осложнениям, например, к нарушению слуха, лабиринтиту и как следствие – к головокружению, тугоухости. Инфекция может поражать лицевой нерв и вызывать паралич мышц лица. Мастоидит нередко является причиной субпериостального абсцесса, пусковым механизмом в развитии зигоматицита, сквамита, петрозита, отогенного пареза. В случае если воспалительный процесс затрагивает оболочки мозга, развивается менингит. Наличие какого-либо из вышеперечисленных осложнений у пациента – это показание к хирургическому вмешательству.
Не последнюю роль здесь играет и иммунитет человека, его способность сопротивляться инфекции. Важно ухаживать за полостью носа и рта, не допускать воспалительных заболеваний в носоглотке. Помогает в профилактике мастоидита ранняя диагностика болезней уха и правильная антибактериальная терапия. В статье освещена информация о том, что же такое мастоидит; симптомы, лечение болезни и ее профилактика. Однако хочется отметить, что материал, изложенный выше, является сугубо ознакомительным. Поэтому при любых подозрениях на заболевание необходимо незамедлительно обращаться за медицинской помощью к специалисту. fb.ru Мастоидит: симптомы, лечение и профилактикаТакое заболевание, как мастоидит является очень опасным, так как оно поражает зоны, близкие к головному мозгу. Характеристика и симптомы этой патологии связаны с органами слуха, а потому лечение связано со средним ухом. Прогноз при своевременно предпринятых мерах – положительный, но при развитии гнойного процесса, даже после устранения проблемы, могут остаться негативные последствия.
Строение височной кости и причины мастоидитаДля начала следует рассмотреть особенности строения височной кости, чтобы понять суть заболевания. Мастоидит представляет собой воспаление сосцевидного отростка. В большинстве случаев этому способствует его внутреннее строение. На снимке МРТ можно рассмотреть ячеистую структуру. Различают три основных типа строения:
Наибольший риск для развития мастоидита имеется у пневматического типа височного отростка. Суть заболевания заключается в проникновении инфекции в структуру отростка и накоплении экссудата внутри пористой кости. Бактерии и их токсины могут проникнуть туда тремя путями:
Преимущественно мастоидит развивается после воспаления в прилегающих мягких тканях. Это значит, что патология является вторичной. Тем не менее при травматическом возникновении болезнь в большинстве случаев является первичной, то есть развивается самостоятельно. В этом случае она может дать побочные патологии, затрагивающие органы слуха, головной мозг и другие системы организма. Самый частый путь возникновения – отогенный. Нередко диагностируется мастоидит у детей, так как их организм слабее, что провоцирует различные осложнения после отита. Обычно воспаление височного отростка начинается после 5-14 дней от начала отита. Причиной тому может стать стремительное развитие воспаления, неправильное лечение, наличие повреждений в ухе. Способствует проникновению инфекции в кость чрезмерное накопление экссудата в среднем ухе. При отсутствии естественной перфорации или парацентеза барабанной перепонки гной прорывается в соседние органы. Увеличивают склонность к мастоидиту следующие факторы:
Симптомы, виды и стадииЗаметить начало развития мастоидита очень важно, так как от этого зависит конечный исход лечения. Главным симптомом, который заставляет задуматься, является отек за ухом в области сосцевидного отростка. Также развивается гиперемия этой области, в ухе и за ним ощущается сильная боль и пульсация. Из-за воспалительного процесса в кости у больного поднимается температура тела, появляются симптомы интоксикации, снижается слух. Нарушение пневматизации полых ячеек сосцевидного отростка связано с заполнением свободного пространства экссудатом и разрушением тонких перегородок в структуре кости. Выделяют две стадии этого процесса:
Различают типичные и латентные, то есть атипичные формы, мастоидита. Типичный – это острый мастоидит, который отличается интенсивным течением и легко диагностируется. Атипичный вид – это хронический мастоидит. Его симптомы на начальный этапах малозаметны, заболевание протекает медленно. Избавиться от него можно хирургическим путем, но в дальнейшем при попадании инфекции в организм могут возникать повторные эпизоды. Важно следить за своим здоровьем и не терять бдительности. Отдельно рассматривают верхушечную форму заболевания. В зависимости от направления прорыва верхушки отростка и вытекания гноя, различают три его основных типа: мастоидит Орлеанского, Бецольда и Муре. Самым опасным считается форма Бецольда из-за большого риска развития гнойного медиастинита и дальнейших его последствий. В зависимости от локализации патологии различают левосторонний и правосторонний тип мастоидита, то есть в зависимости от того, с какой стороны поражается часть височной кости: слева или справа. Двусторонний охватывает обе стороны головы и представляет большую опасность для здоровья и жизни в целом. Диагностика и лечениеМастоидит – это инфекционное воспаление, развивающееся в отростке черепной височной кости, а потому выявить его нужно как можно скорее. Гораздо проще диагностировать острый мастоидит, но и действовать в этом случае необходимо очень быстро. Симптомы хронической формы заболевания долгое время могут оставаться незаметными, и именно эта особенность представляет наибольшую опасность.
Для диагностики необходимо проверить органы слуха пациента и обследовать состояние ячеек проблемной кости. Для начала врач проводить следующие действия:
После установки подозрения на мастоидит производятся вспомогательные аппаратные исследования:
Снимок МРТ дает возможность рассмотреть внутреннее наполнение височной кости. В гнойной стадии ячейки практически полностью разрушаются и заполняются мутным содержимым, что на рентгеновском снимке определяется размытостью этой области. Также необходимо пройти дополнительные обследования у специалистов узкой направленности, от стоматолога до торакального хирурга, для обнаружения осложнений. Лечение мастоидита заключается в устранении неприятных симптомов, последствий деятельности бактерий и экссудата из полости кости. Это воздействие осуществляется комплексно. Медикаментозная терапия состоит в приеме следующих групп лекарств:
Дополнительно устраняются симптомы интоксикации организма и проводится иммунокоррекция для подержания естественных защитных сил. В некоторых случаях показана физиотерапия, как восстановительный курс оздоровительных процедур. Лечение мастоидита в большинстве случаев сочетает такие подходы, как лекарственная терапия и операция. Именно операция устраняет основную проблему – гнойный экссудат. Для очистки при мастоидите производится вскрытие височной кости и последующее шунтирование и санация ячеек. Мастоидотомия в сочетании с дренированием позволяет быстро устранить патогенную среду и продезинфицировать пораженные ткани. В некоторых случаях на начальной стадии заболевания проблему можно решить путем парацентеза перепонки уха. За счет этого снизится давление выделений на ячейки кости. После парацентеза проводится обработка лекарствами полости среднего уха и самого отростка.
Прогноз и профилактикаПосле операции пациент проходит усиленную лекарственную терапию для ускорения заживления тканей и предотвращения повторного развития инфекции. На этом этапе важно проводить обработку уха у врача и поддерживать свой иммунитет. Огромное значение имеет прием витаминов и правильное питание. Своевременное лечение воспаления сосцевидного отростка позволяет избежать множества осложнений. При выходе инфекции за пределы височной кости могут развиться опасные для жизни патологии. Начав лечение на первой неделе течения болезни, шансы на благоприятный прогноз существенно возрастают. При этом остается риск развития негативных последствий при условии недостаточной терапии, развития повторного воспаления или осложнения после операции. Речь идет о таких проблемах, как:
Чтобы не допустить такое, следует своевременно обращаться за помощью к врачам, если у вас имеются хоть какие-то подозрительные симптомы. Кроме того, необходимо соблюдать следующие рекомендации:
Соблюдение этих правил является отличной профилактикой мастоидита. После ушной инфекции обязательно проверьтесь у ЛОРа, так как иногда симптомы осложнений могут долго время находиться в скрытой форме. После консультации врача ситуация прояснится, но в любом случае нужно поддерживать свое здоровье изнутри. Избегайте вредных привычек, переохлаждения, инфекционных болезней. Откорректируйте свое питание и займитесь спортом, чтобы всегда быть здоровым.
Рекомендуем посмотреть видео:
bezotita.ru МастоидитMedTravel Лечение за рубежом » ЛОР заболевания » Мастоидит МастоидитМастоидит – это инфекционно-воспалительный процесс в сосцевидном отростке. Это костный отросток, который находится позади уха. Сосцевидный отросток имеет в своей толще воздухоносные полости. Он является местом прикрепления грудино-ключично-сосцевидной мышцы, ременной и длиннейшей мышц головы. Структура костной ткани сосцевидного отростка ячеистая, наподобие пчелиных сот. Чаще всего причиной возникновения мастоидита является инфекция среднего уха (средний отит), которая переходит на сосцевидный отросток. При этом инфекционный процесс может привести к разрушению нежной костной структуры ячеек сосцевидного отростка. При дальнейшем распространении инфекционного процесса он может перейти в полость черепа и головной мозг, что чревато серьезными последствиями: воспалению мозговой оболочки (менингиту), абсцессу головного мозга (из-за анатомически близкого расположения синусов и оболочек мозга) и гнойному воспалению внутреннего уха (лабиринтиту), что может привести к глухоте.
Причины и факторы риска мастоидита Как уже сказано, причиной возникновения мастоидита служит переход воспалительного процесса со среднего уха на сосцевидный отросток. Обычно при мастоидите обнаруживаются следующие возбудители:пневмококки, Hemophilus influenzae (гемофилус инфлюэнце), бета-гемолитический стрептококк и грамотрицательная микрофлора.
Проявления мастоидита Мастоидит начинает проявляться с повышения температуры, ухудшения общего состояния. В области сосцевидного отростка позади уха появляется болезненность при надавливании, отечность. Кроме того, появляется боль в ухе, которая часто имеет пульсирующий характер. Отмечается выделение гноя из уха, оттопыренность ушной раковины. Кроме того, может быть понижение слуха, а также отек барабанной перепонки.
Осложнения мастоидита Осложнения мастоидита могут быть как внечерепными, так и внутричерепными. К внечерепным осложнениям мастоидита, а также острого среднего отита, прежде всего, относятся нарушение слуха, лабиринтит (с резким головокружением), поражение лицевого нерва. Кроме того, мастоидит может осложняться поднадкостничным абсцессом или прорывом гноя через внутреннюю стенку верхушки сосцевидного отростка под грудино-ключично-сосцевидную мышцу (так называемый мастоидит Бецольда). К внутричерепным осложнениям относятся эпидуральный абсцесс (абсцесс в области мозговой оболочки), тромбофлебит синусов твердой мозговой оболочки (чаще всего сигмовидного синуса), менингит и абсцесс головного мозга.
Диагностика мастоидита Диагностика мастоидита, прежде всего основана на сборе жалоб пациента, уточнении о перенесенном среднем отите, а также на осмотре пациента. Для уточнения диагноза применяется рентгенография, компьютерная томография. Для уточнения характера возбудителя обычно проводится исследование гнойного отделяемого.
Лечение мастоидита Основу лечения мастоидита составляет мощная антибиотикотерапия. При минимальном поражении костной ткани сосцевидного отростка проводится миринготомия – прокол барабанной перепонки для того, чтобы обеспечить отток гноя, и кроме того, исследовать гной на характер микрофлоры. При неэффективности антибиотикотерапии или хронизации процесса, а тем более при подозрении на возникновение осложнений со стороны головного мозга или черепа, ставится вопрос о необходимости оперативного лечения – мастоидэктомии – удалении задней стенки слухового канала, остатков барабанной перепонки, а также молоточка и наковальни – слуховых косточек среднего уха, которые к моменту операции обычно уже бывают разрушены инфекцией. Стремечко и лицевой нерв обычно при этом не поражаются. Иногда ввиду полной неэффективности антибиотиков бывает необходима операция радикальной мастоидэктомии. При этом отмечается нарушение слуха пациента вследствие предшествовавших изменений.
Мастоидэктомия – это операция, направленная на удаление гноя и грануляций из полостей сосцевидного отростка при воспалительных процессах в нем. В настоящее время данная операция выполняется редко ввиду широкого применения мощных антибиотиков при мастоидите. Однако в случае неэффективности применяемых антибиотиков, а также развитии хронического воспаления, а тем более при таких осложнениях мастоидита, как менингит, абсцесс головного мозга и других, необходимо проведение операции. Иногда мастоидэктомия проводится с целью реконструкции парализованного лицевого нерва. Типы мастоидэктомии Имеется три типа операции мастоидэктомии, которые отличаются по своему объему и цели выполнения. Простая мастоидэктомия. Этот тип операции проводится через слуховой проход либо через разрез позади уха. Вскрывается полость сосцевидного отростка и удаляется гной вместе с грануляциями. Далее рассекается барабанная перепонка (миринготомия) для того, чтобы был отток гноя из среднего уха. В месте операции применяются антибиотики. Радикальная мастоидэктомия. При этой операции полностью удаляются барабанная перепонка и почти все структуры среднего уха, за исключением стремечка, что позволяет в дальнейшем проводить оперативное лечение нарушения слуха. Модифицированная мастоидэктомия. При этой операции сохраняются целостность барабанной перепонки и структур среднего уха, что намного улучшает прогноз восстановления слуха.
Операция проводится под общей анестезией. Пациент при этом лежит на спине с повернутой в здоровую сторону головой. Голова хорошо фиксируется.
Как проводится мастоидэктомия? Хирург оттягивает ушную раковину кпереди и, отступя от нее кзади на 1 см делает разрез кожи в виде дуги. После этого кожа вместе с надкостницей (оболочкой, покрывающей кость) отслаивается. Становится видна кость. Далее хирургическим инструментом (долотом, молоточком или специальной стамеской) хирург сдалбливает кость до тех пор, пока не появятся ячейки сосцевидного отростка и его самая большая ячейка – так называемая сосцевидная пещера (латинское antrum, отсюда и название операции – антротомия). После того, как вскрыта эта ячейка. Хирург удаляет гной, грануляции и другие пораженные ткани, после чего в полость вводится дренаж для облегчения оттока гноя. Кроме того, для борьбы с микрофлорой в нее вводятся антибиотики. После всего этого рана зашивается. На рану накладывают повязку. Если после операции пациент отмечает кровь на повязке, напряжение мышц шеи или головокружение с головной болью (признак менингита) или паралич половины лица (указывает на поражение лицевого нерва), а также нарушение глотания), следует немедленно обратиться к лечащему врачу.
Возможные осложнения операции мастоидэктомии Осложнения при мастоидэктомии встречаются редко, но они не исключаются: Постоянное гнойное отделяемое из уха. Инфекционные осложнения, включая менингит и абсцесс головного мозга. Нарушение слуха. Крайне редкое осложнение – повреждение лицевого нерва. При этом отмечается паралич половины лица. Временное головокружение. Временная потеря вкусовых ощущений одной из половин языка. (495) 50-253-50 - бесплатная консультация по клиникам и специалистам ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
medtravel.ru причины, симптомы, диагностика и лечениеСосцевидный отросток представляет собой выступ височной кости черепа, расположенный позади ушной раковины. Внутренняя структура отростка сформирована сообщающимися ячейками, которые разделены между собой тонкими костными перегородками. У разных людей сосцевидный отросток может иметь различное строение. В одних случаях он представлен крупными заполненными воздухом ячейками (пневматическое строение), в других случаях ячейки мелкие и заполнены костным мозгом (диплоэтическое строение), в третьих — ячеек практически нет (склеротическое строение). От типа строения сосцевидного отростка зависит течение мастоидита. Наиболее склонны к появлению мастоидита лица с пневматическим строением сосцевидного отростка. Внутренние стенки сосцевидного отростка отделяют его от задней и средней черепных ямок, а специальное отверстие сообщает его с барабанной полостью. Большинство случаев мастоидита возникает как следствие перехода инфекции из барабанной полости в сосцевидный отросток, что наблюдается при остром среднем отите, в отдельных случаях при хроническом гнойном среднем отите. Причины возникновения мастоидитаНаиболее часто возникает вторичный мастоидит, обусловленный отогенным распространением инфекции из барабанной полости среднего уха. Его возбудителями могут быть палочка инфлюэнцы, пневмококки, стрептококки, стафилококки и др. Переходу инфекции из полости среднего уха способствует нарушение ее дренирования при позднем прободении барабанной перепонки, несвоевременном проведении парацентеза, слишком малом отверстии в барабанной перепонке или его закрытии грануляционной тканью. В редких случаях наблюдается мастоидит, развившийся в следствие гематогенного проникновения инфекции в сосцевидный отросток при сепсисе, вторичном сифилисе, туберкулезе. Первичный мастоидит возникает при травматических повреждениях ячеек сосцевидного отростка вследствие удара, огнестрельного ранения, черепно-мозговой травмы. Благоприятной средой для развития патогенных микроорганизмов в таких случаях является кровь, излившаяся в ячейки отростка в результате травмы. Появлению мастоидита способствует повышенная вирулентность патогенных микроорганизмов, ослабленное состояние общего и местного иммунитета при хронических заболеваниях (сахарный диабет, туберкулез, бронхит, гепатит, пиелонефрит, ревматоидный артрит и пр.) и патологии носоглотки (хронический ринит, фарингит, ларинготрахеит, синусит), наличие изменений в структурах уха в связи с перенесенными ранее заболеваниями (травмы уха, аэроотит, наружный отит, адгезивный средний отит). Патогенез мастоидитаНачало мастоидита характеризуется воспалительными изменениями слизистого слоя ячеек сосцевидного отростка с развитием периостита и скоплением жидкости в полостях ячеек. Из-за выраженной экссудации эта стадия мастоидита получила название экссудативной. Воспалительная отечность слизистой приводит к закрытию отверстий, сообщающих ячейки между собой, а также отверстия, соединяющего сосцевидный отросток с барабанной полостью. В результате нарушения вентиляции в ячейках сосцевидного отростка, в них падает давление воздуха. По градиенту давлений в ячейки начинает поступать транссудат из расширенных кровеносных сосудов. Ячейки заполняются серозным, а затем серозно-гнойным экссудатом. Длительность первой стадии мастоидита у взрослых составляет 7-10 дней, у детей чаще 4-6 дней. В конечном итоге экссудативной стадии мастоидита каждая ячейка имеет вид эмпиемы — заполненной гноем полости. Далее мастоидит переходит во вторую стадию — пролиферативно-альтеративную, в которой гнойное воспаление распространяется на костные стенки и перегородки сосцевидного отростка с развитием остеомиелита — гнойного расплавления кости. Одновременно с этим происходит образование грануляционной ткани. Постепенно перегородки между ячейками разрушаются и формируется одна большая полость, заполненная гноем и грануляциями. Так, в результате мастоидита возникает эмпиема сосцевидного отростка. Прорыв гноя через разрушенные стенки сосцевидного отростка приводит к распространению гнойного воспаления на соседние структуры и развитию осложнений мастоидита. Классификация мастоидитаВ зависимости от причины возникновения в отоларингологии различают первичный и вторичный; отогенный, гематогенный и травматический мастоидит. По стадии воспалительного процесса мастоидит классифицируется как экссудативный и истинный (пролиферативно-альтеративный). Выделяют типичную и атипичную клиническую форму мастоидита. Атипичная (латентная) форма мастоидита отличается медленным и вялым течением без ярко выраженных характерных для мастоидита симптомов. Отдельно выделяют группу верхушечных мастоидитов, к которым относится мастоидит Бецольда, мастоидит Орлеанского и мастоидит Муре. Симптомы мастоидитаМастоидит может появляться одновременно с возникновением гнойного среднего отита. Но чаще всего он развивается на 7-14 день от начала отита. У детей первого года жизни из-за особенности строения сосцевидного отростка мастоидит проявляется в форме отоантрита. У взрослых мастоидит манифестирует выраженным ухудшением общего состояния с подъемом температуры до фебрильных цифр, интоксикацией, головной болью, нарушением сна. Больные мастоидитом жалуются на шум и боль в ухе, ухудшение слуха, интенсивную боль за ухом, чувство пульсации в области сосцевидного отростка. Боль иррадиирует по ветвям тройничного нерва в височную и теменную область, орбиту, верхнюю челюсть. Реже при мастоидите наблюдается боль во всей половине головы. Указанные симптомы при мастоидите обычно сопровождаются обильным гноетечением из наружного слухового прохода. Причем количество гноя заметно больше, чем объем барабанной полости, что свидетельствует о распространении гнойного процесса за пределы среднего уха. С другой стороны, гноетечение при мастоидите может не наблюдаться или быть незначительным. Это происходит при сохранении целостности барабанной перепонки, закрытии перфоративного отверстия в ней, нарушении оттока гноя из сосцевидного отростка в среднее ухо. Объективно при мастоидите отмечается покраснение и отечность заушной области, сглаженность расположенной за ухом кожной складки, оттопыренность ушной раковины. При прорыве гноя в подкожную жировую клетчатку происходит формирование субпериостального абсцесса, сопровождающегося резкой болезненностью при прощупывании заушной области и симптомом флюктуации. Из области сосцевидного отростка гной, расслаивая мягкие ткани головы, может распространиться на затылочную, теменную, височную область. Происходящее в результате воспаления тромбирование сосудов, кровоснабжающих кортикальный слой кости сосцевидного отростка, приводит к некрозу надкостницы с прорывом гноя на поверхность кожи головы и формированием наружного свища. Осложнения мастоидитаРаспространение гнойного воспаления в самом сосцевидном отростке происходит по наиболее пневматизированным ячейкам, что обуславливает разнообразие возникающих при мастоидите осложнений и их зависимость от строения сосцевидного отростка. Воспаление перисинуозной группы ячеек приводит к поражению сигмовидного синуса с развитием флебита и тромбофлебита. Гнойное разрушение перифациальных ячеек сопровождается невритом лицевого нерва, перилабиринтных — гнойным лабиринтитом. Верхушечные мастоидиты осложняются затеканием гноя в межфасциальные пространства шеи, в результате чего гноеродные микроорганизмы могут проникнуть в средостение и вызвать появление гнойного медиастинита. Распространение процесса в полость черепа приводит к возникновению внутричерепных осложнений мастоидита (менингита, абсцесса головного мозга, энцефалита). Поражение пирамиды височной кости обуславливает развитие петрозита. Переход гнойного воспаления на скуловой отросток опасен дальнейшим заносом инфекции в глазное яблоко с возникновением эндофтальмита, панофтальмита и флегмоны глазницы. У детей, особенно младшего возраста, мастоидит может осложниться формированием заглоточного абсцесса. Кроме того, при мастоидите возможно гематогенное распространение инфекции с развитием сепсиса. Диагностика мастоидитаКак правило, диагностика мастоидита не представляет для отоларинголога никаких сложностей. Затруднения возникают в случае малосимптомной атипичной формы мастоидита. Диагностика мастоидита основывается на характерных жалобах пациента, анамнестических сведениях о перенесенной травме или воспалении среднего уха, данных осмотра и пальпации заушной области, результатах отоскопии, микроотоскопии, аудиометрии, бакпосева выделений из уха, компьютерной томографии и рентгенологического исследования. Отоскопия при мастоидите выявляет типичные для среднего отита воспалительные изменения со стороны барабанной перепонки, при наличие в ней отверстия отмечается обильное гноетечение. Патогномоничным отоскопическим признаком мастоидита является нависание задне-верхней стенки слухового прохода. Аудиометрия и исследование слуха камертоном позволяют установить степень тугоухости у пациента с мастоидитом. Прицельная рентгенография черепа (рентгенография височной кости) в экссудативной стадии мастоидита обнаруживает завуалированные в результате воспаления ячейки и нечетко различимые перегородки между ними. Рентгенологическая картина пролиферативно-альтеративной стадии мастоидита характеризуется отсутствием ячеистой структуры сосцевидного отростка, вместо которой определяется одна или несколько больших полостей. Лучшая визуализация достигается при проведении КТ черепа в области височной кости. Наличие осложнений мастоидита может потребовать дополнительной консультации невролога, нейрохирурга, стоматолога, офтальмолога, торакального хирурга, проведения МРТ и КТ головного мозга, офтальмоскопии и биомикроскопии глаза, КТ и рентгенографии органов грудной клетки. Лечение мастоидитаЛечебная тактика при мастоидите зависит от его этиологии, стадии воспалительного процесса и наличия осложнений. Медикаментозная терапия мастоидита проводится антибиотиками широкого спектра действия (цефаклор, цефтибутен, цефиксим, цефуроксим, цефотаксим, цефтриаксон, амоксициллин, ципрофлоксацин и др.). Дополнительно применяют антигистаминные, противовоспалительные, детоксикационные, иммунокоррегирующие препараты. Проводят лечение осложнений. При отогенной природе мастоидита показана санирующая операция на среднем ухе, по показаниям — общеполостная операция. Отсутствие в барабанной перепонке обеспечивающего адекватное дренирование отверстия является показанием к проведению парацентеза. Через отверстие барабанной перепонки производят промывания среднего уха лекарственными препаратами. Мастоидит в экссудативной стадии может быть излечен консервативным путем. Мастоидит пролиферативно-альтеративной стадии требует хирургического вскрытия сосцевидного отростка (мастоидотомии) для ликвидации гноя и послеоперационного дренирования. Профилактика мастоидитаПредупреждение отогенного мастоидита сводится к своевременной диагностике воспалительного поражения среднего уха, адекватному лечению отитов, своевременному проведению парацентеза барабанной перепонки и санирующих операций. Корректная терапия заболеваний носоглотки и быстрая ликвидация инфекционных очагов также способствуют профилактике мастоидита. Кроме того, имеет значение повышение работоспособности иммунных механизмов организма, что достигается ведением здорового образа жизни, правильным питанием, при необходимости — иммунокоррегирующей терапией. www.krasotaimedicina.ru Характеристика симптомы и лечение мастоидита с прогнозомМастоидит – это заболевание, для которого характерно воспаление сосцевидного отростка, располагающегося за ушной раковиной. Лечение воспалительного процесса нужно начинать сразу после того, как появились симптомы мастоидита. Иначе прогноз может быть печальным. Характеристика этого заболевания очень сложная, так как развивается этот недуг не сам по себе, а является следствием других болезней, которые либо вообще не лечили, либо лечили, но неправильно. Поэтому патология может иметь различную этологию, играющую немаловажную роль в лечении данного заболевания. Содержание статьи СимптомыМногие даже не знают о том, что такое мастоидит. Это заболевание является следствием отита. Ухо имеет сложную структуру. В его ячейках находятся перегородки, которые легко повреждаются при воспалении, из-за чего гной начинает заполнять все свободные пустоты. В результате чего воспалительный процесс распространяется дальше и появляются все признаки болезни. Мастоидит симптомы имеет различные, которые зависят, прежде всего, от степени развития болезни. При этом основные признаки болезни могут скрываться на протяжении долгого времени, особенно, если в этот момент происходит лечение отита. На начальном этапе болезнь проявляет себя не сильно, и потому многие врачи часто путают ее с отитом, так как эти заболевания развиваются одновременно. В этот период у больного могут наблюдаться следующие признаки заболевания:
Если на начальном этапе развития болезни будет проведено правильное лечение, то воспалительные и гнойные процессы быстро исчезнут без каких-либо последствий, и состояние больного в течение нескольких дней нормализуется. Состояние пациента резко ухудшается тогда, когда он самостоятельно прекращает лечение отита или у него наблюдается снижение иммунитета. Основные симптомы усиливаются. Боль присутствует постоянно и усиливается при надавливании на воспаленный участок. При этом кожа за ухом становится отечной и красной. Иногда гной подбирается слишком близко к костной пластинке, в результате чего пластинка прорывается и весь гной выходит наружу. ЛечениеЛечение мастоидита может происходить несколькими способами – консервативным и хирургическим. Консервативное лечение подразумевает под собой прохождение курса антибиотиков. Антибактериальная терапия в обязательном порядке проводится в стационарных условиях, все препараты вводятся внутривенно. Наряду с антибиотиками требуется осуществлять прием антигистаминных и иммуностимулирующих препаратов. Если по истечению 24 часов с момента начала антибактериальной терапии не наблюдаются положительные результаты, врачом может быть принято решение о проведении дренирования плевральной полости, благодаря которому происходит улучшение выведения гноя. Чтобы курс антибактериальной терапии дал быстрые результаты, сдается анализ гнойных выделений, в ходе которых устанавливается тип возбудителя болезни и уровень его чувствительности к тому или иному препарату. Параллельно с антибактериальной терапией можно проводить лечение народными средствами. Если положительного результата в терапии не наблюдается на протяжении нескольких дней и произошел прорыв гнойного содержимого в мозг или лицевой нерв, делается операция. Суть оперативного вмешательства заключается в раскрытии тканей набухшей области за ухом, их очистке и установке дренажа. После чего проводится общеукрепляющая, противовоспалительная и антибактериальная терапия. Такую операцию проводят и у детей, и у взрослых. Полный курс восстановления составляет примерно 25 дней. Народные средстваЛечение мастоидита нетрадиционными методами предполагает под собой применение различных средств, которые помогают уменьшить болезненные ощущения. С этой целью рекомендуется делать промывания ушей с применением настойки или отвара из лепестков роз. Если боль имеет пульсирующий характер, лечение народными средствами предполагает применение паровой ингаляции, которая оказывает согревающее действие. Тепло поможет уменьшить боль, что облегчит процесс промывания уха. Далее его следует закапать полынно-молочным раствором и заткнуть небольшим кусочком ваты. Тепло помогает уменьшить боль. Поэтому с этой же целью можно использовать теплый мешочек с солью или бутылку с горячей водой, обернутую полотенцем. Проводить согревающие процедуры можно только с разрешения лечащего врача. В случае неправильного их проведения, ячейка с гноем прорывается, что становится причиной возникновения серьезных проблем со здоровьем! АнтибиотикиАнтибиотики при мастоидите играют важную роль в лечении данного заболевания. Вводятся такие препараты внутривенно. Чаще всего для лечения данного заболевания применяют один из следующих антибиотиков:
Так как антибиотики негативным образом сказываются на работе ЖКТ и иммунитете, то параллельно с ними назначают витаминные комплексы и препараты, нормализующие микрофлору кишечника и укрепляющие иммунитет. Дозировка антибиотика и длительность его лечения подбираются индивидуально в зависимости от степени развития болезни, общего здоровья пациента и его возраста. Острая формаТакая форма болезни носит острый гнойно-деструктивный характер. Развитие этого заболевания чаще всего провоцируют стафилококки, протеи и синегнойные палочки. Лечение острых мастоидитов требует применение массивных дозировок антибиотиков и сульфаниламидов. Также показаны холодные компрессы, которые накладывают на область сосцевидного отростка. В случае, когда консервативное лечение на протяжении 3-6 недель не дает положительного результата, проводится операция. После нее на протяжении нескольких месяцев требуется регулярный рентгенографический контроль. Следует отметить, что и после проведения операции в случае с острой формой болезни не исключается возвращение основных симптомов. Поэтому после оперативного вмешательства пациенту проводится антибактериальная терапия и ультрафиолетовое облучение. Разносторонние формыМастоидит бывает разных форм – правосторонним, левосторонним и двусторонним. Признаки правостороннего мастоидита такие же, как и у левостороннего. Намного сильнее проявляет себя двусторонний мастоидит. Что это такое? Это заболевание характеризуется воспалением сосцевидного отростка сразу с двух сторон. Двусторонняя форма гораздо чаще сопровождается различными осложнениями, чем, например, левосторонний мастоидит. Поэтому при возникновении первичных симптомов болезни, следует незамедлительно обратиться к врачу. Стоит отметить, что если не лечить данное состояние, то оно применяет хроническую форму. Но это не единственная причина, по которой может развиться хронический мастоидит. Что это? Это состояние, которое сопровождается воспалением сосцевидного отростка, но протекает оно со смазанными симптомами и для него характерны периодические смены периодов обострения и ремиссии. Его развитие часто происходит на фоне некачественного удаления пораженных воспалением участков во время прошлого хирургического вмешательства и других инфекционных заболеваний. Хронический мастоидит часто сопровождается следующими симптомами:
Атипичная формаАтипичные формы мастоидита сопровождаются вялотекущими воспалительными процессами. Барабанные перепонки при этом не повреждаются, а если это и происходит, то внешние изменения сосцевидного отростка не наблюдаются. Но при этом общее состояние больно значительно ухудшается. У пациента отмечается слабость, нарушение сна, снижение аппетита и незначительное повышение температуры. Лечение данного заболевания также требует применения антибактериальных, противовоспалительных и иммуностимулирующих препаратов. Операция проводится в крайних случаях. Хроническая формаДиагноз «хронический мастоидит» ставится в тех случаях, если воспаление в сосцевидном отростке продолжается более 3 месяцев. Проявляется эта болезнь следующими симптомами:
При осмотре пациента отмечаются следующие симптомы:
Лечение хронической формы проводится с применением антибактериальных, противомикробных, дезинтоксикационных и гипосенсибилизирующих препаратов. Если в результате такого лечения положительной динамики не наблюдается, назначается операция. Мастоидит – это заболевание, способное стать причиной возникновения серьезных проблем со здоровьем, начиная от потери слуха и заканчивая абсцессом. Поэтому его лечение нельзя проводить самостоятельно. В данной ситуации требуется помощь квалифицированного специалиста и прием сильнодействующих препаратов. Лечение мастоидита с Еленой Малышевой Вконтакте Google+ Одноклассники lorsait.com |
г.Самара, ул. Димитрова 131 [email protected] |
 |

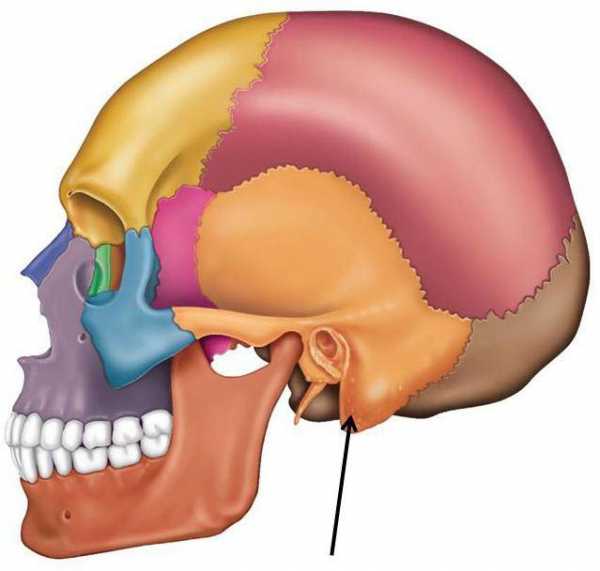 Помимо этих костей, в полости среднего уха присутствуют три вида парных косточек – молоточек, стремечко и наковальня. Височная кость – кость из группы мозгового отдела, которая образует основание черепа. В височной кости целый комплекс нервных стволов:
Помимо этих костей, в полости среднего уха присутствуют три вида парных косточек – молоточек, стремечко и наковальня. Височная кость – кость из группы мозгового отдела, которая образует основание черепа. В височной кости целый комплекс нервных стволов: Сосцевидный отросток представляет собой выступ конической формы, расположенный позади уха. Внутреннее строение сосцевидного отростка – это совокупность костных полостей, заполненных воздухом и сообщающихся со средним ухом (с барабанной полостью) через сосцевидную пещеру. Пещера (антрум) – самая большая клетка сосцевидного отростка. К сосцевидному отростку крепится мышца, состоящая из трех компонентов - грудинного, ключичного и сосцевидного.
Сосцевидный отросток представляет собой выступ конической формы, расположенный позади уха. Внутреннее строение сосцевидного отростка – это совокупность костных полостей, заполненных воздухом и сообщающихся со средним ухом (с барабанной полостью) через сосцевидную пещеру. Пещера (антрум) – самая большая клетка сосцевидного отростка. К сосцевидному отростку крепится мышца, состоящая из трех компонентов - грудинного, ключичного и сосцевидного. Лечение мастоидита – процесс длительный и трудоемкий. Поэтому для того, чтобы достичь успеха в этом деле, очень важно выявить заболевание на самых ранних стадиях. В зависимости от того, как проявляются симптомы мастоидита, различают типичную и атипичную формы заболевания. Для атипичной или латентной формы болезни характерно вялое течение без ярко выраженных симптомов.
Лечение мастоидита – процесс длительный и трудоемкий. Поэтому для того, чтобы достичь успеха в этом деле, очень важно выявить заболевание на самых ранних стадиях. В зависимости от того, как проявляются симптомы мастоидита, различают типичную и атипичную формы заболевания. Для атипичной или латентной формы болезни характерно вялое течение без ярко выраженных симптомов. Как правило, диагноз «мастоидит» устанавливают, основываясь на истории болезни пациента. При этом учитываются перенесенные патологии уха, проводимая терапия, наличие/отсутствие осложнений; оценивается нарушение общего состояния здоровья. Кроме того, в постановке диагноза не последнюю роль играют жалобы пациента, осмотр и пальпация области уха, результаты отоскопии, аудиометрии, лабораторные исследования выделений из уха, офтальмоскопия и биомикроскопия глаз. Компьютерная томография – стандартный метод, с помощью которого диагностируют мастоидит. Что это такое? Данный вид диагностики позволяет четко рассмотреть все структуры черепа и оценить масштабы развития гнойных процессов и их дальность от головного мозга и лицевого нерва. Эта методика основана на поэтапном исследовании структуры какого-либо объекта – сравнивается эффект влияния рентгеновского излучения на отличные по плотности ткани. Полученные данные подвергаются сложной компьютерной обработке.
Как правило, диагноз «мастоидит» устанавливают, основываясь на истории болезни пациента. При этом учитываются перенесенные патологии уха, проводимая терапия, наличие/отсутствие осложнений; оценивается нарушение общего состояния здоровья. Кроме того, в постановке диагноза не последнюю роль играют жалобы пациента, осмотр и пальпация области уха, результаты отоскопии, аудиометрии, лабораторные исследования выделений из уха, офтальмоскопия и биомикроскопия глаз. Компьютерная томография – стандартный метод, с помощью которого диагностируют мастоидит. Что это такое? Данный вид диагностики позволяет четко рассмотреть все структуры черепа и оценить масштабы развития гнойных процессов и их дальность от головного мозга и лицевого нерва. Эта методика основана на поэтапном исследовании структуры какого-либо объекта – сравнивается эффект влияния рентгеновского излучения на отличные по плотности ткани. Полученные данные подвергаются сложной компьютерной обработке. Рентгенография черепа, например, помогает выявить нечетко различимые перегородки ячеек в результате воспалительного процесса, что явно свидетельствует о развитии мастоидита. Кроме того, при подозрениях на мастоидит, проводят клинический анализ крови и гноя из уха на чувствительность к антибиотикам.
Рентгенография черепа, например, помогает выявить нечетко различимые перегородки ячеек в результате воспалительного процесса, что явно свидетельствует о развитии мастоидита. Кроме того, при подозрениях на мастоидит, проводят клинический анализ крови и гноя из уха на чувствительность к антибиотикам. Задача и медицинского специалиста, и пациента – не допустить развитие мастоидита. Профилактика заболевания тесно связана с профилактикой абсцесса среднего уха – патологии с названием «отит». Мастоидит – заболевание, которое нельзя запускать. Его симптомы и причины необходимо устранять на ранних стадиях. Лечение должно быть квалифицированным и достаточным.
Задача и медицинского специалиста, и пациента – не допустить развитие мастоидита. Профилактика заболевания тесно связана с профилактикой абсцесса среднего уха – патологии с названием «отит». Мастоидит – заболевание, которое нельзя запускать. Его симптомы и причины необходимо устранять на ранних стадиях. Лечение должно быть квалифицированным и достаточным.