|
|
||||||||||
|
Мастит. Гнойный мастит. Нелактационный мастит. Мастит нелактационный лечение антибиотикиНелактационный маститНелактационный мастит — это опасное заболевание, которое склонно к быстрому прогрессированию и переходу в деструктивную форму. Поэтому нужно ответственно отнестись к его диагностике и лечению. Симптомы и терапия при нелактационном маститеЭто заболевание является частым спутником гормональных сбоев. Такой мастит может развиться в период полового созревания, климакса и менопаузы. Это связано не только с гормональным сбоем, но и со временным снижением защитных функций организма. Причины развития маститаПроявления мастита обычно наблюдаются при снижении уровня эстрогена в менопаузе или в пубертатном периоде у девочек. При определенных условиях нелактационный мастит может быть вызван следующими факторами:
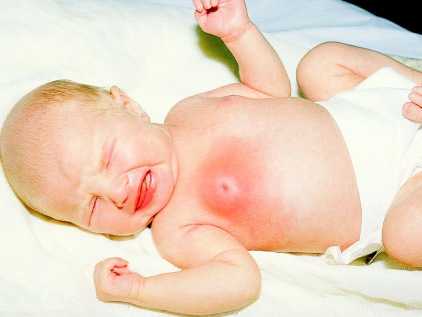
У младенцев нелактационный мастит чаще всего может возникать по трем причинам:
Иногда причинами мастита могут также стать переохлаждение, нервное истощение, фурункулез. Стадии и симптомы заболеванияВ отличие от лактационного, этот мастит имеет менее выраженные симптомы, что затрудняет диагностику на ранней стадии и сводит к минимуму шансы воспользоваться средствами консервативного лечения. Часто патологию выявляют слишком поздно, когда заболевание уже приобрело деструктивный характер и требуется немедленное хирургическое вмешательство. Существуют следующие стадии мастита, выявляемого у некормящей женщины:
Особенностью нелактационного мастита является то, что он очень часто переходит в хроническую форму. Рецидивы заболевания случаются регулярно с частотой раз в полгода. На серозной стадии наблюдаются следующие признаки:
Нелактационный мастит в инфильтративной стадии характеризуется такими симптомами:
Признаками того, что заболевание принимает деструктивный характер, являются:
К признакам хронического процесса относят:
Самым серьезным осложнением нелактационного мастита является сепсис. Лечение маститаЧто назначит врач при нелактационном мастите, полностью зависит от того, на какой стадии находится заболевание. Если гнойник еще не начал формироваться, то возможно применение консервативных методов лечения. Обычно назначаются антибиотики, чтобы устранить инфекцию. Молочной железе необходимо обеспечить покой, носить специальное поддерживающее белье. При наличии абсцесса проводят операцию по его вскрытию. Консервативное лечение мастита проводят в следующих случаях:
Заболевание в легкой форме лечат травяными настоями и компрессами с антисептическим эффектом. Нелактационный мастит в более тяжелой форме лечат только антибиотиками и препаратами, устраняющими признаки аллергических реакций. Народные средства применяются исключительно как дополнение к основной терапии. Народная медицина Прием препаратовЛечение мастита может проводиться одновременно несколькими специалистами, в зависимости от того, что стало причиной болезни. Если патология развилась под действием гормональных изменений, то заниматься ею должен эндокринолог. Но если мастит возник как следствие травмы грудной железы и попадания в рану инфекции, то и лечение обычно назначает хирург. Гнойные инфекции невозможно вылечить без помощи антибиотиков, оказывающих бактерицидное действие. Они действуют намного быстрее, чем препараты, обладающие бактериостатическим эффектом, так как способны убивать микробы. Подбор антибиотиков по правилам должен проводиться только после взятия пункции из гнойника. Но в большинстве случаев этого не делается. Препарат подбирают, основываясь на том, что чаще всего инфекции вызваны золотистым стафилококком и кишечной палочкой. mastopatiya.su Нелактационный гнойный мастит: симптомы и лечениеГнойный мастит - наиболее тяжелое и неприятное для женщин заболевание. Самой тяжелой из его форм - нелактационному гнойному маститу - мы уделим сегодня особое внимание, поскольку здоровье женщины - главное условие здоровья и процветания нации. История исследования
Тонкости статистики
Возрастные категорииОбычно развитию нелактационного мастита подвержены женщины от 15 до 60-летнего возраста. В указанные возрастные рамки данная форма мастита, в противовес лактационному, проявляет себя отнюдь не бурно, да и септические осложнения практически не встречаются. В противовес этому женщинам, заболевшим в упомянутый возрастной период, приходится учиться сосуществовать с маститом долгие годы, потому как он нередко переходит в хронически рецидивирующую форму. Однако нелактационный мастит может поражать не только женщин, но и мужчин, и младенцев обоих полов. Этиология
Детализация причинТак уж вышло, что чаще всего нелактационный гнойный мастит развивается тогда, когда в женском организме нарушается гормональный фон или снижается иммунный ответ на инфекционные агенты. Обычно к таким периодам можно отнести следующие: 1. Массивным снижением уровня эстрогенов, а вместе с тем и существенной супрессией иммунной защиты, проявляет себя период постклимактерии. 2. Период полового созревания подростка с его неустойчивым гормональным фоном также становится мощнейшим стрессом для формирующегося организма, что создает благодатную почву для развития столь нежеланной болезни. Помимо этого, стоит отметить, что нелактационный мастит поражает не только девочек, но и мальчиков в период пубертата. 3. Нельзя не отметить случаи инфицирования ран после проведенных на молочной железе операций, к примеру, после постановки имплантата или удаления фиброзно-кистозных разрастаний, при травмах молочной железы, которые сопровождались сдавливанием ее тканей. 4. Даже самые невидимые глазу травмы кожи молочных желез или сосков могут способствовать проникновению инфекции и развитию нелактационного мастита. Формы заболеванияРассматриваемое нами заболевание обычно протекает в двух формах – острой и хронической. Острый нелактационный мастит без своевременного обращения в больницу и проведения адекватной терапии из катаральной (инфильтративной) формы довольно стремительно и сравнительно незаметно для женщины может трансформироваться в гнойный нелактационный мастит с крайне тяжелым течением, когда без госпитализации в стационар обойтись уже невозможно, да и до генерализации процесса остаются считаные дни, а то и часы. Патогенез
Куда реже женщинам приходится сталкиваться с хроническим нелактационным маститом, который обычно развивается в том случае, когда острый мастит оставляют недолеченным, сочтя первые признаки улучшения аргументацией для прекращения приема назначенных врачом лекарственных средств и процедур. В таких случаях рецидив мастита становится постоянным спутником женщины, проявляя себя при малейших гормональных сбоях, после переохлаждений, стрессов или же при общем ослаблении защитных сил организма. Нелактационный гнойный мастит. Симптомы
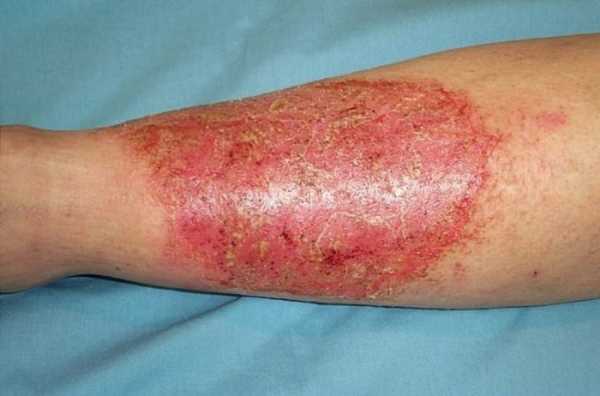
В инфильтративную стадию в пораженной молочной железе формируется болезненное уплотнение без четких границ именуемое инфильтратом. При этом кожа над инфильтратом воспаленной отнюдь не выглядит, отека в указанной области нет, да и местная температура остается в пределах нормы. Температура тела остается повышенной, что обусловлено активным поступлением бактериальных продуктов в кровь из очагов лактостаза через поврежденные протоки молочной железы. Крайне важно, чтобы женщина обратилась за медицинской помощью к маммологу, гинекологу или хирургу при появлении первых же симптомов, не дожидаясь их прогрессии и перехода в гнойную форму. В катаральной стадии мастит лечится крайне успешно и не влечет за собой тяжелейших осложнений, как в случае нелактационного гнойного мастита. В случае же отсутствия адекватного лечения уже через 5 дней стадия инфильтрации переходит в стадию деструкции, то есть разрушения. Воспалительный процесс становится гнойным, а молочная железа превращается в полное подобие губки, насквозь пропитанной гноем. В деструктивную стадию, которая также известна как острый гнойный мастит, общее состояние женщины резко ухудшается, поскольку токсины из очага гнойного воспаления непрерывно поступают в кровь. Температура тела продолжает нарастать и обычно в данный период составляет 38-40 гр., а вместе с ней нарастают и общие симптомы интоксикации. Пораженная молочная железа увеличивается в размерах, становится напряженной. Кожа над зоной деструкции становится красной, подкожные вены расширяются. По мере нарастания боли она распространяется в область подмышки, поскольку регионарные лимфоузлы также довольно быстро вовлекаются в инфекционный процесс. Пациентке становится не до сна и пищи. Виды
Существуют следующие его разновидности: 1. Мастит абсцедирующий, который характеризуется тем, что в пораженной молочной железе образуется большое количество абсцессов – полостей, которые заполнены гноем. Обычно при этом в области инфильтрата можно пропальпировать размягчение или же почувствовать под пальцами переливающуюся при прощупывании жидкость – положительный симптом флюктуации (в 99% случаев). 2. Мастит инфильтративно-абсцедирующий. Ему свойственно более тяжелое течение, чем предыдущего. Плотный инфильтрат состоит из множества мелких абсцессов самой разной величины и формы, поэтому симптом флюктуации положителен лишь у 5% больных. Занимает такой инфильтрат обычно не более двух квадрантов молочной железы. 3. Мастит флегмонозный. В данном случае молочная железа тотально увеличена и выражено отечна. Кожа пораженной груди выраженно красная (а местами и синюшно-красная), напряженная, со втянутым соском. Прощупывание железы чрезвычайно болезненно, симптом флюктуации положительный. У более чем половины пациенток гнойное поражение распространяется минимум на три квадранта. 4. Мастит гангренозный, как правило, сопровождается поражением кровеносных сосудов и активным тромбообразованием. Поскольку нормальное кровоснабжение молочной железы становится невозможным, развивается ее некроз. При этом железа значительно увеличена, на ее поверхности имеются участки омертвения тканей, пузыри, которые заполнены сукровицей, кожа становится синюшно-багровой. Воспаление охватывает всю молочную железу. В этот период состояние больных чрезвычайно тяжелое, сознание становится спутанным, нарастает тахикардия на фоне снижения артериального давления. В крови формируется отчетливая картина сепсиса. Разумеется, на данной стадии риск для жизни пациентки становится крайне велик. Оперативное лечение
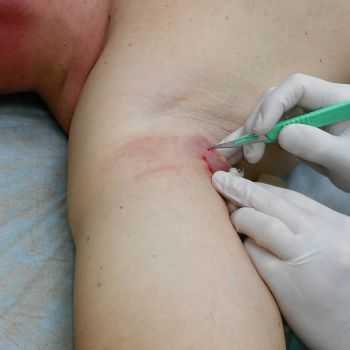
Прямым показанием к оперативному вмешательству являются все деструктивные формы инфекционно-воспалительного процесса, гнойно-катаральный мастит, признаки которых были описаны нами выше. В том случае, когда лекарственная терапия в течение двух дней не дает существенного улучшения, обычно судят о наличии гнойного процесса в молочной железе, что является самым прямым показанием к проведению оперативного вмешательства, которое производят исключительно в условиях стационара, обычно под общим внутривенным наркозом. Тонкости операцииВ процессе операции гнойник тщательно вскрывается, вычищается, все нежизнеспособные ткани иссекают и удаляют. Таким образом полностью устраняется гнойный мастит. Операция, как правило, женщинами переносится легко. После вмешательства в молочную железу обязательно устанавливают дренажи, чтобы капельно промывать рану и не давать бактериям даже крохотного шанса на активизацию. Капельное промывание раны проводят от 5 до 12 дней, что соответствует достижению пациенткой хорошего общего состояния и исчезновению из промывных вод фибрина, гноя и частичек некроза. Терапия после операцииТакже после операции проводят лекарственную терапию, которая направлена на то, чтобы как можно скорее и основательнее вывести из организма токсины и откорректировать те нарушения, которые развились на фоне гнойного процесса. Обязательно назначаются антибиотики (внутримышечно или внутривенно). Обычно это препараты цефалоспоринового ряда I, II или, в случае присоединения вторичной инфекции – III-IV поколения. Нелактационный гнойный мастит: лечение без операции.Лечение консервативное возможно только тогда, когда общее состояние больной сохраняется относительно удовлетворительным, заболевание длится не более трех суток, температура тела не превышает 37,5 гр., местных симптомов гнойного воспаления нет, боль в проекции инфильтрата умеренная, инфильтрат прощупывается не более чем в одной квадранте молочной железы, а в общем анализе крови не нарастает картина прогрессирующего воспаления. Наиболее часто женщины обращаются за медицинской помощью на начальных стадиях мастита – серозной или инфильтративной, на которых возможно и вполне эффективно консервативное лечение. В первую очередь оно подразумевает под собой обеспечение покоя пораженной молочной железе, для чего женщинам рекомендуется менее активно двигаться, носить неплотный тканевой бюстгальтер или повязку, с помощью которых можно осуществить поддержку больной груди, но отнюдь не сдавливать ее, чтобы не провоцировать прогрессирование процесса. С целью воздействия на инфекционные агенты обязательно назначаются антибиотики ("Цефалексин", "Цефиксим", "Левофлоксацин"), обычно их вводят внутримышечно, в дозах, не превышающих среднетерапевтическую. Помимо антибиотиков, с целью уменьшить воспаление и отек, проводят десенсибилизацию организма антигистаминными препаратами последних поколений, чтобы не вызывать у пациента сонливости и свести к минимуму побочные эффекты. Помимо «тяжелой артиллерии», для стимуляции защитных сил организма назначают витамины группы В и витамин С. В том случае, если обратное развитие воспалительного процесса не заставляет себя ждать, через сутки добавляют терапию ультразвуком и УВЧ, что также стимулирует скорейшее рассасывание инфильтрата и восстановление естественных процессов в молочной железе. Заботьтесь о себе, помните о таком коварном заболевании, как нелактационный гнойный мастит. Лечение может оказаться отнюдь не сложным, если начать его на самых ранних стадиях. Здоровья вам! fb.ru Нелактационный мастит - причины, симптомы, диагностика и лечениеНелактационный мастит — острое или хроническое воспаление грудных желез, возникшее вне периода лактации и не связанное с ней. Проявляется болью в груди, отеком и уплотнением тканей, гиперемией кожи, увеличением лимфоузлов в подмышечной области, повышением температуры. Диагностируется при помощи общеклинического и бактериологического исследования, УЗИ. Лечение негнойных форм мастита — консервативное с использованием антибиотиков, иммунокорректоров, противовоспалительных, гормональных, антигистаминных препаратов. Пациенткам с гнойным воспалением с учетом распространенности процесса выполняется вскрытие или пункция мастита, секторальная резекция, редко — мастэктомия. В структуре воспалительных заболеваний груди нелактационные маститы занимают не более 5-7%. Наиболее часто они возникают у женщин в возрасте 15-45 лет. Некоторые специалисты сообщают о повышении уровня заболеваемости в возрасте 14-24 и 30-34 лет. В первом случае это связано с интенсивным крово- и лимфотоком в молочных железах на фоне их созревания, во втором — с появлением дисгормональных гиперплазий. Иногда патологию выявляют у мужчин. Основными особенностями нелактационных форм воспаления являются менее выраженная клиническая картина, склонность к преобладанию гнойных форм и хроническому рецидивирующему течению. Абсцедирующие и инфильтративно-гнойные варианты болезни диагностируются почти у 60% пациенток. Причины нелактационного маститаВоспаление молочной железы, возникающее у женщины вне лактационного периода, является результатом обсеменения тканей патогенными микроорганизмами. Более чем в 90% случаев из очага поражения высеивается монокультура золотистого стафилококка. У остальных пациенток причиной мастита становятся другие инфекционные агенты (стрептококки, протей, кишечная и синегнойная палочки, микобактерии туберкулеза и пр.) или микробные ассоциации. Для развития воспалительного процесса необходимы предрасполагающие факторы:
Сочетание подобных факторов часто наблюдается при травмах (хирургических, термических, механических), диспластических процессах, объемных образованиях. Дисплазия тканей грудных желез возникает на фоне гормональной перестройки во время полового созревания, климакса, гормональных расстройств вследствие патологии яичников (хронических оофоритов, доброкачественных опухолей, рака) или гипоталамо-гипофизарной области. В группу риска входят пациентки, которые проживают в экологически неблагоприятных зонах, подвергаются значительным эмоциональным и физическим перегрузкам, нерационально питаются, имеют склонность к ожирению, ведут беспорядочную сексуальную жизнь. ПатогенезОсновой развития нелактационного мастита часто становится асептическая воспалительная реакция, возникающая в ответ на повреждение тканей — размозжение, ожог, отморожение, разрез. При этом усиливается приток крови к очагу поражения, повышается проницаемость сосудов, возникает метаболический ацидоз и лимфостаз. Застой лимфы также может быть спровоцирован сдавлением лимфатических сосудов неоплазией или отеком тканей при дисгормональных состояниях. При попадании в зону асептического воспаления инфекционного агента альтерация усиливается за счет действия микробных эндо- и экзотоксинов. В пораженных тканях нарастает экссудация, которая со временем переходит в инфильтрацию и гнойное расплавление. Поскольку у таких больных обычно снижен уровень лимфоцитов и медленно нарастает титр антител к возбудителю, иммунная реакция ослаблена, процесс быстро распространяется на расположенные рядом ткани. В очаге наблюдается повышение поглотительной способности нейтрофильных гранулоцитов в сочетании с увеличенным количеством гиперактивных макрофагов, что характерно для затяжного гнойного процесса. У пациенток с открытой раневой поверхностью возможно развитие первичного инфекционного воспаления без асептического этапа. КлассификацияСистематизация клинических форм нелактационного мастита основана на морфологических особенностях воспалительного процесса, локализации поражения, длительности заболевания. Выделение различных вариантов воспаления молочных желез, не связанного с лактацией, позволяет подобрать оптимальные схемы лечения для каждого конкретного случая болезни. С учётом предложенных критериев специалисты в сфере маммологии различают следующие виды заболевания:
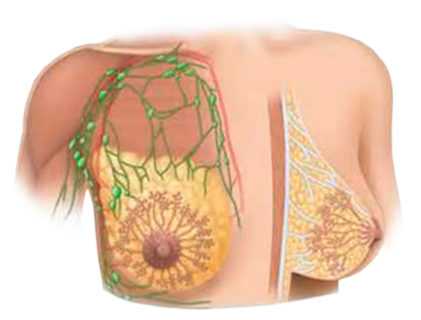
Симптомы нелактационного маститаКлиническая картина заболевания представлена локальными проявлениями воспалительной реакции, болевым синдромом и симптомами общей интоксикации. Ключевая особенность маститов, не связанных с лактацией, — меньшая выраженность клиники. Болезнь, как правило, дебютирует остро с возникновения боли в пораженной грудной железе, гипертермии до +37,5-38,0° С, покраснения кожи. Грудь выглядит несколько увеличенной и отечной, на ощупь кажется более плотной. При наличии раневых повреждений патологические изменения больше выражены в области раны, в остальных случаях они обычно носят распространенный, диффузный характер. Пациентки нередко жалуются на слабость, познабливание, головную боль. Через 1-3 дня заболевание переходит в инфильтративную фазу, о чем свидетельствует появление локального уплотнения тканей молочной железы с четкими границами, усиление болезненных ощущений и гиперемии кожи. Температура продолжает нарастать, достигая + 38,5° С и более. Интоксикация также усиливается, женщина ощущает озноб, разбитость, сообщает о нарушении сна, снижении или полном отсутствии аппетита. Уже на этой стадии могут увеличиваться подмышечные лимфоузлы. Длительность периода инфильтративных изменений обычно не превышает 5-7 дней, после чего при отсутствии адекватного лечения происходит нагноение тканей. На гнойном этапе заболевания на поврежденных участках образуется одна, несколько или множество полостей, заполненных гноем. Кожа над воспаленной областью выглядит ярко-красной, боль становится пульсирующей. На фоне увеличения температуры до + 39° С и выше возможны тошнота, рвота. У некоторых пациенток даже гнойный вариант мастита протекает стерто, с умеренной болью и субфебрильной температурой. В таких случаях вероятна хронизация воспалительного процесса с периодическими обострениями, деформацией молочной железы, формированием гнойных свищей и гноетечением из сосков во время рецидива. ОсложненияВ редких случаях заболевание осложняется деструктивно-некротическими флегмонозным и гангренозным процессами с генерализацией инфекции — сепсисом, инфекционно-токсическим шоком, формированием очагов вторичного воспаления в других органах (эндокарде, легких, почках и др.). Более вероятен переход процесса в хронический вариант с дальнейшим истощением защитных сил организма и развитием интеркуррентных инфекций. У женщин, перенесших нелактационный мастит, повышается риск возникновения мастопатии, склерозирующего аденоза, фиброзно-кистозного варианта инволюции молочных желез, доброкачественных и злокачественных неоплазий. ДиагностикаС учетом вероятности стертого и атипичного течения важно подтвердить воспалительный характер поражения груди у нелактирующей женщины и выявить предпосылки для развития воспаления. Особую роль приобретает исключение опухолевого генеза патологических проявлений. В плане постановки диагноза нелактационного мастита наиболее информативными являются:
Поскольку в ряде случаев провоцирующим фактором для нелактационного воспаления груди становится дисбаланс гормонов, определяют уровни эстрогенов, прогестерона, ФСГ, ЛГ. При наличии сомнительных очаговых образований выполняют стандартную, трехпозиционную или прицельную маммографию, КТ, МРТ, электроимпедансное обследование. Атипичное течение мастита и его переход в скрытую форму являются показаниями для поиска возбудителей специфических инфекций — микобактерий туберкулеза, бледных трепонем, актиномицетов, грибков. Дифференциальная диагностика обычно проводится с мастопатиями, маститоподобным раком груди. При необходимости к обследованию привлекают гинеколога, эндокринолога, фтизиатра, инфекциониста, онколога. Лечение нелактационного маститаКлючевые задачи врачебной тактики — подавление роста и размножения патологических микроорганизмов, восстановление иммунитета, снятие интоксикации, предупреждение возможных осложнений терапии и (при необходимости) санация очага инфекции. Пациенткам с серозным и инфильтративным маститом показано консервативное лечение, которое включает:
Гнойный воспалительный процесс — прямое показание для хирургической санации инфекционного очага. В зависимости от объема и характера поражения выполняют пункцию или хирургическое вскрытие абсцесса с обеспечением адекватного дренажа. Если воспаление возникло на фоне очаговых изменений груди, возможны более радикальные операции – от секторальной резекции до мастэктомии. До и после вмешательства обязательно проводится комбинированная медикаментозная терапия. В комплексном лечении также активно используются физиотерапевтические методики, подобранные с учетом формы заболевания. Прогноз и профилактикаПрогноз нелактационного мастита зависит от патологического состояния, на фоне которого возникло заболевание. У большинства пациенток правильно подобранная терапия позволяет получить стойкие положительные результаты. С профилактической целью рекомендовано наблюдение и лечение у маммолога при обнаружении патологии молочных желез, своевременная коррекция дисгормональных состояний, устранение очагов хронической инфекции. Превентивные меры включают соблюдение правил личной гигиены, режима отдыха и рациональной диеты, снижение избыточного веса, закаливание. www.krasotaimedicina.ru Мастит. Гнойный мастит. Нелактационный мастит.Протоки направляются к соску и ареолам(или ореолам?), пигментной области у соска. В этой области протоки имеют расширения в которых собирается молоко в период лактации и вне периода кормления ребенка. У мужчин грудные железы устроены так же, но в зачаточном состоянии и не развиваются в связи с отсутствием достаточного количества женских половых гормонов. Инфекции груди. Причины.Мастит это воспаление ткани молочной железы, чаще всего инфекционной природы, которое происходит чаще всего во время грудного вскармливания. Это может произойти, когда бактерии попадают в млечные протоки через повреждения в соске. Понятно, что во время кормления ребенка вероятность повреждения соска повышается, а бактерии из ротовой полости ребенка легко проникают в ткань молочных желез. Аналогичный процесс возможен и вне периода лактации - ношение грубой, трущей одежды, антисанитария, укусы, снижение общей резистентности организма (сахарный диабет, хронические заболевания, СПИД или нарушениями иммунной системы), переохлаждения. Чем отличаются молочные железы от, например, миндалин? В основном тем, что это гормон зависимая железа, а в остальном предпосылки к воспалению в них те же. Условно воспалительный процесс во время лактации можно разделить на стадии: лактостаза, воспаления и образования гнойника. Ни кто ни когда, вероятно, не проводил исследования, но следует считать поверхность молочных желез, соски и млечные протоки первично инфицированными, как и весь кожный покров. Это условно патогенные микробы, которые вызывают воспаление лишь при определенных условия. Тем более после беременности, во время начала кормления создаются предпосылки для формирования инфекционного воспаления. Травмы соска, потертости, мелкие трещины и следующий за этим репаративный процесс приводят к нарушению проходимости выводных протоков соска и нарушению оттока молока или секрета вне периода лактации. Аналогична причина лактостаза в начале лактации - протоки соска просто еще не способны пропустить через себя большое количество молока. Одна из форм рака молочной железы так же проявляется воспалительным процессом. Возможно и хроническое течение процесса. Хронический мастит встречается у женщин, не кормящих грудью. В постменопаузе у женщин гормональные изменения способствуют накоплению в протоках отживших клеток и секрета, а это питательный субстрат для микроорганизмов, любой срыв защитных сил организма приводит к развитию воспаления, которое может возвращаться даже после лечения антибиотиками. Грудные инфекции чаще всего возникают на 1-3 месяце после начала кормления. У 1-3% кормящих матерей развивается лактационный мастит, но не всегда он переходит в гнойный процесс, своевременное начало лечения поможет избежать операции. Первоначальные нарушения оттока молока или не полное опорожнение желез в дальнейшем при кормлении приводит к створаживанию молока в протоках, формируется лактостаз. Молоко обладает пирогенными свойствами, что вместе с присоединившимся инфекционным процессом объясняет высокую температуру тела и интоксикацию. Симптомы мастита.Довольно интенсивная боль и болезненность с самого начала процесса и при наименьшей его локализации, постепенное нарастание болей и расширение границ. Нагрубание железы и увеличение её в размерах, подчеркнутая дольчатость. Отек и гиперемия соска, гиперемия кожи в зоне наибольшего воспаления. Высокая лихорадка, до 41 градуса гектического или интермиттирующего характера. Общая интоксикация, слабость, разбитость, утомляемость. При дальнейшем развитии процесса происходит формирование гнойника, при поверхностном расположении которого начинает определяться новообразование или размягчение ткани и флюктуация. При глубоком расположении в диагностике поможет УЗИ молочной железы. При близком расположении к соску возможно выделение гноя из соска. Лихорадка становится постоянной. Возможно резкое ухудшение общего состояние и даже генерализация инфекции - сепсис. Когда обращаться к врачу.Любой дискомфорт, любые внешние изменения должны явиться поводом для обращения за медицинской помощью. Даже если у вас нет мастита вы сможете лишний (не лишний) раз обследоваться. Это важно, поскольку позволит исключить другую, не менее сложную патологию. Особенно это важно в периоды риска развития злокачественной патологии. Это важно не только в период лактации. Что может быть: Боль в груди, мешающая в повседневной жизни. Наличие образований в молочных железах, выявленные при самоосмотре. Наличие образований и уплотнений не исчезающие после кормления ребенка грудью. Покраснение и отек кожи или соска, гиперемия по ходу лимфооттока к подмышечным впадинам, увеличение и болезненность лимфоузлов. Выделения из соска, отличные от физиологических. Устойчивая высокая температура. Тошнота или рвота. Головокружение, обмороки, или спутанность сознания. Диагностика мастита.Диагноз, как правило, не вызывает затруднений. Лактация и типичная клиническая картина позволяют еще на этапе лактостаза начать лечение. В сомнительных случаях, для дифференцировки гнойников или опухолей поможет в диагностике УЗИ молочных желез. Так же при УЗИ можно выполнить пункцию образования и получить либо жидкое содержимое, либо (при опухолях) клетки для цитологии. При слабо выраженном воспалении и небольшом объеме гнойника после пункции возможно выполнить его дренирование тонкой трубкой. Так же во время пункции можно полученный материал отправить в лабораторию для определения возбудителя (бак посев) воспаления и подбора антибиотиков. Это же можно сделать при наличии выделений из соска. Молочко можно отправить на бак посев. Так же следует получить бакпосев из ротовой полости ребенка и проверить кал ребенка на дисбактериоз. Маммография при типичном течении мастита не показана, выполнить её можно женщинам у которых лечение не приносит облегчения, при маститах вне периода лактации и при подозрении на злокачественный процесс. Лечение мастита.Нелактационный мастит без абсцедирования лечится антибиотиками и нестероидными противовоспалительными препаратами, физиопроцедурами. Эффект от лечения, как правило, быстрый и продолжительный. При наличии абсцесса (гнойника) его опорожняют либо пункциями, либо дренированием, либо вскрытием (разрез). Лактационный мастит требует более бережного лечения, поскольку желательно сохранить лактацию и не навредить ребенку. Важно раннее обращение за помощью при появлении первых симптомов, это позволит избежать назначения лекарственных препаратов недопустимых при кормлении грудью и запрещенных к применению у грудных детей. Или другой вариант - прекращение кормления грудью и лактации и лечение лактационного мастита антибиотиками и прочими препаратами. Важным моментом в лечении на раннем этапе является полное сцеживание молока. Отказываться от кормления не нужно, ведь ребенок это лучший "молокоотсос" (как бы не коряво это звучало), кормите грудью чаще, не допускайте застаивания. Молокоотсосы в виде пластиковой или стеклянной воронки с эластичной грушей не всегда эффективны, а в некоторых случаях, при неумелом обращении могут нанести вред за счет дополнительной травматизации и воспаления зоны соска. Молокоотсосами нужно пользоваться когда процесс кормления уже отработан и молочко легко оттекает. Как вариант можно попросить отца ребенка (мужа) отсосать молоко, естественно рот мужу необходимо прополоскать каким-нибудь подходящим антисептиком. Необходимо делать сцеживающий массаж груди, от периферии к соску, мягко на периферии и более интенсивно в зоне ареолы и соска, сам сосок лучше не трогать. На раннем этапе хороший эффект дает физиолечение ультразвуком - фонофорез, он снимает воспалительный отек и разбивает сгустки створоженного молока. Местные тепловые или холодовые компрессы на наш взгляд нежелательны. Для борьбы с лихорадкой можно использовать растирания 50% спиртом, это же можно использовать в дальнейшем при лечении ребенка при простудах, как жаропонижающее. В качестве жаропонижающего и болеутоляющего допустимо применение нестероидных противовоспалительных препаратов, наиболее безопасен из них нимесулид. Принимайте много жидкости, ограничивайте соль, ограничивайте прием продуктов, повышающих лактацию. При благоприятном течении и правильном сцеживании явления лактостаза облегчаются на 2-3 день и постепенно проходят. Если же воспаление выражено и сохраняются боли и лихорадка, то следует провести УЗИ для выявления возможного абсцесса. Даже если гнойник не выявлен следует задуматься о назначении антибиотиков. Назначаются антибактериальные препараты широкого спектра - цефалоспорины или фторхинолоны. На время приема антибиотиков следует исключить кормления ребенка грудью, можно использовать искусственные смеси. После выздоровления можно будет возобновить кормление. Прием НПВП, фонофорез и сцеживания продолжают. При желании полностью отказаться от кормления грудью (мы не советуем) принимают препараты, блокирующие лактацию. В случае образования гнойника его необходимо опорожнить, вскрыть. После инъекции местного анестетика, врач может дренировать абсцесс, либо путем аспирации с помощью иглы и шприца или с помощью небольшого надреза. Это может быть сделано амбулаторно. При глубоком расположении гнойника может потребоваться стационарное лечение и наркоз. Вялотекущее воспаление и не диагностированный гнойник могут привести к образованию молочной кисты - лактоцеле, это безобидное состояние, но может пальпироваться как шишка (опухоль). Профилактика маститаВ следствие некоторых анатомических особенностей у некоторых женщин, особенно кормящих впервые развитие лактостаза неизбежно. До развития лактации или вне фертильного периода носите мягкое белье, старайтесь не травмировать, не переохлаждать грудь, следите за гигиеной. Кормите обеими молочными железами одинаково, не допускайте больших промежутков между кормлениями, избыток аккуратно сцеживайте, принимайте много жидкости, обрабатывайте соски не спиртовыми антисептиками, мойте с мылом и смазывайте нейтральными кремами или маслом, следите за гигиеной полости рта ребенка (игрушки, соски, предметы). При появлении у ребенка нарушений со стулом обратитесь к педиатру, возможен дисбактериоз. Прогноз благоприятный, очень редко грубое воспаление переходит в выраженный фиброз ткани железы или хроническое воспаление. Как правило, даже после операции рубец остается малозаметен. Напомним, что материнское молоко для ребенка является важнейшим фактором здорового роста и развития, постарайтесь не отказываться от кормления.
pro-medica.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

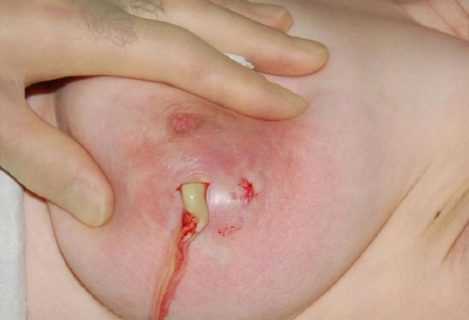
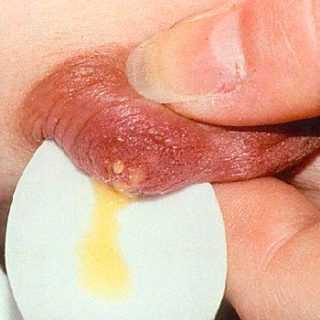

 С глубокой старины редкую женщину миновало знание сути заболевания, которое издревле именовали грудницей, а в последующем стали называть маститом. Да и немудрено, поскольку указанная патология, представляющая собой массивный инфекционно-воспалительный процесс в молочной железе, да еще и имеющая тенденцию к активному распространению, нередко приводила к гнойному поражению собственно железистого тела молочной железы и прилежащих к нему тканей, а затем и к сепсису из-за генерализации инфекционного процесса.
С глубокой старины редкую женщину миновало знание сути заболевания, которое издревле именовали грудницей, а в последующем стали называть маститом. Да и немудрено, поскольку указанная патология, представляющая собой массивный инфекционно-воспалительный процесс в молочной железе, да еще и имеющая тенденцию к активному распространению, нередко приводила к гнойному поражению собственно железистого тела молочной железы и прилежащих к нему тканей, а затем и к сепсису из-за генерализации инфекционного процесса. В современности мастит принято разделять на лактационный, когда в молочной железе идет продукция молока (чаще всего гнойный мастит кормящей), и нелактационный, о котором мы хотели бы поговорить сегодня. Как гласит статистика последних десятилетий, в 90-95% зарегистрированных случаев мастита он развился в период после родов, нелактационным же маститом, который не связан с беременностью и родами, страдают в среднем около 5% женщин.
В современности мастит принято разделять на лактационный, когда в молочной железе идет продукция молока (чаще всего гнойный мастит кормящей), и нелактационный, о котором мы хотели бы поговорить сегодня. Как гласит статистика последних десятилетий, в 90-95% зарегистрированных случаев мастита он развился в период после родов, нелактационным же маститом, который не связан с беременностью и родами, страдают в среднем около 5% женщин.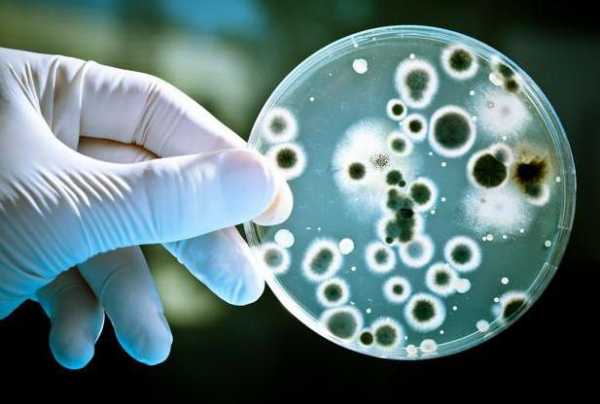 Нелактационный гнойный мастит не имеет связи с лактацией, возникает сравнительно редко и зачастую обусловлен нарушением гормонального фона и снижением иммунного ответа на инфекционные агенты. Как правило, выражается прогрессирующим одно- или двухсторонним воспалением молочных желез.
Нелактационный гнойный мастит не имеет связи с лактацией, возникает сравнительно редко и зачастую обусловлен нарушением гормонального фона и снижением иммунного ответа на инфекционные агенты. Как правило, выражается прогрессирующим одно- или двухсторонним воспалением молочных желез.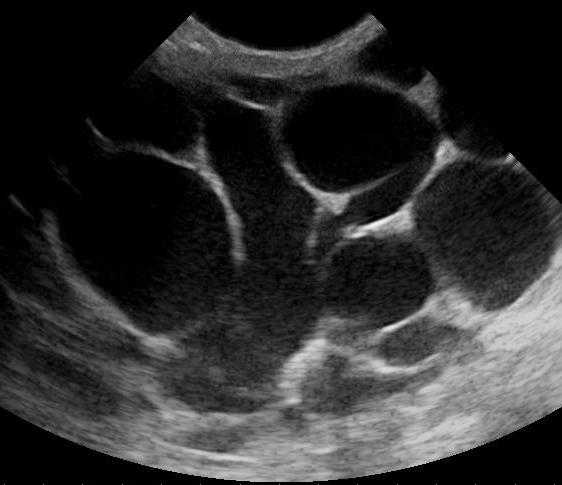 В случае нелактационного мастита инфекционные агенты обычно проникают внутрь молочной железы через имеющиеся на коже повреждения, которые обусловлены либо случайным ранением, либо термическим поражением, к примеру, при использовании грелки или нечаянном ожоге, а порой и из-за имеющихся на коже молочной железы мелких гнойничков. Тогда бактерии сначала повреждают подкожно-жировой слой и жировую капсулу молочной железы, а затем уже вторично атакуют железистую ткань.
В случае нелактационного мастита инфекционные агенты обычно проникают внутрь молочной железы через имеющиеся на коже повреждения, которые обусловлены либо случайным ранением, либо термическим поражением, к примеру, при использовании грелки или нечаянном ожоге, а порой и из-за имеющихся на коже молочной железы мелких гнойничков. Тогда бактерии сначала повреждают подкожно-жировой слой и жировую капсулу молочной железы, а затем уже вторично атакуют железистую ткань. В самом начале развития острого нелактационного мастита – в серозную стадию, когда ткань пораженного отдела грудной железы последовательно пропитывается серозной жидкостью и в нее активно поступают лейкоциты - женщина отмечает возникновение у себя боли в молочной железе, в которой можно пропальпировать уплотненный участок с четкими границами в одной или нескольких долях. Температура тела повышена до 37-38 гр., а в некоторых случаях и до 39. Помимо этого, в этот период женщину может беспокоить выраженная общая слабость. В чрезвычайно редких случаях происходит обратное развитие серозной стадии и наступление самопроизвольного выздоровления, однако же существенно чаще следом за серозной развивается стадия инфильтрации.
В самом начале развития острого нелактационного мастита – в серозную стадию, когда ткань пораженного отдела грудной железы последовательно пропитывается серозной жидкостью и в нее активно поступают лейкоциты - женщина отмечает возникновение у себя боли в молочной железе, в которой можно пропальпировать уплотненный участок с четкими границами в одной или нескольких долях. Температура тела повышена до 37-38 гр., а в некоторых случаях и до 39. Помимо этого, в этот период женщину может беспокоить выраженная общая слабость. В чрезвычайно редких случаях происходит обратное развитие серозной стадии и наступление самопроизвольного выздоровления, однако же существенно чаще следом за серозной развивается стадия инфильтрации. Нелактационный гнойный мастит, фото которого можно увидеть в медицинских справочниках, требует грамотного подхода при постановке диагноза.
Нелактационный гнойный мастит, фото которого можно увидеть в медицинских справочниках, требует грамотного подхода при постановке диагноза. Если поставлен диагноз "нелактационный гнойный мастит", лечение его может быть как оперативным, так и консервативным.
Если поставлен диагноз "нелактационный гнойный мастит", лечение его может быть как оперативным, так и консервативным.