|
|
||||||||||
|
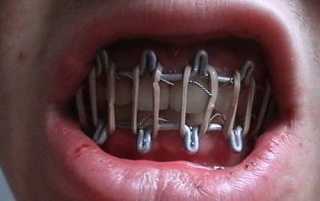
Симптомы и лечение перелома челюсти. Какие антибиотики при переломе челюстиМои работы. Лечение переломов нижней челюсти.О лечении переломов нижней челюсти я уже писал. Тогда я наткнулся на волну непонимания со стороны некоторых из своих коллег - зачем же так все усложнять? Ведь еще Шаргородский в 60-х годах прошлого столетия писал, что 97% переломов нижней челюсти можно вылечить с помощью шин Тигерштедта. То, что бывает с зубами, полостью рта и человеком после двухмесячного шинирования, профессор деликатно умалчивал. Но, согласитесь, что как с момент изобретения способа шинирования военным врачом Тигерштедтом (1915 г.), так и с середины прошлого века, когда тезисы Шаргородского еще были актуальны, многое, очень многое в медицине изменилось. На первое место выходит самый главный пункт клятвы Гиппотраха "не навреди", ну а методика лечения переломов челюстей межчелюстным связыванием или шинированием, ну никак не отвечает этому требованию.Именно поэтому лечение переломов челюстей методом накостного остеосинтеза выходит на первый план. И сейчас почти не осталось технических препятствий для проведения этой операции в амбулаторных условиях.В этой записи я расскажу Вам о данной методике, ее преимуществах и недостатках, о показаниях и противопоказаниях к операции остеосинтеза в амбулаторных условиях, об особенностях ведения пациентов с переломами нижней челюсти и т. д.
Несмотря на свою простоту и хорошие результаты, метод редко используется не то, что в стоматологических поликлиниках, но и в стационарах. Причина этого не только в особенностях советской и постсоветской медицины, задачей которой ставится не здоровье пациентов, а выполнение каких-то непонятных показателей. К сожалению, во многих докторах еще сильно убеждение, что любая операция - это зло, которого нужно избегать любой ценой. Ну а то, что при некоторых заболеваниях консервативное лечение не только неэффективно, но и ведет к непоправимым последствиям, как-то упускается из виду. Когда Тигерштедт придумывал свои шины, когда Шаргородский, Робустова, Бернадский и сотоварищи писали свои учебники, возможности медицины были весьма ограничены. Еще не существовало высокоэффективных анестетиков и антибиотиков, не было биоинертных материалов и хороших инструментов. Не было методик, которые позволяли бы провести хирургическую операцию с минимальным риском для жизни. Никто не задумывался о качестве жизни пациентов, а получаемый процент осложнений считался вполне приемлемым - ведь все работали на госпредприятиях, где не было проблем с больничными листами и зарплатой. Разве кто-то не согласится с тем, что времена изменились? Изменились требования пациентов к качеству проводимого лечения, изменилась сама система оказания медицинской помощи, в стоматологии и хирургии появилось все, о чем хирурги шестидесятых могли только мечтать. Люди давно поняли, что время - это деньги, что здоровье - это деньги. Поэтому и стал актуальным вопрос о проведении лечения в кратчайшие сроки и без отрыва от основной деятельности, ибо вряд ли кто-то сейчас захочет сидеть с перевязанным ртом в течение пары месяцев, а потом еще полгода восстанавливать поврежденные зубы и слизистую оболочку десен.По этой причине лечение переломов челюстей любым из видов шинирования или межчелюстного связывания теряет актуальность. - При шинировании очень сильно повреждаются зубы, ткани пародонта, что требует после снятия шин длительной и дорогостоящей реабилитации. - На время шинирования, а это приблизительно полтора-два месяца, человек нетрудоспособен. - Из-за проблем с питанием на время шинирования возможно обострение желудочно-кишечных заболеваний. - При черепно-мозговой травме шинирование и особенно межчелюстное лигатурное связывание становится опасным, поскольку создает опасность асфиксии при возможной рвоте или тошноте. - При проблемах с носовым дыханием шинирование, особенно на длительный период, либо не представляется возможным, либо может привести к серьезным осложнениям. - Длительное шинирование неприменимо в детском или подростковом возрасте, в период активного роста лицевого скелета. - При отсутствии части зубов шинирование не обеспечивает надежную репозицию и фиксацию отломков челюстей и не обеспечивает качественной их репозиции. - В случае переломов со значительным смещением отломков, а также при некоторых локализациях перелома, шинирование не обеспечивает качественной репозиции отломков. - Шинирование создает серьезную бактериальную нагрузку на полость рта, в результате при открытых переломах нижней челюсти существенно повышается риск развития остеомиелита и других гнойно-воспалительных осложнений. - Большинство переломов нижней челюсти со смещением отломков НЕВОЗМОЖНО качественно вылечить с помощью шинирования или межчелюстного лигатурного связывания. Ну а то, что во многих городских больницах и поликлиниках этот метод считается основным в лечении переломов нижней челюсти, говорит только о пофигизме врачей по отношению к своим пациентам. Кстати, если рассматривать операцию остеосинтеза, то основной довод "против" звучит так: "Как? Ну это же операция!". Больше доводов у противников нет. Не буду рассматривать все методики и способы накостного остеосинтеза, ибо для этого потребуется целая книжка. Разговор пойдет лишь об адаптации метода для работы в амбулаторных условиях, а также о ведении пациентов на всех этапах лечения. Для начала нужно решить, возможно ли проведение операции в поликлинике, или же нужно обращение в стационар? Критерий отбора довольно простой: можно ли сделать операцию из полости рта?
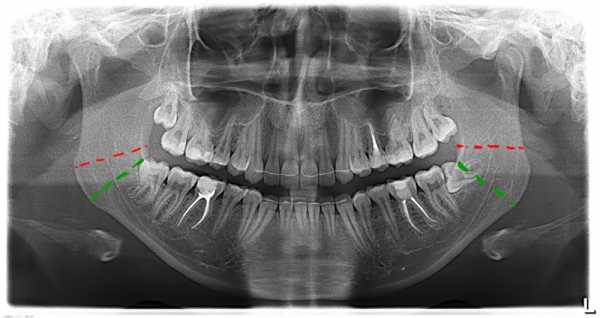
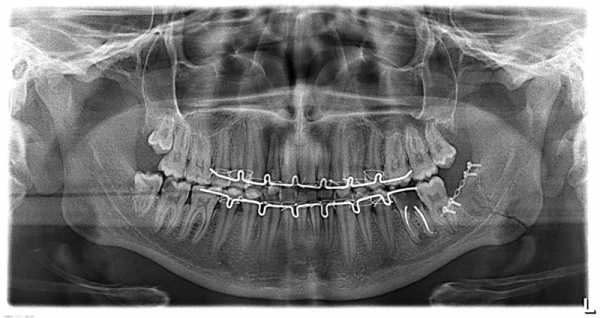
На образцово-показательной ортопантомограмм зеленым пунктиром указана зона, в пределах которой можно сделать операцию остеосинтеза без особых проблем. Красный пунктир - зона определенного риска, лечение перелома этой области уже требует специальных навыков и опыта. В целом же, при наличии нужного оборудования и инструментов (например, эндоскопической техники) можно сделать операцию остеосинтеза на любом участке челюсти, вплоть до мыщелковых отростков. Но, к сожалению, большинству амбулаторных клиник, не только государственных, но и частных, такое оборудование лишь снится в сладких снах. Важно знать, что все переломы нижней челюсти со смещением в пределах зубного ряда - открытые. Это значит, что инфекция из полости рта легко попадает в область перелома, следовательно риск таких грозных осложнений как остеомиелит, существенно повышается.Именно поэтому во всех случаях переломов челюсти в пределах зубного ряда со смещением отломков нужно назначать антибактериальную терапию. Забудьте про институтское зомбирование, что наиболее подходящий для этого антибиотик - линкомицин. Типа, остеотропный. На самом деле, большинство современных антибиотиков широкого спектра действия - остеотропные, поэтому подходят для профилактики гнойно-воспалительных осложнений при переломах нижней челюсти. Отдельный вопрос, который почему-то до сих пор вызывает много дискуссий - это удаление зубов из линии перелома. Практическое же правило очень простое: если есть сомнения, нужно ли удалять зуб - лучше удалять. Ни в коем случае нельзя оставлять в линии перелома зубы мудрости, разрушенные кариесом или пораженные периодонтитом зубы, а также многокорневые зубы, зубы с несформированными или поврежденными корнями. Стоит ли говорить о вывихнутых, подвижных или мешающих репозиции отломков зубах? Удалением зубов лучше всего заниматься перед шинированием. На некоторое время до операции и после нее потребуется иммобилизация отломков нижней челюсти. Для этого нужны шины Тигерштедта. Их лучше изготовить из кламмерной проволоки (я использую №8), а для фиксации к зубам использовать тонкие ортодонтические лигатуры. "Любимые" всеми докторами шины из толстой алюминиевой или медной проволоки в сочетании с латунными лигатурами - издевательство над пациентами.Также можно использовать шины Васильева, но с оговоркой, что стоять они должны не дольше двух недель. Хотя и за это время они успевают навредить так, что мало не покажется. Итак, пациент зашинирован. Готовимся к операции. Обычно назначаю ее через 3-5 дней после установки шин. За это время заживает поврежденная отломками слизистая оболочка полости рта, проходят болезненные и воспалительные явления, которые очень часто сопровождают перелом нижней челюсти. К тому же пациент привыкает к шинам и уже научился правильно за ними ухаживать. Тем не менее, непосредственно перед самой операцией нелишней будет профессиональная гигиена полости рта. Накостный остеосинтез можно проводить под местной анестезией. Если есть возможность седации - очень-очень хорошо. Общее обезболивание, то бишь наркоз, требуется лишь в исключительных случаях, такие случаи лучше отдать стационару. Вот пример из практики:Молодой парень, 19 лет, очень хорошо встретил новогодние праздники:
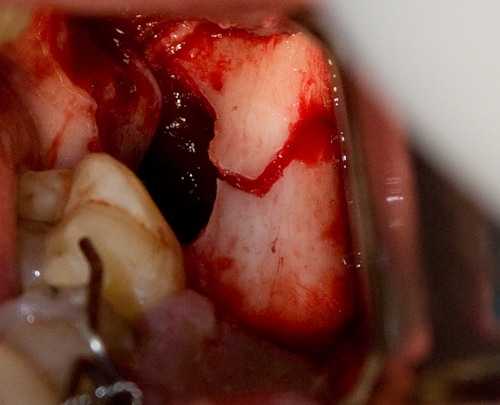
В результате диагноз: "Закрытый левосторонний ангулярный перелом нижней челюсти со смещением отломков". Закрытый - потому что несмотря на то, что вроде как перелом находится вне зубного ряда, 38 зуб ретинированный, видимого повреждения слизистой оболочки полости рта нет. В день обращения произведена репозиция и фиксация отломков шинами Тигерштедта с межчелюстной резиновой тягой. Зуб мудрости из линии перелома решили удалить во время операции накостного остеосинтеза, которая планируется через три дня. Ход операции: 1. Проводниковая и инфильтрационная анестезия в области перелома. Объем анестетика (Убистезин) - 5,1 мл. 2. L-образный разрез в левой ретромолярной области, создани доступа к линии перелома и наружной косой линии, куда планируется установка минипластины.
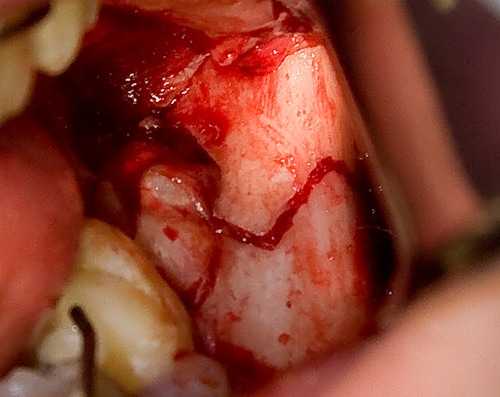
4. ОБЯЗАТЕЛЬНО удаляется 38 зуб.
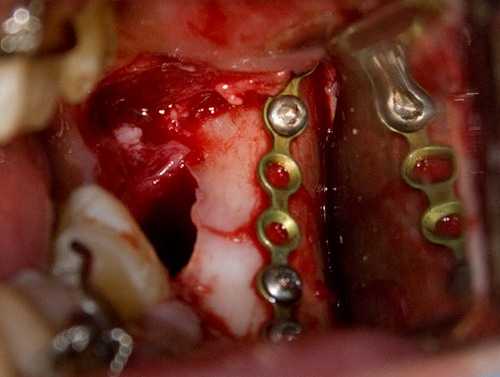
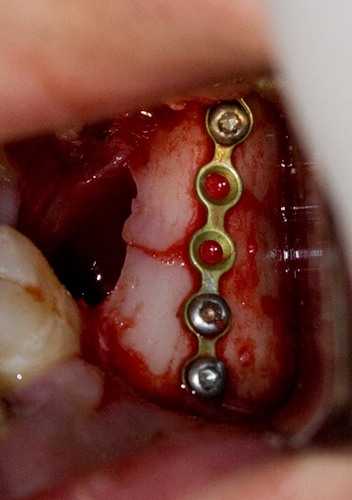
5. Примеряется минипластина, подгоняется по размеру и форме, после чего фиксируется четырьмя минивинтами.
При этом важно контролировать прикус (для этого нужны шины и пациент в сознании). Необходимо плотно сопоставить отломки челюсти перед фиксацией, они должны совпадать как конструктор Lego. В некоторых случаях бывает так, что либо прикус не совпадает, либо отломки не совпадают. В этом случае приоритетом все же является прикус. 6. Контролируем степень фиксации отломков. Они должны быть неподвижными:
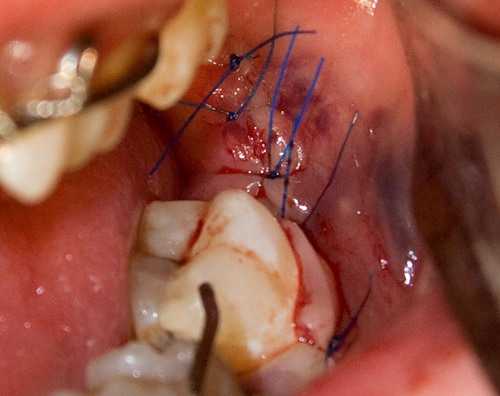
7. Накладываем швы.
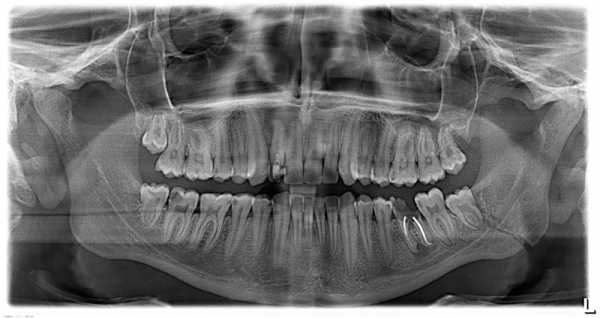
8. После операции фиксируем нижнюю челюсть в прикусе резиновыми тягами. 9. Делаем контрольный снимок:
В послеоперационном периоде назначаем пациенту комплексную противовоспалительную и антибактериальную терапию. Приглашаем на послеоперационный осмотр. Шины Тигерштедта можно снимать через 7-10 дней. После снятия шин пациент обязательно проходит пародонтологическое лечение, а в данном примере - еще и санацию полости рта. В течение месяца рекомендуем пациенту исключить из рациона грубую пищу и принимать лечебные дозы витаминов С и D3. Как видите, накостный остеосинтез вполне осуществим в амбулаторных условиях и не требует чего-то сверхъестественного. На реабилитацию пациента после перелома челюсти в данном случае потребуется максимум 14 дней вместо полутора-двух месяцев хождения с закрытым ртом. Конечно, лучше челюсть вообще не ломать. Но если это все-таки случилось, было бы неплохо избавиться от навязываемого "Операция - это зло" и принять правильное решение. Как обычно, жду Ваших комментариев и вопросов. С уважением, Станислав Васильев. stsvv.livejournal.com Перелом челюсти сколько заживает, срастаетсяДля человека, получившего перелом челюсти, сколько заживает полученная травма, часто становится просто насущным вопросом. Объем популярных медицинских знаний, который есть у среднестатистического обывателя, редко предполагает наличие такой информации, потому что это не самый частый из видов переломов костей — 5 % общего количества случаев. Сложность присутствующих костей в сочленении, наличие зубов и близкое расположение головного мозга делают челюсть нежелательной локализацией травматических повреждений, но и причины перелома редко похожи на обычные бытовые повреждения. Челюсть ломается в драке, при занятиях спортом, огнестрельных ранениях и прочих нестандартных неприятностях, и сопровождается в ряде случаев сотрясением головного мозга. Невозможность разговаривать и нормально питаться, большая вероятность негативных последствий как в косметическом, так и повседневном аспекте, сопряженная с этим возможность травмировать мозг, или потерять зубы, утратить слух, или повредить зрительный нерв, делают перелом нижней челюсти, как, впрочем, и верхней, опасной и неудобной травмой с непредсказуемым сценарием. Вполне объяснимо, что человека, заполучившего такое неприятное заболевание, волнует скорейшее выздоровление, как долгожданная возможность снова разговаривать и употреблять пищу традиционным образом.
Характер проблемы и виды заболеванияПерелом челюсти — понятие, применяемое в травматологии для обозначения целого ряда патологий, причиной которых становится интенсивное механическое воздействие на нижнюю часть лица. Подобное повреждение часто бывает сопряжено с другими травмами из-за комплексного воздействия причин, характерных практически для всех разновидностей повреждений челюсти. Объединение их собирательным термином объясняется приблизительной локализацией травмы и характером ее лечения. Наличие нескольких костей в сочленении, сложность их соединения, и кучность локализации в определенном месте объединили под термином перелом челюсти следующие многочисленные травмы:
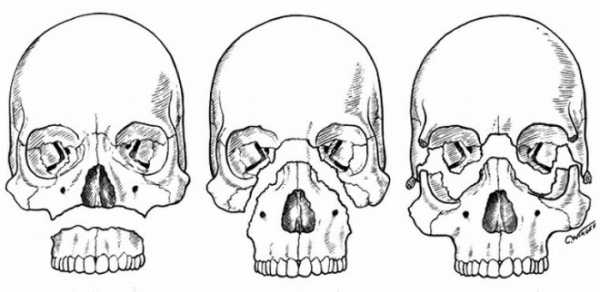
Перелом может быть прямым, расположенном в непосредственном месте удара, и непрямым, который располагается в строго противоположном месте. Открытым или закрытым, в первом случае мягкие ткани разорваны или повреждены, во втором страдают только костные структуры. Характер повреждения и деформированности обломков костей предполагает деление на несколько категорий, в каждой их которых можно насчитать до 10 разновидностей:
Заживление каждого из вышеперечисленных переломов, которые при всей своей разноплановости, инвазивности и степени сложности объединены 1 медицинским термином, происходит в разные сроки, и при составлении прогноза выздоровления учитываются множество факторов, способных повлиять на этот процесс. Время, в течение которого срастается перелом, может быть абсолютно разным даже в одинаковых случаях, если имели место осложнения или сопутствующие травмы. Причины переломов как осложняющий фактор заживленияТруднее всего делать какие-либо прогнозы при патологических переломах, поскольку в этом случае состояние костной ткани нарушено наследственными аномалиями, хроническими или острыми процессами, присутствующими в организме. Лечение патологического перелома зависит от общего состояния организма, и стадии развитии провокатора, спровоцировавшего появление сломанных костей. Наследственные патологии развития зачастую просто не поддаются лечению, а перелом в результате туберкулеза костей, онкологического новообразования, или кисты, остеомиелита, или нарушений метаболизма, и вовсе не оставляют особенных оснований для сколько-нибудь благоприятного прогноза.
Переломы, полученные из-за нехватки в организме минералов и витаминов, требуют длительной и системной коррекции состояния. А лечение некоторыми препаратами или инфекция, спровоцировавшие перелом челюсти, требуют отдельного рассмотрения, но тоже не могут быть прогнозированы по выздоровлению с достаточной степенью достоверности. Трудно предсказать, когда срастется перелом челюсти, спровоцированный туберкулезом, если недуг уже достиг такой стадии прогрессирования, при которой без особого силового воздействия повреждается такое сложное сочленение Факторы, осложняющие вероятный прогнозРазличные виды переломов требуют и разного времени для лечения. Залог успешного заживления состоит в правильной фиксации обломков, которая обеспечит нормальное кровоснабжение и естественную функциональность поврежденных клеток. От правильной тактики зависит и активное деление клеток, и синтез ДНК, а также успешное взаимодействие остеобластов и остеокластов, которые способствуют регенерации поврежденной костной ткани. Кости срастаются быстрее, если не повреждены капилляры и крупные сосуды, по которым осуществляется доставка кислорода и необходимых полезных веществ для того, чтобы регенерация проходила быстрее. Огромное значение имеет, был ли это простой перелом, который лечили консервативными и несложными методами вроде наложения шин или гипса, или после перелома потребовалась сложная операция, поиск разлетевшихся осколков и заживление раны, образовавшейся после прорыва мягких тканей после сложного и открытого перелома. Сломал пациент 1 кость, близ которой не было сегментов, пострадавших от травматического воздействия, или кость раздавлена не несколько хаотично разбросанных осколков — вещи совершенно разные, требуют различного лечения. И в некоторых случаях врач даже не может давать определенный прогноз. Чем грозит недолеченный перелом
Ведь для того, чтобы кость срослась быстро и правильно, она должна быть точно закреплена, а при плохой фиксации происходит замедление нормального процесса заживления. Незаконченный процесс лечения, незавершенная реабилитация или несвоевременное обращение за врачебной помощью могут вызвать целый ряд осложнений, которые негативно скажутся на состоянии всего организма. Соответственно, чем тяжелее перелом, тем больше возможный риск осложнения и степень его тяжести. Недолеченный перелом челюсти может привести к:
Учитывая, что из 10 случаев заболевания только в 1 болеет женщина, а остальных 9 — мужчины, становится понятно, почему задается не вопрос, каким образом лечить, и как выйти из этого состояния без последствий, а как скоро можно выздороветь при такой серьезной травме. Только доврачебная помощь при переломе челюсти включает в себя немедленное обезболивание во избежание шока и остановку кровотечения, чтобы избежать внутренней или наружной кровопотери, практически одинаково опасных. Челюсть иммобилизуют, потому что достаточно велика опасность удушья, которое может наступить от рвоты при сопутствующем сотрясении мозга, или западения языка. Непосредственное лечение патологической деформации костной ткани проводится оперативным методом остеосинтеза, при котором фрагменты сломанной челюсти крепятся особыми конструкциями:
Реабилитация предполагает общеукрепляющую терапию с приемом медикаментов и витаминов, антибиотиков, вводимых непосредственно в место перелома, физиотерапию, лечебную гимнастику и санацию раны и ротовой полости (ирригацию), которая должна квалифицированно осуществляться несколько раз в день, сначала в больнице, а затем и домашних условиях. И чем сложнее и опаснее характер травмы, тем дольше может продлиться лечение. Как скоро наступает заживление, и снимаются шиныЧем сложнее перелом, тем больший срок потребуется для реабилитации. Чем пациент старше и болезненнее, тем более длительный срок для выздоровления ему потребуется. По самым приблизительным подсчетам, простой несложный перелом у молодого человека может занять месяц до выхода из больницы, а период реабилитации будет зависеть от его настойчивости и тщательности выполнения врачебных рекомендаций. Приблизительный срок терапевтического лечения сложного перелома у человека средних лет и пожилого займет от 45 до 60 дней. Снятие шин проводится на 30–45 день, а если лечение включало остеосинтез, то выставление прогноза проводится индивидуально. Лечение — процесс длительный, требующий завершения. Сросшейся кости требуется реабилитационный процесс, без которого челюсть утратит функциональность. И считать ли окончательным сроком выздоровления восстановление функциональности и возврат к прежней жизни, или выписку из больницы и снятие фиксажа — это уже отдельный вопрос. Но успешность проведенной терапии и срок излечения зависят не только от врача, но и больного, его желания выздороветь, и готовности бороться за выход из опасной ситуации. Перелом нижней челюсти Переломы верхней челюсти по Лефору Перелом челюсти. Совет #1 Как правильно лечить перелом челюсти?/Семейный доктор/АСЫЛ АРНА Советуем прочитать zubi.pro Перелом челюсти: симптомы, лечение, питаниеПерелом верхней или нижней челюсти представляет собой нарушение целостности костей в результате какого-либо физического воздействия на область лица. Причинами получения такой травмы часто становятся бытовые, криминальные, дорожно-транспортные происшествия, удар во время занятий спортом или несчастные случаи на производстве. Так как сломанная челюсть нередко сопровождается сотрясением мозга, повреждением шейного отдела позвоночника, внутричерепным кровоизлиянием и другими сопутствующими осложнениями, недопустимо пренебрегать госпитализацией и необходимыми аппаратными исследованиями. Следует понимать, что вылечить такую травму в домашних условиях невозможно, так как может понадобиться оперативное хирургическое вмешательство и реабилитационные мероприятия. Симптомы и виды переломов
Основными симптомами перелома челюсти являются:
Чтобы классификация переломов была наиболее полной, а диагноз точно отражал состояние пациента, проводят ряд исследований, включающих рентгенографию, компьютерную или магниторезонансную томографию и ортопантомографию. Параллельно проводят рентгенографические исследования шейного отдела позвоночника, позволяющие обнаружить или исключить даже незначительные повреждения спинного мозга. Доврачебная помощь пострадавшему
При переломах нижней (переломы нижней челюсти) или верхней челюсти к месту травмы можно прикладывать холодные компрессы и обеспечить больному прием болеутоляющих препаратов. Если пострадавший потерял сознание, следует контролировать его пульс и дыхание, а при необходимости провести комплекс реанимационных действий (искусственное дыхание и непрямой массаж сердца). Первая помощь при переломе челюсти может включать и кровоостанавливающие мероприятия, так как травма нередко сопровождается венозным или артериальным кровотечением. Остановить кровь можно при помощи стерильного тампона, прижатого к ране. Хороший результат дают и холодные компрессы, снижающие ток крови и снимающие воспалительные процессы. Транспортировка пострадавшего осуществляется сидя или лежа. Лежащий человек должен находиться с повернутым вниз лицом или на боку. Пациента в бессознательном состоянии перевозят лежащего на спине с повернутой набок головой. Лечение переломаОсновной причиной, требующей госпитализации, являются последствия перелома челюсти, которые могут стать причиной смещения зубов или носовой перегородки, возникновения деформации лицевых мышц, развития менингита или остеомиелита, нарушений в работе головного или спинного мозга. При госпитализации прежде всего проводится остановка кровотечения и обработка открытых ран для недопущения возникновения гнойной инфекции. После установки диагноза, получения данных рентгеновского и других исследований чаще всего проводится оперативное лечение перелома челюсти, включающее составление обломков костей в их первоначальное положение и, при необходимости, закрепление костей накостными металлическими пластинами. После этого производится фиксация места перелома методом шинирования, исключающая подвижность челюсти.
Особую сложность представляют: перелом челюсти со смещением, двойной перелом челюсти и открытый перелом. В этих случаях возможны осложнения, требующие дополнительного лечения. Лечение переломов возможно и неоперационным путем. Если кости не раздроблены и отсутствует даже малейшее смещение, к зубам крепится специальная шина, которая стабилизирует фрагменты челюсти. Кроме того, лечащий врач принимает решение о назначении противовоспалительных медикаментов, антибиотиков и общеукрепляющих препаратов. Как питаться при сломанной челюстиУход за пациентом включает особый режим питания. Так как сломанная челюсть находится в неподвижном положении, пациент не может питаться привычной пищей. Питание при переломе челюсти должно состоять из протертых продуктов, их консистенция не должны быть гуще сметаны, чего можно добиться, используя блендер или мясорубку. Рацион больного может включать каши, мясо, рыбу, бульоны, супы-пюре, фрукты и овощи, обязательно использование молочных продуктов.  питание через зонд питание через зондПереход на твердую пищу осуществляется постепенно, только после снятия фиксирующих элементов. Постепенность важна не только для нормального восстановления жевания, но и для профилактики сбоев в работе ЖКТ. Реабилитационные мероприятияПереломы челюстей, как правило, срастаются в течении 1-1,5 месяцев, после чего пациент проходит курс физиопроцедур и лечебной гимнастики, направленных на восстановление жевательных, мимических, глотательных и речевых функций. Физиопроцедуры включают
Перелом нельзя вылечить исключительно применением физиотерапии, но эти мероприятия помогают ускорить процесс выздоровления. perelomanet.ru 7.4. Антимикробная терапияПрименение антибиотиков и сульфаниламидов при переломах челюстей должно быть строго обосновано. Так, например, если у больного на 3—4-е сутки после перелома травматический отек уменьшился, не появилось уплотнения, инфильтрации тканей в области травмы, температура тела в пределах нормы или субфебрильная и не повышается к ночи, не отмечается появления, усиления или изменения характера боли, антимикробные препараты можно не назначать. Увеличение отека, покраснение кожи, появление инфильтрата в области перелома, повышение температуры тела, появление ломящих, дергающих болей в месте травмы указывают на развитие острого инфекционного воспаления. Таким больным назначают антибиотики широкого спектра действия (так как неизвестна микрофлора и ее чувствительность к антибиотикам) в сочетании с сульфаниламидами длительного действия (сульфапиридазин, сульфадиметоксин). Хорошие результаты дает применение ос-теотропных антибиотиков тетрациклиновой группы (тетрациклин, окситетрациклин, морфоциклин, вибрамицин), а также линкомицина и фузидин-натрия. Проводят дезинтоксикацион-ную терапию внутривенным введением гемодеза, реополиглю-кина, лазикса, назначают обезболивающие, жаропонижающие и антигистаминные препараты. На стадии инфильтрата хорошие результаты дают новока-иновые блокады (введение 0,5 % раствора новокаина в клетчатку вокруг инфильтрата), для усиления их действия в раствор можно добавить антибиотик, раствор сульфаниламида или антисептика (диоксидин), последнее предпочтительно. Термовизиография лица больного показала, что введение именно 287 286 раствора новокаина вызывает длительную (до 48 ч) гипертермию тканей, что, безусловно, оказывает положительное влияние на обменные процессы в тканях и способствует стиханию серозного воспаления [Афанасьев В.В., Заусаев В.И., 1975]. Было установлено, что в области новокаинового инфильтрата замедляется всасывание ряда веществ из-за увеличения стабильности гиалуроновой кислоты [Муратов С.Н., 1968]. Так, например, при добавлении в 0,5 % раствор новокаина антибиотика он задерживается в тканях до 12 ч. В тяжелых случаях острого гнойного воспаления показаны внутривенные или внутриартериальные (в сонную артерию) вливания антибиотиков (предпочтительнее хлорамфеникол-сукцинат). Однако эти инъекции антимикробных препаратов не должны подменять собой своевременное оперативное вскрытие гнойников. 7.5. Физические методы леченияФизические методы играют большую роль в лечении и реабилитации больного. Их выбор зависит от сроков, прошедших после травмы. В первые 1—2 дня для уменьшения отека и инфильтрации тканей, уменьшения боли рекомендуется сочетать гипотермию (пузырь со льдом) и диадинамотерапию на область перелома. Далее показано проведение УВЧ-терапии или воздействие на очаг инфракрасными лучами, парафиновыми аппликациями ежедневно (5—7 процедур). Следует отметить, что УВЧ-терапия приводит к концентрации лекарственных веществ в зоне повреждения, тем самым способствуя их наиболее полному воздействию. Необходимо так же чередование УВЧ-терапии с общим УФ-облучением тела пациента, так как известно, что УФ-лучи повышают общий и местный иммунитет и, кроме того, вызывают образование в организме витамина D3. Для уменьшения болевого симптома и воздействия на нижний луночковый нерв используют импульсные токи, электрофорез анестетиков, дарсонвализацию, ультратонотерапию и др. [Ефанов О.И. и др., 1990]. После стихания острых воспалительных явлений некоторые авторы для усиления кровообращения в зоне повреждения предлагают воздействие постоянным электрическим током [Соловьев М.М. и др., 1978] или вакуумную терапию [Янков Н.И., 1971] в зоне перелома. По мнению авторов, применение указанных методов лечения позволяет добиться сокращения сроков нетрудоспособности пациентов на 5—10 сут. Особого внимания заслуживает вопрос местной и общей 288 физической гимнастики. Если позволяет общее состояние пациента, то уже спустя 1—2 дня после травмы показан курс лечебной гимнастики, способствующей быстрой психической адаптации больного, улучшению дыхания и усилению обменных процессов. В первую очередь необходимо уделять внимание упражнениям для укрепления мышц шеи и плечевого пояса. Лечебную гимнастику проводят в положении лежа, сидя или стоя в зависимости от тяжести и объема повреждений. Местная гимнастика включает пальцевое массирование поверхностных мышц лица, нагрузку на жевательную мускулатуру — периодическое сжимание зубов, поколачивание пальцами по месту перелома. Если иммобилизацию отломков производят с помощью остеосинтеза или гладкой шины-скобы, больному разрешают пассивное открывание рта и различные движения нижней челюстью без нагрузки на нее. При необходимости постоянной иммобилизации, осуществляемой с помощью двучелюстных шин и резиновых колец, открывание рта допустимо только после консолидации отломков, т.е. не ранее чем через 3—4 нед. Обычно в эти сроки отмечается ограничение открывания рта из-за изменений в височно-нижнечелюстных суставах и мышцах в результате длительного обездвиживания челюсти. В этот период, т.е. после снятия шин, для разработки движений в суставах, формирования и укрепления молодой костной мозоли рекомендуется проводить лечебную гимнастику. Она состоит из разнообразных и повторяющихся движений нижней челюсти. Реабилитационные мероприятия включают также занятия с использованием различных приспособлений из резины (пробки, трубки, распорки, полоски и др.), качающихся ложек А.А.Лимберга, качающихся дощечек К.С.Ядровой, роторасширителя, которые вводят в рот и используют для осуществления насильственных движений нижней челюсти вплоть до открывания рта в полном объеме с целью предупреждения или лечения рубцовой контрактуры. Некоторые авторы [Козлов В.А. и др., 1978] рекомендуют независимо от локализации перелома временное раннее снятие резиновых колец. Так, при одиночных переломах на 9—11-е сутки, а при двойных — на 14—16-е сутки после шинирования на время приема пищи 3 раза в день снимают резиновую тягу. Эта методика ведения больных с переломами челюстей позволяет, по мнению авторов, обеспечить достаточную васкуляризацию тканей в зоне перелома, нормализовать процессы минерального обмена, ускорить регенерацию костной ткани за счет большего усвоения солей кальция и фосфора в результате временной деиммобилизации. 289 studfiles.net |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 При травме челюсти симптомы зависят от вида перелома: открытый или закрытый, со смещением или без, одиночный или множественные, продольный или поперечный. Признаки перелома базируются как на внешних проявлениях, так и на субъективных ощущениях пострадавшего. Классификация переломов иногда осложняется тем, что пострадавший находится без сознания. В таких случаях постановка диагноза основывается исключительно на врачебном осмотре и данных, полученных в результате аппаратной диагностики.
При травме челюсти симптомы зависят от вида перелома: открытый или закрытый, со смещением или без, одиночный или множественные, продольный или поперечный. Признаки перелома базируются как на внешних проявлениях, так и на субъективных ощущениях пострадавшего. Классификация переломов иногда осложняется тем, что пострадавший находится без сознания. В таких случаях постановка диагноза основывается исключительно на врачебном осмотре и данных, полученных в результате аппаратной диагностики.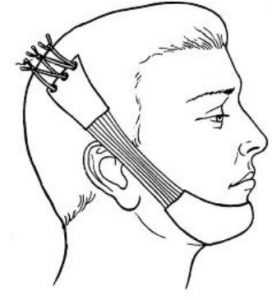 Человек, у которого сломана челюсть, нуждается в срочной медицинской помощи. Важно знать, что делать до приезда врачей. В первую очередь необходимо обеспечить неподвижность и фиксацию обломков костей. Это правило чрезвычайно важно, так как помогает пострадавшему избежать усиления болевых ощущений и снижает риск дополнительного повреждения тканей острыми кромками сломанной кости. Кроме того, фиксация предупреждает смещение костей, что намного облегчит последующее лечение. Зафиксировать сломанную челюсть проще всего бинтом, эластичным поясом, любой полоской ткани, располагая перевязочный материал под подбородком и над теменной областью головы.
Человек, у которого сломана челюсть, нуждается в срочной медицинской помощи. Важно знать, что делать до приезда врачей. В первую очередь необходимо обеспечить неподвижность и фиксацию обломков костей. Это правило чрезвычайно важно, так как помогает пострадавшему избежать усиления болевых ощущений и снижает риск дополнительного повреждения тканей острыми кромками сломанной кости. Кроме того, фиксация предупреждает смещение костей, что намного облегчит последующее лечение. Зафиксировать сломанную челюсть проще всего бинтом, эластичным поясом, любой полоской ткани, располагая перевязочный материал под подбородком и над теменной областью головы.