|
|
||||||||||
|
Современные антибиотики: эффективность и побочное действие. Эффективность антибиотиковЭффективность антибиотиковВ жизни случайности иногда играют ключевую роль. В 1928 году Александер Флеминг забыл на столе в своей лаборатории чашку для культивирования бактерий, а в нее случайно попал плесневый гриб рода Penicillium, и Флеминг увидел, что рядом с плесневой бляшкой гибнут колонии микроба. Уже к середине Второй мировой войны было налажено массовое производство пенициллина, что позволило спасти жизни большого количества людей. Под термином «антибиотик», с учетом буквального перевода слова, подразумевают вещество, которое уничтожает все живое. На самом же деле антибиотики являются препаратами природного или полусинтетического происхождения, которые воздействуют только на бактерии.
Сложность применения этих лекарств состоит в том, что инфекционные заболевания могут быть вызваны не только бактериями, но и другими микроорганизмами – грибами, одноклеточными организмами археями и протистами. Широко распространены вирусные инфекции - грипп и ОРВИ. Так вот, против них антибиотики бессильны. По данным статистики, в США из десяти людей, которые обратились к врачу с больным горлом, шестерым прописывают антибиотики, причем из-за хорошей переносимости и невысокой цены наибольшей популярностью пользуется пенициллин, который эффективно действует только на инфекцию, вызванную стрептококком группы А, что бывает в одном случае из десяти. Если даже инфекция вызвана бактерией, это не значит, что прописанный врачом антибиотик на нее Именно это условие делает невозможным создание универсального препарата, который помогал бы от всего сразу. По-хорошему, перед тем, как назначать тот или иной препарат, нужно сделать посев на бактерии из взятого у больного образца. Это практически невозможно, так как даже при наличии рядом микробиологической лаборатории результаты можно получить только через несколько дней, когда использование антибиотика для лечения уже будет неактуально. Возлагаются надежды на масс-спектральный анализ из зева, на диагностику ДНК возбудителей, но до применения этих методов для диагностики еще очень далеко. Как же действуют разные антибиотики? Механизмы воздействия разных антибиотиков на клетки бактерии различны. Так, например, пенициллин и другие антибиотики бета-лактамной группы, подавляют синтез компонентов клеточной стенки. Без него происходит разрушение плазматической мембраны клетки, и она лопается, подобно воздушному шарику. Однако, такие антибиотики подавляют только активный рост новых компонентов клетки, а уже сформированные - не разрушаются. Останавливается рост и деление клеток, однако, с бактериями, находящимися в стадии покоя, ничего нельзя поделать. Некоторые антибиотики разрушают фермент – ДНК-гиразу, при его отсутствии клетка бактерии теряет возможность копировать ДНК и размножаться. Можно убить бактерию еще одним способом – нарушить синтез ее белков, так работают тетрациклиновые антибиотики, они присоединяются к одной из структур рибосомы клетки, которая отвечает за биосинтез белка. Существуют различные группы антибиотиков, но почти всегда их мишенью является белок. Для того, чтобы попасть внутрь клетки бактерии, антибиотик проходит сквозь клеточную стенку и мембрану, а каналы, по которым он проходит, тоже состоят из белков. Немаловажно то, что белков очень много, они разнообразны, поэтому существуют разные антибиотики, поскольку каждый поражает «свой» белок и не оказывает воздействия на микроорганизмы, у которых такой белок отсутствует. Белки в большей степени, чем другие соединения, подвержены адаптивным изменениям. Именно это создало большую проблему – за считанные месяцы бактерии способны вырабатывать устойчивость к любому антибиотику.
Чем проще устройство механизма, тем легче и быстрее его можно починить, что-то изменить, дополнить. Имея всего одну клетку, бактерии являются очень простыми устройствами. Живут они 20-30 минут, но если условия благоприятные, то через полчаса на месте одной бактерии появляются две, а через сутки сменится несколько десятков поколений. Таким образом, время для бактерий, с эволюционной точки зрения, течет быстрее, а значит, и быстрее Через какое-то время сформируется популяция бактерий, для которой существующий антибиотик будет совершенно безвреден. Бактерии не только быстро размножаются, они еще обладают способностью обмениваться генами друг с другом, а это еще больше помогает им адаптироваться в новых условиях. Вот почему эффективность антибиотиков начинает снижаться со временем, более того, сегодня существуют бактерии, которые уже не берет ничего. Таким образом, начав широко применять антибиотики для лечения, человечество включилось в гонку вооружений с миром бактерий. Уже с немалым трудом удается успевать за обновлениями у бактериального соперника, дальше будет все сложнее. Сможем ли мы выиграть эту гонку с более сильным противником? Существуют альтернативы антибиотикам, некоторые из этих средств находятся в процессе клинических исследований, некоторые только пока изучаются, есть и готовые к применению. Самая общедоступная, дешевая мера – здравый смысл, а также выполнение некоторых простых правил. Председатель Ассоциации семейных врачей Великобритании Питер Суиниард считает, что общественность должна знать, что «не для каждой болезни нужна таблетка». Такое самолечение с самостоятельным назначением дозы лекарства способствует созданию благоприятных условий для обретения бактериями устойчивости. Нужно использовать антибиотики в крайнем случае, давая возможность своей иммунной системе работать. Но если заболевание тяжелое, и без антибиотиков нельзя обойтись, нужно строго выполнять рекомендации врача, не бросать принимать лекарство при первых признаках улучшения состояния, курс необходимо пропить до конца, только в этом случае эффективность антибиотиков даст свои плоды.
В статье использованы материалы журнала "Химия и жизнь", 2014 год.
healthy-abc.ru Антибиотики это...классификация, группы, механизм действияАнтибиотики – это группа лекарственных препаратов, которые губительно воздействуют на определенные бактерии. Данные средства являются частью от всех антибактериальных лекарств. Их особенность – это биологическое происхождение, то есть их получают используя грибы и определенный тип бактерий. Из чего делают антибиотики природного происхождения? Они вырабатываются не всеми микроорганизмами, для этого используют некоторые штаммы. Кроме того, есть микроорганизмы, которые способны вырабатывать несколько активных веществ. Исходя из этого, можно понять с какой целью их применяют – лечение инфекционно-воспалительных заболеваний, которые спровоцированы бактериальным агентом. Но дополнительно к целям лечения этими препаратами относят наличие у пациента тяжелой вирусной инфекции. При этом они необходимы для подавления вторичной флоры. Механизм действияАнтибиотики способны вызывать угнетение жизнедеятельности бактерий или же спровоцировать их полную гибель. Эти лекарства способны оказывать свое действие на бактерии и иногда на простейшие. Есть 2 основных механизма воздействия антибиотиков:
Бактерицидный механизм заключается в подавлении развития бактерий. Так как препараты негативно воздействуют на их клеточные структуры. И постепенно это приводит к их гибели. При бактериостатическом механизме антибактериальный компонент останавливает размножение болезнетворных микроорганизмов. При этом оказывает препятствие на рост их колоний. Дополнительно иммунные клетки в организме губительно действуют на бактерии. Лечение такими препаратами нужно проходить до конца, так как симптоматика опять вернется с новой силой. Все группы антибиотиков разделяют на 4 типа зависимо от механизма действия. Препараты, которые останавливают синтез стенок клеток бактерий относятся к первому типу. Такими свойствами обладают лекарства групп Пенициллины, Цефалоспорины, Монобактамы, Карбапенемы и Гликопептиды. То есть эти лекарства способны оказать негативное воздействие на внешнюю защиту бактерий. Вторая группа воздействует на мембрану болезнетворных бактерий, увеличивая их проницаемость. Особенно это негативно сказывается на грамотрицательных бактериях, так как мембрана у них является единственным покровом. После того, как антибиотик повреждает ее, то сразу попадает внутрь и там уже нарушает все процессы приводя клетку к гибели. Это Полипептиды. К средствам третьей группы относятся Макролиды, Азалиды, Вевомицетин, Аминогликозиды, Линкозамиды. Эти лекарства провоцируют нарушения синтеза белка внутри патогенной бактерии. Это действие приводит к полной гибели микроорганизмов или же происходит нарушение в процессе их размножения. Четвертый тип антибиотиков способен оказывать действует на синтез генетического кода РНК, нарушая его. Такие препараты назначают при туберкулезе – Римфапицин. КлассификацияАнтибиотики разделяют за несколькими критериями. Зависимо от направления их действия:
Препараты действующие на грамположительные и – отрицательные бактерии по отдельности называют лекарствами узкого спектра действия. Оно направлено на конкретные бактерии. Кроме того, к антибиотикам узкого спектра действия относятся такие лекарства:
Антибактериальные средства разделяют зависимо от поколения. Есть 4 поколения данных средств. К примеру, Цефалоспорины есть всех 4 поколений. Каждое следующее поколение более безопасное для организма, чем предыдущее. Также в каждой новой группе расширяется спектр действия. Препараты 4 поколения проявляют мало побочных эффектов и имеют минимальное количество противопоказаний. При лечении препаратами 3 и 4 поколения их прием сокращен до 1-2 раз в сутки, в отличии от других. Кроме того, новые лекарства выпускают в виде сиропов и таблеток. Антибиотики нового поколении – это более эффективные лекарства, которые быстрее действуют на бактериальный очаг. ГруппыСамой первой группой антибиотиков, которые вывели являются пенициллины. Природный бензилпеницеллин синтезируется грибами. Но также изготавливаются и полусинтетические лекарства, они включают этот натуральный компонент с синтетическими веществами в комплексе – Метициллин и Нафциллин. Еще к производным пенициллина относятся синтетические лекарственные средства – Карбпенициллин и Тикарциллин. У данных препаратов спектр действия шире, чем у природных антибиотиков. В третью подгруппу пенициллиновых производных входят Мециллам и Азлоциллин. Цефалоспорины – это антибиотики, которые вырабатывают грибы рода Cephalosporium. Они оказывают бактерицидное действие. Все цефалоспорины делятся на 5 поколений. Первым препаратом этой группы является Цефазолин С. Лекарства 1 и 2 поколения сегодня почти не назначают и большинство из них фармацевтические производства вовсе не выпускают. Макролиды – это группа лекарственных средств, которая отличается своей безопасностью. Поэтому их назначают даже беременным. Они имеют сложную химическую структуру и из-за этого широкий спектр действия. К группе макролиды относятся Азитромицин, Джозамицин, Ровамицин и т.д. Препараты группы макролиды обладают бактериостатическим действием и активные вещества способны проникать в структуры клеток организма. А значит, эти лекарственные средства применяют для лечения сложных внутриклеточных инфекций. Тетрациклиновая группа составлена из полусинтетических и синтетических лекарств – Доксициклин, Тетрациклин и Миноциклин. Но особенность этой группы заключается в перекрестной резистентности. То есть если выработалась устойчивость патологических клеток к одному препарату, то и другие лекарства группы Тетрациклинов будут неэффективны. Аминогликозиды представлены такими препаратами как Гентамицин, Амикацин, Канамицин. Эффективны они при инфекциях вызванных большинством анаэробных грамотрицательных микроорганизмов. Эта группа антибиотиков имеет высокий показатель токсичности. Карбапенемы – это группа лекарств, которую применяют в случаях, когда другие антибиотики не действуют. Их еще называют антибиотиками резерва — Имипенем, Эртапенем. Линкозамиды – это лекарства, которые включают природный антибактериальный компонент линкомицин. А также в антибиотиках этой группы содержится производное клиндамицин. Действие препаратов может быть бактерицидным и бактериостатическим, все зависит от того, какая концентрация активного вещества. Полимиксины применяются только для лечения инфекций возбудителем которых является синегнойная палочка. Используется полимиксин М и В. Противотуберкулезные антибиотики также выделяют в отдельную группу, так как это препараты, которые негативно воздействуют на микобактерии туберкулеза. К ним относят Изониазид, ПАСК и т.д. Противогрибковые средства применяют для лечения разного рода микозов. Это Флюконазол, Амфотирецин В и Нистатин. Эффективность антибиотиковЧто такое антибиотики? Это вещества, которые воздействуют только на бактерии и грибы. Этих микроорганизмов есть очень много, некоторые из них есть в организме всегда. Еще один вид — это условно-патогенные микроорганизмы, а также те, которые попадая в организм сразу активирует патологический процесс. Не оказывают никакого действия антибактериальные компоненты при вирусных заболеваниях. Это обусловлено тем, что вирусы намного меньше бактерий. Поэтому данные препараты совсем не эффективны при простуде. Так как она чаще всего вызвана именно вирусами. Насколько необходимо применять антибиотики решает только врач, на основе индивидуальных лабораторных исследований. Только так можно определить присоединилась ли бактериальная инфекция, и какие виды бактерий ее вызвали. Ввиду этого самостоятельное назначение антибиотиков строго запрещено. Антибиотикорезистентность – это повышенная сопротивляемость микроорганизмов к активным веществам данных лекарств. Механизмами этого состояния часто стают перестройки микробов, а иногда они начинают вырабатывать специальные вещества, которые связывают активный компонент, в ответ на их влияние. Неправильно подобранный препарат может навредить и усугубить течение заболевания. Так как при их приеме у бактерий выработается резистентность и далее уже подобрать правильный антибиотик будет намного сложнее. Резистентность бактерий к антибактериальным лекарствам развивается если неправильно установлены дозировки или слишком длительный срок приема лекарств. Антибиотики необходимы при некоторых инфекционных поражениях, так как могут развиться серьезные осложнения. Часто инфекции провоцируют патологии сердца и почек. А также без антибиотиков заболевание может приобрести хроническую форму. Наиболее часто это происходит при пневмонии и гайморите. Побочные действияЛечение антибактериальными средствами часто необходимо, но они могут проявлять и побочные действия. Самым популярным из них является нарушение микрофлоры кишечника и влагалища. Поэтому после курса такого лечения часто возникает дисбактериоз кишечника и молочница. Ввиду этого в комплексе с антибактериальными средствами назначаются пробиотики. Еще одно побочное явление – это аллергическая реакция. При этом степень проявления может быть разной. От крапивницы на теле и даже до анафилактического шока. В таком случае требуется назначение препарата из другой группы. К другим побочным эффектам относятся:
Побочные явления стают более выраженными если совмещать алкоголь с антибиотиками. При этом действие препаратов резко снижается. Из-за такого совмещения на печень приходится больше нагрузки, что может спровоцировать даже гепатит или цирроз. Форма выпускаАнтибиотики выпускаются в виде таблеток, порошка для приготовления раствора, мазей, капель, спреев, свечей и сиропа. Исходя из этого есть 3 способа применения этих препаратов:
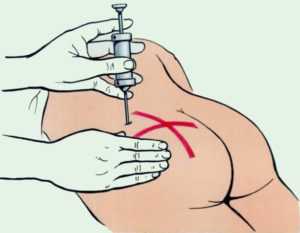
Для введения антибиотиков внутривенным или внутримышечным способом используют раствор приготовленный в специальных флаконах. Данному способу отдают преимущество при тяжелых инфекциях, так как при этом активное вещество попадает в патологический очаг быстрее и эффективнее действует. Пероральный способ – это употребление лекарственного препарата через ротовую полость. Кратность приема лекарств при этом может быть разной, и зависит это от поколения лекарства. Еще принимая такие антибиотики, нужно четко соблюдать режим, то есть до еды, в процессе приема пищи или после. Данный критерий важен, так как от этого зависит всасывание вещества и эффективность лечения. Пероральные сиропы часто назначаются детям. Препараты местного воздействия с антибиотиком – это капли, спреи, мази. Они назначаются при гайморите с бактериальной природой, инфекциях поражающих кожные покровы, глаза. Антибиотики и беременностьБеременность и период лактации – это особые состояния, на протяжении которых женщине не все препараты можно принимать. Инструкция каждого лекарственного средства включает информацию о лечении таких больных. Врачи назначают антибиотики при беременности и лактации в случаях, если польза от препарата будет превышать возможный минимальный вред. К лекарствам, которые чаще всего назначают относятся пенициллины и цефалоспорины. Их принимают на любом сроке. Если их будет принимать женщина в период лактации, то побочным эффектом может стать дисбактериоз у ребенка. Макролиды – это также группа антибиотиков, которую назначают в период беременности, но только после 12 недель. Тетрациклины, Аминогликозиды, Фторхинолоны, Левомицетин и Рифамицин – это группы и препараты, которые полностью противопоказаны для беременных. ЗаключениеАнтибактериальные лекарства предотвращают проявление осложнений некоторых патологий, поэтому их необходимо принимать не смотря на некоторые побочные эффекты. Но главное, чтобы эти препараты назначал квалифицированный специалист в комплексе с пробиотиками. proantibiotik.ru Современные антибиотики: эффективность и побочное действиеПрепараты, прекращающие или угнетающие жизнедеятельность патогенных микроорганизмов, широко применяются в клинической практике с 40-х годов XX века. Первоначально антибиотиками назывались только вещества природного (животного, растительного или микробного) происхождения, но со временем это понятие расширилось. Сейчас оно включает также полусинтетические и полностью искусственные антибактериальные препараты.  Источник: depositphotos.com Источник: depositphotos.com
Использование антибиотиков в терапии при различных заболеванияхСегодня известно более 2000 веществ, способных уничтожать болезнетворные микроорганизмы или тормозить процесс их размножения, но в качестве лекарств используются около 50. С момента начала массового производства пенициллина (в 1943 году) препараты подобного действия довольно сильно изменились. Исследования с целью изобретения новых антибиотиков шли следующими путями:
Со временем ученые столкнулись с проблемой «привыкания» возбудителей заболевания к антибиотикам. Причина в том, что ни одно из этих веществ не убивает все патогенные микробы в организме, а выжившие из них размножаются. В следующих поколениях бактерий генетически закрепляются свойства, делающие их нечувствительными (резистентными) к влиянию препарата. Получается, что лекарство от болезни существует, но против возбудителя оно все менее эффективно. Поэтому значительная часть исследований последних лет направлены на создание антибиотиков, способных бороться с новыми модификациями известных патогенных микроорганизмов. Многие вещества, обладающие бактериостатическим действием, весьма токсичны в отношении клеток организма человека или полезной микрофлоры, обитающей в пищеварительном тракте, дыхательных путях и т. д. Ученые работали и над тем, чтобы уменьшить количество побочных эффектов и сделать использование антибиотиков более безопасным. Препараты нового поколения, обладающие широким спектром действия, применяются в терапии заболеваний дыхательных путей и мочеполовой системы, лор-органов, бактериального менингита, дифтерии и других тяжелых недугов. Узконаправленные антибиотики помогают бороться с болезнями, возбудителей которых можно определить однозначно (например, с туберкулезом). Кстати, именно в области изобретения противотуберкулезных препаратов сделаны существенные успехи по уменьшению общей токсичности лекарственных средств. Опасности, связанные с лечением антибиотикамиНесмотря на то, что многие бактериостатические препараты последних поколений не оказывают серьезного отрицательного воздействия на организм человека, прием антибиотиков не более безопасен, чем раньше. Парадокс связан прежде всего с тем, что препараты подобного действия стали слишком привычными «обитателями» домашних аптечек. В известной мере в этом виноваты медики: в течение нескольких десятилетий они назначали антибиотики чрезвычайно активно, порой без необходимости. В результате за такими лекарствами закрепилась репутация сравнительно безвредных и способных вылечить все что угодно. И то, и другое неправда. Антибиотики совершенно не годятся для терапии при гриппе, ОРВИ, гепатитах и любых других недугах вирусной природы – о чем пациенты, как правило, не знают (по данным ВЦИОМ, почти половина россиян полагает, что сезонные вирусные инфекции лечатся именно антибиотиками). Заблуждение поддерживается еще и тем фактом, что врачи действительно назначают бактериостатические препараты в случаях, когда грипп или ОРВИ осложняется вторичной бактериальной инфекцией. Что же касается побочного действия антибиотиков, они могут вызывать аллергические реакции, нарушения работы ЖКТ, почек и некоторых других внутренних органов. Наиболее опасными в этом отношении считаются левомицетины, тетрациклины и противотуберкулезные препараты. Основной вред антибиотиков связан не столько с их качествами, сколько с неправильным использованием. Например, многие россияне считают возможным назначать прием антибиотиков себе и своим близким без консультации с врачом. Такая позиция ошибочна и крайне опасна. Если препарат, применяемый для самолечения, вообще не активен в отношении возбудителя заболевания, недуг продолжает развиваться, а организм, и без того обессиленный болезнью, подвергается дополнительному негативному воздействию лекарства. Средство с широким спектром активности может оказаться в конкретном случае подходящим, но правильно определить необходимую дозировку и режим приема, не имея специальных знаний, нельзя, а инструкции к препарату являются слишком общими и не учитывают специфику состояния каждого больного. Результатом нередко становится переход болезни в хроническую форму или развитие осложнений.  Источник: depositphotos.com Источник: depositphotos.com
Иногда в болезнях, вызываемых патогенными микроорганизмами, сложно разобраться даже специалисту. Разные недуги имеют схожие симптомы, а одно и то же заболевание может возникать из-за инфицирования различными возбудителями. Поэтому антибиотики нельзя принимать на том основании, что они помогли вашему другу, родственнику или вам «в прошлый раз». Назначить такие средства может лишь врач, а пациент должен следовать его рекомендациям. Отметим еще нюанс: бесконтрольный прием антибиотиков приносит вред и собственно любителям самолечения, и другим людям. Дело в том, что неправильное использование бактериостатических средств ведет к распространению патогенных микроорганизмов, резистентных (устойчивых) к существующим препаратам. А это значит, что пациенты, которые заболеют в ближайшем будущем, могут не получить адекватного лечения. Принимая антибиотики, нужно помнить не только о своем здоровье, но и о доле социальной ответственности, которая требует грамотного подхода к лечению. Видео с YouTube по теме статьи:
www.neboleem.net Способ повышения эффективности антибиотиковИзобретение относится к производству антибиотиков. Способ повышения эффективности антибиотиков включает детоксикацию и полимеризацию антибиотиков 0,15±0,05% раствором формалина при 40,0±2,0°С в течение 5-7 суток с последующим выпуском препаратов в жидком или лиофилизированном виде. Способ по изобретению позволяет повысить эффективность антибиотиков на 50±10% с одновременным снижением их токсичности и аллергенности, что позволяет использовать антибиотические препараты в лечебном диапазоне с более высоким терапевтическим эффектом на фоне снижения противопоказаний. 1 табл.
Изобретение относится к микробиологии и биотехнологии, в частности к производству антибиотиков, в том числе бета-лактамовых. Известно, что постоянно увеличивается число бактерий, продуцирующих ферменты бета-лактамозы, расщепляющие антибиотики. Многолетнее применение противомикробных средств и воздействие физических и химических мутагенов привело к появлению микроорганизмов, устойчивых к антибиотикам. Ферментативное расщепление антибиотика обеспечивает более 80% бактериальной резистентности. Для повышения эффективности антибиотиков вводят в их химическую структуру фтор, пиперазиновый радикал или комбинируют с другими антибиотиками: суббактам с ампициллином, янтарной, лимонной, фумаровой и другими органическими кислотами и их солями - сукцинатами, пробиотиками (Андреева Н.Л., Войтенко В.Д. Повышение эффективности химиопрепаратов с помощью органических кислот // Международный вестник ветеринарии. - 2004. - №1. - С.55-58.) Наибольший антибактериальный эффект получен комбинацией антибиотиков с клавулановой кислотой, полученной в 1976 г. из продукта метаболизма гриба Streptomyces clavuligeris. Несмотря на то, что клавулановая кислота сама по себе слабый антибиотик, она оказалась активным ингибитором бета-лактамаз в результате проникновения в структуру бета-лактамазы и блокирования ее активности (Коротяев А.И., Бабичев С.А. Медицинская микробиология, иммунология и вирусология. / Учебник для вузов. - Спб.: Специальная литература, 1998. - С.135-142). За прототип взят способ комбинации амоксициллина и клавулановой кислоты (Покровский В.И., Поздеев O.K. Медицинская микробиология. - М.: Изд-во ГЭОТАР, 1999. - С.148-151). Недостатками указанного способа являются дороговизна и дефицитность препарата, токсичность для печени, почек, способность аллергизировать организм, появление лекарственно-устойчивых микроорганизмов, чувствительность к кислой среде, создание в желудочно-кишечном тракте дисбиоза. Для устранения указанных недостатков, для повышения эффективности антибиотиков, снижения их токсичности и аллергизации организма, повышения устойчивости к расщепляющему действию бактериальных ферментов, создания стабильной структуры антибиотиков предлагается полимеризация и детоксикация ряда антибиотиков с помощью 0,15±0,05% раствора формалина при 40±2,0°С в течение 5-7 суток. Правомерность использования формалина для полимеризации и детоксикации антибиотиков - продукта метаболизма и деструкции грибов - обоснована производством и применением анатоксинов, толерогенов (аллергоидов), анатоксин-вакцин, инактивированных вирусных вакцин и т.д. Однако использование формалина для детоксикации, полимеризации структуры и повышения эффективности антибиотиков не проводилось. Целью предлагаемого изобретения является повышение эффективности антибиотиков в отношении резистентных микроорганизмов, приобретение устойчивости к ферментативному действию бактериальных ферментов, снижение токсичности и аллергенности для организма. Поставленная цель достигается полимеризацией и детоксикацией антибиотиков 0,15±0,05% раствором формалина при 40,0±2,0°С в течение 5-7 суток. При этом исходная концентрация формалина снижается до 0,05% в жидком растворе, а в лиофилизированном виде - до 0,01% концентрации. Полученные антибиотики приобретают повышенную эффективность в отношении лекарственно-резистентных микроорганизмов, устойчивость к бактериальным ферментам на фоне снижения токсичности и аллергенности для организма. В патентной и научно-технической литературе не выявлены технические решения, аналогичные заявленному. Использование 0,15±0,05% раствора формалина позволяет достичь стабильной полноты детоксикации, полимеризации всего комплекса антибиотиков и получения безвредных препаратов, обладающих повышенным бактериостатическим и бактерицидным действием в отношении лекарственно-устойчивых микроорганизмов, т.е. получить технический результат. Установленная возможность 0,15±0,05% раствора формалина при 40,0±2,0°С в течение 5-7 суток обеспечить полимеризацию, детоксикацию, стабильность структуры, снижение токсичности и аллергенности, и повышение на 50±10% эффективности антибиотиков в отношении лекарственно-устойчивых микроорганизмов позволила предложить рациональную технологию изготовления эффективных безвредных для человека и животных антибиотиков. Под действием раствора формалина с концентрацией 0,15±0,05% происходит процесс полимеризации структуры антибиотиков, вследствие чего повышается их устойчивость к ферментативному действию бактериальных ферментов. Формалин также обеспечивает полную детоксикацию антибиотиков. Указанная концентрация 0,15±0,05% формалина и температурный режим обработки являются оптимальными для обеспечения стабильной полимеризации и детоксикации антибиотиков. В результате указанной обработки модифицированные антибиотики проявили повышенную на 50±10% бактерицидную активность по отношению к исследованным микроорганизмам, а также безвредность за счет снижения токсичности антибиотиков. Аналогичное действие формалина на процессы детоксикации токсинов микроорганизмов было положено в основу изготовления модифицированных антибиотиков. Предлагаемое изобретение иллюстрируется следующими примерами. Пример 1. Способ детоксикации и полимеризации антибиотиков 0,15±0,05% раствором формалина. В работе использовано по 60 флаконов лиофилизированных пенициллина, эритромицина, канамицина, тетрациклина, гентамицина, полимиксина, неомицина, амоксиклава, в которые с помощью шприца внесли по 5,0 мл 0,2% раствора формалина для детоксикации и полимеризации при 42°С в течение 7 суток. По окончании детоксикации и полимеризации половина флаконов каждого антибиотика оставлена для исследований в жидком виде, а вторую часть подвергли лиофилизации. Пример 2. Определение остаточного содержания формалина в растворах антибиотиков до и после лиофилизации. Методом титрования с раствором йода, едкого натрия, серной кислоты и гипосульфита установлено, что в жидких растворах антибиотиков произошло снижение содержания формалина с 0,2% до 0,05%, а после лиофилизации содержание формалина составило 0,01% вместо 0,2% («Фармакопейная статья» - Физико-химические и иммунно-биологические методы контроля препаратов. Издание официальное МЗ РФ. - М. 2000 г. - С.51-56). Пример 3. Определение безвредности модифицированных антибиотиков. Испытание проведено на 10 белых мышах, 6 морских свинках, 20 телятах и 22 поросятах. После подкожного введения 5 белым мышам модифицированного пенициллина и 5 мышам - полимиксина по 0,2-0,3 мл препаратов трехкратно, у животных не было отмечено выраженных токсических явлений и гибели при наблюдении в течение 12 суток. При пятикратном с интервалом в 1 сутки подкожном введении 5 телятам пенициллина, 5 телятам гентамицина, 5 телятам тетрациклина и 5 телятам полимиксина все животные остались живыми, на месте введения препаратов не отмечено гнойно-некротических поражений в течение 20 суток (срок наблюдения). Подкожное введение 6 морским свинкам модифицированного пенициллина в объеме 2-3 мл трехкратно с интервалом 24 часа также не вызвало образования гнойных абсцессов на месте введения и гибели животных при наблюдении в течение 15 суток. Пример 4. Определение эффективности полученных антибиотиков определяли методом серийных разведении препаратов. Полученные антибиотики, обозначенные буквой М (модифицированные) сравнивали с соответствующими им коммерческими препаратами. Бактерицидные свойства антибиотиков определяли в отношении эшерихий, стафилококков, сальмонелл, Вас.Subtilis и протея. Полученные результаты представлены в таблице.
Из данных, представленных в таблице, следует, что растворы антибиотиков, подвергнутые детоксикации, полимеризации 0,2% раствором формалина при 42°С в течение 7 суток проявили повышенное на 50±10% бактерицидное действие на E.coli, S.aureus, S.dublin, Вас. Subtilis и Pr. Vulgaris в сравнении с контрольными антибиотиками. Способ повышения эффективности антибиотиков, отличающийся тем, что проводят полимеризацию и детоксикацию антибиотиков обработкой 0,15±0,05%-ным раствором формалина при 40,0±2,0°С в течение 5-7 сут и применяют их в жидком или лиофилизированном состоянии. www.findpatent.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 подействует, все зависит от вида или штамма бактерии. В организме здорового человека – своя микрофлора, которая успешно с организмом взаимодействует, и которую нежелательно нарушать.
подействует, все зависит от вида или штамма бактерии. В организме здорового человека – своя микрофлора, которая успешно с организмом взаимодействует, и которую нежелательно нарушать. Сульфаниламиды – синтетические антимикробные лекарственные средства, блокируют химические реакции синтеза витаминов. Бактерия не обладает способностью получать витамины извне, при отсутствии возможности синтезировать их самостоятельно она погибает.
Сульфаниламиды – синтетические антимикробные лекарственные средства, блокируют химические реакции синтеза витаминов. Бактерия не обладает способностью получать витамины извне, при отсутствии возможности синтезировать их самостоятельно она погибает. работает естественный отбор. Каким бы сильным ни был антибиотик, всегда найдется хотя бы одна бактерия, которая случайно мутируя, устоит и выживет, получит возможность размножаться, передавая новым клеткам способность выживать в изменившихся условиях.
работает естественный отбор. Каким бы сильным ни был антибиотик, всегда найдется хотя бы одна бактерия, которая случайно мутируя, устоит и выживет, получит возможность размножаться, передавая новым клеткам способность выживать в изменившихся условиях. В мире врачей нет каких-то общих правил, которые способствовали бы ограничению использования антибиотиков. Большинство из них свободно продаются в аптеках, да и что лукавить - у многих они хранятся в домашней аптечке, и начинают принимать их при первых признаках заболевания, не задумываясь о последствиях.
В мире врачей нет каких-то общих правил, которые способствовали бы ограничению использования антибиотиков. Большинство из них свободно продаются в аптеках, да и что лукавить - у многих они хранятся в домашней аптечке, и начинают принимать их при первых признаках заболевания, не задумываясь о последствиях.