|
|
||||||||||
|
Врачи сигналят SOS. ВОЗ назвала 12 бактерий, устойчивых к антибиотикам. Аргумент антибиотикАнтибиотикиВещества, продуцируемые микроорганизмами, высшими растениями, тканями животного организма или синтезированные искусственно, обладающие способностью избирательно подавлять развитие микроорганизмов или клеток некоторых опухолей. Открытие Александром Флемингом антибиотика пенициллина в 1928 году и его последующее массовое производство в 40-х годах сделало настоящий переворот в медицине. Многие опасные для жизни бактериальные инфекции теперь стали излечимы. А хирургия смогла выйти на новый уровень за счет возможности профилактики послеоперационных инфекций. Сегодня антибиотики – препараты, составляющие обширную групп лекарств, которые проявляют активность не только при бактериальных, но и при некоторых грибковых заболеваниях. Также есть антибиотики, справляющиеся с простейшими и даже останавливающие рост опухолевых клеток. Что же такое антибактериальные средства? Как разобраться в их названиях, подобрать действительно эффективные и хорошие антибиотики? И когда вообще уместно применение таких лекарств? На все эти вопросы вы найдете ответы в нашей статье. Антибиотики для мужчинПервые антибиотики были биологического происхождения. Природными производителями этих лекарств являются некоторые виды плесневых грибов, актиномицеты, высшие растения и другие. Позже фармацевтика научилась производить полусинтетические препараты, которые в некоторых случаях показывают большую эффективность и реже вызывают резистентность (устойчивость) бактерий к препарату. А сейчас в список антибиотиков иногда включают и полностью синтетические антибактериальные медикаменты. Противопоказаниями для приема антибиотиков у взрослых могут быть определенные заболевания печени и почек, а также в некоторых случаях сердечно-сосудистой системы. Последние чаще всего диагностируются именно у мужчин. Поэтому прежде чем применять антибактериальные средства, необходима обязательная консультация с лечащим врачом. Антибиотики для женщин Особые условия применения антибиотиков у женщин чаще всего связаны с периодом беременности и кормления грудью. Ведь препараты способны проникать через плаценту или выделяться с грудным молоком. Гинекологи не рекомендуют планировать беременность сразу после курса антибиотиков. Оптимальный период паузы – 2-3 месяца, особенно если лечение было длительным. Связано это не столько с возможным воздействием на плод самих веществ (они выводятся за несколько дней), сколько с риском осложнений после антибиотикотерапии. Например, распространенное последствие такого лечения – дисбактериоз, который может негативно сказаться на состоянии женщины в первый триместр беременности. Антибиотики для беременныхВо время беременности организм женщины перестраивается, может понизиться иммунитет, обостриться хронические болезни, поэтому полный отказ от антибиотиков просто невозможен. Будущие мамы часто нуждаются в лечении болезней почек, инфекций, передающихся половым путем, пневмоний. Хорошие антибиотики, разрешенные при беременности:
Названия антибиотиков, которые запрещены во время беременности:
Применение антибиотиков для лечения во время беременности возможно только под наблюдением врача. Чаще всего женщинам назначаются простые и безопасные препараты – например, пенициллины. Спектр действия этих антибиотиков позволяет отлично справляются с заболеваниями дыхательных путей, почек и других органов. Антибиотики для кормящих мамВо время лактации выбор антибиотиков совпадает с предложенным для беременных женщин – пенициллины, марколиды, цефалоспорины. Однако следует учитывать, что вещество все равно будет попадать в грудное молоко и может вызывать у малыша колики, кандидоз, аллергические реакции. В данном случае, если назначено лечение антибиотиками, женщина может на время прекратить кормление грудью. Для того чтобы лактация не пропала, нужно регулярно сцеживать молоко. Вернуться к кормлению можно через 2-3 дня после последнего приема антибиотика. Антибиотики для детей Антибиотики для детей назначаются с большой осторожностью, в идеале только после анализов, которые доказали наличие бактериальной инфекции. Приоритетными остаются все те же три группы, которые считаются допустимыми для беременных и кормящих матерей – пенициллины, цефалоспорины и макролиды. При этом пенициллины (Флемоксин Солютаб, Аугментин, Амоксициллин, Ампициллин) считаются антибиотиками первого ряда. Показаниями к применению антибиотиков для детей являются бактериальные болезни респираторного тракта:
При этом для детей антибиотики при бронхите чаще всего не применяются, хотя взрослым пациентам препараты при этом диагнозе прописываются достаточно часто. Важную роль антибактериальные медикаменты имеют в лечении серьезных инфекций, которые встречаются в детском возрасте, – менингит и сальмонеллез. Применение антибиотиков для детей до годаАнтибиотики для детей до года прописываются по отдельной схеме, с учетом веса малыша и только под контролем врача. Нередко такое лечение проводится в стационаре. При этом такие болезни, как отит, пневмония, подозрение на менингококковую инфекцию, требуют безотлагательной антибиотикотерапии. Дело в том, что у грудничков болезни протекают стремительно, серьезные ухудшения состояния развиваются за часы, а иногда и десятки минут. Поэтому срочный вызов врача необходим при любых подозрительных симптомах, а терапия должна начаться как можно быстрее. Действие антибиотиковАнтибиотики способны уничтожать, угнетать рост или препятствовать размножению бактерий и некоторых других микроорганизмов. Например, сегодня существуют препараты, активные против простейших и грибков. Действие антибиотиков основывается на двух принципах:
Лекарство воздействует на саму бактерию, разрушает ее стенку и приводит к гибели микроорганизма. Спектр таких антибиотиков: пенициллины, гентамицин и прочие. Действуют они достаточно быстро, стандартный курс лечения составляет от 5 до 7-10 дней.
Лекарство является вспомогательным, останавливает размножение бактерий, тем самым ограничивая их численность. Действие антибиотиков этой группы предполагает, что оставшиеся патогенные микроорганизмы будут уничтожены самой иммунной системой человека. К таким препаратам относятся: левомицетин, эритромицин, тетрациклин. Группы антибиотиков Весь спектр современных антибиотиков можно разделить на несколько групп, в зависимости от характеристик. Препараты отличаются по своему химическому составу, поколениям и другому. Название антибиотиков по химическому строениюХимическое строение действующих веществ напрямую связано с их эффективностью против различных микроорганизмов. Среди наиболее популярных групп антибиотиков такие:
Спектр действия антибиотиковВ 1885 году бактериолог Ганс Грамм при исследовании возбудителя тифа обнаружил интересное свойство бактерий – при окрашивании химикатом одни из них цвет поменяли, а другие остались практические обесцвеченными. Такая разная реакция на краситель стала важным способом идентификации микроорганизмов, ведь она говорила о свойствах их стенок. В современной медицине бактерии разделяют на:
Спектр действия антибиотиков зависит от того, какой тип бактерий они могут уничтожать. Существуют специализированные препараты, рассчитанные только на одного или несколько возбудителей (например, противотуберкулезные антибиотики). Другие эффективны в борьбе или с грамположительными, или с грамотрицательными бактериями. А вот препараты широкого спектра действия эффективны против обоих типов. В список таких антибиотиков входят:
Выбор спектра действия антибиотиков завит от диагноза и способа лечения. В некоторых случаях препараты назначаются на основании клинической картины, еще до получения анализов. Такое лечение характерно для отитов, ангин, внебольничных пневмоний. Иногда терапию необходимо начать как можно быстрее, и времени на определение возбудителя нет. Например, при менингитах. В таких случаях при решении вопроса, какие антибиотики принимать, чаще всего назначаются препараты широкого спектра действия. Антибиотики: препараты разных поколений Антибиотики – препараты, которые постоянно совершенствуются. В каждой группе существуют медикаменты разных поколений. 1 и 2 поколение сегодня применяются крайне редко, отчасти и потому что к некоторым таким антибиотикам бактерии выработали защиту. А значит, победить инфекцию с их помощью невозможно. Кроме этого, 3 и 4 поколение считаются хорошими антибиотиками еще и потому, что они менее токсичны, часто обладают более широким спектром действия, а также удобным приемом. Также первые антибиотики очень быстро выводились из организма, поэтому их следовало принимать по 4 раза в сутки, через равные промежутки времени. Современные медикаменты можно пить 1-2 раза в день. Лечение антибиотикамиАнтибиотики – препараты, действующие на широкий спектр бактерий и некоторые грибки. Несмотря на их эффективность, лечение антибиотиками допустимо лишь по назначению врача и только в том случае, когда наличие возбудителя подтверждено. Учитывая, что подавление патогенных бактерий вызывает ощутимое облегчение – проходит сильная лихорадка, облегчается кашель, уходят боли в горле – многие люди ошибочно считают антибиотики просто сильным лекарством. Следует помнить, что действие антибиотиков не связано с устранением симптомов, эти медикаменты не уменьшают интоксикацию организма. А значит, не ускорят выздоровление, если болезнь вызвана вирусами или нечувствительными к препарату бактериями. Поэтому даже серьезное ухудшение состояния не является однозначным показанием для применения антибиотиков при простуде или сезонных инфекциях. Антибиотики при ангине Воспаление миндалин может иметь разное происхождение – быть одним из симптомов острой респираторной вирусной инфекции (ОРВИ), результатом воздействия простейших или бактерий. Бактериальная ангина (тонзиллит) может представлять достаточно серьезную опасность для здоровья. При неправильном лечении она приводит к различным осложнениям, в том числе и поражению сердца, почек, суставов. Поэтому затягивать с вызовом врача при подозрении на ангину недопустимо. Чаще всего к развитию тонзиллита приводит стрептококк. И в таком случае антибиотики при ангине будут составлять основу лечения. По симптомам бактериальная инфекция отличается от вирусной налетом на миндалинах, сильной болью при глотании, повышенной температурой, отсутствием кашля или насморка. Для уточнения диагноза лучше всего сдать общий анализ крови , который подтвердит именно бактериальную природу инфекции, а также анализ микрофлоры для определения типа патогенного микроорганизма. Однако в некоторых случаях антибиотики при ангине могут назначаться и до проведения анализов. Чаще всего лечащий врач принимает такое решение на основании эпидемиологической ситуации на участке. Если есть подтвержденные случаи стрептококковой ангины, новому пациенту со сходными симптомами препараты могут быть назначены по клинической картине. Как правило, применяются медикаменты широкого спектра действия, которые подавляют стрептококки, – это антибиотики пенициллиновой группы (Амоксициллин, Аугментин, Флемоксин, Ампиокс). В том случае, если улучшение не наступает в течение первых трех суток, препараты могут быть заменены цефалоспоринами (Цефалексин, Цефиксим). Если пенициллины вызывают аллергическую реакцию, прописываются макролиды. Антибиотики при ангине нужно обязательно пропить полным курсом, не уменьшать дозу, не пропускать прием препарата. В противном случае инфекция вернется, но стрептококки станут устойчивыми к первоначальному препарату. Курс придется повторять уже с новым антибиотиком. Антибиотики при бронхитеВоспаление бронхов может быть вызвано как вирусами, так и бактериями. Нередко именно бронхит выявляется осложнением после ОРВИ. Также в некоторых случаях болезнь развивается на фоне курения или проживания в местности с загрязненным воздухом. Поэтому антибиотики при бронхите должны применяться только после подтвержденных анализов. Нужно помнить, что такие препараты могут угнетать иммунитет, а значит, усугублять течение болезни. Особенно это актуально для людей, страдающих хроническим бронхитом, – бессистемное применение антибиотиков может приводить к более частым и продолжительным обострениям. Если все же подтверждена бактериальная природа заболевания, врач назначает антибиотики при бронхите по такому же принципу, что и при других респираторных заболеваниях. Объясняется это тем, что такие болезни часто вызваны одинаковыми видами бактерий – стрептококк, стафилококк и прочие. Самой популярной является пенициллиновая группа антибиотиков. Однако если лечение назначается при хроническом бронхите, следует учитывать, что к пенициллинам достаточно часто развивается резистентность бактерий. К тому же частое применение таких препаратов может провоцировать лекарственную аллергию. Поэтому перед началом курса необходимо пройти обследование на чувствительность к антибиотикам и возможную аллергическую реакцию. При необходимости пенициллиновые антибиотики при бронхите заменяют макролидами или фторхинолонами. Антибиотики при гайморитеГайморит – воспаление пазух носа различной этиологии. Например, болезнь может стать следствием аллергической реакции или грибковой инфекции. Часто воспаление является проявлением тяжелой ОРВИ. Или вообще может быть связано с искривлением носовой перегородки и другими анатомическими особенностями. В таком случае антибиотики при гайморите будут неэффективны. Более того, если болезнь развилась на фоне понижения иммунитета, такое лечение может усугубить патологические процессы. И все же однозначно отказываться от антибиотиков при гайморите не стоит. Если заболевание вызвано бактериями, их необходимо устранять, поскольку инфекция может распространиться в легкие и головной мозг – дать осложнения в виде пневмонии или менингита. Для подтверждения диагноза необходимо сдать мазок из носа на бактериологический посев, сделать рентгеновский снимок пазух. Антибиотики при гайморите – это все те же пенициллины, цефалоспорины, макролиды, фторхинолоны. При этом если болезнь находится на ранней стадии и не отяжелена другими диагнозами, вполне допускается применение антибиотиков не перорально, а местно. Для этого используются различные спреи, аэрозоли и капли. Прием таких антибиотиков при гайморите должен быть согласован с врачом, ведь возможно, что в вашем случае такие лекарства окажутся неэффективными. Антибиотики при пневмонии До того как были открыты антибиотики, воспаление легких являлось крайне опасной болезнью – каждый третий пациент умирал. Сегодня же пневмония эффективно лечится и в большинстве случаев проходит без ощутимого урона для здоровья человека. Как и в случае других респираторных заболеваний, воспалительный процесс может развиваться под влиянием разных факторов – вирусов, бактерий, токсического поражения, грибков и прочего. Определение возбудителя является первоначальной задачей врача. Ведь, например, неправильное и несвоевременное лечение вирусного воспаления может за несколько суток привести к необратимым последствиям – отеку легких и смерти. Бактериальные пневмонии, которые требуют лечения антибиотиками, чаще всего вызываются пневмококками, стафилококками, стрептококками и гемофильной палочкой. Часто они являются осложнениями после ОРВИ. Если речь идет о так называемом внебольничном воспалении легких, то применение антибиотиков первого ряда вполне оправдано и дает хорошие результаты. Активно используются:
Особую опасность представляют больничные пневмонии, которые развиваются спустя несколько дней после того, как человек попал в стационар. Чаще всего возбудителем выступает стафилококк, и в больничных условиях эта бактерия приобретает устойчивость к основным антибиотикам. Поэтому такое лечение будет продолжительным, может потребоваться замена препарата. Антибиотики при болезнях почекЛечение антибиотиками при болезнях почек должно назначаться исключительно после всех необходимых анализов и диагностик. Связано это с тем, что именно почки участвуют в выведении ядов, продуктов метаболизма и лекарственных веществ из организма. Если их работа нарушена, неэффективный препарат не просто не справится с болезнью, но и может спровоцировать дополнительную интоксикацию. Поэтому просто по клинической картине выбор и прием антибиотиков недопустим и представляет серьезную опасность для здоровья. Самолечение в таком случае может привести к острой почечной недостаточности, поражению ЦНС, сердечно-сосудистой системы. С особенной осторожностью антибиотики подбираются для женщин во время беременности – проблемы с почками часто возникают именно в этот период, а лекарство должно быть максимально безвредным. Вполне эффективными оказываются в этом случае антибиотики широкого спектра действия – пенициллины (Ампициллин, Амоксициллин). При неосложненном течении воспалительного процесса хороший результат показывают и цефалоспорины (Цефалексин, Цефаклор) первых поколений, а вот антибиотики 3 и 4 поколения могут справиться даже с тяжелыми запущенными инфекциями. Их можно применять на протяжении 2 недель без ущерба для здоровья. Это существенное преимущество перед другими медикаментами, ведь серьезные инфекции часто требуют пролонгированного курса. Пиелонефриты с осложнениями могут лечиться и аминогликозидами (Гентамицин), особенно в том случае, если в бакпосеве обнаружена синегнойная палочка. Однако препараты достаточно токсичны, поэтому лечение антибиотиками этой группы лучше проводить в стационаре. Антибиотики при хронических заболеваниях Различные хронические заболевания характеризуются сменой периодов ремиссии (болезнь не проявляется) и рецидивов (проявление клинических признаков). Людям с подобными диагнозами следует с осторожностью принимать антибиотики, всегда перед назначением препаратов ставить врача в известность о наличии таких болезней. В противном случае антибактериальная терапия может спровоцировать обострение. Лечение антибиотиками самих хронических болезней должно находиться под контролем профильного специалиста. Всегда перед началом подобной терапии следует сдавать анализы на чувствительность к антибиотикам и возможной аллергии на препараты. При частом лечении медикаментами бактерии вырабатывают к ним устойчивость, а это приводит к тому, что терапия не приносит эффекта. Людям с хроническими заболеваниями нужно понимать, что назначенное при прошлом рецидиве лечение при новом обострении может не помочь. Поэтому применять антибиотики по старым схемам нецелесообразно. Кроме этого, нужно помнить, что главная задача пациента с хроническим заболеванием – максимальная пролонгация периода ремиссии, а не постоянное лечение рецидивов. Частые обострения хуже устраняются, могут влиять на здоровье в целом, приводить к сопутствующим диагнозам. Поэтому прием антибиотиков хоть и является во многих случаях обязательным, все же не может считаться основой терапии хронического больного. Можно ли пить антибиотики при вирусных инфекцияхВирусы – инфекционные агенты, которые поражают живые клетки и могут размножаться исключительно в них. Они значительно меньше бактерий и сильно отличаются по строению и способу жизни. Борьба с вирусами – одна из главных задач современной медицины, поскольку большинство из них устойчиво к медикаментам. На сегодняшний день разработано не более десятка противовирусных препаратов с доказанной эффективностью. Среди них – Ацикловир (вирус герпеса), Осельтамивир, Занамивир (вирус гриппа) и ряд других. Антибиотики же никак не воздействуют на вирусы. Поэтому на вопрос, можно ли пить антибиотики при ОРВИ, врачи дают однозначно отрицательный ответ. Более того, препараты широкого спектра действия уничтожают полезную микрофлору, могут ослаблять иммунитет, а это будет усложнять течение вирусной болезни. Антибиотики при простуде и гриппе На сегодняшний день стандартом лечения таких распространенных заболеваний, как ОРВИ, является симптоматическая терапия. То есть такая, которая устраняет клинические признаки, но не воздействует на сам возбудитель болезни. С вирусами, поражающими дыхательные пути, в подавляющем большинстве случаев справляется иммунная система организма. И задача лечения – обеспечить условия для ее нормального функционирования. Антибиотики при простуде использовать нецелесообразно. Грипп, несмотря на то что отличается от других ОРВИ выраженностью симптомов, все же является вирусной инфекцией, а значит, не поддается лечению антибиотиками. Однако именно грипп чаще всего вызывает осложнения бактериального характера – инфекция может присоединиться на 5-7-й день после проявления первых симптомов. И в таком случае применение антибиотиков является обязательным. Поскольку грипп достаточно опасен, больной должен находиться под наблюдением врача и сообщать ему о любых изменениях состояния. Наличие осложнений можно заподозрить в случае, если:
Какие антибиотики принимать в случае осложнений гриппа, может решить только врач. Эта вирусная инфекция отличается от других ОРВИ сильной интоксикацией организма. А значит, неправильно подобранный препарат может спровоцировать нарушение работы почек, печени, сердца, ЦНС. Антибиотики при простуде не назначаются в первые дни заболевания, заподозрить присоединенную бактериальную инфекцию можно лишь на 4-5-й день. Прием антибиотиков для профилактикиАнтибиотики – препараты, которые назначаются при конкретных диагнозах и подтвержденном возбудителе. Эти медикаменты не могут:
Поэтому весь спектр антибиотиков не применяется в профилактических целях в периоды сезонных эпидемий респираторных заболеваний. Более того, такая практика может пагубно сказаться на состоянии здоровья. В нашем организме, в том числе и на слизистых, живут разные колонии бактерий. Одни из них полезные, другие – условно-патогенные, которые вызывают болезнь лишь при существенном увеличении их числа. К таким, в частности, относят стафилококки и стрептококки. Применение антибиотиков, особенно без соблюдения курса и дозировки, может уничтожить полезную микрофлору и дать толчок к размножению условно-патогенной. А это в свою очередь приведет к развитию бактериальной инфекции. Таким образом, применение антибиотиков при простуде (ОРВИ) или во время сезонных заболеваний может спровоцировать осложнения. В качестве профилактических средств антибиотики можно рассматривать лишь в том случае, если речь идет о предупреждении развития болезней на фоне бактериальных инфекций. Так, например, антибиотики при ангине являются профилактикой миокардита, ревматизма, пиелонефрита, менингита и других возможных осложнений. Антибиотики после операций До недавнего времени профилактический курс антибиотиков после хирургического вмешательства назначался всем пациентам. Однако в последнее время такой подход считается чрезмерным. Какие антибиотики принимать, и принимать ли вообще решается лечащим врачом в индивидуальном порядке. Например, в случае малоинвазивных операций, которые прошли без осложнений, такая профилактическая мера считается излишней. Антибиотики для детей после операции назначаются лишь при наличии гнойной инфекции или серьезного воспаления. Примером может служить удаление аппендицита при перитоните. Если принимается решение о необходимости такой профилактики, применяются антибиотики широкого спектра действия – как правило, группа пенициллинов. Противопоказания к антибиотикамАнтибактериальные средства – препараты с разным уровнем токсичности. Однако даже самые безопасные имеют свои противопоказания. Для того чтобы лечение прошло без последствий, необходимо соблюдать несколько важных правил:
Чувствительность к антибиотикамОдной из главных проблем применения антибиотиков является развитие устойчивости у бактерий к этим препаратам. Сам по себе антибиотик не вызывает резистентность, однако именно под его действием может закрепляться мутация в популяции бактерий, которая и проводит к невосприимчивости к препарату. Антибиотикорезистентность возникает в таких случаях:
Для того чтобы оптимально подобрать лечение, сдаются анализы на чувствительность к антибиотикам. Для этого может использоваться различный биологический материал – кровь, соскобы со слизистых, мокрота, слюна, кал, моча. Обнаруженные бактерии разделяются на три категории:
Чаще всего проверяется чувствительность к нескольким антибиотикам – тем, которые рекомендованы для лечения обнаруженной инфекции. При этом если человек часто прибегал к антибиотикотерапии, то с большой вероятностью медикаменты первого ряда будут для него неэффективными. Например, широко применяемые пенициллины часто оказываются неспособными победить бактерии. В некоторых случаях такая ситуация может приводить к тяжелым последствиям и даже летальному исходу. Ведь иногда лечение назначается экстренно, еще до того как сданы анализы на чувствительность к антибиотикам. Например, так поступают в случае подозрения на бактериальный менингит – счет идет на часы и терапию необходимо назначать безотлагательно. Широкий спектр действия антибиотиков позволяет эффективно бороться с разными бактериями еще до того, как возбудитель определен. Однако если препараты выбранной группы бесконтрольно применялись пациентом при ЛОР-заболеваниях, вероятность наличия устойчивого менингококка или другого микроорганизма повышается в разы. Печеночная и почечная недостаточность Нарушение функции печени и почек является существенным фактором корректировки курса антибиотиков. А в некоторых случаях решается вопрос то том, можно ли вообще пить антибиотики, или риск осложнений все же выше возможных последствий бактериальной болезни. Печень и почки являются главными органами, отвечающими за выведение веществ из организма. При печеночной и почечной недостаточности эта функция угнетается. В результате антибиотики накапливаются в организме и могут приводить к интоксикации. Поэтому такие диагнозы являются прямым показанием к уменьшению дозировки препарата. Кроме общего отравления антибиотики, которые метаболизируются в печени, из-за их высокой концентрации в тканях органа могут привести к токсическому поражению, что часто вызывает печеночную кому. К таким препаратам относят тетрациклины, макролиды (Эритромицин), левомицетины. Прием стандартных доз антибиотиков при почечной недостаточности и накопление действующих веществ в организме может негативно сказываться на работе сердца. Последствия передозировки сказываются и на работе центральной нервной системы. Особенно опасен спектр антибиотиков, которые выводятся с мочой – пенициллины, цефалоспорины и другие. Доза и частота приема препарата при таких диагнозах корректируются индивидуально. Для выбора правильного антибиотика необходимо дополнительно сдать биохимический анализ крови, а именно – печеночные и почечные пробы. Во время лечения больной должен находиться под контролем врача, в некоторых случаях оптимальным решением будет госпитализация. Спектр антибиотиков: как вводятсяСовременные антибиотики представлены в разных формах выпуска. Каждая имеет свои преимущества и недостатки. Поэтому выбор в пользу одной из них зависит от течения заболевания, стадии и прочих факторов. Антибиотики вводятся в организм такими путями:
Какие антибиотики принимать в разных случаях Вопрос о том, какие антибиотики принимать, решает исключительно врач. Если инфекция протекает без осложнений, а лечение начато вовремя, вполне уместными будут средства для перорального применения. Для взрослых такие препараты выпускаются в таблетках и капсулах, антибиотики для детей чаще идут в форме суспензий и сиропов. При тяжелой инфекции, видимых осложнениях и любых случаях, когда необходимо экстренное лечение, применяются парентеральные препараты. Также в форме инъекций выпускаются некоторые группы антибиотиков, которые плохо всасываются в желудке и быстро там разрушаются. Например, аминогликозиды или бензилпенициллин. При гнойных ранах и других бактериальных поражениях кожи и мягких тканей применяются мази на основе антибиотиков. Список антибиотиков В аптеках можно встретить множество названий антибиотиков. Ниже представлены наиболее популярные из них. ПенициллинПервый антибиотик пенициллин (бензилпенициллин), несмотря на широкое применение в середине и второй половине ХХ века, сегодня практически не используется. Наиболее популярными антибиотиками пенициллиновой группы являются ампициллин и амоксициллин, которые входят в состав многих хорошо известных по названию антибиотиков. Например, к пенициллиновой группе относятся препараты Аугментин, Флемоксин Солютаб, Ампиокс и другие. Это антибиотики широкого спектра действия, которые могут применяться в педиатрии и для беременных. Считаются препаратами первого ряда для лечения ЛОР-инфекций, воспаления почек, сепсисов, при профилактике послеоперационных осложнений. Амоксициллин может применятся не только перорально, но и внутримышечно, что позволяет использовать его в экстренных случаях. ТетрациклинТетрациклин – один из первых антибиотиков, который был открыт еще в 1952 году. До сегодняшнего времени активно используется при лечении многих болезней, поскольку обладает широким спектром действия. Однако при его выборе обязательно нужно сдавать анализ на чувствительность к антибиотику, так как за годы применения препарата многие бактерии приобрели к нему резистентность. Действие антибиотика тетрациклина проявляется против стафилококков, менингококков, сальмонеллы, сибирской язвы, хламидий, микоплазм и даже некоторых простейших. При пероральном применении антибиотик может вызывать сильные побочные реакции, считается токсичным, поэтому противопоказан для детей до 8 лет и беременных женщин. А вот для наружного применения считается одним из лучших средств – тетрациклиновая мазь активно используется при угревой сыпи, ранах разного типа. ЛевомицетинНесмотря на большую популярность левомицетина в прошлом, сегодня этот антибиотик считается устаревшим и при возможности заменяется другими медикаментами. Препарат активен при лечении желудочных инфекций, в том числе заболеваниях, вызванных кишечной палочкой, дизентерии, брюшном тифе, а также бруцеллезе, менингококковой инфекции и других болезнях. При этом бесконтрольное применение левомицетина может приводить к тяжелым последствиям. В частности, вещество может угнетать кроветворение, вызывая апластическую анемию – уменьшение или прекращение производства костным мозгом компонентов крови. Поэтому, если решается вопрос, можно ли пить антибиотик левомицетин конкретному пациенту, врачом должны взвешиваться все возможные риски. В частности, он запрещен для детей до 3 лет, а в более взрослом возрасте должен прописываться только в крайних случаях. Наружное применение левомицетина (мазь, капли для глаз) более распространено. В таких формах препарат помогает при конъюнктивитах, ранах и трофических язвах. СтрептомицинСтрептомицин – первый из группы антибиотиков аминогликозидов, был открыт вторым после пенициллина. Стрептомицин является первым лекарством, которое показало выраженную активность против микобактерий туберкулеза, и на долгое время стало основой лечения этой болезни. При противотуберкулезной терапии антибиотик может применяться интратрахеально (в виде аэрозолей) или парентерально. Несмотря на то что это антибиотик первого поколения, он и сегодня входит в перечень жизненно необходимых препаратов, утвержденный правительством РФ. Стрептомицин – антибиотик широкого спектра действия. Его применяли при чуме, бруцеллезе, туляремии. Как и все аминогликозиды, обладает высокой токсичностью, может вызывать серьезные поражения почек. Препарат противопоказан для лечения беременных и детей. ЭритромицинЭритромицин стал первым препаратом из группы антибиотиков макролидов. Это лекарство широкого спектра действия, которые применяется для лечения дифтерии, скарлатины, пневмонии, эндокардита, остеомиелита, хламидиоза, сифилиса и других инфекций. В форме мази активен против акне, угревой сыпи. Эритромицин является антибиотиком первого ряда для лечения коклюша. Причем, в случае обнаружения возбудителя с помощью этого препарата может проводиться профилактическая терапия среди тех, кто контактировал с заболевшим. Это дает возможность эффективно прекратить распространение инфекции, особенно в регионах с низким уровнем иммунизации. Это один из немногих случаев, когда антибиотик применяется как профилактическое средство. НистатинНистатин – антибиотик, который применяется для лечения не бактериальных, а грибковых инфекций. Вещество было открыто еще в 1950 году и с тех пор активно используется для устранения кандидозов, кандидомикозов и других болезней. Поскольку резистентность к препарату у грибков развивается крайне медленно, лечение нистатином можно назначать повторно. При местном применении антибиотик практически не всасывается через слизистые, поэтому считается малотоксичным. Также препарат может назначаться в качестве профилактики кандидозов при длительном приеме антибиотиков широкого спектра действия, например, пенициллинов или тетрациклинов. illnessnews.ru Антибиотики: лечиться по-старому будет нельзя | Здоровая жизнь | ЗдоровьеОб антибиотиках слышали все, почти все их принимали при каких-то инфекциях. И очень многие назначают их сами себе при любой простуде, поносе и ещё массе состояний, при которых мы обычно не торопимся идти к врачу и занимаемся самолечением. Так вот, так больше не будет. Начало новой эрыАнтибиотики перестанут продавать в аптеках без рецепта врача. Это предусмотрено «Стратегией предупреждения распространения антимикробной резистентности в РФ на период до 2030 г.». Ещё будет полностью запрещена реклама противомикробных препаратов и повышены требования к дистанционной торговле ими, то есть к продажам через Интернет. Большие изменения коснутся и врачей. Сегодня они порой лечат антибиотиками по старинке, часто назначая их не только неправильно, но и гораздо чаще, чем нужно. Докторов будут переучивать и жёстче следить за тем, как они назначают эти препараты. Можно не соглашаться с этими мерами, негодовать по их поводу, но они продиктованы жизнью. Это проблема глобальная, и разработка отечественной стратегии по борьбе с резистентностью к антибиотикам – лишь часть общемировых усилий. По оценкам международных экспертов, устойчивость к антибиотикам обходится человечеству в 700 тысяч жизней – столько людей погибает в мире ежегодно из-за этой проблемы. К 2050 году, по расчётам ВОЗ, эта цифра может увеличиться до 10 млн человек и превысить количество умирающих от онкологических заболеваний. Длительный период, когда противомикробные препараты в медицине, ветеринарии и сельском хозяйстве применяли практически бесконтрольно, поставил мир на грань катастрофы. Всемирная организация здравоохранения (ВОЗ) предупреждает, что без принятия экстренных мер мы вступим в постантибиотическую эру, в которой самые обычные инфекции и незначительные травмы могут снова стать смертельно опасными. Уже сейчас широко распространены микроорганизмы, устойчивые к разным противомикробным средствам — антибиотикам, противотуберкулёзным, противовирусным, противопаразитарным и противогрибковым препаратам. У нас особый путь?Не только пациенты, но и врачи в России часто считают проблему резистентности к антибиотикам неактуальной. Например, опросы педиатров в некоторых регионах показали, что так думают более половины врачей. «Это ужасные результаты, такое впечатление, что основная масса педиатров изучала вопросы лечения антибиотиками по каким-то альтернативным учебникам и руководствам, напрочь отвергающим современные знания, — говорит известный педиатр, профессор, главный Научный сотрудник «Национального медицинского исследовательского центра здоровья детей» Владимир Таточенко. Он много лет занимается вопросами антибиотикотерапии и прекрасно знает эту тему. — Рост устойчивости бактерий к антибиотикам в стране не миф, а печальная реальность, одна из самых распространённых причин — необоснованное применение антибиотиков при вирусных инфекциях. Вот лишь некоторые факты. В 1980‑е годы для лечения ОРЗ мы «потеряли» тетрациклины — препараты этой группы применяли слишком широко в 1970‑х, и возбудители к ним приобрели устойчивость. Потом в 1990‑е годы по этой же причине мы «потеряли» ко-тримоксазол, он был очень популярен в 1980‑е. А уже в 2000‑е годы мы продолжаем совершать эти ошибки и «теряем» антибиотики группы макролидов, которые применяют бесконтрольно и чрезмерно широко — по ряду данных, до 85% детей с ОРЗ получают макролиды. И при лечении острых кишечных инфекций, большинство которых вызывается вирусами, антибиотики назначают повсеместно: исследования по больницам 8 регионов показали, что их назначали в 85% случаев даже при диагнозе «ротавирусная диарея»! Кажется, все знают, что антибиотики на вирусы не действуют, и тем не менее продолжают их назначать. При этом никаких административных мер против такого их использования никто не принимает, а только обучение врачей не в состоянии перебить эту рутину. Росту устойчивости микробов способствует и широкое применение резервных антибиотиков, а ведь их можно применять, только когда препараты первого выбора оказались неэффективны. По данным аудита, проведённого в 21 больнице в 4 регионах страны, антибиотики получали все дети с бронхитом (при этом заболевании они нужны от силы 5% больных), причём среди этих назначений 95% составляли цефалоспорины III поколения, а остальные – меропенем, имипенем, амикацин. Эти резервные антибиотики вообще не предназначены для стартовой терапии, тем более бронхита, на 95% вирусного! Почему врачи так широко их назначают? Вот типичные ответы: «страшно лечить без антибиотика», «а что тогда этот пациент делает в больнице?», «мама требует серьёзного лечения». Это непрофессионализм, за который мы расплачиваемся не только появлением резистентных к лечению бактерий. Бесконтрольные антибиотики способствуют увеличению веса ребёнка и развитию ожирения (для этого их используют в животноводстве), они нарушают биоценоз (изменяют состав флоры нашего кишечника, кожи, дыхательных путей), негативно влияют на созревание иммунной системы. Антибиотики – крайне нужные препараты, но принимать их надо не «на всякий случай», а лишь прицельно для лечения соответствующих их спектру и чувствительности бактериальных инфекций, когда без них не обойтись». Мнение экспертаВедущий специалист по антибиотикам в России, член-корреспондент РАН, президент Межрегиональной ассоциации по клинической микробиологии и антимикробной химиотерапии (МАКМАХ) Роман Козлов: – Мы очень много сотрудничаем с врачами, обучаем их правильному лечению антибиотиками. Но и самим пациентам очень важно правильно принимать эти препараты. Это необходимо и для эффективности лечения, и для того, чтобы бактерии не выработали устойчивость к принимаемым препаратам. Если это случится, то при повторных инфекциях этот антибиотик будет уже неэффективным. Как принимать антибиотикиЕсли препарат назначен на 7 дней, столько и надо пить. Даже если вы чувствуете, что уже вылечились, нужно продолжить приём препарата в течение всех 7 дней. Дело в том, что при укороченном курсе лечения выживают самые устойчивые к препарату микробы — это классический способ отбора бактерий. Они будут передавать свою устойчивость следующим поколениям. В результате, когда они снова вызовут инфекцию у этого же пациента или у его близкого окружения, лечиться им будет гораздо сложнее. Очень важно соблюдать кратность приёма антибиотиков: если указано принимать 2 или 3 раза в день, старайтесь так и делать. Интервалы между приёмом должны быть примерно одинаковыми. Чётко соблюдайте условия приёма антибиотиков. Например, написано в инструкции, что препарат нужно принимать до еды, строго этому следуйте. Иначе эффективность лечения может снизиться. Ни в коем случае не принимайте антибиотики самостоятельно или по советам, найденным в Интернете. Я даже против рекомендаций провизоров в аптеке. Антибиотики – это такие препараты, которые должен назначать только врач, лишь он может учесть все тонкости и сложности. Ни в коем случае не используйте оставшиеся от прошлого лечения препараты с истёкшим сроком годности. Животная темаБольшую роль в развитии устойчивости бактерий к антибиотикам играет их использование в сельском хозяйстве. В «Стратегии» этому уделено заметное внимание. Сейчас в России эти препараты можно применять только с лечебной целью. После их назначения животное обязательно выдерживают определённое время, для выведения антибиотика из организма. Но как показывает опыт, нередко бывают нарушения – в продаже периодически выявляют эти препараты в мясных и молочных изделиях. Например, недавно их обнаружили в колбасах и твороге. «Это очень серьёзная проблема, примерно половину антибиотиков, производимых в мире, используют в сельском хозяйстве при выращивании любого скота и птицы, – говорит директор программ Международной конфедерации обществ потребителей (КонфОП) Марина Чернова. – Ситуация осложняется тем, что основную их часть назначают не для лечения, а для ускорения роста животных и предотвращения у них болезней. Это выгодно, и по прогнозам применение антибиотиков в сельском хозяйстве к 2030 году возрастёт с 63 200 тонн в 2010 году до 105 600 тонн. Так что каждый из нас, даже не подозревая об этом, может купить мясные или молочные продукты с антибиотиками. На днях в Южной Корее прошло заседание Специальной целевой рабочей группы Комиссии «Кодекса Алиментариус» по вопросам устойчивости к противомикробным препаратам. В США к этому форуму подготовили поправки, которые фактически разрешат использовать антибиотики для стимулирования роста животных и в целях профилактики. Кроме того, они предлагают отменить ограничения на использование у животных антибиотиков резерва (в медицине их назначают пациентам в тех случаях, когда обычные антибиотики уже не действуют). Наши эксперты выступили против этих поправок. В Южной Корее часть предложений Российской Федерации была поддержана рядом стран Евросоюза и Международной ассоциацией организаций по вопросам безопасности пищевой продукции (IACFO). Работа над «Кодексом практики по локализации и минимизации антибиотикорезистентности» продолжается, и это значит, что в ближайшие годы применение антибиотиков в сельском хозяйстве может быть сокращено. www.aif.ru ответы на самые популярные вопросы пациентовИменно прием антибиотиков во многих клинических случаях вызывает у пациентов врачей различных специализаций появление многих вопросов об этих лекарственных средствах. И в этой статье вы сможете получить ответы на наиболее популярные из них. Что такое антибиотики? Первый антибиотик — пенициллин. Первый антибиотик — пенициллин.Антибиотики – это лекарства, которые содержат натуральные, полусинтетические или синтетические активные компоненты, способные прекращать или подавлять рост тех или иных микроорганизмов (чаще всего бактерий, но иногда и простейших). Вещества природного происхождения чаще всего продуцируются немицелиальными бактериями, а остальные являются производными химико-фармацевтической индустрии. Впервые антибиотик – пенициллин – был получен Александром Флемингом в процессе обычного исследования болезнетворных бактерий. Он вырастил колонию стафилококков и выявил, что ряд из них поражен плесенью Penicillium, растущей на залежалом хлебе. Изучая бактерии под микроскопом, исследователь выявил очаги, в которых плесень убила бактерий, и этот факт побудил его написать статью о результатах эксперимента. Долгие годы открытие Флеминга не было востребовано, и только в 1938 году ученые смогли выделить пенициллин и использовать его для лечения:
За это открытие Александр Флеминг и ученые из Оксфордского университета Чейн Эрнест и Говард Флори получили Нобелевскую премию. Подобное лекарственное средство в 1942 году было разработано и советским ученым Зинаидой Ермолаевой. Препарат получил название «Крустозин», а его эффективность превышала терапевтический эффект пенициллина в 1,4 раза. С 40-х годов прошлого века ученые смогли открыть еще множество антибиотиков. Они разделены на группы по химической структуре, а по характеру действия делятся на:
Как «работает» антибиотик после поступления в организм?После проникновения в ткани антибактериальный препарат прикрепляется к микроорганизму, реагируя на определенные его участки. Такими маркерами для активного компонента лекарства могут быть следующие участки патогенного микроорганизма:
После воздействия на мишень «включается» механизм действия препарата:
Чем отличаются антибиотики, антисептики и противомикробные средства?В ответах выше уже описаны особенности антибиотиков. Они действуют на бактерии и некоторых простейших внутри организма. Антисептики обладают более широким спектром действия, то есть оказывают влияние на большее количество видов микроорганизмов. Они способны уничтожать их не только на теле пациента (например, при обработке вероятно инфицированных кожных покровов, рук хирурга и т. п.), но и на различных поверхностях: полах, стенах, мебели. В качестве таких средств обычно используются химические соединения с высокой активностью к подавляющему большинству микробов. Однако антисептики не предназначены для применения внутрь или в форме инъекций, они слишком токсичны. Некоторые из них используются для наружного применения (компрессы, орошения, полоскания). Противомикробные средства способны оказывать свое воздействие на еще более широкий спектр микроорганизмов, чем антисептики. Их действие направлено на уничтожение: Почему антибиотик воздействует только на бактерии? Антибиотики воздействуют исключительно на бактерии и некоторых простейших. Против вирусов, грибов, гельминтов они бессильны. Антибиотики воздействуют исключительно на бактерии и некоторых простейших. Против вирусов, грибов, гельминтов они бессильны.Такой вопрос пациентов является не совсем правильным, так как антибактериальные препараты влияют и на естественную флору организма, и на ткани. Существуют средства, оказывающие токсический эффект на различные системы, и именно поэтому при назначении лечения антибиотиками врач старается выбирать наименее токсичные и прицельно действующие препараты. С другой стороны, многие антибиотики не влияют на грибки, простейшие и тем более на вирусы, имеющие принципиально иное строение. Способность препарата распознавать микробы определяется его спектром действия. Чем он шире, тем на большее количество видов патогенных микроорганизмов реагирует антибиотик. Когда следует принимать антибиотики?Антибактериальные средства рекомендуются к приему только в тех случаях, когда инфекционное заболевание вызывается бактериальной или протозойной флорой (простейшие, например, дизентерийная амеба). Против грибков и вирусов такие препараты не будут работать, так как они не способны воздействовать на участки их структур. Можно ли вылечить бактериальную инфекцию без антибиотиков?Некоторые инфекционные заболевания могут излечиваться благодаря собственным иммунным реакциям, возникающим в организме в ответ на внедрение инфекции. Эти инфекции, приводящие, например, к бронхитам, не нуждаются в назначении лекарственных средств. Такие заболевания чаще всего вызваны вирусами, против которых антибиотики бессильны. Однако ряд инфекционных процессов не может подавляться только иммунитетом, и для их лечения всегда должны использоваться антибиотики. К таким клиническим случаям относят ситуации, когда:
В чем заключается опасность и особенности приема антибиотиков?Как и многие лекарственные средства, антибиотики вызывают появление ряда побочных эффектов. Наиболее часто встречающимися среди них можно считать: Этот список нежелательных реакций является неполным, и у каждого препарата существуют свои особенности приема, противопоказания и побочные эффекты. Ряд антибиотиков может быть полностью противопоказан беременным и детям. Какие-то препараты принимаются несколько раз в день, а другие – только один. При назначении ряда антибиотиков врач обязательно предупреждает пациента о том, что лекарство не сочетается вместе с определенными продуктами (например, с молоком). Некоторые препараты должны приниматься только до еды, а другие во время или после. Каковы правила приема антибиотиков?После назначения антибиотиков пациентам следует строго соблюдать предписания врача или следовать указаниям из аннотации, которая прилагается к упаковке любого препарата. Крайне желательно, чтобы перед назначением лекарства был проведен анализ, определяющий чувствительность возбудителя заболеваний к тому или иному лекарственному средству. По результатам такого исследования врач сможет выбрать наиболее эффективный препарат. Необходимо полностью пройти весь назначенный курс лечения, обычно это 7-10 дней, даже при исчезновении симптомов болезни. Это необходимо для полного уничтожения возбудителей. В ином случае они приобретают устойчивость к данному препарату, и в последующем его прием будет уже неэффективным. Все люди должны помнить следующий факт – нельзя самостоятельно назначать себе тот или иной антибиотик! Последствия самолечения такими средствами могут быть следующими:
Нужно ли после антибиотиков проводить курс для восстановления печени и иммунитета?Ранее некоторые специалисты назначали своим пациентам курс для реабилитации последствий антибиотикотерапии, заключающийся в приеме средств, благотворно действующих на иммунитет и печень. Теперь врачи склоняются к мнению, что прием таких препаратов не нужен, так как эффективность этих средств не доказана. Что означает термин «мутация бактерии»?При любой мутации в структуре клетки происходит какое-то изменение. В случаях мутации под антибиотик бактерия трансформируется таким образом, что ее новое поколение теряет чувствительность к ранее применяемому препарату. Это означает, что лечение становится неэффективным. Например, в условиях стационара обитают микроорганизмы, весьма устойчивые к различным антибактериальным, антисептическим и противомикробным средствам. Именно поэтому многие специалисты не рекомендуют слишком часто использовать такие препараты для уборки (особенно дома). Ведь такое стремление к «почти стерильности» может становиться причиной частых инфекционных заболеваний и небезвредно для иммунитета, который подвергается воздействию постоянных испарений средств для уборки. Такие мутации приводят к появлению так называемых суперинфекций, которые устойчивы ко всем известным антибиотикам. Сейчас ученые всего мира трудятся над задачей разрыва этого порочного круга или изобретения таких препаратов, которые смогли бы убивать супербактерий. Ярким примером такой острой ситуации могут служить данные о лекарственно-устойчивом туберкулезе, от которого каждый год погибает примерно 250 тысяч человек. Каковы основные правила по приему антибиотиков? Назначить антибиотик может только врач. Самолечение недопустимо! Назначить антибиотик может только врач. Самолечение недопустимо!
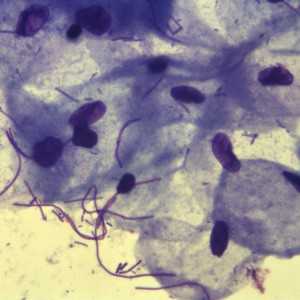
Антибиотики являются важными и необходимыми лекарственными средствами. Однако в ряде случаев от их употребления следует отказываться, так как излишнее увлечение этими средствами может приводить к мутированию патогенной флоры. К какому врачу обратитьсяАнтибиотики используются в большинстве врачебных специальностей. С их помощью лечат пневмонии, болезни почек, мочевыводящих путей, болезни, передающиеся половым путем, кожные инфекции, туберкулез и многие другие. Эти препараты обязательно применяются в хирургии. Самой современной информацией об антибиотиках владеют врачи-инфекционисты. Поэтому при появлении вопросов, касающихся использования антибиотиков, лучше всего проконсультироваться с таким специалистом. Врач-педиатр Е. О. Комаровский рассказывает об антибиотиках: Посмотрите популярные статьиmyfamilydoctor.ru Врачи сигналят SOS. ВОЗ назвала 12 бактерий, устойчивых к антибиотикам | Здравоохранение | ОбществоВсемирная организация здравоохранения (ВОЗ) опубликовала список бактерий, которые могут сопротивляться антибиотикам. По оценке экспертов крупнейшей и авторитетнейшей в мире медицинской структуры, эти патогены являются одной из главных опасностей для человечества на сегодняшний день, ничуть не меньшей, чем, например, онкологические заболевания. Почему это опасно?Включённые в список бактерии могут сопротивляться сразу нескольким видам антибиотиков. Более того, они способны вырабатывать всё новые способы и механизмы сопротивления против таких лекарств. Во-вторых, они могут вместе со своими генами передавать эти качества другим бактериям. Благодаря такому взаимообмену число устойчивых к антибиотикам микроорганизмов будет расти высокими темпами. Этот факт делает крайне опасными важные медицинские операции, такие, как пересадка органов и даже столь актуальная сейчас химиотерапия. При худшем развитии ситуации мы можем частично вернуться в то время, когда антибиотиков ещё не было, и главными болезнями были инфекции. Тогда люди куда чаще сегодняшнего умирали от воспаления лёгких, пищевых отравлений, дизентерии и других заболеваний, вызванных бактериями. Что ВОЗ намеревается с этим делать?Для борьбы с этими бактериями нужно очень оперативно разрабатывать новые виды антибиотиков. Но зависит это не только от коммерческих фармацевтических предприятий. Опубликованный список эксперты ВОЗ предлагают рассматривать как обращение и к национальным службам здравоохранения. «Устойчивость к антибиотикам набирает масштаб, и наш арсенал методов лечения стремительно истощается, — говорит помощник Генерального директора ВОЗ по вопросам систем здравоохранения и инноваций, доктор Мари-Поль Кини. — Если мы будем полагаться только на рыночные механизмы, новые антибиотики, которые нужны нам больше всего, появятся слишком поздно». Фактически привлечением внимания к этим бактериям ВОЗ пытается подтолкнуть правительства разных стран к стимулированию фундаментальных исследований в этой сфере и к разработке новых препаратов с таким действием. Необходимо инвестировать государственные средства в подобные исследования. Как обстоят дела в России?«Ситуация в России с ростом устойчивости бактерий к антибиотикам очень серьёзная, — рассказывает Владимир Таточенко, известный педиатр, профессор, главный научный сотрудник Научного центра здоровья детей. — Врачи избыточно назначают эти препараты. Например, делают это при вирусных инфекциях, когда это по определению не только бесполезно, но и вредно. Устойчивость бактерий к антибиотикам — это не то, что будет потом, а то, что уже есть. Так, самый распространённый возбудитель — пневмококк — уже довольно устойчив к таким ещё недавно эффективным препаратам, как макролиды или оральные цефалоспорины: они оказываются бесполезными в 10-30 % случаев при отите и пневмонии. Врачи очень часто (в 70 % случаев, по нашим данным) „отстают от жизни“ и назначают либо эти малоэффективные препараты, либо эффективные средства, но в заниженных дозах. Вот типичный пример: только сегодня к нам поступил в серьёзном состоянии маленький ребёнок с пневмонией, которого 7 дней безуспешно лечили цефиксимом. А ведь этот антибиотик не подходит для лечения воспаления лёгких, об этом даже в инструкции к препарату сказано. То есть можно считать, что неделю ребёнка практически не лечили. Рост устойчивости микробов обязывает врача придерживаться свежих рекомендаций по лечению, а администрацию медучреждений — проводить контроль качества лечения. И с тем, и с другим у нас пока „есть кое-где ещё отдельные недочёты“». О каких бактериях идёт речь?
www.aif.ru |
||||||||||||||||||||||||||||||||||||||
г.Самара, ул. Димитрова 131 [email protected] |
 |