|
|
||||||||||
|
Сколько стоит вакцина от впч и где ее сделать. Сколько стоит прививка от впчСколько стоит вакцина от впчРезультативная профилактика рака, вызванного папилломавирусомВакцинация против ВПЧ не только препятствует развитию инфекции, но и является эффективной профилактикой заболеваний онкогенного типа, которые может спровоцировать вирус папилломы человека. В состав прививки от ВПЧ входят белок вируса папилломы человека. После введения препарата иммунная система человека начинает вырабатывать антитела, которые помогают справляться с вирусом, и не позволяют ему активизироваться в организме. Методы проведения вакцинацииПрививка против ВПЧ 16-го и 18-го типов проводится двумя вакцинами: Гардасил и Церварикс. Препарат Гардасил также защищает от ВПЧ 6-го и 11-готипов, вызывающих появление бородавок на половых органах. Рекомендуют делать прививки от ВПЧ детям в возрасте 9-14 лет. Кроме того, специалисты советуют сделать прививку от ВПЧ женщинам от 15 до 26 лет, если они не были привиты или не прошли весь курс вакцинации. Высокая цена прививки от ВПЧ в первую очередь обусловлена тем, что в полный курс вакцинации входит три внутримышечных укола. Через месяц после первой прививки делают вторую, и в течение полугода – третью (интервал может варьироваться в зависимости от вакцины). Противопоказанием прививки от ВПЧ является повышенная чувствительность к компонентам препарата и аллергическая реакция, проявившаяся при первом введении вакцины. После вакцинации от ВПЧ могут появиться незначительные побочные эффекты:
Как правило, подобные реакции проходят в течение несколько часов после вакцинации. Ежегодно 2 млн женщин в мире получают диагноз «рак шейки матки» (РШМ), 800 тысяч пациенток умирают, несмотря на усилия онкологов. Это в 3 раза больше, чем смертность от осложнений беременности и родов. В государствах с развитой системой здравоохранения заболеваемость составляет 7,9 случаев на 100 тысяч женщин. В некоторых странах Центральной и Южной Америки ситуация намного хуже — более 40 из 100 тысяч женщин получают диагноз РШМ. Пятилетняя выживаемость после лечения этой болезни в 34 странах мира достигает 80% — и это отличные показатели, ведь в странах Южной Африки, Монголии и Индии они не превышают 50%. В целом 9 из 10 случаев смерти от РШМ приходятся на страны с низким и средним уровнем дохода.  Одним из основных методов профилактики рака шейки матки является вакцинация против вируса папилломы человека. Именно ВПЧ в 90% случаев является причиной развития злокачественных опухолей в местах своего обитания. Расчеты ученых показывают, что если бы все девочки мира в возрасте 12 лет могли бы получить прививку против ВПЧ, это предотвратило бы 690 тысяч случаев заболевания и 420 тысяч смертей.. Кроме того, ранее было также доказано, что вакцинация снижает вероятность развития рака горла, ассоциированного с ВПЧ, а в январе этого года ученые сообщили, что прививка также в некоторой степени защищает и от рака молочной железы. В ходе исследования вирусы 16 и 18 типов (онкогенные) были выявлены в пораженных болезнью тканях. Наблюдения показывают, что вирус обнаруживается у 20% женщин, у которых был единственный половой партнер. В среднем же, через 2 года после начала половой жизни, вирус имеется в организме у 80% женщин. В 2015 году эксперты сообщили, что вакцинацию прошли более 72 млн человек в мире — достаточная база для выявления побочных эффектов и рисков. Так, было отмечено несколько случаев, когда введение вакцины сопровождалось развитием синдрома постуральной ортостатической тахикардии. При этом состоянии частота сердечных сокращений повышается при смене положения тела. Было также зафиксировано несколько случаев рефлекторной симпатической дистрофии. Данное состояние характеризуется болями, схожими с инфарктными. Но, как пишут сами исследователи, они не уверены в наличии связи указанных состояний с вакцинацией и считают, что надо провести дополнительные исследования. В основном же могут наблюдаться незначительные проявления «простуды», которые, впрочем, довольно быстро проходят. Слухи о развитии. Как любая новая прививка, будучи при этом так или иначе связанной с вопросами интимных отношений и половой зрелости, вакцина против ВПЧ немедленно подверглась массированной атаке той части общества, которая выступает против вакцинации. Что естественно привело к появлению различных мифов. Миф о вакцине для девочек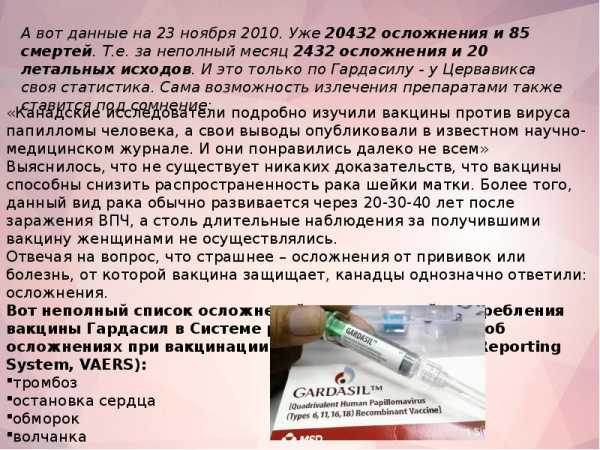 Вакцина против ВПЧ неожиданно оказалась «гендерной». Как-то так получилось, что она изначально была ориентирована на женский пол:
На самом деле, врачи уверены, что вакцинировать надо и девочек, и мальчиков. В первую очередь, потому, что мужчины с равным успехом заражаются и распространяют инфекцию среди женского населения. Во-вторых, потому что наивно считать, что мужчинам не страшен вирус. Они, конечно, болеют намного реже, но вирус и у них может приводить к изменениям клеток и повышает риск развития генитальных бородавок, а такеж рака в области ануса и гениталий. Миф о вызванном бесплодииРабота над вакцинами против ВПЧ ведется с 1980-х годов. Первые испытания с участием людей проводились еще в 1990-х годах. С этого момента велись тщательные наблюдения за всеми вакцинированными людьми. Массовое производство первой вакцины против ВПЧ Гардасила началось в 2006 году. С тех пор регулярно публикуются результаты наблюдений за вакцинированными людьми. И не было зафиксировано ни одного случая влияния вакцин против ВПЧ на фертильность людей. Миф о половой распущенностиБытует мнение, что стоит привить юную девочку от ВПЧ, как она почувствует себя в безопасности и немедленно начнет заниматься любовью с большим количеством партнеров. Наблюдения за участницами пилотных проектов (а это в большинстве случаев были девочки из групп риска — дети из социально неблагополучных семей, обитатели детских домов и т. п.) показали, что вакцинация не является поводом для начала половой жизни или, в случае, если девочка уже ведет таковую — для ее активизации.. С другой стороны, вакцина дает наиболее эффективную защиту, если прививки были сделаны до того, как вирус добрался до человека. А проще всего добиться этого, вакцинировав девочек в возрасте 11-12 лет. Существующие вакцины можно использовать уже с 9 лет. В нашей стране можно сделать прививку от ВПЧ двумя разновидностями вакцин. В США год назад появилась третья, но у нас ее пока нет. Все вакцины относятся к рекомбинантным — это значит, что в их состав не входит собственно ВПЧ, живой или убитый. Иммунная система учится бороться с разными типами инфекции на примере вирусоподобных частиц, сконструированных на основе безопасных для человека вирусов. ГардасилКвадривалентная рекомбинантная вакцина производства компании Merck (США). Наиболее популярный препарат, по которому проведено больше всего исследований, дающий защиту сразу от 4 штаммов ВПЧ: неонкогенных 6 и 11 типа и онкогенных 16 и 18 типа. Для индивидуального пользования продается суспензия Гардасила прямо в одноразовом шприце с расчетом на введение одной дозы. Курс вакцинации состоит из трех внутримышечных введений вакцины по схеме 0-2-6, то есть вводится первая доза, через 2 месяца вторая, а через полгода от начала курса — третья. Существует также ускоренная схема вакцинации: 0-1-3. Вирус папилломы человека или, другими словами, ВПЧ не является чем-то редким. С ним сталкивается примерно 95% населения планеты, однако в большинстве случаев уже на стадии заражения иммунная система нашего организма может безо всяких проблемы справиться с инфекцией. Если же этого не происходит, тогда возможен рост доброкачественных формирований на теле человека, которые пусть и не вредят здоровью сами по себе, но приводят к сильному дискомфорту. Тем не менее отдельные штаммы вируса вполне могут приводить к менее приятным последствиям, вызывая развитие злокачественных опухолей. Вероятные последствия заражения вирусом Даже доброкачественные опухоли являются очень опасными, ведь их случайное или намеренное повреждение может превратить не самую плохую ситуацию в ужасающую! Оторванная папиллома на теле позволяет вирусу распространяться дальше, заражая полностью здоровые участки кожи. И если в это время не предпринять необходимые меры, заболевание может принять крайне острую форму. В медицинской истории существует немало примеров, когда проигнорировавшие необходимость своевременного лечения девушки и женщины сталкивались с очень серьёзными болезнями, как рак шейки матки и дисплазия. Столкнуться с подобным результатом можно независимо от возраста и способа заражения (не только интимный, но также бытовой), поэтому медлить с диагностикой не стоит. К счастью, развитость современной медицины находится на очень высоком уровне, поэтому даже от такого неприятной и распространённой проблемы, как ВПЧ, можно избавиться без лишнего труда. В этом случае наилучшим выходом из ситуации будут специальные уколы вакцины, разработанной в США доктором Хаузеном. papilloma.top Вакцинация от ВПЧ (вируса папилломы человека)Что такое ВПЧ?
Как связаны вирус папилломы человека и рак?Вирус папилломы человека может вызвать такие изменения в организме, которые приводят к раку. Чаще всего это рак шейки матки (РШМ), также возможен рак ротоглотки и анальный рак. Ряд исследований выявили связь рака молочной железы с ВПЧ. Все эти онкологические заболевания требуют специального лечения на ранних стадиях и без него приводят к смерти. Исследования показывают, что все случаи рака шейки матки вызваны вирусом папилломы человека, причем 70% из них - типами HPV16 и HPV18. В настоящее время еще нет методик, позволяющих определить, у кого ВПЧ-инфекция бесследно пройдет сам, а кому грозит рак. Можно не иметь никаких признаков болезни, но находиться в группе риска заболеть раком. Заболеваемость раком шейки матки в России за последние 15 лет выросла на 35%, при этом каждый третий случай заболевания заканчивается летальным исходом. РШМ занимает первое место среди причин смертности от злокачественных новообразований у женщин в возрасте 35-40 лет. Как предотвратить рак шейки матки?Во-первых, это регулярные (ежегодные) осмотры у гинеколога с проведением цервикального скрининга. Цитологический мазок, взятый с поверхности шейки матки, позволяет выявить заболевание на самой ранней стадии, когда еще можно провести эффективное лечение. Кроме того, лечение РШМ на ранней стадии сохраняет не только жизнь, но и репродуктивную функцию у женщин. Во-вторых, существуют вакцины, которые позволяют предотвратить наиболее опасные формы вируса папилломы человека. ВОЗ рекомендует включать плановую ВПЧ-вакцинацию в национальные программы по иммунизации населения. 71 страна (37%) уже включила вакцинацию от ВПЧ в свою национальную программу. Сейчас в мире существуют и разрешены к применению 2 вакцины от вируса папилломы человека: Гардасил (Gardasil, Merck & Co. США), направлен против 4 типов ВПЧ – 16, 18, 6, 11 (первые два типа вызывают рак, третий и четвертый тип – генитальные кондиломы) Церварикс (Cervarix, GlaxoSmithKline, Бельгия) направлен против 2 типов ВПЧ – 16, 18. Американский Национальный институт рака на основании проведенных исследований утверждает, что вакцины Церварикс и Гардасил способны почти на 100 % защитить от предраковых изменений рака шейки матки, которые вызываются HPV16 и HPV18. Схема проведения вакцинации от ВПЧ препаратом Гардасил®Вакцинацию женщинам можно проводить в возрасте от 9 до 45 лет. В нашей клинике применяется четырехвалентная вакцина «Гардасил», прививка производится в мышцу плеча. Схема предполагает трехкратное введение вакцины:
Беременным женщинам делать вакцинацию не рекомендуется, а вот для кормящих мам ограничений нет. Наличие ВПЧ, бородавок или отклонений в мазках по Папаниколау не является противопоказанием к вакцинации. Но прививку надо отложить, если имеется инфекционно-воспалительное заболевание в острой стадии или выраженная патология шейки матки. Для проведения вакцинации потребуется:
eko-vitalis.ru Сколько стоит вакцина от впчПричины появления и лечение генитальных кондиломНАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ! Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь… Генитальные и аногенитальные кондиломы представляют собой инфекционные выросты в виде бородавок. Они могут образоваться вследствие заболевания, которое может быть передано в большинстве случаев половым путём. Что является провоцирующим фактором появления этих наростов и как можно от них избавиться, именно об этом и пойдёт разговор в данной статье. Почему возникает заболеваниеОстроконечные кондиломы на половых органах, это ничто иное, папилломавирусная инфекция, то есть ПВИ. Инфицирование вирусами HPV-6 и HPV- 11 обычно совершается при половой близости через повреждённые слизистые оболочки или травмированную кожу. Самое сложное в распознании инфекции то, что никаких внешних проявлений у её носителей не проявляется, но именно они являются тем опасным очагом заражения для здорового партнёра. Ни тот ни другой не догадываются о том, что становятся в ряды больных против собственной воли, и служат потенциальными разносчиками вирусной инфекции. Выборочности по половым признакам у болезни не имеется, с одинаковым успехом заболевают и мужчины и представительницы слабого пола. Единственная разница, у женщин клиника более заметна и легче определяема. Для того, чтобы обезопасить себя от проникновения в организм вирусов, это избегать случайных половых актов и чаще проходить обследование у специалистов. Даже использование презерватива не всегда может уберечь от передачи, так как промежность и другие участки кожных покровов остаются без защиты. Как происходит инфицирование другими способамиСтатистика приводит неутешительные факты, что через несколько лет после того, как женщины начинает половые отношения, уже 80 % заражены, независимо от того, в каком возрасте была начата «взрослая жизнь». Собираясь, стать матерью, каждой женщине необходимо серьёзно обследоваться и проверить здоровье на предмет папилломавирусного заражения. Если беременная является носительницей вируса, то во время родов может произойти передача его от матери к малышу контактным путём. Остроконечные кондиломы наблюдаются у большого количества людей, инфекция распространяется моментально, она заразна и проявляется уже через несколько месяцев, если был контакт с человеком – носителем. Однако определить с точностью, какой именно партнёр стал виновником заражения порой определить нелегко, так как заболевание может «отсиживаться» после заражения месяцы, а порой и годы. Заражение может произойти во время близости разными способами, не только вагинальным, но и оральным или анальным. Даже при соприкосновении с половыми органами рук может произойти переход ВПЧ между партнёрами. Существуют опасные вирусные типы, способные стать причиной развития злокачественных опухолей, но это во многом определяется иммунитетом каждого отдельного человека и штамма. Как проявляются остроконечные кондиломыОстроконечные вагинальные кондиломы или генитальные бородавки относится к экзофитной форме, это означает, что она выступает из поверхности кожных покровов или слизистой. Обычно у женщин они наблюдаются в нескольких местах на половых органах :
Выросты на женских половых органах любят появляться в любом месте, включая: клитор, малые и большие губы, наружную часть отверстия уретры. При осмотре гинеколога визуальным путём или при помощи кольпоскопического обследования становится понятен тип наростов. Несмотря на то, что все они носят общее название остроконечные, на самом деле есть три вида кондилом: папиллярный вид, папуловидный и остроконечный. У всех общая структура и одинаковая специфика роста, отличие лишь во внешнем виде. По величине они могут быть различными, от миллиметрового нароста до опухоли, имеющей шиповидные разрастания. По цвету также могут быть от светлого оттенка, до чёрного. Во время полового контакта и кожные покровы и, тем более слизистые оболочки могут с лёгкостью травмироваться, что вызывает боль, зуд, жжение или в отдельных случаях кровотечения. Больные обычно очень встревожены такими проявлениями, это сказывается на качестве жизни и поведении. Но, современная медицина способна исправить положение дел и вылечить данное заболевание. Для этого, как можно раньше при первых симптомах или признаках, следует обратиться к врачу за помощью. Сегодня существует множество способов по удалению кондилом, но об этом чуть позже. Можно ли продолжать половую жизньОстроконечные кондиломы на гениталиях должны быть полностью излечены. Пока есть хоть малейший намёк на заболевание, от сексуальных отношений стоит воздержаться. Специалисты рекомендуют прекратить любые виды, в том числе анальный и оральный секс, а презерватив, как уже было отмечено, не обеспечить должную безопасность. Различные виды данного заболеванияОстроконечные кондиломы можно дифференцировать от примитивного вида до сложных гипертрофированных форм. Вот перечень основных видов заболевания от простого до серьёзного:
Как видите, разброс широк и палитра заболевания весьма внушительна, именно поэтому, своевременное обращение к специалисту увеличит шансы выздоровления и позволит вновь вести полноценную жизнь. Как делается диагностикаПри посещении врача, больному при помощи визуального осмотра гениталий выносится «приговор», это делается на основании таких показателей как: окрас, локализация, количественный состав, размер и внешний вид, форма и слияние. Если остроконечные кондиломы обнаружены в области уретры, влагалища или ануса, проводятся дополнительные обследования:
В особо серьёзных случаях дополнением служит биопсия. Это особенно важно при язвах, разрастаниях рецидивирующего характера, атипичной форме или пигментации патологического свойства. Только после тщательного обследования и постановки диагноза, назначается соответствующее лечение. Способы леченияЛечение генитальных остроконечных кондилом полностью зависит от того, какие морфологические характеристики они имеют: размеры, место расположения, возрастные и другие особенности больного. Можно выделить несколько традиционных методов, которыми борется медицина с кондиломами на половых органах:
Все способы имеют положительные результаты, а выбор предоставляется и врачу и пациенту. Лечение с помощью медикаментозной терапииДанные способы основаны на скорейшей возможности некроза аногенитальных папиллом и их дальнейшей деструкции. Препараты, которые рекомендуются для лечения: Среди наиболее распространённых и эффективных можно выделить Кондилин, Кондилайн никомед и Вартек. Данные средства имеют в своей основе растительные экстракты, способные прижигать заражённые клетки. Наиболее активны эти средства в борьбе с небольшими образованиями. В упаковке имеется специальная палочка — аппликатор, при помощи которой растворы наносятся на проблемный участок. Продолжать лечение следует три дня, и обрабатывать наросты два раза в течение суток. Затем делается четырёхдневный перерыв. Препарат обладает прижигающим действием, поэтому все участки кожи, соседствующие с кондиломой лучше до процедуры обработать кремом или вазелином. Курс лечения имеет продолжительность 4-5 циклов ( три через четыре). У препарата имеются противопоказания и чтобы не вызвать побочных эффектов, следует внимательно ознакомиться с инструкцией. Ещё один препарат для лечения аногенитальных кондилом, это крем Алдара. Это средство хорошо работает против образований среднего и крупного размера. Для иммунитета это средство особенно полезно, так как оно помогает защитным функциям успешнее справляться с ВПЧ. Нанесение крема должно осуществляться трижды в неделю. Следует выбрать определённые дни и следовать чёткому графику. Наносится средство на ночь, и оставляется на поражённом месте в течение 6- 10 часов, после чего, нужно смыть остатки тёплой водой с использованием мыла. Солкодерм – прижигающая смесь их концентрированных кислот. Данное средство достаточно серьёзно для личного использования, поэтому лечение лучше проводить в процедурном кабинете руками специалиста. Продолжительность терапии зависит от многих факторов, также подразумевает перерыв, поэтому стоит запастись терпением и выдержать столько времени, сколько потребуется для полного излечения. Можно также выделить мазь и гель Виферое, спрей Эпиген интим, Трихлоруксусную кислоту. Все эти препараты имеют побочные эффекты, без подробного ознакомления с инструкцией проявлять самостоятельность не стоит. Профилактические мерыПрофилактика позволит сохранить собственное здоровье и не распространить дальше это неприятное во всех отношениях заболевание. Особенно это касается девушек, будущих матерей, ведь передача вируса, не лучшее наследство для ребёнка. Что делать, чтобы не заболеть, какие использовать способы:
Вирус ВПЧ полностью удалить невозможно, если он поселился у вас в организме, это навечно, однако приостановить появления и разрастания кондилом дело каждого уважающего себя человека. Если соблюдать все меры предосторожности, о которых указано выше, можно избежать инфицирования, и сохранить не только нервные клетки, но и собственные денежные средства. Прививки и вакцины от папилломВирус папилломы человека или, другими словами, ВПЧ не является чем-то редким. С ним сталкивается примерно 95% населения планеты, однако в большинстве случаев уже на стадии заражения иммунная система нашего организма может безо всяких проблемы справиться с инфекцией. Если же этого не происходит, тогда возможен рост доброкачественных формирований на теле человека, которые пусть и не вредят здоровью сами по себе, но приводят к сильному дискомфорту. Тем не менее отдельные штаммы вируса вполне могут приводить к менее приятным последствиям, вызывая развитие злокачественных опухолей. Вероятные последствия заражения вирусомДаже доброкачественные опухоли являются очень опасными, ведь их случайное или намеренное повреждение может превратить не самую плохую ситуацию в ужасающую! Оторванная папиллома на теле позволяет вирусу распространяться дальше, заражая полностью здоровые участки кожи. И если в это время не предпринять необходимые меры, заболевание может принять крайне острую форму. В медицинской истории существует немало примеров, когда проигнорировавшие необходимость своевременного лечения девушки и женщины сталкивались с очень серьёзными болезнями, как рак шейки матки и дисплазия. Столкнуться с подобным результатом можно независимо от возраста и способа заражения (не только интимный, но также бытовой), поэтому медлить с диагностикой не стоит. К счастью, развитость современной медицины находится на очень высоком уровне, поэтому даже от такого неприятной и распространённой проблемы, как ВПЧ, можно избавиться без лишнего труда. В этом случае наилучшим выходом из ситуации будут специальные уколы вакцины, разработанной в США доктором Хаузеном. Клинически доказано, что она отлично противодействует генотипам 16 и 18, актуальным для рассматриваемого вируса. Именно эти разновидности ВПЧ являются виновниками возникновения на теле генитальных бородавок и других образований. Однако, стоит отметить, уколы вакцины могут отлично защищать не только от указанных проблем, но и от штаммов с малой степенью онкогенной опасности, к которым относятся 6 и 11. Правила прохождения вакцинацииДля прививки от вируса папилломы человека в медицине используются два популярных препарата – «Церварикс» и «Гардасил». Последний особенно популярен в Евросоюзе и США, где вакцинация почти всегда является обязательной. Стоит отметить, что оба указанных препарата защищают исключительно от указанных выше генотипов вирусов, когда к другим штаммам папилломы человек всё ещё остаётся очень чувствителен.
Своевременно выполненные уколы уменьшают вероятность ракового поражения шейки матки и дисплазии примерно на 65-75%. Необходимость выполнять вакцинацию по 2-3 раза объясняется важностью поддержания таким образом оптимального состояния иммунной системы. При выполнении вакцинации сдавать анализы на выявление ВПЧ не требуется. Особенности препаратов и сколько они стоятСоздание и внедрение вакцины от вируса папилломы произошло крайне быстро. Несмотря на то, что американский регулятор по контролю качества медикаментозных препаратов обычно требует проверки всех вакцин в течение, по крайней мере, 4 лет, лекарственное средство «Гардасил» всего за полгода был и разработан, и выведен на рынок. По этой причине указанные вакцины очень часто сталкиваются с критикой медиков, отмечающих чрезмерно поспешное внедрение препарата. Тем не менее этот нюанс является не ключевым в обсуждении средств «Гардасил» и «Церварикс». Многие медики отмечают, что указанные вакцины очень дороги (за дозу каждой из них придётся отдать от 70 до 90 долларов). Что касается того, как на папиллому человека действует прививка, то результат зависит от выбранного препарата. Так уколы «Гардасила» позволяют создать иммунитет к штаммам 6, 11, 16 и 18. Обеспечивается такой результат за счёт того, что вводится очищенный белок, аналогичный находящемуся в ВПЧ. А вот прививка от папилломы «Церварикс» является двухвалентной используется для профилактики заражения только двумя последними генотипами. Стоит ли делать вакцинацию?Однозначного мнения о том, нужно ли делать прививки, сейчас не существует. С одной стороны, людям это нужно для защиты от заражения ВПЧ, способного приводить к развитию рака шейки матки и образованию злокачественных опухолей на половом члене. Однако все вакцинированные мужчины и женщины защищаются только от нескольких штаммов папилломы, способных вызывать развитие раковых опухолей, когда их существует больше десятка. Да и забывать о других генотипах вируса также не следует. Чтобы решить, нужна ли вам вакцина против папилломы, можно изучить отзывы опытных докторов и проконсультироваться с вашим лечащим врачом. Также следует рассмотреть несколько доводов за и против данной процедуры, представленных в следующей таблице:
Видео в темуborodavki.lechenie-pappilom.ru Сколько стоит вакцина от впч и где ее сделатьСодержание статьи Эффективна ли вакцина против вируса папилломы человекаЗачем делать прививку от ВПЧМногие годы безуспешно боретесь с ПАПИЛЛОМАМИ? Глава Института: «Вы будете поражены, насколько просто можно избавиться от папиллом принимая каждый день... Читать далее »
Вирус папилломы человека очень распространен, ему подвержено все молодые люди, достигшее полового созревания. С началом половой жизни риск инфицирования возрастает в несколько раз. Кроме рака шейки матки, такой вирус способен провоцировать образование злокачественных опухолей на наружной части половых органов. Поэтому вакцинация против ВПЧ является обязательной процедурой в большинстве развитых стран, где вирус выявляется на самых ранних стадиях и сразу же лечится. В этом случае предотвращается до 80% случаев заболевания раком. В России и странах СНГ прививка делается по желанию, поэтому процедура платная. Если не проводить вакцинацию и не лечить выявленный вирус, то есть риск подвергнуть высокой опасности молодое население детородного возраста. НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ! Для лечения папиллом наши читатели успешно используют Папилайт. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь… Развитие заболевания у женщин происходит следующим образом:
Самыми опасными видами ВПЧ являются 16 и 18 генотипы. Они обладают очень высоким потенциалом развития онкологии, в то время как типы 6 и 11 способствуют образованию только доброкачественных опухолей. Виды вакцин и их действиеНа данный момент миру известны 2 вакцины: четырехвалентная и бивалентная. Четырехвалентная вакцина против вируса папилломы называется Гардасил, она призвана защитить человеческий организм от таких видов ВПЧ, как 6, 11, 16 и 18. Бивалентная вакцина против вируса папилломы человека — это Церварикс, действует она против ВПЧ вида 16 и 18. Первый препарат выпускается голландской фармакологической фирмой, второй — бельгийской. Оба средства абсолютно безопасны для человека. В них не содержатся ДНК вируса, а только лишь белок оболочки микроорганизма, который способен провоцировать реакцию иммунной системы для выработки антител, активно препятствующих инфицированию в дальнейшем. Кроме оболочки белка, вакцина от вируса папилломы человека содержит и такое вещество, как гидроксид алюминия. Он способен активизировать работу иммунитета для выработки антител. Препараты имеют в своем составе консерванты, антибиотики. Обе вакцины разливают по стерильным капсулам в объеме 0,5 мл, хранить их необходимо при температуре в +2…+8°C. Ни в коем случае нельзя замораживать суспензии, так как от низких температур эффект утрачивается. Препараты очень эффективны: они на 100% защищают организм от риска заражения ВПЧ. Какая бы вакцина ни была выбрана, она одинаково эффективно защитит женщину от вируса папилломы 16 и 18 типа. Однако Гардасил обладает чуть более широким спектром действия и защищает еще и от типов 6, 8 и 11. В целом прививка от папилломы человека снижает риск заболевания раком на 95%. В России такая вакцинация стала применяться только в 2006 году, однако уже огромное количество женщин прошло через нее, понимая всю серьезность и все риски инфицирования вирусом папилломы человека. Отзывы пациенток, согласившихся на процедуру, указывают на ее безвредность. Проведение вакцинации среди молодого населенияВакцинировать население против ВПЧ следует в раннем возрасте до вступления в первый половой контакт. Рекомендуемый период — с 9 и до 14 лет всем мальчикам и девочкам, а также в более позднем возрасте юношам и девушкам от 18 до 26 лет. В России принято проводить вакцинацию среди девочек в 12-летнем возрасте. По данным всемирной организации здравоохранения, принято делать прививку в таких возрастных пределах, как 10-13 лет и 16-23 года. Вакцинация от ВПЧ рекомендуется именно в подростковом возрасте, так как иммунная система в этот период гораздо активнее реагирует на препарат и эффективнее дает отпор в будущем таким новообразованиям, как папилломы. Поэтому период от 10 до 13 лет считается самым лучшим для того, чтобы сделать прививку и оградить молодое поколение от риска онкологических заболеваний. Обе вакцины одинаково эффективны, однако мужскому населению рекомендована только четырехвалентная вакцинация против вируса папилломы человека широкого спектра действия. Девочкам же вводят бивалентную, которая действует конкретно на типы вируса 16 и 18. Это связано с тем, что женский организм чуть слабее мужского и более подвержен онкологии половых органов. Наличие вируса исключает эффективное действие вакцины, поэтому прививаться при выявленном ВПЧ уже бесполезно. Как считают российские иммунологи и гинекологи, укол Гардасила или Церварикса если и не несет особой пользы в некоторых случаях, то хотя бы при наличии вируса усиливается эффект лечения. Как показывает практика, 3 дозы вакцины обеспечивают практически 100%-защиту от вируса уже спустя 1 месяц. Обычно не делают прививку от ВПЧ женщинам старше 26 лет, так как не существует практики вакцинирования Гардасилом и Цервариксом пациентов этого возраста. Следует также учитывать, что такая вакцинация направлена на противостояние только вирусу папилломы человека, и она не защищает от других болезней и инфекций, передающихся половым путем. Периодичность вакцинацииПрививка от вируса папилломы человека проводится в несколько этапов. Рекомендовано трехкратное введение препарата. Возможны следующие варианты:
Если по какой-то причине вакцинация была прервана, и был сделан только 1 укол, то заново начинать не стоит: нужно продолжать колоть препарат, как только появится возможность. Последний укол Гардасилом в таком случае должен вводиться через 4 месяца, а Цервариксом — через 5 месяцев. Если же были сделаны 2 укола по схеме, а третий был просрочен, то делать его стоит сразу, как только появится возможность. Укол вводится исключительно внутримышечно, что обеспечивает стопроцентную эффективность действия препарата. Не стоит сильно паниковать, если в период вакцинации произошел незащищенный половой акт. Полученной дозы того или иного препарата будет уже достаточно для того, чтобы организм противостоял вирусу. Отзывы пациентовНет родинкамНа теле каждого человека есть родинки, с ними не рождаются, они появляются в процессе взросления, причем обычно до 25 лет. Родинка на нашем теле может быть не только украшением, придающим изюминку внешнему виду, но и изъяном, ведь не всегда их размер мал. В 18-м веке многие были увлечены родинками, особенно высший свет, их отсутствие заменялось искусственными мушками, вырезаемыми из бархата, форма которых была довольно разнообразна, они могли быть и в форме луны, и в форме звездочки, некоторые рисовали родинки специальным карандашом. Несомненно, каждая родинка имела свое значение, причем в большинстве случаев искусственные мушки были игривы и двусмысленные. В наше время родинка не привлекает уже столько внимания, и вопрос ее значения всплывает очень редко, люди довольно спокойно относятся к их наличию на своем теле. Вот появление на теле больших родинок многим доставляет неудобство, у некоторых на этой почве даже развиваются комплексы. Помимо их наличия обратим внимание на то, что не все родинки гладкие, они могут быть и с волосяным покровом и довольно выпуклыми, существует множество разновидностей родинок. На нашем сайте представлены материалы о каждой из них. Многие задаются вопросом: нужна ли мне эта родинка, может ее удалить? Существует несколько причин, по которым родинка на теле требует удаления, о них вы также найдете информацию на представленном сайте. Стоит помнить об опасности, которую может таить в себе родинка, ведь со временем она может послужить причиной развития рака кожи, что достаточно опасно. При появлении первых симптомов перерождения родинки в злокачественное образование, необходимо обратиться за помощью к специалисту. Помимо родинок на нашем теле могут появиться и другие новообразования, большинство из которых вызваны вирусом папилломы человека, подробную информацию о них вы сможете найти на нашем сайте. Стоит отметить что, например, бородавки и лишаи не только имеют множество видов, но и приносят еще больше неудобств, чем родинки. Их наличие на теле требует постоянного контроля и необходимого лечения. Информация, представленная на нашем сайте, поможет найти вам ответы на все интересующие вопросы, мы раскрываем не только разнообразие видов и их особенности, но также уделяем внимание вопросу их лечения. Причем не останавливаемся на традиционной медицине, вы сможете найти и рецепты применимые в домашних условиях, в основе которых лежат травы и другие народные средства. Как определить вирус папилломы человека: современные методы диагностики
Требуется ли диагностика вируса папилломы человека?После проникновения в организм, ВПЧ находится в спящем состоянии, поэтому выявление его активизации в крови поможет избежать кожных наростов. Вирус может проникнуть в организм различными путями: После проникновения в организм папилломавирус находится в спящем состоянии. И лишь через несколько месяцев могут проявиться первые признаки заболевания, главным из которых является появление наростов на теле. Однако, если у человека иммунитет сильный, то ВПЧ не может активизироваться. Стоит отметить, что в большинстве случаев образования возникают у пожилых людей и у женщин на половых органах. Бородавки могут преобразоваться в раковую опухоль, поэтому очень важны методы диагностики и лечения вируса папилломы человека у мужчин и женщин. Требуется ли диагностика на ВПЧ при беременности
Заболевание не несет угрозы нормальному течению беременности, потому что риск его передачи ребенку довольно низкий. Это может случиться лишь во время прохождения малыша через родовые пути. Поэтому, перед планированием беременности, рекомендуется проводить диагностику вируса папилломы человека у женщин, чтоб избежать возможного инфицирования ребенка и появления наростов у матери. Как диагностировать вирус папилломы человекаДля диагностики требуется посетить гинеколога, венеролога или дерматолога, который выпишет соответствующее направление на анализ. Современная медицина выделяет следующие методы диагностики вируса папилломы человека:
Пациенту анализы на ВПЧ не причиняют значительной боли и травм. При заборе материала для исследования мазка слизи из влагалища или уретры требуется минимальная подготовка.
Где сдать анализ на ВПЧ?
Для быстрого и точного результата анализа лучше всего обращаться в большие лаборатории с современным оборудованием, которые имеют свои представительства во всех крупных городах. В большинстве государственных больниц также можно сделать анализ на ВПЧ, однако старое оборудование и не всегда высококвалифицированный персонал могут значительно повлиять на результат. Как видим, современные технологии легко и быстро позволяют определить наличие ВПЧ в организме, однако сам он коварен тем, что проявляется уже в виде наростов. Для того чтобы избежать этого, рекомендуется сдавать анализ на ВПЧ через несколько месяцев после заболеваний, которые вызывают сильное ослабление иммунитета, а также за несколько месяцев до планируемого зачатия ребенка. propapillomy.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Вирус папилломы человека (коротко ВПЧ) передается в основном половым путем и является самым распространенным в мире: согласно выводам ВОЗ, им заражено более 60% процентов населения. В большинстве случаев вирус исчезает самостоятельно, однако опасность заключается в том, что он способен затаиться в организме и проявиться только через несколько лет, при этом течение болезни может проходить совершенно бессимптомно. Сейчас выявлено 27 видов вируса, каждый включает несколько штаммов. Большинство не имеют никаких видимых признаков, некоторые проявляются обычными бородавками на коже, другие приводят к появлению остроконечных кондилом, особо опасные виды – онкогенные – способны вызвать рак.
Вирус папилломы человека (коротко ВПЧ) передается в основном половым путем и является самым распространенным в мире: согласно выводам ВОЗ, им заражено более 60% процентов населения. В большинстве случаев вирус исчезает самостоятельно, однако опасность заключается в том, что он способен затаиться в организме и проявиться только через несколько лет, при этом течение болезни может проходить совершенно бессимптомно. Сейчас выявлено 27 видов вируса, каждый включает несколько штаммов. Большинство не имеют никаких видимых признаков, некоторые проявляются обычными бородавками на коже, другие приводят к появлению остроконечных кондилом, особо опасные виды – онкогенные – способны вызвать рак.
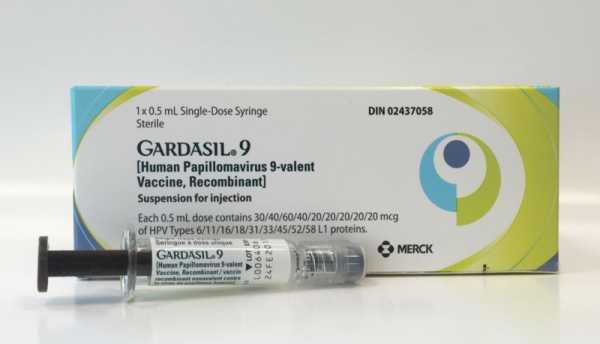 Что касается правила выполнения уколов, то они следующие:
Что касается правила выполнения уколов, то они следующие: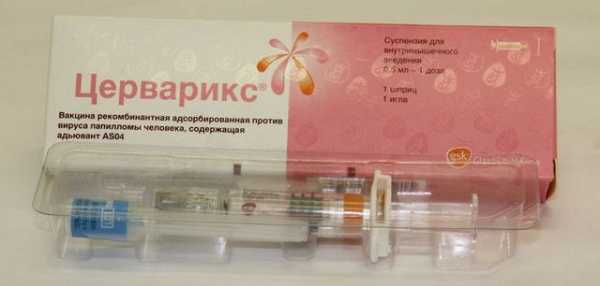
 ВПЧ очень коварен. Он проникает в организм, ожидая ослабления иммунитета. Если защитные силы организма ослабли, то он проникает в клетки, изменяя их структуру, что приводит к возникновению новообразований. Но как определить вирус папилломы человека? Постараемся найти ответ на этот вопрос.
ВПЧ очень коварен. Он проникает в организм, ожидая ослабления иммунитета. Если защитные силы организма ослабли, то он проникает в клетки, изменяя их структуру, что приводит к возникновению новообразований. Но как определить вирус папилломы человека? Постараемся найти ответ на этот вопрос.