|
|
||||||||||
|
Названия самых распространенных антибиотиков при пневмонии у детей. Лечение антибиотиками пневмонии у детейАнтибиотики при пневмонии у детейПневмония представляет собой воспалительное заболевание, поражающее ткань легкого и сопровождающееся как симптомами общего недомогания, так и специфическими, «дыхательными» проявлениями. Ныне для облегчения состояния ребенка, заболевшего пневмонией, используются различные препараты, оказывающие симптоматическое действие. Однако, для полного и быстрого излечения заболевания необходимы лекарства, которые могут уничтожить первопричину болезни, то есть ее возбудителя. Для этого лучше всего подходят антибактериальные средства. Антибиотики при пневмонии у детей должны назначаться первым делом. При этом важно выбрать, по возможности такие препараты, которые имели бы наименьшие по степени силы побочные явления, были эффективны в отношении микроорганизма-возбудителя, поразившего конкретного пациента, а также не изничтожили полностью нормальную микрофлору малыша, так как последнее сделает его более подверженным различным инфекциям. Детское воспаление легких
Малыш начинает дышать более часто и поверхностно, чем обычно. Межреберные промежутки его западают во время дыхания, крылья носа раздуваются. Кожа может принимать синюшный оттенок. У ребенка старшего возраста болезнь может начаться с лихорадки, сильного сухого «лающего» кашля и болей в грудной клетке, которые усиливаются в момент вдоха. Ребенок может занимать положение на боку с пораженной стороны, подтягивая при этом ноги коленями к туловищу. Наиболее частыми возбудителями бактериальной детской пневмонии служат следующие микроорганизмы:
Также нередко пневмоническое поражение легочного аппарата у детей бывает вызвано гемофильной палочкой. Дети достаточно чувствительны к этой бактерии. Диагноз у ребенкаДиагностика воспаления легких происходит обычно в медицинском учреждении. Когда врачом оценена клиническая картина болезни, он проводит следующие обследования:
Возможные осложненияЕсли лечение малыша с воспалением легких не начато своевременно или назначено некорректно, могут возникнуть серьезные осложнения болезни. Наиболее частыми из последних являются:
Лечение
Однако, важно помнить о том, что просто облегчить состояние малыша недостаточно. Чтобы победить болезнь, необходимо уничтожить микроорганизм-возбудитель. Для этого назначаются антибиотики. Особенности антибактериальной терапииДля лечения воспаления легких часто сразу бросаются назначать антибактериальные средства самого нового поколения. Антибиотики нового поколения – это обычно самые последние и самые сильные препараты группы. Конечно, лекарственные средства нового поколения могут быть использованы с целью быстрого лечения. Подавляющее большинство микроорганизмов-возбудителей бывает неустойчиво к антибиотикам нового поколения. Однако, важно то, что и собственная, нормальная микрофлора малыша гибнет от их воздействия. Тогда ребенок становится крайне уязвимым для любых инфекций. Кроме того, в связи с употреблением сильнейших антибактериальных средств новейшего поколения, организм малыша может стать малочувствительным к антибактериальным препаратам более раннего поколения, что совершенно недопустимо для детского возраста.
Как правило, состояние малыша при грамотном назначении антибиотика улучшается через 3-4 суток от начала лечения. Если эффекта от лечения не наступило в течение 4 дней, антибиотик пора менять. Если эффекта от использования антибактериального препарата нет, также необходимо проверить, соблюдены ли дозировки и режим приема лекарственного средства ребенком. Кроме того, эффекта от лечения воспаления легких может не быть, если возбудителем болезни стал вирус. В таком случае антибактериальная терапия может служить лишь профилактикой от присоединения бактериальной инфекции, а собственно лечение должно включать в себя, прежде всего, противовирусные лекарственные средства. ПрепаратыСуществует перечень наиболее часто назначаемых антибактериальных препаратов для случаев детской пневмонии. Названия их следующие:
Пенициллины: аминопенициллин или амоксициллин, представляющий собой антибактериальное средство широкого спектра действия ЗаключениеВажнейшим лекарственным звеном лечения детской пневмонии являются антибактериальные препараты. Чтобы ребенок выздоровел быстро и без осложнений, нужно правильно подобрать наименования назначаемых антибиотиков и их дозы. Для этого производится посев микроорганизма-возбудителя на питательную среду и изучается реакция последнего на различные антибактериальные средства. Не стоит сразу бросаться лечить малыша антибиотиками новейшего поколения, ибо подобный подход может повлечь за собой массу нежелательных последствий. Лучше мягко применить препараты более раннего поколения и лечить малыша на пару дней дольше, но не получить гибели его микрофлоры и повышения восприимчивости ребенка к инфекциям в целом. Если эффект от лечения при правильном его проведении не наступает в течение 4 суток, лекарственное средство необходимо заменить. Советуем почитать: Различные виды пневмоний у детей Видео: Как установить диагноз пневмония? — Доктор Комаровскийjmedic.ru Антибиотики при пневмонии у детей: правила выбора и видыПневмония – это серьёзное заболевание, при котором требуется правильная терапия с использованием антибиотиков. Срочная госпитализация, яркая симптоматика, высокая вероятность осложнений – это те составляющие, с которыми столкнётся каждый больной. В чём особенности данных препаратов? Какие лучше использовать антибиотики при пневмонии у детей? Учитывая, что причинами воспалительного процесса в лёгких являются инфекции или специфические микроорганизмы, неотъемлемой частью любого лечения будет антибиотик при пневмонии. На сегодняшний день фармакологическая отрасль представляет большой выбор данных препаратов, они выпускаются в разных формах (для внутривенного, внутримышечного или перорального употребления). Правила выбора антибиотика для детей
Как показывает практика, антибиотики при воспалении лёгких в первые несколько дней вводятся внутривенно, что позволяет поддерживать достаточную концентрацию действующего вещества в крови для борьбы с инфекцией. Какие антибиотики назначить – решает только врач. Выбирая конкретный препарат и вариант его введения, врач учитывает:
Обязательным условием при выборе препарата от пневмонии является изучение анамнеза больного. Для детей практикующий врач должен делать выбор с учётом сведений из амбулаторной карточки, наличия хронических заболеваний и вариантов лечения, которые проводились ранее. Чтобы быстро вылечить ребёнка и избежать осложнений, выбранный вид антибиотика должен обладать такими качествами:
Выбор препарата при воспалении лёгких у детей осуществляется только врачом. Не стоит экономить на здоровье своего малыша, искать более дешёвые аналоги, поскольку последствия неправильного лечения могут быть серьёзными. Виды антибиотиков для детейНа сегодняшний день для лечения пневмонии врач может предложить лекарство с определённым действующим веществом. Антибактериальные препараты фармацевты делят на такие группы:
Что касается первой группы, то данными антибиотиками лечили детей на протяжении 50 лет, при этом врачи констатировали, что медсредства быстро проникают внутрь, попадают в кровь и поставляются к лёгким. Сегодня данная группа используется в случае тяжёлого течения заболевания, если воспаление было вызвано стафилококком или стрептококком. Препараты пенициллиновой группы могут вводиться в таблетках, через уколы. Среди эффективных и часто используемых у детей можно выделить:
Препаратами второй группы лечат заболевание в редких случаях. Во-первых, препараты имеют возрастное ограничение и могут использоваться ребёнком после 7 лет. Во-вторых, противопоказания и побочные эффекты не дают возможности применять лекарства в лечении широкого круга больных. Лечить пневмонию у детей врачи могут при помощи:
К третьей группе относятся антибиотики, которые называют препаратами нового поколения, поскольку они обладают широким спектром действия, убивают бактерии группы кокков, оказывают воздействие на группы бактерий, которые устойчивы к лекарствам пенициллиновой группы. В основном данные лекарства переносятся хорошо, среди побочных эффектов выделяют аллергические реакции. Антибиотики цефалоспориновой группы могут вводиться внутривенно, внутримышечно и перорально. Для детей выпущены лекарства в форме суспензий, что делает их приём более удобным. Названия препаратов, которые чаще всего применяются в лечении детей:
У детей лечение медпрепаратами четвёртой группы используется в редких случаях, когда причиной заболевания стали хламидии, легионеллы или кокки. В основном приём этих лекарств не вызывает серьёзных побочных эффектов, но оказывает влияние на приём пищи. Многие дети начинают отказываться от еды, что недопустимо в лечении пневмонии. Среди используемых препаратов можно назвать:
Выбирая конкретный препарат для ребёнка, врач может изменить в ходе лечения назначение и прописать другой вид. Такая тактика связана с тем, что все антибиотики имеют достаточный ряд побочных эффектов, поэтому при их проявлении могут один препарат отменять и назначать другой. Свидетельством правильно подобранного средства является улучшение общего состояния ребёнка на 3-4 сутки после начала лечения. Если организм ребёнка продолжает реагировать на инфекцию высокой температурой, появляются признаки интоксикации – нужно срочно менять лекарство на другое. Какие действия во время лечения антибиотиками запрещены?В первые несколько дней после начала лечения крайне важно выполнять все рекомендации врача, соблюдать постельный режим. Ухаживая за ребёнком при пневмонии, нужно избегать таких ситуаций:
Лечение пневмонии у ребёнка невозможно без использования антибиотиков. Современная фармакология предлагает широкий ряд препаратов, но каждый из них имеет своё конкретное назначение. Не стоит заниматься самолечением, выбор лекарства, составление схемы лечения, дозы должен осуществлять только лечащий врач. pulmonologi.ru как и чем лечить, применение препаратов и уколовНесмотря на усовершенствование лекарственных препаратов, методов диагностики и способов лечения, детская пневмония входит в 10 заболеваний, которые приводят к летальному исходу. У детей заболевание чаще всего возникает, как осложнение на фоне других инфекционных болезней. Для профилактики и лечения ПНЕВМОНИИ наши читатели активно применяют Монастырский сбор отца Георгия. Сбор обладает крайне высокой эффективностью в лечении заболеваний органов дыхания. Состоит из натуральных лекарственных растений и трав, произрастающих в экологически чистых горных районах. Оказывает общеукрепляющий и оздоровительный эффект - защищает организм в целом. Читать подробнее ...Лечение дома и показания к госпитализацииЗа последние 5 лет смертность детей от пневмонии, благодаря усилиям медиков, заметно сократилась. Сегодня врачи избирательней подходят к выбору антибактериальных препаратов, без которых воспаление легких невозможно вылечить. В большинстве случаев лечение пневмонии у детей разрешается проводить на дому. Следуя медицинским правилам, доктор обязан посещать такого пациента ежедневно, чтобы наблюдать изменения в состоянии здоровья, по необходимости корректировать дозировку антибактериальных препаратов. На основании лабораторных анализов и рентген снимка легких, разрешается пневмонию у ребенка лечить в домашних условиях:
Иногда лечение пневмонии начинается в инфекционном отделении, но ребенок быстро поправляется и к концу курса антибиотиков, его могут выписать домой для завершения терапии. Однозначными показаниями для госпитализации при воспалении легких считаются:
Если диагностирована тяжелая форма заболевания, мать также госпитализируют. Ребенка иногда помещают в отдельный бокс во избежание инфицирования других детей. к оглавлению ↑Принцип отбора лекарствВыбор стартового антибиотика зависит от предполагаемого возбудителя болезни и возраста маленького пациента. Воспалительный процесс в легких могут вызвать гемофильная палочка, микоплазма, пневмококки, легионелла и другие патогенные микроорганизмы. Как вылечить пневмонию у детей разного возраста? Отталкиваясь от медицинской статистики и врачебного опыта чаще всего используются следующие препараты:
Особое внимание уделяется заболеванию у новорожденных. В этом возрасте виновником пневмонии чаще всего являются клебсиелла, стрептококки группы В, листерия. Из-за угрозы жизни, возможно назначение 2 или 3 антибактериальных препарата одновременно. При атипичной пневмонии обычно назначаются макролиды (Джозамицин, Кларитромицин, Азитромицин), поскольку патогенные возбудители болезни наиболее чувствительны к данному виду антибиотиков. При правильном выборе препарата улучшение состояния здоровья наблюдается на 2-3 день после начала курса лечения.
Несмотря на эффективность антибиотиков тетрациклинового и фторхинолонового ряда, детям до 12 лет при лечении пневмонии они противопоказаны. к оглавлению ↑Базовые схемы леченияЧтобы понять, как лечить пневмонию у детей, следует проанализировать исходные данные больного: возраст, вес, сопутствующие заболевания, тяжесть течения болезни. В условиях стационара детям назначаются антибиотики в виде внутримышечных инъекций. Уколы делают через каждые 6 часов. Для разведения лекарства используют новокаин, физиологический раствор, воду для инъекций. Для ускорения рассасывания гематом после уколов, разрешается нанесение йодной сеточки. Отзыв нашей читательницы Екатерины СмирновойНедавно я прочитала статью, в которой рассказывается о монастырском сборе отца Георгия для лечения пневмонии. При помощи данного сбора можно быстро вылечить пневмонию и укрепить легкие в домашних условиях. Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик. Изменения я заметила уже через неделю: температура спала, стало легче дышать, я ощутила прилив сил и энергии, а постоянные боли в грудной клетке, под лопаткой мучившие меня до этого — отступили, а через 2 недели пропали совсем. Рентген показал, что мои легкие в НОРМЕ! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью. Читать статью -->Традиционные схемы терапии:
Лечение воспаление легких в стационаре занимает минимум 10 дней. Если лечение проходит дома, детям назначаются препараты в суспензии или таблетках. Продолжительность лечения неосложненных форм болезни составляет от 7 до 10 дней. Классическая тройка препаратов Амоксиклав, Флемоклав и Аугментин. В состав лекарства, помимо антибиотика, входит клавулановая кислота, которая защищает активный компонент от разрушения. Если пневмония протекает в тяжелой форме рекомендуется использовать Цефтриаксон. Он обладает широким спектром действия и устраняет альвеолярную экссудацию.
Из группы макролидов наибольшей эффективностью отличаются средства на базе Азитромицина. Они отлично переносятся пациентами, имеют минимум побочных эффектов. Лидер среди этой группы Сумамед. Во время курса антибиотиков могут проявиться побочные эффекты:
Антибиотики — основа для лечения воспаления легких. Лечебная гимнастика, электрофорез и физиотерапия могут быть использованы в качестве дополнительных методов лечения. к оглавлению ↑Лекарства от кашляВ начальной стадии пневмонии, у детей появляется сухой, изнуряющий кашель. У здорового ребенка кашель переходит в продуктивный спустя 2-3 дня. Кашель будет беспокоить до тех пор, пока весь легочный инфильтрат не покинет просветы альвеол. Заглушать приступы кашля не рекомендуется, ведь они являются способом естественного самоочищения легких. В качестве вспомогательных средств для лечения пневмонии используются:
Стоит отметить, что популярный АЦЦ при пневмонии не назначается, поскольку его действующее вещество ацетилцистеин несовместим с пенициллинами и цефалоспоринами. Для облегчения выхода излишков жидкости из легких применяются лекарственные средства на основе корня алтея, аниса (Доктор Мом, Алтейка, Бронхикум). Облегчить отхождение мокроты можно посредством проверенных народных рецептов:
Противокашлевые препараты при пневмонии детям давать запрещено. Кашель при пневмонии может сохраняться около 3 недель. Если диагностирована атипичная пневмония, остаточные явления в виде кашля и слабости будут наблюдаться чуть больше месяца. Решение о назначении любых отхаркивающих, муколитических препаратов принимает врач на основании диагноза конкретного ребенка. к оглавлению ↑Режим и симптоматическая терапияПри соблюдении постельного режима, точного приема антибактериальных препаратов, грамотной симптоматической терапии, ребенок идет на поправку через 7 дней. При легкой форме пневмонии ребенку разрешаются прогулки на 7-10 день после начала лечения. Витамины, лекарства от аллергии, иммуностимулирующие препараты не используются, поскольку могут усугубить состояние здоровья, вызвав побочные эффекты. Кроме антибиотиков и лекарств от кашля врачи могут назначить:
Родители должны следить за температурой в комнате, где находится больной ребенок. Ежедневно помещение необходимо проветривать, поддерживать температурный режим на уровне 18-19°. Обязательным условием является ежедневное мытье полов. Отказ от пищи в начале болезни — естественная реакция организма на инфекцию, поэтому не стоит насильно кормить ребенка. Задача родителей обеспечить питьевой режим: дети должны постоянно пить воду, настой шиповника, чай с малиной, морс, компот с сухофруктами.
После выздоровления дети должны регулярно наблюдаться у ЛОР-специалиста, пульмонолога, периодически сдавать контрольный анализ крови. При подозрении на хроническую пневмонию, врач выпишет направление на рентген снимок. Воспаление легких — тяжелая патология, которая развивается в любом возрасте. Если у ребенка появились признаки пневмонии, его немедленно нужно показать врачу. Несвоевременное обращение к доктору зачастую приводит к грозным осложнениям со стороны сердца и органов дыхания.
Вам все еще кажется, что победить ПНЕВМОНИЮ тяжело?
Рекомендуем прочитать историю Галины Савиной, которая не только вылечила у себя пневмонию, но и укрепила легкие... Читать статью>> Рекомендуем прочитать: загрузка... Бондаренко Татьяна Эксперт проекта OPnevmonii.ru Статья помогла вам? Дайте нам об этом знать - поставьте оценку Загрузка...opnevmonii.ru Антибиотики при пневмонии у детей09.07.15 Оглавление: [скрыть]
Пневмония (воспаление легких) – опасное заболевание, которое не щадит ни взрослого, ни ребенка. Антибиотики при пневмонии у детей относятся к категории эффективных лекарств, помогающих справиться с самыми запущенными ее формами. Благодаря применению антибиотиков результативность лечения всегда на высоком уровне.
В ряде стран к этому виду медицинских препаратов пневмококки, являющиеся возбудителями пневмонии, приобрели устойчивость, что нельзя сказать о российских регионах и странах бывшего постсоветского пространства, в которых большинство штаммов сохранило чувствительность к ним. Симптомы пневмонииУ детей разной возрастной категории данное заболевание появляется и развивается по-своему. У детей до шести лет пневмонию вызывает гемофильная палочка. У школьников – микоплазма и хламидия пневмонии. Но чаще всего это бактерии, постоянно обитающие в носоглотке, – пневмококки. Для того чтобы назначить ребенку эффективное лечение пневмонии, детский врач проводит клинические анализы и рентгенологическое обследование, позволяющее назначить действенный медицинский препарат. Несмотря на боязнь родителей делать малышу рентген, при лечении пневмонии это на сегодняшний день единственно точная диагностика. Основными симптомами заболевания у детей младшего возраста является:
При наблюдении этих симптомов у своих малышей родители должны немедленно обращаться к педиатру. Ни в коем случае нельзя проводить самолечение. Некоторые виды болезни легких, в том числе и пневмония, начинаются с демонстрации симптоматики, схожей с обычным простудным заболеванием: насморка, чихания, сухого кашля. Распознать в этом пневмонию можно только при наличии одышки и повышенной температуры тела. У детей данное заболевание характерно и тем, что их кожа втягивается в межреберные промежутки со стороны больного легкого. Разглядеть этот признак можно, только раздев ребенка и внимательно понаблюдав за тем, как меняется рельеф его кожи в межреберных промежутках при дыхании. Следует также посчитать, сколько вдохов в минуту он делает. Вернуться к оглавлению Лечение антибиотикамиОпасность пневмонии у детей заключается в том, что неокрепший детский организм очень чувствителен ко всякого рода побочным эффектам после перенесенного заболевания. Болезнь резко нарушает сердечную деятельность, работу многих других органов. Особо опасно осложнение, которое вызывает воспаление плевры – плеврит, ведущий к образованию в легком гнойной полости. Многие родители не могут сразу распознать пневмонию, поздно обращаются к врачу или думают, что появившийся кашель или высокая температура – это показатель простуды. Тяжелые формы пневмонии лечат в больничных условиях, но чаще с заболеванием справляются и дома. Для того чтобы определить степень тяжести болезни, врач может направить ребенка в стационар для более полного обследования и точной диагностики. Для малышей домашнее лечение имеет ряд преимуществ: привычная обстановка, вокруг знакомые люди, и нет вероятности повторного заражения из-за нахождения в среде, где полно возбудителей, устойчивых к антибактериальным средствам, которыми лечат воспаление легких. Дома ребенку обеспечивают комфортную и спокойную обстановку, калорийное, легкоусвояемое, богатое витаминами питание. Главным фактором эффективного лечения воспаления легких принято считать антибактериальное лечение. При несложных стадиях пневмонии назначаются антибиотики пенициллиновой группы (феноксиметилпенициллин, амоксициллин) или макролиды (эритромицин, азитромицин). В более сложных случаях заболевания врачи назначают антибиотик в инъекциях. При лечении антибиотиками можно использовать препараты третьего поколения: Цефикс, Цедекс, Цефодокс, Аугментин и другие, но только в соответствии с рекомендациями медиков. При назначении антибиотиков учитывается вес ребенка, возраст и возбудитель болезни. Если улучшение наступило и температура понизилась до отметки ниже 380С, внутримышечное введение лекарств прекращают и продолжают медикаментозную терапию таблетками. Бывают случаи, когда действие того или иного антибиотика не дает должного результата, тогда врач назначает другой препарат. При антибактериальной терапии главным показателем является снижение температуры тела, поэтому при приеме антибиотиков одновременно не рекомендуется давать ребенку жаропонижающие средства. Первые несколько дней, пока держится температура, аппетит у детей понижен, в этот период необходимо давать ему как можно больше жидкости в виде отваров, соков, компотов или витаминных чаев. Не последнюю роль в улучшении лечебного эффекта играет обстановка, где находится больной. Комната должна быть прохладной, чистой и постоянно проветриваться, так как ребенку в таких условиях легче дышится. Купать ребенка при наличии высокой температуры нельзя, но водные процедуры в виде обтирания теплой водой должны быть обязательно. Как только температура нормализуется, общие гигиенические процедуры должны вернуться в обычный режим. При нетяжелых формах пневмонии применять антибиотики не требуется. Вернуться к оглавлению Лечение без антибиотиковЕсли родители при появлении симптомов простуды вовремя обратились к врачу, провели все необходимые анализы и диагностику заболевания, врачи могут приписать щадящую терапию – капли в нос и противопростудные микстуры. Эффективными являются средства, улучшающие отхаркивание мокроты, среди которых муколитические препараты, снимающие спазм бронхов. Хорошим способом для нормализации работы дыхательных мышц является дыхательная гимнастика, особенно она необходима детям, перенесшим плеврит. Важно проводить согревающие процедуры при наличии невысокой температуры, массаж тела и занятия лечебной физкультурой. Детям грудного возраста после нормализации температуры тела можно посещать улицу, при условии если температура воздуха не ниже пяти градусов. Дети постарше могут гулять на улице уже по истечении трех недель от начала болезни, при условии отсутствия основных симптомов болезни. Врачами рекомендовано детям школьного возраста воздержаться от спортивных занятий и не перегружать организм, так как полное восстановление кровообращения в пораженном легком наступает только после двухмесячной реабилитации. Чтобы не спровоцировать повторное течение болезни у детей, восприимчивых к воспалительным процессам, врачи рекомендуют избегать присутствие их в задымленных, перенаселенных помещениях. Как известно, пассивные курильщики поглощают вредных веществ от сигаретного дыма больше самого курящего. Вернуться к оглавлению Профилактика пневмонииНа сегодняшний день детская смертность от данного заболевания – явление крайне редкое, но оно присутствует в медицинской практике. Причин этому много: хронические заболевания, позднее обращение родителей к врачу, неправильный образ жизни и мн.др. Для того чтобы сократить показатель детской смертности при данном заболевании, врачами разработана специальная стратегия. Одним из эффективных ее направлений признана иммунизация против пневмококка, кори и коклюша, которые способствуют развитию пневмонии у детей. Одним из важных направлений профилактики воспаления легких считается повышение защитных свойств детского организма. Для этой цели, в течение года, с детьми проводят закаливающие процедуры. Для грудничков особенно важно адекватное питание, которое является источником защитных сил организма. Нельзя забывать и о народных средствах, повышающих сопротивляемость организма, обладающих противовоспалительными свойствами, а также о необходимости включать в рацион ребенка витаминные соки, овощи, фрукты, богатые витаминами А.С, В, Р. Снижает риск заболевания и необходимость придерживаться правил личной гигиены. Родители должны позаботиться о том, чтобы малыш находился в экологически чистых условиях проживания. Наверх к главному меню respiratoria.ru Антибиотики при пневмонии у детей: дозировка,основные названия уколовСодержание статьи: Антибиотики при пневмонии у детей являются эффективным средством, которое способно преодолеть даже самую запущенную форму заболевания. Воспаление легких является опасным недугом, который может появиться независимо от возраста. Благодаря антибиотикам эффективность терапии практически во всех случаях является довольно высокой.
Симптоматика заболеванияПневмония у детей разного возраста проявляется и протекает по-разному. И то, как лечить пневмонию, зависит исключительно от степени ее тяжести и от возраста ребенка. Ребенка до года необходимо обязательно госпитализировать, так как такой недуг чреват серьезными последствиями для иммунитета малыша. У детей до шести лет заболевание вызывается гемофильной палочкой. У детей школьного возраста возбудителями являются микоплазма и хламидия пневмонии. Но зачастую к главным возбудителям заболевания относится пневмококк — палочка, живущая в носовых ходах и носовой полости.Чтобы вылечить пневмонию у ребенка, лечащим врачом проводятся лабораторные анализы и рентгеноскопия. Это позволяет назначить эффективные лекарственные средства. Рентген же является основной точной диагностикой при лечении воспаления легких. Ключевыми симптомами заболевания у детей до 3 лет являются следующие:
Если у ребенка появляется хотя бы один из этих симптомов, следует незамедлительно обращаться за врачебной помощью. Нельзя заниматься самолечением. Существуют определенные виды воспаления легких, которые начинаются с признаков, похожих на обычную простуду, например, появляется ринит, чихание, сухой кашель. Определить, что это бронхиальная пневмония, можно только в том случае, если симптомы сопровождаются повышенной температурой тела и одышкой. Пневмония у детей определяется и тем, что происходит втягивание кожи в межреберное пространство со стороны больного легкого. Определить такой симптом может лечащий врач путем наблюдения за изменениями в рельефе кожи в межреберных промежутках при вдохе. Также при решении, как лечить пневмонию, проводится оценка количества вдохов в минуту. Когда необходимо обращаться к докторуОчень важно знать о том, что пневмония у детей схожа с бронхитом. Поэтому поставить точный диагноз, опираясь только на внешние симптомы, бывает затруднительно. Поэтому очень важно своевременно обращаться к доктору. Часто такой недуг подлежит лечению в стационаре, так как его проявления достаточно опасны для ребенка. К ним относятся:
Такие симптомы вызывают у врачей подозрение на пневмонию. Они могут сопровождаться сонливостью, слабостью. Если ребенок стремится лечь поспать после того, как придет из школы или садика, это должно вызвать настороженность у родителей. Сбить температуру при воспалении легких или при бронхите хронической этиологии непросто. Для этого потребуется большая дозировка жаропонижающего препарата либо же применение определенных медикаментозных средств. При вызове неотложной помощи врачи могут сделать укол, который подействует только через 2 часа. Если доктором была выявлена пневмония на начальной ее стадии, то врач обязательно проводит осмотр, назначает рентген, и, опираясь на результаты, назначает терапию. Устранение заболевания с помощью антибиотиковПневмония являет собой опасность для неокрепшего организма ребенка, так как она может спровоцировать развитие опасных последствий. Коварный недуг способен нарушить сердечную деятельность, нормальное функционирование различных органов и систем. Одним из самых опасных последствий является плеврит — воспалительный процесс, проходящий в плевре, который приводит к образованию в легких гнойной полости. Ключевым фактором результативного лечения воспаления легких считается терапия антибактериальными средствами. Если стадии заболевания несложные, врачом назначаются антибиотики пенициллиновой группы (Амоксициллин в таблетках или уколы, в зависимости от возраста и тяжести симптомов) либо макролиды (Эритромицин, Азитромицин). При сложных формах болезни назначаются антибиотики в уколах. Здесь следует помнить названия следующих медикаментозных средств:
Но прием любых лекарственных препаратов должен осуществляться только по назначению доктора. При назначении антибактериальных средств, врач учитывает массу тела ребенка, возраст и возбудитель заболевания. Если наблюдается положительная динамика, снижается температура, инъекционное введение препаратов прекращают и переходят на терапию с помощью таблеток или суспензии (названия суспензия Аугментин и Азимед в суспензии или в таблетках) в зависимости от возраста ребенка. Иногда так происходит, что применение одного антибиотика не дает необходимых результатов, поэтому врач может поменять препараты и использовать другое средство. Главной целью применения данных средств является снижение температуры до оптимальных показателей, поэтому во время применения таких препаратов не рекомендуется давать ребенку жаропонижающие препараты. В первое время, когда температура повышена, происходит значительное ухудшение аппетита, поэтому рекомендуется давать ребенку больше жидкости в виде различных чаев, соков, компотов, витаминных отваров и сборов. Важным фактором является обстановка, в которой пребывает больной ребенок. Комната должна быть прохладная, чистая, проветриваемая. В таком помещении ребенку будет легче дышать. Не рекомендуется купать ребенка, когда у него повышена температура, но должны быть обязательными водные процедуры, например, обтирание. Как только температура придет к оптимальным показателям, нужно проводить привычные гигиенические процедуры. Если диагностируется нетяжелая форма воспаления легких, использовать антибиотики необязательно. При подозрении на пневмонию либо на острый бронхит, рекомендуется соблюдение постельного режима и обильное питье. Комплексная терапияВажным является сопутствующее лечение пневмонии. При этом назначается список лекарств и мероприятий:
Во время развития пневмонии иногда диагностируются осложнения на другие органы, может развиться отит, ларингит или иные заболевания хронической этиологии. Для недопущения таких последствий, как отек горла, назначаются антигистаминные средства, которые подавляют аллергию или раздражение слизистой. Чтобы снять повышенную интоксикацию, обязательным является большое количество теплого питья. Часто назначаются паровые ингаляции, например, с использованием небулайзера. Такое приспособление эффективно помогает бороться с основными симптомами заболевания. Очень хорошим помощником в избавлении от недугов дыхательной системы является специальная лечебная гимнастика. Делается и массаж, но при отсутствии повышенной температуры тела. Чтобы в будущем избежать рецидивов недуга, следует проводить определенные профилактические меры, например, закаляться, ограничить нахождение в задымленных помещениях, своевременно обращаться за медицинской помощью. Также очень важен прием иммуномодуляторов и витаминных комплексов, которые помогают бороться организму с вирусами, подавлять губительные бактерии. Важно придерживаться правил личной гигиены. Хорошими помощниками для профилактики заболеваний являются народные методы и продукты питания: мед, чеснок, лук, клюква, шиповник. Полезно употреблять чай из шиповника и листьев смородины, есть малиновое варенье. Эффективными являются продукты пчеловодства: мед, прополис, пыльца. stronglung.ru названия при воспалении легких, какие можно, сколько дней колят, списокПневмония в большинстве случаев бывает вызвана бактериями. Побороть эти патогенные организмы могут антибактериальные препараты. Именно поэтому данная группа лекарственных средств является столь необходимой для лечения воспаления легких. Пневмония опасна для жизни ребенка, если не начать своевременное лечение. Чтобы точно определить тип возбудителя заболевания, понадобится много времени. Поэтому чаще всего антибактериальные препараты назначаются еще до получения результатов бактериологических исследований. Определение заболеванияПневмонией называют инфекционное воспалительное заболевание, при котором поражается доля легкого, ее сегмент или группа альвеол, а также межальвеолярное пространство. Воспаление легких является одним из самых опасных заболеваний особенно для детей, поскольку оно может вызывать серьезные осложнения, приводить к инвалидности и смерти. Каждый год во всем мире примерно сто пятьдесят миллионов детей болеют пневмонией. Почти два миллиона из них погибают. В детском возрасте пневмония чаще всего развивается на фоне вирусной инфекции, например, гриппа, аденовирусной или респираторной инфекции, либо на фоне бактериальной инфекции. Бактериями-возбудителями выступают стрептококки, пневмококки, стафилококки и гемофильные палочки. Факторы, оказывающие влияние на развитие и течение пневмонии у детей:
Дети входят в группу риска в следующих случаях:
Симптомы пневмонии различаются в зависимости от типа возбудителя. Если воспаление легких развилось на фоне острых респираторных заболеваний, то характерны следующие симптомы:
Стоит отметить, что в детском возрасте врачи не всегда могут точно диагностировать пневмонию, поскольку не всегда слышны хрипы, и не всегда обнаруживаются изменения над поверхностью легких. Диагностика воспаления легких включает в себя: сбор анамнеза, описание клинических симптомов, рентгенологические и лабораторные исследования. Рентгенологическое исследование является самым достоверным. Лечение пневмонии может быть эффективным и успешным, только если оно было своевременным. Обычно оно проводится в стационарных условиях. Лечение дома возможно только при соблюдении всех правил стационарного режима и терапии. Когда нужны антибиотики
Если выяснилось, что возбудителем заболевания явился один из этих микроорганизмов, назначаются антибиотики. Разновидности антибиотиков
ТаблеткиТаблетки – это наиболее удобная форма выпуска лекарств. Антибиотики в форме таблеток:
Капли, спреиПолидекса с фенилэфрином. Этот препарат имеет форму спрея, в состав которого входят неомицин и полимиксин. Лечение длится в течение семи дней. Уколы
Общие рекомендацииАнтибиотики для лечения пневмонии у детей обязательно должны назначаться врачом. Специалист выбирает препарат на основе течения заболевания и цвете отхаркиваемой мокроты. Далее проводится бактериологический анализ слизи для выявления возбудителя, после чего ставится проба для определения чувствительности бактерии к антибиотикам. После этого прописывается схема лечения. Также нужно учитывать уровень тяжести пневмонии, результативность, вероятность развития осложнений или аллергии. Чаще всего для лечения воспаления легких назначают два антибактериальных препарата из группы фторхинолонов и цефалоспоринов. Схема лечения антибиотиками:
Врач должен убедиться в отсутствии у ребенка аллергии на используемые препараты. Если антибиотик подобран правильно, то результат лечения будет положительным. При этом нужно постоянно и тщательно контролировать состояние ребенка.
Прием двух и более препаратов при пневмонии может спровоцировать большую нагрузку на печень и почки ребенка. Поэтому обычно используется только один антибиотик, который оказывает сильное воздействие на возбудителя. Если в течение двух дней после начала лечения нет никакого улучшения, то:
Советы по выборуПрепараты должны подбираться с учетом возраста, веса и тяжести заболевания. Ни в коем случае нельзя самостоятельно подбирать дозу антибиотика для ребенка. Это находится в компетенции врача, который основывается на сведениях о состоянии здоровья и о раннем лечении. Стандарты специализированного лечения, на начальных этапах пневмонии у у детей включают в себя пенициллины полусинтетического типа, которые назначают при пневмококковой инфекции. Рекомендуется использовать защищенные антибиотики с кислотой клавуланового типа. Они ускоряют процесс выздоровления. Также нужны цефалоспорины третьего и четвертого поколения (Цефриаксон, Цефисим, Цефазолин). Они очень эффективны на начальных этапах заболевания. Допускается использовать следующие антибиотики:
Заложенность носа: лечение народными средствами Средства от заложенности носа для детей описаны здесь. Називин для новорожденных //drlor.online/preparaty/ot-nasmorka/nazivin-dlya-novorozhdennyx-instrukciya-po-primeneniyu.html ВидеоВыводыПневмония является очень опасным заболеванием. Принимать антибиотики можно только в том случае, когда точно установлено бактериальное происхождение воспаления легких. Во всех остальных случаях данные лекарственные средства будут малоэффективны, они могут навредить здоровью ребенка. drlor.online лечение при воспалении легких (супракс, сумамед, цефтриаксон, клацид)Вконтакте Google+ Одноклассники
Именно поэтому важно выбрать препарат с минимумом побочных явлений, подходящий конкретному ребенку с конкретным возбудителем болезни. Об этом и поговорим. Содержание статьи Когда назначаютсяКак и любая серьезная терапия, антибиотик при пневмонии должен быть назначен ребенку только после тщательного обследования и исследования природы заболевания. В медицине известно несколько видов воспаления легких. И если при одном антибактериальные препараты станут спасением, то при другой форме пневмоинфекции антибиотики могут только усугубить и без того серьезную ситуацию. К сожалению, стандартные государственные поликлиники и детские отделения не имеют возможностей, чтобы сразу и с точностью определить, чем именно вызвана пневмония: вирусом, грибком, гемофильной палочкой. Поэтому сразу при постановке диагноза после рентгенологического исследования ребенку назначаются антибиотики. Такая антибактериальная терапия называется эмпирической, и ее эффект зависит от совпадения уровня резистентности патогенов к используемым антибиотикам. Таким образом, антибиотики при пневмонии у детей в идеале назначаются только после определения природы заболевания. На деле данное лечение назначается абсолютно каждому ребенку во избежание ухудшения его состояния. Важно! Пневмония не лечиться дома. Все медицинские манипуляции проводятся под строгим контролем врача в стационаре. По просьбе родителей и по согласованию с лечащим врачом может быть проведен провести посев мокроты. Только это исследование точно определить вирус-возбудитель.
С одной стороны, это способствует выздоровлению в кратчайшие сроки, а с другой – любые антибиотики портят микрофлору кишечника и делают организм малыша невосприимчивым к препаратам, появившимся гораздо раньше. Как назначаются при воспалении легкихПри малейшем подозрении на пневмонию, сопровождающимся следующими симптомами, вызывайте скорую помощь и незамедлительно соглашайтесь на госпитализацию:
Осторожно! Назначить своему малышу лечение самостоятельно вы не можете и не должны этого делать. Помощь родителей при их назначении заключается в подробном описании состояния ребенка, предыдущих аллергических реакциях, сопутствующих заболеваниях. Если название антибиотика вам незнакомо, попросите врача назвать действующее вещество лекарства, чтобы убедиться, что у ребенка отсутствует аллергия на препарат. Антибактериальная терапия назначается исключительно врачом после трех основных исследований:
Многих родителей интересует, что учитывается при выборе дозы препарата. Здесь важно понимать, что каждый ребенок индивидуален, а значит и доза подбирается индивидуально. При определении дозы препарата учитываются три основных аспекта:
При выборе препарата учитываются самые мельчайшие подробности:
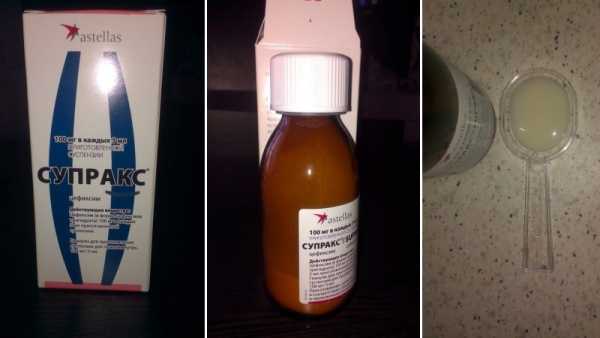
Если в отделение вы попали с пневмонией в острой стадии, будьте готовы к тому, что первая доза антибиотиков будет введена внутривенно для более быстрого эффекта. На начальной стадии заболевания препараты вводятся внутримышечно. На заметку! Маме, находящейся в ребенком в больнице, очень важно отслеживать реакцию организма на введение препаратов антибактериальной группы. Нередки случаи аллергических реакций, когда медикаменты приходится менять на совершенно иные. При правильно подобранном лечении облегчение состояния наступает ориентировочно на 4 сутки. Если по истечении данного периода улучшений не наблюдается, врач предложит заменить препарат, проверит, правильно ли высчитана дозировка и соблюдает ли ребенок режим приема препаратов. Сегодня в медицинской практике лечение пневмонии проводится по стандартной схеме с использованием препаратов, о которых расскажем далее. СупраксАнтибиотик цефалоспоринового ряда. Борется с пневмонией, вызванной палочкой золотистого стафилококка. Этот препарат считается самым новейшим изобретением в системе антибактериальной терапии. Особое признание получил в педиатрической практике. Супракс – препарат довольно сильный. Он легко справляется даже с самыми сложными возбудителями в максимально короткие сроки.
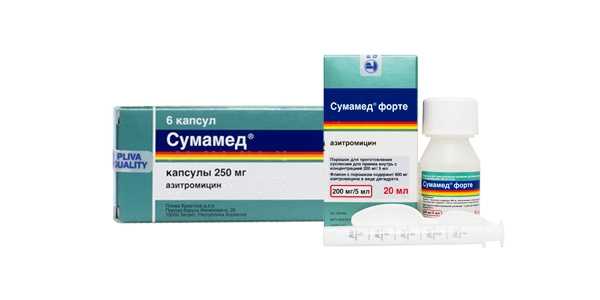
СумамедАнтибиотик из группы макролидов. Борется с пневмонией, вызванной стрептококковой палочкой (Streptococcus pneumoniae). Оказывает бактерицидное действие на очаг заболевания. Действующее вещество – азитромицина дигидрат.
КлацидАнтибактериальное средство из группы макролидов. Действующее вещество – кларитромицин.
ЦефтриаксонАнтибиотик, относящийся к цефалоспориновым антибиотикам 3 поколения, который вводится внутримышечно ребенку при среднетяжкой пневмонии.
Как правило, именно цефтриаксон является тем антибиотиком, который вводится маленькому пациенту несколько дней после госпитализации. Препарат хорош абсолютно всем, кроме одного: он достаточно болезненен, именно поэтому для разведения рекомендуют использовать 1%-ый раствор Лидокаина. Однако тем, кто боится аллергических реакций, лучше применять воду для инъекций. ОтзывыОтносительно данного препарата есть множество мнений. Отзывы о нем как положительны, так и не очень. Данилла: «Всегда считала Цефтриаксон препаратом на любой случай. Очень смутило то, что первоначально его применяли исключительно в стационарах из-за большого числа последствий, среди которых аллергия. Укол очень болезненный. Вводится мучительно долго. Вряд ли ваше чадо выдержит такие муки. По сему вердикт мой таков: назначили Цефтриаксон – спросите про аналоги.» Lady Marmalade: «Цефтриакосон кололи старшему сыну, которому на тот момент было 1 год и 6 месяцев и четырехмесячному сыну. Смотреть, как старшему кололи внутримышечно этот препарат не было сил. От боли наступали судороги. На третьи сутки нас перевели на суспензию Цефикс. Со вторым ребенком пневмония была осложнена бронхообструкцией, был назначен тот же Цефтриаксон, но теперь внутривенно. Конечно, были свои неудобства, но жуткой боли до судорог мой ребенок не испытывал. Так весь курс капельницу и прокапали. Сколько дней нужно колоть ребенку препарат – сразу не сказали. Но через 7 дней курса пошли на поправку.» Возможно, Вас заинтересует:О лечении пневмонии у новорожденных и недоношенных детей, можно прочитать здесь Прочие антибиотикиСреди других антибиотиков, применяемых при воспалении легких у детей, выделяют следующие группы:
Полезное видеоДоктор Комаровский об антибиотиках при воспалении легких: ЗаключениеЛечение пневмонии у детей немыслимо без приема антибактериальных препаратов. Чтобы такое лечение было максимально эффективным и безопасным, придерживайтесь рекомендаций врача. Антибиотик принимается по индивидуальной схеме в индивидуальной дозировке. При неосложненной пневмонии обсудите с врачом возможность назначения препаратов не самого последнего поколения: так вам удастся избежать множества неприятных последствий антибактериальной терапии. Вконтакте Google+ Одноклассники krepyshok.com |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Воспаление легких у детей начинается обычно с симптомов, присущих обыкновенной острой вирусной инфекции, как то: кашель, заложенность носа, некоторое беспокойство в поведении, иногда вялость, плаксивость.
Воспаление легких у детей начинается обычно с симптомов, присущих обыкновенной острой вирусной инфекции, как то: кашель, заложенность носа, некоторое беспокойство в поведении, иногда вялость, плаксивость.
 Важное значение имеют препараты, которые непосредственно облегчают состояние ребенка. Такое лечение называется симптоматическим: лекарственное средство уменьшает проявление болезни. Симптоматически при воспалении легких у ребенка действуют такие лекарства, как:
Важное значение имеют препараты, которые непосредственно облегчают состояние ребенка. Такое лечение называется симптоматическим: лекарственное средство уменьшает проявление болезни. Симптоматически при воспалении легких у ребенка действуют такие лекарства, как: Применяя антибактериальные средства у детей, страдающих пневмонией, следует также помнить о том, что многие антибиотики являются сильными аллергенами и могут вызывать соответствующие реакции у ребенка во время лечения. В таких случаях антибактериальный препарат для лечения пневмонии придется заменить.
Применяя антибактериальные средства у детей, страдающих пневмонией, следует также помнить о том, что многие антибиотики являются сильными аллергенами и могут вызывать соответствующие реакции у ребенка во время лечения. В таких случаях антибактериальный препарат для лечения пневмонии придется заменить.

 если нет признаков интоксикации и патологии дыхательной функции;
если нет признаков интоксикации и патологии дыхательной функции; Возраст. Пневмония у грудных детей считается серьезной угрозой для жизни. В связи с особенностями анатомического строения, у малышей до 3 лет осложнения воспаление легких могут вызвать остановку дыхания.
Возраст. Пневмония у грудных детей считается серьезной угрозой для жизни. В связи с особенностями анатомического строения, у малышей до 3 лет осложнения воспаление легких могут вызвать остановку дыхания. Дети от полугода до 6 лет. Среди возбудителей пневмонии лидируют пневмококки, реже микоплазма. При отсутствии осложнений препаратом выбора становятся антибиотики группы пенициллинового ряда или макролиды. Если присутствует аллергия на пенициллин, применяются цефалоспорины 1, 2 или 3 поколения.
Дети от полугода до 6 лет. Среди возбудителей пневмонии лидируют пневмококки, реже микоплазма. При отсутствии осложнений препаратом выбора становятся антибиотики группы пенициллинового ряда или макролиды. Если присутствует аллергия на пенициллин, применяются цефалоспорины 1, 2 или 3 поколения. Положительная динамика при осложненной форме пневмонии отмечается спустя 72 часа:
Положительная динамика при осложненной форме пневмонии отмечается спустя 72 часа: Принимать каждые 8 часов в форме суспензии или через капельницу внутривенно.
Принимать каждые 8 часов в форме суспензии или через капельницу внутривенно. Кроме Цефтриаксона, лидера среди группы цефалоспоринов, в лечении детской пневмонии могут использоваться:
Кроме Цефтриаксона, лидера среди группы цефалоспоринов, в лечении детской пневмонии могут использоваться: Лазолван — производится в форме сиропа и раствора для ингаляций, детям до 2 лет капли Лазолвана добавляют в молоко или сок во время еды, муколитический эффект препарата сохраняется от 6 до 12 часов. Детям младше 2 лет дают по 25 капель 2 раза в день, детям постарше по 50 капель 2- 3 раза в день.
Лазолван — производится в форме сиропа и раствора для ингаляций, детям до 2 лет капли Лазолвана добавляют в молоко или сок во время еды, муколитический эффект препарата сохраняется от 6 до 12 часов. Детям младше 2 лет дают по 25 капель 2 раза в день, детям постарше по 50 капель 2- 3 раза в день. Черная редька с медом — в центре корнеплода вырезается отверстие, куда наливают столовую ложку меда, получившийся сок пьют по 1 чайной ложке 3 раза в день;
Черная редька с медом — в центре корнеплода вырезается отверстие, куда наливают столовую ложку меда, получившийся сок пьют по 1 чайной ложке 3 раза в день; Пробиотики. Для предотвращения дисбактериоза детям всех возрастов показан прием биопрепаратов на фоне приема антибиотиков или после окончания курса (Бифиформ, Йогурт, Хилак форте, Бифидумбактерин).
Пробиотики. Для предотвращения дисбактериоза детям всех возрастов показан прием биопрепаратов на фоне приема антибиотиков или после окончания курса (Бифиформ, Йогурт, Хилак форте, Бифидумбактерин). Диета щадящая — легкие овощные супы, нежирное мясо, фрукты, кисломолочные продукты, овощные пюре. На этапе обострения пневмонии рекомендуется дробное питание: маленькими порциями 6 раз в день. Детям на грудном вскармливании, крайне важно, чтобы он регулярно получать материнское молоко. В нем содержатся антитела, которые помогут быстрее справиться с инфекцией.
Диета щадящая — легкие овощные супы, нежирное мясо, фрукты, кисломолочные продукты, овощные пюре. На этапе обострения пневмонии рекомендуется дробное питание: маленькими порциями 6 раз в день. Детям на грудном вскармливании, крайне важно, чтобы он регулярно получать материнское молоко. В нем содержатся антитела, которые помогут быстрее справиться с инфекцией.
 Возбудителями опасного заболевания являются пневмококки. На сегодняшний день большинство их штаммов сохранили чувствительность к антибактериальным препаратам.
Возбудителями опасного заболевания являются пневмококки. На сегодняшний день большинство их штаммов сохранили чувствительность к антибактериальным препаратам.

 Использование антибиотиков при пневмонии у детей имеет свои особенности. Следует помнить, что такие препараты, как фторхинолоны, не назначаются в детском возрасте. Спектр возбудителей воспаления легких изменяется с возрастом ребенка:
Использование антибиотиков при пневмонии у детей имеет свои особенности. Следует помнить, что такие препараты, как фторхинолоны, не назначаются в детском возрасте. Спектр возбудителей воспаления легких изменяется с возрастом ребенка: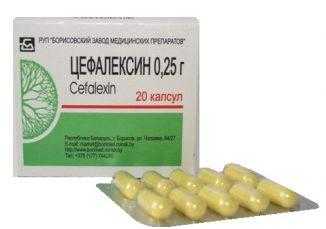 Основные группы антибиотиков:
Основные группы антибиотиков: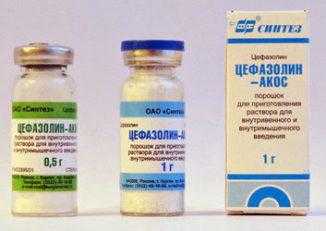 Следует помнить, что антибиотики в виде уколов используют только при высокой интоксикации.
Следует помнить, что антибиотики в виде уколов используют только при высокой интоксикации. После исчезновения симптомов заболевания выполняется рентгенография, прослушивание легких.
После исчезновения симптомов заболевания выполняется рентгенография, прослушивание легких. Воспаление легких – заболевание серьезное, и особенно, если дело касается детей. Последнее время для облегчения симптомов недуга все чаще пользуются антибиотиками. И желание всех родителей вылечить своего малыша препаратами с максимальной долей безопасности естественно.
Воспаление легких – заболевание серьезное, и особенно, если дело касается детей. Последнее время для облегчения симптомов недуга все чаще пользуются антибиотиками. И желание всех родителей вылечить своего малыша препаратами с максимальной долей безопасности естественно.  К лечению антибиотиками нужно подходить крайне осторожно и только исходя их точных врачебных назначений. Терапия в отношении детей подразумевает использование антибактериальных препаратов последнего поколения.
К лечению антибиотиками нужно подходить крайне осторожно и только исходя их точных врачебных назначений. Терапия в отношении детей подразумевает использование антибактериальных препаратов последнего поколения.  Только врач (лечащий или участковый), ознакомившийся с историей болезни, может максимально верно рассчитать суточную и общую дозу антибиотика. Не пытайтесь сделать это самостоятельно – подобная самодеятельность может дорого стоить.
Только врач (лечащий или участковый), ознакомившийся с историей болезни, может максимально верно рассчитать суточную и общую дозу антибиотика. Не пытайтесь сделать это самостоятельно – подобная самодеятельность может дорого стоить.