|
|
||||||||||
|
Панариций лечение в домашних условиях на руке 23221 2 24.12.2016. Антибиотики при панариции пальцаСпособы лечения панариция пальца на руке
Если у человека появился панариций пальца на руке или ноге, лечение можно производить при помощи медицинских препаратов и народных средств. Стоит отметить, что способ терапии будет зависеть от типа панариция. Если консервативное лечение не оказало должного эффекта и болезнь продолжает прогрессировать, медики прибегают к хирургическому вмешательству. Медикаментозное лечение панарицияДостаточно часто панариций развивается вследствие воздействия стафилококковой инфекции. Именно поэтому медикаментозное лечение включает в себя применение антибиотиков. Обычно используются средства широкого спектра действия из группы макролидов, пенициллинов или фторхинолонов. Самым лучшим антибиотиком считается Амоксилав. Этот препарат относится к полусинтетическим пенициллинам широкого спектра действия. Вместо Амоксилава больному могут назначить антибиотические средства из группы фторхинолонов, например, Ципрофлоксацин или Левофлоксацин. Если же с помощью этих средств не удается подавить рост инфекции, лечение производят при помощи Джозамицина.
Обычно антибиотические средства вводят внутримышечно. Однако, если у пациента прогрессирует суставной или костный панариций пальца на руке, лечение производится при помощи внутрикостных инфузий. Для того чтобы удалить гной на пальце, следует использовать определенные мази. Отлично подойдет такое средство, как Левомеколь. Этот медикамент помогает снять воспаление, и уничтожает вредоносные микроорганизмы. Также Левомеколь ускоряет процесс заживления раны и помогает вывести из места поражения вредный экссудат. Мазь необходимо нанести на стерильную марлевую повязку и приложить к панарицию. Повторять эту процедуру желательно 3 раза в день.
Для лечения панариция пальца на руке можно воспользоваться Диоксидином. В состав этой мази входит антибиотик широкого спектра действия, который подавляет размножение стафилококковой инфекции. Стоит отметить, что пользоваться Диоксидином нельзя детям и беременным женщинам. Мазь следует нанести на чистую марлевую повязку и приложить к панарицию. После этого пораженный участок надо туго перебинтовать. Повторять процедуру желательно 3-4 раза в день. Вылечить кожный панариций пальца ноги можно при помощи мази Вишневского. Это средство помогает снять воспаление и вывести гной. Для лечения болезни нужно накладывать на место нагноения стерильные марлевые повязки, пропитанные мазью. Сверху желательно наложить бинт. Повторять процедуру рекомендуется 3 раза в день. Вылечить кожный панариций пальца ноги можно при помощи мази Вишневского Народное и хирургическое лечение панарицияКожный или околоногтевой панариций можно лечить в домашних условиях. Но перед этим нужно проконсультироваться с врачом. Производить лечение панариция пальца на руке можно при помощи лука. Для этого следует разрезать овощ на 2 равные части, очистить от шелухи и запечь в течение 10 минут в духовке. После этого луковицу нужно положить на очаг воспаления и туго перебинтовать палец. Повторять эту процедуру необходимо 5 раз в день.
Ускорить вывод гноя из раны поможет касторовое масло. Для этого нужно вымочить стерильный ватный тампон в масле и приложить его к ране. Затем палец следует туго перебинтовать. Повторять процедуру желательно каждые 2-3 часа. Избавиться от болезни можно при помощи ванночки из обыкновенной соды. Для этого необходимо смешать 2 ст.л. соды и 400 мл кипятка. Затем нужно опустить палец в ванночку на 15-20 минут. Повторять процедуру рекомендуется 6-7 раз в день. Вместо соды можно использовать 2 зубчика чеснока или 20 г измельченных листьев чистотела.
Устранить нагноение можно при помощи ванночки из эвкалипта. Это растение обладает сильнейшим антисептическим и противовоспалительным эффектов. Для приготовления средства смешайте 2 ст.л. эвкалипта и 500 мл теплой воды. Затем опустите палец в ванночку на 10-15 минут. Повторять процедуру надо 4 раза в день. Лечить заболевание можно при помощи специальной мази на основе трав. Для ее приготовления смешайте:
Все ингредиенты растопите на водяной бане до однородной консистенции. Затем поставьте средство в холодильник на 1 час. После этого нанесите мазь на чистую марлевую повязку и приложите ее к воспаленному участку. Далее нужно туго перебинтовать палец. Через 5-6 часов повторите процедуру.
Чаще всего при сухожильном или костном панариции лечение производится при помощи хирургического вмешательства. Оно заключается во вскрытии очага воспаления. Перед операцией пациенту в кость или вену вводят специальный анастезирующий раствор. Затем из раны удаляют гнойный экссудат и накладывают гипсовую повязку. В некоторых случаях после операции больному нужно пройти курс антибиотикотерапии или принимать противогрибковые препараты.
antirodinka.ru Панариций лечение в домашних условиях на рукеПальцы рук наиболее подвержены порезам, царапинам, ссадинам и другим мелким травмам. Обычно мы просто не обращаем внимания подобные неприятности и даже не задумываемся о том, чтобы обработать ранку соответствующим образом. В результате создается «окно» для проникновения в организм вредоносных бактерий, которые могут стать причиной ряда опасных заболеваний. Одно из них носит название панариций – это болезненное нагноение, которое способно привести к необходимости хирургической операции. 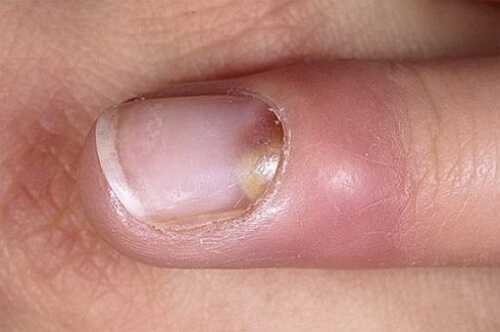 Панариций лечение в домашних условиях на руке Содержание материала Что такое панариций?Панариций – септическое воспаление мягких тканей конечностей, которое обычно поражает пальцы рук, реже ног. Его возбудителями являются бактерии, попадающие под кожу и в мягкие ткани через плохо обработанную рану: в их число входят стафилококки, стрептококки, кишечная палочка, различные грибки и т.д. Особенно часто панариции развиваются вследствие попадания под кожу инородных тел (например, заноз). Общие симптомы заболевания включают:
 Что такое панариций Остальные симптомы и проявления панариция зависят от формы заболевания, которых может быть несколько.
В большинстве случаев вовремя диагностированные панариции вылечиваются без последствий, причем зачастую не требуют хирургического вмешательства. Самой тяжелой формой заболевания является сухожильная, так как патологический процесс может вызвать разрушения костной ткани.  Причины панариция Принципы лечения заболеванияВ первую очередь следует отметить, что в домашних условиях можно лечить только кожную и подкожную форму заболевания, а во всех остальных случаях необходимо обратиться к врачу. При неправильной терапии патологический процесс может проникнуть вглубь тканей и привести к сепсису или потере пальцев. Чего нельзя делать при панариции?Чтобы не усугубить ситуацию при лечении панариция в домашних условиях, необходимо выполнять ряд важных правил.
 Профилактика и осложнения панариция Если заболевание сопровождается такими симптомами, как снижение подвижности кисти, повышение температуры, слабость, головная боль или тахикардия, следует незамедлительно обратиться за медицинской помощью. При регулярном образовании панарициев необходимо сдать анализы крови и посевы на бактерии, а также обратиться к иммунологу и эндокринологу (ситуация может говорить о снижении иммунитета или нарушении обмена веществ). Медицинские препараты для лечения панарицияНаиболее эффективно в борьбе с панарицием используются антибиотики, которые уничтожают патогенную микрофлору, но принимать их можно только после консультации с врачом. Что же можно сделать в домашних условиях? Наиболее безопасные средства, применяющиеся для лечения заболевания – антисептические мази, которые прикладывают к нагноениям в виде компрессов, аппликаций и ванночек.  Лечение панариция
Если вышеперечисленные средства не дают желаемого эффекта, а болезнь продолжает прогрессировать, необходимо как можно быстрее обратиться к врачу, чтобы воспаление и гнойный процесс не прогрессировал. Видео — Панариций пальцаВанночкиВанночки с добавлением разных лекарственных препаратов – еще один эффективный способ борьбы с панарициями. В число подобных средств входят:
Основное условие проведения подобных процедур – температура должна быть терпимой и не доставлять сильного дискомфорта, иначе вдобавок к воспалению тканей можно получить ожог. Ванночки делаются несколько раз на протяжении суток. Видео – Как лечить панариций на пальце рукиНародные рецептыСредства альтернативной медицины зачастую помогают излечить панариций значительно лучше, чем лекарственные препараты, однако их также следует использовать с осторожностью, чтобы не вызвать аллергических реакций и не усугубить заболевание. Проводить подобное лечение рекомендуется на первых стадиях, когда палец слегка покраснел и появился небольшой отек. Если сквозь кожу явственно просвечивает гнойное содержимое, а к симптомам присоединились сильные боли дергающего характера или снижение двигательной активности пальцев, следует немедленно обратиться к специалисту. Луковые компрессы Печеный лук активизирует созревание гнойника и выход его содержимого наружу Печеный лук активизирует созревание гнойника и выход его содержимого наружу. Для приготовления средства необходимо взять небольшую луковицу, запечь ее в духовке, разрезать напополам и делать из нее аппликацию на место воспаления. К запеченному луку можно в равных частях добавить муку и мед – из полученной смеси сделать лепешку, приложить к панарицию, замотать полиэтиленом и утеплить. Компресс поменять после того, как содержимое подсохнет. Процедуру можно проводить несколько раз в день. Чесночные ванночки Чеснок – распространенное средство в борьбе с панарициями Чеснок – еще одно распространенное средство в борьбе с панарициями, так как содержит в составе натуральные антисептические компоненты. Головку чеснока следует измельчить и залить 200 мл воды (температура около 80 градусов), дать немного постоять и погрузить в жидкость палец. Сначала держать его нужно всего несколько секунд, а после того, как температура станет комфортной, продолжать процедуру до остывания воды. Белок со спиртомДостаточно оригинальный и малоизвестный рецепт, который заключается в следующем. Взять одно куриное яйцо, хорошо помыть, отделить белок от желтка. Вылить белок в маленькую емкость и понемногу добавлять медицинский спирт (96%-ный). Добавить нужно около 40 мл спирта, хорошо помешивая, пока белок не примет вид хлопьев белого цвета. Их нужно отцедить через несколько слоев бинта, приложить к больному месту, накрыть полиэтиленом и зафиксировать. Менять такие компрессы нужно через семь часов, терапевтический курс составляет трое суток. Настойка золотого уса Настойка золотого уса — эффективное средство лечения панариция Спиртовую настойку растения под названием золотой ус можно приобрести в аптеке или приготовить своими руками. Для этого взять один большой лист и усы длиной около 20 см, мелко порезать пластмассовым ножом и залить 200 мл водки, которую нужно предварительно подогреть на паровой бане (температура 40-50 градусов). Оставить на 6 часов, налить немного непроцеженной жидкости в маленькую емкость и держать в ней палец 30-40 минут. Процедуру выполнять 2-3 раза в сутки, после чего осторожно просушить обработанное место салфеткой и смазать 5%-ной йодной настойкой. Прополисная настойка При лечении прополисом панариций обычно вскрывается на 2-3-й день Около 20 г натурального прополиса хорошо нарезать, залить медицинским спиртом (100 г) и настоять в течение 3-х дней. Смочить в получившемся средстве кусок марли, сложенный в несколько раз, приложить его к больному месту и закрыть полиэтиленом. Держать до тех пор, пока марля не просохнет. Прополис можно применять и в чистом виде: для этого его следует подержать на паровой бане до размягчения, после чего сделать на палец аппликацию. Оставлять средство на больном пальце можно на сутки, а в перерывах делать содово-солевые ванночки. Пол-литра воды нагреть до температуры 70 градусов, высыпать в нее по столовой ложке соли и соды. Погрузить палец в жидкость, выдержать 15 минут, выполнять процедуру трижды в сутки. Если судить по отзывам, при лечении прополисом панариций обычно вскрывается на 2-3-й день, а на 5-й ранка начинает заживать. Пихтовое масло и мазь Вишневского Мазь Вишневского для лечения панариция Об эффективности лечения панариция мазью Вишневского уже было сказано выше, а кроме того, ее можно использовать в приготовлении разных средств. Один из них выглядит следующим образом: нужно взять три части мази Вишневского и семь частей масла пихты, хорошо перемешать. Нанести получившуюся смесь на марлю, обмотать пораженной место, накрыть пергаментной бумагой, забинтовать. Повязку менять 2-3 раза в сутки. Настойка календулыСпиртовая настойка растения готовится следующим образом. Взять свежие цветки (около столовой ложки) и залить их 100 г спирта, вылить в емкость из стекла, хорошо закрыть и выдержать 10 дней. Чтобы сделать компресс, в настойке следует вымочить кусок марли, обмотать палец и закрыть полиэтиленом. Оставить на три часа, после чего заменить новым и выдержать столько же. Процедуру проводить несколько раз в сутки. Панариций – неприятное и очень болезненное явление, поэтому предупредить его гораздо легче, чем лечить. Для этого нужно внимательно относиться к любым, даже самым мелким травмам кожи пальцев, сразу же обрабатывая их антисептическими растворами или спиртом. Понравилась статья? Сохраните, чтобы не потерять! med-explorer.ru Лечение панариция на пальце руки разными способамиМикро травмы пальцев рук – явление настолько привычное, что на них редко обращают внимание. Однако каждый порез, укол или ссадина – своеобразный лотерейный билет с возможностью «выиграть» гнойное воспаление мягких тканей, называемое панарицием. В народе это заболевание известно как ногтеед или «волосень».
Воспаление вызывают энтерококки, стафилококки, стрептококки, иногда – смешанная микрофлора. В патологический процесс могут вовлекаться все виды тканей, в особо тяжелых случаях – даже кости. Чаще всего встречаются поражения большого, указательного, среднего пальца ведущей руки. В группе повышенного риска оказываются люди с ослабленным иммунитетом, заболеваниями эндокринной системы и дети в силу незрелости иммунной защиты. Способствуют развитию воспалительного процесса:
Панариций на пальце ноги встречается редко, так как ноги меньше подвержены микро травматизации. Формы заболеванияВ зависимости от глубины поражения различают поверхностные и глубокие поражения. По локализации и виду тканей, вовлеченных в гнойный процесс, панариций пальца классифицируют как:
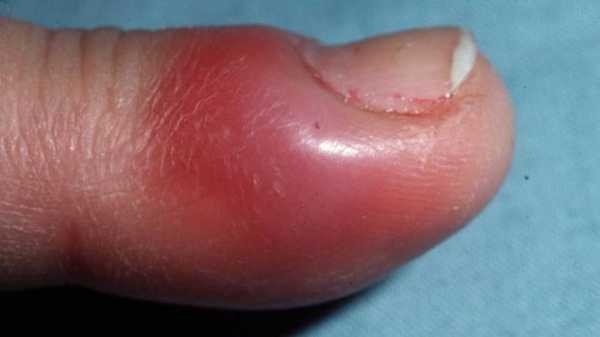
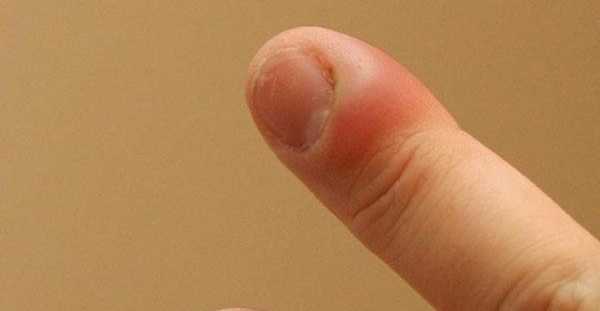
СимптомыС момента инфицирования до развития выраженных симптомов обычно проходит несколько дней (3-10). Кожа в области поражения начинает лосниться, возникают пульсирующие или подергивающие боли, ощущение распирания, развивается отек. Кожа пораженной фаланги краснеет, наблюдается локальное повышение температуры. При поверхностных формах панариция скопления гноя просвечивают сквозь кожу. Прогрессирующее гнойное воспаление пальца приводит к распространению отека по кисти, у больного может повышаться общая температура тела, развиваются признаки общей интоксикации: слабость, тошнота, озноб, тахикардия. Среди вероятных осложнений панариция:
ЛечениеГнойные воспаления на разных стадиях развития подвергаются консервативному или хирургическому лечению. Применение народных методов допускается только на ранних стадиях и при заведомо неглубоких поражениях. При глубоких формах панариция пальца лечение народными методами неэффективно и небезопасно. Консервативное лечениеУвидев, что палец начал воспаляться и под кожей скапливается гной, немало людей допускает серьезную ошибку: начинают принимать антибиотики. Самолечение при гнойных процессах не рекомендуется, при подозрении на развитие панариция лучше сразу обратиться к врачу. В большинстве случаев панариций на руке вызывает стафилококковая микрофлора, устойчивая к наиболее известным и популярным антибактериальным препаратам. Кроме этого антибиотики имеют немало специфических противопоказаний и ограничений в применении. Консервативная терапия оправдана до образования гнойника, на стадии уплотнения места поражения и скопления в очаге воспаления полупрозрачной жидкости. Как правило, это 8-24 часа (изредка – до 48 часов) после старта гнойного процесса. Лечение панариция на пальце с применением антибиотиков проводится только по назначению врача. Как правило, на ранних стадиях развития воспалительного процесса назначают антибактериальную мазь Левомиколь. Позже может понадобиться пероральное или внутримышечное применение антибактериальных препаратов. Поскольку для выяснения природы инфекционного агента требуется немало времени, назначаются препараты широкого спектра действия, например, Ципрофлоксацин, Амоксиклав, Цефтриаксон. Хирургическое лечениеПоказаниями к оперативному лечению панариция на пальце руки в любой форме является отсутствие положительной динамики при консервативном лечении, образование гнойного очага. Когда гноя образуется слишком много, интенсивность боли нарастает до невыносимой. Экстренная операция проводится после первой бессонной ночи пациента. Операция по вскрытию гнойника проводится под местным наркозом. После анестезии врач делает надрез, вычищает содержимое абсцесса и иссекает отмершие ткани. При абсцессах, расположенных под ногтевой пластинкой или поблизости, приходится удалять ноготь. Очищенную рану врач промывает антисептическим раствором и обрабатывает антибиотиком. В послеоперационном периоде кроме обязательных перевязок пациенту назначают курс лечения антибиотиками. Дополнительно назначаются препараты ранозаживляющего, при наличии показаний – общеукрепляющего и антианемического действия. Народная медицина против панарицияНародные методы можно применять исключительно на ранних стадиях развития заболевания или как дополнение к основной терапии. Если у пациента диагностирован сахарный диабет или другие заболевания, заведомо приводящие к гнойным осложнениям, знания о том, как самостоятельно лечить панариций на пальце, лучше не применять. В таких случаях лучше безотлагательно обратиться за квалифицированной медицинской помощью при малейшем подозрении на развивающийся гнойный процесс.
Помощь врача потребуется и при ухудшении самочувствия, в противном случае избежать осложнений будет трудно.
Насколько бы вы ни были уверены в действенности народных методов, ставить эксперименты на себе не рекомендуется. Лечение панариция в домашних условиях необходимо согласовать с врачом. Если вылечить воспаление не удается и состояние ухудшается, следует немедленно обращаться к специалисту. palcyruknog.ru формы и симптомы, хирургическое и консервативное лечениеПо данным медицинской статистики, до 20-30% случаев обращения к хирургам амбулаторной сети обусловлено панарицием. Так называют острое воспаление тканей ладонной (или подошвенной) поверхности пальцев и околоногтевых пространств. Оно нередко принимает гнойный характер и может осложняться распространением инфекции с развитием флегмоны. В большинстве случаев диагностируется поверхностный панариций пальцев кисти, хотя не исключено поражение стоп и развитие глубоких форм болезни. Причины возникновенияПанариций – это бактериально обусловленное неспецифическое воспаление. Чаще всего в качестве возбудителя выступают гноеродные стафилококки и стрептококки. Но не исключено участие и других патогенных микроорганизмов (например, дрожжеподобных грибов) и микст-инфекции. Иногда встречается также герпетическая форма заболевания. Путь проникновения возбудителей – исключительно экзогенный. Входными воротами в большинстве случаев становятся небольшие повреждения кожи. Поэтому в анамнезе у пациентов с панарициями могут быть уколы швейными иглами и шипами растений, порезы (в том числе при стрижке ногтей), раны после сорванных заусениц, удаленные или оставшиеся занозы, потертости. Повышенный риск развития панариция отмечается у людей, чья трудовая деятельность или хобби связаны с обработкой дерева, металла и других поверхностей. Склонны к такому заболеванию рыбаки и работники рыборазделочных цехов. Реже занос инфекции происходит при укусах животных, рваных и размозженных ранах, открытых переломах пальцев.
Развитию панариция способствуют:
В большинстве случаев заболевание обусловлено травмами на производстве и имеющимися профессиональными предрасполагающими вредностями. На бытовые причины приходится 10-15%. ПатогенезОстрый панариций относится к классическим хирургическим инфекциям, и этапы его развития соответствуют стадиям обычного гнойного воспаления. Проникновение и последующее размножение микробного агента запускает реакцию прилегающих тканей с нарушением микроциркуляции, отеком и миграцией к очагу клеток иммунной системы. Некоторые из них пытаются фагоцитировать микроорганизмы и инородные частицы, другие отвечают за выброс разнообразных медиаторов воспаления. Скопление экссудата и массы погибших микробных и иммунных клеток при условии сохраняющейся активности бактерий способствует переходу катарального воспаления в гнойное. Панариций на пальце ноги развивается по такому же механизму. При этом патологический процесс на ладонной поверхности распространяется преимущественно вглубь, что объясняется анатомическими особенностями строения подкожной клетчатки пальцев. Это же обуславливает выраженность болевого синдрома при панарициях такой локализации. Кожа в этой области фиксирована с помощью множества соединительнотканных перегородок, разделяющих подкожную клетчатку на отдельные секции. Поэтому-то поначалу воспаление при панариции локальное. Последующее гнойное расплавление соединительнотканных тяжей или переход инфекционного процесса на сухожилия, их влагалища, кости и суставы сопровождается быстрым горизонтальным распространением гнойного воспаления. Это чревато не только переходом панариция во флегмону кисти, но и развитием общего септического состояния. Такое возможно при низкой иммунной реактивности, позднем обращении к врачу, отказе от предлагаемого лечения или его самовольной коррекции. КлассификацияКлассификация панариция основана на глубине и локализации гнойно-воспалительного процесса. А вот вид возбудителя при этом не играет ключевой роли, характер флоры указывают в диагнозе в качестве уточнения. Болезнь может иметь несколько клинических форм:
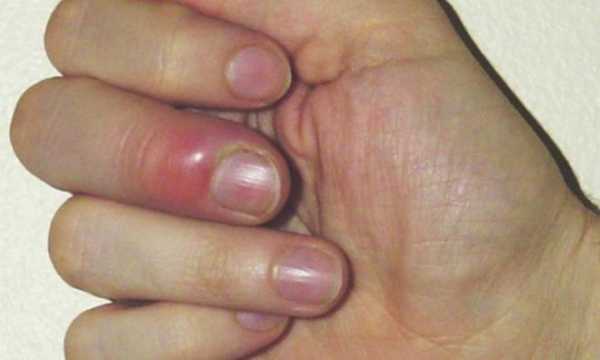
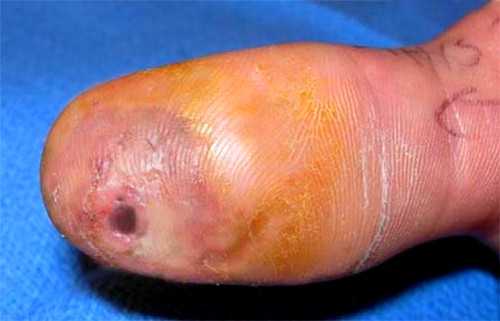
Суставной, костный и сухожильный панариций относятся к глубокой форме заболевания, как и пандактилит. А все остальные разновидности являются поверхностными, именно они диагностируются чаще всего. 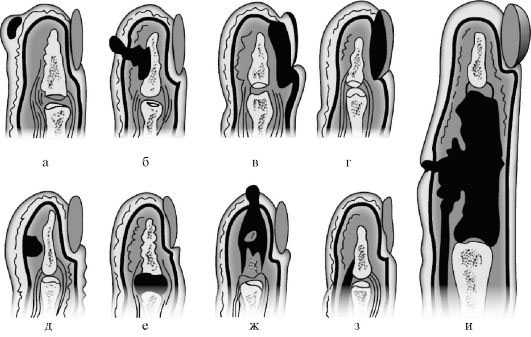 а — кожный; б — паронихия; в — подногтевой; г — подкожный; д — сухожильный; е — костный; ж — суставной; з — костно-суставной; и — пандактилит Некоторые специалисты называют панарицием и гнойно-воспалительные заболевания кисти с поражением ладони, тыльной поверхности, межпальцевых промежутков и подапоневротических образований. Но корректнее относить их к флегмонам. Воспаление тыльных поверхностей проксимальной и средней фаланг пальцев тоже обычно не считают панарицием, за исключением случаев их вторичного поражения при пандактилите. Клиническая картина разных форм панарицияСимптомы любой формы панариция включают местные и общеинфекционные проявления. Их выраженность зависит от глубины и локализации воспалительного процесса, а также от вирулентности возбудителя и активности иммунного ответа. К общим проявлениям заболевания относят признаки интоксикации (слабость, недомогание, головные боли, тахикардия), гипертермию, вплоть до развития лихорадки. Они могут возникать и при самой поверхностной форме, когда местные изменения еще ограничиваются толщей кожи. Это зависит от активности возбудителя, характера выделяемого им токсинов и реактивности организма заболевшего. Возможно также развитие регионарного лимфангита и лимфаденита. К местным проявлениям относят изменения кожи в области поражения: болезненность, покраснение, отечность (припухлость), локально повышенную температуру. При поверхностных формах панариция на этапе перехода воспаления в гнойную стадию нередко видно скопление гноя. А при чрезкожном прорыве он выделяется наружу. Выраженная болезненность и инфильтрация тканей приводят к ограничению подвижности пораженного пальца и вынужденному выключению его из использования. Но различные виды панариция имеют и свои особенности. Кожная и подкожная формаПро кожную форму говорят в случае локализации гнойного очага под эпидермисом. Скапливающийся экссудат при этом расслаивает кожу, образуя плоский или выпуклый пузырек. Его содержимое может быть серозным, гнойным и с геморрагической примесью. Пациенты с кожной формой редко обращаются к врачу. Панариций у них вскрывается самопроизвольно, многие также эвакуируют скопление гноя путем прокола иглой или с помощью маникюрных ножниц. Подкожная форма – сама распространенная. Именно с таким панарицием чаще всего и обращаются к врач, чаще всего уже на гнойной стадии заболевания. Воспалительный очаг при этом располагается в подкожной клетчатке и ограничивается с боков соединительнотканными тяжами. Выраженная отечность воспаленных тканей и скапливающийся гной приводят к натяжению последних естественных образований. Это и становится причиной выраженной нарастающей боли, которая приобретает дергающий характер при переходе воспаления из катарального в гнойное. При этом нередко отмечается озноб. Подкожный панариций редко вскрывается самопроизвольно. Это объясняется быстрым закрытием раневого канала (через который и проникла инфекция) еще до скопления гноя и тенденцией к погружению инфильтрата по ходу фиброзных перегородок. Очаг воспаления можно определить по зоне просветления на гиперемированном и отечном фоне. Встречается комбинированная форма, когда панариций имеет форму песочных часов с 2-мя сообщающимися очагами: кожным и подкожным. Чаще всего она развивается при гнойном расплавлении базальных слоев кожи в результате прогрессирования воспаления. Такой гнойник называют также запонковидным. Околоногтевая и подногтевая формаОчаг нередко локализуется в околоногтевых валиках. Это объясняется распространенностью микротравм кожи этой области при чрезмерно старательном обрезном маникюре или склонностью к обрыванию заусениц. Панариций у новорожденного в большинстве случаев именно околоногтевой. Ведь не имеющие должного опыта молодые родители нередко используют травмоопасные обычные маникюрные инструменты или стараются как можно короче обрезать углы ногтевых пластин у ребенка. Околоногтевой панариций сопровождается утолщением и гиперемией валиков, из-под которых вскоре начинает сочиться засыхающая серозно-гнойная жидкость. Гнойная полость при этом может и не формироваться, воспаление остается на стадии инфильтрации. Если же гной приводит к расплавлению глубоко лежащих тканей, процесс распространяется в горизонтальном и вертикальном направлении. При этом образуется разветвленная полость, каждый карман которой может вскрываться самостоятельно. В случае поражения верхнего околоногтевого валика панариций называют паронихией. Здесь воспалительный очаг располагается в непосредственной близости от основания ногтевой пластины, что может способствовать ее отслоению. Воспалительный процесс переходит в подногтевую форму, пластина отстает от своего ложа. Гной с течением времени может прорываться с ее боков или по мере роста ногтя выходить из-под края. Подногтевой панариций может формироваться и первично, при надломе ногтевой пластины или ее проникающем ранении. Но самой частой причиной развития такой формы заболевания является заноза. 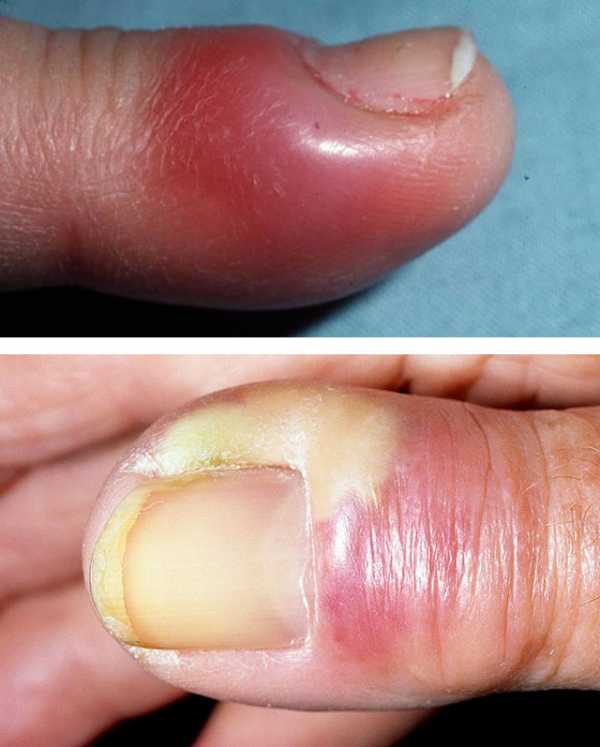 Острая паронихия 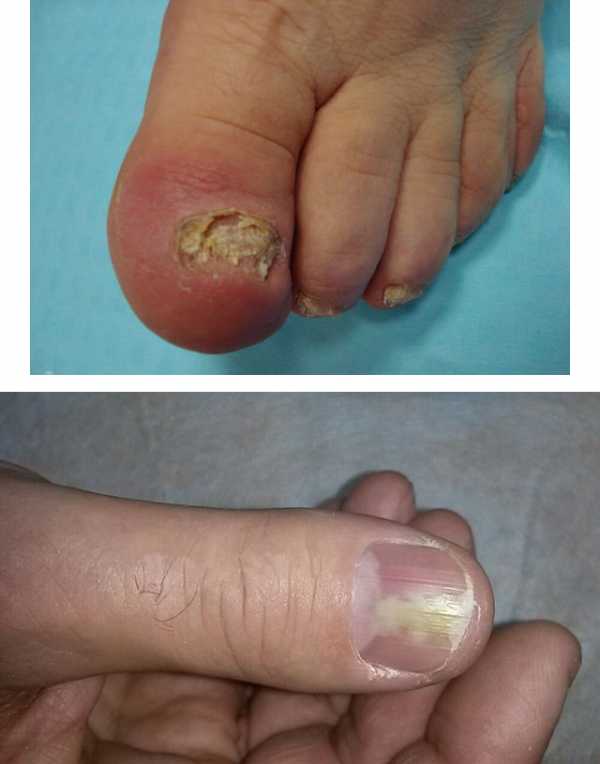 1. Панариций на фоне грибка ногтей2. Подногтевой панариций
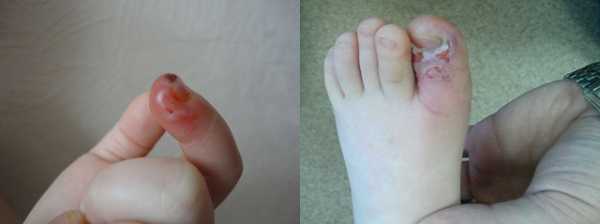 Герпетический панариций Сухожильный панарицийСухожильная форма заболевания редко возникает первично. Такое возможно лишь при глубоких проникающих ранениях пальцев. Обычно в процесс вовлекается и подкожная клетчатка. Чаще же всего сухожилия (вернее, окружающие их сумки-влагалища) поражаются при прогрессировании поверхностного панариция. Причем поначалу воспаление носит реактивный характер, в последующем происходит проникновение возбудителя и нагноение уже образованного транссудата. Эту форму заболевания называют также тендовагинитом. Пораженный палец резко отечный, покрасневший, постоянно полусогнут. Практически всегда проявляется интоксикация. Пациент ощущает постоянную боль, которая резко усиливается при попытке активного или пассивного разгибания воспаленного пальца. Щадящее положение конечности быстро приводит к временной нетрудоспособности пациента. Сухожильная форма – самый тяжелый вид болезни, который чаще всего приводит к осложнениям даже при своевременном начале лечения. Костная разновидность болезниКостный панариций чаще всего развивается на концевой фаланге. Располагающаяся здесь кость рыхлая, губчатая, не имеет внутреннего канала и обильно васуляризируется из поднадкостничных сосудов. Это способствует достаточно легкому проникновению инфекции из воспаленной клетчатки. К тому же на концевой фаланге кость располагается очень близко к ногтевому ложу, что тоже облегчает трансформацию паронихии в костный панариций. Реже эта форма заболевания развивается при открытых переломах пальца, обычно протекающих с размозжением и инфицированием мягких тканей. Фактически поражение кости при таком панариции является остеомиелитом. Нередко встречается ситуация, когда разрушение кости развивается после проведенного вскрытия подкожного или околоногтевого очага и периода улучшения состояния. Это объясняется недостаточно полным опорожнением гнойной полости и ранним закрытием операционной раны. Признаками костного панариция является постоянная глубокая боль в пораженной фаланге и появление костных секвестров (кусочков кости) в скудном отделяемом из гнойной раны. Повышается температура тела, резко усиливается отек. Фаланга приобретает булавовидный вид, осевая нагрузка на нее становится болезненной. Но к имеющимся болевым ощущениям многие пациенты быстро привыкают и не обращаются к врачу, предпочитая самостоятельное лечение народными средствами. Это чревато усугублением ситуации и дальнейшим распространением инфекции, вплоть до развития сепсиса. Суставной панарицийНечастая, но инвалидизирующая форма заболевания. Это деструктивный гнойный артрит. Поражение суставов пальцев чаще всего происходит после ранения кожи у их дорсальной или боковой поверхности, где мало подкожной клетчатки. Симптомами болезни являются резкий отек и выраженная болезненность пораженного сустава, приводящие к значительному ограничению его подвижности. Кожа над ним покрасневшая, горячая, туго натянутая вплоть до исчезновения естественных складок. При несвоевременном или недостаточно интенсивном лечении в воспаление вовлекаются прилежащие сухожильные сумки, хрящи и кости, сустав необратимо разрушается. ПандактилитПандактилит – отнюдь не остро развивающаяся форма болезни. Она может быть результатом прогрессирования различных видов панариция, с распространением гнойного процесса на все смежные ткани. Но иногда пандактилит формируется без явно очерченных признаков локального воспаления. Это возможно при заражении пальца высоковирулентными возбудителями, склонными к быстрому распространению и выделяющих мощные токсины. Пандактилит сопровождается тяжелой интоксикацией, гнойным подмышечным лимфаденитом и потенциально угрожающим жизни септическим состоянием. Палец резко отечен, синевато-багрового цвета и иногда с участками изъязвления. Пациента беспокоят постоянные интенсивные боли, усиливающиеся при прикосновении и попытке движений. Возможные осложненияВозможные осложнения панариция связаны с распространением гнойной инфекции за пределы пальца или с последствиями перенесенного заболевания. К ним относят:
ДиагностикаДиагностика панариция направлена на исключение других инфекционно-воспалительных заболеваний кисти (или стопы), на уточнение характера и глубины поражения пальцев. Обследование пациента включает:
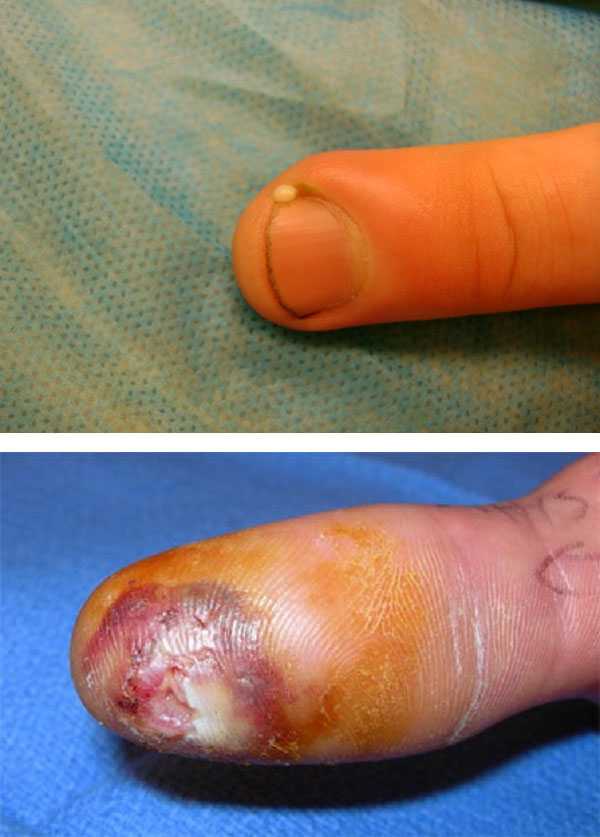
План обследования также нередко включает анализы для выявления предрасполагающих и отягчающих течение заболевания факторов. Сюда входят определение уровня глюкозы в крови (для исключения диабета) и исключение сифилиса. Клиническая картина панариция требует дифференциальной диагностики с онихомикозами (особенно при поражении пальцев стоп), рожистым воспалением, фурункулами, карбункулами. А иногда врачу приходится исключать особую патологию, так называемый шанкр-панариций. Это редкая форма первичного сифилиса, когда входными воротами для бледной трепонемы становятся микроповреждения эпидермиса пальцев рук. Такое возможно у медработников, по роду деятельности контактирующих с потенциально зараженными биологическими жидкостями и тканями. В группе риска находятся патологоанатомы, проводящие спинальные пункции неврологи и анестезиологи-реаниматологи, задействованный в инфузиях средний медицинский персонал и некоторые другие. Как лечить панариций: основные принципыЕсли развивается панариций, лечение в домашних условиях проводится исключительно под контролем и по назначениям врача-хирурга. Не исключено проведение так называемых малых хирургических вмешательств в амбулаторных условиях. А при нарастании симптоматики и неэффективности проводимой терапии целесообразна госпитализация в отделение гнойной хирургии. Тактика лечения панарициев зависит в первую очередь от типа воспаления и глубины поражения тканей. На катарально-инфильтративной стадии заболевания используют консервативные методики. Задачей такой терапии является локализация воспаления, борьба с возбудителем, уменьшение выраженности отека и других местных проявлений. Появление дергающей боли, волна гипертермии и первая бессонная ночь – признаки перехода воспаления в гнойную форму. Это требует уже хирургического лечения для эвакуации гноя, удаления некротических тканей и создания достаточного пути оттока для образующегося экссудата. Объем и техника операции определяются формой панариция. По возможности в рану ставят дренаж, что предотвращает слипание краев раны и облегчает самоэвакуацию гнойного экссудата. Исключение составляет кожная форма, в этом случае проводится только широкое вскрытие панариция (подэпидермального пузыря). Проведенное хирургическое лечение обязательно дополняется консервативными мерами, промыванием послеоперационной раны и перевязками с антисептическими и противовоспалительными средствами. Применение Левомеколя при панариции – самая частая послеоперационная мера. Если же основная симптоматика после операции не проходит, необходимо повторное прицельное обследование для исключения развития глубоких форм заболевания и осложнений. Консервативное лечениеКонсервативное лечение может включать:
Консервативная терапия возможна и на ранних стадиях глубоких форм панариция. Хирургическое лечение панарицияОперация при панариции чаще всего направлена на эвакуацию гноя, удаление некротизированных масс (например, костных секвестров), создание адекватного оттока из гнойного очага. Но при необходимости проводятся и радикальные вмешательства – ампутация пораженной фаланги или всего пальца. К основным видам вмешательства относят:
Сколько заживает палец при панариции, зависит от многих факторов. Чем быстрее и полноценнее удается удалить гной и подавить активность патогенной флоры, тем быстрее происходит процесс восстановления. ПрогнозПоверхностный панариций – заболевание, с достаточно благоприятным прогнозом. Возможно полное излечение пациента без формирования уродующих дефектов конечностей и грубых деформирующих рубцов. Околоногтевые и подногтевые формы обычно не приводят к тотальному необратимому изменению ростковой зоны ногтя, так что внешний вид концевой фаланги со временем восстанавливается. А возможные неровности отрастающей ногтевой пластины не требуют хирургической коррекции и не нарушают функционирование пальца. Для людей некоторых профессий критичным может стать изменение поверхностной чувствительности подушечки пальца после перенесенного панариция этой области и оперативного вмешательства. Такая проблема, к примеру, актуальна для машинисток, швей, декораторов. Именно поэтому вскрытие панариция концевой фаланги стараются производить путем окаймляющего дугообразного разреза, что снижает травматичность операции. Прогноз при глубоких формах зависит от объема поражения, своевременности лечения и ответа организма на терапию. При выраженных тендовагинитах и артритах возможна инвалидизация пациента вследствие развития костно-суставных контрактур, если поражается ведущая рука. Снижается трудоспособность и при удалении фаланги или всего пальца. Но не стоит забывать, что операции такого объема проводятся по жизнесохраняющим показаниям, позволяя справиться с генерализацией инфекции и предотвратить летальный исход. bellaestetica.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Самым лучшим антибиотиком считается Амоксилав
Самым лучшим антибиотиком считается Амоксилав Левомеколь ускоряет процесс заживления раны и помогает вывести из места поражения вредный экссудат
Левомеколь ускоряет процесс заживления раны и помогает вывести из места поражения вредный экссудат Производить лечение панариция пальца на руке можно при помощи лука
Производить лечение панариция пальца на руке можно при помощи лука Избавиться от болезни можно при помощи ванночки из обыкновенной соды
Избавиться от болезни можно при помощи ванночки из обыкновенной соды Устранить нагноение можно при помощи ванночки из эвкалипта
Устранить нагноение можно при помощи ванночки из эвкалипта