|
|
||||||||||
|
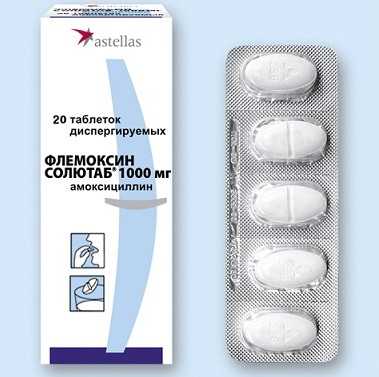
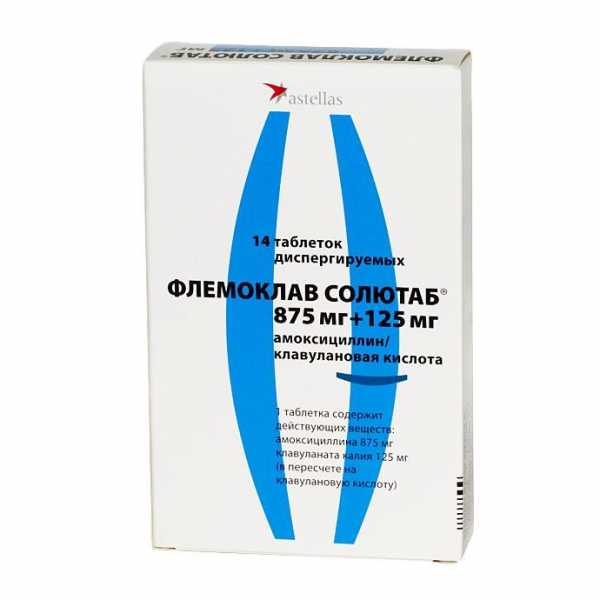
Инфекции кожи и мягких тканей: современные подходы к лечению. Антибиотик воспаление мягких тканейИнфекции кожи и мягких тканей: современные подходы к лечению - Инфекции кожи и подкожной клетчаткиДоценко Н.Я. доктор медицинских наук, профессор Medicus Amicus 2004, #3 Терминология инфекций кожи и мягких тканей (ИКМТ) не унифицирована. С практической точки зрения они делятся на три группы (табл.)[3]. Основной источник ИКМТ - колонизирующие поверхность кожи золотистый стафилококк и пиогенные стрептококки, проникающие в эпидермис при наличии повреждений. Установление природы ИКМТ путем проведения бактериологического посева обязательно в тяжелых случаях, таких, как множественные фурункулы и карбункул, расположение фурункула на лице, вторичных и некротизирующих инфекциях. Лечение ИКМТ включает три основных компонента - местное воздействие, хирургическое пособие и антибиотикотерапию. Первичные пиодермииЦеллюлит - острое воспаление кожи и/или подкожной клетчатки с их уплотнением, гиперемией, отеком без клеточного некроза или нагноения, часто сопровождающееся лимфангиитом и регионарной лимфаденопатией. Фурункул - острое перифокальное воспаление волосяного фолликула, чаще возникающее на лице, шее, груди и ягодицах. Рецидивирование осложняется развитием фурункулеза. До гнойного расплавления фурункула рекомендуется покой, антисептические повязки (ихтиол не показан - способствует абсцедированию инфильтрата). Однако при локализации процесса, например, в преддверии носа, закладывают в нос 10% синтомициновую эмульсию. При поверхностном расположении фурункула можно удалить некротический стержень. Фурункул лица угрожает менингеальными осложнениями, поэтому все манипуляции в этой области ограничиваются. При данной локализации фурункула ограничивают речь, жевание. Системная антибиотикотерапия показана только при расположении фурункулов на лице. Карбункул - конгломерат фурункулов, образующийся в результате подкожного распространения инфекции с развитием гнойно-некротического воспаления глубоких слоев кожи, часто с отторжением некротических масс. Лечение карбункула обычно оперативное. Если воспаление прогрессирует, несмотря на достаточный разрез, показана антибиотикотерапия. Гидраденит ("сучье вымя") - локальное болезненное воспаление апокринных желез, обычно локализуется в подмышечной области или в паху. Лечение в стадии инфильтрации консервативное (покой, исключается мытье очага поражения, антибиотикотерапия, ультрафиолетовое облучение, обработка кожи спиртом или антисептиками), при появлении флюктуации - вскрытие гнойника. Таким образом, системная антибиотикотерапия проводится при локализации фурункула на лице (и шее), при гидрадените. При карбункуле приоритет имеет хирургическое пособие. В легких случаях назначаются феноксиметилпенициллин, амоксициллин или макролиды. При стафилококковом целлюлите в легких случаях назначают цефалексин, амоксициллин/клавуланат внутрь, в тяжелых случаях - цефалоспорины II поколения (цефамандол, цефуроксим), клиническая эффективность которых доказана. При рецидивирующих фурункулах проводится непрерывная антибиотикотерапия в течение 1-2 мес. (бициллин либо макролиды по 1 неделе каждый месяц). В последнее время наблюдается рост штаммов метициллинорезистентных S. aureus (MRSA). Несмотря на редкость подобных случаев среди амбулаторных пациентов (1%), с учетом широкой распространенности ИКМТ и их дальнейшего роста, могут возникнуть проблемы при лечении, поскольку арсенал активных против MRSA средств ограничен ко-тримоксазолом (триметоприм/сульфаметоксазол), тетрациклинами и препаратом из группы оксазолидинонов (линезолид). Показано, что штаммы S.aureus, выделенные от госпитализированных пациентов с поверхностными ИКМТ, обладают высокой резистентностью к тетрациклину, гентамицину, ципрофлоксацину, клиндамицину, хлорамфениколу, эритромицину, сохраняя при этом чувствительность к фузидиевой кислоте и мупироцину. Вторичные ИКМТ, возникшие на фоне сопутствующих заболеванийПролежни - ишемический некроз и изъязвление тканей над костным выступом, длительно подвергавшихся непрерывному давлению извне. При наличии в патологическом материале кокковой флоры назначают антибиотики, как при стрептококковом или стафилококковом целлюлите. При грамотрицательной инфекции или сепсисе используют амоксициллин/клавуланат, имипенем/циластатин, цефалоспорин IV поколения цефепим. Синдром диабетической стопы (СДС) - комплекс анатомо-функциональных изменений, обусловленных диабетической нейропатией, микро- и макроангиопатией, остеоартропатией, приводящий к инфицированию мягких тканей стопы с развитием гнойно-воспалительного процесса, что в конечном счете заканчивается ампутацией конечности. Из участков поражения чаще высевают аэробную флору, нередко полимикробную. Сложно дифференцировать инфицированные и неинфицированные язвы стопы, поскольку даже при глубокой инфекции у большинства больных отсутствуют повышение температуры тела, лейкоцитоз и увеличение СОЭ. С одной стороны, отсутствие этих признаков не исключает возможности инфекции, с другой - их присутствие при наличии язвы всегда свидетельствует о значительном повреждении. Принципы лечения СДС: метаболический контроль, соблюдение гигиены, очищение раны от нежизнеспособных тканей, гиперкератозов, разгрузка стопы, местное лечение, антибиотикотерапия. При слабо выраженной инфекции показано пероральное применение амоксициллина, клиндамицина, цефуроксима или цефалексина. В более выраженных случаях используют внутривенно имипенем/циластатин, ампициллин/сульбактам, клиндамицин или фторхинолоны III-IV поколений (левофлоксацин, моксифлоксацин).При формирования абсцесса показано хирургическое вмешательство. Тяжело протекающие инфекции отличаются массивным целлюлитом, лимфаденитом с развитием септического состояния. Антибиотики выбора - имипенем/циластатин, эффективны ампициллин/сульбактам в сочетании с аминогликозидами, цефалоспорины III-IV поколений. В 2002 году был опубликован систематический обзор 25 рандомизированных контролируемых испытаний по оценке эффективности местного и системного лечения трофических язв нижних конечностей, пролежней и диабетической стопы. Использование аллопуринола и диметилсульфоксида, повязок из активированного угля с серебром, медьсодержащих трипептида и сульфадиазина серебра повышало вероятность заживления трофических язв нижних конечностей по сравнению с плацебо и другими препаратами для местного применения. Нанесение оксихинолоновой мази способствовало заживлению пролежней. Авторы пришли к выводам, что местное применение некоторых антибактериальных средств способствует заживлению хронических язвенных поражений кожи. Лечение системными антибиотиками они рекомендуют при признаках системной инфекции. Рожистое воспаление (РВ), рожа - инфекционная болезнь, вызываемая b-гемолитическим стрептококком (при тяжелом течении - полимикробными ассоциациями). Характеризуется очаговым серозным или серозно-геморрагическим воспалением кожи, слизистых оболочек, лихорадкой, интоксикацией. По характеру местных проявлений выделяют эритематозную, эритематозно-буллезную, эритематозно-геморрагическую и буллезно-геморрагическую формы; по кратности течения - первичную, рецидивирующую, повторную; по распространенности местных проявлений - локализованную, распространенную, блуждающую, метастатическую; по тяжести течения - легкую, среднетяжелую и тяжелую. При тяжелом течении РВ с интоксикацией или распространенным поражением кожи (особенно при буллезно-геморрагической форме) и частых рецидивах независимо от степени интоксикации и характера местного процесса, а также при наличии тяжелых сопутствующих заболеваний, детском и старческом возрасте требуется госпитализация. Местная терапия РВ рекомендована при буллезных формах с локализацией на конечностях. Неповрежденные пузыри надрезают, после выхода экссудата на них несколько раз в день накладывают повязки с 0,1% риванолом или 0,02% фурациллином. Тугое бинтование недопустимо.Местное применение антибиотиков при РВ нецелесообразно, так как при таком способе использования они не уничтожают микрофлору, но изменяют ее состав.Системная антибиотикотерапия при РВ обязательна и проводится амбулаторно новыми макролидами или цефаклором в течение 7-10 дней. Возможно использование доксициклина, при непереносимости - фуразолидона. В стационаре применяются бензилпенициллин, цефазолин или линкомицин 7-10 дней. При тяжелом течении, развитии абсцесса, флегмоны назначают цефалоспорины II-III поколения, защищенные пенициллины, в том числе в сочетании с фторхинолонами II поколения (ципрофлоксацин, офлоксацин), или монотерапию фторхинолонами III-IV поколений. Лечение рецидивирующего РВ проводится защищенными пенициллинами, фторхинолонами III-IV поколений. Бициллинопрофилактика (бензатин бензилпенициллин 2,4 млн ЕД) предотвращает реверсию L-форм стрептококка в бактериальные формы. При трех и более рецидивах в год проводится круглогодичная бициллинопрофилактика 2-3 года с интервалом в 3-4 нед. (в первые месяцы интервал 2 нед.). При сезонных рецидивах антибиотикотерапию начинают за месяц до начала сезона заболеваемости с интервалом 3-4 нед. до 3-4 месяцев ежегодно. Некротизирующие ИКМТ Особенности:
Литература 1. Березняков И.Г. Принципы разумного применения антибиотиков. Клиническая антибиотикотерапия, № 1 (2004). 2. Тутченко М.І., Ігнатовський Ю.В., Счастний В.М. Медикаментозна терапія бешихового запалення у хворих з обтяженою супутньою патологією. Клиническая антибиотикотерапия, № 4 (2002).3. Файл Т. Диагностика и антимикробная терапия инфекций кожи и мягких тканей. Клиническая микробиология и антимикробная химиотерапия, № 2 (2003).4. Шапиро А.В. Антибиотики и их применение при гнойно-воспалительных заболеваниях. Лікування та діагностика, № 1(1999).5. Leibovici L. Обзор: местное применение некоторых антимикробных препаратов способствует заживлению хронических язвенных поражений кожи. Международный журнал медицинской практики, №3 (2002).
www.nedug.ru Инфекции кожи и мягких тканей: современные подходы к лечению - Инфекции кожи и подкожной клетчаткиДоценко Н.Я., кандидат медицинских наук, профессор Установление природы ИКМТ путем проведения бактериологического посева обязательно в тяжелых случаях, таких, как множественные фурункулы и карбункул, расположение фурункула на лице, вторичных и некротизирующих инфекциях. Лечение ИКМТ включает три основных компонента - местное воздействие, хирургическое пособие и антибиотикотерапию. Первичные пиодермии Целлюлит - острое воспаление кожи и/или подкожной клетчатки с их уплотнением, гиперемией, отеком без клеточного некроза или нагноения, часто сопровождающееся лимфангиитом и регионарной лимфаденопатией. Фурункул - острое перифокальное воспаление волосяного фолликула, чаще возникающее на лице, шее, груди и ягодицах. Рецидивирование осложняется развитием фурункулеза. До гнойного расплавления фурункула рекомендуется покой, антисептические повязки (ихтиол не показан - способствует абсцедированию инфильтрата). Однако при локализации процесса, например, в преддверии носа, закладывают в нос 10% синтомициновую эмульсию. При поверхностном расположении фурункула можно удалить некротический стержень. Фурункул лица угрожает менингеальными осложнениями, поэтому все манипуляции в этой области ограничиваются. При данной локализации фурункула ограничивают речь, жевание. Системная антибиотикотерапия показана только при расположении фурункулов на лице. Карбункул - конгломерат фурункулов, образующийся в результате подкожного распространения инфекции с развитием гнойно-некротического воспаления глубоких слоев кожи, часто с отторжением некротических масс. Лечение карбункула обычно оперативное. Если воспаление прогрессирует, несмотря на достаточный разрез, показана антибиотикотерапия. Гидраденит ("сучье вымя") - локальное болезненное воспаление апокринных желез, обычно локализуется в подмышечной области или в паху. Лечение в стадии инфильтрации консервативное (покой, исключается мытье очага поражения, антибиотикотерапия, ультрафиолетовое облучение, обработка кожи спиртом или антисептиками), при появлении флюктуации - вскрытие гнойника. Таким образом, системная антибиотикотерапия проводится при локализации фурункула на лице (и шее), при гидрадените. При карбункуле приоритет имеет хирургическое пособие. В легких случаях назначаются феноксиметилпенициллин, амоксициллин или макролиды. При стафилококковом целлюлите в легких случаях назначают цефалексин, амоксициллин/клавуланат внутрь, в тяжелых случаях - цефалоспорины II поколения (цефамандол, цефуроксим), клиническая эффективность которых доказана. При рецидивирующих фурункулах проводится непрерывная антибиотикотерапия в течение 1-2 мес. (бициллин либо макролиды по 1 неделе каждый месяц). В последнее время наблюдается рост штаммов метициллинорезистентных S. aureus (MRSA). Несмотря на редкость подобных случаев среди амбулаторных пациентов (1%), с учетом широкой распространенности ИКМТ и их дальнейшего роста, могут возникнуть проблемы при лечении, поскольку арсенал активных против MRSA средств ограничен ко-тримоксазолом (триметоприм/сульфаметоксазол), тетрациклинами и препаратом из группы оксазолидинонов (линезолид). Показано, что штаммы S.aureus, выделенные от госпитализированных пациентов с поверхностными ИКМТ, обладают высокой резистентностью к тетрациклину, гентамицину, ципрофлоксацину, клиндамицину, хлорамфениколу, эритромицину, сохраняя при этом чувствительность к фузидиевой кислоте и мупироцину. Вторичные ИКМТ, возникшие на фоне сопутствующих заболеваний Пролежни - ишемический некроз и изъязвление тканей над костным выступом, длительно подвергавшихся непрерывному давлению извне. При наличии в патологическом материале кокковой флоры назначают антибиотики, как при стрептококковом или стафилококковом целлюлите. При грамотрицательной инфекции или сепсисе используют амоксициллин/клавуланат, имипенем/циластатин, цефалоспорин IV поколения цефепим. Синдром диабетической стопы (СДС) - комплекс анатомо-функциональных изменений, обусловленных диабетической нейропатией, микро- и макроангиопатией, остеоартропатией, приводящий к инфицированию мягких тканей стопы с развитием гнойно-воспалительного процесса, что в конечном счете заканчивается ампутацией конечности. Из участков поражения чаще высевают аэробную флору, нередко полимикробную. Сложно дифференцировать инфицированные и неинфицированные язвы стопы, поскольку даже при глубокой инфекции у большинства больных отсутствуют повышение температуры тела, лейкоцитоз и увеличение СОЭ. С одной стороны, отсутствие этих признаков не исключает возможности инфекции, с другой - их присутствие при наличии язвы всегда свидетельствует о значительном повреждении. Принципы лечения СДС: метаболический контроль, соблюдение гигиены, очищение раны от нежизнеспособных тканей, гиперкератозов, разгрузка стопы, местное лечение, антибиотикотерапия. При слабо выраженной инфекции показано пероральное применение амоксициллина, клиндамицина, цефуроксима или цефалексина. В более выраженных случаях используют внутривенно имипенем/циластатин, ампициллин/сульбактам, клиндамицин или фторхинолоны III-IV поколений (левофлоксацин, моксифлоксацин).При формирования абсцесса показано хирургическое вмешательство. Тяжело протекающие инфекции отличаются массивным целлюлитом, лимфаденитом с развитием септического состояния. Антибиотики выбора - имипенем/циластатин, эффективны ампициллин/сульбактам в сочетании с аминогликозидами, цефалоспорины III-IV поколений. В 2002 году был опубликован систематический обзор 25 рандомизированных контролируемых испытаний по оценке эффективности местного и системного лечения трофических язв нижних конечностей, пролежней и диабетической стопы. Использование аллопуринола и диметилсульфоксида, повязок из активированного угля с серебром, медьсодержащих трипептида и сульфадиазина серебра повышало вероятность заживления трофических язв нижних конечностей по сравнению с плацебо и другими препаратами для местного применения. Нанесение оксихинолоновой мази способствовало заживлению пролежней. Авторы пришли к выводам, что местное применение некоторых антибактериальных средств способствует заживлению хронических язвенных поражений кожи. Лечение системными антибиотиками они рекомендуют при признаках системной инфекции. Рожистое воспаление (РВ), рожа - инфекционная болезнь, вызываемая b-гемолитическим стрептококком (при тяжелом течении - полимикробными ассоциациями). Характеризуется очаговым серозным или серозно-геморрагическим воспалением кожи, слизистых оболочек, лихорадкой, интоксикацией. По характеру местных проявлений выделяют эритематозную, эритематозно-буллезную, эритематозно-геморрагическую и буллезно-геморрагическую формы; по кратности течения - первичную, рецидивирующую, повторную; по распространенности местных проявлений - локализованную, распространенную, блуждающую, метастатическую; по тяжести течения - легкую, среднетяжелую и тяжелую. При тяжелом течении РВ с интоксикацией или распространенным поражением кожи (особенно при буллезно-геморрагической форме) и частых рецидивах независимо от степени интоксикации и характера местного процесса, а также при наличии тяжелых сопутствующих заболеваний, детском и старческом возрасте требуется госпитализация. Местная терапия РВ рекомендована при буллезных формах с локализацией на конечностях. Неповрежденные пузыри надрезают, после выхода экссудата на них несколько раз в день накладывают повязки с 0,1% риванолом или 0,02% фурациллином. Тугое бинтование недопустимо.Местное применение антибиотиков при РВ нецелесообразно, так как при таком способе использования они не уничтожают микрофлору, но изменяют ее состав.Системная антибиотикотерапия при РВ обязательна и проводится амбулаторно новыми макролидами или цефаклором в течение 7-10 дней. Возможно использование доксициклина, при непереносимости - фуразолидона. В стационаре применяются бензилпенициллин, цефазолин или линкомицин 7-10 дней. При тяжелом течении, развитии абсцесса, флегмоны назначают цефалоспорины II-III поколения, защищенные пенициллины, в том числе в сочетании с фторхинолонами II поколения (ципрофлоксацин, офлоксацин), или монотерапию фторхинолонами III-IV поколений. Лечение рецидивирующего РВ проводится защищенными пенициллинами, фторхинолонами III-IV поколений. Бициллинопрофилактика (бензатин бензилпенициллин 2,4 млн ЕД) предотвращает реверсию L-форм стрептококка в бактериальные формы. При трех и более рецидивах в год проводится круглогодичная бициллинопрофилактика 2-3 года с интервалом в 3-4 нед. (в первые месяцы интервал 2 нед.). При сезонных рецидивах антибиотикотерапию начинают за месяц до начала сезона заболеваемости с интервалом 3-4 нед. до 3-4 месяцев ежегодно. Некротизирующие ИКМТ Особенности:
Типичным представителем некротизирующих ИКМТ является некротизирующий фасцит, вызываемый токсинпродуцирующим стрептококком группы А. Проявляется септическим шоком, ДВС-синдромом, некрозом мягких тканей и сыпью. С другой стороны, приблизительно у 1/2 пациентов с синдромом токсического шока, вызванного стрептококками, развивается некротизирующий фасцит, что отличает его от других инфекций, в частности, от синдрома токсического шока, вызванного стафилококками. Приоритетом в терапии некротизирующих ИКМТ является раннее хирургическое вмешательство - удаление нежизнеспособных тканей, представляющих благоприятную среду для размножения возбудителя. Антибиотики выбора: ингибиторозащищенные антисинегнойные пенициллины (пиперациллин/тазобактам, тикарциллин/клавуланат) и карбапенемы. В режимы антибактериальной терапии желательно включать клиндамицин, исходя из теоретически доказанной его способности подавлять синтез токсинов, продуцируемых стрептококками группы А.Таким образом, лечение ИКМТ складывается из хирургического пособия, местной терапии и антибиотикотерапии. В связи со сменой состава и чувствительности возбудителей ИКМТ антимикробная терапия должна проводиться с учетом их мониторинга. Показаниями для назначения системных антибиотиков при ИКМТ являются наличие клинически выраженной общей воспалительной реакции либо опасная локализация процесса. Выбор антибиотика базируется на принципах их разумного применения: в легких случаях - b-лактамы, макролиды внутрь, при инфекции средней тяжести - защищенные пенициллины, цефалоспорины II-III поколений, фторхинолоны, при жизнеугрожающих инфекциях - карбапенемы, цефалоспорины или фторхинолоны III-IV поколений. Литература 1. Березняков И.Г. Принципы разумного применения антибиотиков. Клиническая антибиотикотерапия, № 1 (2004).2. Тутченко М.І., Ігнатовський Ю.В., Счастний В.М. Медикаментозна терапія бешихового запалення у хворих з обтяженою супутньою патологією. Клиническая антибиотикотерапия, № 4 (2002).3. Файл Т. Диагностика и антимикробная терапия инфекций кожи и мягких тканей. Клиническая микробиология и антимикробная химиотерапия, № 2 (2003).4. Шапиро А.В. Антибиотики и их применение при гнойно-воспалительных заболеваниях. Лікування та діагностика, № 1(1999).5. Leibovici L. Обзор: местное применение некоторых антимикробных препаратов способствует заживлению хронических язвенных поражений кожи. Международный журнал медицинской практики, №3 (2002). Medicus Amicus 2004, #3
www.nedug.ru Воспаление мягких тканей ноги. Методы лечения ноги при помощи УВТВоспалительные процессы мягких тканей могут протекать в различных формах и локализоваться в самых разных местах. Клиническая картина, однако, имеет общие проявления. При небольшой глубине процесса развивается болезненный отек с покраснением и повышенной температурой кожи. Если воспаление пошло глубже, больной испытывает приступы лихорадки, проявляются признаки интоксикации. Это свидетельствует о начале гнойно-некротической стадии. При любых подозрениях на воспаление мягких тканей ноги следует немедленно обращаться к врачу, поскольку бурно развивающийся воспалительный процесс может в итоге привести к необходимости ампутации. Типы воспалений ногиВоспаление получить очень просто даже в быту. Разбитые колени, ссадины, царапины – типичные причины развития различных воспалений ноги. Проникновение микробов в мягкие ткани ног может также происходить:
Возбудителями гнойного воспаления мягких тканей служат гноеродные бактерии, в основном стафилококковые. На начальной стадии нарушается микроциркуляция крови, что связано с повреждением тканевой структуры. Если сразу не приступить к лечению воспаления мягких тканей ноги, начинается отек, уже вызывающий боль, когда мышечные ткани распирает от накопившейся жидкости, и они сигнализируют об этом через нервно-мышечное соединение. В подавляющем большинстве ситуаций больной принимает обезболивающее и забывает о проблеме. Тем временем, воспаление переходит в гнойную стадию, когда нервно-мышечная связь теряется, боли уже нет, но накапливается гной. Известны два варианта гнойного воспаления:
Для ног большую опасность также представляют анаэробные инфекции. Самые распространенные воспаления мягких тканей ноги, связанные с этим видом инфекций:
Не следует пытаться снять воспаление мягких тканей ноги народными средствами или пить первые попавшиеся антибиотики, можно только усугубить ситуацию. Правильно назначить лечение может только врач. Методы лечения воспалений ногиВоспалительные процессы лечатся в несколько этапов. Если болезнь перешла в гнойную стадию, необходимы хирургическое удаление гноя и обработка раны. Далее и на более легких стадиях назначается противовоспалительная медикаментозная терапия – курс антибиотиков в виде таблеток или инъекций, в зависимости от происхождения и серьезности инфекции. Очень важно правильно подобрать препараты, для этого делается бактериальный посев. Больному прописывается обильное питье для скорейшего выведения токсинов из организма. На восстановительной стадии назначается физиотерапия, направленная на регенерацию системы кровообращения и лимфотока. С этим успешно справляется курс ударно-волновой терапии, способствующий скорейшему восстановлению мягких тканей. Вы можете пройти его в нашей клинике «Медцентр-Плюс». medcentr-plus.ru Воспаление мягких тканей: причины, симптомы, лечениеВ этой статье мы рассмотрим воспалительные процессы мягких тканей, а также симптомы, по которым можно определить патологическое состояние. Прежде чем идти в больницу, вы должны ознакомиться как минимум с теоретической частью воспалительного процесса, происходящего в вашем организме, чтобы быть полноправным участником лечебной терапии. Симптомы воспаления мягких тканейРассмотрим клиническую картину при воспалении мягких тканей у человека. Как правило, проявления любых воспалений на коже идентичны или же имеют очень много схожих симптомов. Изначально человек ощущает боль на определенном участке коже (на том, который подвержен воспалительному процессу). Также, с течением нескольких часов или же дней место воспаления начинает очень сильно отекать, повышается температура тела, начинается местная гипертермия. Если воспалительный процесс гнойный, то ткани начинают не только воспаляться, но и постепенно отмирать. У человека при таком воспалительном поражении начинает повышаться температура, может появиться лихорадка. То есть, все симптомы указывают на то, что произошла интоксикация организма. Причина – инфицирование организма, в результате которого развивается воспалительный процесс по всему телу. Крайне тяжело протекают воспалительные процессы на лице у человека. В некотором роде они являются действительно опасными для жизни и здоровья человека. При поражении мягких тканей лица нужно в срочном порядке обращаться в медицинское учреждение – не тяните с этим! Будьте готовы к тому, что крупные гнойные воспалительные очаги начинают самопроизвольно вскрываться. Удалять гной самостоятельно без консультации врача – запрещено! Классификация симптомов воспаленияВсе симптомы воспалительного процесса мягких тканей классифицируются на такие, как:
Также, существует несколько типов воспалительных процессов мягких тканей. Если говорить о медицинской группе мягких тканей, то в нее входят такие, как:
Причины воспалительного процесса мягких тканейОсновной причиной воспаления мягких тканей является проникновение бактерий и инфекций в организме. Как правило, это стафилококки. Очень редко поражение происходит кишечной палочкой, а также различными анаэробными инфекциями. Распространение инфекции по телу происходит с помощью расчесов, а также нарушений правил санитарии. Стадии воспаления на разных этапах патологииКак у любого заболевания, все воспалительные процессы можно разделить на несколько основных стадий течения патологии. На первой стадии человек не чувствует никаких симптомов. Изначально, начинается нарушение кровообращения в месте воспаления, затем полностью поражаются мягкие ткани. Могут уменьшиться капилляры при воспалительном процессе. Мышцы в этом месте начинают постепенно уменьшаться и гипертрофироваться. При отсутствии лечения на первой стадии заболевания болезнь достаточно быстро переходит во вторую стадию. На второй стадии все ткани в месте воспаления отекают, появляется болевой синдром. Под воспаленной тканью начинает скапливаться экссудат, то есть жидкость (ее настолько много, что ткани разбухают). Не стоит на этой стадии принимать обезболивающие препараты для того, чтобы избавиться от болевого синдрома. Необходимо обратиться к медикам и найти причину заболевания. На третьей стадии заболевания может начаться загноение тканей. Лечение воспаления мягких тканейЛечение воспалительного процесса заключается, прежде всего, в противовоспалительной терапии, антибактериальной терапии, а также – необходимо укрепить иммунитет. Если выбранное направление лечения не дает положительного результата, то в обязательном порядке, нужно будет применить хирургическое вмешательство. Характер заболевания значительно облегчается, если очаг воспаления самопроизвольно вскрывается. Но, абсолютно на любой стадии воспаления необходимо обеззараживать эти очаги воспаления. Итак, выделим несколько методов терапии:
Интересные статьи:medportal.su |
г.Самара, ул. Димитрова 131 [email protected] |
 |