|
|
||||||||||
|
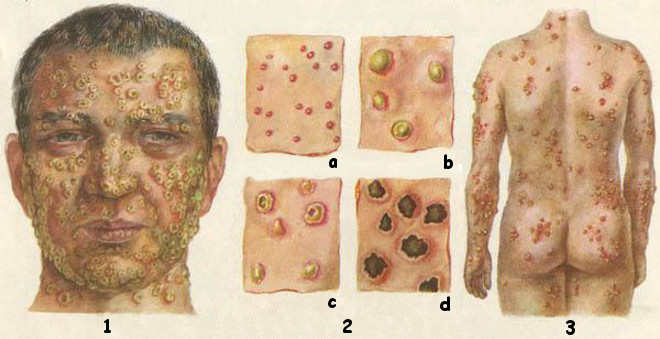
Зачем нужно делать прививки? Вакцины зачем нужныПрививки. Зачем нужны прививки?Прививки или вакцины (от лат. слова "vacca" - корова) получили свое название по противооспенному препарату, приготовленному из содержимого коровьих оспинок английский врачом Дженнером в 1798 году. Он заметил, что если ввести содержимое оспины коровы, в котором присутствуют болезнетворные бактерии, в кожный надрез человеку, то он не заболеет натуральной оспой. Прививки (вакцины) - это препараты, способствующие созданию активного специфического иммунитета, приобретенного в процессе прививания и необходимого для защиты организма от конкретного возбудителя болезни. Также прививки могут быть использованы для лечения некоторых инфекционных заболеваний. Прививки (вакцины) изготавливают путем сложных биохимических процессов из микроорганизмов, продуктов их жизнедеятельности или отдельных компонентов микробной клетки. Вакцинный препарат, содержащий определенные дозы возбудителя болезни, оказавшись в организме человека, сталкивается с клетками крови - лимфоцитами, в результате чего образуются антитела - особые защитные белки. Организм в определенный период времени - год, пять лет и т.п. - "помнит" о прививке. С этим связана необходимость повторных вакцинаций - ревакцинации, после чего формируется стойкий длительный иммунитет. При последующей "встрече" с болезнетворным микрорганизмом антитела его узнают и нейтрализуют, и человек не заболевает. Календарь плановых прививокКаждая страна мира имеет свой календарь профилактических прививок. В нашей стране до недавнего времени в него входило семь инфекций: туберкулез, дифтерия, столбняк, коклюш, корь, эпидемический паротит (свинка) и полиомиелит. С 1997 года в календарь обязательных прививок внесены еще две прививки - против гепатита В и краснухи. Прививка гепатита ВВ первые 12 часов жизни малышу делают прививку против вирусного гепатита В. Вирусный гепатит В - инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Болезнь имеет различные формы - от носительства вируса до острой печеночной недостаточности, цирроза печени и рака печени. У новорожденных вирусный гепатит в большинстве случаев протекает бессимптомно, без классической желтухи, что затрудняет своевременную диагностику и затягивает начало лечения. Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в 1 и 6 месяцев. В случае, если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в 1, 2 и 12 месяцев. Иммунитет сохраняется до 12 лет и более. Прививка против туберкулезаВ возрасте трех-семи дней ребенку делают прививку против туберкулеза вакциной БЦЖ (BCG - Bacillus Calmette Guerin, дословно - бацилла Кальметта, Герена - создатели противотуберкулезной вакцины). Туберкулез - хроническая, широко распространенная и тяжело протекающая инфекция, возбудителем которой является микобактерия туберкулеза (палочка Коха). Первоначально поражаются легкие, однако инфекции могут быть подвержены и другие органы. Известно, что микобактерией туберкулеза инфицировано около 2/3 населения планеты. Ежегодно активным туберкулезом заболевает около 8 миллионов человек, около 3 миллионов заболевших погибает. На современном этапе лечение этой инфекции чрезвычайно затруднено из-за высокой устойчивости бациллы к сильнейшим антибиотикам. Положение усугубляется еще и тем, что, в отличие от других вакцин, БЦЖ не является стопроцентно эффективной в предотвращении туберкулеза и абсолютным средством контроля этой инфекции. В то же время доказано, что БЦЖ защищает 85% привитых детей от тяжелых форм туберкулеза. Поэтому Всемирной Организацией Здравоохранения (ВОЗ) эту прививку рекомендовано делать новорожденным тех стран, где туберкулез сильно распространен, в том числе и в нашей стране. Иммунитет после прививки развивается через 8 недель. Для того чтобы не пропустить момент возможного инфицирования туберкулезом, ребенку ежегодно проводится проба Манту. При отрицательной пробе Манту (т.е. отсутствии противотуберкулезного иммунитета) проводится ревакцинация (повторная вакцинация) БЦЖ в 7 и/или 14 лет. Прививки против коклюша, дифтерии, столбняка и полиомиелитаС трехмесячного возраста начинают делать прививку против коклюша, дифтерии, столбняка (АКДС - адсорбированная коклюшно-дифтерийно-столбнячная вакцина) и полиомиелита (ОПВ - оральная (введенная через рот) полиомиелитная вакцина). Обе прививки можно заменить французской вакциной Тетракок - комбинированная вакцина, содержащая АКДС и ОПВ. Коклюш - инфекционное заболевание, вызываемое коклюшной палочкой. Наиболее характерным признаком коклюша является затяжной, приступообразный спастический кашель. Болезнь наиболее тяжело протекает у детей первых месяцев жизни, сопровождается высокой смертностью, у каждого четвертого заболевшего вызывает патологию легких. Вакцинация состоит из 3 прививок в 3, 4,5 и 6 месяцев, повторная вакцинация проводится в 18 месяцев. Прививают против коклюша детей до 4 лет, в 7 и 14 лет проводят вакцинацию и ревакцинацию только против дифтерии и столбняка, у взрослых это делают - каждые 10 лет. Дифтерия - заболевание, вызываемое коронебактерией дифтерии. Инфекция протекает тяжело, с образованием характерных пленок на слизистых оболочках верхних дыхательных путей, с поражением нервной и сердечно-сосудистой систем. Возбудитель дифтерии выделяет сильнейший токсин, обладающий способностью разрушать оболочку нервов, повреждать эритроциты (клетки крови). Осложнениями дифтерии могут быть: миокардит (воспаление сердечной мышцы), полиневрит (множественное поражение нервов), параличи, снижение зрения, поражение почек. Всемирной Организацией Здравоохранения прививка рекомендована для всех без исключения стран мира. Столбняк - смертельно опасное заболевание, вызываемое столбнячной палочкой. Возбудители заболевания обитают в почве в виде спор. Они проникают в организм через мельчайшие царапины кожи, слизистых оболочек и токсинами (одними из самых сильных) поражают нервную систему. Возникают спазмы, судороги всех мышц тела, настолько выраженные, что приводят к переломам костей и отрывом мышц от костей. Особенно опасными являются продолжительные судороги дыхательной мускулатуры. Прогноз начавшегося заболевания неблагоприятный. Смертность составляет 40--80%. Наступает спазм дыхательной мускулатуры, паралич сердечной мышцы - это приводит к летальному исходу. Единственным средством профилактики является прививка. Полиомиелит - острая вирусная инфекция, поражающая нервную систему (серое вещество спинного мозга). Характеризуется повышением температуры, головными, мышечными болями с последующим развитием параличей нижних конечностей (слабость, боль в мышцах, невозможность или нарушение ходьбы). В наиболее тяжелых случаях поражение спинного мозга приводит к остановке дыхания и смерти. Осложнения полиомиелита: атрофия, т.е. нарушение структуры и функций мышц, в результате чего они становятся слабее, в легких случаях возникает хромота, в тяжелых - параличи. В качестве профилактики используется прививка. Прививки против кори, краснухи и эпидемического паротитаВ 1 год ребенку делают прививку против кори, краснухи и эпидемического паротита, повторная вакцинация производится в 6 лет. Корь - это тяжело протекающая вирусная инфекция, с высокой смертностью (в некоторых странах до 10%), осложняющаяся пневмонией (воспаление легких), энцефалитом (воспаление вещества мозга). Краснуха - острозаразное вирусное заболевание, проявляющееся сыпью на коже, увеличением лимфоузлов. Опасность этого заболевания в первую очередь состоит в том, что вирус краснухи поражает плод не болевшей краснухой и не привитой беременной женщины, вызывая пороки сердца, мозга и других органов и систем. Поэтому существует три принципиальных подхода к борьбе с краснухой: прививание детей, прививание девушек-подростков и прививание женщин детородного возраста, планирующих иметь детей. ВОЗ рекомендует сочетать по мере возможности все три стратегии. В России в части регионов сочетается вакцинация детей и подростков. Вирус эпидемического паротита поражает не только слюнную железу, но и другие железистые органы: яичники, яички (это может быть причиной бесплодия), поджелудочную железу, возможно воспаление вещества мозга (энцефалит). О прививках, не входящих в календарь плановых прививокПрививка против гриппа. Из-за риска возможных тяжелых осложнений, она показана детям с 6-месячного возраста, страдающих хроническими заболеваниями бронхо-легочной системы, почек, сердца. Необходимо прививаться вакцинами, состав которых меняется ежегодно и соответствует спектру тех вирусов, которые распространены именно в этом году (мониторинг проводит ВОЗ). Делать прививку против гриппа надо еще и потому, что в присутствии вирусов гриппа очень многие слабые вирусы и бактерии становятся более агрессивными и могут вызывать обострения хронических заболеваний или провоцировать возникновение другой инфекции. Гемофильная инфекция тип b (вызывается гемофильной палочкой) не так широко распространена, как грипп. Однако она является причиной тяжелой гнойной инфекции у детей первого года жизни. Это могут быть гнойные менингиты (воспаление оболочек мозга), отиты (воспаление уха), эпиглотиты (воспаление хряща гортани - надгортанника), пневмонии (воспаление легких), остеомелиты (воспаление верхнего слоя кости - надкостницы) и др. Во многих странах мира эта прививка (Акт-ХИБ - фирменное название) входит в календарь профилактических прививок. Увеличение заболеваемости менингококковой инфекцией осенью 2003 года в Москве вызвало панику у населения. Менингит (бактериальный) - воспаление оболочек головного или спинного мозга, вызываемое менингококком, который "обитает" в горле. Заражение происходит от больного человека или внешне здорового носителя этого микроба. Болезнь передается воздушно-капельным путем. Кроме того, при ослабленном иммунитете возбудитель болезни может через кровь попасть в центральную нервную систему, вызывая воспаление оболочек головного и спинного мозга. Повышается температура (свыше 38,0 С), беспокоит сильная головная боль, скованность шейных мышц, тошнота, рвота, сыпь в виде кровоподтеков. Возможны внутренние кровотечения, сепсис, а также потеря сознания, кома, судороги из-за отека головного мозга. Выделение токсинов менингококка приводят к нарушению сердечно-сосудистой деятельности, дыхания и смерти больного Менингококковая инфекция наиболее тяжело протекает у детей первого года жизни. По эпидемическим показаниям прививают детей с 6 месяцев, с повторным введение вакцины через 3 месяца, в случае, когда вакцина отечественная прививают с 1 года. В обычных случаях прививают детей старше 2 лет однократно, иммунитет развивается не менее чем на 3 года, у взрослых - на 10 лет. В заключение скажем, что прививки делаются добровольно, по желанию родителей ребенка. У некоторых мам и пап есть боязнь перед прививкой. О безопасности и реакции на прививки читайте в следующем номере журнала. Календарь профилактических прививок
* Ревакцинируют детей, не инфецированных туберкулезом, с отрицательной реакцией Манту. ** Ревакцинируют детей, не инфецированных туберкулезом, с отрицательной реакцией Манту, не получивших прививку в 7 лет. Каждая из вакцин имеет свои сроки, схему и пути введения (через рот, внутримышечно, подкожно, внутрикожно). В некоторых случаях одной прививки бывает достаточно для выработки длительного иммунитета (однократная вакцинация). В других - необходимы многократные введения (ревакцинации), т.к. уровень антител постепенно снижается и необходимы повторные дозы для поддержания нужного количества антител. Ведите календарь прививок с помощью нашего удобного сервиса, записывайте реальные даты вакцинирования ребенка, получайте уведомления о предстоящих прививках на email! www.2mm.ru Я прививок не боюсь: зачем нужна вакцинация и насколько она безопасна - Общество24 апреля стартует всемирная неделя иммунизации. В этом году она пройдет под девизом "Вакцины приносят результат!". Почему родители боятся делать детям прививки, зачем нужна вакцинация, насколько она безопасна, в каких случаях бывают осложнения и какие прививки нужны взрослым, рассказал в ходе передачи "Ученый свет", организованной порталом "Чердак", заведующий диагностическим отделением НИИ педиатрии Научного центра здоровья детей РАМ, профессор, доктор медицинский наук Владимир Таточенко. ТАСС предлагает основные тезисы из интервью. Зачем нужны прививки?Во время вакцинации в организм вводятся безобидные антигены, которые являются частью микроорганизмов, вызывающих болезни. Иммунная система вырабатывает защитные клетки – лимфоциты – которые продуцируют антитела. При попадании живого микроба иммунная система уже готова предотвратить заболевание. Какова статистика по заболеваемости привитых и непривитых детей?Статистика очень простая, за редким исключением непривитые болеют, а привитые – не болеют. Существует ряд вакцин – живые вакцины, например, от кори, паротита и краснухи, при которых у 3-5% привитых детей не вырабатывается иммунитет, их прививают повторно. Привитые от кори однократно иногда болеют. Но значительно реже, чем непривитые. А привитые двукратно практически никогда не болеют. Убитые вакцины (готовятся из инактивированных культур возбудителей) обладают более низкой эффективностью и не дают пожизненного иммунитета. Примером такой вакцины является прививка от коклюша. Привитые дети не болеют примерно до школьного возраста, потом могут начать болеть. Но коклюш у них протекает легко, часто не диагностируется. "Мы настаиваем на том, чтобы Минздрав ввел еще одну прививку от коклюша перед школой, - говорит педиатр. - Ну, пока что этот вопрос не решен". Что касается прививок от гриппа, от последней эпидемии зимой 2015-2016 гг. от вируса умерли больше 100 человек. Все они не были привиты. Почему родители бояться делать прививки?Недоверие к прививкам родилось вместе с первыми вакцинами. Когда создатель вакцины от коровьей оспы делал первые прививки, появились карикатуры – люди, у которых вырастали рога и копыта. В дальнейшем люди пугали друг друга онкологией, которую якобы вызывают прививки. Потом начали говорить, что от вакцинации пострадает иммунитет. Никакие факты это не подтверждают. "Это основано на суеверии, на особенности человека оценивать непосредственно явление и недооценивать будущее. Нам страшна местная краснота, но не страшна корь через два года", - отмечает Таточенко. "Детей прививают в течение первого полугода жизни и все, что с ними случается в этот период – понос, кашель, насморк, кирпич упал – все можно связать с прививкой. Но есть одно очень мудрое правило, которому больше двух тысяч лет – "после не значит поэтому", – добавляет педиатр. – Любые серьезные заболевания могут развиваться и у привитых, и у непривитых детей". Можно ли делать прививки детям со слабым иммунитетомВладимир Таточенко считает, что нет понятия слабый иммунитет. Есть очень редкие заболевания, при которых иммунная система имеет дефект. В остальных случаях, перенесенное респираторное заболевание или прививка усиливают иммунитет. "Не надо сравнивать иммунитет с автомобилем – у него сломалась подача топлива – и он не едет. Такого с иммунитетом не бывает. Наоборот, чем больше мы его нагружаем, тем лучше он работает", - говорит ученый. Безопасно ли делать несколько прививок одновременно?Многие родители волнуются, когда детям делают прививки сразу от нескольких болезней. Однако, наш организм способен легко переработать первые 10 млн антигенов и создать к ним антитела. Хотя, этих 10 млн сразу никогда не бывает. Поэтому бояться числа прививок не надо – чем больше мы их одновременно вводим, тем реже вам приходится ходить в поликлинику. В чем опасность отказа от прививок?Помимо индивидуальной защиты вакцины дают защиту всей популяции. Если мы прививаем от какой-то болезни до 95% людей, то эпидемия просто не может возникнуть. Благодаря вакцинации был, например, практически ликвидирован паротит, краснуха, резко сократилась заболеваемость детей туберкулезом. С 2000 года, когда россиян начали прививать от гепатита В, заболеваемость упала в 60 раз, с 62 тыс. случаев в год до менее 1 тыс. Какие есть противопоказания к вакцинации?Абсолютных противопоказаний очень немного и они установлены Всемирной организацией здравоохранения. Например, тяжелая аллергическая реакция на предыдущую вакцинацию. Все живые вакцины (БЦЖ, оральная полиомиелитная живая вакцина, вакцина против краснухи, кори и эпидемического паротита) не вводятся при иммунодефицитных состояниях, злокачественных новообразованиях и беременности. Временное противопоказание для прививок — заболевания в острой форме, включая обострение хронических. В этом случае вакцинация проводится после исчезновения симптомов. Какие осложнения возможны после прививки?Контроль осложнений осуществляется с 1998 года. Специализированные научные институты изучают ситуацию преимущественно в крупных городах. При этом общая официальная статистика осложнений и летальных исходов после прививок в России отсутствует. Таточенко признает, что осложнения от прививок случаются. Несмотря на то, что каждая вакцина испытывается на огромном количестве людей, предусмотреть индивидуальные реакции невозможно. Тем не менее, за 40 лет в России было всего три смертельных случая при вакцинации – от анафилактического шока. "Серьезных осложнений мы не имеем в течение уже очень многих лет, - добавляет врач. - Мы имели неприятные случаи – параличи, при применении оральной полиомиелитной вакцины – примерно 10-12 случаев в год. Чтобы минимизировать это количество с 2008 года мы прививаем детей инактивированной вакциной, которая не дает осложнений". "Мы имеем достаточно часто местное осложнение от вакцинации БЦЖ (прививка против туберкулеза). Большая незаживающая язвочка. Это осложнение хоть и неприятное, но не тяжелое, - комментирует Таточенко. Однако у 15-20 детей в год при ревакцинации развиваются более серьезные осложнения, так называемые БЦЖиты. Обследования показывают, что это дети с определенной формой врожденного иммунодефицита". Врач уверен, что польза, которую приносит вакцинация против туберкулеза, перекрывает важность этих случаев. Кроме того, БЦЖиты – сигнал на всю остальную жизнь, что у ребенка есть иммунодефицит, что нужно принимать меры, чтобы предотвратить более серьезные последствия. При вакцинации АКДС (адсорбированная коклюшно-дифтерийно-столбнячная) 10-15% детей дает температуру, но от нее еще никто не умер, добавляет Таточенко. Многие родители опасаются, что у детей возникнет тяжелая аллергическая реакция, например, отек Квинке или синдром Стивенса-Джонсона. "Отек Квинке чаще всего бывает на клубнику, апельсины, шоколад. Давайте запретим и будем кормить детей постным маслом – тогда отека Квинке не будет. Что касается синдрома Стивенса-Джонсона, я за свою жизнь видел три случая, ни один из них не был связан с вакцинацией", - добавляет врач. Стоит ли делать прививки аллергикам?Педиатр уверен, что аллергиков надо прививать особенно, потому что они тяжелее переносят болезни. Конечно, ко всему надо подходить разумно. Если у ребенка экзема – надо подождать с прививкой. Но как только аллергические проявления успокаиваются – его надо привить. Есть масса работ, которые показывают, что вакцинация не приводит ни к ухудшению аллергии, ни к возникновению новой чувствительности к чему-либо. Какие прививки рекомендуется делать взрослым?Ежегодно – от гриппа. Прививка снижает риск заболеть на 70-80%. Вакцинацию нужно проводить в сентябре-ноябре. Каждые 10 лет желательно прививаться от дифтерии, чтобы поддержать иммунитет, и от столбняка, чтобы в случае ранения не нужно было вводить противостолбнячную сыворотку. Прививка от столбняка в отличии от сыворотки не вызывает никаких последствий, уверяет врач. tass.ru Зачем нужны прививки | Полезные Знания для Всех
В наше время многие родители стали опасаться вакцинаций из-за боязни осложнений здоровья своих детишек, и все же зачем нужны прививки… По-разному относятся к вакцинациям родители – кое кто, возможно, и постигает, что бывает из-за отказа от вакцинации, однако привычное «а вдруг пронесет», сильнее страха перед возможной болезнью. зачем нужны прививкиИ что же это, забота о своем любимом чаде, или обычное заблуждение, которое не под силу развеять ни одному врачу… Давайте поговорим о том, почему желательно вакцинировать детишек. Самое главное это то, что прививки надежнее всего защитят малыша от возможных инфекций. Конечно же, многие могут возразить, что важно жить без вредных привычек, заниматься бегом. или плаваньем, питаться лишь полезностями – именно все это и будет гарантией того, что иммунитет защитит организм от возможных болезней. Конечно же, вроде бы легко и просто, однако и от реальности далеко! От некоторых инфекций не спасет ни питание рациональное, ни образ жизни без излишеств… Предлагаю прочесть вот здесь — http://www.medport.info/index.php?option=com_content&view=article&id=6478:2011-01-03-20-53-46&catid=73:2009-10-03-10-57-34&Itemid=59 полезную и нужную всем информацию о прививках, технике их проведения и много интересного по той же теме.
В то же время, прививка сформирует адекватную реакцию организма в случае внедрения инфекции в организм малыша, к тому же совершенно естественно. Именно поэтому, еще в роддоме младенцев прививают от гепатита В, оспы, туберкулеза – ведь для создания защитных сил, посредством вакцины, требуется время, да и ребеночек должен подрасти и набраться сил, и его иммунитет окрепнет — зачем нужны прививки. Малыш взрослеет, начинает ходить, бегать и часто упав, травмируется, а ранка открытая, это легкий доступ микробов в организм… Вот когда пригодятся прививки, которых многие опасаются! А ведь благодаря вакцинации, малышу будут не страшны бациллы столбняка и больше гарантии, что он не познает болезни этой страшной.
Опасаются многие родители побочных эффектов от прививок, хотя вакцинация не имеет с заболеванием ничего общего. Да, может покраснеть место инъекции, слегка повыситься температура тела, малыш может спать хуже… Но ведь всем известно, какие нежелательные осложнения могут быть после вирусных инфекций, таких как паротит, к примеру (у мальчиков) – в будущем бесплодие. Корь может привести к страшному осложнению – энцефалит, или менингит, или может осложниться и пневмонией, ларингитом, афтозным стоматитом… И лишь благодаря вакцинации, малыш может всего перечисленного, избежать — зачем нужны прививки.
Вакцинируют детишек и от болезней, которые (яко бы) исчезли с лица Земли – не стоит быть в этом столь уверенным! Оспу – страшное заболевание глубокой древности, диагностировали у человека не так уж и давно – в семьдесят седьмом году прошлого века! Так где же гарантия, что подобное не повторится?! Младенцев с помощью одной вакцины АКДС, прививают сразу от трех инфекций – от столбняка, дифтерита и кори. Добавочно per os дают ребенку вакцину от полиомиелита, да еще прививают, почти в то же время от туберкулеза, гемофильной инфекции и гепатита В – не много ли… Вовсе нет – вакцинация не слишком нагрузит организм малыша, зато основательно защитит за счет активной стимуляции иммунитета!
По прошествии двенадцати часов после рождения младенца, его прививают от гепатита В, после трех дней жизни, последует БЦЖ-прививка (против туберкулеза) и уже после трех месяцев, малыша ждет прививка АКДС и противополиомиелитные капельки, которую после повторят пару раз. В год малыша ждет прививка от паротита, краснухи и кори. Осмотр педиатра накануне вакцинации, обязателен. Конечно, прививки во время простуды малыша, повышенной температуры, не приемлемы. Вакцинация станет возможной по истечению пары недель после выздоровления и осмотра малыша педиатром, но прививать ребенка необходимо и это, надеюсь ясно многим — зачем нужны прививки. Полезные знания для всех znaniyapolza.ru Зачем нужны прививки. Государственное учреждение образования "Антоновская средняя школа"Зачем нужны прививки? Татьяна Рычкова Педиатр, доцент кафедры педиатрии МГМСУ, к.м.н.
Прививки или вакцины (от лат. слова "vacca" - корова) получили свое название по противооспенному препарату, приготовленному из содержимого коровьих оспинок английский врачом Дженнером в 1798 году. Он заметил, что если ввести содержимое оспины коровы, в котором присутствуют болезнетворные бактерии, в кожный надрез человеку, то он не заболеет натуральной оспой.
Прививки (вакцины) - это препараты, способствующие созданию активного специфического иммунитета, приобретенного в процессе прививания и необходимого для защиты организма от конкретного возбудителя болезни. Также прививки могут быть использованы для лечения некоторых инфекционных заболеваний.
Прививки (вакцины) изготавливают путем сложных биохимических процессов из микроорганизмов, продуктов их жизнедеятельности или отдельных компонентов микробной клетки.
Вакцинный препарат, содержащий определенные дозы возбудителя болезни, оказавшись в организме человека, сталкивается с клетками крови - лимфоцитами, в результате чего образуются антитела - особые защитные белки. Организм в определенный период времени - год, пять лет и т.п. - "помнит" о прививке. С этим связана необходимость повторных вакцинаций - ревакцинации, после чего формируется стойкий длительный иммунитет. При последующей "встрече" с болезнетворным микрорганизмом антитела его узнают и нейтрализуют, и человек не заболевает. Календарь плановых прививок
Каждая страна мира имеет свой календарь профилактических прививок. В нашей стране до недавнего времени в него входило семь инфекций: туберкулез, дифтерия, столбняк, коклюш, корь, эпидемический паротит (свинка) и полиомиелит. С 1997 года в календарь обязательных прививок внесены еще две прививки - против гепатита В и краснухи. Прививка гепатита В
В первые 12 часов жизни малышу делают прививку против вирусного гепатита В. Вирусный гепатит В - инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Болезнь имеет различные формы - от носительства вируса до острой печеночной недостаточности, цирроза печени и рака печени. У новорожденных вирусный гепатит в большинстве случаев протекает бессимптомно, без классической желтухи, что затрудняет своевременную диагностику и затягивает начало лечения.
Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в 1 и 6 месяцев. В случае, если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в 1, 2 и 12 месяцев. Иммунитет сохраняется до 12 лет и более. Прививка против туберкулеза В возрасте трех-семи дней ребенку делают прививку против туберкулеза вакциной БЦЖ (BCG - Bacillus Calmette Guerin, дословно - бацилла Кальметта, Герена - создатели противотуберкулезной вакцины). Туберкулез - хроническая, широко распространенная и тяжело протекающая инфекция, возбудителем которой является микобактерия туберкулеза (палочка Коха). Первоначально поражаются легкие, однако инфекции могут быть подвержены и другие органы. Известно, что микобактерией туберкулеза инфицировано около 2/3 населения планеты. Ежегодно активным туберкулезом заболевает около 8 миллионов человек, около 3 миллионов заболевших погибает. На современном этапе лечение этой инфекции чрезвычайно затруднено из-за высокой устойчивости бациллы к сильнейшим антибиотикам. Положение усугубляется еще и тем, что, в отличие от других вакцин, БЦЖ не является стопроцентно эффективной в предотвращении туберкулеза и абсолютным средством контроля этой инфекции. В то же время доказано, что БЦЖ защищает 85% привитых детей от тяжелых форм туберкулеза. Поэтому Всемирной Организацией Здравоохранения (ВОЗ) эту прививку рекомендовано делать новорожденным тех стран, где туберкулез сильно распространен, в том числе и в нашей стране. Иммунитет после прививки развивается через 8 недель. Для того чтобы не пропустить момент возможного инфицирования туберкулезом, ребенку ежегодно проводится проба Манту. При отрицательной пробе Манту (т.е. отсутствии противотуберкулезного иммунитета) проводится ревакцинация (повторная вакцинация) БЦЖ в 7 и/или 14 лет. Прививки против коклюша, дифтерии, столбняка и полиомиелита С трехмесячного возраста начинают делать прививку против коклюша, дифтерии, столбняка (АКДС - адсорбированная коклюшно-дифтерийно-столбнячная вакцина) и полиомиелита (ОПВ - оральная (введенная через рот) полиомиелитная вакцина). Обе прививки можно заменить французской вакциной Тетракок - комбинированная вакцина, содержащая АКДС и ОПВ. Коклюш - инфекционное заболевание, вызываемое коклюшной палочкой. Наиболее характерным признаком коклюша является затяжной, приступообразный спастический кашель. Болезнь наиболее тяжело протекает у детей первых месяцев жизни, сопровождается высокой смертностью, у каждого четвертого заболевшего вызывает патологию легких. Вакцинация состоит из 3 прививок в 3, 4,5 и 6 месяцев, повторная вакцинация проводится в 18 месяцев. Прививают против коклюша детей до 4 лет, в 7 и 14 лет проводят вакцинацию и ревакцинацию только против дифтерии и столбняка, у взрослых это делают - каждые 10 лет. Дифтерия - заболевание, вызываемое коронебактерией дифтерии. Инфекция протекает тяжело, с образованием характерных пленок на слизистых оболочках верхних дыхательных путей, с поражением нервной и сердечно-сосудистой систем. Возбудитель дифтерии выделяет сильнейший токсин, обладающий способностью разрушать оболочку нервов, повреждать эритроциты (клетки крови). Осложнениями дифтерии могут быть: миокардит (воспаление сердечной мышцы), полиневрит (множественное поражение нервов), параличи, снижение зрения, поражение почек. Всемирной Организацией Здравоохранения прививка рекомендована для всех без исключения стран мира. Столбняк - смертельно опасное заболевание, вызываемое столбнячной палочкой. Возбудители заболевания обитают в почве в виде спор. Они проникают в организм через мельчайшие царапины кожи, слизистых оболочек и токсинами (одними из самых сильных) поражают нервную систему. Возникают спазмы, судороги всех мышц тела, настолько выраженные, что приводят к переломам костей и отрывом мышц от костей. Особенно опасными являются продолжительные судороги дыхательной мускулатуры. Прогноз начавшегося заболевания неблагоприятный. Смертность составляет 40--80%. Наступает спазм дыхательной мускулатуры, паралич сердечной мышцы - это приводит к летальному исходу. Единственным средством профилактики является прививка. Полиомиелит - острая вирусная инфекция, поражающая нервную систему (серое вещество спинного мозга). Характеризуется повышением температуры, головными, мышечными болями с последующим развитием параличей нижних конечностей (слабость, боль в мышцах, невозможность или нарушение ходьбы). В наиболее тяжелых случаях поражение спинного мозга приводит к остановке дыхания и смерти. Осложнения полиомиелита: атрофия, т.е. нарушение структуры и функций мышц, в результате чего они становятся слабее, в легких случаях возникает хромота, в тяжелых - параличи. В качестве профилактики используется прививка. Прививки против кори, краснухи и эпидемического паротита В 1 год ребенку делают прививку против кори, краснухи и эпидемического паротита, повторная вакцинация производится в 6 лет. Корь - это тяжело протекающая вирусная инфекция, с высокой смертностью (в некоторых странах до 10%), осложняющаяся пневмонией (воспаление легких), энцефалитом (воспаление вещества мозга). Краснуха - острозаразное вирусное заболевание, проявляющееся сыпью на коже, увеличением лимфоузлов. Опасность этого заболевания в первую очередь состоит в том, что вирус краснухи поражает плод не болевшей краснухой и не привитой беременной женщины, вызывая пороки сердца, мозга и других органов и систем. Поэтому существует три принципиальных подхода к борьбе с краснухой: прививание детей, прививание девушек-подростков и прививание женщин детородного возраста, планирующих иметь детей. ВОЗ рекомендует сочетать по мере возможности все три стратегии. В России в части регионов сочетается вакцинация детей и подростков. Вирус эпидемического паротита поражает не только слюнную железу, но и другие железистые органы: яичники, яички (это может быть причиной бесплодия), поджелудочную железу, возможно воспаление вещества мозга (энцефалит). О прививках, не входящих в календарь плановых прививок Прививка против гриппа. Из-за риска возможных тяжелых осложнений, она показана детям с 6-месячного возраста, страдающих хроническими заболеваниями бронхо-легочной системы, почек, сердца. Необходимо прививаться вакцинами, состав которых меняется ежегодно и соответствует спектру тех вирусов, которые распространены именно в этом году (мониторинг проводит ВОЗ). Делать прививку против гриппа надо еще и потому, что в присутствии вирусов гриппа очень многие слабые вирусы и бактерии становятся более агрессивными и могут вызывать обострения хронических заболеваний или провоцировать возникновение другой инфекции. Гемофильная инфекция тип b (вызывается гемофильной палочкой) не так широко распространена, как грипп. Однако она является причиной тяжелой гнойной инфекции у детей первого года жизни. Это могут быть гнойные менингиты (воспаление оболочек мозга), отиты (воспаление уха), эпиглотиты (воспаление хряща гортани - надгортанника), пневмонии (воспаление легких), остеомелиты (воспаление верхнего слоя кости - надкостницы) и др. Во многих странах мира эта прививка (Акт-ХИБ - фирменное название) входит в календарь профилактических прививок. Увеличение заболеваемости менингококковой инфекцией осенью 2003 года в Москве вызвало панику у населения. Менингит (бактериальный) - воспаление оболочек головного или спинного мозга, вызываемое менингококком, который "обитает" в горле. Заражение происходит от больного человека или внешне здорового носителя этого микроба. Болезнь передается воздушно-капельным путем. Кроме того, при ослабленном иммунитете возбудитель болезни может через кровь попасть в центральную нервную систему, вызывая воспаление оболочек головного и спинного мозга. Повышается температура (свыше 38,0 С), беспокоит сильная головная боль, скованность шейных мышц, тошнота, рвота, сыпь в виде кровоподтеков. Возможны внутренние кровотечения, сепсис, а также потеря сознания, кома, судороги из-за отека головного мозга. Выделение токсинов менингококка приводят к нарушению сердечно-сосудистой деятельности, дыхания и смерти больного Менингококковая инфекция наиболее тяжело протекает у детей первого года жизни. По эпидемическим показаниям прививают детей с 6 месяцев, с повторным введение вакцины через 3 месяца, в случае, когда вакцина отечественная прививают с 1 года. В обычных случаях прививают детей старше 2 лет однократно, иммунитет развивается не менее чем на 3 года, у взрослых - на 10 лет. В заключение скажем, что прививки делаются добровольно, по желанию родителей ребенка. У некоторых мам и пап есть боязнь перед прививкой. О безопасности и реакции на прививки читайте в следующем номере журнала. Календарь профилактических прививок возраст название прививки Новорожденные (в первые 12 часов жизни) Первая вакцинация против вирусного гепатита В Новорожденные (3-7 дней) Вакцинация против туберкулеза 1 месяц Вторая вакцинация против вирусного гепатита В 3 месяца Первая вакцинация 4,5 месяца Вторая вакцинация против коклюша, дифтерии, столбняка и полиомиелита 6 месяцев Третья вакцинация против коклюша, дифтерии, столбняка и полиомиелита и третья вакцинация против вирусного гепатита В 12 месяцев Вакцинация против кори, краснухи, эпидемического паротита 18 месяцев Первая ревакцинация против коклюша, дифтерии, столбняка и полиомиелита 20 месяцев Вторая ревакцинация против полиомиелита 6 лет Вторая вакцинация против кори, краснухи, эпидемического паротита 6-7 лет (1-й класс) Первая ревакцинация против туберкулеза* 7-8 лет (2-й класс) Вторая ревакцинация против дифтерии и столбняка (без коклюшного компонента) 13 лет Вакцинация против краснухи (девочки) Вакцинация против вирусного гепатита В (ранее не привитых) 14-15 лет (9-й класс) Третья ревакцинация против дифтерии и столбняка (без коклюшного компонента) Третья ревакцинация против полиомиелита Вторая ревакцинация против туберкулеза** Взрослые Ревакцинация против дифтерии и столбняка каждые 10 лет
* Ревакцинируют детей, не инфецированных туберкулезом, с отрицательной реакцией Манту. ** Ревакцинируют детей, не инфецированных туберкулезом, с отрицательной реакцией Манту, не получивших прививку в 7 лет. Каждая из вакцин имеет свои сроки, схему и пути введения (через рот, внутримышечно, подкожно, внутрикожно). В некоторых случаях одной прививки бывает достаточно для выработки длительного иммунитета (однократная вакцинация). В других - необходимы многократные введения (ревакцинации), т.к. уровень антител постепенно снижается и необходимы повторные дозы для поддержания нужного количества антител. na.schools.by Зачем нужно делать прививки? | ЗАЧЕМ НУЖНО ДЕЛАТЬ ПРИВИВКИ? На протяжении многих веков инфекционные заболевания уносили тысячи человеческих жизней. Вспышки этих заболеваний получили название эпидемий (греч. epidemia - повальная болезнь; от «эпи» - на и «демос» - народ). На Руси наши предки подобные явления называли мором. Не зная истинных причин губительных болезней, люди считали их карой духов или богов за нарушение различных запретов, проклятием, сглазом или порчей. Прошли столетия, прежде чем учеными были обнаружены микробы и была выявлена болезнетворная сущность некоторых из них. День, когда голландец Антонии ван Левенгук (1632-1723) с помощью изготовленных им мощных линз открыл новый, доселе неведомый мир «забавных зверушек» - «анимакулей», можно считать датой зарождения микробиологии. Что же касается предотвращения массовых заболеваний, то задолго до открытия микробов, задолго до европейцев, древние китайцы и индусы не только изолировали инфекционных больных, но и владели некоторыми практическими навыками активной профилактики распространения инфекции. Например, они пропитывали одежду выделениями из оспенных пустул (гнойников) больных людей, а затем просушивали ее и надевали на детей, чтобы вызвать у них легкую форму заболевания и последующую невосприимчивость к нему. В конце XVIII века английский врач Эдвард Дженнер (1749 - 1823) стал вакцинировать людей коровьей оспой, чтобы защитить их от тяжелой натуральной оспы. В 1803 году он основал первый в мире оспопрививальный пункт. Этим было положено начало научному подходу к активной иммунизации населения. Первая вакцинация в России была проведена мальчику Антону Петрову в московском воспитательном доме. Вакцина была получена из Англии от Э. Дженнера. После этого события особым указом воспитанника Петрова переименовали в Вакцинова. Эра вакцинации в медицине поступила позже, почти 100 лет спустя, когда французский микробиолог Луи Пастер (1822 - 1895) не только осуществил успешную вакцинацию против бешенства, но и обосновал метод специфической иммунизации для профилактики инфекционных болезней. Все это оказалось возможным только благодаря тому, что Пастер предложил методику аттенуации возбудителей (снижения их болезнетворных свойств) на специальных средах. В 1888 году в Париже был открыт институт микробиологии – Пастеровский институт. К концу XX века появилась возможность предотвращать развитие более 40 инфекционных заболеваний, благодаря вакцинации было полностью ликвидировано «тяжкое проклятье человечества - черная оспа, и сегодня прививки против оспы отменены. В настоящее время в мире производится более 100 различных вакцин. С каждым годом их ассортимент расширяется. Что же такое прививки (иммунизация, вакцинация)? Это создание невосприимчивости организма к инфекционным болезням путем предварительного введения в него вакцин или анатоксинов. Вакцины содержат убитые или ослабленные бактерии/вирусы, в ответ на введении которых организм вырабатывает специфические защитные вещества - антитела. Анатоксины – это обезвреженные специальными методами микробные токсины (яды). Активный искусственный иммунитет (естественный иммунитет развивается после перенесенных заболеваний) возникает в среднем через 2-3 недели после завершения вакцинации и сохраняется месяцами и даже годами: для поддержания выработки антител проводятся ревакцинации, т. е. повторные вакцинации. Человеческий организм способен вырабатывать защиту против нескольких инфекционных факторов одномоментно. Это позволило создать поликомпонентные вакцины (например, от дифтерии, коклюша и столбняка), использование которых значительно сократило количество проводимых прививок. В каждой развитой стране существует календарь профилактических прививок, являющихся обязательными для населения; это так называемые плановые прививки. Есть прививки по эпидемиологическим показаниям, например при вспышке каких-либо болезней (гепатит А, клещевой энцефалит) или при выезде в другие страны для предупреждения заражений (например, тропическими инфекциями и т. д.). Новый национальный календарь профилактических прививок в России утвержден приказом Минздрава РФ№ 229 от 27.06.2001 г. (см. таблицу). Национальный российский календарь профилактических прививок.
Как видно из таблицы, самая значимая часть формирования защиты приходится на детей младшего возраста. Проведение прививок маленьким детям связано с тем, что именно эта группа населения больше всего подвержена инфекционным заболеваниям. Сегодня, к сожалению, приходится сталкиваться с мнением, что прекрасно можно прожить и без прививок, что прививки даже вредны. Родители нередко отказываются от вакцинации детей. Действительно, сразу малыш может и не заболеть: до 3-4 месяцев его защищают антитела, полученные от матери, а если мама кормит ребенка грудью, то она и с молоком продолжает передавать защитные компоненты; кроме того, ребенка окружают привитые люди. К сожалению, за последние годы процент привитого населения стал меньше – и участились вспышки инфекционных заболеваний. Как только малыш или непривитой ребенок старшего возраста сталкивается с инфекцией, он заболевает, и гарантировать ему выздоровление или даже жизнь очень сложно. Вдумайтесь: сегодня (в XXI веке!) о России вследствие отказа от прививок среди детей и взрослых есть случаи заболевания дифтерией со смертельным исходом. Нельзя забывать, что после перенесенного полиомиелита дети остаются обездвиженными, что перенесенная мальчиком свинка (паротит) нередко приводит к бесплодию, что коклюш может стать причиной пневмонии, а вирусный гепатит В - цирроза печени. Да, могут заболеть и привитые дети и взрослые, но болезнь в этих случаях протекает намного легче и не оставляет тяжелых последствий. Сегодня профилактические прививки проводятся как в поликлиниках, так и в специальных прививочных центрах. Вся информация о проведенных вакцинациях заносится о специальный сертификат и в амбулаторную карту пациента. Эти сведения обязательно представляются при зачислении ребенка в дошкольное учреждение или в школу. Как подготовить ребенка к прививке? Вот несколько простых рекомендаций. 1) Нужно знать и помнить, что прививка делается только здоровым детям. Если ребенок перенес простудное заболевание или у него было обострение хронической болезни, то прививка делается не ранее чем через месяц после перенесенного заболевания; 2) чтобы у ребенка хорошо вырабатывался иммунитет, у него должны быть хорошие показатели крови - красной (на фоне анемии прививать ребенка нельзя) и белой; 3) не рекомендуется делать прививки при выявленных глистно-паразитарных заболеваниях (лямблиоз, аскаридоз, энтеробиоз и др.), поскольку наличие паразитов уже свидетельствует о пониженном иммунитете; в этом случае при вакцинации не вырабатывается достаточная иммунная защита; 4) нельзя делать прививки в период акклиматизации, особенно при резкой перемене климата; лучше подождать 2 - 3 недели. Перед прививкой ребенка обязательно должен осмотреть врач; он оформляет заключение о состоянии здоровья и допуск к прививке. Введение вакцины в организм ребенка сопровождается развитием вакцинального процесса, который, как правило, протекает бессимптомно. Однако у части детей возможно развитие прививочных реакций (общих и местных). К местным реакциям относят покраснение и припухлость в месте инъекции. При общей реакции наблюдается повышение температуры, ухудшение самочувствия; не исключено появление симптомов, напоминающих признаки болезни, от которой проводится прививка. Обо всех прививочных реакциях, слабых и выраженных, необходимо сообщать врачу. Тогда перед следующей прививкой может быть проведена специальная подготовка или врач выберет другую вакцину. Если у ребенка есть хроническое заболевание, аллергия или он часто болеет, такой ребенок прививается по индивидуальному графику. Противопоказания к вакцинации делят на абсолютные и относительные. К абсолютным относятся текущее заболевание с высокой температурой (выше 38°), тяжелые состояния при различных заболеваниях. Кроме того, при ранее выявленных реакциях на прививку в виде повышения температуры тела до 40° и выше и/или покраснения, уплотнения в месте инъекции диаметром 8 см и более (это относится ко всем, вакцинам), а также при первичных иммунодефицитных состояниях, злокачественных опухолях противопоказано введение живых вакцин. Если у ребенка были судороги или имеется прогрессирующее заболевание нервной системы, ему нельзя вводить адсорбированный дифтерийно-столбнячный анатоксин (АКДС). При ранее отмеченных аллергических реакциях на введение антибиотиков (неомицина, полимиксина, гентамицина), таких как анафилактический шок, отек или «ожоговая реакция» в мести введения, нельзя вводить вакцину против кори, краснухи, эпидпаротита, поскольку перечисленные антибиотики входят в состав этих вакцин. При относительных противопоказаниях плановая вакцинация откладывается до исчезновения острых проявлений заболевания (кашля, насморка, повышенной температуры тела) или до стихания обострений хронических заболеваний. При легких формах простудных заболеваний или кишечных инфекциях разрешено вакцинировать ребенка сразу после нормализации температуры тела. В заключение хочется напомнить следующее. Болезнь проще предупредить, чем вылечить. За состояние своего здоровья взрослые отвечают сами, а за здоровье детей до 15 лет - родители. Своевременное проведение прививок позволяет сократить не только заболеваемость, но, что особенно важно, и детскую смертность.
Поделитесь с Вашими друзьями: |
г.Самара, ул. Димитрова 131 [email protected] |
 |