 |
|
||||||||||
|
Вопросы теста по лечебному делу (первичная аккредитация 2017) c ответами. При хобл обязательной является вакцинация вакцинойПрофилактика обострений ХОБЛ путем вакцинации против гриппаЕжегодно эпидемии гриппа охватывают до 10% всего населения планеты. В настоящее время смертность от гриппа и его осложнений занимает 1-е или 2-е место (после пневмококковой инфекции) среди всех инфекционных заболеваний.Примерно 20% населения можно отнести к группам риска, характеризующимся более тяжелым течением инфекции, более частым развитием осложнений и смертельных исходов. Среди взрослого населения наиболее высокому риску подвергаются пожилые лица, страдающие хронической патологией, в том числе ХОБЛ. К этому предрасполагают возрастные особенности иммунной системы (снижение количества и уменьшение активности Т-лимфоцитов), нарушение мукоцилиарного клиренса, курение, прием глюкокортикостероидов, активация условно-патогенной или присоединение патогенной бактериальной микрофлоры. Инфекционное обострение ХОБЛПо данным литературы, основными причинами смерти пациентов с тяжелым течением гриппа являются осложнения со стороны бронхолегочной системы (пневмония, острая дыхательная недостаточность, острый респираторный дистресс-синдром - ОРДС), декомпенсация сопутствующей патологии и развитие полиорганной недостаточности.Некоторые штаммы вируса гриппа, в частности А/Н1N1 и A/H5N1, могут размножаться в нижних отделах дыхательных путей, повреждать ткань легкого, приводить к формированию фиброза и тем самым значительно усугублять имеющуюся у больного ХОБЛ дыхательную недостаточность. При развитии вторичной пневмонии на фоне гриппа в числе лидирующих бактериальных агентов у больных ХОБЛ выступают Streptococcus pneumoniae, Haemophilus influenzae и Staphylococcus aureus. У больных пневмонией, вызванной S. aureus, нередко развивается абсцедирование и прогноз крайне плохой - летальность достигает 70%, что подчеркивает синергические эффекты вирусных и бактериальных патогенных микроорганизмов в повреждении легкого. При тяжелом течении пневмонии к развитию ОРДС может приводить как "прямое" повреждение легких вследствие обширного воспалительного процесса в легочной ткани, так и "непрямое" повреждение вследствие системной воспалительной реакции организма на инфекцию. Усиление воспалительного процесса в нижних отделах дыхательных путей у больных ХОБЛ проявляется повышением гиперреактивности бронхов. В период острых респираторных инфекций (ОРИ) у пациентов возрастает потребность в увеличении дозы и кратности применения бронхолитиков и глюкокортикостероидов. Имеются сообщения, что при гриппе отмечается более выраженное снижение объема форсированного выдоха за 1-ю секунду (ОФВ,), чем при других ОРИ.  Снижение частоты и тяжести обострений - главная цель лечения ХОБЛ, установленная экспертами GOLD. В исследовании ECLIPSE (наблюдательное многоцентровое трехлетнее исследование с участием 2138 больных ХОБЛ) продемонстрировано, что по мере нарастания тяжести ХОБЛ обострения становятся более частыми и более тяжелыми. Согласно результатам исследования, единственным и наилучшим предиктором обострений на всех стадиях ХОБЛ является наличие в анамнезе обострений за предшествующий год. Снижение частоты и тяжести обострений - главная цель лечения ХОБЛ, установленная экспертами GOLD. В исследовании ECLIPSE (наблюдательное многоцентровое трехлетнее исследование с участием 2138 больных ХОБЛ) продемонстрировано, что по мере нарастания тяжести ХОБЛ обострения становятся более частыми и более тяжелыми. Согласно результатам исследования, единственным и наилучшим предиктором обострений на всех стадиях ХОБЛ является наличие в анамнезе обострений за предшествующий год.Некоторые больные ХОБЛ предрасположены к частым обострениям, в том числе к инфекционно обусловленным. Кашель и мокрота - критерии повышенного риска обострения. У больных с хроническим кашлем и мокротой число обострений более чем в 2 раза выше, чем у пациентов без этих симптомов, отмечается более быстрое снижение функции легких и более высокая смертность. Обострения сочетаются с повышением активности воспаления, которое удлиняет срок восстановления. У пациентов с частыми обострениями основного заболевания хуже качество жизни, быстрее снижается легочная функция и выше смертность, чем у пациентов с менее частыми обострениями. Кашель у больного ХОБЛ обусловлен нарушением мукоцилиарного клиренса в результате повышения вязкости бронхиального секрета. Вирус гриппа приводит к снижению функциональной активности мерцательного эпителия с последующей атрофией реснитчатого эпителия и "параличом" ресничек, что создает условия для присоединения бактериальной инфекции и продвижения инфекционных возбудителей в нижние отделы респираторного тракта. В неоднократно проводившихся исследованиях по изучению функционирования иммунной системы у больных ХОБЛ было выявлено уменьшение количества Т-супрессоров (CD8+), абсолютного количества Т-хелперов (CD4+), a также С019+-клеток; выраженное снижение фагоцитарной активности клеток, продукции интерферона, уровней иммуноглобулина A (IgA) и IgG. Отмечено снижение числа макрофагов и увеличение числа нейтрофилов в бронхиальном содержимом. Усугубляя иммунологические нарушения, заболевание гриппом приводит к обострению и прогрессированию ХОБЛ, снижению эффективности проводимой терапии, развитию осложнений как самого заболевания, так и лечения. Целесообразность проведения вакцинации больных ХОБЛВ большинстве международных исследований, посвященных вопросам вакцинации против вирусных и бактериальных инфекций у больных ХОБЛ, была подтверждена целесообразность ее проведения. Так, в докладе GOLD 2011 г. всем пациентам с ХОБЛ рекомендована ежегодная вакцинация против гриппа, что на 50% снижает частоту обострений и смертности в данной группе риска (уровень доказательности А).Кроме того, больным ХОБЛ старше 65 лет либо моложе 65 лет, но имеющим показатели ОФВ, ниже 40%, должна быть рекомендована вакцинация против пневмококковой инфекции (уровень доказательности В). В то же время отмечено, что даже моновакцинация против гриппа способна снизить риск смертности от всех причин у больных ХОБЛ (уровень доказательности В). Однако на сегодняшний день не удается достичь такого охвата вакцинацией ни в одной стране. В России в сезоне 2011-2012 годов вакцинировано против гриппа лишь 26% населения (с учетом детей). Реальные показатели вакцинации у пациентов, страдающих ХОБЛ, несмотря на международные рекомендации, также остаются низкими и, по нашим данным, не превышают 50%.  Согласно международным рекомендациям, вакцинацию против гриппа у больных ХОБЛ следует проводить с использованием сплит-вакцин и субъединичных вакцин. Сплит-вакцины содержат поверхностные антигены вируса гриппа гемагглютинин и нейраминидазу, белок матрикса и остатки генетического материала. Субъединичные вакцины содержат только гемагглютинин и нейраминидазу, наиболее важные для иммунного ответа; против них синтезируются IgG и IgA, осуществляющие гуморальную защиту от гриппа. Антитела способны блокировать прикрепление вируса к клетке, мешая его проникновению внутрь клетки, агглютинировать вирусные частицы, выступать в качестве опсонинов, способствуя фагоцитозу вирусных частиц, активировать систему комплемента. Согласно международным рекомендациям, вакцинацию против гриппа у больных ХОБЛ следует проводить с использованием сплит-вакцин и субъединичных вакцин. Сплит-вакцины содержат поверхностные антигены вируса гриппа гемагглютинин и нейраминидазу, белок матрикса и остатки генетического материала. Субъединичные вакцины содержат только гемагглютинин и нейраминидазу, наиболее важные для иммунного ответа; против них синтезируются IgG и IgA, осуществляющие гуморальную защиту от гриппа. Антитела способны блокировать прикрепление вируса к клетке, мешая его проникновению внутрь клетки, агглютинировать вирусные частицы, выступать в качестве опсонинов, способствуя фагоцитозу вирусных частиц, активировать систему комплемента.При решении вопроса о целесообразности проведения вакцинации необходимо помнить, что риск серьезных побочных эффектов намного меньше риска, возникающего после заражения гриппом. Материалы клинических исследований после реализации 45 млн. доз вакцин против гриппа свидетельствуют о крайне низкой частоте серьезных побочных эффектов. В большинстве случаев реакции на вакцину против гриппа протекают в легкой форме и быстро проходят. При вакцинации больных ХОБЛ отечественной субъединичной вакциной против гриппа мы не наблюдали местных реакций, среди системных реакций выявлен один случай слезотечения в 1-е сутки после вакцинации. В литературе описана подобная реакция на введение живых противогриппозных вакцин и субъединичных вакцин у детей. Ни у одного вакцинированного не было зафиксировано тяжелых поствакцинальных реакций и осложнений. Клиническая эффективность противогриппозной вакцинации больных ХОБЛПрофилактика обострений ХОБЛ путем вакцинации против гриппа, выражается в уменьшении частоты обострений и госпитализаций, случаев пневмонии и смертельных исходов, связанных с основным заболеванием. Так, в анализе 6 исследований выявлено, что вакцинация больных ХОБЛ привела к значительному сокращению у них общего количества обострений по сравнению с показателем группы плацебо.Данные проведенных исследований свидетельствуют о том, что вакцинация сопровождается уменьшением числа госпитализаций. Полученные нами результаты также указывают на уменьшение количества инфекционно обусловленных обострений ХОБЛ. После вакцинации против гриппа у больных ХОБЛ выявлено снижение частоты ОРИ в 1,4 раза, частоты обострений ХОБЛ - в 2 раза, частоты госпитализаций - в 2,5 раза. В связи с тем, что вирусы гриппа могут выступать в качестве первичных триггеров обострения, способствуя развитию бактериальной суперинфекции, практическую значимость имеет тот факт, что в течение года после противогриппозной вакцинации наблюдалось снижение числа курсов антибактериальной терапии в 3,6 раза в сравнении с показателем в течение года до вакцинации.  В литературе имеются сообщения, что положительная динамика клинической картины у больных ХОБЛ коррелировала с функциональными показателями, в частности с увеличением ОФВ. Это обусловлено уменьшением индуцированного инфекцией хронического воспалительного процесса в бронхах после вакцинации. В литературе имеются сообщения, что положительная динамика клинической картины у больных ХОБЛ коррелировала с функциональными показателями, в частности с увеличением ОФВ. Это обусловлено уменьшением индуцированного инфекцией хронического воспалительного процесса в бронхах после вакцинации. Полученные нами данные о положительном влиянии иммунизации на показатели спирометрии согласуются с результатами других исследователей: у больных ХОБЛ не отмечено снижения скоростных показателей в течение года после вакцинации против гриппа, выявлено достоверное увеличение жизненной емкости легких - с 50,2 ± 2,7 до 60,1 ± 2,7%. В исследованиях продемонстрировано, что у пациентов с частыми обострениями ХОБЛ (более 3 обострений в течение года) уровни воспалительных маркеров (в частности, интерлейкина-8 (ИЛ-8) и ИЛ-6) в фазу ремиссии были более высокими, чем у пациентов с <2 обострениями, что ухудшает прогноз течения заболевания. У пациентов с обострением ХОБЛ наблюдались достоверно более высокие концентрации фактора роста эндотелия, ИЛ-6 и С-реактивного белка, а также содержание нейтрофилов в периферической крови. В то же время малоизученным остается влияние вакцинопрофилактики гриппа на маркеры системного воспаления. По результатам наших исследований, у вакцинированных против гриппа больных ХОБЛ на фоне уменьшения частоты и длительности обострений основного заболевания достоверно снижались уровни ИЛ-6 и ИЛ-10 сыворотки крови. Вакцинация при ХОБЛ - ВыводыРезультаты проведенных исследований свидетельствуют о том, что вакцинация против гриппа положительно влияет на течение ХОБЛ, в частности способствует снижению частоты обострений основного заболевания. Полученные данные нашли свое отражение в рекомендациях GOLD, однако в настоящее время охват вакцинацией против гриппа в указанной группе риска недостаточен.Актуальность темы подчеркивается тем, что использование альтернативных методов профилактики обострений на сегодняшний день ограничено. Во-первых, это связано с ростом резистентности к имеющимся противовирусным препаратам. По данным исследований, среди вирусов гриппа A/h2N1 количество ремантадинустойчивых штаммов составило 42%, среди A/h4N2 - 90%; отмечено увеличение числа штаммов вирусов гриппа А/Н1N1, устойчивых к осельтамивиру. Во-вторых, спектр эффективных против гриппа противовирусных препаратов ограничен, а некоторые препараты (в частности, занамивир) следует с осторожностью назначать больным с бронхиальной обструкцией, поскольку они провоцируют бронхоспазм. В-третьих, ни один из альтернативных способов не обеспечивает специфической защиты против гриппозной инфекции. Для эффективной защиты уже на момент вирусной атаки необходимо наличие высокой концентрации защитных антител, что способна обеспечить только вакцинация. Таким образом, на текущий период химиопрофилактика гриппа рекомендована только в том случае, когда вакцинация по каким-либо причинам невозможна. Результаты проведенных исследований, в том числе тех, в которых изучались отечественные вакцины, свидетельствуют о том, что вакцинация против гриппа является безопасным и эффективным методом профилактики ОРИ и уменьшает частоту, тяжесть и длительность обострений ХОБЛ. При оценке функционального статуса не было выявлено признаков прогрессирования бронхиальной обструкции у пациентов в течение года после вакцинации, а снижение уровня маркеров системного воспаления указывает не только на профилактическое, но и на терапевтическое влияние вакцины на течение ХОБЛ. © А.В. Чебыкина, М.П. Костинов allast.ru 1, 2, 3, 4 степени тяжестиСодержание статьи
Факт! По статистике примерно 10% населения земного шара старше 40 лет страдает ХОБЛ. Прогнозы ВОЗ неутешительны: к 2030 году эта болезнь лёгких будет на третьем месте в структуре смертности на планете. Степени тяжести ХОБЛРанее хроническая обструктивная болезнь лёгких рассматривалась как общее понятие, под которое подпадала эмфизема, бронхит, биссиноз, некоторые формы астмы, муковисцидоз и другие заболевания лёгких. На сегодняшний день термин ХОБЛ включает некоторые разновидности бронхита, лёгочную гипертензию, эмфизему, пневмосклероз, лёгочное сердце. Все эти заболевания отображают изменения, типичные для различных степеней ХОБЛ, где сочетаются бронхит хронического течения с эмфиземой лёгких. Без верного определения типа недуга и тяжести его течения невозможно подобрать адекватную терапию. Обязательный критерий при установлении диагноза ХОБЛ — бронхиальная обструкция, степень которой оценивается посредством пикфлоуметрии и спирометрии. Степеней тяжести ХОБЛ различают четыре. Заболевание может быть лёгкой, средней, тяжёлой, крайне тяжёлой. ЛёгкаяПервая степень недуга в подавляющем большинстве случаев клинически не проявляется и необходимости в непрекращающейся терапии не возникает. Возможен редко появляющийся мокрый кашель, для эмфизематозной ХОБЛ характерно появление лёгкой одышки.
На начальной стадии недуга в лёгких обнаруживается сниженная функция газообмена, но воздухопроведение в бронхах ещё не ухудшена. На качестве жизни человека в спокойном состоянии подобные патологии никак не отражаются. По этой причине при ХОБЛ 1-й степени тяжести, заболевшие люди крайне редко приходят на приём к доктору. СредняяПри 2-й степени тяжести ХОБЛ человек страдает от постоянного кашля с вязкой мокротой. По утрам, как только больной просыпается, отделяется много мокроты, а во время физической активности появляется одышка. Иногда появляются периоды обострения недуга, когда резко усиливается кашель и увеличивается отделение мокроты с гноем. Выносливость при физических усилиях существенно снижается. Для эмфизематозного ХОБЛ 2-й степени тяжести характерна одышка, даже если человек расслаблен, но только в период обострения недуга. Во время ремиссии её нет.
Обострения наблюдаются очень часто при бронхитическом типе ХОБЛ: можно услышать в лёгких хрипы, в дыхании принимают участие мышцы (межрёберные, шеи, крыльев носа). ТяжёлаяПри тяжёлом течении ХОБЛ кашель с отделением мокроты и хрипы наблюдаются постоянно, даже если период обострения недуга миновал. Одышка начинает беспокоить даже при небольшом физическом усилии и быстро становится сильной. Обострения болезни происходят дважды в месяц, а иногда и чаще, резко ухудшая качество жизни человека. Любые физические усилия сопровождаются тяжёлой одышкой, слабостью, потемнением в глазах и страхом смерти.
Дыхание происходит с участием мышечной ткани, при эмфизематозном типе ХОБЛ оно шумное и тяжёлое, даже когда пациент находится в покое. Появляется внешняя симптоматика недуга: грудная клетка становится широкой, бочкообразной, на шее выступают сосуды, лицо приобретает одутловатость, больной теряет в весе. Для бронхитического типа ХОБЛ характерна синюшность кожных покровов и отёки. Вследствие резкого снижения выносливости при физических усилиях болеющий человек становится инвалидом. Крайне тяжёлаяЧетвёртая степень недуга характеризуется дыхательной недостаточностью. У пациента всё время наблюдаются кашель и хрипы, одышка мучает даже в расслабленном состоянии, дыхательная функция затруднена. Физические усилия становятся минимальными, так как любое движение обуславливает сильную одышку. Больной стремится опираться на что-то руками, так как подобная поза облегчает выдох из-за вовлечения в процесс дыхания вспомогательных мышц.
Обострения становятся угрозой для жизни. Формируется лёгочное сердце — тяжелейшее осложнение ХОБЛ, приводящее к сердечной недостаточности. Пациент становится инвалидом, ему необходима непрекращающаяся терапия в стационаре или приобретение переносного кислородного баллончика, так как без него полноценно дышать человек не может. Продолжительность жизни таких больных в среднем примерно 2 года. Лечение ХОБЛ по степени тяжестиВ начале терапии производится немедикаментозное оздоровление пациентов. К нему относится снижение воздействия вредных факторов во вдыхаемом воздухе, ознакомление с потенциальными рисками и способами повышения качества вдыхаемого воздуха. Важно! Независимо от стадии ХОБЛ больному следует бросить курить. Лечение хронической обструктивной болезни лёгких предполагает:
Терапия осуществляется в двух основных формах: базисной и симптоматической. Базисная представляет собой длительную форму лечения и предполагает применение препаратов, расширяющих бронхи — бронходилататоров.
Симптоматическая терапия проводится при обострениях. Она направлена на борьбу с инфекционными осложнениями, обеспечивает разжижение и отхождение мокроты из бронхов. Важно! Рекомендованы прививки от пневмококковой инфекции один раз в 5 лет и вакцинация от гриппа каждый сезон. Это позволяет предотвратить развитие осложнений и усугубление течения ХОБЛ. Медикаментозные средства, применяемые при лечении:
Первая степень тяжестиОсновные методы терапии:
Средняя (вторая) степеньПри лечении ХОБЛ средней степени тяжести эффективны лекарственные средства, которые способствуют удалению мокроты, расширяющие бронхи средства. А при бронхитической ХОБЛ — противовоспалительные лекарства. Одновременно применяются способы немедикаментозной терапии и лекарственные препараты, которые комбинируются, в зависимости от состояния пациента. Отличный эффект даёт санаторно—курортное лечение. Принципы терапии:
ХОБЛ от других недугов отличается тем, что при его прогрессировании увеличивается объём терапевтических процедур, но ни одно из применяемых средств не влияет на снижение проходимости бронхов. Третья степеньЛечение больных с третьей стадией тяжести ХОБЛ:
Важно! Если врач назначил кортикостероид в форме ингаляции, обязательно следует поинтересоваться, как его верно применять. Неправильное проведение ингаляции сводит на нет эффективность препарата, и увеличивает вероятность возникновения побочных эффектов. После каждой ингаляции нужно полоскать ротовую полость. Четвёртая степеньЛечение больных с крайне тяжёлой стадией ХОБЛ:
Лечение ХОБЛ требует значительных совместных усилий врачей и пациентов. Длительно происходившие изменения в лёгких не могут быть устранены одномоментно посредством стандартной терапии. Вследствие хронических изменений в дыхательной системе бронхи повреждаются — зарастают соединительной тканью и сужаются, что необратимо. Полезное видеоПосмотрите полезное видео о том, как избавиться от уже всем надоевшего состояния: Терапия ХОБЛ:
vdoh.site тест по лечебному делу (первичная аккредитация 2017) с ответами177. ПОКАЗАНИЕМ ДЛЯ НАЗНАЧЕНИЯ СИСТЕМНЫХ АМИНОГЛИКОЗИДОВ ЯВЛЯЕТСЯ
178. ПОДБОР ДОЗЫ НЕФРАКЦИОНИРОВАННОГО ГЕПАРИНА ОСУЩЕСТВЛЯЕТСЯ С ПОМОЩЬЮ ОПРЕДЕЛЕНИЯ
179. К АНТИБАКТЕРИАЛЬНЫМ ПРЕПАРАТАМ ВЫБОРА У БОЛЬНОГО ОСТРЫМ ТОНЗИЛЛИТОМ С АЛЛЕРГИЕЙ НЕМЕДЛЕННОГО ТИПА НА ПЕНИЦИЛЛИН В АНАМНЕЗЕ ОТНОСЯТСЯ
180. ТОЛЬКО В СЛУЧАЕ УГРОЗЫ ЖИЗНИ БЕРЕМЕННОЙ МОЖНО ПРИМЕНЯТЬ АНТИБАКТЕРИАЛЬНЫЙ ПРЕПАРАТ КАТЕГОРИИ D ПО КЛАССИФИКАЦИИ FDA
181. ДЛЯ ПРОФИЛАКТИКИ РАЗВИТИЯ ТОЛЕРАНТНОСТИ К НИТРАТАМ РЕКОМЕНДОВАНО
182. ИЗ-ЗА РИСКА УВЕЛИЧЕНИЯ ГИПЕРУРИКЕМИИ У ПАЦИЕНТОВ С ПОДАГРОЙ НЕ РЕКОМЕНДОВАНО ПРИМЕНЯТЬ
184. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА А (ПРЕДСКАЗУЕМЫЕ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
185. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА В (НЕПРЕДСКАЗУЕМЫЕ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
186. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА С («ХИМИЧЕСКИЕ») ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
187. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА Е (ЛЕКАРСТВЕННАЯ УСТОЙЧИВОСТЬ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
188. СИНДРОМЫ ЛАЙЕЛА И СТИВЕНСА-ДЖОНСОНА ОТНОСЯТ К НЕБЛАГОПРИЯТНЫМ ПОБОЧНЫМ РЕАКЦИЯМ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА
189. КАНЦЕРОГЕНЕЗ ОТНОСЯТ К НЕБЛАГОПРИЯТНЫМ ПОБОЧНЫМ РЕАКЦИЯМ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА
190. МОНИТОРИНГ БЕЗОПАСНОСТИ ПРИМЕНЕНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ В МЕДИЦИНСКИХ УЧРЕЖДЕНИЯХ ЯВЛЯЕТСЯ ЧАСТЬЮ ДЕЯТЕЛЬНОСТИ, КОТОРАЯ НАЗЫВАЕТСЯ
191. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ РЕЦИДИВИРУЮЩЕГО ЛИЦЕВОГО ГЕРПЕСА ЯВЛЯЮТСЯ
192. АНТИКОАГУЛЯЦИОННЫЙ ЭФФЕКТ И РИСК ГЕМОРРАГИЧЕСКИХ ОСЛОЖНЕНИЙ УВЕЛИЧИВАЕТСЯ ПРИ СОЧЕТАНИИ АНТИКОАГУЛЯНТОВ С
193. УСИЛЕНИЕ ГИПОГЛИКЕМИЧЕСКОГО ЭФФЕКТА МОЖНО ПОЛУЧИТЬ ПРИ СОЧЕТАНИИ ПЕРОРАЛЬНЫХ ГИПОГЛИКЕМИЧЕСКИХ СРЕДСТВ С
195. ВСЕ СЕЛЕКТИВНЫЕ НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ (ИНГИБИТОРЫ ЦОГ-2) ПОВЫШАЮТ________ ЧЕМ НЕСЕЛЕКТИВНЫЕ НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ
196. ПРЕПАРАТОМ ВЫБОРА ПРИ ЛЕЧЕНИИ БИЛИАРНОГО СЛАДЖА (ПЕРВОЙ СТАДИИ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ) ЯВЛЯЕТСЯ
197. ПАТОГЕНЕТИЧЕСКИМИ СРЕДСТВАМИ ЛЕЧЕНИЯ НЕФРОТИЧЕСКОГО СИНДРОМА ЯВЛЯЮТСЯ
198. НЕ РЕКОМЕНДОВАНО СОВМЕСТНОЕ НАЗНАЧЕНИЕ ИНГИБИТОРОВ ПРОТОННОЙ ПОМПЫ (ИЗ-ЗА СНИЖЕНИЯ АБСОРБЦИИ И ЭФФЕКТИВНОСТИ) С
199. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ ВНЕКИШЕЧНОЙ ФОРМЫ АМЕБИАЗА (АБСЦЕССА ПЕЧЕНИ) ЯВЛЯЮТСЯ
200. К АНТИАРИТМИЧЕСКИМ МЕМБРАНОСТАБИЛИЗИРУЮЩИМ ПРЕПАРАТАМ IА КЛАССА (С УМЕРЕННОЙ БЛОКАДОЙ НАТРИЕВЫХ КАНАЛОВ) ОТНОСЯТ
203. К АНТИАРИТМИЧЕСКИМ ПРЕПАРАТАМ III КЛАССА (УВЕЛИЧИВАЮТ ПРОДОЛЖИТЕЛЬНОСТЬ ПОТЕНЦИАЛА ДЕЙСТВИЯ) ОТНОСЯТ
204. ЭФФЕКТАМИ ВЗАИМОДЕЙСТВИЯ КОМБИНИРОВАННЫХ ПЕРОРАЛЬНЫХ ЭСТРОГЕН-ГЕСТАГЕННЫХ ПРЕПАРАТОВ С ДРУГИМИ ЛЕКАРСТВЕННЫМИ ПРЕПАРАТАМИ ЯВЛЯЮТСЯ
205. ДЛЯ ЛЕЧЕНИЯ ОТЁЧНОГО СИНДРОМА ПРИ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК 4 СТАДИИ (КЛУБОЧКОВАЯ ФИЛЬТРАЦИЯ ˂ 20 МЛ/МИН/1,73 М2) ДИУРЕТИКАМИ ВЫБОРА ЯВЛЯЮТСЯ
206. МАКСИМАЛЬНАЯ МИНЕРАЛКОРТИКОИДНАЯ АКТИВНОСТЬ ПРИ СИСТЕМНОМ ИСПОЛЬЗОВАНИИ ГЛЮКОКОРТИКОСТЕРОИДОВ ЗАРЕГИСТИРОВАНА У
207. МАКСИМАЛЬНАЯ ГЛЮКОКОРТИКОСТЕРОИДНАЯ АКТИВНОСТЬ ПРИ СИСТЕМНОМ ИСПОЛЬЗОВАНИИ ЗАРЕГИСТРИРОВАНА У
208. ПРИ СИСТЕМНОЙ ТЕРАПИИ ГЛЮКОКОРТИКОСТЕРОИДАМИ С ПРОДОЛЖИТЕЛЬНОСТЬЮ ≤10 ДНЕЙ ПРЕКРАЩАЮТ ЛЕЧЕНИЕ
209. ЗАМЕСТИТЕЛЬНУЮ ТЕРАПИЮ ГЛЮКОКОРТИКОСТЕРОИДАМИ (ГИДРОКОРТИЗОНОМ, КОРТИЗОНОМ) ПРОВОДЯТ ПРИ НАДПОЧЕЧНИКОВОЙ НЕДОСТАТОЧНОСТИ В ДОЗАХ
210. ХАРАКТЕРНЫМ ПРОФИЛЕМ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ АНТИГИСТАМИННЫХ ПРЕПАРАТОВ I ПОКОЛЕНИЯ (ПРОМЕТАЗИН, ХЛОРОПИРАМИН) ЯВЛЯЕТСЯ
211. ХАРАКТЕРНЫМ ПРОФИЛЕМ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ АНТИГИСТАМИННЫХ ПРЕПАРАТОВ НОВОГО ПОКОЛЕНИЯ (ЛЕВОЦЕТИРИЗИН, ФЕКСОФЕНАДИН) ЯВЛЯЕТСЯ
212. У ПАЦИЕНТОВ С НАРУШЕНИЯМИ ФУНКЦИИ ПОЧЕК РЕКОМЕНДОВАНО ПРИМЕНЯТЬ ПО ПОВОДУ СОПУТСТВУЮЩИХ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ АНТИГИСТАМИННЫЕ ПРЕПАРАТЫ
214. ПРИМЕНЕНИЕ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У ПАЦИЕНТА С ОСТРЫМ МУЧИТЕЛЬНЫМ НЕПРОДУКТИВНЫМ КАШЛЕМ ЯВЛЯЕТСЯ ОПРАВДАННЫМ ПРИ
215. К МОРФИНОПОДОБНЫМ ПРОТИВОКАШЛЕВЫМ ПРЕПАРАТАМ ОТНОСЯТ
216. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИИ, ВЫЗВАННОЙ HAEMOPHILUS INFLUENZAE, ЯВЛЯЮТСЯ
217. ДЛЯ ВЫБОРА МЕСТА ЛЕЧЕНИЯ ПАЦИЕНТА C ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИЕЙ РЕКОМЕНДОВАНО ИСПОЛЬЗОВАТЬ ШКАЛУ
218. ПРИ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ ПЕРВОНАЧАЛЬНАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ДОЛЖНА ПРОВОДИТЬСЯ ПОСЛЕ НАЧАЛА ЛЕЧЕНИЯ ЧЕРЕЗ_____ ЧАСОВ
219. ПРЕПАРАТОМ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ АСПЕРГИЛЛЕЗА ЛЕГКИХ ЯВЛЯЕТСЯ
220. РЕКОМЕНДУЕМАЯ ДЛИТЕЛЬНОСТЬ ТЕРАПИИ НОЗОКОМИАЛЬНОЙ ПНЕВМОНИИ СОСТАВЛЯЕТ
221. ДЛЯ ВТОРИЧНОЙ ПРОФИЛАКТИКИ РЕВМАТИЗМА ПРИМЕНЯЮТ
222. КОНТРОЛЬ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ ТЕРАПИИ ВАРФАРИНОМ ОСУЩЕСТВЛЯЕТСЯ С ПОМОЩЬЮ
223. ПРИ ВНУТРИВЕННОМ ВВЕДЕНИИ ВЕРАПАМИЛА МОЖЕТ РАЗВИТЬСЯ АСИСТОЛИЯ НА ФОНЕ ПРИЕМА ПАЦИЕНТОМ
224. НЕ РЕКОМЕНДОВАНО ИСПОЛЬЗОВАТЬ ПОТЕНЦИАЛЬНО ОПАСНЫЕ КОМБИНАЦИИ ДИГОКСИНА С
225. ПРИ ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ ПРЕДПОЧТИТЕЛЬНО ПРИМЕНЯТЬ ПЕРОРАЛЬНЫЕ ПРЕПАРАТЫ ЖЕЛЕЗА ПОТОМУ, ЧТО ОНИ В ОТЛИЧИЕ ОТ ПАРЕНТАЛЬНОГО ВВЕДЕНИЯ
226. ПОДБОР СУТОЧНОЙ ДОЗЫ ДАБИГАТРАНА ОСУЩЕСТВЛЯЮТ
227. ИЗ-ЗА ВОЗМОЖНОСТИ РАЗВИТИЯ ТОКСИЧЕСКОГО ПОРАЖЕНИЯ ПЕЧЕНИ НЕ РЕКОМЕНДУЕТСЯ ПРИМЕНЯТЬ ПАРАЦЕТАМОЛ НА ФОНЕ
228. ДЛЯ ОБЕСПЕЧЕНИЯ БЕЗОПАСНОСТИ ЛЕЧЕНИЯ БОЛЬНЫХ МЕТОТРЕКСАТОМ НЕОБХОДИМО КОНТРОЛИРОВАТЬ
230. ШКАЛА GRACE ИСПОЛЬЗУЕТСЯ ДЛЯ ОЦЕНКИ РИСКА ЛЕТАЛЬНОГО ИСХОДА ПРИ
231. ОСНОВНЫМ КРИТЕРИЕМ УСПЕШНОЙ РЕПЕРФУЗИИ ПОСЛЕ ПРОВЕДЕНИЯ СИСТЕМНОГО ТРОМБОЛИЗИСА ЯВЛЯЕТСЯ
232. ПРЕПАРАТОМ ВЫБОРА ДЛЯ КУПИРОВАНИЯ ПАРОКСИЗМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ НА ФОНЕ ОСТРОГО ИНФАРКТА МИОКАРДА ЯВЛЯЕТСЯ
233. РЕКОМЕНДОВАННОЕ ВРЕМЯ ОТ ПЕРВОГО КОНТАКТА С МЕДИЦИНСКИМ ПЕРСОНАЛОМ ДО ВОССТАНОВЛЕНИЯ КРОВОТОКА В ИНФАРКТ-СВЯЗАННОЙ АРТЕРИИ ПРИ ПЕРВИЧНОМ ЧКВ СОСТАВЛЯЕТ ______ МИН
234. «ЗОЛОТЫМ СТАНДАРТОМ» ЛЕЧЕНИЯ ОСТРОГО ИНФАРКТА МИОКАРДА С ПОДЪЕМОМ СЕГМЕНТА ST ЯВЛЯЕТСЯ
235. ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ БЕЗ ПОДЪЕМА СЕГМЕНТА ST, СОПРОВОЖДАЮЩИМСЯ ПОВЫШЕНИЕМ МАРКЕРОВ ПОВРЕЖДЕНИЯ МИОКАРДА, ПОКАЗАНО ПРОВЕДЕНИЕ КОРОНАРОАНГИОГРАФИИ В ТЕЧЕНИЕ ____ ЧАСОВ
236. В СЛУЧАЕ СОХРАНЯЮЩЕГОСЯ БОЛЕВОГО СИНДРОМА НА ФОНЕ ПАРОКСИЗМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ У БОЛЬНОГО С ОСТРЫМ ИНФАРКТОМ МИОКАРДА, ПОКАЗАНО 237. ПОСЛЕ СТЕНТИРОВАНИЯ СТВОЛА ЛЕВОЙ КОРОНАРНОЙ АРТЕРИИ ПРИЕМ ДВОЙНОЙ АНТИАГРЕГАНТНОЙ ТЕРАПИИ ДОЛЖЕН ПРОДОЛЖАТЬСЯ
238. АБСОЛЮТНЫМ ПРОТИВОПОКАЗАНИЕМ ДЛЯ ПРОВЕДЕНИЯ СИСТЕМНОЙ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ ЯВЛЯЕТСЯ
239. НАГРУЗОЧНАЯ ДОЗА АЦЕТИЛСАЛИЦИЛОВОЙ КИСЛОТЫ ПРИ ОСТРОМ ИНФАРКТЕ МИОКАРДА СОСТАВЛЯЕТ _____ МГ
240. ПРИ ВОЗНИКНОВЕНИИ ПАРОКСИЗМА УСТОЙЧИВОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ НА ФОНЕ ИНФАРКТА МИОКАРДА ПОКАЗАНО
121. ОПРЕДЕЛЕНИЕ ГЛИКИРОВАННОГО ГЕМОГЛОБИНА ПРИ САХАРНОМ ДИАБЕТЕ ПОЗВОЛЯЕТ ПРОВЕСТИ ОЦЕНКУ
122. ПОБОЧНЫМ ЭФФЕКТОМ ПРОИЗВОДНЫХ СУЛЬФОНИЛМОЧЕВИНЫ ЯВЛЯЕТСЯ
123. К ИНГИБИТОРАМ ДИПЕПТИДИЛПЕПТИДАЗЫ-4 ОТНОСИТСЯ
124. К ПРЕПАРАТАМ ПЕРВОГО РЯДА В ЛЕЧЕНИИ БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ 2 ТИПА ОТНОСИТСЯ
125. ПОКАЗАНИЕМ ДЛЯ НАЗНАЧЕНИЯ ПРЕПАРАТОВ СУЛЬФОНИЛМОЧЕВИНЫ ЯВЛЯЕТСЯ
126. ПРИ ДОКАЗАННОЙ МИКРОАЛЬБУМИНУРИИ НАЗНАЧАЮТ
127. НАИБОЛЕЕ ЭФФЕКТИВНЫМ МЕТОДОМ ЛЕЧЕНИЯ ПРОЛИФЕРАТИВНОЙ РЕТИНОПАТИИ ЯВЛЯЕТСЯ
128. НЕЖЕЛАТЕЛЬНЫМ ЭФФЕКТОМ ИНСУЛИНОТЕРАПИИ САХАРНОГО ДИАБЕТА 2 ТИПА ЯВЛЯЕТСЯ
129. ПРЕПАРАТОМ, МАСКИРУЮЩИМ ГИПОГЛИКЕМИЮ, ЯВЛЯЕТСЯ
130. К НАИБОЛЕЕ РАЦИОНАЛЬНОЙ КОМБИНАЦИИ ПЕРОРАЛЬНЫХ САХАРОСНИЖАЮЩИХ ПРЕПАРАТОВ ОТНОСИТСЯ СОЧЕТАНИЕ
131. «ЗОЛОТЫМ СТАНДАРТОМ» ДИАГНОСТИКИ И ОЦЕНКИ ХОБЛ ЯВЛЯЕТСЯ
132. ПРИ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЕ В ОБЩЕМ АНАЛИЗЕ КРОВИ ЧАСТО ВСТРЕЧАЕТСЯ
133. ДЛЯ КРУПОЗНОЙ ПНЕВМОНИИ В РАЗГАР БОЛЕЗНИ ХАРАКТЕРНЫМ ПЕРКУТОРНЫМ ЗВУКОМ ЯВЛЯЕТСЯ
134. О ДЕСТРУКЦИИ ТКАНИ ЛЕГКОГО СВИДЕТЕЛЬСТВУЕТ ОБНАРУЖЕНИЕ В МОКРОТЕ
135. БОЛЬНОМУ В СОСТОЯНИИ АСТМАТИЧЕСКОГО СТАТУСА ЦЕЛЕСООБРАЗНО НАЗНАЧИТЬ
136. КРИТЕРИЕМ ЭФФЕКТИВНОСТИ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ПНЕВМОНИИ ЯВЛЯЕТСЯ
137. В ТЕРАПИИ ХОБЛ СРЕДНЕ-ТЯЖЕЛОГО ТЕЧЕНИЯ ЧАЩЕ ВСЕГО ИСПОЛЬЗУЮТ
138. НАИБОЛЕЕ ЧАСТЫМ ПОБОЧНЫМ ЭФФЕКТОМ ИНГАЛЯЦИОННЫХ ГЛЮКОКОРТИКОСТЕРОИДОВ ЯВЛЯЕТСЯ
139. ПРИ ТЯЖЕЛОЙ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЕ С ОТСУТСТВИЕМ ЭФФЕКТА ОТ ВЫСОКИХ ДОЗ ИНГАЛЯЦИОННЫХ ГЛЮКОКОРТИКОСТЕРОИДОВ И КОМБИНИРОВАННЫХ ПРЕПАРАТОВ ПОКАЗАНО ДОБАВЛЕНИЕ ПРЕПАРАТОВ ГРУППЫ
140. ПРИ ХОБЛ ОБЯЗАТЕЛЬНОЙ ЯВЛЯЕТСЯ ВАКЦИНАЦИЯ______ВАКЦИНОЙ
141. К СИМПТОМАМ, ХАРАКТЕРНЫМ ДЛЯ ОТРАВЛЕНИЯ КЛОНИДИНОМ (КЛОФЕЛИНОМ), ОТНОСЯТ
142. ПРОТИВОПОКАЗАНИЕМ К НАЗНАЧЕНИЮ ГЛЮКОКОРТИКОСТЕРОИДНОЙ ТЕРАПИИ ЯВЛЯЕТСЯ ОСЛОЖНЕНИЕ РЕВМАТОИДНОГО АРТРИТА В ВИДЕ
143. ПЕРИОДОМ ПОЛУВЫВЕДЕНИЯ ЛЕКАРСТВЕННОГО СРЕДСТВА (Т1/2) ЯВЛЯЕТСЯ ВРЕМЯ
144. ПРЕДПОЧТИТЕЛЬНОЙ СХЕМОЙ ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ, АССОЦИИРОВАННОЙ С ХЕЛИКОБАКТЕРОМ ПИЛОРИ, ЯВЛЯЕТСЯ
145. МУКОЛИТИЧЕСКИМ ПРЕПАРАТОМ, ОБЛАДАЮЩИМ АНТИОКСИДАНТНЫМИ СВОЙСТВАМИ (ПОВЫШАЕТ ЗАЩИТУ КЛЕТОК ОТ ПОВРЕЖДАЮЩЕГО ДЕЙСТВИЯ СВОБОДНО-РАДИКАЛЬНОГО ОКИСЛЕНИЯ ПРИ ИНТЕНСИВНОЙ ВОСПАЛИТЕЬНОЙ РЕАКЦИИ), ЯВЛЯЕТСЯ
146. ПРИ НАЗНАЧЕНИИ ИНГАЛЯЦИОНЫХ ГЛЮКОКОРТИКОСТЕРОИДОВ ВРАЧ ДОЛЖЕН ПРЕДУПРЕДИТЬ ПАЦИЕНТА О ВОЗМОЖНОМ РАЗВИТИИ НЕБЛАГОПРИЯТНОЙ ЛЕКАРСТВЕННОЙ РЕАКЦИИ В ВИДЕ
147. НЕБЛАГОПРИЯТНОЙ ПОБОЧНОЙ РЕАКЦИЕЙ ЯВЛЯЕТСЯ
148. ЛСД (ДИЭТИЛАМИД D-ЛИЗЕРГИНОВОЙ КИСЛОТЫ) ОТНОСЯТ К
149. ПРОГНОЗИРУЕМЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ОБУСЛОВЛЕНЫ
150. НАИБОЛЕЕ СЕРЬЕЗНОЙ НЕЖЕЛАТЕЛЬНОЙ РЕАКЦИЕЙ НА ВВЕДЕНИЕ ОПИОИДНЫХ АНАЛЬГЕТИКОВ ЯВЛЯЕТСЯ
151. СТАНДАРТИЗОВАННАЯ ОЦЕНКА ПРИЧИННО-СЛЕДСТВЕННОЙ СВЯЗИ МЕЖДУ ЛЕКАРСТВЕННЫМ СРЕДСТВОМ И НЕЖЕЛАТЕЛЬНЫМ ЯВЛЕНИЕМ/НЕБЛАГОПРИЯТНОЙ ПОБОЧНОЙ РЕАКЦИЕЙ ПРОВОДИТСЯ ЧАЩЕ ВСЕГО ПО
152. ГИПОГЛИКЕМИЧЕСКОЕ ДЕЙСТВИЕ ИНГИБИТОРОВ ДИПЕПТИДИЛПЕПТИДАЗЫ-4 ОБУСЛОВЛЕНО
153. МЕХАНИЗМ РАЗВИТИЯ РЕЗИСТЕНТНОСТИ ШТАММОВ E.COLI К АМИНОПЕНИЦИЛЛИНАМ И ЦЕФАЛОСПОРИНАМ ПЕРВОГО ПОКОЛЕНИЯ ЗАКЛЮЧАЕТСЯ В
154. ПРЕПАРАТАМИ ВЫБОРА ПРИ ЛЕЧЕНИИ БОЛЬНЫХ ГАСТРОЭЗОФАГЕАЛЬНОЙ РЕФЛЮКСНОЙ БОЛЕЗНЬЮ ЯВЛЯЮТСЯ
155. ПРОТИВОПОКАЗАНИЕМ К НАЗНАЧЕНИЮ АКАРБОЗЫ ЯВЛЯЕТСЯ
156. МЕХАНИЗМ ОБЕЗБОЛИВАЮЩЕГО ДЕЙСТВИЯ НАРКОТИЧЕСКИХ АНАЛЬГЕТИКОВ ЗАКЛЮЧАЕТСЯ В
157. НАИБОЛЕЕ ЧАСТЫМ ПРОЯВЛЕНИЕМ СИНДРОМА ОТМЕНЫ БЕНЗОДИАЗЕПИНОВ ЯВЛЯЕТСЯ
158. ТЕНДИНИТ И/ИЛИ РАЗРЫВ АХИЛЛОВА СУХОЖИЛИЯ МОГУТ РАЗВИТЬСЯ НА ФОНЕ ПРИМЕНЕНИЯ
159. ПОБОЧНЫЕ ЭФФЕКТЫ В ВИДЕ ПЕРИФЕРИЧЕСКОЙ НЕЙРОПАТИИ И АНЕМИИ МОГУТ ВОЗНИКНУТЬ ПРИ ЛЕЧЕНИИ ИЗОНИАЗИДОМ, ПОТОМУ ЧТО ОН
160. МАКСИМАЛЬНОЙ СУТОЧНОЙ ДОЗОЙ ПАРАЦЕТАМОЛА, КОТОРУЮ НЕ РЕКОМЕНДОВАНО ПРЕВЫШАТЬ ИЗ-ЗА ВОЗМОЖНОСТИ РАЗВИТИЯ ЦЕНТРОЛОБУЛЯРНОГО НЕКРОЗА ПЕЧЕНИ, ЯВЛЯЕТСЯ___Г
161. К НЕЖЕЛАТЕЛЬНЫМ БЫСТРОРАЗВИВАЮЩИМСЯ НЕБЛАГОПРИЯТНЫМ РЕАКЦИЯМ ГЛЮКОКОРТИКОСТЕРОИДОВ ОТНОСЯТ
162. К НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩЕЙСЯ НЕБЛАГОПРИЯТНОЙ ПОБОЧНОЙ РЕАКЦИИ ПРИ ПРИМЕНЕНИИ АМИНОГЛИКОЗИДОВ ОТНОСЯТ
163. У БОЛЬНЫХ СТЕНОКАРДИЕЙ ИЗ-ЗА ВОЗМОЖНОСТИ РАЗВИТИЯ СИНДРОМА ОБКРАДЫВАНИЯ, НЕ РЕКОМЕНДОВАН К ПРИМЕНЕНИЮ
164. ЖЕЛУДОЧКОВУЮ ТАХИКАРДИЮ ТИПА «ПИРУЭТ» СПОСОБЕН СПРОВОЦИРОВАТЬ
165. ФОТОСЕНСИБИЛИЗИРУЮЩИМ ЭФФЕКТОМ ОБЛАДАЕТ
166. ПРИ ДЛИТЕЛЬНОМ ПРИМЕНЕНИИ ГИНЕКОМАСТИЮ И ГИРСУТИЗМ СПОСОБЕН ВЫЗВАТЬ ДИУРЕТИК
167. ПРИ РЕЦИДИВЕ ИНФАРКТА МИОКАРДА ДЛЯ ПОВТОРНОГО ВВЕДЕНИЯ НЕ РАЗРЕШЕНО ПРИМЕНЕНИЕ
168. КАРДИОТОКСИЧНЫМ ЭФФЕКТОМ ВПЛОТЬ ДО РАЗВИТИЯ ВТОРИЧНОЙ ДИЛАТАЦИОННОЙ КАРДИОМИОПАТИИ ОБЛАДАЕТ ПРОТИВООПУХОЛЕВЫЙ ПРЕПАРАТ
169. У ПАЦИЕНТОВ С ОБСТРУКТИВНОЙ ФОРМОЙ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ ПРОТИВОПОКАЗАНО НАЗНАЧЕНИЕ
170. СИНДРОМ ОТМЕНЫ МОЖЕТ РАЗВИТЬСЯ ПОСЛЕ ОКОНЧАНИЯ ПРИМЕНЕНИЯ
171. ПОЯВЛЕНИЮ ГАСТРОЭЗОФАГЕАЛЬНОЙ РЕФЛЮКСНОЙ БОЛЕЗНИ СПОСОБСТВУЕТ ПРИЕМ
172. ПРИ ПРОВЕДЕНИИ ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ (ГЕМОДИАЛИЗ, ПЕРИТОНЕАЛЬНЫЙ ДИАЛИЗ) У ПАЦИЕНТОВ С ТЕРМИНАЛЬНЫМ ПОЧЕЧНЫМ ЗАБОЛЕВАНИЕМ ПРЕДПОЧТИТЕЛЬНЫМ АНТИКОАГУЛЯНТОМ ЯВЛЯЕТСЯ
173. ЭРИТРОПОЭЗ-СТИМУЛИРУЮЩИМИ ПРЕПАРАТАМИ ПЕРВОЙ ЛИНИИ НА БЕЛКОВОЙ ОСНОВЕ ЯВЛЯЮТСЯ
174. ДЛЯ КОРРЕКЦИИ АНЕМИИ У БОЛЬНЫХ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК ИСПОЛЬЗУЮТ
175. ПРИ АНЕМИИ У ПАЦИЕНТОВ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК НЕОБХОДИМО НАЗНАЧАТЬ КОМБИНИРОВАННУЮ ТЕРАПИЮ: СТИМУЛЯТОРЫ ЭРИТРОПОЭЗА С ПРЕПАРАТАМИ
177. ПОКАЗАНИЕМ ДЛЯ НАЗНАЧЕНИЯ СИСТЕМНЫХ АМИНОГЛИКОЗИДОВ ЯВЛЯЕТСЯ
178. ПОДБОР ДОЗЫ НЕФРАКЦИОНИРОВАННОГО ГЕПАРИНА ОСУЩЕСТВЛЯЕТСЯ С ПОМОЩЬЮ ОПРЕДЕЛЕНИЯ
179. К АНТИБАКТЕРИАЛЬНЫМ ПРЕПАРАТАМ ВЫБОРА У БОЛЬНОГО ОСТРЫМ ТОНЗИЛЛИТОМ С АЛЛЕРГИЕЙ НЕМЕДЛЕННОГО ТИПА НА ПЕНИЦИЛЛИН В АНАМНЕЗЕ ОТНОСЯТСЯ
180. ТОЛЬКО В СЛУЧАЕ УГРОЗЫ ЖИЗНИ БЕРЕМЕННОЙ МОЖНО ПРИМЕНЯТЬ АНТИБАКТЕРИАЛЬНЫЙ ПРЕПАРАТ КАТЕГОРИИ D ПО КЛАССИФИКАЦИИ FDA
181. ДЛЯ ПРОФИЛАКТИКИ РАЗВИТИЯ ТОЛЕРАНТНОСТИ К НИТРАТАМ РЕКОМЕНДОВАНО
182. ИЗ-ЗА РИСКА УВЕЛИЧЕНИЯ ГИПЕРУРИКЕМИИ У ПАЦИЕНТОВ С ПОДАГРОЙ НЕ РЕКОМЕНДОВАНО ПРИМЕНЯТЬ
183. ИЗ-ЗА ТЕРАТОГЕННОГО ДЕЙСТВИЯ НА ПРОТЯЖЕНИИ ВСЕЙ БЕРЕМЕННОСТИ НЕ РЕКОМЕНДОВАНО НАЗНАЧАТЬ
184. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА А (ПРЕДСКАЗУЕМЫЕ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
185. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА В (НЕПРЕДСКАЗУЕМЫЕ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
186. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА С («ХИМИЧЕСКИЕ») ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
187. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА Е (ЛЕКАРСТВЕННАЯ УСТОЙЧИВОСТЬ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
188. СИНДРОМЫ ЛАЙЕЛА И СТИВЕНСА-ДЖОНСОНА ОТНОСЯТ К НЕБЛАГОПРИЯТНЫМ ПОБОЧНЫМ РЕАКЦИЯМ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА
189. КАНЦЕРОГЕНЕЗ ОТНОСЯТ К НЕБЛАГОПРИЯТНЫМ ПОБОЧНЫМ РЕАКЦИЯМ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА
190. МОНИТОРИНГ БЕЗОПАСНОСТИ ПРИМЕНЕНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ В МЕДИЦИНСКИХ УЧРЕЖДЕНИЯХ ЯВЛЯЕТСЯ ЧАСТЬЮ ДЕЯТЕЛЬНОСТИ, КОТОРАЯ НАЗЫВАЕТСЯ
191. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ РЕЦИДИВИРУЮЩЕГО ЛИЦЕВОГО ГЕРПЕСА ЯВЛЯЮТСЯ
192. АНТИКОАГУЛЯЦИОННЫЙ ЭФФЕКТ И РИСК ГЕМОРРАГИЧЕСКИХ ОСЛОЖНЕНИЙ УВЕЛИЧИВАЕТСЯ ПРИ СОЧЕТАНИИ АНТИКОАГУЛЯНТОВ С
193. УСИЛЕНИЕ ГИПОГЛИКЕМИЧЕСКОГО ЭФФЕКТА МОЖНО ПОЛУЧИТЬ ПРИ СОЧЕТАНИИ ПЕРОРАЛЬНЫХ ГИПОГЛИКЕМИЧЕСКИХ СРЕДСТВ С
194. ПРИ ОСТРОМ ГНОЙНОМ СРЕДНЕМ ОТИТЕ НАЗНАЧАЮТ ТОПИЧЕСКИЕ СОСУДОСУЖИВАЮЩИЕ СРЕДСТВА (ДЕКОНГЕСТАНТЫ) В НОС ДЛЯ
195. ВСЕ СЕЛЕКТИВНЫЕ НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ (ИНГИБИТОРЫ ЦОГ-2) ПОВЫШАЮТ________ ЧЕМ НЕСЕЛЕКТИВНЫЕ НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ
196. ПРЕПАРАТОМ ВЫБОРА ПРИ ЛЕЧЕНИИ БИЛИАРНОГО СЛАДЖА (ПЕРВОЙ СТАДИИ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ) ЯВЛЯЕТСЯ
197. ПАТОГЕНЕТИЧЕСКИМИ СРЕДСТВАМИ ЛЕЧЕНИЯ НЕФРОТИЧЕСКОГО СИНДРОМА ЯВЛЯЮТСЯ
198. НЕ РЕКОМЕНДОВАНО СОВМЕСТНОЕ НАЗНАЧЕНИЕ ИНГИБИТОРОВ ПРОТОННОЙ ПОМПЫ (ИЗ-ЗА СНИЖЕНИЯ АБСОРБЦИИ И ЭФФЕКТИВНОСТИ) С
199. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ ВНЕКИШЕЧНОЙ ФОРМЫ АМЕБИАЗА (АБСЦЕССА ПЕЧЕНИ) ЯВЛЯЮТСЯ
200. К АНТИАРИТМИЧЕСКИМ МЕМБРАНОСТАБИЛИЗИРУЮЩИМ ПРЕПАРАТАМ IА КЛАССА (С УМЕРЕННОЙ БЛОКАДОЙ НАТРИЕВЫХ КАНАЛОВ) ОТНОСЯТ
201. К АНТИАРИТМИЧЕСКИМ МЕМБРАНОСТАБИЛИЗИРУЮЩИМ ПРЕПАРАТАМ IС КЛАССА (С ВЫРАЖЕННОЙ БЛОКАДОЙ НАТРИЕВЫХ КАНАЛОВ) ОТНОСЯТ
202. К АНТИАРИТМИЧЕСКИМ ПРЕПАРАТАМ II КЛАССА (БЕТА- АДРЕНОБЛОКАТОРЫ) ОТНОСЯТ
203. К АНТИАРИТМИЧЕСКИМ ПРЕПАРАТАМ III КЛАССА (УВЕЛИЧИВАЮТ ПРОДОЛЖИТЕЛЬНОСТЬ ПОТЕНЦИАЛА ДЕЙСТВИЯ) ОТНОСЯТ
204. ЭФФЕКТАМИ ВЗАИМОДЕЙСТВИЯ КОМБИНИРОВАННЫХ ПЕРОРАЛЬНЫХ ЭСТРОГЕН-ГЕСТАГЕННЫХ ПРЕПАРАТОВ С ДРУГИМИ ЛЕКАРСТВЕННЫМИ ПРЕПАРАТАМИ ЯВЛЯЮТСЯ
205. ДЛЯ ЛЕЧЕНИЯ ОТЁЧНОГО СИНДРОМА ПРИ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК 4 СТАДИИ (КЛУБОЧКОВАЯ ФИЛЬТРАЦИЯ ˂ 20 МЛ/МИН/1,73 М2) ДИУРЕТИКАМИ ВЫБОРА ЯВЛЯЮТСЯ
206. МАКСИМАЛЬНАЯ МИНЕРАЛКОРТИКОИДНАЯ АКТИВНОСТЬ ПРИ СИСТЕМНОМ ИСПОЛЬЗОВАНИИ ГЛЮКОКОРТИКОСТЕРОИДОВ ЗАРЕГИСТИРОВАНА У
207. МАКСИМАЛЬНАЯ ГЛЮКОКОРТИКОСТЕРОИДНАЯ АКТИВНОСТЬ ПРИ СИСТЕМНОМ ИСПОЛЬЗОВАНИИ ЗАРЕГИСТРИРОВАНА У
208. ПРИ СИСТЕМНОЙ ТЕРАПИИ ГЛЮКОКОРТИКОСТЕРОИДАМИ С ПРОДОЛЖИТЕЛЬНОСТЬЮ ≤10 ДНЕЙ ПРЕКРАЩАЮТ ЛЕЧЕНИЕ
209. ЗАМЕСТИТЕЛЬНУЮ ТЕРАПИЮ ГЛЮКОКОРТИКОСТЕРОИДАМИ (ГИДРОКОРТИЗОНОМ, КОРТИЗОНОМ) ПРОВОДЯТ ПРИ НАДПОЧЕЧНИКОВОЙ НЕДОСТАТОЧНОСТИ В ДОЗАХ
210. ХАРАКТЕРНЫМ ПРОФИЛЕМ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ АНТИГИСТАМИННЫХ ПРЕПАРАТОВ I ПОКОЛЕНИЯ (ПРОМЕТАЗИН, ХЛОРОПИРАМИН) ЯВЛЯЕТСЯ
211. ХАРАКТЕРНЫМ ПРОФИЛЕМ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ АНТИГИСТАМИННЫХ ПРЕПАРАТОВ НОВОГО ПОКОЛЕНИЯ (ЛЕВОЦЕТИРИЗИН, ФЕКСОФЕНАДИН) ЯВЛЯЕТСЯ
212. У ПАЦИЕНТОВ С НАРУШЕНИЯМИ ФУНКЦИИ ПОЧЕК РЕКОМЕНДОВАНО ПРИМЕНЯТЬ ПО ПОВОДУ СОПУТСТВУЮЩИХ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ АНТИГИСТАМИННЫЕ ПРЕПАРАТЫ
213. ПРИ ОСТРОМ БРОНХИТЕ, ОТЯГОЩЕННОМ МУЧИТЕЛЬНЫМ НЕПРОДУКТИВНЫМ КАШЛЕМ (ПРИ ОТСУТСТВИИ ПОДОЗРЕНИЯ НА КОКЛЮШ), НЕ ПОКАЗАНО ПРИМЕНЕНИЕ
214. ПРИМЕНЕНИЕ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У ПАЦИЕНТА С ОСТРЫМ МУЧИТЕЛЬНЫМ НЕПРОДУКТИВНЫМ КАШЛЕМ ЯВЛЯЕТСЯ ОПРАВДАННЫМ ПРИ
215. К МОРФИНОПОДОБНЫМ ПРОТИВОКАШЛЕВЫМ ПРЕПАРАТАМ ОТНОСЯТ
216. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИИ, ВЫЗВАННОЙ HAEMOPHILUS INFLUENZAE, ЯВЛЯЮТСЯ
217. ДЛЯ ВЫБОРА МЕСТА ЛЕЧЕНИЯ ПАЦИЕНТА C ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИЕЙ РЕКОМЕНДОВАНО ИСПОЛЬЗОВАТЬ ШКАЛУ
218. ПРИ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ ПЕРВОНАЧАЛЬНАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ДОЛЖНА ПРОВОДИТЬСЯ ПОСЛЕ НАЧАЛА ЛЕЧЕНИЯ ЧЕРЕЗ_____ ЧАСОВ
219. ПРЕПАРАТОМ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ АСПЕРГИЛЛЕЗА ЛЕГКИХ ЯВЛЯЕТСЯ
220. РЕКОМЕНДУЕМАЯ ДЛИТЕЛЬНОСТЬ ТЕРАПИИ НОЗОКОМИАЛЬНОЙ ПНЕВМОНИИ СОСТАВЛЯЕТ
221. ДЛЯ ВТОРИЧНОЙ ПРОФИЛАКТИКИ РЕВМАТИЗМА ПРИМЕНЯЮТ
222. КОНТРОЛЬ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ ТЕРАПИИ ВАРФАРИНОМ ОСУЩЕСТВЛЯЕТСЯ С ПОМОЩЬЮ
223. ПРИ ВНУТРИВЕННОМ ВВЕДЕНИИ ВЕРАПАМИЛА МОЖЕТ РАЗВИТЬСЯ АСИСТОЛИЯ НА ФОНЕ ПРИЕМА ПАЦИЕНТОМ
224. НЕ РЕКОМЕНДОВАНО ИСПОЛЬЗОВАТЬ ПОТЕНЦИАЛЬНО ОПАСНЫЕ КОМБИНАЦИИ ДИГОКСИНА С
225. ПРИ ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ ПРЕДПОЧТИТЕЛЬНО ПРИМЕНЯТЬ ПЕРОРАЛЬНЫЕ ПРЕПАРАТЫ ЖЕЛЕЗА ПОТОМУ, ЧТО ОНИ В ОТЛИЧИЕ ОТ ПАРЕНТАЛЬНОГО ВВЕДЕНИЯ
226. ПОДБОР СУТОЧНОЙ ДОЗЫ ДАБИГАТРАНА ОСУЩЕСТВЛЯЮТ
227. ИЗ-ЗА ВОЗМОЖНОСТИ РАЗВИТИЯ ТОКСИЧЕСКОГО ПОРАЖЕНИЯ ПЕЧЕНИ НЕ РЕКОМЕНДУЕТСЯ ПРИМЕНЯТЬ ПАРАЦЕТАМОЛ НА ФОНЕ
228. ДЛЯ ОБЕСПЕЧЕНИЯ БЕЗОПАСНОСТИ ЛЕЧЕНИЯ БОЛЬНЫХ МЕТОТРЕКСАТОМ НЕОБХОДИМО КОНТРОЛИРОВАТЬ
229. ПРИМЕНЕНИЕ __________ ПРОТИВОПОКАЗАНО ПРИ ИНФАРКТЕ МИОКАРДА ПРАВОГО ЖЕЛУДОЧКА
230. ШКАЛА GRACE ИСПОЛЬЗУЕТСЯ ДЛЯ ОЦЕНКИ РИСКА ЛЕТАЛЬНОГО ИСХОДА ПРИ
231. ОСНОВНЫМ КРИТЕРИЕМ УСПЕШНОЙ РЕПЕРФУЗИИ ПОСЛЕ ПРОВЕДЕНИЯ СИСТЕМНОГО ТРОМБОЛИЗИСА ЯВЛЯЕТСЯ
232. ПРЕПАРАТОМ ВЫБОРА ДЛЯ КУПИРОВАНИЯ ПАРОКСИЗМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ НА ФОНЕ ОСТРОГО ИНФАРКТА МИОКАРДА ЯВЛЯЕТСЯ
233. РЕКОМЕНДОВАННОЕ ВРЕМЯ ОТ ПЕРВОГО КОНТАКТА С МЕДИЦИНСКИМ ПЕРСОНАЛОМ ДО ВОССТАНОВЛЕНИЯ КРОВОТОКА В ИНФАРКТ-СВЯЗАННОЙ АРТЕРИИ ПРИ ПЕРВИЧНОМ ЧКВ СОСТАВЛЯЕТ ______ МИН
234. «ЗОЛОТЫМ СТАНДАРТОМ» ЛЕЧЕНИЯ ОСТРОГО ИНФАРКТА МИОКАРДА С ПОДЪЕМОМ СЕГМЕНТА ST ЯВЛЯЕТСЯ
235. ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ БЕЗ ПОДЪЕМА СЕГМЕНТА ST, СОПРОВОЖДАЮЩИМСЯ ПОВЫШЕНИЕМ МАРКЕРОВ ПОВРЕЖДЕНИЯ МИОКАРДА, ПОКАЗАНО ПРОВЕДЕНИЕ КОРОНАРОАНГИОГРАФИИ В ТЕЧЕНИЕ ____ ЧАСОВ 236. В СЛУЧАЕ СОХРАНЯЮЩЕГОСЯ БОЛЕВОГО СИНДРОМА НА ФОНЕ ПАРОКСИЗМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ У БОЛЬНОГО С ОСТРЫМ ИНФАРКТОМ МИОКАРДА, ПОКАЗАНО
237. ПОСЛЕ СТЕНТИРОВАНИЯ СТВОЛА ЛЕВОЙ КОРОНАРНОЙ АРТЕРИИ ПРИЕМ ДВОЙНОЙ АНТИАГРЕГАНТНОЙ ТЕРАПИИ ДОЛЖЕН ПРОДОЛЖАТЬСЯ
238. АБСОЛЮТНЫМ ПРОТИВОПОКАЗАНИЕМ ДЛЯ ПРОВЕДЕНИЯ СИСТЕМНОЙ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ ЯВЛЯЕТСЯ
239. НАГРУЗОЧНАЯ ДОЗА АЦЕТИЛСАЛИЦИЛОВОЙ КИСЛОТЫ ПРИ ОСТРОМ ИНФАРКТЕ МИОКАРДА СОСТАВЛЯЕТ _____ МГ
240. ПРИ ВОЗНИКНОВЕНИИ ПАРОКСИЗМА УСТОЙЧИВОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ НА ФОНЕ ИНФАРКТА МИОКАРДА ПОКАЗАНО
121. ОПРЕДЕЛЕНИЕ ГЛИКИРОВАННОГО ГЕМОГЛОБИНА ПРИ САХАРНОМ ДИАБЕТЕ ПОЗВОЛЯЕТ ПРОВЕСТИ ОЦЕНКУ
122. ПОБОЧНЫМ ЭФФЕКТОМ ПРОИЗВОДНЫХ СУЛЬФОНИЛМОЧЕВИНЫ ЯВЛЯЕТСЯ
123. К ИНГИБИТОРАМ ДИПЕПТИДИЛПЕПТИДАЗЫ-4 ОТНОСИТСЯ
124. К ПРЕПАРАТАМ ПЕРВОГО РЯДА В ЛЕЧЕНИИ БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ 2 ТИПА ОТНОСИТСЯ
125. ПОКАЗАНИЕМ ДЛЯ НАЗНАЧЕНИЯ ПРЕПАРАТОВ СУЛЬФОНИЛМОЧЕВИНЫ ЯВЛЯЕТСЯ
126. ПРИ ДОКАЗАННОЙ МИКРОАЛЬБУМИНУРИИ НАЗНАЧАЮТ
127. НАИБОЛЕЕ ЭФФЕКТИВНЫМ МЕТОДОМ ЛЕЧЕНИЯ ПРОЛИФЕРАТИВНОЙ РЕТИНОПАТИИ ЯВЛЯЕТСЯ
128. НЕЖЕЛАТЕЛЬНЫМ ЭФФЕКТОМ ИНСУЛИНОТЕРАПИИ САХАРНОГО ДИАБЕТА 2 ТИПА ЯВЛЯЕТСЯ
129. ПРЕПАРАТОМ, МАСКИРУЮЩИМ ГИПОГЛИКЕМИЮ, ЯВЛЯЕТСЯ
130. К НАИБОЛЕЕ РАЦИОНАЛЬНОЙ КОМБИНАЦИИ ПЕРОРАЛЬНЫХ САХАРОСНИЖАЮЩИХ ПРЕПАРАТОВ ОТНОСИТСЯ СОЧЕТАНИЕ
131. «ЗОЛОТЫМ СТАНДАРТОМ» ДИАГНОСТИКИ И ОЦЕНКИ ХОБЛ ЯВЛЯЕТСЯ
132. ПРИ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЕ В ОБЩЕМ АНАЛИЗЕ КРОВИ ЧАСТО ВСТРЕЧАЕТСЯ
133. ДЛЯ КРУПОЗНОЙ ПНЕВМОНИИ В РАЗГАР БОЛЕЗНИ ХАРАКТЕРНЫМ ПЕРКУТОРНЫМ ЗВУКОМ ЯВЛЯЕТСЯ
134. О ДЕСТРУКЦИИ ТКАНИ ЛЕГКОГО СВИДЕТЕЛЬСТВУЕТ ОБНАРУЖЕНИЕ В МОКРОТЕ
135. БОЛЬНОМУ В СОСТОЯНИИ АСТМАТИЧЕСКОГО СТАТУСА ЦЕЛЕСООБРАЗНО НАЗНАЧИТЬ
136. КРИТЕРИЕМ ЭФФЕКТИВНОСТИ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ПНЕВМОНИИ ЯВЛЯЕТСЯ
137. В ТЕРАПИИ ХОБЛ СРЕДНЕ-ТЯЖЕЛОГО ТЕЧЕНИЯ ЧАЩЕ ВСЕГО ИСПОЛЬЗУЮТ
138. НАИБОЛЕЕ ЧАСТЫМ ПОБОЧНЫМ ЭФФЕКТОМ ИНГАЛЯЦИОННЫХ ГЛЮКОКОРТИКОСТЕРОИДОВ ЯВЛЯЕТСЯ
139. ПРИ ТЯЖЕЛОЙ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЕ С ОТСУТСТВИЕМ ЭФФЕКТА ОТ ВЫСОКИХ ДОЗ ИНГАЛЯЦИОННЫХ ГЛЮКОКОРТИКОСТЕРОИДОВ И КОМБИНИРОВАННЫХ ПРЕПАРАТОВ ПОКАЗАНО ДОБАВЛЕНИЕ ПРЕПАРАТОВ ГРУППЫ
140. ПРИ ХОБЛ ОБЯЗАТЕЛЬНОЙ ЯВЛЯЕТСЯ ВАКЦИНАЦИЯ______ВАКЦИНОЙ
141. К СИМПТОМАМ, ХАРАКТЕРНЫМ ДЛЯ ОТРАВЛЕНИЯ КЛОНИДИНОМ (КЛОФЕЛИНОМ), ОТНОСЯТ
142. ПРОТИВОПОКАЗАНИЕМ К НАЗНАЧЕНИЮ ГЛЮКОКОРТИКОСТЕРОИДНОЙ ТЕРАПИИ ЯВЛЯЕТСЯ ОСЛОЖНЕНИЕ РЕВМАТОИДНОГО АРТРИТА В ВИДЕ
143. ПЕРИОДОМ ПОЛУВЫВЕДЕНИЯ ЛЕКАРСТВЕННОГО СРЕДСТВА (Т1/2) ЯВЛЯЕТСЯ ВРЕМЯ
144. ПРЕДПОЧТИТЕЛЬНОЙ СХЕМОЙ ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ, АССОЦИИРОВАННОЙ С ХЕЛИКОБАКТЕРОМ ПИЛОРИ, ЯВЛЯЕТСЯ
145. МУКОЛИТИЧЕСКИМ ПРЕПАРАТОМ, ОБЛАДАЮЩИМ АНТИОКСИДАНТНЫМИ СВОЙСТВАМИ (ПОВЫШАЕТ ЗАЩИТУ КЛЕТОК ОТ ПОВРЕЖДАЮЩЕГО ДЕЙСТВИЯ СВОБОДНО-РАДИКАЛЬНОГО ОКИСЛЕНИЯ ПРИ ИНТЕНСИВНОЙ ВОСПАЛИТЕЬНОЙ РЕАКЦИИ), ЯВЛЯЕТСЯ
146. ПРИ НАЗНАЧЕНИИ ИНГАЛЯЦИОНЫХ ГЛЮКОКОРТИКОСТЕРОИДОВ ВРАЧ ДОЛЖЕН ПРЕДУПРЕДИТЬ ПАЦИЕНТА О ВОЗМОЖНОМ РАЗВИТИИ НЕБЛАГОПРИЯТНОЙ ЛЕКАРСТВЕННОЙ РЕАКЦИИ В ВИДЕ
147. НЕБЛАГОПРИЯТНОЙ ПОБОЧНОЙ РЕАКЦИЕЙ ЯВЛЯЕТСЯ
148. ЛСД (ДИЭТИЛАМИД D-ЛИЗЕРГИНОВОЙ КИСЛОТЫ) ОТНОСЯТ К
149. ПРОГНОЗИРУЕМЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ОБУСЛОВЛЕНЫ
150. НАИБОЛЕЕ СЕРЬЕЗНОЙ НЕЖЕЛАТЕЛЬНОЙ РЕАКЦИЕЙ НА ВВЕДЕНИЕ ОПИОИДНЫХ АНАЛЬГЕТИКОВ ЯВЛЯЕТСЯ
151. СТАНДАРТИЗОВАННАЯ ОЦЕНКА ПРИЧИННО-СЛЕДСТВЕННОЙ СВЯЗИ МЕЖДУ ЛЕКАРСТВЕННЫМ СРЕДСТВОМ И НЕЖЕЛАТЕЛЬНЫМ ЯВЛЕНИЕМ/НЕБЛАГОПРИЯТНОЙ ПОБОЧНОЙ РЕАКЦИЕЙ ПРОВОДИТСЯ ЧАЩЕ ВСЕГО ПО
152. ГИПОГЛИКЕМИЧЕСКОЕ ДЕЙСТВИЕ ИНГИБИТОРОВ ДИПЕПТИДИЛПЕПТИДАЗЫ-4 ОБУСЛОВЛЕНО
153. МЕХАНИЗМ РАЗВИТИЯ РЕЗИСТЕНТНОСТИ ШТАММОВ E.COLI К АМИНОПЕНИЦИЛЛИНАМ И ЦЕФАЛОСПОРИНАМ ПЕРВОГО ПОКОЛЕНИЯ ЗАКЛЮЧАЕТСЯ В
154. ПРЕПАРАТАМИ ВЫБОРА ПРИ ЛЕЧЕНИИ БОЛЬНЫХ ГАСТРОЭЗОФАГЕАЛЬНОЙ РЕФЛЮКСНОЙ БОЛЕЗНЬЮ ЯВЛЯЮТСЯ
155. ПРОТИВОПОКАЗАНИЕМ К НАЗНАЧЕНИЮ АКАРБОЗЫ ЯВЛЯЕТСЯ
156. МЕХАНИЗМ ОБЕЗБОЛИВАЮЩЕГО ДЕЙСТВИЯ НАРКОТИЧЕСКИХ АНАЛЬГЕТИКОВ ЗАКЛЮЧАЕТСЯ В
157. НАИБОЛЕЕ ЧАСТЫМ ПРОЯВЛЕНИЕМ СИНДРОМА ОТМЕНЫ БЕНЗОДИАЗЕПИНОВ ЯВЛЯЕТСЯ
158. ТЕНДИНИТ И/ИЛИ РАЗРЫВ АХИЛЛОВА СУХОЖИЛИЯ МОГУТ РАЗВИТЬСЯ НА ФОНЕ ПРИМЕНЕНИЯ
159. ПОБОЧНЫЕ ЭФФЕКТЫ В ВИДЕ ПЕРИФЕРИЧЕСКОЙ НЕЙРОПАТИИ И АНЕМИИ МОГУТ ВОЗНИКНУТЬ ПРИ ЛЕЧЕНИИ ИЗОНИАЗИДОМ, ПОТОМУ ЧТО ОН
160. МАКСИМАЛЬНОЙ СУТОЧНОЙ ДОЗОЙ ПАРАЦЕТАМОЛА, КОТОРУЮ НЕ РЕКОМЕНДОВАНО ПРЕВЫШАТЬ ИЗ-ЗА ВОЗМОЖНОСТИ РАЗВИТИЯ ЦЕНТРОЛОБУЛЯРНОГО НЕКРОЗА ПЕЧЕНИ, ЯВЛЯЕТСЯ___Г
161. К НЕЖЕЛАТЕЛЬНЫМ БЫСТРОРАЗВИВАЮЩИМСЯ НЕБЛАГОПРИЯТНЫМ РЕАКЦИЯМ ГЛЮКОКОРТИКОСТЕРОИДОВ ОТНОСЯТ
162. К НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЮЩЕЙСЯ НЕБЛАГОПРИЯТНОЙ ПОБОЧНОЙ РЕАКЦИИ ПРИ ПРИМЕНЕНИИ АМИНОГЛИКОЗИДОВ ОТНОСЯТ
163. У БОЛЬНЫХ СТЕНОКАРДИЕЙ ИЗ-ЗА ВОЗМОЖНОСТИ РАЗВИТИЯ СИНДРОМА ОБКРАДЫВАНИЯ, НЕ РЕКОМЕНДОВАН К ПРИМЕНЕНИЮ
164. ЖЕЛУДОЧКОВУЮ ТАХИКАРДИЮ ТИПА «ПИРУЭТ» СПОСОБЕН СПРОВОЦИРОВАТЬ
165. ФОТОСЕНСИБИЛИЗИРУЮЩИМ ЭФФЕКТОМ ОБЛАДАЕТ
166. ПРИ ДЛИТЕЛЬНОМ ПРИМЕНЕНИИ ГИНЕКОМАСТИЮ И ГИРСУТИЗМ СПОСОБЕН ВЫЗВАТЬ ДИУРЕТИК
167. ПРИ РЕЦИДИВЕ ИНФАРКТА МИОКАРДА ДЛЯ ПОВТОРНОГО ВВЕДЕНИЯ НЕ РАЗРЕШЕНО ПРИМЕНЕНИЕ
168. КАРДИОТОКСИЧНЫМ ЭФФЕКТОМ ВПЛОТЬ ДО РАЗВИТИЯ ВТОРИЧНОЙ ДИЛАТАЦИОННОЙ КАРДИОМИОПАТИИ ОБЛАДАЕТ ПРОТИВООПУХОЛЕВЫЙ ПРЕПАРАТ
169. У ПАЦИЕНТОВ С ОБСТРУКТИВНОЙ ФОРМОЙ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ ПРОТИВОПОКАЗАНО НАЗНАЧЕНИЕ
170. СИНДРОМ ОТМЕНЫ МОЖЕТ РАЗВИТЬСЯ ПОСЛЕ ОКОНЧАНИЯ ПРИМЕНЕНИЯ
171. ПОЯВЛЕНИЮ ГАСТРОЭЗОФАГЕАЛЬНОЙ РЕФЛЮКСНОЙ БОЛЕЗНИ СПОСОБСТВУЕТ ПРИЕМ
172. ПРИ ПРОВЕДЕНИИ ЗАМЕСТИТЕЛЬНОЙ ПОЧЕЧНОЙ ТЕРАПИИ (ГЕМОДИАЛИЗ, ПЕРИТОНЕАЛЬНЫЙ ДИАЛИЗ) У ПАЦИЕНТОВ С ТЕРМИНАЛЬНЫМ ПОЧЕЧНЫМ ЗАБОЛЕВАНИЕМ ПРЕДПОЧТИТЕЛЬНЫМ АНТИКОАГУЛЯНТОМ ЯВЛЯЕТСЯ
173. ЭРИТРОПОЭЗ-СТИМУЛИРУЮЩИМИ ПРЕПАРАТАМИ ПЕРВОЙ ЛИНИИ НА БЕЛКОВОЙ ОСНОВЕ ЯВЛЯЮТСЯ
174. ДЛЯ КОРРЕКЦИИ АНЕМИИ У БОЛЬНЫХ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК ИСПОЛЬЗУЮТ
175. ПРИ АНЕМИИ У ПАЦИЕНТОВ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК НЕОБХОДИМО НАЗНАЧАТЬ КОМБИНИРОВАННУЮ ТЕРАПИЮ: СТИМУЛЯТОРЫ ЭРИТРОПОЭЗА С ПРЕПАРАТАМИ
177. ПОКАЗАНИЕМ ДЛЯ НАЗНАЧЕНИЯ СИСТЕМНЫХ АМИНОГЛИКОЗИДОВ ЯВЛЯЕТСЯ
178. ПОДБОР ДОЗЫ НЕФРАКЦИОНИРОВАННОГО ГЕПАРИНА ОСУЩЕСТВЛЯЕТСЯ С ПОМОЩЬЮ ОПРЕДЕЛЕНИЯ
179. К АНТИБАКТЕРИАЛЬНЫМ ПРЕПАРАТАМ ВЫБОРА У БОЛЬНОГО ОСТРЫМ ТОНЗИЛЛИТОМ С АЛЛЕРГИЕЙ НЕМЕДЛЕННОГО ТИПА НА ПЕНИЦИЛЛИН В АНАМНЕЗЕ ОТНОСЯТСЯ
180. ТОЛЬКО В СЛУЧАЕ УГРОЗЫ ЖИЗНИ БЕРЕМЕННОЙ МОЖНО ПРИМЕНЯТЬ АНТИБАКТЕРИАЛЬНЫЙ ПРЕПАРАТ КАТЕГОРИИ D ПО КЛАССИФИКАЦИИ FDA
181. ДЛЯ ПРОФИЛАКТИКИ РАЗВИТИЯ ТОЛЕРАНТНОСТИ К НИТРАТАМ РЕКОМЕНДОВАНО
182. ИЗ-ЗА РИСКА УВЕЛИЧЕНИЯ ГИПЕРУРИКЕМИИ У ПАЦИЕНТОВ С ПОДАГРОЙ НЕ РЕКОМЕНДОВАНО ПРИМЕНЯТЬ
183. ИЗ-ЗА ТЕРАТОГЕННОГО ДЕЙСТВИЯ НА ПРОТЯЖЕНИИ ВСЕЙ БЕРЕМЕННОСТИ НЕ РЕКОМЕНДОВАНО НАЗНАЧАТЬ
184. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА А (ПРЕДСКАЗУЕМЫЕ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
185. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА В (НЕПРЕДСКАЗУЕМЫЕ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
186. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА С («ХИМИЧЕСКИЕ») ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
187. НЕБЛАГОПРИЯТНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА Е (ЛЕКАРСТВЕННАЯ УСТОЙЧИВОСТЬ) ПРОЯВЛЯЮТСЯ ВСЛЕДСТВИЕ
188. СИНДРОМЫ ЛАЙЕЛА И СТИВЕНСА-ДЖОНСОНА ОТНОСЯТ К НЕБЛАГОПРИЯТНЫМ ПОБОЧНЫМ РЕАКЦИЯМ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА
189. КАНЦЕРОГЕНЕЗ ОТНОСЯТ К НЕБЛАГОПРИЯТНЫМ ПОБОЧНЫМ РЕАКЦИЯМ ЛЕКАРСТВЕННЫХ СРЕДСТВ ТИПА
190. МОНИТОРИНГ БЕЗОПАСНОСТИ ПРИМЕНЕНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ В МЕДИЦИНСКИХ УЧРЕЖДЕНИЯХ ЯВЛЯЕТСЯ ЧАСТЬЮ ДЕЯТЕЛЬНОСТИ, КОТОРАЯ НАЗЫВАЕТСЯ
191. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ РЕЦИДИВИРУЮЩЕГО ЛИЦЕВОГО ГЕРПЕСА ЯВЛЯЮТСЯ
192. АНТИКОАГУЛЯЦИОННЫЙ ЭФФЕКТ И РИСК ГЕМОРРАГИЧЕСКИХ ОСЛОЖНЕНИЙ УВЕЛИЧИВАЕТСЯ ПРИ СОЧЕТАНИИ АНТИКОАГУЛЯНТОВ С
193. УСИЛЕНИЕ ГИПОГЛИКЕМИЧЕСКОГО ЭФФЕКТА МОЖНО ПОЛУЧИТЬ ПРИ СОЧЕТАНИИ ПЕРОРАЛЬНЫХ ГИПОГЛИКЕМИЧЕСКИХ СРЕДСТВ С
194. ПРИ ОСТРОМ ГНОЙНОМ СРЕДНЕМ ОТИТЕ НАЗНАЧАЮТ ТОПИЧЕСКИЕ СОСУДОСУЖИВАЮЩИЕ СРЕДСТВА (ДЕКОНГЕСТАНТЫ) В НОС ДЛЯ
195. ВСЕ СЕЛЕКТИВНЫЕ НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ (ИНГИБИТОРЫ ЦОГ-2) ПОВЫШАЮТ________ ЧЕМ НЕСЕЛЕКТИВНЫЕ НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ
196. ПРЕПАРАТОМ ВЫБОРА ПРИ ЛЕЧЕНИИ БИЛИАРНОГО СЛАДЖА (ПЕРВОЙ СТАДИИ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ) ЯВЛЯЕТСЯ
197. ПАТОГЕНЕТИЧЕСКИМИ СРЕДСТВАМИ ЛЕЧЕНИЯ НЕФРОТИЧЕСКОГО СИНДРОМА ЯВЛЯЮТСЯ
198. НЕ РЕКОМЕНДОВАНО СОВМЕСТНОЕ НАЗНАЧЕНИЕ ИНГИБИТОРОВ ПРОТОННОЙ ПОМПЫ (ИЗ-ЗА СНИЖЕНИЯ АБСОРБЦИИ И ЭФФЕКТИВНОСТИ) С
199. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ ВНЕКИШЕЧНОЙ ФОРМЫ АМЕБИАЗА (АБСЦЕССА ПЕЧЕНИ) ЯВЛЯЮТСЯ
200. К АНТИАРИТМИЧЕСКИМ МЕМБРАНОСТАБИЛИЗИРУЮЩИМ ПРЕПАРАТАМ IА КЛАССА (С УМЕРЕННОЙ БЛОКАДОЙ НАТРИЕВЫХ КАНАЛОВ) ОТНОСЯТ
201. К АНТИАРИТМИЧЕСКИМ МЕМБРАНОСТАБИЛИЗИРУЮЩИМ ПРЕПАРАТАМ IС КЛАССА (С ВЫРАЖЕННОЙ БЛОКАДОЙ НАТРИЕВЫХ КАНАЛОВ) ОТНОСЯТ
202. К АНТИАРИТМИЧЕСКИМ ПРЕПАРАТАМ II КЛАССА (БЕТА- АДРЕНОБЛОКАТОРЫ) ОТНОСЯТ
203. К АНТИАРИТМИЧЕСКИМ ПРЕПАРАТАМ III КЛАССА (УВЕЛИЧИВАЮТ ПРОДОЛЖИТЕЛЬНОСТЬ ПОТЕНЦИАЛА ДЕЙСТВИЯ) ОТНОСЯТ
204. ЭФФЕКТАМИ ВЗАИМОДЕЙСТВИЯ КОМБИНИРОВАННЫХ ПЕРОРАЛЬНЫХ ЭСТРОГЕН-ГЕСТАГЕННЫХ ПРЕПАРАТОВ С ДРУГИМИ ЛЕКАРСТВЕННЫМИ ПРЕПАРАТАМИ ЯВЛЯЮТСЯ
205. ДЛЯ ЛЕЧЕНИЯ ОТЁЧНОГО СИНДРОМА ПРИ ХРОНИЧЕСКОЙ БОЛЕЗНИ ПОЧЕК 4 СТАДИИ (КЛУБОЧКОВАЯ ФИЛЬТРАЦИЯ ˂ 20 МЛ/МИН/1,73 М2) ДИУРЕТИКАМИ ВЫБОРА ЯВЛЯЮТСЯ
206. МАКСИМАЛЬНАЯ МИНЕРАЛКОРТИКОИДНАЯ АКТИВНОСТЬ ПРИ СИСТЕМНОМ ИСПОЛЬЗОВАНИИ ГЛЮКОКОРТИКОСТЕРОИДОВ ЗАРЕГИСТИРОВАНА У
207. МАКСИМАЛЬНАЯ ГЛЮКОКОРТИКОСТЕРОИДНАЯ АКТИВНОСТЬ ПРИ СИСТЕМНОМ ИСПОЛЬЗОВАНИИ ЗАРЕГИСТРИРОВАНА У
208. ПРИ СИСТЕМНОЙ ТЕРАПИИ ГЛЮКОКОРТИКОСТЕРОИДАМИ С ПРОДОЛЖИТЕЛЬНОСТЬЮ ≤10 ДНЕЙ ПРЕКРАЩАЮТ ЛЕЧЕНИЕ
209. ЗАМЕСТИТЕЛЬНУЮ ТЕРАПИЮ ГЛЮКОКОРТИКОСТЕРОИДАМИ (ГИДРОКОРТИЗОНОМ, КОРТИЗОНОМ) ПРОВОДЯТ ПРИ НАДПОЧЕЧНИКОВОЙ НЕДОСТАТОЧНОСТИ В ДОЗАХ
210. ХАРАКТЕРНЫМ ПРОФИЛЕМ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ АНТИГИСТАМИННЫХ ПРЕПАРАТОВ I ПОКОЛЕНИЯ (ПРОМЕТАЗИН, ХЛОРОПИРАМИН) ЯВЛЯЕТСЯ
211. ХАРАКТЕРНЫМ ПРОФИЛЕМ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ АНТИГИСТАМИННЫХ ПРЕПАРАТОВ НОВОГО ПОКОЛЕНИЯ (ЛЕВОЦЕТИРИЗИН, ФЕКСОФЕНАДИН) ЯВЛЯЕТСЯ
212. У ПАЦИЕНТОВ С НАРУШЕНИЯМИ ФУНКЦИИ ПОЧЕК РЕКОМЕНДОВАНО ПРИМЕНЯТЬ ПО ПОВОДУ СОПУТСТВУЮЩИХ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ АНТИГИСТАМИННЫЕ ПРЕПАРАТЫ
213. ПРИ ОСТРОМ БРОНХИТЕ, ОТЯГОЩЕННОМ МУЧИТЕЛЬНЫМ НЕПРОДУКТИВНЫМ КАШЛЕМ (ПРИ ОТСУТСТВИИ ПОДОЗРЕНИЯ НА КОКЛЮШ), НЕ ПОКАЗАНО ПРИМЕНЕНИЕ
214. ПРИМЕНЕНИЕ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ У ПАЦИЕНТА С ОСТРЫМ МУЧИТЕЛЬНЫМ НЕПРОДУКТИВНЫМ КАШЛЕМ ЯВЛЯЕТСЯ ОПРАВДАННЫМ ПРИ
215. К МОРФИНОПОДОБНЫМ ПРОТИВОКАШЛЕВЫМ ПРЕПАРАТАМ ОТНОСЯТ
216. ПРЕПАРАТАМИ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИИ, ВЫЗВАННОЙ HAEMOPHILUS INFLUENZAE, ЯВЛЯЮТСЯ
217. ДЛЯ ВЫБОРА МЕСТА ЛЕЧЕНИЯ ПАЦИЕНТА C ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИЕЙ РЕКОМЕНДОВАНО ИСПОЛЬЗОВАТЬ ШКАЛУ
218. ПРИ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ ПЕРВОНАЧАЛЬНАЯ ОЦЕНКА ЭФФЕКТИВНОСТИ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ДОЛЖНА ПРОВОДИТЬСЯ ПОСЛЕ НАЧАЛА ЛЕЧЕНИЯ ЧЕРЕЗ_____ ЧАСОВ
219. ПРЕПАРАТОМ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ АСПЕРГИЛЛЕЗА ЛЕГКИХ ЯВЛЯЕТСЯ
220. РЕКОМЕНДУЕМАЯ ДЛИТЕЛЬНОСТЬ ТЕРАПИИ НОЗОКОМИАЛЬНОЙ ПНЕВМОНИИ СОСТАВЛЯЕТ
221. ДЛЯ ВТОРИЧНОЙ ПРОФИЛАКТИКИ РЕВМАТИЗМА ПРИМЕНЯЮТ
222. КОНТРОЛЬ ЭФФЕКТИВНОСТИ И БЕЗОПАСНОСТИ ТЕРАПИИ ВАРФАРИНОМ ОСУЩЕСТВЛЯЕТСЯ С ПОМОЩЬЮ
223. ПРИ ВНУТРИВЕННОМ ВВЕДЕНИИ ВЕРАПАМИЛА МОЖЕТ РАЗВИТЬСЯ АСИСТОЛИЯ НА ФОНЕ ПРИЕМА ПАЦИЕНТОМ
224. НЕ РЕКОМЕНДОВАНО ИСПОЛЬЗОВАТЬ ПОТЕНЦИАЛЬНО ОПАСНЫЕ КОМБИНАЦИИ ДИГОКСИНА С
225. ПРИ ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ ПРЕДПОЧТИТЕЛЬНО ПРИМЕНЯТЬ ПЕРОРАЛЬНЫЕ ПРЕПАРАТЫ ЖЕЛЕЗА ПОТОМУ, ЧТО ОНИ В ОТЛИЧИЕ ОТ ПАРЕНТАЛЬНОГО ВВЕДЕНИЯ
226. ПОДБОР СУТОЧНОЙ ДОЗЫ ДАБИГАТРАНА ОСУЩЕСТВЛЯЮТ
227. ИЗ-ЗА ВОЗМОЖНОСТИ РАЗВИТИЯ ТОКСИЧЕСКОГО ПОРАЖЕНИЯ ПЕЧЕНИ НЕ РЕКОМЕНДУЕТСЯ ПРИМЕНЯТЬ ПАРАЦЕТАМОЛ НА ФОНЕ
228. ДЛЯ ОБЕСПЕЧЕНИЯ БЕЗОПАСНОСТИ ЛЕЧЕНИЯ БОЛЬНЫХ МЕТОТРЕКСАТОМ НЕОБХОДИМО КОНТРОЛИРОВАТЬ
229. ПРИМЕНЕНИЕ __________ ПРОТИВОПОКАЗАНО ПРИ ИНФАРКТЕ МИОКАРДА ПРАВОГО ЖЕЛУДОЧКА
230. ШКАЛА GRACE ИСПОЛЬЗУЕТСЯ ДЛЯ ОЦЕНКИ РИСКА ЛЕТАЛЬНОГО ИСХОДА ПРИ
231. ОСНОВНЫМ КРИТЕРИЕМ УСПЕШНОЙ РЕПЕРФУЗИИ ПОСЛЕ ПРОВЕДЕНИЯ СИСТЕМНОГО ТРОМБОЛИЗИСА ЯВЛЯЕТСЯ
232. ПРЕПАРАТОМ ВЫБОРА ДЛЯ КУПИРОВАНИЯ ПАРОКСИЗМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ НА ФОНЕ ОСТРОГО ИНФАРКТА МИОКАРДА ЯВЛЯЕТСЯ
233. РЕКОМЕНДОВАННОЕ ВРЕМЯ ОТ ПЕРВОГО КОНТАКТА С МЕДИЦИНСКИМ ПЕРСОНАЛОМ ДО ВОССТАНОВЛЕНИЯ КРОВОТОКА В ИНФАРКТ-СВЯЗАННОЙ АРТЕРИИ ПРИ ПЕРВИЧНОМ ЧКВ СОСТАВЛЯЕТ ______ МИН
234. «ЗОЛОТЫМ СТАНДАРТОМ» ЛЕЧЕНИЯ ОСТРОГО ИНФАРКТА МИОКАРДА С ПОДЪЕМОМ СЕГМЕНТА ST ЯВЛЯЕТСЯ
235. ПРИ ОСТРОМ КОРОНАРНОМ СИНДРОМЕ БЕЗ ПОДЪЕМА СЕГМЕНТА ST, СОПРОВОЖДАЮЩИМСЯ ПОВЫШЕНИЕМ МАРКЕРОВ ПОВРЕЖДЕНИЯ МИОКАРДА, ПОКАЗАНО ПРОВЕДЕНИЕ КОРОНАРОАНГИОГРАФИИ В ТЕЧЕНИЕ ____ ЧАСОВ 236. В СЛУЧАЕ СОХРАНЯЮЩЕГОСЯ БОЛЕВОГО СИНДРОМА НА ФОНЕ ПАРОКСИЗМА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ У БОЛЬНОГО С ОСТРЫМ ИНФАРКТОМ МИОКАРДА, ПОКАЗАНО
237. ПОСЛЕ СТЕНТИРОВАНИЯ СТВОЛА ЛЕВОЙ КОРОНАРНОЙ АРТЕРИИ ПРИЕМ ДВОЙНОЙ АНТИАГРЕГАНТНОЙ ТЕРАПИИ ДОЛЖЕН ПРОДОЛЖАТЬСЯ
238. АБСОЛЮТНЫМ ПРОТИВОПОКАЗАНИЕМ ДЛЯ ПРОВЕДЕНИЯ СИСТЕМНОЙ ТРОМБОЛИТИЧЕСКОЙ ТЕРАПИИ ЯВЛЯЕТСЯ
239. НАГРУЗОЧНАЯ ДОЗА АЦЕТИЛСАЛИЦИЛОВОЙ КИСЛОТЫ ПРИ ОСТРОМ ИНФАРКТЕ МИОКАРДА СОСТАВЛЯЕТ _____ МГ
240. ПРИ ВОЗНИКНОВЕНИИ ПАРОКСИЗМА УСТОЙЧИВОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ НА ФОНЕ ИНФАРКТА МИОКАРДА ПОКАЗАНО
предыдущая темаследующая тема geetest.ru симптомы, лечение, степени, стадии, обострение ХОБЛ (хроническая обструктивная болезнь легких) – это заболевание, которое развивается вследствие воспалительной реакции на действие определенных раздражителей внешней среды, с поражением дистальных бронхов и развитем эмфиземы, и которое проявляется прогрессирующим снижением скорости воздушного потока в легких, нарастанием дыхательной недостаточности, а также поражением других органов. ХОБЛ занимает второе место среди хронических неинфекционных заболеваний и четвертое место среди причин смертности, причем показатель этот неуклонно растет. Вследствие того, что это заболевание является неизбежно прогрессирующим, оно занимает одно из первых мест среди причин инвалидности, так как приводит к нарушению основной функции нашего организма – функции дыхания. Проблема ХОБЛ действительно общемировая. В 1998 г. инициативная группа ученых создала «Глобальную инициативу по хронической обструктивной болезни легких» (Global Initiative for Chronic Obstructive Lung Disease – GOLD). Основными задачами GOLD являются широкое распространение информации об этом заболевании, систематизация опыта, разъяснение причин и соответствующих им мер профилактики. Основная мысль, которую врачи хотят донести до человечества: ХОБЛ можно предотвратить и лечить, этот постулат даже вынесен в современное рабочее определение ХОБЛ. Причины развития ХОБЛХОБЛ развивается при сочетании предрасполагающих факторов и провоцирующих агентов внешней среды.
Предрасполагающие факторы
Провоцирующие факторы
Патогенез ХОБЛВоздействие табачного дыма и других раздражающих веществ приводит у предрасположенных лиц к возникновению хронического воспаления в стенках бронхов. Ключевым является поражение дистальных их отделов (то есть расположенных ближе к легочной паренхиме и альвеолам). В результате воспаления происходит нарушение нормального выделения и отхождения слизи, закупорка мелких бронхов, легко присоединяется инфекция, воспаление распространяется на подслизистый и мышечный слои, мышечные клетки гибнут и замещаются соединительной тканью (процесс ремоделирования бронхов). Одновременно происходит разрушение паренхимы легочной ткани, перемычек между альвеолами – развивается эмфизема, то есть гипервоздушность легочной ткани. Легкие как бы раздуваются воздухом, уменьшается их эластичность.
Мелкие бронхи на выдохе плохо расправляются – воздух с трудом выходит из эмфизематозной ткани. Нарушается нормальный газообмен, так как объем вдоха также уменьшается. В результате этого возникает основной симптом всех больных ХОБЛ – одышка, особенно усиливающаяся при движениях, ходьбе. Следствием дыхательной недостаточности становится хроническая гипоксия. Страдает от этого весь организм. Длительная гипоксия приводит к сужению просвета легочных сосудов – возникает легочная гипертензия, которая ведет к расширению правых отделов сердца (легочное сердце) и присоединению сердечной недостаточности. Почему ХОБЛ выделена в отдельную нозологию?
Информированность об этом термине настолько низкая, что большая часть пациентов, уже страдающих данным заболеванием, не знают, что они болеют ХОБЛ. Даже если такой диагноз и выставляется в медицинской документации, в обиходе как больных, так и врачей до сих пор преобладают привычные ранее «хронический бронхит» и «эмфизема». Основными составляющими в развитии ХОБЛ действительно являются хроническое воспаление и эмфизема легких. Так почему же тогда ХОБЛ выделена в отдельный диагноз? В названии данной нозологии мы видим основной патологический процесс – хроническая обструкция, то есть сужение просвета дыхательных путей. Но процесс обструкции присутствует и при других заболеваниях. Отличие ХОБЛ от бронхиальной астмы в том, что при ХОБЛ обструкция почти или совсем необратима. Это подтверждается спирометрическими измерениями с применением бронхолитиков. При бронхиальной астме после применения бронхолитиков происходит улучшение показателей ОФВ1 и ПСВ более, чем на 15%. Такая обструкция трактуется как обратимая. При ХОБЛ эти цифры изменяются незначительно. Хронический бронхит может предшествовать или сопровождать ХОБЛ, но он является самостоятельным заболеванием с четко определенными критериями (длительный кашель и гиперсекреция мокроты), да и сам термин предполагает поражение только бронхов. При ХОБЛ поражаются все структурные элементы легких – бронхи, альвеолы, сосуды, плевра. Не всегда хроническому бронхиту сопутствуют обструктивные нарушения. С другой стороны, не всегда при ХОБЛ наблюдается повышенное отделение мокроты. То есть, другими словами, может быть хронический бронхит без ХОБЛ, а ХОБЛ не совсем попадает под определение бронхита. 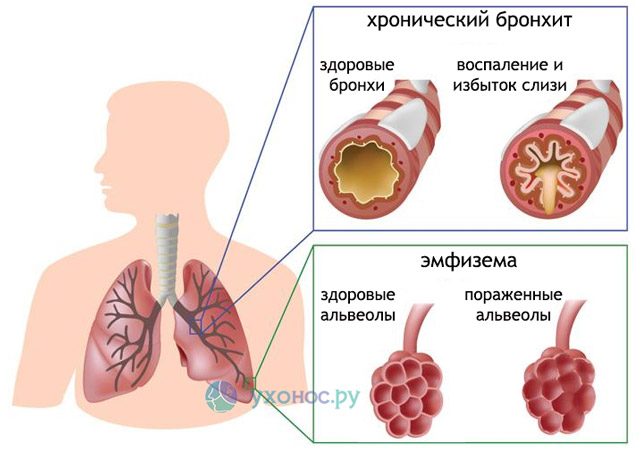 Хроническая обструктивная болезнь легких Таким образом, ХОБЛ сейчас – это отдельный диагноз, имеет свои критерии, и ни в коем случае не подменяет собой другие диагнозы. Диагностические критерии ХОБЛЗаподозрить ХОБЛ можно при наличии сочетания всех или нескольких признаков, если они возникают у лиц старше 40 лет:
Достоверным подтверждением ХОБЛ является спирометрический показатель отношения объема форсированного выдоха за 1 с к форсированной жизненной емкости легких (ОФВ1/ФЖЕЛ), проведенной через 10-15 мин после применения бронхолитиков (бета-симпатомиметиков сальбутамола, беротека или через 35-40 мин после холинолитиков короткого действия –ипратропиума бромида). Значение этого показателя <0,7 подтверждает ограничение скорости воздушного потока и в сочетании с подтвержденными факторами риска является достоверным критерием диагноза ХОБЛ. Остальные показатели спирометрии – пиковая скорость выдоха, а также измерение ОФВ1 без теста с бронхолитиками могут проводиться как скрининговое обследование, однако не подтверждают диагноз ХОБЛ. Из других методов, назначаемых при ХОБЛ, помимо обычного клинического минимума, можно отметить рентгенографию легких, пульсоксиметрию (определение насыщенности крови кислородом), исследование газов крови (гипоксемия, гиперкапния), бронхоскопия, КТ грудной клетки, исследование мокроты. Классификация ХОБЛСуществует несколько классификаций ХОБЛ по стадиям, степеням тяжести, клиническим вариантам. Классификация по стадиям учитывает выраженность симптомов и данные спирометрии:
В последнем докладе GOLD (2011 г) предложено классификацию по стадиям исключить, остается классификация по степеням тяжести, основанная на показателях ОФВ1: У пациентов с ОФВ1/ФЖЕЛ <0,70:
Необходимо отметить, что выраженность симптомов не всегда коррелирует со степенью бронхиальной обструкции. Пациентов с легкой степенью обструкции может беспокоить достаточно выраженная одышка, и, наоборот, больные с GOLD 3 и GOLD 4 могут длительное время чувствовать себя довольно удовлетворительно. Для оценки тяжести одышки у пациентов используются специальные опросники, выраженность симптомов определяется в баллах. Необходимо также в оценке течения заболевания ориентироваться и на частоту обострений, на риск осложнений. Поэтому в данном докладе предлагается на основании анализа субъективных симптомов, спирометрических данных и риска обострений разделять пациентов на клинические группы- A, B, C, D.
Практические врачи выделяют еще клинические формы ХОБЛ:
Разделение на эмфизематозный и бронхитический варианты достаточно условно, чаще наблюдаются смешанные формы. В течении болезни выделяют фазу стабильного течения и фазу обострения. Обострение ХОБЛОбострением ХОБЛ называется остро развивающееся состояние, когда симптомы заболевания выходят за рамки обычного его течения. Происходит усиление одышки, кашля и ухудшение общего состояния больного. Обычная терапия, которой он пользовался ранее, не купирует эти симптомы до привычного состояния, требуется изменения дозы или схемы лечения. Обычно при обострении ХОБЛ требуется госпитализация. Диагностика обострений основывается исключительно на жалобах, анамнезе, клинических проявлениях, а также может подтверждаться дополнительными исследованиями (спирометрия, общий анализ крови, микроскопия и бактериологическое исследование мокроты, пульсоксиметрия). Причинами обострения чаще всего являются респираторные вирусные и бактериальные инфекции, реже – другие факторы (воздействие вредных факторов в окружающем воздухе). Обычное ОРЗ у пациента с ХОБЛ – это событие, которое значительно снижает функцию легких, причем возвращение к исходному состоянию может занять длительное время или же стабилизация произойдет на более тяжелой степени заболевания. Чем чаще случаются обострения, тем хуже прогноз заболевания и выше риск осложнений. Осложнения ХОБЛВследствие того, что пациенты с ХОБЛ существуют в состоянии постоянной гипоксии, у них часто развиваются следующие осложнения:
Лечение ХОБЛОсновные принципы лечебных и профилактических мероприятий при ХОБЛ:
Отказ от куренияДоказано, что отказ от курения табака оказывает значительное влияние на течение и прогноз ХОБЛ. Несмотря на то, что хронический воспалительный процесс считается необратимым, прекращение курения замедляет его прогрессирование, особенно на ранних стадиях заболевания. Табачная зависимость – серьезная проблема, которая требует больших затрат времени и сил не только самого пациента, но и медиков, а также родственников. Проводилось специальное длительное исследование с группой курящих, в котором предлагались различные мероприятия, направленные на борьбу с этой зависимостью (беседы, убеждения, практические советы, психологическая поддержка, наглядная агитация). При таких затратах внимания и времени удалось добиться отказа от курения у 25 % пациентов. Причем чем дольше и чаще проводятся беседы, тем больше вероятность их эффективности.
У части пациентов табачная зависимость сродни наркотической, и проведения бесед в этом случае будет недостаточно. Кроме агитации существуют также медикаментозные способы борьбы с курением. Это никотинзамещающие таблетки, спреи, жевательные резинки, накожные пластыри. Доказана такжеэффективность некоторых антидепрессантов (бупропиона, нортриптилина) в формировании длительного отказа от курения. Бывшим курильщиком может считаться человек, не курящий более 6 месяцев. Фармакотерапия ХОБЛЛекарственная терапия ХОБЛ направлена на устранение симптомов, предотвращение обострений и замедление прогрессирования хронического воспаления. Полностью остановить или вылечить деструктивные процессы в легких существующими на сегодняшний день лекарствами невозможно. Основные препараты, которые применяются для лечения ХОБЛ:
БронхолитикиБронхолитики, применяемые для лечения ХОБЛ, расслабляют гладкие мышцы бронхов, тем самым расширяют их просвет и облегчают прохождение воздуха на выдохе. Доказано, что все бронхолитики повышают переносимость физических нагрузок. К бронхорасширяющим препаратам относятся:
Почти все существующие бронхолитики применяются в ингаляционной форме, что является более предпочтительным способом, чем прием внутрь. Есть разные разновидности ингаляторов (дозированный аэрозоль, порошковые ингаляторы, ингаляторы, активируемые вдохом, жидкие формы для небулайзерных ингаляций). У тяжелых больных, а также у больных с интеллектуальными нарушениями ингаляции лучше проводить через небулайзер. Данная группа препаратов является основной в лечении ХОБЛ, применяется на всех стадиях заболевания как монотерапия или (чаще) в комбинации с другими средствами. Для постоянной терапии предпочтительнее использование бронхолитиков длительного действия. Если необходимо назначение короткодействующих бронхолитиков, предпочтение отдают комбинации фенотерола и ипратропия бромида (беродуал). Ксантины (эуфиллин, теофиллин) применяются в виде таблеток и инъекций, имеют много побочных действий, для длительного лечения не рекомендованы.
Глюкокортикостероидные гормоны (ГКС)ГКС являются мощным противовоспалительным средством. Применяются у больных с тяжелой и крайне тяжелой степенью, а также назначаются короткими курсами при обострениях в среднетяжелой стадии. Наилучшая форма применения – это ингаляционные ГКС (беклометазон, флутиказон, будесонид). Применение таких форм ГКС минимизирует риск системных побочных эффектов данной группы препаратов, которые неизбежно возникают при приеме их внутрь. Монотерапия ГКС не рекомендована больным ХОБЛ, чаще их назначают в комбинации с бета-агонистами длительного действия. Основные комбинированные препараты : формотерол +будесонид (симбикорт), салмотерол + флутиказон (серетид). При тяжелом течении, а также в период обострения могут назначаться системные ГКС –преднизолон, дексаметазон, кеналог. Длительная терапия данными средствами чревата развитием тяжелых побочных эффектов (эрозивно-язвенные поражения ЖКТ, синдром Иценко-Кушинга, стероидный диабет, остеопороз и другие). Бронхолитики и ГКС (а чаще их сочетание) – это основные наиболее доступные средства, которые назначаются при ХОБЛ. Схему лечения, дозы и комбинации врач подбирает индивидуально для каждого больного. В выборе лечения имеет значение не только рекомендованные GOLD схемы для разных клинических групп, но и социальный статус пациента, стоимость лекарств и доступность его для конкретного больного, способность к обучению, мотивация. Другие препараты, применяемые при ХОБЛ
Ингибитор фосфодиэстеразы-4 рофлумиласт (Даксас) — относительно новый препарат. Обладает пролонгированным противовоспалительным действием, является своего рода альтернативой ГКС. Применяется в таблетках по 500 мг 1 раз в день у пациентов с тяжелой и крайне тяжелой степенью ХОБЛ. Доказана его высокая эффективность, но применение ограничено из-за высокой стоимости препарата, а также довольно высокого процента возникновения побочных действий (тошнота, рвота, диарея, головная боль). Есть исследования, что препарат фенспирид (Эреспал) обладает противовоспалительным эффектом, подобным ГКС, и также может быть рекомендован таким больным. Из физиотерапевтических методов лечения распространение получает метод интрапульмональной перкуссионной вентиляции легких: специальный аппарат генерирует мелкие объемы воздуха, которые подаются в легкие быстрыми толчками. От такого пневмомассажа происходит расправление спавшихся бронхов и улучшение вентиляции легких. Лечение обострения ХОБЛЦель лечения обострений – это максимально возможное купирование текущего обострения и предотвращение возникновения их в будущем. В зависимости от тяжести, лечение обострений можно проводить амбулаторно или в стационаре.
Основные принципы лечения обострений:
Уход за больными с тяжелой степенью ХОБЛКак уже было сказано, ХОБЛ – заболевание неуклонно прогрессирующее и неизбежно приводящее к развитию дыхательной недостаточности. Скорость этого процесса зависит от многого: отказа пациента от курения, приверженности к лечению, материальных возможностей пациента, его мнестических способностей, доступности медицинской помощи. Начиная со среднетяжелой степени ХОБЛ, пациенты направляются на МСЭК для получения группы инвалидности.  Больной с ХОБЛ При крайне тяжелой степени дыхательной недостаточности больной не может выполнять даже обычную бытовую нагрузку, иногда не может сделать даже нескольких шагов. Такие больные нуждаются в постоянном постороннем уходе. Ингаляции тяжелым больным проводятся только с помощью небулайзера. Значительно облегчает состояние многочасовая малопоточная кислородотерапия (более 15 часов в сутки). Для этих целей разработаны специальные портативные кислородные концентраторы. Они не требуют заправки чистым кислородом, а концентрируют кислород прямо из воздуха. Кислородотерапия увеличивает продолжительность жизни таких пациентов. Профилактика ХОБЛ
Видео: ХОБЛ в программе «Жить здорово»Видео: что такое ХОБЛ и как вовремя обнаружитьСоветы и обсуждение: uhonos.ru ХОБЛ: профилактика, симптомы, лечение - «МедНяня»Что такое ХОБЛ? ХОБЛ - это болезнь, которая включает в себя хронический бронхит и эмфизему. Хронический бронхит (воспаление и сужение дыхательных путей) приводит к затруднению выдоха. Необходимо прилагать дополнительные усилия при дыхании, что сопровождается чувством нехватки воздуха. Эмфизема (повреждение структуры легких) вовлекает место газообмена - альвеолы. Стенки альвеол теряют эластичность, что затрудняет высвобождение воздуха из легких. Такие симптомы, как нехватка воздуха и кашель, постепенно прогрессируют и могут серьезно ухудшить качество жизни. Однако имеется целый ряд способов, позволяющих улучшить самочувствие.По последним данным Всемирной организации здравоохранения (ВОЗ), от ХОБЛ страдает 210 миллионов человек во всем мире, и это число растет. Что окажет значительное влияние на органы здравоохранения, пациентов и общество в целом. Только в Великобритании ХОБЛ вызывает минимум в два раза больше обращений к врачу, чем ангина. Что вызывает ХОБЛ?ХОБЛ может вызываться различными причинами. В Европе самой распространенной причиной возникновения ХОБЛ является курение. Вдыхание сигаретного дыма раздражает дыхательные пути, что приводит к воспалению, и вызывает кашель. Если вы курите и у вас ХОБЛ, первое, что вы должны сделать - отказаться от курения, чтобы предотвратить ухудшение состояния. Однако не все курильщики заболевают ХОБЛ, а некоторые пациенты с ХОБЛ никогда не курили. Помимо этого, причиной ХОБЛ могут стать: воздействие загрязненного воздуха, как в помещении, так и на улице; вдыхание определенных газов на рабочем месте в течение многих лет; кроме того, это может быть наследственным заболеванием. Как мне улучшить свое состояние? Отказаться от курения Бросить никогда не поздно! Улучшения наступают уже через несколько дней. Как только вы бросите курить, темп старения ваших легких станет таким же, как у некурящих. Упражнения и дыхание При занятии спортом или повседневными делами вы можете ощущать нехватку воздуха. Это не опасно, и одышка быстро исчезает при снижении нагрузки. Одышка вызывает дискомфорт и опасения,, но при этом намного худшее отказаться от физической нагрузки. Если вы сделаете это, то потеряете форму, и, в итоге одышка будет появляться даже при незначительных нагрузках. Старайтесь делать физические упражнения как можно чаще, чтобы улучшить свою форму и состояние; тренируйтесь поднимаясь пешком по лестнице. Остановливайтесь, когда понадобится отдых, и вы заметите, что одышка быстро исчезнет. Иногда восстановить дыхание помогает выдох через сомкнутые губы. Еще один простой вариант физических упражений -ежедневная 30-минутная прогулка. Перед началом занятий рекомендуется принять препарат, облегчающий дыхание. Этот же препарат поможет вам справиться с симптомами заболевания во время нагрузки. Питание Если одышка неожиданно ухудшается или не проходит сразу же после занятий, необходимо обратиться к врачу. Если одышка начинает вызывать беспокойство, очень важно следовать рекомендованной вашим врачом программе реабилитации. Она поможет вам выдерживать более длительные нагрузки, прежде чем вы почувствуете одышку, а также уменьшит симтомы и улучшит качество жизни. Очень важно, чтобы здоровое питание стало неотъемлемой частью вашей жизни. Постарайтесь есть как можно больше овощей и фруктов.
Лишний вес еще более затруднит ваше дыхание. Но если ваш вес меньше положенного для вашего роста, вам может понадобиться специальная диета.Употребление спиртных напитков во время еды допустимо в умеренных количествах. Что делать, если мое состояние ухудшится? Заметное ухудшение вашего состояния называется обострением. Когда оно происходит, вы чувствуете больше признаков заболевания, чем обычно, и они могут быть более тяжелыми. Они могут причинять большие страдания. Обострения часто провоцируются обычной простудой или плохой погодой. Их продолжительность варьируется, но обычно составляет 7-21 день. Если они затягиваются, возможно, вам понадобиться обратиться к своему врачу за дополнительным лечением. Какое лечение пропишет мне мой врач?
Общие полезные советы при ХОБЛ Путешествия Даже если у вас ХОБЛ, вы можете путешествовать. Если вы собираетесь лететь самолетом, вам необходимо предварительно проконсультироваться с авиакомпанией и довести до их сведения всю необходимую информацию. Отопление Поддерживайте в помещении температуру 19-21 °С. Низкая температура может ухудшить ваше самочувствие. Секс Симптомы ХОБЛ и лечение могут снизить сексуальное влечение, но это не означает, что вам опасно заниматься сексом. Небольшое учащение сердцебиения и дыхания являются нормальным явлением. Одежда Носите одежду, соответствующую сезону. Старайтесь носить свободную одежду, которую легко надевать. Сон Установите режим, в соответствии с которым вы будете ложиться спать, вставать и отдыхать. Избегайте длительного сна в дневное время, так как это помешает вам засыпать ночью. Свободное время Как можно чаще навещайте друзей. Когда вам хочется побыть дома, слушайте музыку или просто отдыхайте. Вакцинация Такиеинфекционные заболевания как грипп или пневмония, могут с легкостью поразить ваши легкие, так как вы более восприимчивы к ним, чем здоровые люди. Врачи рекомендуют ежегодно делать прививку от гриппа и от пневмонии, если вам более 65 лет. Работа по дому Избегайте пользования сильнодействующими химическими веществами, такими как мастика и краска, так как они могут вызвать раздражение дыхательных путей и ухудшить ваше самочувствие. Как будет вестись наблюдение за моей болезнью? Необходимо регулярно посещать врача или медсестру. Они зададут вопросы о вашем самочувствии и о результатах проводимого лечения. Они могут прослушать ваше дыхание с помощью стетоскопа и оценить, нужно ли менять ход лечения. Тесты, которые может провести врач для проверки вашего состояния, включают:
Что ведет к ухудшению моего самочувствия?
Как я узнаю, что мое состояние ухудшается?
Вы можете заметить, что выделяется больше мокроты, чем обычно. Она может изменить цвет, стать гуще, ее труднее откашливать.Обратитесь к врачу, если у вас наблюдается любой из следующих симптомов:
Ваши ноги и ступни могут отекать. Если это произойдет:
Если у вас регулярно происходят обострения, это может отрицательно сказываться на общем состоянии здоровья в течение долгих месяцев. Заболевание будет прогрессировать, и качество вашей жизни может снизиться. Необходимо проконсультироваться у своего врача о том, как избежать ухудшения состояния, и что делать, если оно все-таки ухудшается. Ваш лечащий врач может предложить вам план действий в письменном виде. Вам могут быть прописаны стероиды и антибиотики, чтобы держать состояние под контролем и бороться с инфекцией, так как именно инфекции часто вызывают обострения. Если, наряду с обычным лечением, вы будете делать ежегодную прививку от гриппа, вы весьма значительно сократите вероятность заражения гриппом. При очень серьезном обострении, возможно, придется лечь в больницу, где врачи смогут держать ваше состояние под контролем и назначить более действенное лечение. mednurse.ru Что такое хроническая обструктивная болезнь легких (ХОБЛ). ПульмонологияХроническая обструктивная болезнь легких (ХОБЛ) является заболеванием легких, при котором человеку трудно дышать. Это обусловлено повреждением легких на протяжении многих лет, как правило, от курения. ХОБЛ чаще всего это сочетание двух заболеваний:
С течением времени ХОБЛ, как правило, становится тяжелее. Остановить однажды начавшийся процесс повреждения ткани легкого нельзя. Но можно принять меры, чтобы замедлить процесс разрушения альвеол в легких, а также улучшить самочувствие человека, страдающего от ХОБЛ. Что является причиной ХОБЛ?В большинстве случаев ХОБЛ вызвана курением. На протяжении многих лет вдыхание табачного дыма раздражает дыхательные пути и разрушает эластичные волокна в альвеолах легких. Пассивное курение также очень вредно. К другим факторам, которые могут стать причиной возникновения ХОБЛ, относят вдыхание химических паров, пыли и загрязненного воздуха в течение длительного периода времени. Обычно процесс разрушения ткани легких занимает много лет, до появления первых симптомов болезни, поэтому ХОБЛ является наиболее распространенным среди людей, которым старше 60 лет. Кроме того вероятность возникновения ХОБЛ увеличивается, если у человека было много серьезных инфекционных заболеваний легких на протяжении всей жизни, но особенно важно, если эти болезни протекали в детском возрасте. У лиц, имеющих диагноз эмфизема легких в возрасте 30 или 40 лет, может быть наследственная аномалия белка альфа-1-антитрипсина. Но, к счастью, эта патология бывает редко. Основные симптомы ХОБЛ
Что происходит?С течением времени ХОБЛ прогрессирует и одышка у человека появляется даже при незначительных физических нагрузках. Больному становится все труднее самостоятельно принимать пищу или выполнять простые физические упражнения. При этом дыхание требует значительной затраты энергии. Больные ХОБЛ часто теряют в весе, и становятся намного слабее в физических возможностях. В какой-то момент симптомы ХОБЛ могут внезапно усиливаться, что приводит к ухудшению физического состояния здоровья. Это называется обострением ХОБЛ. Обострения ХОБЛ могут варьироваться от незначительной степени, до угрожающих жизни состояний. Чем больше по длительности ХОБЛ, тем более тяжело будут протекать такие вспышки обострений. Как диагностируется ХОБЛЧтобы узнать, есть ли у человека ХОБЛ, необходимо прийти на консультацию к пульмонологу (врач, занимающийся легкими), который сделает медицинский осмотр и прослушает легкие. Затем он задаст вопросы о заболеваниях, перенесенных в прошлом. Спросит, курите ли вы или же контактируете с другими химическими веществами, которые могут раздражать легкие. Далее врач проведет тесты для функциональной оценки внешнего дыхания (например, спирометрия). Результаты спирометрии покажут насколько хорошо работают легкие. Врач может назначить рентген грудной клетки и другие тесты, чтобы исключить другие проблемы, которые могут быть причиной тех же симптомов. Важно как можно раньше выявить ХОБЛ. Это позволит принять меры, чтобы замедлить повреждение легких. Лечение ХОБЛЛучший способ замедлить прогрессирование ХОБЛ – это бросить курить! Это самое важное и необходимое из того, что можно сделать. Независимо от длительности курения и степени ХОБЛ, отказ от курения может существенно замедлить разрушение легких. Лечащий врач назначит лечение, которое поможет облегчить симптомы заболевания и улучшить самочувствие, что существенно повышает качество жизни. Лекарства могут помочь облегчить дыхание, снять или уменьшить одышку. В лечении ХОБЛ применяют:
Большинство бронхолитиков назначают в форме ингаляций, что позволяет лекарству попадать напрямую в легкие. Очень важно использовать ингалятор строго по предписаниям лечащего врача. Существует программа реабилитации при заболеваниях легких, которая помогает научиться управлять приступами. Специалисты по данной программе консультируют и обучают больных технике правильного дыхания при ХОБЛ - чтобы облегчить дыхание, показывают какие можно и нужно выполнять физические упражнения, как правильно питаться. С прогрессированием болезни, возможно, некоторым больным потребуется проходить курсы кислородотерапии. Профилактика инфекционных заболеваний дыхательных путей при ХОБЛ.Особое место занимает профилактика инфекционных заболеваний дыхательных путей. Люди, страдающие ХОБЛ, более подвержены легочным инфекциям. Таким больным показана ежегодная вакцинация от гриппа. Кроме того, применение пневмококковой вакцины позволяет снизить частоту обострений ХОБЛ и развитие внебольничной пневмонии, в этой связи вакцинация рекомендована пациентам старших возрастных групп старше 65 лет и больным с тяжелой степенью ХОБЛ вне зависимости от возраста. Если же все-таки больной ХОБЛ заболевает пневмонией, то у вакцинированных больных пневмония протекает намного легче. Находясь дома, следует соблюдать некоторые правила, которые помогут предотвратить обострения и прогрессирование ХОБЛ:
Что еще следует знать?С нарастанием тяжести ХОБЛ приступы удушья становятся чаще и тяжелее, при этом симптомы быстро нарастают и остаются дольше. Важно знать, что делать при наступлении приступов удушья. Лечащий врач поможет подобрать лекарства, которые помогут при таких приступах. Но в случаях очень тяжелого приступа может потребоваться вызов бригады скорой медицинской помощи. Оптимальной является госпитализация в специализированное пульмонологическое отделение, однако при его отсутствии или заполненности больной может быть госпитализирован в терапевтический стационар, чтобы купировать обострение и предотвратить осложнения болезни. У таких больных со временем часто проявляется депрессия и тревога из-за осознания болезни, которое становится хуже. Одышка и трудность дыхания также способствуют чувству тревоги. В таких случаях стоит обязательно поговорить с лечащим врачом о том, какие виды лечения можно подобрать для облегчения проблем с дыханием во время приступов одышки. Прогноз при ХОБЛБолезнь имеет неуклонно прогрессирующее течение, приводящее к инвалидизации. Прогноз в отношении выздоровления неблагоприятен. Оценка прогноза характеризуется следующими параметрами: возможность устранения провоцирующих факторов, приверженность больного к лечению, социально-экономические условия. Неблагоприятные прогностические признаки: тяжелые сопутствующие заболевания, сердечная и дыхательная недостаточность, пожилой возраст больных. medportal.ru Хроническая обструктивная болезнь легкихХроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней среды (курения, профессиональных вредностей, поллютантов и др.). Установлено, что морфологические изменения при ХОБЛ наблюдаются в центральных и периферических бронхах, легочной паренхиме и сосудах [8, 9]. Это объясняет использование термина «хроническая обструктивная болезнь легких» вместо привычного «хронического обструктивного бронхита», подразумевающего преимущественное поражение у больного бронхов. В опубликованных недавно рекомендациях ведущих экспертов Американского и Европейского торакальных обществ подчеркивается, что развитие ХОБЛ у больных можно предупредить, а при ее лечении вполне реально добиться успехов [7]. Заболеваемость и смертность пациентов от ХОБЛ продолжают расти во всем мире, что в первую очередь обусловлено широкой распространенностью курения. Показано, что этим заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет [8, 10]. В европейских странах оно ежегодно является причиной смерти 200–300 тыс. человек [10]. Высокое медико-социальное значение ХОБЛ стало причиной издания по инициативе ВОЗ международного согласительного документа, посвященного ее диагностике, лечению, профилактике и основанного на принципах доказательной медицины [8]. Аналогичные рекомендации выпущены Американским и Европейским респираторными обществами [7]. В нашей стране недавно опубликовано 2-е издание Федеральной программы по ХОБЛ [1]. Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [8, 9]. Основными направлениями лечения ХОБЛ являются уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Различные комбинации этих методов используются у пациентов с ХОБЛ в фазу ремиссии и обострения. Уменьшение влияния на больных факторов риска является неотъемлемой частью лечения ХОБЛ, позволяющей предупредить развитие и прогрессирование этого заболевания. Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ. Наиболее эффективны в этом случае беседы медицинского персонала (индивидуальные и групповые) и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения [2]. Назначать лекарственные препараты рекомендуется в отношении больных, с которыми беседы врача оказались недостаточно эффективны. Следует взвешенно подходить к их применению у людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказанием к назначению никотинзамещающей терапии являются нестабильная стенокардия, нелеченая пептическая язва двенадцатиперстной кишки, недавно перенесенные острый инфаркт миокарда и нарушение мозгового кровообращения. Повышение информированности пациентов позволяет повысить их работоспособность, улучшить состояние здоровья, формирует умение справляться с болезнью, повышает эффективность лечения обострений [8]. Формы обучения больных различны — от распространения печатных материалов до проведения семинаров и конференций. Наиболее эффективно интерактивное обучение, которое проводится в рамках небольшого семинара. Принципы лечения ХОБЛ стабильного течения [6, 8] следующие.
Медикаментозное лечение ХОБЛ стабильного течения Бронхолитики. К их числу относятся β2-адреномиметики, холинолитики, а также теофиллин. Формы выпуска этих препаратов и их влияние на течение ХОБЛ приведены в таблицах 1 и 2. Принципы бронхолитической терапии ХОБЛ [6–8] следующие.
Для доставки β2-адреномиметиков и холинолитиков используются дозированные аэрозоли, порошковые ингаляторы и небулайзеры. Последние рекомендуются при лечении обострений ХОБЛ, а также у пациентов с тяжелым течением болезни, которые испытывают трудности при применении других систем доставки. При стабильном течении ХОБЛ предпочтительны дозированные и порошковые ингаляторы. Глюкокортикоиды. Данные лекарственные средства обладают выраженной противовоспалительной активностью, хотя у больных ХОБЛ она выражена существенно меньше, чем у пациентов с астмой. Короткие (10–14 дней) курсы системных стероидов используются для лечения обострений ХОБЛ. Длительное применение этих препаратов не рекомендуется из-за опасности развития побочных эффектов (миопатия, остеопороз и др.). Данные о влиянии ингаляционных глюкокортикоидов на течение ХОБЛ суммированы в таблице 2. Показано, что они не оказывают влияния на прогрессирующее снижение бронхиальной проходимости у больных ХОБЛ. Их высокие дозы (например, флутиказона пропионат 1000 мкг/сут) могут повышать качество жизни пациентов и снижать частоту обострений ХОБЛ тяжелого и крайне тяжелого течения. Причины относительной стероидной резистентности воспаления дыхательных путей при ХОБЛ являются предметом интенсивных исследований. Возможно, она обусловлена тем, что кортикостероиды увеличивают продолжительность жизни нейтрофилов за счет торможения их апоптоза. Молекулярные механизмы, лежащие в основе устойчивости к действию глюкокортикоидов, изучены недостаточно. Появились сообщения о снижении под влиянием курения и свободных радикалов активности деацетилазы гистонов, являющейся мишенью для действия стероидов, что может уменьшать тормозящее влияние глюкокортикоидов на транскрипцию «воспалительных» генов и ослаблять их противовоспалительное действие. В последнее время получены новые данные об эффективности комбинированных препаратов (флутиказона пропионат/сальметерол 500/50 мкг, 1 ингаляция 2 раза в день и будесонид/формотерол 160/4,5 мкг, 2 ингаляции 2 раза в день, будесонид/сальбутамол 100/200 мгк 2 ингаляции 2 раза в день) у больных ХОБЛ тяжелого и крайне тяжелого течения. Показано, что их длительное (12 мес) назначение улучшает бронхиальную проходимость, снижает выраженность симптомов, потребность в бронхолитиках, частоту средней тяжести и тяжелых обострений, а также улучшает качество жизни пациентов по сравнению с монотерапией ингаляционными глюкокортикоидами, β2-адреномиметиками длительного действия и плацебо [5, 14]. Вакцины. Вакцинация против гриппа снижает тяжесть обострений и смертность больных ХОБЛ примерно на 50%. Вакцины, содержащие убитые или инактивированные живые вирусы гриппа, обычно назначаются однократно в октябре — первой половине ноября. Данных об эффективности пневмокококковой вакцины, содержащей 23 вирулентных серотипа этого микроорганизма, у больных ХОБЛ недостаточно [8, 9]. Вместе с тем некоторые эксперты рекомендуют ее применение при этом заболевании для профилактики пневмонии [6]. Антибиотики. В настоящее время не получено убедительных данных об эффективности антибактериальных средств для уменьшения частоты и тяжести неинфекционных обострений ХОБЛ. Антибиотики показаны для лечения инфекционных обострений болезни, непосредственно влияют на длительность ликвидации симптомов ХОБЛ, а некоторые способствуют удлинению межрецидивного интервала. Муколити studfiles.net |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 Хроническая обструктивная болезнь лёгких представляет собой заболевание, при котором ткань лёгких необратимо меняется. Болезнь постоянно прогрессирует, что обусловлено аномальным воспалением в лёгких и раздражением тканей органа газами или частицами. Хроническое воспаление наблюдается везде в дыхательных путях, сосудах и паренхиме лёгких. С течением времени под действием воспалительного процесса происходит разрушение лёгких.
Хроническая обструктивная болезнь лёгких представляет собой заболевание, при котором ткань лёгких необратимо меняется. Болезнь постоянно прогрессирует, что обусловлено аномальным воспалением в лёгких и раздражением тканей органа газами или частицами. Хроническое воспаление наблюдается везде в дыхательных путях, сосудах и паренхиме лёгких. С течением времени под действием воспалительного процесса происходит разрушение лёгких.






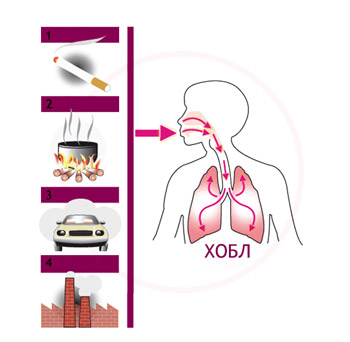
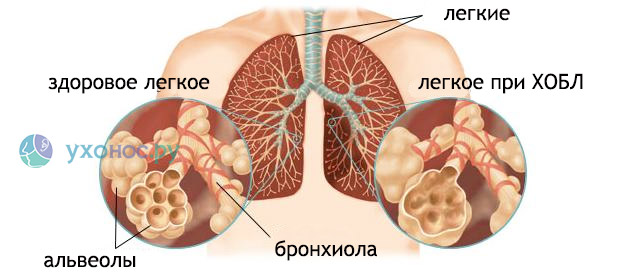
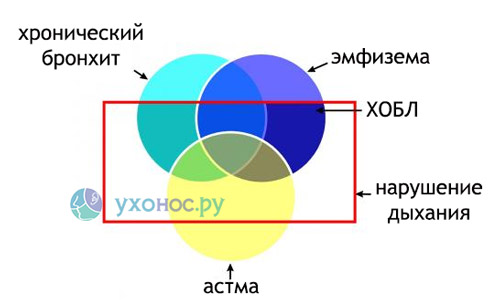
 Кашель. Кашель при ХОБЛ хронический, обычно с мокротой, но может быть и непродуктивным. Кашель обычно появляется на несколько лет раньше одышки, часто недооценивается пациентами, считается обычным делом у курильщиков. Однако надо отметить, что ХОБЛ может протекать и без кашля.
Кашель. Кашель при ХОБЛ хронический, обычно с мокротой, но может быть и непродуктивным. Кашель обычно появляется на несколько лет раньше одышки, часто недооценивается пациентами, считается обычным делом у курильщиков. Однако надо отметить, что ХОБЛ может протекать и без кашля.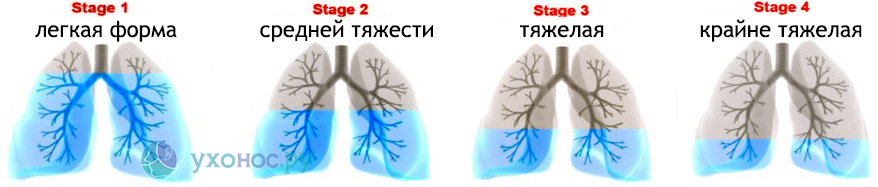
 Пневмонии.
Пневмонии.
 Антитабачные программы становятся общегосударственными задачами. Настала необходимость не только пропаганды здорового образа жизни, но и законодательно закрепленного наказания за курение в общественных местах. Это поможет ограничить вред хотя бы от пассивного курения. Особенно вреден табачный дым для беременных женщин (как активное, так и пассивное курение) и детям.
Антитабачные программы становятся общегосударственными задачами. Настала необходимость не только пропаганды здорового образа жизни, но и законодательно закрепленного наказания за курение в общественных местах. Это поможет ограничить вред хотя бы от пассивного курения. Особенно вреден табачный дым для беременных женщин (как активное, так и пассивное курение) и детям. Бронхолитики.
Бронхолитики.
 Муколитики (разжижающие мокроту средства) назначаются при наличии вязкой, труднооткашливаемой мокроты.
Муколитики (разжижающие мокроту средства) назначаются при наличии вязкой, труднооткашливаемой мокроты.
 ХОБЛ – предотвратимое заболевание. Важно, что уровень профилактики ХОБЛ очень мало зависит от медиков. Основные меры должен предпринимать или сам человек (отказ от курения) или государство (антитабачные законы, улучшение экологии, пропаганда и стимулирование здорового образа жизни). Доказано, что профилактика ХОБЛ экономически выгодна за счет уменьшения заболеваемости и снижения инвалидизации трудоспособного населения.
ХОБЛ – предотвратимое заболевание. Важно, что уровень профилактики ХОБЛ очень мало зависит от медиков. Основные меры должен предпринимать или сам человек (отказ от курения) или государство (антитабачные законы, улучшение экологии, пропаганда и стимулирование здорового образа жизни). Доказано, что профилактика ХОБЛ экономически выгодна за счет уменьшения заболеваемости и снижения инвалидизации трудоспособного населения.






