|
|
||||||||||
|
Вакцины: от Дженнера и Пастера до наших дней. Определение вакцины по пастеруПрививка Вакцинация Определение вакцинации |  Прививка ВакцинацияОпределение вакцинации
 История вакцинации
 В Англии существовала примета, что доярки, переболевшие коровьей оспой (которая является неопасным заболеванием), никогда не заболевают натуральной оспой (которая в своё время была бичом человечества, вызывая массовые смертоносные эпидемии).
 Однако, в то время возможности этого метода были ограничены, так как он был основан на случайности, заключающейся в существовании в природе двух родственных болезней разной силы. Лишь сто лет спустя французскому микробиологу Луи Пастеру удалось целенаправленно ослабить болезнетворность возбудителей других заболеваний и приготовить из них препараты для прививок. В 1881 он создал прививку против сибирской язвы, а в 1885 — против бешенства.
 Побочные эффекты и осложнения вакцинации
 Решение о проведении вакцинации должно приниматься пациентом или его законным представителем (для детей младше 15 лет) на основе информированного согласия (в письменном виде), после ознакомления с полезными эффектами и возможными рисками процедуры. В день проведения прививки пациент должен в обязательном порядке осмотрен врачом (в сельской местности - фельдшером), с обязательной термометрией. Порядок и правила проведения профилактических прививок регламентируются соответствующими санитарными правилами ("Обеспечение безопасности иммунизации", "Иммунопрофилактика инфекционных болезней"), а также методическими указаниями (например, "Мониторинг поствакцинальных осложнений и их профилактика" и др.). Медицинские работники, занимающиеся вакцинопрофилактикой, имеют справку-допуск к прививкам, ежегодно сдавая соответствующий экзамен, включая вопросы оказания неотложной помощи при поствакцинальных осложнениях.
 Отказы от вакцинации. Антивакцинаторство.
 Когда делать вакцинацию
 Виды вакцин
 Виды:
 Новое поколение вакцин
  Реакции на вакцины
 Виды реакций на вакцины
  Поствакцинальные осложнения
 В отличие от поствакцинальных реакций, осложнения редко зависят от состава вакцин и основной их причиной считаются:
 Противопоказания к вакцинации
 Относительные – это истинные противопоказания, окончательное решение по которым принимается врачом на основе других факторов: близость эпидемии, степень вероятности контакта с источником инфекции, вероятность того, что пациент сможет быть привит в следующий раз и т.п. В качестве примера можно привести аллергию на белок куриных яиц, которая является противопоказанием к прививкам против гриппа. В ситуации, когда риск осложнений и смерти вследствие гриппа у данного больного превышает риск аллергии на компоненты вакцины, за рубежом последним противопоказанием пренебрегают и делают прививку, проводя специальную профилактику аллергии.
 |
|
Живые вакцины. Действующим началом в них служат ослабленные микроорганизмы, потерявшие способность вызывать заболевание, но стимулирующие иммунный ответ. К этой группе относятся вакцины против кори, краснухи, полиомиелита, эпидемического паротита и гриппа.
Инактивированные вакцины. Они содержат убитые патогенные микроорганизмы или их фрагменты. Примером служат вакцины против гриппа, клещевого энцефалита, бешенства, брюшного тифа.
Анатоксины (токсоиды) — бактериальные токсины в измененной безвредной форме. К ним относятся известные и широко применяемые вакцины против дифтерии, столбняка, коклюша.
С началом бурного развития молекулярной биологии, генетики и методов генной инженерии появился новый класс вакцин — молекулярные вакцины. В них используются рекомбинантные белки или фрагменты белков патогенных микробов, синтезированные в клетках лабораторных штаммов бактерий, вирусов, дрожжей. В практику пока вошли только три таких препарата: рекомбинантная вакцина против гепатита B, вакцина против болезни Лайма и детоксицированный коклюшный токсин, который включен в состав АКДС-вакцины, применяемой в Италии.
Вакцины позволили человечеству достичь невероятных результатов в борьбе с инфекциями. В мире полностью ликвидирована натуральная оспа — заболевание, ежегодно уносившее жизни миллионов человек. Это одно из самых выдающихся событий ХХ века, которое по значимости стоит в одном ряду с полетом человека в космос. Практически исчез полиомиелит, продолжается глобальная ликвидация кори. В сотни и даже тысячи раз снижена заболеваемость дифтерией, краснухой, коклюшем, эпидемическим паротитом, вирусным гепатитом B и многими другими опасными инфекционными заболеваниями.
Несмотря на впечатляющие успехи, инфекционные болезни до сих пор остаются одной из главных причин смертности: по данным Всемирной организации здравоохранения (ВОЗ), на их долю приходится до 30% ежегодно регистрируемых смертей на планете. Наиболее опасны острые инфекции дыхательных путей, прежде всего грипп и пневмония, инфекция вирусом иммунодефицита человека, кишечные инфекции, туберкулез, вирусный гепатит B, малярия.
Согласно прогнозу экспертов ВОЗ, России и США, вспышка новых или возвращающихся инфекций может произойти в любое время и в любой точке планеты. Из природных очагов в человеческую популяцию практически ежегодно заносятся неизвестные микроорганизмы. В течение последних 30 лет мы столкнулись с 40 новыми опасными микроорганизмами, которые во многих случаях создали реальную угрозу для жизни и здоровья сотен тысяч людей. Среди них — вирус Эбола, возбудитель болезни легионеров, ВИЧ, коронавирусы и другие патогены.
Нередко на фоне эпидемиологического благополучия люди перестают делать прививки, предусмотренные национальными системами здравоохранения, и тогда инфекции, считавшиеся давно побежденными, возвращаются. В последние десятилетия эпидемии коклюша, дифтерии, полиомиелита и кори зарегистрированы в Японии, России, Азербайджане, Грузии, Таджикистане, Украине, на Гаити, в Венесуэле и Колумбии. Показателен пример с возвращением в середине 90-х годов на территорию России дифтерии, которая до этого времени встречалась лишь изредка. В результате кампании против прививок, развернутой псевдоспециалистами, дифтерией заболели более 100 тыс. человек, несколько тысяч из них умерли. И только массовая вакцинация детей позволила остановить эпидемию.
|
В мае 2003 года появились сообщения о заболевании, вызванном вирусом оспы обезьян. В США его разносчиками стали грызуны, которых завезли из Африки в качестве экзотических домашних животных. Болезнь не получила широкого распространения только потому, что вовремя были приняты противоэпидемические меры.
Из новых инфекций, проникших в человеческую популяцию, достаточно упомянуть вспышку так называемой атипичной пневмонии (тяжелый острый респираторный синдром) в Китае и факты заражения людей вирусом гриппа птиц (H5N1). В первом случае причиной стал измененный коронавирус, носителями которого были летучие мыши. Потребовалось около года для ликвидации заболевания. Во втором случае массовые заболевания домашней птицы привели к тому, что вирусом гриппа птиц за последние три года заразились более ста человек, половина из них умерли. К счастью, этот вирус пока не передается от человека к человеку и поэтому не вызывает эпидемий среди людей. Но ряд ученых считают, что вполне вероятен обмен генов между птичьим и человеческими вариантами вируса, в результате могут появиться новые высокопатогенные для человека варианты (см. «Наука и жизнь» № 9, 2003 г. — Ред.).
Вакцины против «неинфекционных» болезней
В начале ХХ века великий русский ученый И. И. Мечников высказал предположение о том, что соматические (то есть «телесные») болезни и злокачественные опухоли имеют инфекционную природу. «Со временем, — писал он, — вероятно, удастся открыть паразитов не только при болезнях типично инфекционного характера, но и при болезнях совершенно другого рода». Ученый предсказывал, что существуют паразиты злокачественных опухолей, а также микробы — возбудители сахарной болезни. Гипотеза И. И. Мечникова получила блестящее подтверждение.
Эпидемиологи разных стран отмечают, что в период сезонного подъема заболеваемости гриппом увеличивается число госпитализированных с сердечно-сосудистыми проблемами и нарушениями мозгового кровообращения. Одновременно возрастает и смертность от инфарктов миокарда и инсультов, иногда в десятки раз. Часто вирусная инфекция приводит к миокардитам и эндокардитам — заболеваниям, при которых поражается сердечная ткань. Когда в США начали прививать детей против паротита, то проявился и нечаянный «побочный» эффект: резко снизилась заболеваемость эндокардитом. Обследование подтвердило, что большинство больных, страдающих этим тяжелым заболеванием, приводящим к пороку сердца, в раннем детстве перенесли паротит. Не исключено, что инфекционную природу имеет атеросклероз, поскольку в атеросклеротических бляшках коронарных сосудов и аорты человека обнаружено присутствие хламидий и некоторых других микроорганизмов.
Уже доказано, что язвы желудка и двенадцатиперстной кишки, а также гастрит связаны с инфекцией. Бактерию Helicobacter pylori, открытие которой отмечено Нобелевской премией 2005 года (см. «Наука и жизнь» № 12, 2005 г. — Ред.), находят у 50% пациентов с гастритом, у 70–90% больных с язвой желудка и у 95% лиц, страдающих язвой двенадцатиперстной кишки.
Когда человек инфицирован ретровирусами, реовирусами, цитомегаловирусом и вирусом Эпштейна—Барр, происходит формирование антител, которые атакуют клетки поджелудочной железы, что может привести к развитию инсулинозависимого диабета. У 10–20% пациентов с синдромом врожденной краснухи, то есть у детей, матери которых переболели краснухой в последнем триместре беременности, также развиваются нарушения углеводного обмена. Опухоли желудка, наружных половых органов и печени во многих случаях также связаны с бактериями или вирусами.
Каким образом микроорганизмы влияют на развитие болезней, которые не считаются инфекционными? Прежде всего, орган начинает хуже выполнять свою функцию из-за того, что микробы разрушают зараженные клетки. Эксперименты с культурами клеток позволяют предположить, что по такому механизму действуют вирусы паротита, краснухи, Коксаки В.
Не исключено, что в некоторых случаях вирус только инициирует патологический процесс, а дельнейший рост опухоли происходит уже без участия микроорганизмов. Эту гипотезу предложил российский иммунолог Л. А. Зильбер при построении вирусной теории происхождения опухолей. Иногда микроорганизмы просто усиливают действие других неблагоприятных факторов, а в некоторых случаях инфекционный возбудитель запускает аутоиммунный процесс, направленный против клеток органа-мишени.
Раз многие неинфекционные болезни связаны с микробами, то появляется надежда использовать для профилактики существующие вакцины. Получены первые доказательства того, что вакцины против вируса гепатита B обладают способностью предупреждать развитие опухоли печени — гепатокарциномы. После того как на Тайване начали делать детям прививки от гепатита B, частота развития гепатокарциномы сократилась на 50%, а смертность от нее — на 70%.
Уже прошли испытания нескольких потенциальных вакцин против вируса папилломы, предотвращающих развитие злокачественных опухолей половых органов. Завершено доклиническое изучение вакцины из цельных клеток H. pylori для профилактики язвы желудка и двенадцатиперстной кишки.
В бой идет ДНК
Создавать вакцины против новых инфекций, используя старые испытанные технологии, удается не всегда. Некоторые микроорганизмы, например вирус гепатита B, практически невозможно вырастить в культуре клеток, чтобы получить инактивированную вакцину. Во многих случаях вакцины на основе убитых микробов оказываются неэффективными, а живые вакцины — слишком опасными. Большие надежды возлагались на вакцины, полученные на основе рекомбинантных белков-антигенов (именно таким способом в 1980-е годы создали вакцину, защищающую от гепатита B). Но сейчас стало очевидным, что многие рекомбинантные вакцины вызывают слабый иммунный ответ. Вероятно, причина в том, что в таких препаратах содержится «голый» белок и отсутствуют другие молекулярные структуры, часто необходимые для запуска иммунного ответа. Чтобы рекомбинантные вакцины вошли в практику, нужны вещества-усилители (адъюванты), стимулирующие антигенную активность.
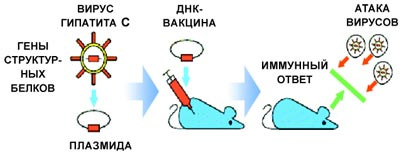
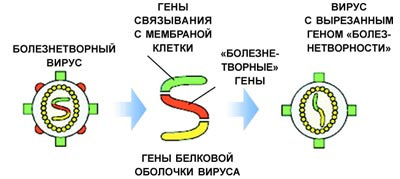
За последние 10 лет сформировалось новое направление — генетическая иммунизация. Его называют также ДНК-вакцинацией, поскольку в организм вводят не белок-антиген, а нуклеиновую кислоту (ДНК или РНК), в которой закодирована информация о белке. Реальная возможность использовать эту технологию в медицине и ветеринарии появилась в середине 90-х годов прошлого века. Новый подход достаточно прост, дешев и, самое главное, универсален. Сейчас уже разработаны относительно безопасные системы, которые обеспечивают эффективную доставку нуклеиновых кислот в ткани. Нужный ген вставляют в плазмиду (кольцо из ДНК) или в безопасный вирус. Такой носитель-вектор проникает в клетку и синтезирует нужные белки. Трансформированная клетка превращается в «фабрику» по производству вакцины прямо внутри организма. Вакцинная «фабрика» способна работать длительный период — до года. ДНК-вакцинация приводит к полноценному иммунному ответу и обеспечивает высокий уровень защиты от вирусной инфекции.
|
Уже разработаны и испытываются ДНК-вакцины против инфекций, вызываемых вирусами гепатитов B и C, гриппа, лимфоцитарного хориоменингита, бешенства, иммунодефицита человека (ВИЧ), японского энцефалита, а также возбудителями сальмонеллеза, туберкулеза и некоторых паразитарных заболеваний (лейшманиоз, малярия). Эти инфекции крайне опасны для человечества, а попытки создать против них надежные вакцинные препараты классическими методами оказались безуспешными.
ДНК-вакцинация — одно из самых перспективных направлений в борьбе с раком. В опухоль можно вводить разные гены: те, что кодируют раковые антигены, гены цитокинов и иммуномодуляторов, гены «уничтожения» клетки. Все эти гены можно использовать одновременно, организуя массированную атаку оружием разных видов.
Однако прежде чем ДНК-вакцинация войдет в медицинскую практику, следует убедиться в безопасности таких препаратов, изучить длительность индуцируемого ими иммунитета и последствия для иммунной системы.
Вакцины «по расчету»
Бурное развитие в последнее десятилетие геномики, биоинформатики и протеомики привело к совершенно новому подходу в создании вакцин, получившему название «обратная вакцинология» (reverse vaccinology). Этот термин четко выражает суть нового технологического приема. Если раньше при создании вакцин ученые шли по нисходящей линии, от целого микроорганизма к его составляющим, то теперь предлагается противоположный путь: от генома к его продуктам. Такой подход основан на том, что большинство защитных антигенов — белковые молекулы. Обладая полными знаниями обо всех белковых компонентах любого возбудителя заболевания, можно определить, какие из них годятся в качестве потенциальных кандидатов на включение в состав вакцинного препарата, а какие — нет.
Чтобы определить нуклеотидную последовательность полного генома инфекционного микроорганизма, достаточно если не нескольких дней, то нескольких недель. Причем предварительная работа по получению «библиотек» клонов ДНК возбудителя уже давно выполняется с помощью стандартных наборов ферментов. Современные приборы для автоматического определения нуклеотидной последовательности в молекулах ДНК позволяют проводить в год до 14 млн реакций. Полная расшифровка генома и его описание со списком кодируемых белков занимают несколько месяцев.
|
Другой подход к отбору кандидатов в вакцины — определение активности отдельных генов микроорганизмов. Для этого одновременно измеряют уровень синтеза матричной РНК всех продуктов генов, производимых в клетке. Такая технология позволяет «вычислить» гены, вовлеченные в процесс распространения инфекции.
Третий подход основан на протеомной технологии. Ее методы дают возможность детализировать количественную и качественную характеристику белков в компонентах клетки. Существуют компьютерные программы, которые по аминокислотной последовательности могут предсказать не только трехмерную структуру изучаемого белка, но и его свойства и функции.
Используя эти три метода, можно отобрать набор белков и соответствующие им гены, которые представляют интерес для создания вакцины. Как правило, в эту группу входит около 20–30% всех генов бактериального генома. Для дальнейшей проверки необходимо синтезировать и очистить отобранный антиген в количествах, необходимых для иммунизации животных. Очистку белка проводят с помощью полностью автоматизированных приборов. Используя современные технологии, лаборатория, состоящая из трех исследователей, может в течение месяца выделить и очистить более 100 белков.
Впервые принцип «обратной вакцинологии» использовали для получения вакцины против менингококков группы B. За последние годы таким способом разработаны вакцинные препараты против стрептококков Streptococcus agalactiae и S. рneumoniae, золотистого стафилококка, бактерии Porphyromonas gingivalis, вызывающей воспаление десен, провоцирующего астму микроорганизма Chlamydia pneumoniae и возбудителя тяжелой формы малярии Plasmodium falciparum.
Важно не только создать вакцину, но и найти наилучший способ ее доставки в организм. Сейчас появились так называемые мукозальные вакцины, которые вводятся через слизистые оболочки рта или носа либо через кожу. Преимущество таких препаратов в том, что вакцина поступает через входные ворота инфекции и тем самым стимулирует местный иммунитет в тех органах, которые первыми подвергаются атаке микроорганизмов.
Терапевтические вакцины
Обычные вакцины предназначены для предупреждения болезни: прививку делают здоровому человеку, чтобы заранее «вооружить» организм средствами борьбы с инфекцией (исключение — разработанная Пастером вакцина против бешенства, которую применяют после укуса бешеным животным; ее эффективность объясняется длительным инкубационным периодом этого вирусного заболевания). Но в последнее время отношение к вакцинам исключительно как к профилактическому средству изменилось. Появились терапевтические вакцины — препараты, которые индуцируют иммунный ответ у больных и тем самым способствуют выздоровлению или улучшению состояния. Такие вакцины нацелены на хронические заболевания, вызванные бактериями или вирусами (в частности, вирусами гепатитов B и C, вирусом папилломы, ВИЧ), опухоли (прежде всего меланому, рак молочной железы или прямой кишки), аллергические или аутоиммунные болезни (рассеянный склероз, диабет I типа, ревматоидный артрит).
Существующие терапевтические вакцины для лечения хронических воспалительных заболеваний, вызванных бактериями или вирусами, получают классическими методами. Такие вакцины способствуют развитию иммунитета к входящим в их состав микроорганизмам и активизируют врожденный иммунитет.
|
Большие надежды в лечении нарушений иммунитета при раковых заболеваниях связаны с дендритными вакцинами. Их делают на основе дендритных клеток — особой разновидности лейкоцитов, которые занимаются поиском потенциально опасных микроорганизмов. Дендритные клетки «патрулируют», прежде всего, слизистые оболочки и кожу, то есть органы, контактирующие с внешней средой. Встретив патогенную бактерию или вирус, дендритные клетки поглощают чужака и используют его белки-антигены для того, чтобы активизировать иммунную систему на борьбу с врагом.
Схема изготовления дендритной вакцины такова: из крови больного выделяют клетки, которые дают начало дендритным клеткам, и размножают их в лабораторных условиях. Одновременно из опухоли пациента выделяют белки-антигены. Дендритные клетки некоторое время выдерживают вместе с опухолевыми антигенами, чтобы они запомнили образ врага, а затем вводят больному. Такая стимуляция иммунной системы заставляет организм активно бороться с опухолью.
Дендритные вакцины можно использовать для лечения как спонтанных опухолей, так и новообразований, ассоциированных с вирусами. Первые результаты испытания дендритных противораковых вакцин на людях (в небольших группах пациентов IV стадии заболевания) показали безвредность таких вакцин, а в ряде случаев зарегистрирован положительный клинический эффект.
У мышей дендритные вакцины помогают предупредить повторное развитие карциномы после удаления опухоли. Это позволяет надеяться, что они будут эффективны для продления безрецидивного периода онкологических больных после хирургического вмешательства.
В XX веке успехи вакцинологии определялись, прежде всего, победами над очередной опасной инфекцией. С развитием наших представлений о работе иммунной системы сфера применения вакцин постоянно расширяется. Есть надежда, что в XXI веке вакцины помогут снизить заболеваемость диабетом, миокардитом, атеросклерозом и другими «неинфекционными» болезнями. Полным ходом идет разработка препаратов для иммунопрофилактики и иммунотерапии онкологических заболеваний. В перспективе — создание средств иммунологической защиты от наркозависимости и курения, конструирование вакцин для лечения и предупреждения аллергии, аутоиммунных заболеваний.
zodorov.ru
Вакцины: от Дженнера и Пастера до наших дней
Виталий Зверев, академик РАМН, директор НИИ вакцин и сывороток им. И.И. Мечникова РАМН
Инфекционные болезни во все времена были главными врагами человека. История знает множество примеров опустошительных последствий оспы, чумы, холеры, тифа, дизентерии, кори, гриппа. Достаточно вспомнить, что упадок Древней Греции и Рима связан не столько с войнами, которые они вели, сколько с чудовищными эпидемиями чумы, уничтожившими большую часть населения. В XIV веке чума погубила треть населения Европы. Из-за эпидемии натуральной оспы через 15 лет после нашествия Кортеса от 30-миллионной империи инков осталось менее 3 млн человек. Пандемия гриппа (так называемой «испанки») в 1918–20 годах унесла жизни около 40 млн человек, а число заболевших составило около 500 млн человек. Это больше, чем потери на полях сражений Первой мировой войны, где погибли 8 млн 400 тыс. и были ранены 17 млн человек.
| Величественный собор, украшающий площадь итальянского города Сиена, мог бы выглядеть еще грандиознее, если бы не эпидемия чумы. В 1339 году городские власти начали постройку нового главного нефа перпендикулярно к существующему собору. Однако «черная смерть», сократившая население города втрое, помешала осуществлению этих планов, и строительство так и не было завершено. Сам город Сиена, в то время бурно развивавшийся торгово-финансовый центр, после эпидемии уже никогда не смог достичь былого величия |
В поисках средств против инфекционных заболеваний люди испробовали многое — от заклинаний и заговоров до дезинфицирующих средств и карантинных мер. Однако только с появлением вакцин началась новая эра борьбы с инфекциями. В состав вакцин входят микроорганизмы целиком (ослабленные или убитые) либо отдельные их компоненты. Они не способны вызвать заболевание и служат своеобразным учебным «муляжом». Благодаря вакцине иммунная система запоминает характерные признаки врага и при встрече с живым возбудителем немедленно узнает его и уничтожает.
Термин «вакцина» произошел от латинского слова vacca — корова. Его ввел Луи Пастер в честь английского врача Эдварда Дженнера, которого, несомненно, можно считать пионером в области вакцинопрофилактики. В 1796 году во время практики в деревне Дженнер обратил внимание, что фермеры, работающие с коровами, инфицированными коровьей оспой, не болеют натуральной оспой. Он привил коровью оспу мальчику и доказал, что тот стал невосприимчивым к натуральной оспе. Этот метод, придуманный во времена, когда еще не были открыты ни бактерии, ни вирусы, получил широкое распространение в Европе, а в дальнейшем лег в основу ликвидации оспы во всем мире. Однако лишь спустя столетие был предложен научный подход к вакцинации. Его автором стал Луи Пастер, применивший свою концепцию инфекционных возбудителей для создания вакцины против бешенства.
Разработка новых вакцин пошла полным ходом в начале XX века, когда появились методы стабильной аттенуации (ослабления) микроорганизмов, исключающие риск развития болезни, и была открыта возможность использовать для вакцинации обезвреженные бактериальные токсины.
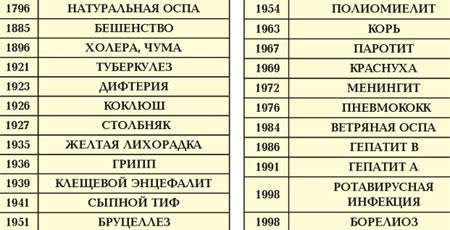
С тех пор появилось более 100 различных вакцин, которые защищают от сорока с лишним инфекций, вызываемых бактериями, вирусами, простейшими.
|
Классические вакцинные препараты можно разделить на три группы:
Живые вакцины. Действующим началом в них служат ослабленные микроорганизмы, потерявшие способность вызывать заболевание, но стимулирующие иммунный ответ. К этой группе относятся вакцины против кори, краснухи, полиомиелита, эпидемического паротита и гриппа.
Инактивированные вакцины. Они содержат убитые патогенные микроорганизмы или их фрагменты. Примером служат вакцины против гриппа, клещевого энцефалита, бешенства, брюшного тифа.
Анатоксины (токсоиды) — бактериальные токсины в измененной безвредной форме. К ним относятся известные и широко применяемые вакцины против дифтерии, столбняка, коклюша.
С началом бурного развития молекулярной биологии, генетики и методов генной инженерии появился новый класс вакцин — молекулярные вакцины. В них используются рекомбинантные белки или фрагменты белков патогенных микробов, синтезированные в клетках лабораторных штаммов бактерий, вирусов, дрожжей. В практику пока вошли только три таких препарата: рекомбинантная вакцина против гепатита B, вакцина против болезни Лайма и детоксицированный коклюшный токсин, который включен в состав АКДС-вакцины, применяемой в Италии.
Вакцины позволили человечеству достичь невероятных результатов в борьбе с инфекциями. В мире полностью ликвидирована натуральная оспа — заболевание, ежегодно уносившее жизни миллионов человек. Это одно из самых выдающихся событий ХХ века, которое по значимости стоит в одном ряду с полетом человека в космос. Практически исчез полиомиелит, продолжается глобальная ликвидация кори. В сотни и даже тысячи раз снижена заболеваемость дифтерией, краснухой, коклюшем, эпидемическим паротитом, вирусным гепатитом B и многими другими опасными инфекционными заболеваниями.
Несмотря на впечатляющие успехи, инфекционные болезни до сих пор остаются одной из главных причин смертности: по данным Всемирной организации здравоохранения (ВОЗ), на их долю приходится до 30% ежегодно регистрируемых смертей на планете. Наиболее опасны острые инфекции дыхательных путей, прежде всего грипп и пневмония, инфекция вирусом иммунодефицита человека, кишечные инфекции, туберкулез, вирусный гепатит B, малярия.
Согласно прогнозу экспертов ВОЗ, России и США, вспышка новых или возвращающихся инфекций может произойти в любое время и в любой точке планеты. Из природных очагов в человеческую популяцию практически ежегодно заносятся неизвестные микроорганизмы. В течение последних 30 лет мы столкнулись с 40 новыми опасными микроорганизмами, которые во многих случаях создали реальную угрозу для жизни и здоровья сотен тысяч людей. Среди них — вирус Эбола, возбудитель болезни легионеров, ВИЧ, коронавирусы и другие патогены.
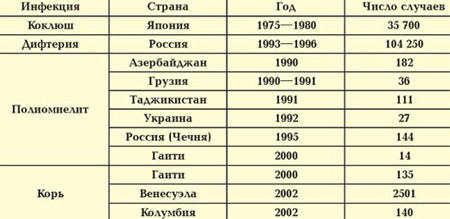
Нередко на фоне эпидемиологического благополучия люди перестают делать прививки, предусмотренные национальными системами здравоохранения, и тогда инфекции, считавшиеся давно побежденными, возвращаются. В последние десятилетия эпидемии коклюша, дифтерии, полиомиелита и кори зарегистрированы в Японии, России, Азербайджане, Грузии, Таджикистане, Украине, на Гаити, в Венесуэле и Колумбии. Показателен пример с возвращением в середине 90-х годов на территорию России дифтерии, которая до этого времени встречалась лишь изредка. В результате кампании против прививок, развернутой псевдоспециалистами, дифтерией заболели более 100 тыс. человек, несколько тысяч из них умерли. И только массовая вакцинация детей позволила остановить эпидемию.
|
Миграция людей и животных приводит к распространению микроорганизмов на новые территории. Массовые вспышки инфекционных заболеваний возникают даже в странах с хорошо развитой системой здравоохранения, например в США. В 1999 году в Нью-Йорке зарегистрировали случаи лихорадки Западного Нила, вирус которой переносят птицы. К 2002 году это заболевание наблюдали на территории 44 штатов. Заболели более четырех тысяч человек, из которых около трехсот умерли.
В мае 2003 года появились сообщения о заболевании, вызванном вирусом оспы обезьян. В США его разносчиками стали грызуны, которых завезли из Африки в качестве экзотических домашних животных. Болезнь не получила широкого распространения только потому, что вовремя были приняты противоэпидемические меры.
Из новых инфекций, проникших в человеческую популяцию, достаточно упомянуть вспышку так называемой атипичной пневмонии (тяжелый острый респираторный синдром) в Китае и факты заражения людей вирусом гриппа птиц (H5N1). В первом случае причиной стал измененный коронавирус, носителями которого были летучие мыши. Потребовалось около года для ликвидации заболевания. Во втором случае массовые заболевания домашней птицы привели к тому, что вирусом гриппа птиц за последние три года заразились более ста человек, половина из них умерли. К счастью, этот вирус пока не передается от человека к человеку и поэтому не вызывает эпидемий среди людей. Но ряд ученых считают, что вполне вероятен обмен генов между птичьим и человеческими вариантами вируса, в результате могут появиться новые высокопатогенные для человека варианты (см. «Наука и жизнь» № 9, 2003 г. — Ред.).
Вакцины против «неинфекционных» болезней
В начале ХХ века великий русский ученый И. И. Мечников высказал предположение о том, что соматические (то есть «телесные») болезни и злокачественные опухоли имеют инфекционную природу. «Со временем, — писал он, — вероятно, удастся открыть паразитов не только при болезнях типично инфекционного характера, но и при болезнях совершенно другого рода». Ученый предсказывал, что существуют паразиты злокачественных опухолей, а также микробы — возбудители сахарной болезни. Гипотеза И. И. Мечникова получила блестящее подтверждение.
Эпидемиологи разных стран отмечают, что в период сезонного подъема заболеваемости гриппом увеличивается число госпитализированных с сердечно-сосудистыми проблемами и нарушениями мозгового кровообращения. Одновременно возрастает и смертность от инфарктов миокарда и инсультов, иногда в десятки раз. Часто вирусная инфекция приводит к миокардитам и эндокардитам — заболеваниям, при которых поражается сердечная ткань. Когда в США начали прививать детей против паротита, то проявился и нечаянный «побочный» эффект: резко снизилась заболеваемость эндокардитом. Обследование подтвердило, что большинство больных, страдающих этим тяжелым заболеванием, приводящим к пороку сердца, в раннем детстве перенесли паротит. Не исключено, что инфекционную природу имеет атеросклероз, поскольку в атеросклеротических бляшках коронарных сосудов и аорты человека обнаружено присутствие хламидий и некоторых других микроорганизмов.
Уже доказано, что язвы желудка и двенадцатиперстной кишки, а также гастрит связаны с инфекцией. Бактерию Helicobacter pylori, открытие которой отмечено Нобелевской премией 2005 года (см. «Наука и жизнь» № 12, 2005 г. — Ред.), находят у 50% пациентов с гастритом, у 70–90% больных с язвой желудка и у 95% лиц, страдающих язвой двенадцатиперстной кишки.
Когда человек инфицирован ретровирусами, реовирусами, цитомегаловирусом и вирусом Эпштейна—Барр, происходит формирование антител, которые атакуют клетки поджелудочной железы, что может привести к развитию инсулинозависимого диабета. У 10–20% пациентов с синдромом врожденной краснухи, то есть у детей, матери которых переболели краснухой в последнем триместре беременности, также развиваются нарушения углеводного обмена. Опухоли желудка, наружных половых органов и печени во многих случаях также связаны с бактериями или вирусами.
Каким образом микроорганизмы влияют на развитие болезней, которые не считаются инфекционными? Прежде всего, орган начинает хуже выполнять свою функцию из-за того, что микробы разрушают зараженные клетки. Эксперименты с культурами клеток позволяют предположить, что по такому механизму действуют вирусы паротита, краснухи, Коксаки В.
Не исключено, что в некоторых случаях вирус только инициирует патологический процесс, а дельнейший рост опухоли происходит уже без участия микроорганизмов. Эту гипотезу предложил российский иммунолог Л. А. Зильбер при построении вирусной теории происхождения опухолей. Иногда микроорганизмы просто усиливают действие других неблагоприятных факторов, а в некоторых случаях инфекционный возбудитель запускает аутоиммунный процесс, направленный против клеток органа-мишени.
Раз многие неинфекционные болезни связаны с микробами, то появляется надежда использовать для профилактики существующие вакцины. Получены первые доказательства того, что вакцины против вируса гепатита B обладают способностью предупреждать развитие опухоли печени — гепатокарциномы. После того как на Тайване начали делать детям прививки от гепатита B, частота развития гепатокарциномы сократилась на 50%, а смертность от нее — на 70%.
Уже прошли испытания нескольких потенциальных вакцин против вируса папилломы, предотвращающих развитие злокачественных опухолей половых органов. Завершено доклиническое изучение вакцины из цельных клеток H. pylori для профилактики язвы желудка и двенадцатиперстной кишки.
В бой идет ДНК
Создавать вакцины против новых инфекций, используя старые испытанные технологии, удается не всегда. Некоторые микроорганизмы, например вирус гепатита B, практически невозможно вырастить в культуре клеток, чтобы получить инактивированную вакцину. Во многих случаях вакцины на основе убитых микробов оказываются неэффективными, а живые вакцины — слишком опасными. Большие надежды возлагались на вакцины, полученные на основе рекомбинантных белков-антигенов (именно таким способом в 1980-е годы создали вакцину, защищающую от гепатита B). Но сейчас стало очевидным, что многие рекомбинантные вакцины вызывают слабый иммунный ответ. Вероятно, причина в том, что в таких препаратах содержится «голый» белок и отсутствуют другие молекулярные структуры, часто необходимые для запуска иммунного ответа. Чтобы рекомбинантные вакцины вошли в практику, нужны вещества-усилители (адъюванты), стимулирующие антигенную активность.
За последние 10 лет сформировалось новое направление — генетическая иммунизация. Его называют также ДНК-вакцинацией, поскольку в организм вводят не белок-антиген, а нуклеиновую кислоту (ДНК или РНК), в которой закодирована информация о белке. Реальная возможность использовать эту технологию в медицине и ветеринарии появилась в середине 90-х годов прошлого века. Новый подход достаточно прост, дешев и, самое главное, универсален. Сейчас уже разработаны относительно безопасные системы, которые обеспечивают эффективную доставку нуклеиновых кислот в ткани. Нужный ген вставляют в плазмиду (кольцо из ДНК) или в безопасный вирус. Такой носитель-вектор проникает в клетку и синтезирует нужные белки. Трансформированная клетка превращается в «фабрику» по производству вакцины прямо внутри организма. Вакцинная «фабрика» способна работать длительный период — до года. ДНК-вакцинация приводит к полноценному иммунному ответу и обеспечивает высокий уровень защиты от вирусной инфекции.
|
Используя один и тот же плазмидный или вирусный вектор, можно создавать вакцины против различных инфекционных заболеваний, меняя только последовательность, кодирующую необходимые белки-антигены. При этом отпадает необходимость работать с опасными вирусами и бактериями, становится ненужной сложная и дорогостоящая процедура очистки белков. Препараты ДНК-вакцин не требуют специальных условий хранения и доставки, они стабильны длительное время при комнатной температуре.
Уже разработаны и испытываются ДНК-вакцины против инфекций, вызываемых вирусами гепатитов B и C, гриппа, лимфоцитарного хориоменингита, бешенства, иммунодефицита человека (ВИЧ), японского энцефалита, а также возбудителями сальмонеллеза, туберкулеза и некоторых паразитарных заболеваний (лейшманиоз, малярия). Эти инфекции крайне опасны для человечества, а попытки создать против них надежные вакцинные препараты классическими методами оказались безуспешными.
ДНК-вакцинация — одно из самых перспективных направлений в борьбе с раком. В опухоль можно вводить разные гены: те, что кодируют раковые антигены, гены цитокинов и иммуномодуляторов, гены «уничтожения» клетки. Все эти гены можно использовать одновременно, организуя массированную атаку оружием разных видов.
Однако прежде чем ДНК-вакцинация войдет в медицинскую практику, следует убедиться в безопасности таких препаратов, изучить длительность индуцируемого ими иммунитета и последствия для иммунной системы.
Вакцины «по расчету»
Бурное развитие в последнее десятилетие геномики, биоинформатики и протеомики привело к совершенно новому подходу в создании вакцин, получившему название «обратная вакцинология» (reverse vaccinology). Этот термин четко выражает суть нового технологического приема. Если раньше при создании вакцин ученые шли по нисходящей линии, от целого микроорганизма к его составляющим, то теперь предлагается противоположный путь: от генома к его продуктам. Такой подход основан на том, что большинство защитных антигенов — белковые молекулы. Обладая полными знаниями обо всех белковых компонентах любого возбудителя заболевания, можно определить, какие из них годятся в качестве потенциальных кандидатов на включение в состав вакцинного препарата, а какие — нет.
Чтобы определить нуклеотидную последовательность полного генома инфекционного микроорганизма, достаточно если не нескольких дней, то нескольких недель. Причем предварительная работа по получению «библиотек» клонов ДНК возбудителя уже давно выполняется с помощью стандартных наборов ферментов. Современные приборы для автоматического определения нуклеотидной последовательности в молекулах ДНК позволяют проводить в год до 14 млн реакций. Полная расшифровка генома и его описание со списком кодируемых белков занимают несколько месяцев.
|
Проведя компьютерный (in silico) анализ генома, исследователь получает не только список кодируемых белков, но и некоторые их характеристики, например принадлежность к определенным группам, возможная локализация внутри бактериальной клетки, связь с мембраной, антигенные свойства.
Другой подход к отбору кандидатов в вакцины — определение активности отдельных генов микроорганизмов. Для этого одновременно измеряют уровень синтеза матричной РНК всех продуктов генов, производимых в клетке. Такая технология позволяет «вычислить» гены, вовлеченные в процесс распространения инфекции.
Третий подход основан на протеомной технологии. Ее методы дают возможность детализировать количественную и качественную характеристику белков в компонентах клетки. Существуют компьютерные программы, которые по аминокислотной последовательности могут предсказать не только трехмерную структуру изучаемого белка, но и его свойства и функции.
Используя эти три метода, можно отобрать набор белков и соответствующие им гены, которые представляют интерес для создания вакцины. Как правило, в эту группу входит около 20–30% всех генов бактериального генома. Для дальнейшей проверки необходимо синтезировать и очистить отобранный антиген в количествах, необходимых для иммунизации животных. Очистку белка проводят с помощью полностью автоматизированных приборов. Используя современные технологии, лаборатория, состоящая из трех исследователей, может в течение месяца выделить и очистить более 100 белков.
Впервые принцип «обратной вакцинологии» использовали для получения вакцины против менингококков группы B. За последние годы таким способом разработаны вакцинные препараты против стрептококков Streptococcus agalactiae и S. рneumoniae, золотистого стафилококка, бактерии Porphyromonas gingivalis, вызывающей воспаление десен, провоцирующего астму микроорганизма Chlamydia pneumoniae и возбудителя тяжелой формы малярии Plasmodium falciparum.
Важно не только создать вакцину, но и найти наилучший способ ее доставки в организм. Сейчас появились так называемые мукозальные вакцины, которые вводятся через слизистые оболочки рта или носа либо через кожу. Преимущество таких препаратов в том, что вакцина поступает через входные ворота инфекции и тем самым стимулирует местный иммунитет в тех органах, которые первыми подвергаются атаке микроорганизмов.
Терапевтические вакцины
Обычные вакцины предназначены для предупреждения болезни: прививку делают здоровому человеку, чтобы заранее «вооружить» организм средствами борьбы с инфекцией (исключение — разработанная Пастером вакцина против бешенства, которую применяют после укуса бешеным животным; ее эффективность объясняется длительным инкубационным периодом этого вирусного заболевания). Но в последнее время отношение к вакцинам исключительно как к профилактическому средству изменилось. Появились терапевтические вакцины — препараты, которые индуцируют иммунный ответ у больных и тем самым способствуют выздоровлению или улучшению состояния. Такие вакцины нацелены на хронические заболевания, вызванные бактериями или вирусами (в частности, вирусами гепатитов B и C, вирусом папилломы, ВИЧ), опухоли (прежде всего меланому, рак молочной железы или прямой кишки), аллергические или аутоиммунные болезни (рассеянный склероз, диабет I типа, ревматоидный артрит).
Существующие терапевтические вакцины для лечения хронических воспалительных заболеваний, вызванных бактериями или вирусами, получают классическими методами. Такие вакцины способствуют развитию иммунитета к входящим в их состав микроорганизмам и активизируют врожденный иммунитет.
|
Одна из важнейших целей разработчиков терапевтических вакцин — ВИЧ-инфекция. Уже проведена серия доклинических и клинических испытаний нескольких препаратов. Их способность вызывать развитие клеточного иммунитета у здоровых людей не вызывает сомнений. Однако убедительных данных о том, что вакцины подавляют размножение вируса у больных, пока нет.
Большие надежды в лечении нарушений иммунитета при раковых заболеваниях связаны с дендритными вакцинами. Их делают на основе дендритных клеток — особой разновидности лейкоцитов, которые занимаются поиском потенциально опасных микроорганизмов. Дендритные клетки «патрулируют», прежде всего, слизистые оболочки и кожу, то есть органы, контактирующие с внешней средой. Встретив патогенную бактерию или вирус, дендритные клетки поглощают чужака и используют его белки-антигены для того, чтобы активизировать иммунную систему на борьбу с врагом.
Схема изготовления дендритной вакцины такова: из крови больного выделяют клетки, которые дают начало дендритным клеткам, и размножают их в лабораторных условиях. Одновременно из опухоли пациента выделяют белки-антигены. Дендритные клетки некоторое время выдерживают вместе с опухолевыми антигенами, чтобы они запомнили образ врага, а затем вводят больному. Такая стимуляция иммунной системы заставляет организм активно бороться с опухолью.
Дендритные вакцины можно использовать для лечения как спонтанных опухолей, так и новообразований, ассоциированных с вирусами. Первые результаты испытания дендритных противораковых вакцин на людях (в небольших группах пациентов IV стадии заболевания) показали безвредность таких вакцин, а в ряде случаев зарегистрирован положительный клинический эффект.
У мышей дендритные вакцины помогают предупредить повторное развитие карциномы после удаления опухоли. Это позволяет надеяться, что они будут эффективны для продления безрецидивного периода онкологических больных после хирургического вмешательства.
В XX веке успехи вакцинологии определялись, прежде всего, победами над очередной опасной инфекцией. С развитием наших представлений о работе иммунной системы сфера применения вакцин постоянно расширяется. Есть надежда, что в XXI веке вакцины помогут снизить заболеваемость диабетом, миокардитом, атеросклерозом и другими «неинфекционными» болезнями. Полным ходом идет разработка препаратов для иммунопрофилактики и иммунотерапии онкологических заболеваний. В перспективе — создание средств иммунологической защиты от наркозависимости и курения, конструирование вакцин для лечения и предупреждения аллергии, аутоиммунных заболеваний.
Список литературы
Для подготовки данной работы были использованы материалы с сайта http://elementy.ru/
Дата добавления: 01.05.2006
www.km.ru
г.Самара, ул. Димитрова 131 [email protected] |
 |






 Вакцины: от Дженнера и Пастера до наших дней
Вакцины: от Дженнера и Пастера до наших дней