|
|
||||||||||
|
Мифы о вакцинах и вакцинации. О вакцинах и прививкахмифы и реальность о вакцинации
Интересное о прививкахСпоры о пользе или вреде вакцинации не утихают в обществе, поэтому правда о прививках – тема, которая интересует практически всех. Как же определить достоверность инфорамации и решить, стоит ли защищать себя или ребенка от того или иного заболевания? Мифы и правда о прививкахСуществует ряд довольно широко известных заблуждений, которые медики не успевают опровергать. Например, такие:
Интересно о прививках
История вакцинации знает немало удивительных или курьезных случаев:
Знать правду о прививках нужно всем, чтобы иметь представление о риске заражения инфекциями и возможностях современной вакцинации. 
26.07.2017Интересное о прививках, Прививки детям Как написать отказ от прививки в школеНесмотря на все преимущества и важность вакцинации, иногда перед родителями возникает вопрос, как написать отказ от прививки в школе. Такая проблема может появиться, если ребенок еще не вполне окреп после перенесенного недуга, или в том случае, когда родители не вполне уверены в целесообразности введения той или иной современной вакцины. ... Читать далее

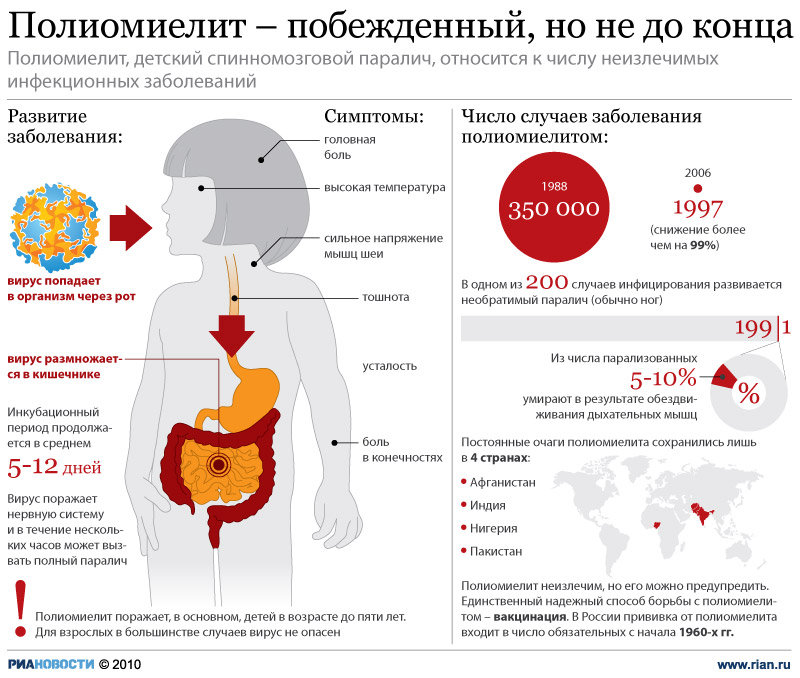
5.04.2017Интересное о прививках, Прививки детям Полиомиелит – что это такоеМногие люди на вопрос: «Полиомиелит – что это?» отвечают, что такой недуг уже давно в прошлом, от него страдало население несколько веков назад. С наступлением эры прививок об этом опасном заболевании многие позабыли, но, как оказалось, зря. ... Читать далее

18.12.2016Интересное о прививках Что такое вирус Зика: симптомы и лечениеСтрашная инфекция уже обитает в России. Давайте выясним, что такое вирус Зика, как он распространяется, почему он поражает детское население, каковы его симптомы и как его избежать. ... Читать далее

16.12.2016Интересное о прививках Прививки при беременности: какие можно делатьМногих будущих мам заботит особо важный вопрос: можно ли делать прививки при беременности, и стоит ли ожидать каких-либо негативных реакций после плановой иммунизации? Такие волнения вполне оправданы, так как ослабленный организм женщины подстерегают опасные инфекции, вирусы и болезни, способные нанести вред развитию плода, и нарушить работу важных внутренних органов. Для того чтобы повысить жизненно важные силы женщины проводится иммунизация, которая включает защиту от самых опасных инфекций. ... Читать далее

15.12.2016Интересное о прививках Как подготовиться к прививке: советы специалистовВакцинация ныне является обыденным делом, знакомым каждому человеку с детства, но надо ли при этом решать вопрос, как подготовиться к прививке? Или можно просто явиться в поликлинику в любом состоянии и выполнить несложные действия: «укололся – и пошёл»? Как взрослым, так и детишкам любого возраста требуется специальная, но совсем не сложная подготовка к введению вакцины. ... Читать далее

14.12.2016Интересное о прививках Прививка от гриппа при беременности: делать или нетВсе знают, что женщинам в положении болеть крайне не рекомендуется, поэтому с наступлением опасного сезона заболеваний нужна прививка от гриппа при беременности, которая защитит от серьезных осложнений малыша и его маму. Зачастую такие вирусные и простудные инфекции поражают слабые слои населения, которые имеют ослабленный иммунитет на фоне каких-либо индивидуальных проявлений. ... Читать далее

11.12.2016Интересное о прививках Что такое инактивированная вакцинаДля защиты населения от опасных, инфекционных болезней применяют убитые инактивированные вакцины, которые содержат неживые микроорганизмы. Такая вакцина теоретические не может стать причиной инфицирования, и применяется даже у тех, кто имеет иммунодефицит. Эффективность препарата в том, что защита создается вне зависимости от наличия в крови антител. ... Читать далее

9.12.2016Интересное о прививках Прививки вред или польза: знай правдуОдной из главных дискуссий среди родителей и медиков являются прививки, вред и польза, которую они могут принести. То, что работа иммунной системы и поддержание организма в здоровом состоянии интересует многих, ни для кого не секрет. Кто-то стремится обрести здоровье методом правильного питания и спорта, а кто-то делает прививки, компоненты которых направлены на создание антител к опасным вирусам. Любая гипотеза собирает вокруг себя достаточно поклонников и противников. О негативных последствиях говорят не меньше, чем о положительных, и чтобы понять, чьи доводы убедительней, следует внимательней изучить суть вопроса. ... Читать далее

1.12.2016Интересное о прививках Сколько раз болеют ветрянкой: можно ли повторно заболетьЗакономерный вопрос, который часто слышат врачи: сколько раз болеют ветрянкой? С одной стороны, бытует мнение, что, перенеся однажды ветряную оспу, человек получает стойкий пожизненный иммунитет к этому заболеванию. С другой стороны, медицине известны случаи повторного заражения ветрянкой. Чтобы понять, сколько раз можно заболеть ветрянкой, и обезопасить себя от возможного рецидива, надо разобраться в причинах болезни и правилах своевременного лечения. ... Читать далее

30.11.2016Интересное о прививках Реакция диаскинтест: что это такое, оценка результатовОпределить имеется ли в организме туберкулезная палочка помогает реакция диаскинтест. Это современный препарат состоящий из белка двух антигенов, присутствующих в штаммах бактерий туберкулеза. Новое средство гораздо эффективней реакции Манту, так как дает возможность на ранних стадиях определить инфицирование человека. ... Читать далее
Навигация по записямo-privivkah.ru О прививках и вакцинахИммунопрофилактика Иммунопрофилактика - метод индивидуальной или массовой защиты населения от инфекционных заболеваний путем создания или усиления искусственного иммунитета. Иммунопрофилактика бывает:
Что такое вакцинация? Вакцинация - это самое эффективное и экономически выгодное средство защиты против инфекционных болезней, известное современной медицине. Основным принципом вакцинации является то, что пациенту дается ослабленный или убитый болезнетворный агент (или искусственно синтезированный белок, который идентичен белку агента) для того, чтобы стимулировать продукцию антител для борьбы с возбудителем заболевания. Среди микроорганизмов, против которых успешно борются при помощи прививок, могут быть вирусы (например возбудители кори, краснухи, свинки, полиомиелита, гепатита В, ротавирусной инфекции) или бактерии (возбудители туберкулеза, дифтерии, коклюша, столбняка, гемофильной инфекции). "Коллективный" иммунитет Чем больше людей имеют иммунитет к той или иной болезни, тем меньше вероятность у остальных (неиммунизированных) заболеть, тем меньше вероятность возникновения эпидемии. Например, если только один ребенок невакцинирован, а все остальные получили прививку, то невакцинированый ребенок хорошо защищен от болезни (ему не от кого заразиться). Вакцинация и ревакцинация Вакцинация бывает как однократной (корь, паротит, туберкулез), так и многократной (полиомиелит, АКДС). Кратность говорит о том, сколько раз необходимо получить вакцину для образования иммунитета. Ревакцинация - мероприятие, направленное на поддержание иммунитета, выработанного предыдущими вакцинациями. Обычно проводится через несколько лет после вакцинации. "Туровая" вакцинация План туровой вакцинации ("catch-up") включает одномоментную начальную вакцинацию, проводимую для быстрого прерывания цепи передачи инфекции. Такие профилактические кампании обычно проводятся в короткие сроки по следующему принципу. Все дети вне зависимости от предыдущих вакцинаций или перенесенного заболевания подвергаются вакцинации в сроки от 1 нед до 1 мес. Проведение такого мероприятия координируется соответствующим министерством и проводится силами местных органов здравоохранения. При этом используются возможности средств массовой информации для привлечения внимания заинтересованной части населения.Эпидемиологическая суть туровой вакцинации - допривить неохваченные вакцинацией группы населения. Туровую иммунизацию проводят обычно в развивающихся странах в ходе мероприятий по ликвадации инфекции, где охват детей привиками небольшой и у большинства вакцинированных отсутствует документальое подтверждение вакцинации. В таких ситуациях принцип прививать всех "невзирая на ..." себя оправдывает. Эффективность вакцинации Поствакцинационный иммунитет - иммунитет, который развивается после введения вакцины. Вакцинация не всегда бывает эффективной. Вакцины теряют свои качества при неправильном хранении. Но даже если условия хранения соблюдались, всегда существует вероятность, что иммунитет не простимулируется. На развитие поствакцинального иммунитета влияют следующие факторы:
Виды вакцин 1) Живые вакцины. Они содержат ослабленный живой микроорганизм. Примером могут служить вакцины против полиомиелита, кори, свинки, краснухи или туберкулеза. Могут быть получены путем селекции (БЦЖ, гриппозная). Они способны размножаться в организме и вызывать вакцинальный процесс, формируя невосприимчивость. Утрата вирулентности у таких штаммов закреплена генетически, однако у лиц с иммунодефицитами могут возникнуть серьезные проблемы. 2) Инактивированные (убитые) вакцины. Содержат убитый целый микроорганизм (например цельноклеточная вакцина против коклюша, инактивированная вакцина против бешенства, вакцина против вирусного гепатита А), их убивают физическими (температура, радиация, ультрафиолетовый свет) или химическими ( спирт, формальдегид) методами. Такие вакцины реактогенны, применяются мало (коклюшная, против гепатита А).3) Химические вакцины. Содержат компоненты клеточной стенки или других частей возбудителя, как например в ацеллюлярной вакцине против коклюша, коньюгированной вакцине против гемофильной инфекции или в вакцине против менингококковой инфекции. 4) Анатоксины. Вакцины, содержащие инактивированный токсин (яд) продуцируемый бактериями. В результате такой обработки токсические свойства утрачиваются, но остаются иммуногенные. Примером могут служить вакцины против дифтерии и столбняка. 5) Векторные (рекомбинантные) вакцины. Вакцины, полученные методами генной инженерии. Суть метода: гены вирулентного микроорганизма, отвечающий за синтез протективных антигенов, встраивают в геном какого - либо безвредного микроорганизма, который при культивировании продуцирует и накапливает соответствующий антиген. Примером может служить рекомбинантная вакцина против вирусного гепатита B, вакцина против ротавирусной инфекции. 6) Синтетические вакцины - представляют собой искусственно созданные антигенные детерминанты микроорганизмов. 7) Ассоциированные вакцины. Вакцины различных типов, содержащие несколько компонентов (АКДС).
www.nedug.ru Мифы о вакцинах и вакцинации. Прививки. Все, что должны знать родителиМифы о вакцинах и вакцинации Вакцины оказывают неблагоприятное влияние на иммунитет человека, подавляют его. Как раз наоборот. Именно заболевания изматывают организм и ослабляют его защитные силы. Вспомните, как в школе вам после банальной простуды врач давал освобождение от занятий физической культурой. Вы, конечно, очень радовались возможности не ходить на занятия. А в чем причина этого освобождения? В том, что после болезни организм ослаблен и не может справляться даже с повседневными нагрузками. Вакцины же болезнь не вызывают, а только способствуют появлению иммунитета к этой болезни. И, следовательно, активируют, а не ослабляют иммунитет. В течение первого года ребенку делают так много комбинированных прививок. Разве маленький организм способен справиться с такой нагрузкой? Организм ребенка при рождении сталкивается со значительно большей нагрузкой, встречаясь со всем многообразием микроорганизмов окружающей среды. Поэтому пара дополнительных вакцинных агентов не перенапрягут иммунную систему малыша. Тем более что она многофункциональна. Иммунная система человека, в том числе и малыша, способна обрабатывать одновременно десятки тысяч агентов без особой перегрузки. Многие специалисты рекомендуют перед проведением прививок делать каждому ребенку иммунограмму. Говорят, что во всех странах это делается. Ни в одной стране мира перед проведением прививок не выполняется иммунограмма всем детям подряд. Данное исследование производится только при наличии определенных показаний. Это, к примеру, могут быть случаи, когда у ближайших родственников малыша имеются иммунодефицитные состояния. Кроме того, существующие на сегодня методы исследования иммунного состояния не позволяют быстро определить отдельные нарушения в работе иммунитета. Вакцинация проводится всем подряд. При этом не учитываются индивидуальные особенности организма ребенка. Как раз наоборот. Перед тем как сделать прививку, ребенка осматривает врач. На основании предыдущего наблюдения, а также данных настоящего обследования и осмотра он решает, можно делать вакцинацию или нет. При необходимости для малыша составляется индивидуальный график вакцинации, производится подбор вакцин или вакцинация может быть произведена в больнице. Это ли не индивидуальный подход? Содержащиеся в вакцинах консерванты, в частности мертиолят, наносят вред здоровью детей. Действительно, в качестве консерванта в некоторые вакцины добавляется мертиолят или тиомерсал, что означает одно и то же. Это органическое соединение ртути. Оно не способно накапливаться в организме и за 3 дня полностью из него выводится через пищеварительный тракт. Проводились многолетние наблюдения за здоровьем и развитием детей, получивших прививки мертиолятсодержащими вакцинами. Учитывались показатели по 42 параметрам. В итоге было доказано, что количество консерванта, которое содержится в вакцинах, не оказывает токсического влияния на детей, на их здоровье и развитие. Если у ребенка аллергия, то его нельзя прививать. На сегодняшний день наличие аллергии не является противопоказанием для вакцинации. Только проводить вакцинацию нужно в тот период, когда нет признаков аллергии. Обязательно необходимо сообщить врачу о наличии у малыша аллергии, какие вещества ее вызывают и как она проявляется. Болезни, от которых прививают, уже практически не встречаются. Нет эпидемий дифтерии, коклюша, полиомиелита и т. д. Так зачем тогда прививаться, если вероятность заболеть минимальна? Если вы не знаете о случаях заболеваний, то это не значит, что их нет. А вот когда инфекции действительно появятся в близком окружении или ребенок все же заболеет, то делать прививку будет уже поздно. Кроме того, именно благодаря вакцинации эти болезни так редко встречаются. Бытует мнение, что у большинства людей существует естественный иммунитет от всех болезней. И если делать прививки, то этот иммунитет может быть разрушен. Данное утверждение совершенно неверно. Не существует универсального иммунитета. К сожалению, он строго специфичен и вырабатывается на конкретную инфекцию. Вот только это может происходить болезненно (то есть после перенесенного заболевания) или безболезненно (путем вакцинации). Многие мамы уверены, что пока они кормят своего малыша грудным молоком, он защищен от всех болезней. В том числе и инфекционных. Поэтому не стоит делать прививки во время всего периода кормления грудью. Было бы очень замечательно, если бы это было правдой. Действительно, от некоторых инфекций малыш защищен антителами матери. И это учитывается при иммунизации. Например, прививки против кори, краснухи и свинки потому и делаются с годовалого возраста, так как у большинства матерей имеется защита от этих болезней, которую они и передают своим детям. Лучше подождать до того момента, когда малышу исполнится год, и уже тогда начинать делать прививки. Откуда взялось такое мнение, непонятно. Но все же лучше делать прививки в рекомендуемые сроки, поскольку они разработаны с учетом вероятности заболеть в первые месяцы жизни. Ведь многие инфекции дети до года переносят значительно тяжелее, и именно поэтому их так рано прививают. Поделитесь на страничкеСледующая глава > med.wikireading.ru Мифы о прививкахМифы о прививках обычно появляются в результате отсутствия понятной информации о том, как производятся и работают вакцины. Разные мифы появлялись и исчезали с момента изобретения вакцин. Например, если нанести на кожу руки препарат, полученный из пузырьков с вымени коровы, то на руке вырастет корова (так думали при начале иммунизации против натуральной оспы, которую изобрел Эдуард Дженнер в конце 18 века). И несмотря на то, что массовая вакцинация против многих заболеваний уже практически привела к поддержанию ситуации выраженного снижения или исчезновения этих инфекций, некоторые мифы о прививках продолжают циркулировать. Представляем вам самые распространенные мифы о вакцинации и объясняем, что есть на самом деле. Миф № 1. Я не вижу этих инфекций, нет необходимости прививаться«Родителей часто запугивают вероятностью встречи ребенка с инфекциями. Может быть, инфекций вокруг и правда много – но я почему-то их не вижу, кто видел больных дифтерией или полиомиелитом? Хорошая гигиена и санитарные условия защищают нас от болезней». Это характерная для человека реакция на попытку защитить его от того, с чем он еще не столкнулся. «Не вижу, не знаю, а значит этого нет» (пока гром не грянет…). Вряд ли нужно убеждать в необходимости прививки против гепатита В того, у кого только что его выявили. Но когда человек сталкивается с фактом инфекции, заниматься профилактикой (делать прививки) уже поздно и бесполезно. Поэтому ребенок рискует переболеть всеми инфекциями до тех пор, пока мама, наконец, не убедится, что вокруг них есть и коклюш, и гепатит В, и гепатит А, и корь с ветрянкой. Хотя вакциноуправляемые инфекции стали редкостью из-за массовой вакцинации, инфекционные агенты, которые их вызывают, продолжают циркулировать. Эти микробы могут даже пересекать границы и заражать тех, кто остался не защищен. Поэтому существуют две основные причины сделать прививку - для того, чтобы защитить себя и для того, чтобы защитить людей вокруг нас. Успешные программы вакцинации, как и успешные сообщества, зависят от сотрудничества каждого конкретного человека в обеспечении блага всех. Если человек из-за заблуждений решает не прививаться, и число таких отказников нарастает, то нарастает и количество людей, которые могут заразиться и заболеть, и заразить других. Чтобы остановить распространение инфекций, каждому из нас нужно делать те прививки, которые ему рекомендованы. Хорошие гигиенические условия жизни, мытье рук и чистая вода, конечно, помогают защитить людей от инфекционных заболеваний, но многие инфекции распространяются независимо от того, насколько чисто мы помылись. Если люди прекращают прививаться, болезни, ставшие редкими, быстро появляются вновь. Миф № 2. Прививки перегружают естественный иммунитет«У большинства людей существует естественный иммунитет ко многим болезням, а если такому человеку ввести вакцину, то иммунитет может быть перегружен» К сожалению, естественного специфического (то есть направленного против конкретных вирусов и бактерий) иммунитета не существует. Да, есть врожденные неспецифические механизмы защиты от инфекций, но «естественного» врожденного иммунитета против гепатита В, дифтерии, столбняка или гриппа увы нет, иначе зачем нужно было защищать свою жизнь прививками? Впрочем, некоторые антитела передаются новорожденному от матери, ноненадолго, и их уровень не всегда достаточен для защиты ребенка. Не стоит подвергать малыша риску, если вы можете защитить его с помощью вакцинации. Миф № 3. Подождите с прививками до года«Подождите, пока ребенку не исполнится год и он окрепнет, а потом начинайте делать прививки». Почему бы тогда не подождать до двух, трех, пяти лет? Чем годовалый возраст так примечателен? Можно медлить сколько угодно, но инфекции не ждут и могут поражать незащищенного младенца: именно возраст с первых месяцев жизни наиболее опасен для развития заболеваний, вызванных коклюшем[1], гемофильной[2] и пневмококковой инфекцией[3] Это пневмония, отит, менингит (воспаление мозговых оболочек), сепсис (попадание инфекции в кровь). Многие вакцины специально разработаны для защиты именно маленьких детей. Поэтому лучше вовремя завершите стандартный первичный курс вакцинации, чтобы к 6 месяцам ребенок имел достаточный иммунитет для защиты от перечисленных заболеваний. Как раз в этом возрасте ребенок теряет основные материнские антитела и начинает активно осваивать мир ползанием и общением с родственниками. Миф № 4. Лучше вводить вакцины по отдельности, нежели вместе«Некоторые считают, что правильнее было бы делать прививки от болезней по отдельности, а не вместе — тогда организму будет легче справиться с введенными бактериями». Живые бактерии вводятся только в случае вакцины БЦЖ (само собой, мы не говорим об экзотических вакцинах наподобие туляремийной). Поэтому ни о каком суммировании бактерий речи не идет. Научно доказано, что одновременное введение несколько вакцин не оказывает «перегрузки» иммунитета ребенка. Ежедневно дети подвергаются воздействию нескольких сотен инородных веществ, на каждое из них иммунная система дает свою реакцию. Простой прием пищи вводит новые антигены в организм, а многочисленные бактерии уже живут на коже, в полости рта, носа и кишечника. Ребенок подвергается воздействию значительно большего числа антигенов в результате простуды или ангины, чем при введении вакцины. Ключевые преимущества введения нескольких вакцин или многокомпонентных вакцин за один раз - меньшее количество уколов и меньшее количество визитов в клинику. При раздельном введении вакцин процесс вакцинации затягивается на много месяцев, ребенка постоянно носят на уколы, вместо того, чтобы быстро закончить курс вакцинации одновременным введением подходящих вакцин. Кроме того, в комбинированных многокомпонентных детских вакцинах число сопутствующих веществ в несколько раз меньше, чем при введении каждой вакцины по отдельности, что снижает риск побочных реакций. Не стоит подвергать организм ребенка дополнительной инъекционной нагрузке, выбирая раздельные прививки, когда в этом нет необходимости. Миф № 5. Многие не прививаются и не болеют«Наверно, стоит упомянуть и прививки против гриппа, которые многие делают весьма охотно каждый год и переносят грипп в более легкой форме, а другие не делают никогда и не болеют гриппом. Хотя, конечно, есть и обратные примеры: некоторые сделавшие прививку тоже не болеют, а непривитые все-таки заболевают». Ошибочно полагать, что 10 или 30 человек, которых мы близко знаем, - это репрезентативная выборка, являющаяся мерилом здоровья нации. Другими словами, если наши знакомые не алкоголики, это вовсе не значит, что в России нет проблемы алкоголизма. Сравнивать можно сопоставимые вещи, поэтому для корректности нужны одинаковые по возрасту, полу, наличию сопутствующей патологии, степени риска инфицирования и прочим факторам группы. Тогда разница среди привитых и непривитых будет более чем очевидной – 2-х и даже 4-кратное снижение заболеваемости среди привитых, что было доказано не менее чем тысячей исследований разного масштаба по всему миру. Другой пример: «Я сделал прививку от гриппа и заболел». Чем заболел? Гриппом? Это доказано лабораторными исследованиями? Или заболел обычным ОРЗ, от которого вакцина против гриппа и не предназначена защищать? Вакцины против гриппа и многих других заболеваний являются инактивированными (убитыми) и не могут вызвать самого заболевания. Показать источники Источники
www.privivka.ru Правда и мифы о прививках
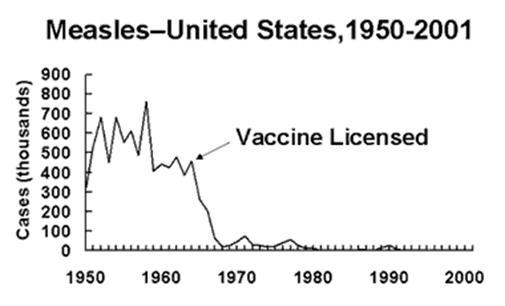
Британский художник Джеймс Джиллрей в 1802г. карикатурно изобразил сцену вакцинации в больнице Св. Панкратия. Здесь Эдвард Дженнер прививает перепуганных девушек, тогда как из уже привитых выскакивают коровы. В то время бытовал миф, что прививка коровьей оспы способно вызвать рост на теле придатков, напоминающих по форме части тела коровы. Мальчик рядом с Дженнером держит кадку, на которой написано "Свежайшие коровьи оспины", в кармане у него газета со статьей "Польза от вакцины". Картина вверху карикатуры изображает популярную библейскую сцену поклонения золотому тельцу. В мировой статистике инфекционные заболевания до сих пор остаются главной причиной смерти. Но в странах с развитым здравоохранением обыватель уже позабыл о разрушительных эпидемиях прошлого, а об ужасах натуральной оспы, холеры или столбняка осведомлены разве что специалисты да любители классики. Конечно, и в наши дни можно встретить американца с парализованными из-за полиомиелита ногами, но с середины 1990-х это заболевание в Западном полушарии больше не регистрируется. Нет больше в мире и натуральной оспы (последний случай зарегистрирован в Сомали в 1977 году), а ведь еще недавно эта инфекция была Забывать об ужасах планетарных эпидемий общество стало благодаря вакцинации, причем по мере развития вакцинологии прививки становились все более безопасными. Для вакцинации уже давно применяются ослабленные возбудители, а в последние десятилетия все чаще используются убитые бактерии и вирусы или даже их очищенные антигены, которые не способны вызвать у привитого даже самой легкой формы инфекции. Однако сегодня все чаще возникают новые мифы о вакцинах и приобретают популярность "антипрививочники". Кто порождает мифы о прививках Прежде всего к этом процессу причастны лица, занятые в самом здравоохранении или в смежных сферах. Как и в любой профессии, в среде врачей или ученых бывают специалисты грамотные и не очень. При этом неграмотный медик способен породить весьма вредоносный миф. Конечно, среди наиболее рьяных антипрививочников преобладают личности психопатические, но именно их предпочитают приглашать на популярные ток-шоу, и именно их безграмотные опусы охотно публикуются в печати. В своем псевдоученом резонерстве они способны перекричать любого интеллигентного ученого. Придуманные ими страшили находят отклик в сердцах родителей, чья забота о новорожденных и в норме достигает почти параноидального уровня. Как ни странно, существование многих мифов поддерживается и самими производителями вакцин. Вакцины - очень доходный бизнес, и конкуренция здесь весьма агрессивна. Стоит появиться очередному мифу о смертельной опасности одного из компонентов вакцины, например, консерванта, как тут же один из производителей заменяет этот компонент аналогом, либо находит путь производить вакцину вовсе без консервантов. При этом отсутствие этого компонента, - на самом деле совершенно безопасного, - используется производителем как мощный рекламный ход. Обыватель же, слыша, что данная вакцина лучше всех прочих тем, что не содержит такой-то консервант, делает вывод, что этот компонент опасен для здоровья. Тут же начинаются ретроспективные анализы здоровья привитых старыми вакцинами со злополучным консервантом, и, конечно же, находится немало "пострадавших". Подобный миф охватил США буквально в последние годы, когда в СМИ появились публикации о связи вакцинального консерванта тимеросала (мертиолята) с аутизмом у детей. В 90-е годы в психиатрии произошло уточнение диагностических критериев аутизма, и значительная часть детей с расстройствами поведения, причисляемых ранее к другим патологиям (главным образом к малоумию), были отнесены к аутическим расстройствам. Соответственно, это привело к тому, что аутизм стал диагностироваться чаще, а у обывателя сложилось ложное впечатление, что произошел быстрый рост заболеваемости аутизмом. За это неверное представление тут же ухватились антипрививочники. И хотя полномасштабное исследование, проведенное Центром по контролю за заболеваниями (CDC) и другими ведущими институтами США, опровергло какую-либо связь между аутизмом (на самом деле заболевание является генетическим) и тимеросалом, очень многие производители вакцин перестали использовать этот консервант. В 2000-х миф этот привел к массовым отказам от важнейших детских вакцин в США, а в результате в 2008 г заболеваемость корью выросла почти в 4 раза! А ведь, благодаря эффективной вакцине, заболеваемость корью в Америке была сведена к минимуму еще в начале 70-х.
Похожая история произошла и с алюминийсодержащими адъювантами, используемыми в ряде вакцин. После того, как ученые заговорили о нейротоксическом действии алюминия, из общепита была изъята вся посуда, изготовленная из этого металла. «Антипрививочники» тут же ухватились и за вакцинальные адъюванты. Такие адъюванты представлены в ряде вакцин в мизерных и совершенно безопасных дозировках в форме алюминиевых квасцов, которые многие пьют ложками для борьбы с изжогой. До сих пор на полках аптек можно встретить популярные алюминийсодержащие антациды. Однако многие производители вакцин постарались уйти от использования аллюминийсодержащих адъювантов, снова пойдя на поводу у мифов. Несколько лет назад я столкнулся с широкомассштабной акцией антипрививочников в Москве. Всюду расклеивались листовки, убеждающие прохожих в опасности вакцины против гепатита В. Авторы этих опусов излагали бессвязные страшилки, основанные на том факте, что эта рекомбинантная вакцина производится из пекарских дрожжей путем генной инженерии. "Как же так!", - возмущались они: "Ученые хотят изменить наши гены!". Чушь, конечно, но многие сограждане были очень напуганы и отказывались от прививок. Современные вакцины конструируются учеными таким образом, чтобы их можно было использовать у подавляющего большинства детей и взрослых без каких-либо предварительных исследований и анализов. Однако к каждой вакцине есть определенные противопоказания, соблюдение которых обеспечивает максимальную эффективность и безопасность вакцинопрофилактики. Сегодня мне часто приходится выслушивать опасения запуганных антипрививочниками родителей, поверивших самым причудливым плодам народного мифотворчества. Лет 6 назад мне довелось читать лекцию о клещевом энцефалите на одном из крупных предприятий Сибири. Когда речь зашла о прививке, одна из слушательниц возмутилась и поведала аудитории удивительную историю. По ее словам, одна из ее ближайших подруг родила ребенка с тяжелым недоразвитием головного мозга из-за того, что незадолго до зачатия муж сделал прививку против клещевого энцефалита. Казалось бы, вся история - бред. Но аудитория отнеслась к рассказу сочувственно. В результате в этом коллективе почти все отказались от вакцинации. Чем вычурней и безапелляционней медицинская страшилка, тем больше у нее последователей. Однако реальные факты говорят о том, что используемые сегодня в медицине вакцины являются одними из самых безопасных препаратов, а серьезные осложнения после прививок настолько редки, что в большинстве случаев не представляется возможным доказать причинно-следственную связь между прививкой и возникшим в то же время заболеванием. Вакцина или болезнь? Приведу некоторые цифры. Детская комбинированная вакцина против кори, краснухи и эпидемического паротита вызывает серьезные осложнения у ослабленных детей в 1 из 1 000 000 случаев. При этом заболевание корью способно вызвать самые серьезные последствия для здоровья: пневмонию у 6 из 100 больных, энцефалит - у 1 из 1000, летальный исход у 2-их из 1000 детей. Краснуха вызывает тяжелые пороки у новорожденных в случае каждой четвертой беременности, осложненной краснухой в первом триместре. Эпидемический паротит (свинка) обусловливает до 1/4 всех случаев мужского бесплодия. Дифтерия приводит к смерти в 1 из 20 случаев, столбняк - в 2 из 10. Коклюш убивает одного из 1500 тысяч детей и вызывает пневмонию у 1 из 8, а энцефалит у 1 из 20. Что же касается комбинированной вакцины против дифтерии, столбняка и коклюша, не доказано ни одного случая смертельного осложнения, острая энцефалопатия отмечается в США в 0-10,5 случаях из 1 000 000, судорожные и анафилактические реакции с последующим полным выздоровлением регистрируются в 1 из 14 000 случаев. Чтобы свести число тяжелых побочных реакций к полному минимуму, в последнее время в вакцинах все чаще используется бесклеточный коклюшный компонент. Много вопросов вызывает живая противополиомиелитная вакцина (капли в рот). Она действительно способная вызвать вакцино-ассоциированный полиомиелит у иммунодефицитных и генетически предрасположенных детей. И хотя частота таких осложнений очень низка (в целом 1 случай на 2 500 000 прививок), в развитых странах педиатры перешли на инактивированную (убитую) вакцину в виде уколов, которая не дает таких осложнений. Эпидемии возвращаются История вакцинопрофилактики неумолимо свидетельствует, что любые перебои в вакцинации населения против эпидемических заболеваний быстро приводят к возникновению вспышек и смертям. Поэтому мне не совсем понятна логика лиц, призывающих к полному отказу от прививок. Вспомним хотя бы недавнюю эпидемию полиомиелита в Таджикистане, случившуюся прошлой весной. Вялый паралич был диагностирован у почти 500 таджикских детей, и паника достигла даже России. Поскольку паралич возникает менее чем у 1% заболевших, несложно подсчитать, что инфицировано было до полумиллиона детей. Всего же в Таджикистане проживает 1 млн. детей в уязвимом возрасте. О чем все это говорит? Только об одном: чиновники таджикского Минздрава годами не обеспечивали население прививками. И это в государстве, граничащем с Россией! Когда в СССР в 1980-е годы возникла мода на необоснованные медотводы от прививок, тут же подняла голову дифтерия, и только к концу 1990-х с эпидемией удалось справится благодаря массовой вакцинации населения, и детей и взрослых.
Наученные горьким опытом, чиновники отечественного здравоохранения значительно сократили список противопоказаний к вакцинациям за последние 20 лет, приблизившись к стандартам развитых стран. Этому способствовали, конечно, и разработка более безопасных форм прививок, и накопление знаний о причинах осложнений. Из списка было исключено большинство хронических заболеваний, которые ранее служили поводом для медотвода от вакцинации; оставлены лишь очень немногие патологии, повышающие риск развития поствакцинальных осложнений. Опасны ли вакцины? На практике большинство поствакцинальных реакций (список побочных реакций на вакцины - здесь) носит характер индивидуальный, которые невозможно предвидеть. Чаще всего наблюдаются нетяжелые реакции в месте инъекции, выражающиеся в отеке и покраснении плеча и повышении температуры тела до субфебрильных цифр. Многие из таких реакций вызваны асептическим воспалением, часто вследствие введения вакцины в подкожную жировую клетчатку (особенно характерно при вакцинации тучных людей короткой иглой). Такие реакции проходят сами собой за пару дней, а если принять парацетамол - то еще быстрее. Иногда наблюдается увеличение ближайших к месту введения вакцины лимфоузлов - и это также нормальная реакция на прививку. Второй по частоте реакцией на вакцинацию можно назвать обмороки. Часто от самого вида шприца или через несколько минут после инъекции прививаемые теряют сознание, что нередко даже сопровождается судорогами и рвотой. Эта реакция имеет ту же природу, что и обмороки при виде крови. Она не связана с вакциной как таковой, но для постороннего, как и для самого прививаемого, такая реакция очень неприятна. Истинные аллергические реакции к компонентам вакцин встречаются сравнительно редко, однако после прививки следует понаблюдать за больным в течение часа, дабы вовремя среагировать на возможную анафилактическую реакцию. Перед постановкой вакцины пациента обязательно спрашивают о наличии у него аллергии к компонентам прививки (куриный белок в гриппозной вакцине, пекарские дрожжи в вакцине против гепатита В и т.п.). Наличие противопоказаний не означает, что у прививаемого неизбежно возникнет осложнение. Противопоказания защищают медицинского работника от возможных юридических последствий. Например, лицам с острыми заболеваниями противопоказаны прививки, хотя при их проведении по эпидпоказаниям число реакций и осложнений не повышается. Но сама по себе вакцинация острых больных чревата тем, что именно вакцину обвинят в развитии возможного осложнения заболевания или при его неблагоприятном исходе. По той же причине нежелательно вакцинировать некоторыми прививками беременных. Хотя тератогенное влияние этих вакцин никто так и не доказал, ловкий юрист может доказать судье, далекому от практической медицины, связь между прививкой и осложнением беременности или рождением дефектного ребенка. Потому беременных не прививают против краснухи, паротита, кори, ветрянки и БЦЖ. А вот неживые вакцины против гриппа беременным после пандемии "свиного" гриппа стали усиленно рекомендовать. Вакцина и иммунитет Многие родители опасаются "иммунной перегрузки" ребенка прививками, особенно при одновременной вакцинации против нескольких инфекций. Однако это опасение совершенно необоснованно. В РФ Приказ Минздрава 229 требует проведения одновременной вакцинации для всех препаратов "Национального календаря профилактических прививок" (списка прививок, которыми государство бесплатно обеспечивает всех граждан) в любых сочетаниях. Исключение составляет лишь БЦЖ (против туберкулеза), которую для исключения контаминации вакцин допускается вводить за день или на следующий день после других прививок. Другие сочетания для прививок, выходящих за рамки Календаря, оговорены в соответствующих инструкциях. Доказано, что одновременное введение нескольких вакцин не увеличивает риск побочных реакций и не снижает иммуногенности вакцин. Современные комбинированные препараты содержат до 4-5 вакцинных компонентов, и такие прививки воспринимаются родителями более благожелательно, а, кроме того, при такой вакцинации снижается травматичность для ребенка (один укол вместо пяти) и число походов к врачу. Одновременное введение нескольких антигенов для организма - привычная ситуация: так, при проникновении в тело микробов в ответ вырабатываются антитела к десяткам их белков. При смешанных инфекциях это число возрастает многократно! Ежедневно наш организм сталкивается со многими новыми антигенами, попадающими в организм через ранки кожи, слизистые ротовой полости и дыхательных путей, с пищей. Антиген вакцины - лишь еще одна такая же мишень для выработки антител. Поэтому сочетанная иммунизация никоим образом не сопровождается угнетением иммунного ответа к какому-либо из вводимых антигенов. Частота побочных реакций при одновременном и раздельном введении никак не отличается. Алексей Яковлев источник yaszdorov.ru О прививках В последнее время резко возросло количество родителей, которые перед тем, как начать выполнять назначения врача, интересуются их плюсами и минусами, а также наличием альтернативы. Именно вам приходится иметь дело с последствиями любых решений, касающихся медицинского обслуживания вашего ребенка, и желание не принимать эти решения вслепую понятно.Вы можете воспользоваться нашим Алгоритмом принятия решений. Распечатайте этот документ и запишите все свои соображения по поводу имеющейся проблемы. Информированное согласиеПо поводу любых медицинских процедур или лекарств, которые назначают вам и вашим детям (вакцины — не исключение), полезно знать следующее:
Вакцины — это серьезные препараты. Для того, чтобы в этом убедиться, прочитайте инструкцию к любой из них. Тем не менее, нередко можно встретить семьи, в которых мама на протяжении всей беременности боится принять таблетку парацетамола от головной боли, но при этом не задает себе вопрос о том, нужны ли ее ребенку все предлагаемые в поликлиниках прививки — конечно, нужны! К сожалению, часто в таких случаях о безопасности прививок родители даже не задумываются и прививают детей по единому национальному календарю прививок. К еще большему сожалению, далеко не все врачи следят за тем, чтобы вакцинация проводилась строго при отсутствии противопоказаний. Обдуманного и сбалансированного подхода к вакцинации сложно ожидать из-за отсутствия литературы, в которой вопрос детских прививок разбирался бы непредвзято – большинство материалов агитируют или за прививки, или против них. В таких условиях родители, которым кроме вопросов вакцинации нужно решать еще много других, не менее важных вопросов, чаще всего просто следуют рекомендациям той стороны, которая им больше по душе. Однако если вы хотите принимать взвешенные и информированные решения, касающиеся прививок, имеет смысл узнать о них больше. Как работают прививки?При вакцинации в организм малыша искусственно вводят вещества, которые помогают ему заранее подготовиться к контакту с болезнью, от которой делают прививку. Организму требуется некоторое время для того, чтобы подобрать иммунную «защиту» от этих веществ, которые он воспринимает как опасные. В это время ребенок имеет право неважно себя чувствовать (такие проявления называются побочными эффектами вакцинации). Считается, что потом, при контакте с настоящим вирусом или бактерией, иммунная система сможет, «узнав» знакомый микроорганизм, отреагировать очень быстро, чтобы не допустить развития болезни, или, по-крайней мере, начать бороться с ней раньше. Ключевые вещества в вакцинах чаще всего относятся к одному из следующих классов:
Как правило, чем больше вакцина напоминает микроорганизмы, возбуждающие болезнь, тем меньшее количество вещества нужно для выработки иммунной реакции. Например, «живая» вакцина против полиомиелита считается одной из наименее реактогенных, то есть вызывает меньше всего побочных реакций. В то же время, для того, чтобы обеспечить хороший иммунный ответ на вакцину, состоящую из веществ, лишь отдаленно напоминающих возбудитель болезни, их приходится вводить больше, и каким-то образом дополнительно «привлекать внимание» организма к тому, что в него попало. Для этого, в частности, используют гидроокись алюминия, которая призвана усиливать реакцию на вакцину и сама по себе является причиной повышенной реактогенности вакцины (она присутствует, например, в вакцинах от гепатита Б, АКДС).Разные вакцины обладают разной степенью эффективности защиты от болезни. Например, по данным некоторых исследований, из ста людей, получивших вакцину БЦЖ (она призвана защищать от туберкулеза), пятьдесят будут защищены от болезни вообще. Восемьдесят из ста привитых будут защищены от тяжелых осложнений туберкулеза. А вот после трех прививок АКДС, в среднем, девяносто пять из ста привитых детей будут защищены от коклюша, дифтерии и столбняка. Ревакцинация (повторное введение вакцины по прошествии некоторого времени после первой прививки) проводится теми вакцинами, которые в этом случае дают улучшение защищенности от болезни. Так, показано, что эффективность защиты от дифтерии при ревакцинации АКДС повышается, а вот эффективность защиты от туберкулеза при вакцинации БЦЖ — нет, поэтому вакцинацию АКДС проводят в детском возрасте три раза, а БЦЖ — один. Коллективный иммунитетВозможно, вы уже сталкивались с понятием «коллективный иммунитет». Эффективность прививок редко приближается к 100%, то есть даже у привитых детей есть небольшой шанс заболеть, и он тем выше, чем чаще ребенок встречается с возбудителем болезни. Считается, что массовая вакцинация помогает значительно снизить эту вероятность. Это явление называется «коллективным иммунитетом» и является главной причиной, по которой официальные инстанции борются за максимальный охват прививками населения. В идеале, кроме эффективно привитых детей, «коллективный иммунитет» будет защищать и тех, у кого по каким-то причинам после вакцинации не выработался иммунитет. И даже тех, кому прививки не делали — у них остается меньше шансов встретиться с переносчиком болезнетворного микроорганизма, и, следовательно, заразиться и заболеть. Однако это явление касается не всех болезней, указанных в календаре прививок. Например, столбняком практически невозможно заразиться от другого человека. Соответственно, неважно, сколько людей вокруг привиты от столбняка, вероятность заболеть зависит только от того, воткнет ли, условно говоря, человек себе в пятку ржавый гвоздь, будет ли этот гвоздь заражен, насколько благоприятной для развития инфекции будет рана и как иммунная система этого человека встретит инфекцию. По другой причине «коллективный иммунитет» не действует на распространение дифтерии. Дифтерийная вакцина (АКДС) содержит только токсин, выделяемый возбудителем болезни, и позволяет организму заранее выработать «противоядие» к токсину, и таким образом впоследствии избежать не заражения, а тяжелого, классического течения болезни. Тем не менее, вакцина не защищает от проникновения возбудителя в организм, и не препятствует дальнейшему распространению болезни. babyvcentre.ru АКДС – это стресс. 6 вопросов о детских вакцинах и прививках | Здоровье ребенка | ЗдоровьеСегодня к прививочной кампании родители готовятся как к войне. Есть сотни форумов, где можно найти самые страшные истории и самые тяжёлые случаи, а вокруг вакцин ходит столько мифов, что не знаешь, чему верить, а чему нет. Ночной кошмар«На днях ставили третью прививку АКДС ребёнку, нам уже 2 года, - рассказывает челябинка Светлана. - Первые были бесплатные, причём вакциной «Пентаксим», когда пришли за третьей, в поликлиники она закончилась, нас осмотрели и послали за платной. Купили «Пентаксим» по выписанному рецепту в термопакете со льдом. Ночью ложились с небольшой температурой 37,5, дали жаропонижающее, как советовала врач, а ночью начался кошмар. Ребёнок проснулся с плачем, который вскоре превратился в рыдания. Ножки дёргались, как от судорог, ходить не мог. По приезде скорой температура была та же 37,5, а через 10 минут уже в больнице термометр показал 39 градусов. Заспанная и, как это бывает, уставшая от маленьких пациентов дежурный врач, с реакцией на прививку состояние ребенка никак не связывала и закончила на том, что только что успокоившемуся малышу поставила жаропонижающий укол. Обследования в больнице исключили судороги, в выписке стоит диагноз ОРВИ. Когда мы начали искать причину таких пугающих последствий, друзья рассказали, что прививку нельзя ставить, если не прошло месяца с последней болезни. А мы как раз две недели назад закрыли ещё один больничный с ОРВИ. Вопрос только один – куда смотрела педиатр, зная нашу историю болезни!? А если она не смотрит, куда смотреть мне, маме?». Расставить точки над «i» «АиФ-Челябинск» помогла педиатр, врач прививочного кабинета с 20-летним стажем Людмила Гурская. Прививку нельзя ставить, если не прошло месяца с последней болезни?Вакцины – это реактогенные препараты, и реакции на прививки, конечно, случаются. Они могут быть допустимыми и сильными, последние встречаются очень-очень редко. Сильной считается гиперемия (сильное покраснение щёк) или отёк более 8 см в диаметре в месте введения вакцины и температура тела 40 градусов и выше. Это в первые три дня. Важно ознакомиться с инструкцией к вакцине, где описаны и сроки наблюдения, и возможные реакции. Что касается отвода от любой прививки на месяц из-за болезни – это миф. Конечно, рассматривается каждый конкретный случай. Если ребёнок тяжело переболел или получал антибиотико-терапию, понятно, что его организм не совсем готов к восприятию вакцины. И мы говорим не о возможной реакции, а о том, что, прежде всего, организм может дать невысокий уровень защиты. Но для этого и есть инактивированные вакцины, которые вводятся не однократно, а несколько раз. Мы хотим получить от прививки адекватный иммунный ответ, т. е. не просто ввести вакцину, а получить ответную реакцию организма. Чтобы выработанные защитные титры, или протективный иммунитет, был на хорошем уровне, чтобы ребёнок, действительно, был защищён. А ведь вакцинацию проходят дети с патологиями, аллергики, и представьте, если мы их постоянно будем отводить, что мы получим? Главное, чтобы на момент прививки ребёнок не температурил, и не было каких-либо жалоб, которые перечислены в противопоказаниях к конкретной вакцине. В официальном ответе челябинского Горздрава, у препарата «Пентаксим» временными противопоказаниями для применения являются острые инфекционные и неинфекционные заболевания, а также обострения хронического заболевания. Вакцинацию проводят через 2-4 недели после выздоровления или в период реконвалесценции (восстановления организма) или ремиссии. В случае легкого клинического течения острых респираторных, а также кишечных инфекционных заболеваний вакцинацию проводят сразу после нормализации температуры. Чем могут быть вызваны судороги?Одна из самых распространённых реакций на вакцины – повышение температуры тела. Иногда отмечается её резкий подъём или спад. Согласно описанной ситуации, у ребёнка произошёл резкий скачок температуры, что вызвало фебрильные (на фоне температуры) судороги. Они не опасны. Поэтому, когда вы пользуетесь жаропонижающими, не надо добиваться быстрого снижения температуры, увеличивая дозу или комбинируя несколько жаропонижающих препаратов в короткие промежутки времени. Всё-таки нужно использовать и физические методы охлаждения (обтирания водой), активно поить. Важно проставить все прививки от коклюша-дифтерии-столбняка с соответствующими интервалами (в 45 дней): если затянуть вакцинацию придётся начинать сначала?Такой период прописан в нашем действующем Национальном календаре прививок. Но вот в одной из его прошлых версий межпрививочный интервал составлял месяц. Последние исследования показали, что иммунный ответ сохраняется в течение более длительного срока, поэтому интервал и удлинили до 45 дней. Опять же, если ребёнок куда-то уезжает или срочная ситуация, межпрививочный интервал может быть сокращён до месяца, если есть отвод – удлинён до двух. Однако критических сроков, после которых все прививки от коклюша-дифтерии-столбняка пришлось бы заново повторять, не существует. Когда-то мы говорили о вакцинации от гепатита, что после отсутствия второй прививки дольше года или двух, надо повторять цикл заново. В мировой практике сейчас такого нет. Прививку АКДС первый раз поставили в две ножки, при повторной вакцинации – в одну, почему?Это, скорее всего, свидетельствует об использовании разных вакцин. Наша отечественная вакцина АКДС, как правило, вводится в две ножки, так как вместе с ней ставятся вакцина против пневмококковой инфекции, либо дополнительный компонент от гепатита В. В импортных - комбинированная вакация, состоящая из нескольких препаратов, смешивается в одном шприце, и соответственно ставится в одну ножку. Можно ли смешивать отечественную и импортную вакцины от коклюша-дифтерии-столбняка?Все зарегистрированные в России вакцины против дифтерии, коклюша, столбняка взаимозаменяемы.  Постпрививочная реакция - это нормальная работа введённого препарата Фото: Пресс-служба правительства Камчатского края Постпрививочная реакция - это нормальная работа введённого препарата Фото: Пресс-служба правительства Камчатского краяНо что касается отечественной вакцины (АКДС), она считается более реактогенной по сравнению с импортной. Это связано с тем, что коклюшный компонент, которые используется в отечественном препарате, - цельноклеточный. В импортных – коклюшный компонент, упрощённо, разорванный (ацеллюлярный). Хорошо, если бы мы все перешли на менее реактогенные вакцины, но есть научные работы, в которых говорится, что отечественная АКДС-вакцина даёт более серьёзный иммунный ответ. И для России, когда в Национальном календаре прививок нет буферных доз (дополнительные прививки от коклюша для школьников и взрослых), имеет свои преимущества. С появлением буферных доз мы можем смело переходить на безклеточный вариант. Как уже было сказано, такие вакцины комбинированные и одним уколом мы прививаем от нескольких заболеваний. Об АКДС-вакцине следует помнить, что поскольку она является цельноклеточной, имеет большее число противопоказаний, с которыми также нелишне было бы ознакомиться. Напоследок хотелось бы отметить, что, говоря об отечественной вакцине, а я 20 лет напрямую занимаюсь вакцинацией, сильных реакций на неё я практически не видела. Сегодня выбор есть, и он остаётся за родителями. Каковы допустимые реакции на прививку?Местные и общие допустимые реакции – это подъём температуры до 38,5, уплотнение в месте укола (инфильтрация). Самое главное, что все реакции, которые возникают после прививки, должны постепенно сойти на нет на 3-4 день. Это касается инактивированных вакцин («убитая», содержит неживые клетки бактерии): коклюшный компонент АКДС, вакцины против гепатита А, полиомиелита, гриппа, брюшного тифа и т.д. С живыми вакцинами дело обстоит немного по-другому. В первые дни реакции не бывает (очень редко), зато с 5 по 15 день возможно появление сыпи по типу краснушной и корьевой или катаральные явления (насморк, боль в горле). Поэтому при обращении в этот период к врачу, уважаемые родители, не забудьте напомнить, когда и какая прививка вам была сделана. К живым вакцинам относятся: БЦЖ, вакцины против кори, краснухи, ветрянки, паротита, полиомиелита, гриппа. Помните: постпрививочная реакция – это норма, так работает вакцина. www.chel.aif.ru |
г.Самара, ул. Димитрова 131 [email protected] |
 |

 В препаратах содержатся только ослабленные микроорганизмы, не способные причинить вреда организму человека
В препаратах содержатся только ослабленные микроорганизмы, не способные причинить вреда организму человека Луи Пастер предложил профилактические прививки против бешенства (1885)
Луи Пастер предложил профилактические прививки против бешенства (1885)