Содержание
Виды вакцин — Вакцинопрофилактика 21 века — Новости здравоохранения — Новости
В состав вакцин входят действующие вещества, или иммуногены, и вспомогательные вещества. Иммуногены отвечают за активизацию иммунитета. Вспомогательные вещества применяются для создания вакцин с оптимальным качественным составом, для повышения их эффективности, увеличения срока хранения.
Выделяют различные виды вакцин.
Живые вакцины
Живые вакцины производят из живых микроорганизмов с пониженной вирулентностью. Большинство таких вакцин способствуют выработке длительно сохраняющегося на высоком уровне иммунитета. Живыми являются вакцины против гриппа, кори , эпидемического паротита, желтой лихорадки и др.
Инактивированные (убитые) вакцины
Инактивированные (убитые) вакцины получают путем полного обезвреживания бактерий и вирусов с сохранением их иммуногенных свойств.
Различают цельноклеточные, субъединичные, рекомбинантные вакцины и сплит-вакцины.
Цельноклеточные (цельновирионные) вакцины
Цельноклеточные (цельновирионные) вакцины приготовляют путем лиофилизированного высушивания (при низкой температуре в условиях вакуума), нагревания или обработки химическими веществами (формалином, формальдегидом). К ним относятся вакцины против коклюша (АКДС), гриппа, вирусного гепатита А, клещевого энцефалита, холеры, идр.
Субъединичные вакцины
Субъединичные вакцины содержат только поверхностные антигены, что позволяет уменьшить в вакцине содержание белка и, следовательно, снизить ее аллергенность. К субъединичным вакцинам относятся вакцины против гриппа, пневмококковой, менингококковой, гемофильной инфекций, и др.
Сплит-вакцины
Сплит-вакцины изготавливают из разрушенных вирусов. Они содержат фрагментированные и очищенные частицы, в том числе поверхностные белки и другие компоненты вирусов. В эту группу входят вакцины против гриппа и др.
Рекомбинантные вакцины
Рекомбинантные вакцины относятся к новому поколению иммунных препаратов, произведенных посредством встраивания антигена вируса в геном дрожжевых клеток. Представителем данной группы является вакцина против вирусного гепатита В.
Представителем данной группы является вакцина против вирусного гепатита В.
Анатоксины
Анатоксины изготавливают из экзотоксинов (токсинов, выделяемых возбудителями). Они легко дозируются и комбинируются с другими вакцинами. При введении анатоксинов вырабатывается антитоксигеский иммунитет. Используют дифтерийный, столбнячный, стафилококковый анатоксины, а также анатоксины против ботулизма и газовой гангрены.
Различают моновакцины (содержащие один антиген), ассоциированные, или комбинированные (имеющие несколько антигенов), и поливалентные вакцины (состоящие из различных штаммов одного вида микроорганизмов).
Вспомогательные вещества
К вспомогательным веществам вакцин относятся адсорбенты, консерванты, эмульгаторы, индикаторы рН, стабилизаторы.
Адсорбенты (адъюванты) — нерастворимые соли алюминия (фосфат или гидроокись), усиливающие действие вакцины и, следовательно, значительно увеличивающие силу иммунного ответа. Иногда в качестве адсорбентов используются транспортные белки (они входят в состав дифтерийного, столбнячного анатоксинов).
Консерванты нужны для подавления размножения «посторонних» микроорганизмов. Для этой цели используют тиомерсал (мертиолят), формальдегид, феноксиэтанол, фенол и антибиотики (неомицин, гентамицин, полимиксин). Содержание консервантов в вакцинах крайне низкое, и в таких концентрациях они не представляют какой-либо опасности.
Небольшие количества эмульгаторов добавляют для улучшения растворения сухих вакцин.
При производстве многих сухих вакцин в качестве стабилизаторов используют декстран, сахарозу, сорбит, желатин, альбумин.
В качестве индикатора рН часто используют метиловый красный. Можно сразу обнаружить «сдвиг» показателя кислотности по изменению цвета препарата и забраковать вакцину.
Источник: www.microgen.ru
Вакцины живые и мертвые | Политехнический музей
История вакцинации начиналась с прививания живого вируса. Живые препараты применяются до сих пор, хотя в большинстве случаев их вытеснили вакцины инактивированные. Принципиально те и другие работают одинаково: они создают защиту против инфекции — иммунитет.
И живые вакцины, и «мертвые» вызывают появление антител, способных связывать инфекцию — плавающих в крови иммуноглобулинов G, а также иммуноглобулинов А, которые действуют в слизистых оболочках носа и рта, главных «воротах» болезни. Кроме этого, в ответ на живые вакцины организм вырабатывает клеточный ответ, в крови появляются специфические клетки, которые распознают и уничтожают зараженные клетки. Получается, что иммунитет, сформированный живой вакциной, более полноценен, зато инактивированная безопаснее, ее можно применять даже для людей с иммунодефицитом.
Живые вакцины, как, например, препараты против краснухи, ветряной оспы или полиомиелита, — это вирус, хоть и ослабленный. Поэтому такие прививки могут вызвать у человека вакциноассоциированное заболевание, хотя в заметно ослабленной форме и крайне редко — примерно один случай на 1 млн доз. Поэтому их не применяют для людей с первичным иммунодефицитом, а при ослабленном иммунитете используют с большой осторожностью. По счастью, первичный иммунодефицит встречается редко — на 1,8 млн детей, которые рождаются в России, приходится всего 7–11 таких случаев.
Ну а при использовании инактивированных вакцин заболевание просто невозможно. Они содержат или «убитые» микробы, или вовсе лишь отдельные их белки, антигены, необходимые для выработки специфического иммунного ответа. Поэтому эти вакцины безопасны, и в первые месяцы после рождения детям прививают именно их (за единственным исключением противотуберкулезной вакцины БЦЖ). Живые вакцины — от кори, паротита, краснухи, ветрянки — прививают лишь с года. Впрочем, практически все вакцины, с которыми мы сталкиваемся в течение остальной жизни — например, прививка против клещевого энцефалита и гриппа — инактивированные.
Кроме того, все чаще используются комбинированные вакцины, содержащие антигены сразу нескольких заболеваний. Это позволяет оптимизировать график вакцинаций и реже водить детей в поликлинику, а безопасность таких препаратов не ниже, чем у моновакцин. Так, с трехмесячного возраста используется российская комбинированная вакцина АКДС (дифтерия, столбняк, коклюш). Существует комбинированная вакцина против кори, паротита и краснухи, в будущем к ним прибавится и ветрянка.
Value Stock Images
Сегодня производство вакцин налажено в Европе, США, Индии, Китае, России. Стоит сказать, что процесс создания новой вакцины «с нуля» может занять от 5 до 20 лет — это невероятно трудная задача. Для этого требуется найти и выделить специфические белки-антигены, ответственные за выработку иммунного ответа, выбрать систему-носитель, которая обеспечит его доставку в организм и т.д.
Поэтому в последние годы обозначилась тенденция к глобализации этой работы: многие производители предпочитают не создавать новую вакцину и не экспортировать готовую, а локализовать ее изготовление на месте. Это позволяет оперативно обеспечивать население нужным количеством препарата и снизить его стоимость.
Безопасность любой вакцины определяется, с одной стороны, показателями качества (составом), а с другой — возможными побочными эффектами (реактогенность, переносимость). Современные вакцины и эффективнее, и, что особенно важно, безопаснее своих предшественниц. К их созданию, производству и качеству предъявляются требования, которых еще 20 лет назад не существовало вовсе.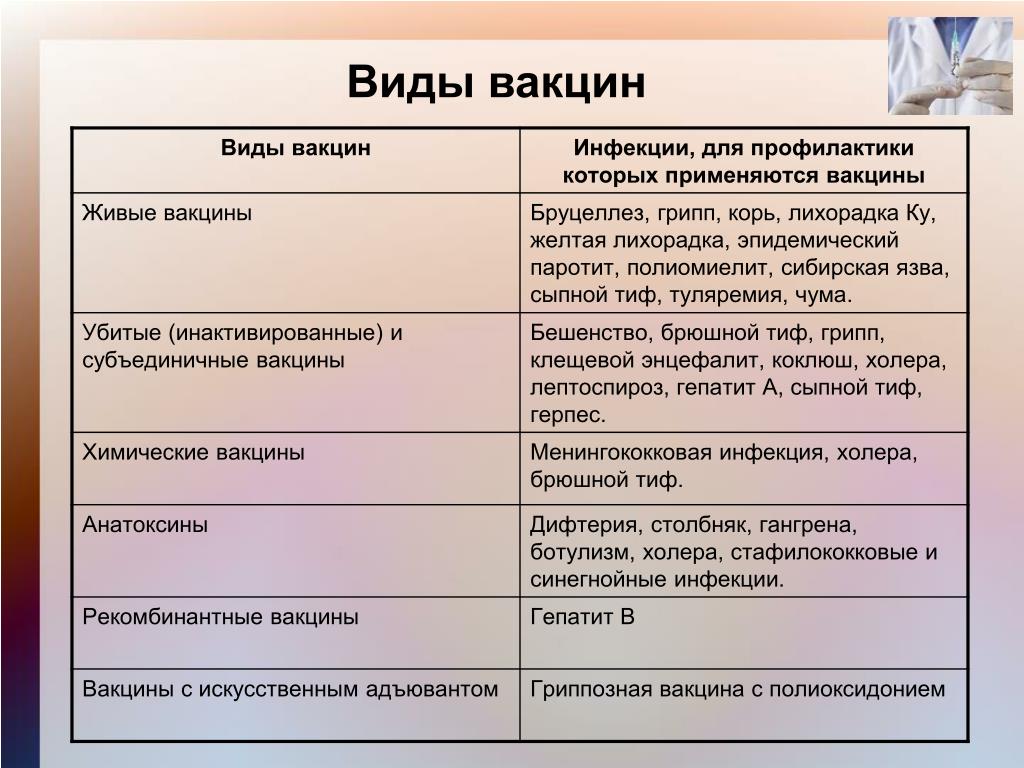 Все эти требования изложены в правилах надлежащей производственной и клинической практики (GMP и GСP). Стандарты GMP и GСP — это нечто вроде производственного регламента, который определяет все этапы производства и контроля, состав и все показатели качества вакцины, устанавливает четкий порядок проведения клинических исследований.
Все эти требования изложены в правилах надлежащей производственной и клинической практики (GMP и GСP). Стандарты GMP и GСP — это нечто вроде производственного регламента, который определяет все этапы производства и контроля, состав и все показатели качества вакцины, устанавливает четкий порядок проведения клинических исследований.
SSPL
Производитель контролирует качество каждой партии. Кроме того, образцы передают на проверку в государственный орган, у нас это Росздравнадзор. Кстати, несколько зарубежных вакцин, разрешенных на Западе, в результате такой проверки в России допущены не были. Более 90% вакцин Национального календаря прививок производятся у нас в стране, хотя по желанию родителей можно использовать альтернативные, зарегистрированные в России импортные вакцины.
Для доставки и хранения вакцин существует целая система соблюдения температурного режима — так называемая «холодовая цепь». На заводе их упаковывают в контейнеры с индикаторами температуры: она должна оставаться в пределах 2–8 °С. Контейнеры помещают в рефрижератор, который может двигаться до места назначения несколько суток или даже недель. На местах для хранения вакцин также используется специальная комната или даже склад с холодильниками — лишь отсюда они поступают в поликлиники. Целостность этой «холодовой цепи» контролирует целый ряд организаций, включая Роспотребнадзор и экспертов Всемирной организации здравоохранения.
Контейнеры помещают в рефрижератор, который может двигаться до места назначения несколько суток или даже недель. На местах для хранения вакцин также используется специальная комната или даже склад с холодильниками — лишь отсюда они поступают в поликлиники. Целостность этой «холодовой цепи» контролирует целый ряд организаций, включая Роспотребнадзор и экспертов Всемирной организации здравоохранения.
Авторы:
Михаил Костинов, доктор медицинских наук, профессор, заведующий лабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний НИИ Вакцин и сывороток им. И.И. Мечникова РАМН.
Сусанна Харит, доктор медицинских наук, профессор, руководитель отдела иммунопрофилактики НИИ детских инфекций ФМБА России.
Ротавирус | HHS.gov
Ротавирус — это заболевание, от которого ежегодно заболевают тысячи младенцев и детей младшего возраста. Благодаря ротавирусной вакцине количество детей, заболевших этой болезнью, в США сократилось.
Ротавирусная вакцина вводится перорально, то есть ваш ребенок проглотит ее.
Часто задаваемые вопросы
Почему ротавирусная вакцина важна?
Ротавирус — заразное заболевание — легко передается от ребенка к ребенку. Ротавирус может вызвать диарею (водянистый стул), что может привести к обезвоживанию (недостаток воды в организме). Детям с тяжелыми случаями ротавирусной инфекции может потребоваться госпитализация.
Ротавирусная вакцина защищает 9 из 10 детей от тяжелых заболеваний, вызванных ротавирусом.
Вакцина против ротавируса — лучший способ защитить вашего ребенка от ротавируса.
Что такое ротавирус?
Ротавирус вызывается вирусом и в основном поражает младенцев и детей младшего возраста. Симптомы ротавируса включают:
- Тяжелая диарея
- Рвота
- Обезвоживание
- Лихорадка
- Боль в животе
- Изменения в поведении
Ротавирус распространяется, когда человек вступает в контакт с фекалиями больного ротавирусом, а затем прикасается к собственному рту. Например, ротавирус может распространяться, когда ребенок с ротавирусом не моет должным образом руки после посещения туалета, а затем прикасается к еде или другим предметам.
Например, ротавирус может распространяться, когда ребенок с ротавирусом не моет должным образом руки после посещения туалета, а затем прикасается к еде или другим предметам.
Узнайте больше о ротавирусе
Кому нужна ротавирусная вакцина?
Все младенцы в возрасте от 2 до 6 месяцев должны получать ротавирусную вакцину в рамках своего календаря плановых прививок.
См. график плановой вакцинации младенцев и детей
Дети получают 2 или 3 дозы в зависимости от марки ротавирусной вакцины, которую они получают. Им необходима доза вакцины в следующем возрасте:
- 2 месяца для первой дозы
- 4 месяца для второй дозы
- 6 месяцев для третьей дозы (если они получают 3 дозы)
Поговорите с врачом вашего ребенка о том, как защитить его от ротавируса.
Кому противопоказана ротавирусная вакцина?
Некоторым детям не следует делать прививку от ротавируса, в том числе детям, которые:
- У вас была сильная аллергическая реакция на ротавирусную вакцину в прошлом
- У вас сильная аллергия на любой из ингредиентов вакцины
- Тяжелое комбинированное иммунодефицитное заболевание (группа редких генетических заболеваний, влияющих на иммунную систему)
- Имели инвагинацию (разновидность закупорки кишечника)
Если ваш ребенок болен, возможно, ему придется подождать, пока ему не станет лучше, чтобы сделать прививку от ротавируса. И поговорите с врачом вашего ребенка, прежде чем ваш ребенок получит вакцину, если ваш ребенок:
И поговорите с врачом вашего ребенка, прежде чем ваш ребенок получит вакцину, если ваш ребенок:
- Имеет ВИЧ/СПИД
- Рак
- Принимает лекарства, которые могут ослабить иммунную систему
Каковы побочные эффекты ротавирусной вакцины?
У большинства детей, получивших ротавирусную вакцину, нет побочных эффектов. Если это вызывает побочные эффекты, они обычно легкие и проходят через несколько дней. Они могут включать:
- Фьюзинг
- Диарея (водянистый кал)
- Рвота
Существует также небольшая вероятность того, что ротавирусная вакцина может вызвать инвагинацию кишечника — очень редкое заболевание, вызывающее закупорку кишечника. Это происходит где-то между 1 из 20 000 и 1 из 100 000 детей, получающих вакцину. Инвагинация поддается лечению. Но это может быть смертельно, если его не лечить.
Как и любое лекарство, существует очень небольшая вероятность того, что ротавирусная вакцина может вызвать другие серьезные реакции. Имейте в виду, что получение ротавирусной вакцины намного безопаснее, чем заражение ротавирусом. Узнайте больше о побочных эффектах вакцин.
Имейте в виду, что получение ротавирусной вакцины намного безопаснее, чем заражение ротавирусом. Узнайте больше о побочных эффектах вакцин.
Где я могу получить дополнительную информацию о ротавирусной вакцине?
Информационные бюллетени о вакцинах (VIS) содержат подробную информацию о рекомендуемых вакцинах.
- Прочтите ВИС для ротавирусной вакцины
- Найдите ВИС для ротавирусной вакцины на других языках
Сделайте прививку
Сделать прививку легко. Вакцины доступны в кабинете врача и во многих аптеках, и большинство из них покрываются страховкой.
Узнайте, как сделать прививку.
Контент, созданный Управлением политики в области инфекционных заболеваний и ВИЧ/СПИДа (OIDP)
Последний раз проверенный контент
Ветряная оспа (ветряная оспа) | HHS.gov
Раньше ветряная оспа была очень распространена в Соединенных Штатах. Но хорошая новость заключается в том, что вакцина значительно сократила число людей, которые ее получают. Две дозы вакцины против ветряной оспы эффективны для ее предотвращения более чем на 90%. Большинство людей, получивших вакцину, не заболевают ветряной оспой, а те, кто ее получают, обычно болеют гораздо более легкой формой заболевания.
Но хорошая новость заключается в том, что вакцина значительно сократила число людей, которые ее получают. Две дозы вакцины против ветряной оспы эффективны для ее предотвращения более чем на 90%. Большинство людей, получивших вакцину, не заболевают ветряной оспой, а те, кто ее получают, обычно болеют гораздо более легкой формой заболевания.
Существует 2 вакцины, защищающие от ветряной оспы:
- Вакцина против ветряной оспы защищает детей и взрослых от ветряной оспы
- Вакцина MMRV защищает детей от кори, эпидемического паротита, краснухи и ветряной оспы
Часто задаваемые вопросы
Почему вакцина против ветряной оспы важна?
Ветряная оспа очень заразна — она легко передается от человека к человеку. И хотя обычно это легкое заболевание, оно может вызвать серьезные осложнения, такие как пневмония (инфекция легких). Некоторые люди, такие как младенцы, люди с ослабленной иммунной системой и беременные женщины, подвержены повышенному риску осложнений.
Вирус ветряной оспы также может вызывать опоясывающий лишай в более позднем возрасте. Опоясывающий лишай — это заболевание, которое вызывает болезненную кожную сыпь и может поражать нервную систему. У детей, которым делают прививку от ветрянки, может быть меньший риск развития опоясывающего лишая в дальнейшем, а у тех, кто все же заболевает опоясывающим лишаем, заболевание часто протекает легче, чем у тех, кто переболел ветряной оспой.
Вакцинация — лучший способ предотвратить ветряную оспу. И когда достаточное количество людей получают прививку от ветряной оспы, все общество с меньшей вероятностью заразится. Поэтому, когда вы и ваша семья проходите вакцинацию, вы помогаете себе сохранить и ваше сообщество здорово.
Узнайте больше о том, как вакцины помогают защитить все ваше сообщество.
Что такое ветрянка?
Ветряная оспа вызывается вирусом. К симптомам ветряной оспы относятся:
- Красная зудящая кожная сыпь с волдырями
- Лихорадка
- Чувство усталости
- Отсутствие чувства голода
- Головная боль
Ветряная оспа обычно распространяется, когда человек прикасается к волдырям ветрянки или опоясывающего лишая — или если он вдыхает вирус. Вы можете вдохнуть вирус после того, как больной ветряной оспой или опоясывающим лишаем расцарапает волдыри, в результате чего вирус попадет в воздух.
Вы можете вдохнуть вирус после того, как больной ветряной оспой или опоясывающим лишаем расцарапает волдыри, в результате чего вирус попадет в воздух.
Также можно заразиться ветряной оспой при вдыхании мельчайших капель от больных ею людей, которые попадают в воздух после дыхания или разговора. Узнайте больше о ветрянке.
Кому необходимо сделать прививку от ветрянки?
Всем детям, подросткам и взрослым, которые не имеют иммунитета (защищены от) ветряной оспы, необходимо ввести 2 дозы вакцины против ветряной оспы. Людям, получившим только одну дозу вакцины против ветряной оспы, необходимо получить вторую дозу.
Дети
Дети в возрасте 12 месяцев и старше должны получить прививку от ветряной оспы в рамках их обычного календаря прививок.
См. график плановой вакцинации младенцев и детей.
Детям необходимо 2 дозы вакцины в следующем возрасте:
- от 12 до 15 месяцев для первой дозы
- от 4 до 6 лет для второй дозы (или раньше, если прошло 3 месяца после первой дозы)
Дети в возрасте от 1 до 12 лет могут получить вакцину MMRV, представляющую собой комбинированную вакцину, защищающую от ветряной оспы, кори, эпидемического паротита и краснухи. Врач вашего ребенка может порекомендовать вакцину, которая подходит именно вашему ребенку.
Врач вашего ребенка может порекомендовать вакцину, которая подходит именно вашему ребенку.
Если ваш ребенок пропустил вакцинацию против ветряной оспы, поговорите с врачом вашего ребенка о назначении контрольной прививки.
Взрослые
Если у вас нет иммунитета к ветряной оспе (если вы не болели ветряной оспой в прошлом или не были привиты от нее), вам необходимо получить 2 дозы вакцины с интервалом примерно в 1 месяц.
Поговорите со своим врачом о том, как защитить свою семью от ветрянки.
Кому нельзя делать прививку от ветрянки?
Некоторым людям не следует делать прививку от ветряной оспы или, возможно, придется подождать, например, если у вас:
- У вас была опасная для жизни аллергическая реакция на предыдущую дозу вакцины против ветряной оспы или какой-либо ингредиент вакцины (включая желатин или антибиотик неомицин)
- Недавно переливали кровь или получали другие продукты крови (например, плазму)
- Болезнь более серьезная, чем простуда
Обязательно сообщите своему врачу, прежде чем делать прививку от ветрянки, если вы:
- У вас ВИЧ/СПИД или другое заболевание иммунной системы
- Принимаете лекарства, которые могут повлиять на иммунную систему
- Лечатся от рака.

Каковы побочные эффекты вакцины против ветряной оспы?
Побочные эффекты обычно слабо выражены и проходят через несколько дней. Они могут включать:
- Боль, отек и покраснение в месте укола
- Легкая сыпь
- Низкая температура
Серьезные побочные эффекты вакцины против ветряной оспы возникают очень редко.
Как и любое лекарство, существует очень небольшая вероятность того, что вакцина против ветряной оспы вызовет серьезную реакцию. Имейте в виду, что сделать прививку от ветрянки намного безопаснее, чем заразиться ветряной оспой. Узнайте больше о побочных эффектах вакцин.
Где я могу получить дополнительную информацию о вакцине против ветряной оспы?
Информационные бюллетени о вакцинах (VIS) содержат подробную информацию о рекомендуемых вакцинах. Ознакомьтесь с VIS для вакцин, защищающих от ветряной оспы:
- Вакцина против ветряной оспы
- Вакцина MMRV — защищает от ветряной оспы, кори, эпидемического паротита и краснухи (для детей)
Найдите VIS для вакцин на других языках.

