Содержание
«Страшный зверь» стафилококк / «Мой кроха и я»
Возврат к списку
Сентябрь 2010
Наталия Рубина; консультанты: Ирина Перрэн, заведующая педиатрическим отделением Европейского Медицинского Центра; Наталья Таран, неонатолог, к. м. н., научный I сотрудник научно-консультативного отделения 1 НИИ Питания РАМН
Сразу после рождения малыш сталкивается с очень опасным врагом — золотистым стафилококком. Как распознать стафилококковую инфекцию и, по возможности, избежать её?
История одной мамы
На 12-й день после выписки из роддома Олеся обнаружила, что у её маленькой дочки опухли и стали гноиться глазки, а на попке появились покраснения. При этом малышка не переставая плакала. Участковый врач осмотрела девочку и предположила, что покраснения на её коже — результат погрешностей в питании мамы. Олеся села на жесточайшую диету. Однако ещё через две недели вокруг рта у ребёнка появились какие-то высыпания, кожа начала отчаянно шелушиться, а у самой Олеси появились трещины на сосках, грудь стала твёрдой и очень болезненной, подскочила температура.
В детской поликлинике ей предложили сдать грудное молоко на анализ. Через пару дней стали известны его результаты — в молоке обнаружен эпидермальный и золотистый стафилококк. Участковый врач настаивала на прекращении грудного вскармливания и назначила смесь. В течение месяца Олеся и её дочь принимали антибиотики. При этом она продолжала сцеживать молоко, не давая его ребёнку. За этот месяц малышке стало заметно лучше, и отпала необходимость давать ей лекарства. Второй анализ молока показал наличие в нём только эпидермального стафилококка, но врач всё равно настаивала на отмене грудного вскармливания. Тогда Олеся решила обратиться за консультацией к другому доктору, и тот заверил её, что наличие в молоке любой разновидности стафилококка не опасно для ребёнка. Когда Олесиной дочке исполнилось 2 месяца, она уже снова питалась исключительно маминым молоком.
Прокомментировать эту ситуацию мы попросили неонатолога Наталью Таран: «Скорее всего, девочка заразилась стафилококковой инфекцией ещё в роддоме, и после выписки болезнь перешла в активную форму. А уже от ребёнка через трещины на сосках заразилась и мама. Те высыпания на коже, которые участковый врач приняла за результат неправильного питания мамы, скорее всего, были также вызваны стафилококковой инфекцией. При этом странно, что врач не уделила никакого внимания симптомам конъюнктивита. Ведь он тоже может быть вызван стафилококком. Гнойное отделяемое из глаз нужно было сдать на анализ, чтобы выявить возбудителя. Зато врач явно переусердствовала, отменив грудное вскармливание. Если мама получает антибиотики против стафилококковой инфекции, то с молоком лечение против болезни получает и ребёнок. Грудное вскармливание отменяется в единственном случае — если у мамы гнойный мастит. Но молоко с гнойным отделяемым ребёнок не станет пить и сам. Хорошо, что мама не растерялась и, почувствовав сомнение, обратилась за дополнительной консультацией к другому специалисту».
А уже от ребёнка через трещины на сосках заразилась и мама. Те высыпания на коже, которые участковый врач приняла за результат неправильного питания мамы, скорее всего, были также вызваны стафилококковой инфекцией. При этом странно, что врач не уделила никакого внимания симптомам конъюнктивита. Ведь он тоже может быть вызван стафилококком. Гнойное отделяемое из глаз нужно было сдать на анализ, чтобы выявить возбудителя. Зато врач явно переусердствовала, отменив грудное вскармливание. Если мама получает антибиотики против стафилококковой инфекции, то с молоком лечение против болезни получает и ребёнок. Грудное вскармливание отменяется в единственном случае — если у мамы гнойный мастит. Но молоко с гнойным отделяемым ребёнок не станет пить и сам. Хорошо, что мама не растерялась и, почувствовав сомнение, обратилась за дополнительной консультацией к другому специалисту».
Стафилококки — это целый род бактерий. На сегодня известно множество видов стафилококка, многие из которых живут на коже и слизистых оболочках человека, а также в кишечнике. Большинство стафилококков абсолютно безвредны, вызывать болезни могут только три представителя этого семейства — эпидермальный, сапрофитный и золотистый стафилококки. Причём последний — самый опасный. Организм здорового человека с лёгкостью справляется со стафилококком. Однако если по каким-то причинам снижается иммунитет, стафилококк идёт в атаку, вызывая различные заболевания. Этот микроб также может проникнуть в организм там, где нарушена целостность кожи (у роженицы, к примеру, через трещины на сосках, а у новорождённого — через пупочную ранку).
Большинство стафилококков абсолютно безвредны, вызывать болезни могут только три представителя этого семейства — эпидермальный, сапрофитный и золотистый стафилококки. Причём последний — самый опасный. Организм здорового человека с лёгкостью справляется со стафилококком. Однако если по каким-то причинам снижается иммунитет, стафилококк идёт в атаку, вызывая различные заболевания. Этот микроб также может проникнуть в организм там, где нарушена целостность кожи (у роженицы, к примеру, через трещины на сосках, а у новорождённого — через пупочную ранку).
Знакомство со стафилококком возможно сразу же после рождения — младенец может получить эту бактерию, проходя через родовые пути или же с кожи мамы, как только она впервые приложит его к груди. Большинство детей легко справляется с микробом, но у недоношенных малышей и тех, кто родился со сниженным иммунитетом вследствие осложнений во время беременности, стафилококк может вызвать различные заболевания.
Симптомы
И у детей, и у взрослых различают раннюю и позднюю форму стафилококковой инфекции. Ранняя проявляется в течение нескольких часов после попадания бактерии в организм, болезнь при этом начинается остро и тяжело — резко повышается температура, могут начаться понос, рвота, ребёнок становится вялым, теряет аппетит. Что характерно, у младенцев с таких симптомов начинаются все инфекции. Поэтому даже не пытайтесь ставить диагноз самостоятельно, а при появлении первых признаков заболевания обращайтесь к врачу. Поздняя форма стафилококковой инфекции проявляется через 3-5 дней. Как правило, инфекция в первую очередь поражает кожу и, если вовремя не начать лечение, может пойти глубже, поражая внутренние органы, и даже вызвать сепсис.
Ранняя проявляется в течение нескольких часов после попадания бактерии в организм, болезнь при этом начинается остро и тяжело — резко повышается температура, могут начаться понос, рвота, ребёнок становится вялым, теряет аппетит. Что характерно, у младенцев с таких симптомов начинаются все инфекции. Поэтому даже не пытайтесь ставить диагноз самостоятельно, а при появлении первых признаков заболевания обращайтесь к врачу. Поздняя форма стафилококковой инфекции проявляется через 3-5 дней. Как правило, инфекция в первую очередь поражает кожу и, если вовремя не начать лечение, может пойти глубже, поражая внутренние органы, и даже вызвать сепсис.
Однако в некоторых случаях болезнь протекает и бессимптомно или с незначительными гнойничковыми поражениями кожи. Так что, если вы заметили на коже ребёнка какие-либо высыпания, не спешите списывать их на погрешности в вашем питании или потницу, — покажите их врачу. Если доктор заподозрит, что они имеют инфекционный характер, он назначит необходимые анализы, чтобы выявить возбудителя. Как правило, в таких случаях делаются соскобы с кожи и общий анализ крови, который покажет, болен ли ребёнок.
Как правило, в таких случаях делаются соскобы с кожи и общий анализ крови, который покажет, болен ли ребёнок.
Бессимптомное носительство у взрослого крайне опасно для окружающих — ведь человек не знает, что он болен, и не предпринимает никаких мер, являясь при этом источником инфекции. В то же время в организме заболевшего человека количество стафилококка резко возрастает, а его патогенные свойства усиливаются. Поскольку стафилококковая инфекция передаётся контактным путём, то заразиться ей можно, просто прикоснувшись к больному.
«В организме ребёнка, иммунитет которого ослаблен в силу определённых причин, нарушается баланс полезных и вредных бактерий, и золотистый стафилококк может начать активно размножаться, — говорит педиатр Европейского Медицинского Центра Ирина Перрэн. — Но хочу особо отметить: даже если в анализах обнаружен стафилококк, но клинической картины заболевания нет (ребёнок хорошо себя чувствует, прибавляет в весе), то никакого медикаментозного лечения не требуется. Лечат пациента, а не анализы.
Лечат пациента, а не анализы.
Бить тревогу нужно, если у ребёнка есть признаки бактериальной инфекции: повышенная температура, потеря аппетита, снижение прибавки веса, появление гнойничков на коже, воспаление околопупочного кольца, понос и т. д. В таком случае следует незамедлительно обратиться к врачу, который назначит необходимое лечение».
КАК ПРОЯВЛЯЕТСЯ СТАФИЛОКОККОВАЯ ИНФЕКЦИЯ?
Стафилококковая инфекция вызывает у новорождённых множество самых различных заболеваний. Все они крайне опасны, поэтому при обнаружении первых симптомов обратитесь к врачу.
ЭНТЕРИТ (ЭНТЕРОКОЛИТ)
Признаки болезни
Частый (до 15 раз в сутки) кашицеобразный, слизистый, водянистый ступ, ребёнок плачет, часто срыгивает, его животик вздут. Может подняться высокая температура и начаться рвота. Последнее особенно опасно для младенцев, поскольку приводит к быстрому обезвоживанию организма.
Лечение
Необходима госпитализация. Как только вы заметили первые симптомы, как можно скорее вызывайте врача. А пока доктор едет, восполняйте дефицит жидкости в организме ребёнка — каждые 10 минут давайте ему столовую ложку воды.
Как только вы заметили первые симптомы, как можно скорее вызывайте врача. А пока доктор едет, восполняйте дефицит жидкости в организме ребёнка — каждые 10 минут давайте ему столовую ложку воды.
Народные средства — их можно использовать только параллельно с лечением в больнице или после выписки.
- Настой цветов календулы: 1 ч. л. цветов на стакан воды. Давать малышу понемногу в промежутках между кормлениями.
- Настой цветов ромашки аптечной: 1 ст. л. сухих цветов залить стаканом кипятка, кипятить 5 минут, настаивать 4 часа, процедить. Давать по 1 ч. л. после кормления.
Отвар из корок плодов граната: взять 20 г сухих корок или 50 г зёрен граната, залить стаканом воды, кипятить на медленном огне 30 минут, процедить. Давать пить по 1 ч. л. 2 раза в день.
ИНФЕКЦИОННЫЙ КОНЬЮНКТИВИТ
Признаки болезни
Ребёнок плачет, его глаза покраснели, опухли и слезятся, из них выделяется гной, образуются жёлто-зелёные корки. После сна ресницы склеены гноем так, что малыш с трудом открывает глазки.
После сна ресницы склеены гноем так, что малыш с трудом открывает глазки.
Лечение
Назначает врач. Необходимо сдать выделения из глаз в лабораторию на анализ, чтобы выявить возбудителя заболевания и правильно подобрать антибиотик.
Народные средства
- Протирать веки младенца грудным молоком. Однако это средство не подходит, если и у мамы в анализе молока обнаружен стафилококк.
- Протирать глаза ребёнка ватными тампонами, смоченными в чайной заварке (крепкий раствор чёрного чая).
- Прокипятите одну чайную ложку мёда в стакане воды в течение 2 минут. Когда медовая вода остынет, из неё делают примочки на глаза 2 раза в день по 20 минут. Эту же воду капают в глаза по 2-3 капли 2 раза вдень.
- Одну чайную ложку цветков календулы залить стаканом кипятка, настаивать 30-40 минут, затем тщательно процедить. Полученным раствором несколько раз в день промывать глазки ребёнка.

«ПУЗЫРЧАТКА» (ПЕМФИГУС) НОВОРОЖДЁННЫХ (ПОВЕРХНОСТНОЕ ГНОЙНОЕ ВОСПАЛЕНИЕ КОЖИ)
Признаки болезни
На коже (в нижней части живота, в складках шеи, на спине) образуется множество пузырьков с мутным содержимым. Кожа в этих местах отёчная, покрасневшая. Ребёнок вялый, отказывается от еды.
Лечение
Лекарства назначает только врач. Как правило, это курс антибиотиков.
Народные средства
- Протирать пузыри ваткой, смоченной в камфорном масле (до 4-5 раз в день).
МНОЖЕСТВЕННЫЕ АБСЦЕССЫ
Признаки болезни
На коже появляются багрово-красные гнойнички, которые вскрываются с выделением жёлто-зелёного гноя. У ребёнка поднимается температура, он вялый или, наоборот, капризный.
Лечение
При первых признаках заболевания обратитесь к врачу.
СЕПСИС
По течению болезни различают септицемию и септикопиемию. Септицемия начинается бурно с развития желтухи, быстрой потери массы тела, тахикардии. Ребёнок беспокойный, у него могут начаться судороги. Септикопиемия начинается с появления гнойничков на коже, иногда развиваются абсцессы. При пупочном сепсисе пупочная ранка воспаляется, кожа вокруг отёчная, красная.
Лечение
Лечение назначает врач. Как правило, это антибиотики широкого спектра, стимулирующая терапия — переливание крови, введение плазмы, витамины.
Нона Овсепян, врач-консультант Независимой лаборатории «ИНВИТРО
Для того чтобы определить наличие стафилококка, а также других вредных бактерий в грудном молоке, необходимо сделать посев молока на микрофлору и золотистый стафилококк с определением чувствительности к антибиотикам. Для анализа грудное молоко сцеживают в стерильную пробирку или баночку (вы можете приобрести их в аптеке или лаборатории). Перед сцеживанием руки и молочные железы необходимо обработать мылом, ареолы сосков вытереть 70%-ным спиртом (каждая грудь обрабатывается отдельным тампоном).
Перед сцеживанием руки и молочные железы необходимо обработать мылом, ареолы сосков вытереть 70%-ным спиртом (каждая грудь обрабатывается отдельным тампоном).
Первая порция (5-10 мл) анализа не используется, сцеживается в отдельную посуду, а вторая (10 мл) — в стерильную посуду для анализа. Молоко из левой и правой груди смешивать нельзя, надо собирать в отдельные контейнеры. Для точного результата анализа между сцеживанием молока и доставкой его лабораторию должно пройти не более 3-х часов.
Параллельно с определением количества и качества бактерий в молоке исследуется их устойчивость к антибиотикам и бактериофагам, это необходимо для правильного подбора препарата для лечения стафилококковой инфекции.
При подозрении на стафилококковую инфекцию у новорождённого необходимо исследование кала на патогенную и условно-патогенную микрофлору. Материалом для этого анализа служит кал после естественной дефекации, который нужно собрать в одноразовый контейнер и как можно быстрее (в течение 3-х часов) доставить в лабораторию. Для того, чтобы результаты были достовернее, рекомендуется провести 2-3 кратное исследование с интервалов 1-2 дня.
Для того, чтобы результаты были достовернее, рекомендуется провести 2-3 кратное исследование с интервалов 1-2 дня.
Золотистый стафилококк может быть причиной развития бронхитов, пневмонии и ряда других воспалительных заболеваний дыхательной системы. В такой ситуации берётся посев с зева и носа с целью выявления золотистого стафилококка. Сдают этот анализ все пациенты, в том числе самые маленькие, строго натощак, а взрослые перед этим анализом не должны чистить зубы (поскольку может искажаться истинная картина).
Посев берётся с помощью специального зонда, который затем помещается в специальную среду для роста бактерий.
При конъюнктивите материал для анализа желательно брать утром до умывания. При наличии обильного гнойного отделяемого используют стерильный тампон. Гной собирают с внутренней поверхности нижнего века движением от наружного к внутреннему углу глазной щели. При этом веки нужно придерживать руками, чтобы при моргании ресницы не касались тампона. Если гной в небольшом количестве, то предварительно тампон смачивают дистиллированной водой.
Если гной в небольшом количестве, то предварительно тампон смачивают дистиллированной водой.
При кожных заболеваниях, вызванных стафилококком, необходимо брать кожный соскоб или исследовать отделяемое из раны на наличие золотистого стафилококка. Для этого следует обработать кожу вокруг раны антисептиком или ватным тампоном, смоченным 70%-ным этиловым спиртом. Стерильной марлевой салфеткой удаляют некротические (омертвевшие) массы и гной, затем с помощью специального ватного тампона берут отделяемое из раны.
«Больничная» инфекция
Стафилококковую инфекцию называют больничной или роддомовской. У пациентов этих заведений иммунитет, как правило, ослаблен, и стафилококк на этом фоне идёт в атаку. Однако, чтобы инфекция приобрела массовый характер, у неё должен быть очаг — больной человек. Им может быть кто-то из персонала, одна из рожениц или заболевший ребёнок. Механизм передачи инфекции прост — через руки. К примеру, носитель инфекции — медсестра в роддоме. У неё есть небольшие гнойнички на коже, которым она не придала должного значения. Перепеленав или обработав новорождённого без одноразовых перчаток, эта медсестра тут же заражает его. Или же если болен ребёнок, а медсестра взяла его на руки, то заражается уже она. И может передать инфекцию следующему младенцу, с которым будет контактировать.
У неё есть небольшие гнойнички на коже, которым она не придала должного значения. Перепеленав или обработав новорождённого без одноразовых перчаток, эта медсестра тут же заражает его. Или же если болен ребёнок, а медсестра взяла его на руки, то заражается уже она. И может передать инфекцию следующему младенцу, с которым будет контактировать.
Для предотвращения вспышек инфекции с рук медперсонала, с мебели и оборудования регулярно делаются смывы — эпидемиологическая служба обрабатывает их специальным раствором, а потом исследует его на наличие различных бактерий, попутно выясняя степень их патогенности. С той же целью роддома два раза в год закрываются на мойку (и, естественно, это делается внепланово сразу же, как только обнаружена инфекция). При этом все поверхности, включая потолок, обрабатываются дезинфицирующими растворами, которые уничтожают бактерии стафилококка. Поэтому выбирая роддом, поинтересуйтесь, когда в последний раз он закрывался на мойку. Если это было несколько месяцев назад, может быть, имеет смысл обратиться в другой роддом.
Молоко безвредно?
Главные «ворота» для стафилококковой инфекции у женщины — трещины на сосках. Поэтому как только они появились, их нужно сразу обработать анилиновыми растворами, к которым стафилококк очень чувствителен, — зелёнка, фукорцин или метиленовый синий. Кормить ребёнка грудью при этом надо, используя специальные накладки на соски (в том числе для облегчения болезненных ощущений). Не стоит мыть молочные железы с мылом перед каждым кормлением, вполне достаточно принимать душ два раза в день. Частое мытье сушит кожу, а это в свою очередь способствует появлению новых трещин на сосках, куда может проникнуть инфекция.
Если трещина резко болезненная, воспалённая, вокруг неё появилось уплотнение, а из груди выделяется гной, то, возможно, мы имеем дело со стафилококковой инфекцией. В этом случае врач может порекомендовать сдать грудное молоко на анализ. Однако если у вас просто появились трещины — это ещё не повод бежать с молоком на анализ. Для этого должны быть симптомы воспаления (резкая пульсирующая боль в груди и гнойное отделяемое). В любом случае, стоит прийти на осмотр к врачу, который определит, что с вами, и поможет быстрее справиться с трещинами.
Для этого должны быть симптомы воспаления (резкая пульсирующая боль в груди и гнойное отделяемое). В любом случае, стоит прийти на осмотр к врачу, который определит, что с вами, и поможет быстрее справиться с трещинами.
Если в анализе молока обнаружен эпидермальный стафилококк, скорее всего, анализ был сдан неправильно, и микроб попал туда с кожи. Если же в молоке обнаружен золотистый стафилококк, то с большой вероятностью можно утверждать, что он есть и в крови у женщины. А это уже серьезная ситуация, которая бессимптомно протекать не может, — налицо должны быть проявления бактериальной инфекции (высокая температура, слабость).
Но важно помнить, что наличие любой разновидности стафилококка в молоке (если при этом у женщины нет гнойного мастита) — не повод прекращать грудное вскармливание. Женщине в таком случае нужно будет пройти курс лечения антибиотиками, разрешёнными во время лактации, которые, попадая с грудным молоком к ребёнку, одновременно защищают его от инфекции.
Лечение
Ставить диагноз, а тем более назначать лечение при стафилококковой инфекции должен только врач. Как правило, назначаются антибиотики пенициллинового ряда и бактериофаги (микроорганизмы, избирательно поражающие бактериальные клетки).
Самая распространённая ошибка мам — это самолечение. Как только у вас или ребёнка появились гнойничковые высыпания на коже, высокая температура, понос или рвота, потеря аппетита — сразу же обращайтесь к врачу.
Самая же большая ошибка врачей — это переоценка тяжести ситуации. Если вы считаете, что ваш доктор перестраховывается, например, отменяя грудное вскармливание, не поленитесь обратиться за дополнительной консультацией к другому специалисту.
ВОПРОС ОТ ПОСЕТИТЕЛЬНИЦЫ САЙТА WWW.KROKHA.RU
У ребёнка обнаружен в кале золотистый стафилококк, при этом есть симптомы обычного дисбактериоза (небольшое нарушение стула, срыгивание, лёгкое беспокойство). Надо ли лечить стафилококк? И что в таком случае делать вообще?
НАТАЛЬЯ ТАРАН: Стафилококк не вызывает дисбактериоза. Причина появления стафилококка в анализе, скорее всего, в том, что он (анализ) был неправильно собран, и микроб попал туда с кожи. Так что в первую очередь такой анализ надо пересдать (см. выше). А затем искать и устранять причину дисбактериоза.
Причина появления стафилококка в анализе, скорее всего, в том, что он (анализ) был неправильно собран, и микроб попал туда с кожи. Так что в первую очередь такой анализ надо пересдать (см. выше). А затем искать и устранять причину дисбактериоза.
ПРОФИЛАКТИКА СТАФИЛОКОККОВОЙ ИНФЕКЦИИ У НОВОРОЖДЁННЫХ
Как можно быстрее выписывайтесь из родильного дома с ребёнком домой, естественно, если врачи не возражают. Во время пребывания в роддоме, если есть такая возможность, находитесь в одноместной палате и совместно с ребёнком.
Обязательно мойте руки перед кормлением и процедурами по уходу за малышом. Если у вас на руках есть порезы, царапины, то обработайте их фукорцином или зелёнкой. Ну а если на вашей коже появились гнойнички, воспалённые места, то обязательно покажите их доктору. Пока не будет выяснена их причина, за ребёнком лучше ухаживать папе или бабушке.
Внимательно наблюдайте за своим ребёнком. Подъём температуры, вялость, отказ от еды, «беспричинный» плач, высыпания на коже, понос — все это должно насторожить вас и побудить вызвать врача.
Обязательно просите всех родственников, врачей из поликлиники, которые хотят подойти и взять на руки новорождённого, тщательно вымыть руки с мылом. Выделите для них отдельное полотенце. Не стесняйтесь отказать людям, чьё здоровье внушает вам опасение.
Закаливайте малыша с первых дней жизни (см. статью в № 5 журнала «Мой кроха и Я» за 2010 г.), чтобы у него был хороший иммунитет.
Вопросы и ответы | клиника Наше Время
Вопросы и ответы | клиника Наше Время
Размер шрифта
Цвет фона и шрифта
Изображения
Озвучивание текста
Обычная версия сайта
В этом разделе мы отвечаем на наиболее часто задаваемые вопросы наших пациентов.
Не нашли ответ на волнующий вас вопрос? Свяжитесь с нами по почте, телефону или через онлайн-чат.
Можно ли предупредить риски при вакцинации?
Нет. Но и реакции на вакцины случаются очень редко, особенно серьезные и несопоставимы с рисками от болезней.
Является ли вакцинация 100%-ной защитой?
Часть вакцин защищает на 95-99%. Часть меньше, например БЦЖ — около 90%
На что стоит обращать внимание после прививки?
На самочувствие ребенка, температуру и место укола. После неживых прививок возможно повышение темп в течение 2-3 суток и недомогание.
Место укола также может меняться — появляется покраснение, отек до 8 см и уплотнение — обычно все проходит само за 10-14 дней.
После живых прививок (MMR2 и Варилрикс) реакции обычно отсроченные, с 5 по 21 день может повышаться температура, иногда — увеличение лимфоузлов, слюнных желез (реакция на вакцину от паротита), сыпь, изредка боль в коленных суставах. Если появляются другие жалобы — лучше сразу звонить в клинику.
Опасен ли привитый ребенок для окружающих?
Большая часть прививок неживые, поэтому абсолютно безопасны для окружающих. Есть живые прививки — от кори, краснухи и паротита, которые тоже безопасны для окружающих. От ветряной оспы — в целом прививка безопасна, но если появится после вакцинации характерная сыпь — лучше ограничить контакты с людьми с иммунодефицитом. Прививка БЦЖ — безопасна. От полиомиелита живая оральная полиомиелитная вакцина (ОВП) — изредка может вызывать вакцинальный полиомиелит, в том числе у контактных. Поэтому невакцинированные от полиомиелита дети не должны контактировать с детьми получившими ОПВ.
Есть живые прививки — от кори, краснухи и паротита, которые тоже безопасны для окружающих. От ветряной оспы — в целом прививка безопасна, но если появится после вакцинации характерная сыпь — лучше ограничить контакты с людьми с иммунодефицитом. Прививка БЦЖ — безопасна. От полиомиелита живая оральная полиомиелитная вакцина (ОВП) — изредка может вызывать вакцинальный полиомиелит, в том числе у контактных. Поэтому невакцинированные от полиомиелита дети не должны контактировать с детьми получившими ОПВ.
Какие прививки, не входящие в национальный календарь, лучше сделать дополнительно?
Сейчас даже в Московском календаре добавлены очень важные прививки: от ветряной оспы (Варилрикс), от менингококка (Менактра), от гепатита А (Хаврикс), от ВПЧ (Гардасил).
Эти дополнительные прививки очень важны для защиты ребенка и окружающих от этих опасных и важных инфекций.
Можно ли в один день делать несколько прививок?
Да можно. Причем количество прививок ограничивается только количеством мест, куда можно делать вакцины. Все современные прививки (кроме БЦЖ) совместимы между собой. И их можно делать в один день.
Причем количество прививок ограничивается только количеством мест, куда можно делать вакцины. Все современные прививки (кроме БЦЖ) совместимы между собой. И их можно делать в один день.
Если ребенок болел, сколько времени должно пройти между прививкой и вакцинацией?
Прививать можно в период выздоровления после ОРВИ и других легких инфекций — даже в период остаточных проявлений, если нет высокой температуры.
Нужны ли анализы перед вакцинацией?
Анализы перед вакцинацией не нужны. Практически никакие изменения в анализах крови (анемия, нейтропения, повышение любых показателей) и тем более мочи — не являются противопоказанием к вакцинации современными вакцинами.
Как подготовить ребенка к вакцинации?
Особой подготовки не нужно, предварительно препараты принимать также нет необходимости. Ребенка перед вакцинацией осмотрит педиатр. И если не будет противопоказаний — привьет ребенка.
Что такое масталгия? Является ли это нормой?
Боль не связанная с заболеванием молочных желез у девочки чаще появляется на первых этапах ее развития (с 8-10 лет) – когда железистая ткант разрастается и уплотняется. Под ареолой мама девочки может увидеть небольшое уплотнение.
- грудь может беспокоить накануне или в начале менструального цикла, так как вырабатываются гормоны, которые создают отек в молочной железе, и она становится чувствительна к раздражениям
- неприятные ощущения могут быть при ношении плотной одежды-лучше всего использовать топики из х\б ткани, без косточек
- физиологические боли и дискомфорт в молочной железе можно уменьшить если девочка будет заниматься гимнастикой, плаванием, йогой. Отрегулирует питание, убрав «пищевые раздражители» (кофе, чай, шоколад, жареные и жирные продукты, тяжелые углеводы», нормализует режим сна (не менее 8 часов) и отдыха.

Что важно знать о менструации и менструальном цикле?
МЦ — это ежемесячный процесс созревание слизистой оболочки в матке и яийцеклетки в яичниках
- начало МЦ -с 12 до 15 лет.
- 1 день месячных — это 1 день менструального цикла. В течении первых 2-3 лет менструации могут «прыгать», но длительность должна быть не менее 22 дней и не более 35 дней
- в 1 год менструации могут задерживаться максимум до 65 дней. Задержка более 3 месяцев – повод обратиться к гинекологу.
- продолжительность от 3-7 дней
- количество кровопотери -5-6 прокладок в течении дня
- для уточнения ритма менструации девочка должна вести менструальный календарь
- на менструальный цикл могут влиять: стресс, снижение и набор массы тела, перенесенные ОРВИ, путешествие
Прививка от вируса папилломы человека (ВПЧ): вред или польза?
В настоящее время в России доступны 2 импортные вакцины: Гардасил (защищает от 6, 11,16, 18 типов ВПЧ) и Церварикс (защищвет от 16,18 типов ВПЧ)
Гардасил — профилактика рака шейки матки и генитальных папиллом, Церварикс — профилактика рака шейки матки
- Обе вакцины не содержат самого вируса, а поэтому инфицирование в результате вакцинации НЕВОЗМОЖНО
- Вакцины НЕ ПРИВОДЯТ к раку шейки матки.

- Вакцины НЕ ПРИВОДЯТ к бесплодию или осложнениям во время беременности
- Оптимальное время для вакцинации — до начала половой жизни
- Вакцина защищает от наиболее опасных, но не о всех типов ВПЧ
- Вакцинированные девушки должны проходить регулярные осмотры и ПАП-тесты так же, как и не вакцинированные.
- Длительность защиты более 10 лет
- В некоторых странах начата вакцинация мальчиков, с целью профилактики генитальных папиллом и передачи вируса.
Начало роста молочных желез у девочек — что является нормой?
Увеличение молочных желез на первом году жизни может быть проявлением:
- полового криза (первые несколько дней до 1 мес после родов) — лечения не требует
- мастита (сопровождается покраснением, повышением температуры, выделения из сосков) — необходима консультация маммолога, хирурга
- физиологическое увеличение молочных желез — изолированное телархе (связано с гормональной перестройкой) — требуется консультация детского гинеколога и эндокринолога для исключения преждевременного полового развития
Какие анализы сдать девочке с жалобами на нарушение менструального цикла перед приемом врача?
- кровь на уровень гормонов на 3-5 день менструального цикла (натощак): ЛГ, ФСГ, эстрадиол, пролактин, тестостерон, ДГЭА-С, 17ОП
- гормоны щитовидной железы ТТГ, Т4 св, АТ-ТПО
- УЗИ органов малого таза на 5-7 день цикла (исследование выполняется на полный мочевой пузырь)
Какие документы необходимо иметь при посещении детского невролога?
Единственные документы, которые вам желательно взять с собой на прием к детскому неврологу — это результаты всех предыдущих обследований. По их заключениям врач сможет оперативно определить проблему, оценить динамику изменений и сделать необходимые выводы.Также не забывайте взять ваш паспорт и свидетельство о рождении ребенка, если это ваш первый визит в нашу клинику.
По их заключениям врач сможет оперативно определить проблему, оценить динамику изменений и сделать необходимые выводы.Также не забывайте взять ваш паспорт и свидетельство о рождении ребенка, если это ваш первый визит в нашу клинику.
Что включено в цену приема врача Невролога?
Во время консультации детский невролог подробно осматривает ребенка, выслушивает жалобы, при необходимости назначает дополнительные обследования и ставит диагноз. Если требуется, специалист также может выписать справку или больничный лист.
Что означает «доказательный врач-невролог»?
Доказательный врач-невролог – специалист, который выбирает схему лечения с доказанной эффективностью и безопасностью. Такой доктор не выпишет вашему ребенку препараты, которые не подтвердили свою результативность в лечении конкретной проблемы. Также доказательный врач не будет выписывать дополнительные анализы, только чтобы увеличить ваши затраты.
Как найти доказательного детского врача-невролога?
В нашей клинике организована запись к детскому неврологу, работающему на принципах доказательной медицины. Все наши специалисты назначают исключительно те лекарства, которые гарантированно принесут пользу. Если ситуация требует хирургического вмешательства, доктор не будет тратить время на лекарственную терапию и вынесет соответствующий вердикт.
Могу ли я пройти обследование в вашей клинике, а анализы сдавать в другой?
Да, это возможно. Однако предпочтительно все делать в одном месте. В клинике Наше Время для этого есть все возможности.
Самое важное — наши врачи не назначат вам никаких лишних и не нужных анализов.
Хирургические операции выполняются на базе вашей клиники?
На данные момент наша клиника оказывает только амбулаторные услуги. В наших планах открыть собственный стационар, но пока мы направляем пациентов в лучшие клиники Москвы, которым мы доверяем.
Сколько стоит консультация?
Стоимость зависит от специализации врача и места консультирования. Прием доктора в клинике стоит от 4000 и длится 60 минут.
В стоимость вызова врача на дом входит выезд, полный осмотр и назначение лечения, а также предоставление всех необходимых справок. При наличии показаний врачи могут предложить провести дополнительные медицинские манипуляции, которые не входят в базовую стоимость вызова.
Какие документы необходимы при первом визите в клинику?
Взрослым пациентам достаточно паспорта, для детей необходимо свидетельство о рождении и паспорт одного из родителей.
Идеально, если у вас будет медицинская карта или выписки от врачей, где вы наблюдались раньше.
Можно ли у вас получить больничный и пройти медосмотр?
Да, вы можете пройти у нас медосмотр. Если во время осмотра врач решит, что вам не стоит ходить на работу, то откроет вам больничный (лист нетрудоспособности). Также он выдается во время болезни.
Также он выдается во время болезни.
Как происходит оплата за онлайн консультацию?
Оплата происходит по ссылке, которую Вам направят администраторы после подтверждения даты и времени приема. По ссылке, помимо платежных данных Вашей карты необходимо будет указать Ваши ФИО и ФИО врача, к которому Вы записаны на прием.
Кому доступны услуги телемедицины?
Абсолютно всем. Телемедицина ничем не отличается от обычного приема, за исключением того, что доктор не имеет право удаленно ставить диагноз. Несмотря на это Вам будут предоставлены рекомендации по лечению и дальнейшим действиям.
Какое программное обеспечение нужно?
Для онлайн консультации в нашей клинике Вам не нужно никакое специальное программное обеспечение. Вам необходимо только устройство с доступом в интернет и браузером (есть по умолчанию во всех устройствах).
Сколько длится онлайн консультация?
Большинство онлайн консультаций длятся 60 минут. Точную продолжительность уточняйте у администратора во время записи.
Точную продолжительность уточняйте у администратора во время записи.
Возможно ли провести онлайн консультацию по телефону/скайпу/ватсапу без использования сторонних приложений?
Да, при необходимости консультация может быть проведена в удобном для Вас сервисе, но мы крайне рекомендуем Яндекс.Телемост, как самый простой и надежный в использовании.
Возможна ли консультация по результатам анализов, сделанных в другой клинике?
Да, конечно, консультация возможна по любым имеющимся у Вас документам о состоянии здоровья.
Какие документы необходимо иметь при посещении ЛОР врача?
При посещении отоларинголога желательно взять результаты всех предыдущих обследований. Врач сможет оценить динамику изменений и дать оценку клинической картине.
Как часто необходимо посещать ЛОР врача?
Обращаться к ЛОРу нужно при появлении любых неприятных симптомов.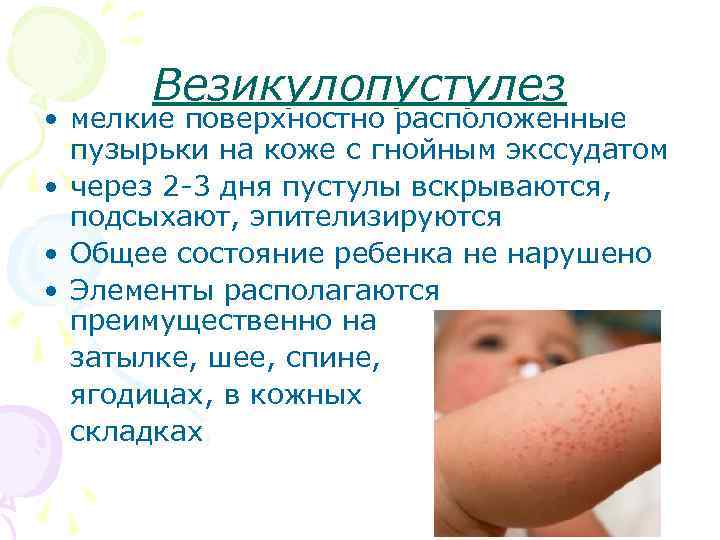 Если ребенка ничего не беспокоит, то профилактические осмотры устраиваются 1 раз в год.
Если ребенка ничего не беспокоит, то профилактические осмотры устраиваются 1 раз в год.
Что включено в цену приема?
За 1 час приема детский ЛОР внимательно осмотрит ребенка, соберет анамнез, выслушает жалобы, при необходимости назначит дополнительные обследования и поставит диагноз. Он расскажет, как лечить болезнь и выпишет справку или выдаст больничный лист.
Когда можно вызвать лор врача на дом, а когда нужно ехать в клинику?
Если самочувствие ребенка не позволяет ему доехать до клиники, необходимо обязательно вызывать врача на дом.
Консервативное лечение или операционное вмешательство?
Решать, что необходимо ребенку – лекарственная терапия или операция – будет только врач. Если специалист видит, что консервативное лечение не принесет ожидаемого результата, он сразу отправит ребенка на операцию.
Как найти доказательного детского ЛОР врача?
Найти доказательного детского ЛОР-врача вы можете в нашей клинике. У нас работают специалисты, которые соблюдают все современные международные протоколы лечения.
У нас работают специалисты, которые соблюдают все современные международные протоколы лечения.
Что означает «доказательный ЛОР-врач»?
Доказательный ЛОР-врач – специалист, который назначает только те лекарства и процедуры, которые доказали эффективность и безопасность. Наши доктора не прописывают лишние антибиотики, не требуют сдавать сотню ненужных анализов. Они выстраивают грамотную терапию, при необходимости – отправляют на хирургическое лечение.
Остаточный кашель/насморк. Можно в сад?
Если у вашего ребенка присутствует остаточный после болезни насморк и кашель, то в сад ему ходить можно. Обычно еще 2-4 недели после болезни ребенок может продолжать кашлять, но при этом для окружающих заразным он не будет.
Как облегчить колики?
Колики как проявление функциональной незрелости желудочно-кишечного тракта постепенно купируется по мере роста ребенка. Мы можем лишь облегчить некоторые симптомы, для этого старайтесь почаще брать ребенка на руки, выкладывайте малыша на живот, следите за своевременным опорожнением кишечника.
Мы можем лишь облегчить некоторые симптомы, для этого старайтесь почаще брать ребенка на руки, выкладывайте малыша на живот, следите за своевременным опорожнением кишечника.
Нужно ли лечить золотистый стафилококк?
Золотистый стафилококк присутствует в нормальной микрофлоре большинства людей. Если у ребенка нет никаких жалоб, он полноценно растет и развивается, то лечить стафилококк не нужно.
Аффективно-респираторные приступы – можно ли получить медотвод?
Само по себе аффективно-респираторные приступы не являются противопоказанием к вакцинации. Это особая реакция нервной системы на раздражители, обычно проходит к 6 годам.
Нужно ли УФО при ОРВИ?
Нет, ультрафиолетовое обучение не доказало своей эффективности в лечении ОРВИ.
Помогут ли антибиотики в лечении ларинготрахеита?
Ларинготрахеит чаще всего обусловлен течением острого вирусного заболевания, именно поэтому в большинстве случаев антибактериальная терапия не требуется.
На ножке появилось уплотнение после прививки Инфанрикс-гекса, нормально ли это?
Это совершенно нормально. В течение нескольких недель оно полностью исчезнет. Если уплотнение увеличивается, нарастает болезненность, необходимо обратиться к врачу.
Когда можно прокалывать уши?
Ограничений для прокола ушей по возрасту нет.
Пробиотики при аллергии: нужны ли они?
Пробиотики – препараты с недоказанной эффективностью. Убедительных данных о необходимости приема пробиотиков и влиянии их на ускорение выздоровления не получено, поэтому их применение при аллергических заболеваниях не обосновано.
Малыш потеет во время ГВ. Это норма?
Да, это абсолютно нормальное явление, ведь кормление – это энергозатратный процесс для ребенка.
Возможны ли прививки при атопическом дерматите?
Атопический дерматит не является абсолютным противопоказанием для вакцинации. Во время ремиссии вакцинация может проводится в полном объеме под контролем врача.
Во время ремиссии вакцинация может проводится в полном объеме под контролем врача.
Делать ли прививку от ветрянки?
Обязательно. В большинстве случаев ветрянка протекает легко. Однако ни один врач не сможет предсказать, каким будет течение заболевания у вашего ребенка.
Нужно ли посещать соляную пещеру?
Совсем необязательно. Возможно имеет смысл задуматься об установке в доме увлажнителя или очистителя воздуха.
В кале ребенка непереваренная еда. Это нормально?
Да, это нормальное явление. Дети еще не способны тщательно пережевывать пищу, проглатывают еду кусками. Если у малыша отсутствуют какие-либо другие жалобы, повода для беспокойства нет.
Лезут зубы: как облегчить боль?
Помочь справиться с болью при прорезывании зубов поможет массаж десен, охлажденные прорезыватели. Мы не рекомендуем применять обезболивающие гели, так как они обладают побочными действиями, а их эффективность минимальна. .
.
Нужна ли диета на ГВ?
Нет. Если у ребенка нет аллергий, то мама может питаться вкусно и сбалансированно. Каждая спорная ситуация обсуждается индивидуально с врачом.
Как долго пить витамин Д?
Длительно, если у ребенка нет для этого противопоказаний.
Можно ли использовать ходунки?
Ходунки – это враг ребенка. Их использование никак не способствует обучению ходьбе. Длительное нахождение в ходунках только вредит двигательному развитию малыша.
Что пить для иммунитета?
Для иммунитета ничего пить не нужно. Если у ребенка нет иммунодефицита, то поддерживать защитные функции организма при помощи медикаментов нет необходимости.
Как вводить прикорм?
Рекомендуется вводить прикорм в период 4-6 месяцев жизни. Перед началом важно убедиться в том, что сформированы определенные навыки, говорящие о готовности ребенка, такие как: умение контролировать плечевой пояс, удерживать голову и проявлять пищевой интерес.
Можно ли в сад с остаточным кашлем/насморком?
Ребенок заразен только первые 3-5 дней после начала болезни. Если прошло достаточно времени и ребенок чувствует себя удовлетворительно, то эти симптомы не являются ограничением для посещения сада.
В какое время вам можно звонить?
Нам можно звонить в любое время, но наши администраторы смогут ответить на ваш звонок только с 8 до 21 в буднеи и субботу, а также с 8 до 18 в воскресенье. Если вы позвоните вне этого времени, ваш звонок останется в нашей системе, и мы обязательно вам перезвоним при открытии клиники на следующий день.
Какой у вас режим работы?
Наша клиника октрыта по будням и в субботу с 8 до 21 часа. В воскресенье с 8 до 18.
Как часто можно проводить УЗИ? Можно ли проводить ребенку несколько ультразвуковых исследований в один день?
Делать УЗИ можно настолько часто, насколько этого требует состояние маленького пациента. Количество исследований, которые можно провести в течение дня, не ограничено и это полностью безопасно для здоровья ребенка
Количество исследований, которые можно провести в течение дня, не ограничено и это полностью безопасно для здоровья ребенка
Вреден ли ультразвук?
Часто УЗИ путают с воздействием от лучевой нагрузки при частых рентгенологических и радиоизотопных исследованиях. На самом деле, ультразвуковая волна абсолютно безвредна и не оказывает никаких негативных воздействий на организм ребенка. Именно поэтому УЗД может проводиться уже в роддоме, начиная с первых часов жизни новорожденного и входит в перечень обязательных методов диагностики детей.
Staphylococcus aureus Внебольничная пневмония у детей после 13-валентной пневмококковой вакцинации (2008–2018 гг.): эпидемиология, клинические характеристики и исходы
. 2022 1 мая; 41(5):e235-e242.
doi: 10. 1097/INF.0000000000003503.
1097/INF.0000000000003503.
Дэвид Агилера-Алонсо
1
2
, Силке Кирхшлегер Ньето
3
, Мария Фатима Ара Монтохо
4
, Франсиско Хосе Санс Сантаеуфемия
5
, Хесус Сааведра-Лозано
1
2
, Беатрис Сото
6
, Мария Белен Каминоа
7
, Арантча Берзоша
8
, Луис Прието Тато
9 , Эмилия Серсенадо
10
, Альфредо Тагарро
11
, Дэвид Молина Арана
12
, Мерседес Алонсо Санс
13
, Мария Пилар Ромеро Гомес
2
14
, Фернандо Чавес Санчес
15
, Фернандо Бакеро-Артигао
2
Принадлежности
- 1 Отделение детских инфекционных заболеваний, отделение педиатрии, больница общего профиля Университета Грегорио Мараньона, Объединение Фонда исследований матери и ребенка семьи Алонсо (UDIMIFFA), Институт медицинских исследований Испании Грегорио Мараньон, Мадрид (Ii.
 S.
S. - 2 CIBER en Enfermedades Infecciosas (CIBERINFEC), Instituto de Salud Carlos III, Мадрид, Испания.
- 3 Отделение педиатрии, Centro de Salud, Мадрид, Испания.
- 4 Педиатрическое отделение, больница Universitario Quironsalud, Мадрид, Испания.
- 5 Отделение педиатрии, Больница Universitario Niño Jesús, Мадрид, Испания.
- 6 Педиатрическое отделение больницы Хетафе, Мадрид, Испания.
- 7 Отделение педиатрии, больница Торрехон, Мадрид, Испания.
- 8 Отделение педиатрии, Клиника Сан-Карлос, Мадрид, Испания.

- 9 Отделение детских инфекционных болезней, Университетская больница Доче де Октубре, Мадрид, Испания.
- 10 Отделение микробиологии, Больница общего университета Грегорио Мараньона, СИБЕРЕС, Центр биомедицинских исследований в области респираторных заболеваний, Мадрид, Испания.
- 11 Отделение педиатрии, Госпиталь Инфанта София, Мадрид, Испания.
- 12 Отделение микробиологии, Госпиталь Хетафе, Мадрид, Испания.
- 13 Отделение микробиологии, больница Университета Ниньо Хесуса, Мадрид, Испания.
- 14 Отделение микробиологии, Университетская больница Ла-Пас, Мадрид, Испания.

- 15 Отделение микробиологии, Университетская больница 12 октября, Мадрид, Испания.
PMID:
35333816
DOI:
10.1097/INF.0000000000003503
Дэвид Агилера-Алонсо и др.
Педиатр Infect Dis J.
.
. 2022 1 мая; 41(5):e235-e242.
doi: 10.1097/INF.0000000000003503.
Авторы
Дэвид Агилера-Алонсо
1
2
, Силке Кирхшлегер Ньето
3
, Мария Фатима Ара Монтохо
4
, Франсиско Хосе Санс Сантаеуфемия,
5
, Хесус Сааведра-Лозано
1
2
, Беатрис Сото
6
, Мария Белен Каминоа
7
, Арантча Берзоша
8
, Луис Прието Тато
9
, Эмилия Серсенадо
10
, Альфредо Тагарро
11
, Дэвид Молина Арана
12
, Мерседес Алонсо Санс
13
, Мария Пилар Ромеро Гомес
2
14
, Фернандо Чавес Санчес
15
, Фернандо Бакеро-Артигао
2
Принадлежности
- 1 Отделение детских инфекционных заболеваний, отделение педиатрии, больница общего профиля Университета Грегорио Мараньона, Объединение Фонда исследований матери и ребенка семьи Алонсо (UDIMIFFA), Институт медицинских исследований Испании Грегорио Мараньон, Мадрид (Ii.
 S.
S. - 2 CIBER en Enfermedades Infecciosas (CIBERINFEC), Instituto de Salud Carlos III, Мадрид, Испания.
- 3 Отделение педиатрии, Centro de Salud, Мадрид, Испания.
- 4 Педиатрическое отделение, больница Universitario Quironsalud, Мадрид, Испания.
- 5 Отделение педиатрии, Больница Universitario Niño Jesús, Мадрид, Испания.
- 6 Педиатрическое отделение больницы Хетафе, Мадрид, Испания.
- 7 Отделение педиатрии, больница Торрехон, Мадрид, Испания.
- 8 Отделение педиатрии, Клиника Сан-Карлос, Мадрид, Испания.

- 9 Отделение детских инфекционных болезней, Университетская больница Доче де Октубре, Мадрид, Испания.
- 10 Отделение микробиологии, Больница общего университета Грегорио Мараньона, СИБЕРЕС, Центр биомедицинских исследований в области респираторных заболеваний, Мадрид, Испания.
- 11 Отделение педиатрии, Госпиталь Инфанта София, Мадрид, Испания.
- 12 Отделение микробиологии, Госпиталь Хетафе, Мадрид, Испания.
- 13 Отделение микробиологии, больница Университета Ниньо Хесуса, Мадрид, Испания.
- 14 Отделение микробиологии, Университетская больница Ла-Пас, Мадрид, Испания.

- 15 Отделение микробиологии, Университетская больница 12 октября, Мадрид, Испания.
PMID:
35333816
DOI:
10.1097/INF.0000000000003503
Абстрактный
Фон:
Эпидемиология внебольничной пневмонии (ВП) изменилась под влиянием социально-санитарных условий и прививочного статуса. Мы стремились проанализировать недавнюю эпидемиологию бактериальной ВП у госпитализированных детей в условиях высокого охвата пневмококковой вакцинацией и описать клинические характеристики педиатрической ВП Staphylococcus aureus.
Методы:
Были включены дети в возрасте до 17 лет, госпитализированные с 2008 по 2018 год с бактериальной ВП в 5 больницах третичного уровня в Испании. Случаи пневмококковой ВП были случайным образом выбраны в качестве сравнительной группы в соответствии с соотношением случай-контроль 2:1 для ВП, вызванного S. aureus.
Случаи пневмококковой ВП были случайным образом выбраны в качестве сравнительной группы в соответствии с соотношением случай-контроль 2:1 для ВП, вызванного S. aureus.
Полученные результаты:
Всего было диагностировано 313 бактериальных ВП: ВП Streptococcus pneumoniae (n = 236, 75,4%), ВП Streptococcus pyogenes (n = 43, 13,7%) и ВП S. aureus (n = 34, 10,9).%). На протяжении всего периода исследования распространенность S. pyogenes увеличивалась (годовое процентное изменение: +16,1% [95% ДИ: 1,7-32,4], P = 0,031), S. pneumoniae снижалась (годовое процентное изменение: -4,4% [95% ДИ : от -8,8 до 0,2], P = 0,057), а S. aureus оставался стабильным. Девять изолятов S. aureus (26,5%) были устойчивы к метициллину. В семнадцати случаях (50%) с ВП, вызванным S. aureus, были легочные осложнения, а в 21 (61,7%) потребовалась интенсивная терапия. ВП S. pneumoniae продемонстрировала тенденцию к более высокой частоте легочных осложнений по сравнению с ВП S. aureus (69).0,1% против 50,0%, P = 0,060), включая более высокую частоту некроза легких (32,4% против 5,9%, P = 0,003).
aureus (69).0,1% против 50,0%, P = 0,060), включая более высокую частоту некроза легких (32,4% против 5,9%, P = 0,003).
Выводы:
Заболеваемость S. aureus ВП у детей оставалась стабильной, тогда как распространенность пневмококковой ВП снижалась, а S. pyogenes ВП увеличивалась. У пациентов с S. aureus наблюдалась высокая частота тяжелых исходов, но более низкий риск легочных осложнений, чем у пациентов с S. pneumoniae.
Copyright © 2022 Wolters Kluwer Health, Inc. Все права защищены.
Заявление о конфликте интересов
У авторов нет финансирования или конфликта интересов, которые следует раскрывать.
Похожие статьи
Исход тяжелой бактериальной пневмонии в эпоху пневмококковой вакцинации.

Дель Росаль Т., Каминоа М.Б., Гонсалес-Герреро А., Фальсес-Ромеро И., Ромеро-Гомес М.П., Бакеро-Артигао Ф., Сайнс Т., Мендес-Эчеварриа А., Эскоса-Гарсия Л., Арасил Ф.Дж., Кальво К.
Дель Розаль Т. и др.
Фронт Педиатр. 2020 дек 15;8:576519. doi: 10.3389/fped.2020.576519. Электронная коллекция 2020.
Фронт Педиатр. 2020.PMID: 33384973
Бесплатная статья ЧВК.Эпидемиология госпитализированной педиатрической внебольничной пневмонии и бактериальной пневмонии после введения 13-валентной пневмококковой конъюгированной вакцины в национальную программу иммунизации в Японии.
Такеучи Н., Наито С., Окусу М., Абэ К., Сидзуно К., Такахаши Ю., Омата Ю., Наказава Т., Такэсита К., Хишики Х., Хосино Т., Сато Ю., Ишивада Н.
Такеучи Н. и др.
Эпидемиол инфекции. 2020 17 апр; 148:e91. doi: 10.1017/S0950268820000813.
Эпидемиол инфекции. 2020.
2020.PMID: 32299523
Бесплатная статья ЧВК.Заболеваемость, этиология и охват серотипов пневмококковыми вакцинами внебольничной пневмонии у взрослых: проспективное активное эпиднадзорное исследование населения в Бразилии.
Дуарте Ф.Г., Барберино М.Г., да Силва Морейра С., Рейс Дж.Н., Спинарди Дж.Р., де Алмейда Р.С., Аллен К.Е., Александр-Пэрриш Р., Брим Р., де Араужу Нету К.А., Морейра Э.Д.
Дуарте Ф.Г. и соавт.
Открытый БМЖ. 2022 15 апр;12(4):e059824. doi: 10.1136/bmjopen-2021-059824.
Открытый БМЖ. 2022.PMID: 35428648
Бесплатная статья ЧВК.Снижение заболеваемости и госпитальной летальности от внебольничной пневмонии среди детей в Испании (2001-2014 гг.).
Хименес Трухильо I, Лопес де Андрес А., Эрнандес-Баррера В.
 , Мартинес-Уэдо М.А., де Мигель-Диес Х., Хименес-Гарсия Р.
, Мартинес-Уэдо М.А., де Мигель-Диес Х., Хименес-Гарсия Р.
Хименес Трухильо I и др.
вакцина. 2017 27 июня; 35 (30): 3733-3740. doi: 10.1016/j.vaccine.2017.05.055. Эпаб 2017 27 мая.
вакцина. 2017.PMID: 28558982
Бремя пневмококковой внебольничной пневмонии у взрослых в Европе: обзор литературы.
Торрес А., Сильониз К., Блази Ф., Чалмерс Д.Д., Гайлат Дж., Дартуа Н., Шмитт Х.Дж., Велте Т.
Торрес А. и др.
Респир Мед. 2018 Апрель; 137: 6-13. doi: 10.1016/j.rmed.2018.02.007. Epub 2018 19 февраля.
Респир Мед. 2018.PMID: 29605214
Обзор.
Посмотреть все похожие статьи
использованная литература
де Бенедиктис Ф.М., Керем Э., Чанг А.Б. и др. Осложненная пневмония у детей.
 Ланцет. 2020; 396: 786–798.
Ланцет. 2020; 396: 786–798.
Пикасо Дж.Дж., Руис-Контрерас Дж., Касадо-Флорес Дж. и др.; Группа изучения Геракла. Влияние 13-валентной пневмококковой конъюгированной вакцины на инвазивную пневмококковую инфекцию у детей в возрасте до 15 лет в Мадриде, Испания, с 2007 по 2016 год: клиническое эпиднадзорное исследование HERACLES. вакцина. 2019;37:2200–2207.
Оларте Л., Барсон В.Дж., Барсон Р.М. и др. Пневмококковая пневмония, требующая госпитализации у детей в США в эпоху 13-валентной пневмококковой конъюгированной вакцины. Клин Инфекция Дис. 2017; 64: 1699–1704.
Мадхи Ф., Леви С., Морин Л. и др.; Исследовательская группа по пневмонии; GPIP (группа детских инфекционных заболеваний).
 Изменение бактериальных причин внебольничного парапневмонического выпота и эмпиемы плевры у детей через 6 лет после введения 13-валентной пневмококковой конъюгированной вакцины. J Pediatric Infect Dis Soc. 2019;8:474–477.
Изменение бактериальных причин внебольничного парапневмонического выпота и эмпиемы плевры у детей через 6 лет после введения 13-валентной пневмококковой конъюгированной вакцины. J Pediatric Infect Dis Soc. 2019;8:474–477.
Зар Х.Дж., Барнетт В., Стадлер А. и др. Этиология детской пневмонии в хорошо вакцинированной когорте новорожденных в Южной Африке: вложенное исследование случай-контроль в исследовании здоровья детей Дракенштейна. Ланцет Респир Мед. 2016; 4: 463–472.
Типы публикаций
902:30
термины MeSH
вещества
Почему нет вакцины от стафилококка? – Медицинская школа Вашингтонского университета в Сент-Луисе
Посетите новостной центр
Пресс-релиз
Новый подход указывает на неиспользованные иммунные клетки, раннюю иммунизацию подход к разработке вакцины, направленный на активацию неиспользованного набора иммунных клеток, а также на вакцинацию против стафилококка (на фото) внутриутробно или в течение первых нескольких дней после рождения.
Стафилококковые бактерии, основная причина потенциально опасных кожных инфекций, наиболее опасны из-за устойчивых к лекарствам штаммов, которые стали серьезной угрозой для здоровья населения. Попытки разработать вакцину против метициллин-резистентного штамма Staphylococcus aureus (MRSA) не увенчались успехом благодаря повсеместному распространению и приспособляемости супербактерии к антибиотикам.
Теперь исследование Медицинской школы Вашингтонского университета в Сент-Луисе может помочь объяснить, почему предыдущие попытки разработать вакцину против стафилококка потерпели неудачу, а также предложить новый подход к разработке вакцины. Этот подход направлен на активацию незадействованного набора иммунных клеток, а также на иммунизацию против стафилококка внутриутробно или в течение первых нескольких дней после рождения.
Исследование на мышах показало, что Т-клетки — один из основных типов высокоспецифичных иммунных клеток организма — играют решающую роль в защите от стафилококковых бактерий. Большинство вакцин полагаются исключительно на стимуляцию другого основного типа иммунных клеток, В-клеток, которые вырабатывают антитела для атаки болезнетворных микроорганизмов, таких как бактерии.
Большинство вакцин полагаются исключительно на стимуляцию другого основного типа иммунных клеток, В-клеток, которые вырабатывают антитела для атаки болезнетворных микроорганизмов, таких как бактерии.
Результаты опубликованы в Интернете 24 декабря в Журнале клинических исследований.
«Во всем мире стафилококковые инфекции стали широко распространенной угрозой для здоровья из-за растущей устойчивости к антибиотикам», — сказала старший автор Джулиан Бубек Варденбург, доктор медицинских наук, директор отделения педиатрической интенсивной терапии университета. «Несмотря на все усилия медицинского сообщества, супербактерия продемонстрировала постоянную способность ускользать от лечения. Наши результаты показывают, что сильный ответ Т-клеток абсолютно необходим для защиты от стафилококковых инфекций».
Высококонтагиозный стафилококк выживает и размножается на коже человека и может передаваться через кожный контакт или через зараженные поверхности. Как правило, бактерии живут безвредно и незаметно примерно у одной трети населения. Находясь на коже, бактерии могут вызывать красные язвы, заполненные гноем. Всегда стойкий, супербактерия вызывает повторяющиеся инфекции примерно у половины своих жертв.
Находясь на коже, бактерии могут вызывать красные язвы, заполненные гноем. Всегда стойкий, супербактерия вызывает повторяющиеся инфекции примерно у половины своих жертв.
Штаммы стафилококка могут попасть в кровь, кости или органы и привести к пневмонии, тяжелому поражению органов и другим серьезным осложнениям у сотен тысяч людей каждый год. Ежегодно в США от лекарственно-устойчивых стафилококковых инфекций умирает более 10 000 человек.
«В течение последних 20 лет основное внимание в области вакцин против Staphylococcus aureus было направлено на создание ответов антител, а не на специфические ответы Т-клеток», — сказал Бубек Варденбург. «Этот новый подход многообещающий».
В течение почти 15 лет Bubeck Wardenburg изучал единственный токсин, называемый альфа-токсином, вырабатываемый стафилококком. Этот токсин играет роль в повреждении тканей при множественных формах инфекции. «Важным моментом в отношении альфа-токсина является то, что он обнаружен во всех штаммах стафилококка, то есть в тех, которые устойчивы к антибиотикам и не устойчивы к ним», — сказала она. «Понимание этого позволило нам разработать исследования на мышах, в которых изучалось влияние альфа-токсина на иммунный ответ при незначительных кожных инфекциях, а также при более серьезных инфекциях, распространяющихся через кровоток».
«Понимание этого позволило нам разработать исследования на мышах, в которых изучалось влияние альфа-токсина на иммунный ответ при незначительных кожных инфекциях, а также при более серьезных инфекциях, распространяющихся через кровоток».
Исследователи обнаружили, что иммунные клетки не защищали мышей, у которых на коже были небольшие инфекции стафилококка. Однако у мышей, подвергшихся опасным для жизни стафилококковым инфекциям в кровотоке, выработалась защита. «Мы обнаружили сильный ответ Т-клеток на стафилококк в кровотоке», — сказал Бубек Варденбург. «Напротив, количество Т-клеток уменьшилось при кожных инфекциях в результате воздействия токсина. Поскольку кожные инфекции очень распространены, мы считаем, что стафилококк использует альфа-токсин, чтобы не дать организму активировать Т-клеточный ответ, обеспечивающий защиту от бактерий».
С точки зрения общей картины, Бубек Варденбург сказал, что блокирование токсина при кожных инфекциях может привести к здоровому ответу Т-клеток.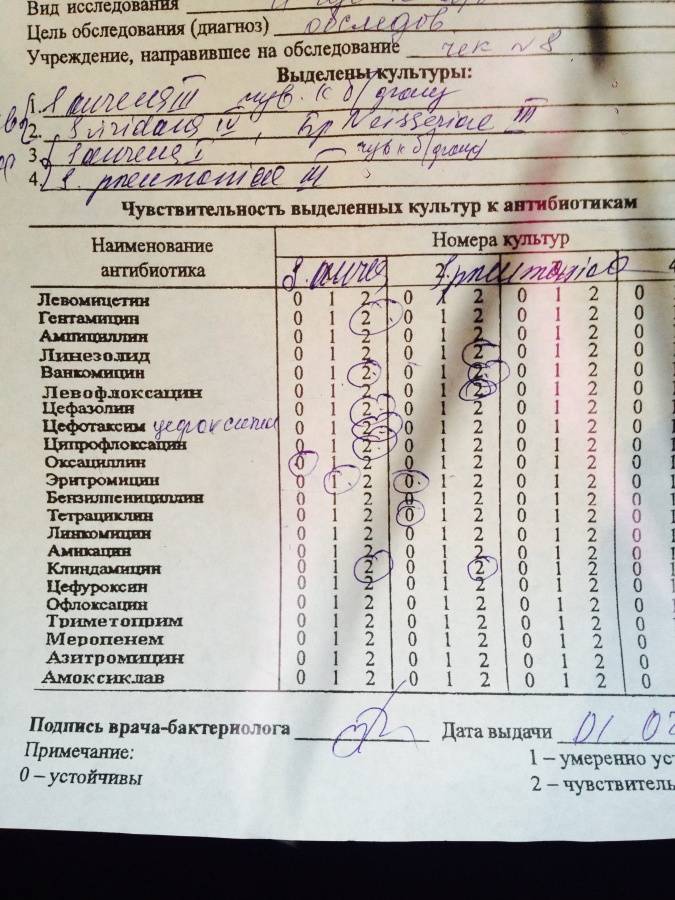
Кроме того, защита ответа Т-клеток с момента рождения может перепрограммировать общее влияние бактерий на иммунную систему. «Эта ошибка является преднамеренной и действует зловещим образом на раннем этапе», — сказала она. «Ошибка, по-видимому, использует токсин для формирования ответа Т-клеток таким образом, чтобы это было благоприятно для ошибки, но не для людей».
Предыдущие усилия по разработке вакцин были сосредоточены на взрослых. Однако, по словам Бубека Варденбурга, вакцина с большей вероятностью будет успешной, если ее вводить до того, как младенцы впервые столкнутся со стафилококком. Следовательно, иммунизация должна проводиться до первоначального контакта со стафилококком, чтобы заблокировать токсин и вызвать активный Т-клеточный ответ.
— Мы предполагаем две стратегии, — сказал Бубек Варденбург. «Одним из них является иммунизация беременных женщин, чтобы они могли передавать антитела, защищающие младенцев от токсина при рождении. Второй предполагает иммунизацию младенцев в течение дня или двух после рождения. Ни одна из этих стратегий до сих пор не рассматривалась для вакцин против стафилококка».
Ни одна из этих стратегий до сих пор не рассматривалась для вакцин против стафилококка».
Lee B, Olaniyi R, Kwiecinski J, Bubeck Wardenburg J. А-токсин Staphylococcus aureus подавляет антиген-специфический Т-клеточный ответ. Журнал клинических исследований. Онлайн 24 декабря 2019 г..
Исследование проводилось при поддержке Национального института здоровья (NIH), гранты AI097434 и T32 HD007009; стипендия исследователей патогенеза инфекционных заболеваний фонда Burroughs Wellcome Foundation; и Программа обучения роста, развития и инвалидов Чикагского университета.
1500 преподавателей Медицинской школы Вашингтонского университета также являются медицинским персоналом детских больниц Барнс-Джуиш и Сент-Луис. Медицинская школа является лидером в области медицинских исследований, обучения и ухода за пациентами и входит в десятку лучших медицинских школ страны по версии US News & World Report. Медицинская школа связана с BJC HealthCare благодаря своим связям с детскими больницами Barnes-Jewish и St.



 S.
S.

 S.
S.

 2020.
2020. , Мартинес-Уэдо М.А., де Мигель-Диес Х., Хименес-Гарсия Р.
, Мартинес-Уэдо М.А., де Мигель-Диес Х., Хименес-Гарсия Р. Ланцет. 2020; 396: 786–798.
Ланцет. 2020; 396: 786–798. Изменение бактериальных причин внебольничного парапневмонического выпота и эмпиемы плевры у детей через 6 лет после введения 13-валентной пневмококковой конъюгированной вакцины. J Pediatric Infect Dis Soc. 2019;8:474–477.
Изменение бактериальных причин внебольничного парапневмонического выпота и эмпиемы плевры у детей через 6 лет после введения 13-валентной пневмококковой конъюгированной вакцины. J Pediatric Infect Dis Soc. 2019;8:474–477.