Содержание
Что за болезнь — корь и чем опасна корь для взрослых
Смоленская область, г. Сычевка, ул. Рабочая, д. 4
Многие инфекции гораздо опаснее для взрослых, чем для детей. Одной из таких болезней является корь, которая ежегодно уносит 165 000 жизней во всём мире. Последние годы заболевание корью взрослых в России участилось из-за снижения иммунитета против этой болезни. Люди, рождённые после 1956 года, утратили свой иммунитет, который был приобретён в результате прививки в 1 год или после перенесённой болезни. Прививки от кори в России были обязательными для детей в 1980 году. В 2014 году в России введена плановая вакцинация всех взрослых от кори. Прививки осуществляются вакциной ЖКВ (живая коревая культуральная вакцина).
До какого возраста делается прививка от кори взрослым? Делать или нет эту прививку?
Корь считается детской инфекцией, но заражаются ею и взрослые. Возбудитель болезни вирус. Заражение происходит от другого больного. Вирус передается во время контакта при чихании, кашле, насморке. Период инкубации 1-2 недели. Болезнь становится заразной уже в последние 2 дня инкубационного периода, когда еще нет даже признаков заболевания. Болезнь начинается с общих симптомов:
Возбудитель болезни вирус. Заражение происходит от другого больного. Вирус передается во время контакта при чихании, кашле, насморке. Период инкубации 1-2 недели. Болезнь становится заразной уже в последние 2 дня инкубационного периода, когда еще нет даже признаков заболевания. Болезнь начинается с общих симптомов:
- насморк, кашель, боли в горле;
- повышение температуры до 39-400С;
- конъюнктивит, сопровождающийся светобоязнью и слезотечением;
- отечность щек, лица;
- пятна, локализованные на слизистой оболочке щек возле коренных зубов и на деснах, появляются на 3 день;
- сыпь по всему телу.
Корь у взрослых значительно снижает иммунитет. Заболевание протекает гораздо тяжелее, чем у детей. Часто появляются такие осложнения:
- пневмония, вызванная коревым вирусом или бактериальной инфекцией;
- бронхит, отит, гепатит, синусит;
- поражение глаз в форме кератита в 20% случаев приводит к потере зрения;
- пиелонефрит;
- евстахиит протекает в тяжелой форме и может привести к тугоухости или потере слуха;
- менингит, менингоэнцефалит.

Грозные осложнения кори у взрослых:
Менингоэнцефалит – это поражение вирусом нервной системы человека. Осложнение встречается в 0,6% случаев. После снижения температуры в конце высыпаний внезапно резко вновь повышается температура, путается сознание, появляются судороги. Специфического лечения нет. Коревой энцефалит является причиной смерти в 25% случаев.
Единственное эффективное средство обезопаситься от опасной инфекции – вакцинация детей и взрослых против кори.
Когда делать прививку?
В рамках национальной программы плановая прививка от кори взрослым регламентируется графиком. На территории страны действует определенный график прививок, который определяет, когда и сколько раз делать прививку от кори взрослым. Бесплатная вакцинация проводится людям до 35 лет, которые раньше не болели и небыли привиты или же они не имели информации о своих прививках. Те лица, которые имели контакт с больными корью, независимо от возраста прививаются без оплаты, если им раньше не была сделана прививка, и они не болели этой болезнью.
Взрослым проводится2-хкратная вакцинация с 3 месячным интервалом между ними. Если прививка от кори взрослому была сделана один раз, то он проходит вакцинацию с самого начала, по 2-х кратной схеме.
Ревакцинация против кори у взрослых нет. Иммунитет после двукратной прививки сохраняется как минимум на 12 лет и больше.
Показания к вакцинации для взрослых.
Прививка ставится:
- для плановой вакцинации всех взрослых одномоментно от краснухи, кори и паротита;
- для экстренной профилактики при планировании путешествий;
- экстренная профилактика делается в случае контакта с заболевшими корью, вакцина в таких случаях вводится в продолжение 3 дней после контакта.
Вакцинация при планировании поездки за границу должна быть проведена за 1 месяц до планируемой поездки.
Противопоказания вакцинации для взрослых.
Прививка от кори взрослым имеет противопоказания. Временными противопоказаниями является респираторная инфекция или обострение имеющихся болезней. В этом случае прививка задерживается на месяц.
Временными противопоказаниями является респираторная инфекция или обострение имеющихся болезней. В этом случае прививка задерживается на месяц.
Абсолютные противопоказания:
- аллергическая реакция на куриные и перепелиные яйца;
- аллергия на антибиотики;
- аллергическая реакция на предыдущую вакцинацию;
- беременность и период лактации.
Заместитель главного врача
Моховая Зоя Петровна
Bolnica
Корь
Острое вирусное инфекционное заболевание, характеризующиеся лихорадкой, общей интоксикацией, энантемой (сыпь на слизистых оболочках – небо), этапным высыпанием пятнисто-папулезной сыпи (сыпь с бугорками разного размера на коже), поражением конъюнктив, носоглотки и верхних дыхательных путей.
Кто болеет?
Не болевшие корью и не привитые против данной инфекции высоко восприимчивы
к вирусу кори и могут заболеть в любом возрасте.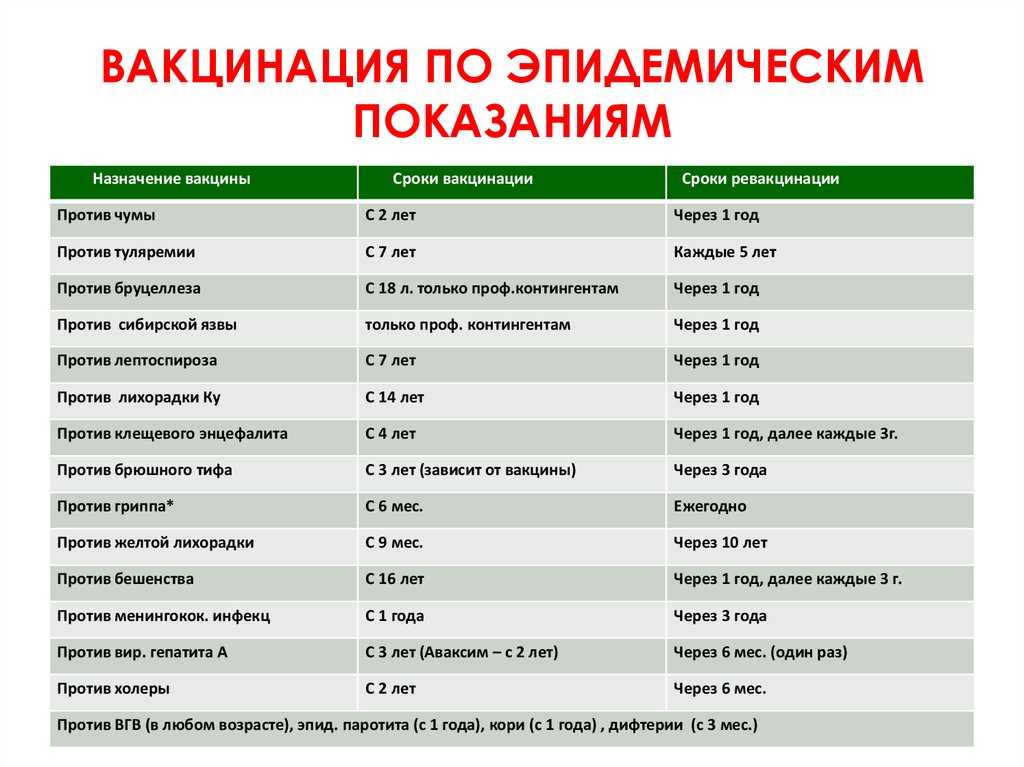
Кто является источником инфекции?
Источником инфекции является больной человек. Больной заразен за 3–4 дня до появления сыпи и первые 4 дня после высыпания. Инфекция передается воздушно-капельным путем — при кашле, чихании, разговоре. Вирус через 1–2 недели проникает в кровь и распространяется
практически во все органы и ткани.
Какие основные клинические признаки?
Инкубационный период длится 9–11 дней.
Начальный период характеризуется повышением температуры тела до 38–39 °C градусов, разбитостью, общим недомоганием, понижением аппетита, насморком с обильными слизистыми (прозрачными) или слизисто-гнойными (желто-зелеными) выделениями, сухим, «лающим» кашлем, осиплостью голоса, конъюнктивитом (глаза красные и слезятся больной жалуется резь в глазах, его раздражает яркий свет), энантемой в виде мелких красных пятен на слизистой оболочке мягкого и твердого неба, а также мелкими белесоватыми пятнышками
с узкой красноватой каемкой на слизистой оболочке щек.
На 3–4 день появляется коревая медно-красная папулезная сыпь. Сыпь состоит из мелких папул (бугорков), окруженных пятном; она мелкая и обильная, яркая; способна, сливаясь, покрывать всю поверхность тела, в тяжелых случаях на коже образуются мелкие кровоизлияния.
Для коревой сыпи характерна этапность высыпания:
▪ В первый день они появляются за ушами, на волосистой части головы, лице и шее;
▪ На второй день — на туловище, руках и бедрах;
▪ На третьи сутки — на нижних конечностях;
▪ С четвертого дня сыпь бледнеет и исчезает в той же последовательности.
На месте сыпи остаются буроватые пятна (пигментация), сменяющиеся шелушением.
Чем опасно заболевание?
Могут возникать осложнения: ларингит (воспаление гортани), круп (стеноз гортани), трахеобронхит, отит (воспаления уха), стоматит (воспаление слизистой оболочки рта), коревой энцефалит (воспаление мозга), менингит (воспаление мозговой оболочки), гепатит.
Наиболее частое осложнение кори — пневмония (воспаление легких).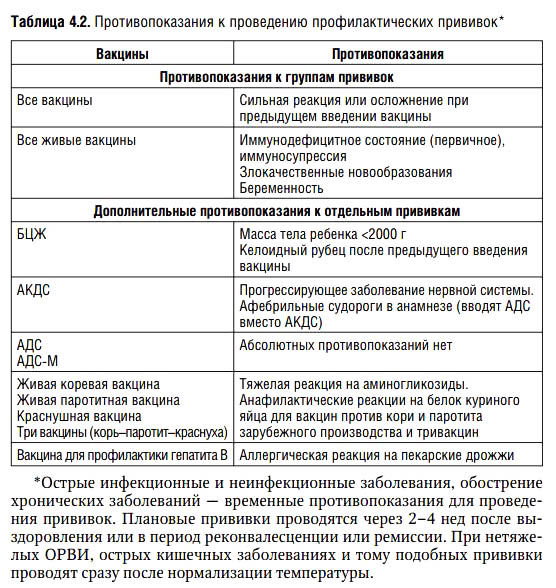 В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты.
В редких случаях осложненная корь может приводить к пожизненной инвалидности вследствие поражения мозга, слепоты и глухоты.
Как лечить заболевание?
Лечение проводится под обязательным контролем врача. При легком течении заболевания допускается лечение на дому.
При возникновении осложнений ребенка необходимо госпитализировать.
Как предупредить заболевание?
Самым эффективным средством профилактики является вакцинация.
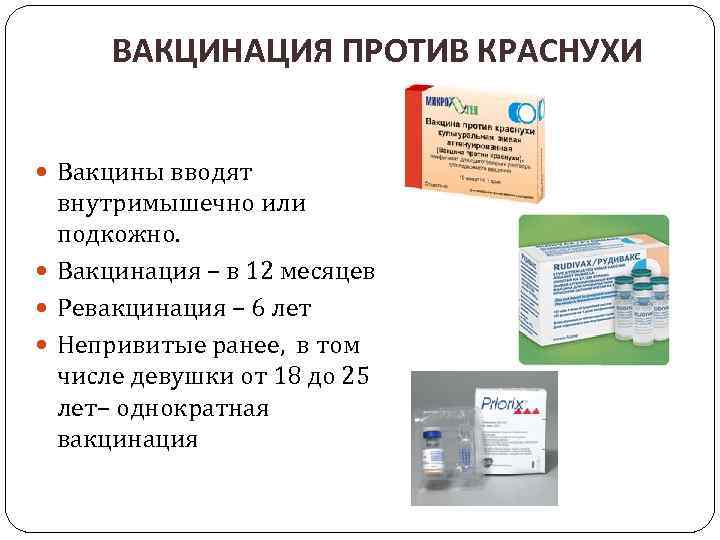
Когда проводится вакцинация?
Вакцинация — в возрасте 12 месяцев и ревакцинация в 6 лет.
Какие вакцины используются?
Моновакцины (против одного вида возбудителя): живая коревая вакцина (ЖКВ).
Комбинированные вакцины (против нескольких видов возбудителей): дивакцина паротитно-коревая, «Приорикс» — вакцина коревая, паротитная, краснушная.
Какие могут быть осложнения на введение вакцины?
У большинства детей никаких побочных явлений после вакцинации нет. Может быть повышение температуры тела (как правило, не выше 37–38 °C), легкое недомогание в течение 2–3 дней.
Может быть повышение температуры тела (как правило, не выше 37–38 °C), легкое недомогание в течение 2–3 дней.
У детей, склонных к аллергическим реакциям, может быть сыпь с 4 по 15 день после вакцинации. Серьезные осложнения крайне редки.
Какие противопоказания для проведения вакцинации?
▪ тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат) и на куриные яйца;
▪ первичные иммунодефицитные состояния, онкологические заболевания;
▪ сильная реакция (подъем температуры выше 40 градусов, отек, гиперемия или отек больше 8 см. в диаметре в месте введения препарата) или осложнение на предыдущую прививку;
▪ беременность.
Обязательства и исключения в отношении вакцинации
Меры предосторожности | Применимые прививки Для прививок, необходимых для поступления в дошкольные учреждения и школы TK/K-12 |
Болезнь средней или тяжелой степени с лихорадкой или без нее | DTap, Tdap, DT, Td, IPV, Hib, HepB, MMR, Varicella |
Аллергия на латекс 15 | DTap, Tdap, DT, Td, IPV, Hib, HepB, MMR, Varicella См. «Список латекса в упаковке вакцин » CDC . |
Синдром Гийена-Барре в течение 6 недель после предыдущей дозы вакцины, содержащей столбнячный анатоксин | ДТаП, Тдап б , ДТ, Тд |
Реакции гиперчувствительности типа Артюса в анамнезе после предшествующей дозы вакцины, содержащей столбнячный анатоксин или дифтерийный анатоксин | DTaP, Tdap c , DT, Td |
Прогрессирующее или нестабильное неврологическое заболевание, такое как неконтролируемые судороги и прогрессирующая энцефалопатия | DTaP d , Tdap |
Инфантильные спазмы | DTaP |
Припадки в личном или семейном анамнезе | MMRV |
Получение продукта(ов) крови, содержащего антитела, за последние 11 месяцев e | MMR, Ветряная оспа |
Тромбоцитопеническая пурпура и/или тромбоцитопения в анамнезе изолированно или после предшествующей MMR | ММР |
Необходимость проведения туберкулиновой кожной пробы (TST) или анализа высвобождения гамма-интерферона (IGRA) | MMR |
Нелеченый или подозреваемый активный туберкулез | MMR |
Получение специфических противовирусных препаратов (например, ацикловира, фамцикловира или валацикловира) за 24 часа до иммунизации | Ветряная оспа |
Беременность ч | ИПВ |
Температура 105 ° F или выше в течение 48 часов после предшествующей дозы DTaP или DTP я | ДТаП |
Использование аспирина или продуктов, содержащих аспирин j | Ветряная оспа |
Болезни и вакцины Кавасаки — Общество
октябрь 2018 г.
Это заявление получило поддержку Агентства по регулированию лекарственных средств и изделий медицинского назначения и Общественного здравоохранения Англии.
Нам известно о некоторых дискуссиях, которые имели место в отношении вакцинации и болезни Кавасаки, вызванных примечаниями в некоторых брошюрах о вакцинах о том, что «Болезнь Кавасаки является редким побочным эффектом».
Учитывая серьезность этой проблемы, мы проконсультировались с экспертами Национальной службы здравоохранения Англии и Агентства по регулированию лекарственных средств и изделий медицинского назначения (MHRA), которые несут ответственность в этой области.
MHRA сообщило, что «имеющиеся данные не подтверждают причинно-следственную связь между любой плановой иммунизацией детей и развитием болезни Кавасаки». Это означает, что нам неизвестны какие-либо доказательства того, что вакцины вызывают болезнь Кавасаки.
Далее они сообщили, что «из-за естественного пика заболеваемости болезнью Кавасаки примерно в то же время, когда проводятся плановые прививки, неизбежно произойдет несколько случаев [в тот же период времени]». Но сообщения о случаях болезни Кавасаки не превышают ожидаемого числа случаев болезни Кавасаки, которые в любом случае произойдут — это говорит о том, что они совпадают с иммунизацией и не было доказано, что они вызваны какой-либо вакциной.
Но сообщения о случаях болезни Кавасаки не превышают ожидаемого числа случаев болезни Кавасаки, которые в любом случае произойдут — это говорит о том, что они совпадают с иммунизацией и не было доказано, что они вызваны какой-либо вакциной.
В: Итак, если нет доказательств того, что вакцины вызывают болезнь Кавасаки, почему ее иногда называют «редким побочным эффектом»?
Заболевания иногда указываются в литературе по продуктам как возможные побочные эффекты, но их связь с вакцинацией не доказана. Это было включено в список из-за очень небольшого числа случаев, зарегистрированных у детей во время первоначальных испытаний вакцины в течение определенного времени после вакцинации. Тщательный обзор показал, что случаи соответствуют естественным показателям, что позволяет предположить, что это случайное заболевание, а не вызванное вакциной. Дальнейшие исследования, проведенные с того времени, о которых нам известно, показывают, что не было установлено никакой связи между какими-либо вакцинами и болезнью Кавасаки.
В: Мой ребенок уже переболел болезнью Кавасаки. Что мне делать с его прививками?
Иммунизация всеми живыми вакцинами должна быть отложена как минимум на 6 месяцев после эпизода болезни Кавасаки, леченного ВВИГ, в основном из-за потенциальной недостаточной эффективности вакцин после ВВИГ. После этого все вакцины следует вводить в соответствии с рекомендациями национального руководства. Поскольку ВВИГ особенно подавляет реакцию на противокоревую вакцину и в соответствии с последними международными рекомендациями, также предлагается отложить введение вакцины MMR (и вакцины против VZV) как минимум на 11 месяцев после лечения ВВИГ. Поговорите со своим врачом, если вы считаете, что ваш ребенок подвергается высокому риску заболевания корью, поскольку он должен быть вакцинирован раньше.
В: Я все еще беспокоюсь – что мне делать?
Свяжитесь со своим семейным врачом, чтобы договориться о встрече, он сможет обсудить любые оставшиеся вопросы.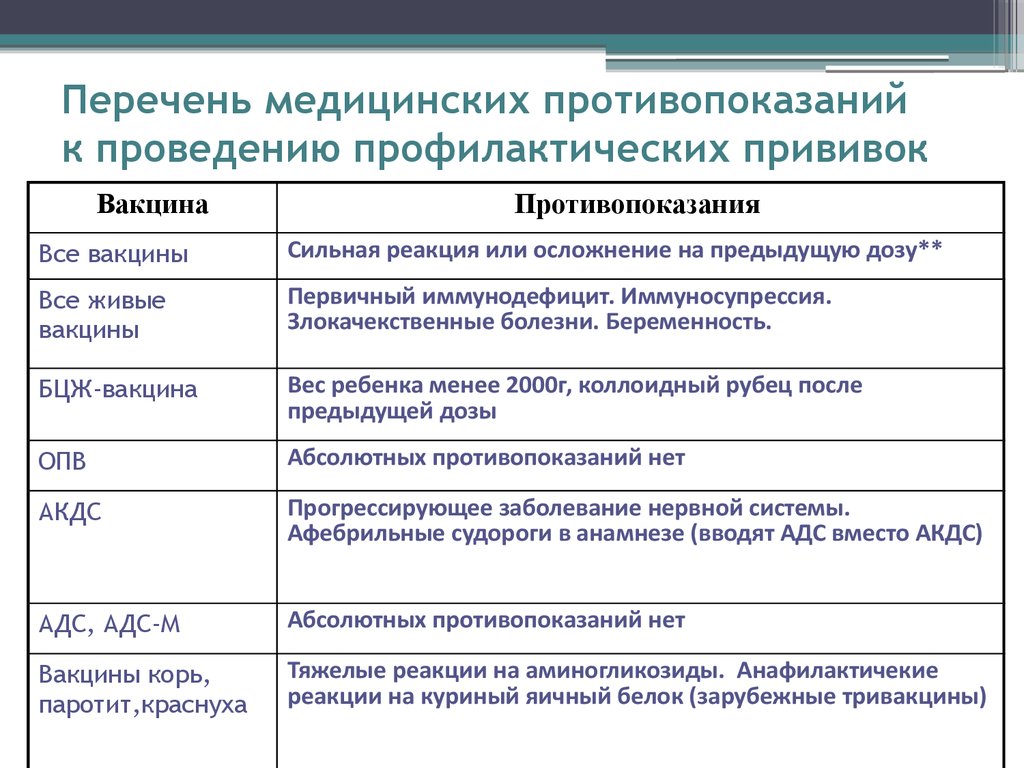

 аллергическая реакция. Примечание: пациенты с аллергией на латекс, которая не носит анафилактического характера (например, контактная аллергия на латексные перчатки), могут быть привиты как обычно.
аллергическая реакция. Примечание: пациенты с аллергией на латекс, которая не носит анафилактического характера (например, контактная аллергия на латексные перчатки), могут быть привиты как обычно. 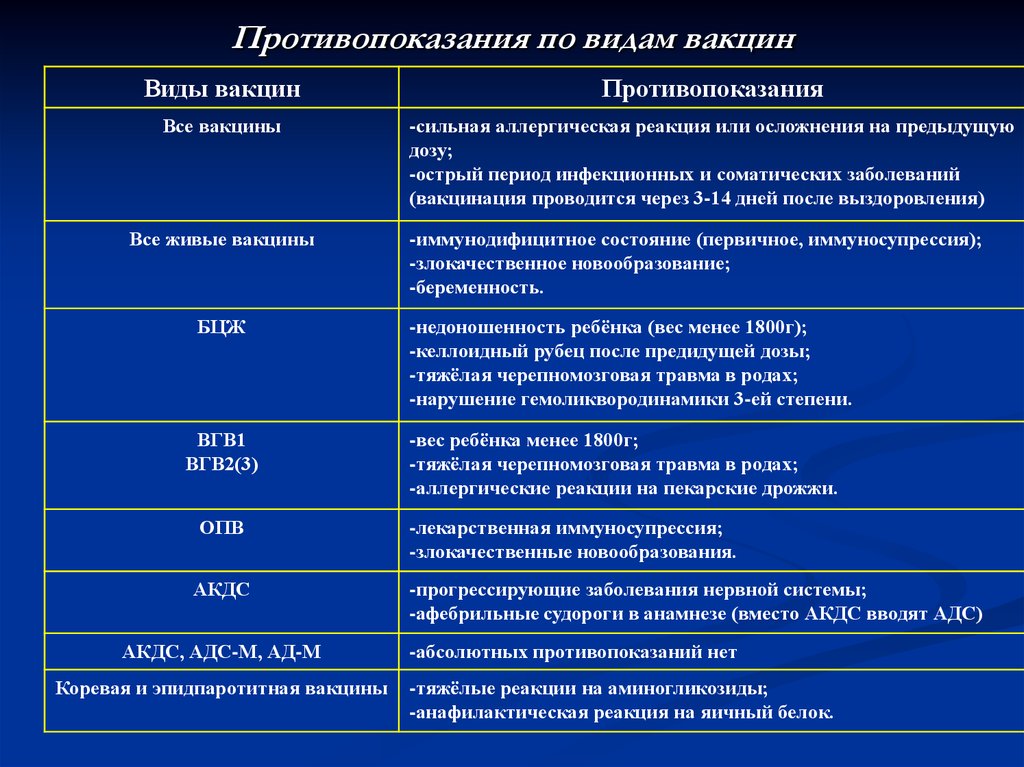
 ф
ф