Содержание
Топ-8 мифов о вакцине от «ковида» и их разоблачение — РБК
Фото: Холявчук Светлана/PhotoXPress.ru
Почти 800 тысяч петербуржцев к середине июля 2021 года завершили полный цикл вакцинации от коронавирусной инфекции. После заявлений об обязательной прививке не менее 65% работников госучреждений Петербурга, в городе выстроились очереди за вакциной как в торговых центрах, так и в поликлиниках. Время ожидания составляет 2-3 недели. Служба 122 по вопросам вакцинации приняла на прошлой неделе около 29 тысяч звонков.
Однако до достижения рекомендованного ВОЗ показателя в 60% привитого населения Петербургу еще далеко, а новый подъем заболеваемости может прийти в город уже в сентябре-октябре. Об этом предупредила профессиональное сообщество заведующая эпидемиологическим отделением Юго-Западного филиала ФБУЗ «Центр гигиены и эпидемиологии в городе Санкт-Петербурге» Юлия Соттаева на конференции «Вакцинация от COVID-19. Правда и мифы».
Русская рулетка или иммунизация
По мнению эпидемиолога, учитывая масштаб пандемии, у петербуржцев сегодня остался один выбор — естественная (через болезнь) или искусственная (через вакцинацию) иммунизация. «На сегодняшний день не существует специфического лечения от COVID-19, — пояснила Соттаева. — Протоколы лечения за время пандемии менялись много раз. Изначально это была мощнейшая антибиотикотерапия, что не принесло особой пользы, потому что она помогает при присоединении вторичной инфекции».
«На сегодняшний день не существует специфического лечения от COVID-19, — пояснила Соттаева. — Протоколы лечения за время пандемии менялись много раз. Изначально это была мощнейшая антибиотикотерапия, что не принесло особой пользы, потому что она помогает при присоединении вторичной инфекции».
adv.rbc.ru
«И по большому счету у нас два пути. Либо мы снимаем все ограничения, отменяем вакцинацию, люди общаются, активно заражаются, болеют и получают естественный иммунитет. Но цену такого пути могут себе представить медики — они знают, что это такое, когда не хватает коек в «ковидных» стационарах, когда идет такая высокая летальность. Либо иммунизация, которая позволяет свести к минимуму возможность смертельных исходов и тяжелых течений заболевания. Выбирая между игрой в русскую рулетку, когда мы можем ничего не делать, перезаражаться, но неизвестно, кто и как это все перенесет и с какими последствиями, и более предсказуемой иммунизацией, я думаю последнее — это самый оптимальный вариант», — заявила эпидемиолог.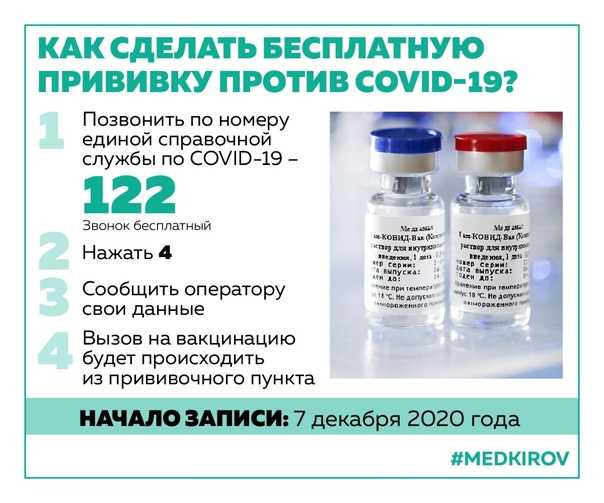
adv.rbc.ru
Мифы, в которые верят даже медики
При этом эксперт пожаловалась на обилие фейковой информации о вакцинации, которую иногда распространяют даже сами медработники. Возможно, поэтому люди с таким недоверием относятся к вакцинации, предположила она. В топ мифов представитель Роспотребнадзора включила самые распространенные вопросы и мнения:
- После вакцинации иммунитет снижается и можно легко заболеть «ковидом» или другими респираторными инфекциями
Юлия Соттаева объяснила, что никакая вакцина не влияет на интенсивность иммунного ответа. Антиген, который человек получает во время прививки, — один из сотен, что попадают в организм ежедневно. Тысячи бактерий и вирусов витают в воздухе, которым мы дышим, находятся на поверхностях и предметах, которых мы касаемся — и иммунитет борется с ними каждую минуту. В этом его ресурсы неистощимы и перегрузить вакциной иммунную систему невозможно. Соттаева утверждает, что вакцинация нужна, чтобы выработались «клетки памяти», которые при встрече с настоящим вирусом «обеспечат решительный ответ и быструю победу над врагом».
Соттаева утверждает, что вакцинация нужна, чтобы выработались «клетки памяти», которые при встрече с настоящим вирусом «обеспечат решительный ответ и быструю победу над врагом».
- Тем, кто переболел, прививаться не нужно
В Роспотребнадзоре так не считают. Юлия Соттаева поясняет: «Со временем количество антител к COVID-19 уменьшается, возникает опасность повторного заражения. К тому же до сих пор неизвестно, какое именно количество антител обеспечивает надежную защиту от вируса. Поэтому подстраховаться и обеспечить более мощный иммунитет будет нелишним». По наблюдениям врачей Роспотребнадзора, титр антител после прививки сохраняется до 6 месяцев, после этого он за редким исключением снижается.
Вирусолог Александр Семенов объяснял РБК Петербург, почему большое количество антител после перенесенной болезни не предохраняют человека от повторного заболевания: «Причина в том, что антитела у них зачастую «неидеальные». Вакцина стимулирует образование антител, которые атакуют вирус в его уязвимые места, а у переболевших большая доля антител не является смертельной для вируса. Такие антитела могут дать большой вклад в общее их количество, но они бесполезны в борьбе с вирусом». Кроме того, Петербург сейчас поражен новым, более агрессивным, штаммом коронавируса — Дельта. Он распространяется гораздо быстрее, в том числе среди молодежи и детей.
Такие антитела могут дать большой вклад в общее их количество, но они бесполезны в борьбе с вирусом». Кроме того, Петербург сейчас поражен новым, более агрессивным, штаммом коронавируса — Дельта. Он распространяется гораздо быстрее, в том числе среди молодежи и детей.
- Перед прививкой необходимо сдать анализ на антитела к коронавирусу
Смысла в этом нет, считает Юлия Соттаева. По ее мнению, наличие антител никак не мешает действию вакцины. «Даже если вы переболели коронавирусом и у вас имеются антитела, после вакцинации их количество увеличится, и защита станет надежнее».
- Если после прививки поднялась температура, ее нельзя сбивать, иначе не выработается иммунитет
Температура свидетельствует о том, что организм адекватно отреагировал на прививку. В случае вакцинации векторными препаратами в организм транспортируется ген коронавируса. При этом сам аденовирусный вектор лишен гена размножения и не представляет опасности для человека. Юлия Соттаева утверждает, что на выработку иммунитета к COVID-19 цифры на градуснике никак не влияют. Поэтому при высокой температуре необходимо принять привычное жаропонижающее средство. У каждого человека иммунный ответ индивидуален — кто-то лежит с температурой, другие переносят прививку без каких-либо выраженных симптомов. Оба варианта — норма. Важно учитывать, что побочные эффекты длятся не более 3 дней.
Юлия Соттаева утверждает, что на выработку иммунитета к COVID-19 цифры на градуснике никак не влияют. Поэтому при высокой температуре необходимо принять привычное жаропонижающее средство. У каждого человека иммунный ответ индивидуален — кто-то лежит с температурой, другие переносят прививку без каких-либо выраженных симптомов. Оба варианта — норма. Важно учитывать, что побочные эффекты длятся не более 3 дней.
- Вакцина от COVID-19 может дать положительный тест на заболевание
Такого быть не может, говорит эпидемиолог. Положительный тест свидетельствует о заражении вирусом в естественной среде. Ни в одной вакцине против COVID-19 не используется живой вирус, и он не может дать положительный результат ПЦР-теста или анализа на антиген.
- Вакцины от COVID-19 могут встраиваться в ДНК
По утверждению Юлии Соттаевой, ни одна из вакцин против коронавируса не влияет на ДНК и не взаимодействует с ней. Вакцины знакомят иммунные клетки организма с фрагментами генетического материала коронавируса, они их запоминают и начинают вырабатывать антитела, направленные на защиту от вируса.
- Людям с хроническими заболеваниями и пожилым прививаться нельзя
Первый этап прививочной кампании доказал эффективность вакцинации для людей старше 65 лет. По словам Соттаевой, эксперты видят снижение роста заболеваемости, в том числе тяжелыми формами, в этой группе. При этом наблюдается подъем среди людей от 18 до 40 лет, которые меньше других реагировали на призывы к вакцинации.
- После вакцинации носить маску необязательно
Вакцинированный человек может заразиться коронавирусом. 100-процентной гарантии прививка не дает. Другое дело, что инфекция будет протекать в более легкой или вовсе бессимптомной форме. В этом случае человек с сертификатом о вакцинации может стать источником заражения для окружающих. Поэтому в Роспотребнадзоре настаивают: маски остаются обязательным и необходимым атрибутом нашей действительности.
Ранее директор Городского центра медицинской профилактики Дмитрий Ченцов также говорил РБК Петербург, что прививка защищает людей с невыявленными аутоимунными заболеваниями от вероятности протекания болезни с гиперреакцией (агрессивной ответной реакцией иммунитета, которая может привести к летальному исходу — ред. ). А главный врач частной скорой помощи Coris Лев Авербах отмечал, что за всю историю вакцинация никогда не приводила к 100% иммунизации всей популяции, всегда были случаи, когда прививка не действовала на человека или он не получат ту силу иммунитета, чтобы сопротивляться инфекции.
). А главный врач частной скорой помощи Coris Лев Авербах отмечал, что за всю историю вакцинация никогда не приводила к 100% иммунизации всей популяции, всегда были случаи, когда прививка не действовала на человека или он не получат ту силу иммунитета, чтобы сопротивляться инфекции.
Когда будет эффект от вакцинации?
Когда вакцинация даст ощутимый эффект, пока неизвестно. Ученые продолжают исследования, и выбор люди вынуждены делать на основании имеющейся информации. Юлия Соттаева заявила, что сейчас в России проходит так называемая экстренная иммунизация. До достижения целевых показателей уровня коллективного иммунитета в 60% людям предлагают делать прививку каждые полгода, а впоследствии — раз в год. При этом до конца нет понимания, необходимо ли будет делать разные вакцины, на какие показатели здоровья в этом случае опираться, в какой последовательности прививаться имеющимися препаратами. Поход за этими ответами к участковому терапевту, как правило, безрезультатен.
Отметим, что директор института междисциплинарных исследований Европейского университета Антон Барчук ранее отмечал, что порог популяционного иммунитета поднялся: «Если раньше рассчитывали на 70% вакцинации, то сегодня, чтобы остановить эпидемию, по мнению многих стран, нужна практически тотальная вакцинация всего населения».
Повтор публикации от 13.07.2021
Грипп и вакцинация: правда и вымысел
Начинается осень, а вместе с ней – пора гриппа. Увы, уже привычная! Правда медики научились противостоять некогда жуткой эпидемии, поэтому сегодня грипп никого, как раньше, не пугает. Произошло это, прежде всего, благодаря вакцинации, которая проводится перед каждым новым эпидсезоном (сентябрь-ноябрь). В результате, к началу масштабного распространения вируса у людей формируется коллективный иммунный ответ, сохраняющийся в течение всего следующего года. Однако еще далеко не все ввели за правило прививаться от гриппа. Сегодня мы попробуем убедить их в такой необходимости, а поможет нам в этом врач-методист краевого Центра общественного здоровья и медицинской профилактики Александр Горячев, который прокомментирует самые известные факты и байки о гриппе. Выводы делайте сами…
Выводы делайте сами…
- Грипп обязательно сопровождается высокой температурой.
– Именно так. Отличительным признаком гриппа является температура 38,5-39°С с первых часов болезни. Если у вас нет высокой температуры тела, скорее всего это инфекция, вызванная не гриппом.
- При гриппе насморка не бывает.
– В первые дни заболевания часто закладывает нос, что связано с интоксикацией организма и отеком слизистой, но насморка действительно не бывает. Только на 3-4 день может появиться классический насморк, причина которого не вирус, а бактерии, которые воспользовались временным ослаблением вашего иммунитета.
- Лечить грипп не нужно: болезнь не опасна и пройдёт сама.
– Абсолютная ложь! Грипп очень опасен. Заболевание может закончиться летальным исходом, особенно у маленьких детей и людей пожилого возраста. Кроме того, болезнь может вызывать различные осложнения, например, пневмонию.
- При чихании и кашле больного гриппом частички слизи разлетаются со скоростью свыше 180 км/час.

– Об этом в своё время много говорили, но фактического подтверждения этой гипотезе так и не нашли. В любом случае, скорость распространения инфекции при гриппе очень высока!
- Грипп мороза не боится.
– Совершенно верно. А при температуре около нуля, вирус сохраняется до месяца. Именно поэтому пик заболеваемости приходится на оттепели.
- Денежные купюры распространяют грипп.
– И это так. Вирус гриппа сохраняется на деньгах до 2-х недель. Поэтому банкноты в некоторых странах печатают на бумаге с антисептическими свойствами.
- От гриппа помогают аспирин и антибиотики.
– Не только не помогают, но и смертельно опасны! При сочетании вирусной инфекции и ацетилсалициловой кислоты, входящей в состав аспирина и некоторых других препаратов, может развиться тяжелое состояние – синдром Рея. Антибиотики же действуют только на бактерии. Вирусы ничего общего с бактериями не имеют. Следовательно, лечить антибиотиками грипп бесполезно. А значит – и опасно, в связи с возможным развитием осложнений.
Следовательно, лечить антибиотиками грипп бесполезно. А значит – и опасно, в связи с возможным развитием осложнений.
- Чтобы не заболеть гриппом достаточно принимать витамины, есть больше лука, чеснока и лимона.
– Применение витаминов носит общеукрепляющий характер и непосредственно на вирус не действует. Оптимальным решением станет комплексная профилактика, которая предусматривает закаливание, иммуностимулирующие препараты, вакцинацию и, конечно, витамины.
- Прививаясь, человек может спровоцировать грипп.
– Ни одна вакцина не вызывает типичного заболевания. В процессе вакцинации в организм вводят или ослабленный вирус, или его части. Вирус, содержащийся в вакцине, не может вызвать заболевание, но может стимулировать организм к выработке антител. Последние связываются с вирусом и таким образом предотвращают инфицирование клетки и размножение вируса. Благодаря этому заболевание предупреждается еще до его начала.
- Вирусы гриппа постоянно мутируют, в результате, действующие вакцины становятся бесполезными.

– Неправильная трактовка фактов. Всемирная Организация Здравоохранения постоянно исследует перемещение вирусов по всему миру и на основании этих исследований дает предложения разработчикам вакцин. Даже если прогноз не оправдался на 100%, вакцина всё равно действует, так как большинство вирусов гриппа имеют общие антитела.
- Вакцинация от гриппа не даёт стопроцентной гарантии, поэтому прививаться не нужно.
– Опять же неверная логическая цепочка. Риск заражения гриппом после прививки остаётся, но он существенно снижается. Вакцинация обеспечивает защиту на 70-90%. Следовательно, прививаться необходимо!
Ранее мы писали о прогнозе на грядущий эпидсезон гриппа и его связи с карантинными мерами по борьбе с распространением коронавируса.
ГБУЗ «Центр общественного здоровья и медицинской профилактики» министерства здравоохранения Краснодарского края
Правда о вакцинах | Центр здоровья | Блог Healthy News
Health Hub
Имя автора: д-р Ашраф Хан, системный директор Больничной эпидемиологии
«Нерешительность в отношении вакцин» связана с возрождением смертельных болезней
Когда мы путешествуем в машине, большинство из нас пристегивается, потому что мы Знайте, что ремни безопасности спасают жизни. Кто из нас, увидев непристегнутого ребенка в надлежащем автокресле или с пристегнутым ремнем безопасности, не содрогнется и не забеспокоится?
Кто из нас, увидев непристегнутого ребенка в надлежащем автокресле или с пристегнутым ремнем безопасности, не содрогнется и не забеспокоится?
Как и ремни безопасности, вакцины спасают жизни. Возьмем, к примеру, комбинированную вакцину против кори, эпидемического паротита и краснухи (MMR). С 2000 года вакцина предотвратила 21,1 миллиона смертей во всем мире.
«Находится в эпицентре вспышки»
Но появилась тревожная тенденция: число случаев кори растет, несмотря на доступность безопасной и доступной вакцины.
В Соединенных Штатах в этом году было подтверждено более 1100 случаев кори в 30 штатах, говорит эпидемиолог доктор Ашраф Хан, директор отдела эпидемиологии и профилактики больниц Lee Health system. И это только июль.
«Это вдвое превышает количество случаев, зарегистрированных в 1994, предыдущий самый высокий год и наибольшее число случаев с тех пор, как корь была объявлена ликвидированной в 2000 году», — говорит д-р Хан. «Мы находимся в эпицентре вспышки».
Во всем мире число случаев кори выросло на 30 процентов, сообщает ВОЗ. В 2016 году от кори умерло 89 800 человек. В 2017 году это число подскочило до 110 000 смертей во всем мире, в основном среди детей в возрасте до 5 лет. Корь настолько заразна, что девять из 10 человек, не имеющих иммунитета, заразятся, если заразятся.
Симптомы кори могут быстро прогрессировать и вызывать серьезные осложнения у детей и взрослых, включая глухоту, пневмонию и воспаление головного мозга. Потенциально смертельная инфекция остается основной причиной детской смертности, которую можно предотвратить с помощью вакцин.
«Если вы привиты от этой болезни, вы не заразитесь ею и не передадите ее другим людям, у которых нет иммунитета», — говорит д-р Хан, бывший директор Всемирной организации здравоохранения по борьбе с инфекциями и устойчивостью к микробам. Сотрудничающий центр. «Чем больше людей вакцинировано, тем меньше возможностей для распространения болезни», — добавляет он.
Что стоит за всплеском заболеваемости корью?
Важно помнить, что в Соединенных Штатах вакцина против кори снизила число случаев заболевания на 99 процентов по сравнению с допрививочной эпохой. «Две дозы вакцины MMR защищают от кори на 97 %, а от свинки — на 88 %, — говорит доктор Хан. «Вакцина защищает вас и людей, которые не могут быть вакцинированы, потому что они слишком молоды или имеют ослабленную иммунную систему».
«Две дозы вакцины MMR защищают от кори на 97 %, а от свинки — на 88 %, — говорит доктор Хан. «Вакцина защищает вас и людей, которые не могут быть вакцинированы, потому что они слишком молоды или имеют ослабленную иммунную систему».
Органы здравоохранения ссылаются на «нерешительность в отношении вакцин» в связи с недавним всплеском случаев заболевания корью. ВОЗ определяет нерешительность в отношении вакцин как задержку в приеме или отказе от вакцин, несмотря на наличие службы вакцинации. Из-за потенциально смертельных последствий (такие города, как Нью-Йорк и штат Вашингтон объявили чрезвычайную ситуацию в области здравоохранения), нерешительность в отношении вакцин была включена ВОЗ в десятку основных угроз для глобального здравоохранения.
Доктор Хан говорит, что корь распространяется и вызывает вспышки в сообществах США среди групп людей, которые отказываются от прививок.
«Некоторые сообщества выступают против прививок по философским или религиозным причинам», — объясняет он. «Или они не осведомлены о доказанной эффективности вакцин. Кроме того, доступ к медицинской помощи представляет собой проблему. Некоторые люди могут жить слишком далеко или им слишком сложно путешествовать».
«Или они не осведомлены о доказанной эффективности вакцин. Кроме того, доступ к медицинской помощи представляет собой проблему. Некоторые люди могут жить слишком далеко или им слишком сложно путешествовать».
Доктор Хан подчеркивает, что вакцины не только защищают иммунизированных людей, но также могут снизить заболеваемость среди непривитых людей в обществе благодаря концепции «коллективного иммунитета». Делая прививку, вы защищаете себя и свое общество.
«Когда достаточное количество людей в сообществе получают прививку от определенной болезни, вирус не может так легко передаваться от человека к человеку», — говорит доктор Хан. «У всего сообщества меньше шансов заразиться. Даже люди, которые не могут пройти вакцинацию, будут иметь некоторую защиту от болезни. Это также означает, что если кто-то заболеет, шансы на вспышку намного ниже, потому что болезни труднее распространяться».
Обучение и доступ к медицинскому обслуживанию
Безопасный уровень вакцинации может значительно снизить распространение инфекционных заболеваний. В отношении кори уровень вакцинации населения должен составлять не менее 95 процентов, но только 91,1 процента детей в США в возрасте от 19 до 35 месяцев получили вакцину MMR в 2017 году. В некоторых частях страны это число еще ниже из-за нерешительности в отношении вакцинации.
В отношении кори уровень вакцинации населения должен составлять не менее 95 процентов, но только 91,1 процента детей в США в возрасте от 19 до 35 месяцев получили вакцину MMR в 2017 году. В некоторых частях страны это число еще ниже из-за нерешительности в отношении вакцинации.
«Содействие вакцинации против кори является общественной обязанностью, конечной целью которой является глобальная ликвидация и искоренение кори», — говорит д-р Хан. «Продолжение информационно-просветительских мероприятий и улучшение доступа к медицинской помощи могут повысить уровень вакцинации среди населения».
До тех пор, пока все больше людей не начнут вакцинировать себя и своих детей, число случаев заболеваний, которые можно предотвратить с помощью вакцин, будет продолжать расти, объясняет д-р Хан.
Безопасны ли вакцины?
Прежде чем вакцина будет лицензирована в США, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) проверяет все аспекты разработки, в том числе, где и как производится вакцина, а также исследования, проведенные на людях, получивших вакцину. FDA не будет лицензировать вакцину, если она не соответствует стандартам эффективности (насколько хорошо действует вакцина) и безопасности.
FDA не будет лицензировать вакцину, если она не соответствует стандартам эффективности (насколько хорошо действует вакцина) и безопасности.
Результаты исследований еще раз пересматриваются Центрами по контролю и профилактике заболеваний (CDC), Американской академией педиатрии и Американской академией семейных врачей, прежде чем лицензированная вакцина будет официально рекомендована для детей.
Каждая партия вакцины тестируется для обеспечения качества (включая безопасность) до того, как вакцина поступит в продажу. Кроме того, FDA регулярно инспектирует места, где производятся вакцины.
Каких побочных эффектов следует опасаться?
По данным CDC, вакцинация детей для защиты их от опасных для жизни заболеваний может вызвать легкие краткосрочные побочные эффекты, такие как покраснение и отек в месте инъекции, лихорадка и сыпь. Но самые серьезные риски, такие как тяжелые аллергические реакции, встречаются гораздо реже, чем болезни, от которых защищают вакцины.
По оценкам CDC, риск серьезной аллергической реакции на любую вакцину составляет 1 на 1 миллион доз.
Вызывают ли прививки аутизм?
С 2003 года CDC и ВОЗ провели несколько исследований и не обнаружили никакой связи между тимеросалом (консервант для вакцин, предотвращающий загрязнение многодозовых флаконов с вакцинами) и аутизмом. Также не обнаружено связи между вакциной MMR и аутизмом у детей.
Я взрослый. Нужна ли мне повторная прививка от кори?
CDC рекомендует, чтобы взрослые, родившиеся после 1956 года, получили хотя бы одну вакцину MMR.
Доктор Хан говорит, что если вы не уверены в своем статусе иммунизации, для проверки можно провести простой анализ крови. Проконсультируйтесь со своим лечащим врачом или семейным врачом, чтобы узнать больше о прививках и о том, какие из них подходят вам и вашей семье.
Если вы хотите внести свой вклад в Healthy News, свяжитесь с нами по адресу [email protected]
Правда о вакцинах | PublicHealthOnline.
 org
org
Degree CompletedHigh School Diploma/GEDSome CollegeAssociate DegreeBachelor’s DegreeMaster’s DegreeDoctorate Degree
Desired DegreeDiploma/CertificateAssociate DegreeBachelor’s DegreeMaster’s DegreeDoctorate
Program of InterestAll Healthcare ProgramsAlternative MedicineDental AssistantExercise ScienceGerontologyHealth AdministrationHealth EducationHealth InformaticsHealth ManagementHealth SciencesHealth ServicesMassage TherapyMedical AssistantMedical Billing & CodingMedical Office AdministrationMidwifeNutrition & DieteticsOccupational TherapyPharmacyPhysical Therapy & РеабилитацияОбщественное здравоохранениеРентгенологияРеспираторная терапияЭнографияПатология речиХирургРентгенологВсе программы психологии и консультированияПрикладной анализ поведенияДетская/подростковая психологияКлиническая психологияПсихология консультированияПсихология развитияСудебная/уголовная психологияСотрудники Промышленная/организационная психологияПсихология брака и семьиПсихическое здоровье C ounselingТрудотерапияШкольное консультированиеСоциальная работаЛогопедия Консультирование по вопросам злоупотребления психоактивными веществами/зависимости
Рекламный контент
СОДЕРЖАНИЕ
Что говорят профессионалы
Как на самом деле работают вакцины?
Сколько времени нужно, чтобы создать вакцину?
Какие вакцины рекомендуются
Ресурсы
В то время как коронавирус Covid-19 опустошает мир, мы часто слышим, как представители правительства и органов здравоохранения говорят, что жизнь не может вернуться к нормальной жизни, пока мы не получим вакцину. Почувствуют ли большинство людей облегчение, когда у них появится возможность пройти вакцинацию? Будет ли вакцинировано достаточно людей, чтобы уменьшить распространение Covid-19?
Почувствуют ли большинство людей облегчение, когда у них появится возможность пройти вакцинацию? Будет ли вакцинировано достаточно людей, чтобы уменьшить распространение Covid-19?
Университет Южного Нью-Гэмпшира
Рекомендованная программа: Бакалавр наук в области общественного здравоохранения, Магистр общественного здравоохранения (MPH), Магистр общественного здравоохранения (MPH) — Глобальное здравоохранение
Запрос информации
Университет Капелла
Рекомендуемая программа: Университет Капелла предлагает аккредитованные онлайн-программы бакалавриата, MHA, MPH, DHA и DrPH со специализациями в области общественного здравоохранения, управления здравоохранением, лидерства в области здравоохранения, информатики, операций, управления информацией и многого другого. Доступны стипендии.
Запрос информации
Walden University
Избранная программа: онлайн-программы бакалавриата, магистратуры и докторантуры в области общественного здравоохранения и укрепления здоровья.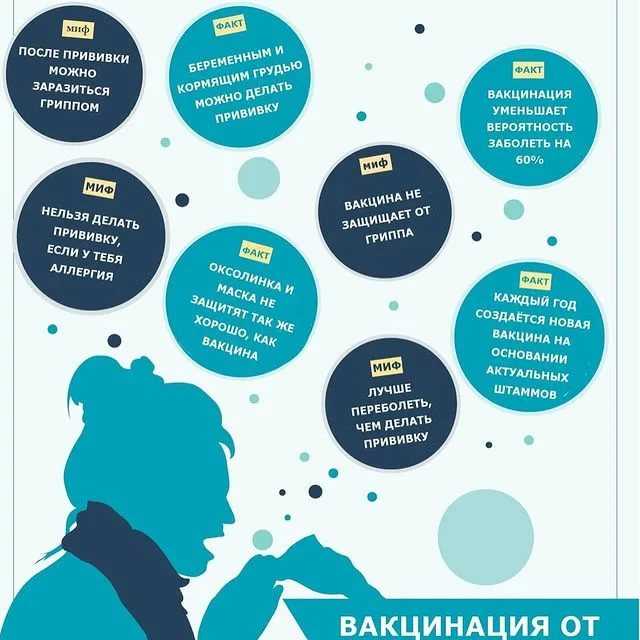
Запрос информации
Университет Гранд-Каньон
Рекомендуемая программа: онлайн-программы бакалавриата и магистратуры в области общественного здравоохранения, управления здравоохранением, медицинской информатики и медицинских наук.
Запрос информации
Arizona State University
Избранная программа: Старение населения, инфекционные заболевания и другие проблемы со здоровьем способствуют росту спроса на международных работников общественного здравоохранения. Наш бакалавр общественного здравоохранения готовит вас к решению этих проблем и улучшению глобального здравоохранения.
Запрос информации
Во-первых, важно понять, как вакцины в целом улучшили нашу жизнь, и развеять опасения людей, которые могут относиться к ним скептически.
Поскольку использование вакцин стало широко распространенным в 20-м веке, большинство из нас, живущих сегодня в развитом мире, избегают зрелищ, которые были частью повседневной жизни для многих в прежние времена: раны от оспы, покрывающие все тело близкого человека, продолжающийся тризм челюсти до спазмов мышц тела и смерти от столбняка, паралича и смерти от полиомиелита, болезненно опухшего горла и энцефалита от свинки, и этот список можно продолжить. Часто от этих недугов больше всего страдали дети.
Часто от этих недугов больше всего страдали дети.
Ожидаемая продолжительность жизни тех, кто родился в 1900 году, до того, как вакцины стали широко применяться в Соединенных Штатах, составляла 49 лет. Сегодня это число составляет около 79. Рассмотрим следующие показатели инфицирования и смертности от болезней, которые можно предотвратить с помощью вакцины:
- Оспа – уровень смертности 30%, коэффициент заражения от 0,9 до 2,1
- Корь – уровень смертности до 10%, уровень заражения от 12 до 18 лет
- Полиомиелит – менее 1%, частота инфицирования от 5 до 7
Теперь примените эти показатели смертности к текущему населению Соединенных Штатов, которое, согласно переписи населения США, составляет 328,2 миллиона человек.
Хотя трудно сказать точно, сколько людей каждый год будет заражаться и умирать от перечисленных выше предотвратимых болезней, просто учтите следующее: на каждого человека, зараженного сезонным гриппом, приходится от одного до двух человек (инфекция ставка от 0,9 до 2,1). И в среднем каждый год 8% людей в США заболевают сезонным гриппом.
И в среднем каждый год 8% людей в США заболевают сезонным гриппом.
Но благодаря вакцинам нам не нужно беспокоиться о том, что мы или наши дети умрут или станут калеками и изуродованными от предотвратимой болезни. На самом деле, по мере того, как последующие поколения избегали этих ужасных страданий, все большее число людей даже принимают вакцины как должное; они не понимают, насколько плохой может быть жизнь без них.
Обращение к скептикам в отношении вакцин
Термин «теоретики заговора» часто используется как уничижительный термин для маргинализации людей, принадлежащих к скептически настроенному спектру. На самом деле хорошо быть скептиком. Всякий раз, когда появляется новое научное исследование или теория, ученые первыми начинают сомневаться. «Антипрививочники» — еще один уничижительный термин, который часто используется для снисхождения к людям, обеспокоенным потенциальными негативными последствиями вакцин для здоровья.
Эти уничижительные термины хороши для обозначения еретиков и плохо для новообращенных. Правда в том, что на первый взгляд в вакцинах есть некоторые законно сомнительные аспекты, особенно для обеспокоенных родителей, которые хотят лучшего для своих детей:
Правда в том, что на первый взгляд в вакцинах есть некоторые законно сомнительные аспекты, особенно для обеспокоенных родителей, которые хотят лучшего для своих детей:
- Некоторые вакцины содержат ртуть, и ученые подозревают, что ртуть является экологическим фактором риска, вызывающим аутизм и нарушения обучаемости
- Некоторые вакцины включают инъекцию живой болезни
- Вакцины могут иметь опасные побочные эффекты
- Не всем нужно вакцинироваться, потому что коллективный иммунитет обеспечивает защиту
НАЙТИ ШКОЛЫ
Рекламный контент
Что говорят профессионалы
Хотя приведенные выше утверждения верны, знание лежащих в их основе сложностей означает, что вы будете иметь более полное представление о безопасности вакцин.
Проблема №1: Некоторые вакцины содержат ртуть, и ученые подозревают, что ртуть является экологическим фактором риска, вызывающим аутизм и нарушение обучаемости.
Это правда, что некоторые вакцины содержат ртуть, и ученые подозревают, что воздействие ртути является фактором риска окружающей среды, который может повысить уровень аутизма и нарушений обучаемости. Но вот что еще важно знать.
Но вот что еще важно знать.
Вакцина MMR (корь, эпидемический паротит, краснуха), вакцина против ветряной оспы, инактивированная вакцина против полиомиелита и пневмококковые конъюгированные вакцины (вакцины против стрептококковой пневмонии) никогда не содержали ртути.
С 2001 года ртуть исключена из других вакцин, предназначенных для детей. Все вакцины, которые обычно рекомендуются для детей в возрасте шести лет и младше, доступны в составе, не содержащем ртути.
Наиболее распространенной вакциной, содержащей ртуть, является вакцина против сезонного гриппа, которая также доступна в рецептурах, не содержащих ртуть.
Кроме того, опасность ртути зависит от того, в каком химическом соединении она находится. То же самое и со спиртом. Вы можете выпить этиловый спирт вечером, а когда проснетесь на следующее утро с головной болью, удивитесь, какие неловкие вещи вы сделали. Если вы выпьете метиловый спирт, вы ослепнете.
В вакцинах, содержащих ртуть, ртуть содержится в ингредиенте тимеросале. Тимеросал содержит этилртуть, и этот вид ртути расщепляется и легко выводится из организма; она не представляет опасности накопления, как более вредная форма ртути, метилртуть.
Тимеросал содержит этилртуть, и этот вид ртути расщепляется и легко выводится из организма; она не представляет опасности накопления, как более вредная форма ртути, метилртуть.
Метилртуть представляет опасность для человека в окружающей среде. Это тип ртути, от которой люди могут заболеть, если едят слишком много загрязненных морепродуктов. Это также тот тип ртути, который связан с повышенным уровнем аутизма и нарушениями обучаемости.
Этилртуть, разновидность ртути, используемая в некоторых вакцинах, была изучена, и было обнаружено, что она не связана с аутизмом. В некоторых редких случаях у людей может быть аллергия на этилртуть.
Проблема № 2: Некоторые вакцины включают инъекцию живой болезни
Это правда. Некоторые вакцины, такие как вакцины MMR и ветряная оспа, содержат живые, но ослабленные (аттенуированные) формы заболеваний, которые позволяют вашей иммунной системе распознавать каждую из них и вырабатывать гуморальный ответ с относительно низким риском.
Однако живые аттенуированные вакцины относительно более опасны, чем другие типы вакцин, в состав которых входят мертвые вирусы и бактерии. Поэтому они не считаются безопасными для людей с ослабленной иммунной системой или беременных женщин и не рекомендуются для младенцев в возрасте до одного года. С другой стороны, живые аттенуированные вакцины обеспечивают наилучший иммунный ответ; пожизненный относительный иммунитет.
Вероятность того, что живая аттенуированная вакцина заразит вакцинированного человека, очень мала. Такого почти никогда не происходит, и риск этого намного ниже, чем риск фактического заражения болезнью без вакцинации.
И чиновники от здравоохранения очень внимательно рассматривают эти шансы. Именно по этой причине прививка от оспы больше не требуется. Оспа была ликвидирована, и поэтому потенциал осложнений, связанных с вакциной, какими бы ничтожными они ни были, перевешивает практически нулевой риск заражения ею.
Другие вакцины содержат инактивированные (мертвые) вирусы и бактерии, их компоненты или связанные с ними токсины. К ним относятся вакцины от коклюша (коклюша), столбняка и дифтерии. Заразиться от этих типов вакцин невозможно.
К ним относятся вакцины от коклюша (коклюша), столбняка и дифтерии. Заразиться от этих типов вакцин невозможно.
Проблема № 3: вакцины могут иметь опасные побочные эффекты
Могут, но это редкость, и шансы заболеть и испытать негативные и потенциально опасные для жизни последствия чего-то вроде кори или эпидемического паротита намного выше . То же самое касается вероятности аллергии на вакцину.
Проблема № 4: Не всем нужно вакцинироваться, потому что коллективный иммунитет обеспечивает защиту
Коллективный иммунитет возникает, когда так много людей невосприимчивы к инфекционному заболеванию – в результате того, что они уже заразились им и выработали естественный иммунитет, или через иммунизацию — что он не может распространяться на других и сохраняться в популяции; он побежден иммунной системой человека, прежде чем он сможет утвердиться в своем следующем хозяине.
Хотя верно то, что коллективный иммунитет обеспечивает защиту для тех, кто не вакцинирован, необходимое количество людей в «стаде», которые должны быть вакцинированы или невосприимчивы, различно для каждого инфекционного заболевания.
Для такого высококонтагиозного заболевания, как корь, для иммунитета к слуху требуется примерно 95% населения. Сами вакцины обычно эффективны на 95-99%, поэтому эта погрешность делает вакцинацию против кори особенно важной.
Коллективный иммунитет к сезонному гриппу срабатывает, когда около 60% населения невосприимчивы.
Текущие прогнозы пандемии Covid-19, которая, по-видимому, более заразна, чем сезонный грипп; на каждого заразившегося заражают от пяти до шести человек, если не проводить профилактические меры по последним данным – необходимый коллективный иммунитет не ниже 82%.
Если вы полагаетесь только на коллективный иммунитет, вы делаете ставку, шансы которой не в вашу пользу, а также подвергаете всех остальных в сообществе повышенному риску.
Как на самом деле работают вакцины?
Иммунная система вашего организма может идентифицировать вторгающиеся инфекционные заболевания, разработать план атаки, реализовать этот план для успешного поражения и запомнить свой план атаки на будущее, если злоумышленник когда-либо вернется.
Вакцины — это способ безопасного внедрения потенциально вторгающихся инфекционных заболеваний в иммунную систему вашего организма. Существует четыре основных типа:
- Живые аттенуированные (ослабленные) вакцины – это ослабленные версии вирусов и бактерий, обеспечивающие наилучшую пожизненную защиту, но поскольку они содержат живые компоненты, их не рекомендуют людям с ослабленной иммунной системой, например людям с ВИЧ/СПИДом. СПИД.
- Инактивированные вакцины – их изготавливают из цельных кусочков мертвых бактерий и вирусов. Ваше тело все еще может распознавать эти заболевания и относительно эффективно развивать и поддерживать свой иммунный ответ.
- Субъединичные вакцины – изготавливаются из частичных компонентов мертвых бактерий и вирусов. Однако, поскольку они связаны только с частичными проявлениями болезни, иммунной системе вашего организма может потребоваться время от времени напоминать об этом с помощью бустерной инъекции.

- – иногда проблемой являются не сами бактерии или вирусы; это токсины, которые они производят. Эти вакцины защищают от них, но поскольку ваша иммунная система сама не вырабатывает антигены токсинов, ее необходимо периодически обновлять. Вакцина от столбняка тому пример.
Вакцины против анатоксина
Вакцины дают наилучшие результаты, когда вакцинированы все члены общества. Из-за особенностей индивидуальной иммунной системы вакцины не действуют у 1-5% людей. Люди с ослабленной иммунной системой, которые не могут получать живые аттенуированные вакцины, и те, у кого аллергия на определенные вакцины, также снижают общий уровень иммунитета в сообществе. Это влияет на уровень коллективного иммунитета, подчеркивая, почему вакцинация важна для всех.
Сколько времени нужно, чтобы создать вакцину?
Время, необходимое для разработки вакцины, зависит от нескольких факторов, начиная с самого инфекционного заболевания. От некоторых болезней, которые существовали веками, например от простуды, вакцин не существует. Говорят, что малярия разрушила Римскую империю, но эффективной вакцины от нее до сих пор нет. В случае с малярией быстро развивающийся паразит до сих пор мешал усилиям по вакцинации, хотя в настоящее время проводятся некоторые испытания.
Говорят, что малярия разрушила Римскую империю, но эффективной вакцины от нее до сих пор нет. В случае с малярией быстро развивающийся паразит до сих пор мешал усилиям по вакцинации, хотя в настоящее время проводятся некоторые испытания.
Помимо естественных ограничивающих факторов спрос и финансирование также оказывают большое влияние на разработку вакцин. Когда нет никаких причудливых проблем, созданных природой, и есть большой спрос, вакцины могут быть разработаны всего за 18 месяцев.
Существует сложный процесс тестирования вакцин на безопасность, который требует времени. Сначала его тестируют на животных, затем производят в соответствии со строгими правилами, затем проводят клинические испытания на людях, и после утверждения его нужно производить и распространять в соответствии с уровнем спроса. Каждый из этих шагов может занять месяцы.
Некоторые вакцины от болезней, которые быстро мутируют, должны быть повторно выпущены и обновлены. Примером этого является вакцина против сезонного гриппа, которая обновляется дважды в год. Бустерные прививки для других типов вакцин необходимы, чтобы напомнить иммунной системе вашего организма о необходимости сохранять бдительность в отношении определенного заболевания или оживить его антигенами, а не потому, что инфекционное заболевание мутировало.
Бустерные прививки для других типов вакцин необходимы, чтобы напомнить иммунной системе вашего организма о необходимости сохранять бдительность в отношении определенного заболевания или оживить его антигенами, а не потому, что инфекционное заболевание мутировало.
В случае Covid-19 во всем мире предпринимаются усилия по разработке вакцины, которая могла бы появиться на рынке уже через год, а если более реалистично, то через 18 месяцев. Поскольку это новый вирус, неизвестный нашей иммунной системе, вероятно, потребуются две прививки с интервалом в месяц, и в идеале иммунитет будет получен примерно через две недели после второй.
НАЙТИ ШКОЛЫ
Рекламный контент
Какие вакцины рекомендуются?
Каждый штат может устанавливать свои собственные требования к вакцинации и случаи, когда могут быть предоставлены исключения.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют прививки от следующих заболеваний (многие требуют многократных прививок и периодических ревакцинаций):
Для детей до шести месяцев:
- Гепатит B
- Дифтерия
- Столбняк
- Коклюш (коклюш)
- Гемофильная палочка типа b
- Полиомиелит (неактивный инъекционный)
- Пневмококковая
- Ротавирус
- Грипп (вводится в возрасте шести месяцев и ежегодно в течение всей жизни)
Для детей от одного до двух лет:
- Ветряная оспа
- Корь
- Свинка
- Краснуха
- Гепатит А
Для детей от 11 до 12 лет:
- Менингококковый конъюгат
- ВПЧ
Для взрослых в возрасте 19-26 лет:
- Менингит
Для взрослых в возрасте 50 лет :
- Зостер (опоясывающий лишай)
Ресурсы
- Census.