В.К. Таточенко ВАКЦИНОПРОФИЛАКТИКА ИНФЕКЦИЙ У ДЕТЕЙ С ХРОНИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ Научный Центр здоровья детей РАМН, Москва В то время как абсолютные противопоказания регистрируются у очень небольшого числа детей, подлежащих вакцинации, проблемы временных отводов от прививок и сроков их проведения часто касаются детей с хронической патологией. Приказ МЗ РФ от 18.12.97 № 375 содержит рекомендации отложить плановую вакцинацию до окончания острых проявлений заболевания и обострений хронических заболеваний, т.е. до того времени, когда нет риска ухудшения течения болезни, которое могло бы быть связано с прививкой или приписано ей. Ряд хронических болезней (анемия, гипотрофия, рахит и т.д.) не таит в себе угрозы осложнений, так что они не могут являться причиной отводов. Но при многих болезнях при решении вопроса о вакцинации приходится учитывать как характер терапии, так и признаки активности процесса. Представленные материалы включают данные и рекомендации ВОЗ, Американской Академии Педиатрии, а также результаты исследований, проведенных в Европе, в т.ч. в России [1-6]. Основными положениями используемых материалов являются: Эти общие положения базируются на достаточно многочисленных исследованиях, проведенных по всему миру. Иммунизация всеми вакцинами детей с нетяжелыми острыми заболеваниями (при температуре ниже 38,0°) безопасна и практикуется в большинстве развитых стран, по крайней мере, в тех случаях, когда повторная явка ребенка после выздоровления не может быть надежно гарантирована. Большинство детей, родившихся недоношенными, после стабилизации состояния могут получать все вакцины в полной дозе в их календарные сроки. Отмечаемый некоторыми (но не всеми) авторами более слабый иммунный ответ на отдельные вакцины компенсируется введением повторных доз. Дети со стабильной неврологической патологией (болезнь Дауна, ДЦП, последствия травм, острые заболевания или перинатальная энцефалопатия и др.) вакцинируются согласно календарю. Афебрильные судороги в Российском календаре являются противопоказанием только для АКДС; в США не исключают введения и этой вакцины при условии достаточного медикаментозного контроля судорог. Для профилактики температурной реакции и уменьшения риска судорог рекомендуется применять парацетамол сразу после введения АКДС и на 5-7 день после введения живых вакцин. Целесообразность введения паротитной вакцины детям, перенесшим менингит, с учетом тропизма вируса паротита к мягкой мозговой оболочке ставится некоторыми под сомнение. Вакцинацию детей с хроническими соматическими заболеваниями проводят в периоде ремиссии. Опыт вакцинации детей с врожденными пороками сердца, сердечными аритмиями, хроническим гепатитом, пиело- и гломерулонефритом (по окончании иммуносупрессивной терапии – см. ниже), хронической почечной недостаточностью (в т.ч. на гемодиализе), эндокринной патологией, муковисцидозом (в т.ч. на фоне антибиотиков) показывает ее безопасность. Обычно не представляет сложностей проведение прививок детям с эндокринной патологией при условии адекватной компенсации утраченных функций (инсулином при диабете, стероидами при надпочечниковой недостаточности и т.д.). Этим больным рекомендуется также вакцинация пневмококковой вакциной и вакциной против гепатита А [7]. Вакцинация детей с гемофилией проводится с осторожностью из-за опасности кровотечения (внутримышечное введение следует заменить на подкожное). Прививки против холеры и желтой лихорадки могут сопровождаться понижением свертываемости крови, их следует применять с осторожностью у лиц, получающих антикоагулянты. Риск аллергических реакций следует учитывать при наличии у ребенка в прошлом реакций анафилактического типа на дрожжи (вакцина против гепатита В), белок куриного яйца (MMR), аминогликозиды (ИПВ, MMR), желатин (вакцина против ветряной оспы). Хотя атопия у ребенка таит в себе риск усиления аллергических проявлений после введения вакцин, это не сопровождается стойким повышением уровня IgE и продукции специфических IgE-антител; в половине случаев такие реакции связаны с пищевыми погрешностями. Вакцинацию детей с аллергией проводят в периоде ремиссии (полной или частичной), в том числе на фоне базисной терапии или дополнительной антигистаминной защиты. Для детей с иммунодефицитом (первичным, иммуносупрессией и ВИЧ –инфекцией) выработаны достаточно надежные рекомендации (табл.). Широко используемые в России диагнозы «вторичный иммунодефицит», «транзиторные иммунные нарушения», «снижение реактивности» и т.п. во всем мире не считаются обоснованными и не рассматриваются как препятствия для вакцинации.
В исследовательском протоколе в США вакцину против ветряной оспы детям с лимфолейкозом вводят на фоне стабильной ремиссии длительностью не менее 1 года при числе лимфоцитов ³ 700 и тромбоцитов ³ 100 000 в 1 мкл. Детей после трансплантации костного мозга прививают убитыми вакцинами обычно через 1 год, MMR вводят через 2 года. При вакцинации детей в семье, где есть лица с иммунодефицитом или реципиенты трансплантата, вместо ОПВ вводят ИПВ (при невозможности это сделать больного или привитого изолируют на срок не менее 60 дней). Вакцинация убитыми вакцинами детей с иммунодефицитом безопасна, но результаты вакцинации необходимо контролировать серологически. Анализ результатов вакцинации АКДС более 300 детей с первичным иммунодефицитом на 1-м году жизни, проведенный в НИИ иммунологии МЗ РФ, показал ее хорошую переносимость, но из-за сниженного иммунного ответа многим больным требовалось введение большего числа доз. Полное отсутствие ответа на дифтерийный и столбнячный анатоксины выявлено у детей с гипер-IgE синдромом. С учетом опасности вакцины БЦЖ для детей с хронической гранулематозной болезнью, целесообразно отложить вакцинацию новорожденных, сибсы которых имели характерные для иммунодефицита проявления. Предупреждение гепатита В у детей с лейкозом изучается широко, однако результаты вакцинации на фоне химиотерапии оставляют желать лучшего, что вынуждает использовать в этом периоде специфический иммуноглобулин. После окончания терапии результаты вакцинации не отличаются от обычных [8]. С учетом опасности инфекций, вызываемых капсульными микроорганизмами, для больных лимфогранулематозом и с аспленией (врожденной или после спленэктомии), их рекомендуется прививать против гриппа и конъюгированной вакциной против гемофильной типа b инфекции (Акт-ХИБ), а также в возрасте старше 2 лет – пневмококковой и менингококковой вакцинами. Вакцина Акт-ХИБ, гриппозная и пневмококковая вакцины рекомендуются и для ВИЧ-инфицированных детей. ЛИТЕРАТУРА
| ||||||||||||||
Лечение рахита у детей
К нам на сайт продолжают поступать вопросы, связанные с заболеваемостью рахитом у детей раннего возраста: нужно ли давать витамин Д летом, всегда ли позднее прорезывание зубов – признак рахита, каждому ли ребенку показан витамин Д и какую его форму лучше выбрать… Знакомим вас с классической точкой зрения на эту проблему.
Рахит (от греч.rhahis – спинной хребет, позвоночник) – заболевание детей грудного и раннего возраста с расстройством костеобразования и недостаточностью минерализации костей, вызванное нарушением фосфорно-кальциевого обмена вследствие дефицита витамина D и его активных метаболитов.
Немного истории, Рахит известен со времен Сорана Эфесского (98-138г до н.э.) и Галена (131-211 год н.э.) В 1650 году впервые рахит описал английский ортопед Ф.Глиссон и некоторое время рахит называли «английской болезнью». Любопытно, что в настоящее время, по данным английских педиатров витамин Д-дефицитный рахит встречается лишь у выходцев из Азии (англичане называют его «азиатской болезнью») именно в связи с традициями питания по позднему введению прикорма животным белком и профилактического назначения витамина Д. В начале ХХ века наш соотечественник И.Шабад обнаружил, что рыбий жир трески достаточно эффективен для профилактики и лечения рахита, В 1920 году американский ученый Мелланби установил, что активным веществом в рыбьем жире является жирорастворимый витамин, а выделил витамин D Mc Collum в 1922 году, после чего стали активно изучать действие витамин Д на кости, мышцы, кишечник и почки.
Рахит встречается во всех странах, но особенно часто в северных районах, где отмечается недостаток солнечного света. Дети, рожденные осенью и зимой, болеют рахитом чаще и тяжелее. Частота Рахита в последние годы в России среди детей раннего возраста колеблется от 54 до 66 %, для примера, в Болгарии, где много солнечных дней, распространенность рахита около 20%. Рахит развивается у детей, имеющих те или иные факторы предрасположенности, спектр которых у каждого ребенка индивидуален. Сочетание различных факторов определяет сроки начала и тяжесть течения рахита. Со стороны матери – это возраст младше 17 и старше 35 лет, токсикозы беременности, обменные заболевания, патология со стороны желудочно-кишечного тракта, почек, дефекты питания во время беременности и лактации (диеты с дефицитом белка, кальция, фосфора, витамина Д, В1, В2, В6, гиподинамия, недостаточная инсоляция, осложненные роды, неблагополучные социально-экономические условия.
Дети, рожденные осенью и зимой, болеют рахитом чаще и тяжелее. Частота Рахита в последние годы в России среди детей раннего возраста колеблется от 54 до 66 %, для примера, в Болгарии, где много солнечных дней, распространенность рахита около 20%. Рахит развивается у детей, имеющих те или иные факторы предрасположенности, спектр которых у каждого ребенка индивидуален. Сочетание различных факторов определяет сроки начала и тяжесть течения рахита. Со стороны матери – это возраст младше 17 и старше 35 лет, токсикозы беременности, обменные заболевания, патология со стороны желудочно-кишечного тракта, почек, дефекты питания во время беременности и лактации (диеты с дефицитом белка, кальция, фосфора, витамина Д, В1, В2, В6, гиподинамия, недостаточная инсоляция, осложненные роды, неблагополучные социально-экономические условия.
Со стороны ребенка – это время рождения (чаще болеют дети, рожденные с июня по декабрь), недоношенность, дети из двоен, морфофункциональная незрелость, крупный плод (более 4 кг), бурная прибавка массы тела в течении первых 3-х месяцев жизни, вскармливание грудным, но «старым» донорским молоком, раннее искусственное и смешанное вскармливание неадаптированными молочными смесями, позднее введение прикорма (1 л женского молока содержит 40-70 МЕ витамина D3, а коровьего 5-40 МЕ, 1г желтка куриного яйца содержит 140-390 МЕ витамина D3), дети, получающие преимущественно вегетарианские прикормы (каши, овощи), недостаточное пребывание на свежем воздухе, недостаточный или ограниченный двигательный режим (тугое пеленание, гипсовые лангеты, ношение шин, отсутствие ЛФК и массажа), перинатальная энцефалопатия с поражением III желудочка, заболевания кожи, печени, почек, синдром мальабсорбции, частые ОРВИ и кишечные инфекции, прием гормонов и противосудорожных препаратов.
В настоящее время установлено, что витамин D3 (холекальциферол) образуется в коже под воздействием ультрафиолетовых лучей (наибольшим «антирахитическим действием обладают лучи с длиной волны между 290-310 ммк – лучи Дорно). Солнечное облучение кожи в течении 10-30 минут способствует образованию 200МЕ витамина Д. При благоприятных условиях в коже ребенка образуется необходимое количество витамина D.
Регуляцию фосфорно-кальциевого обмена кроме витамина Д осуществляют паратгормон и кальцитонин. Представим себе общую схему обмена кальция и фосфора. Физиологические колебания Са и Р поддерживаются в довольно узких границах (Са крови – 2-2,8 ммоль/л). Снижение Са в крови немедленно активирует синтез паратиреоидного гормона, который усиливает выведение Са из костной ткани в кровь, а также выделение фосфора почками, в результате уменьшения его обратного всасывания в почечных канальцах и сохраняется таким образом, нормальное соотношение Са:Р (произведение Са х Р является постоянной величиной). При снижении Са в крови витамин Д3 временно увеличивает вымывание Са из кости, одновременно усиливает всасывание Са из кишечника. После восстановления Са в крови до нормы витамин Д улучшает качество костной ткани: способствует увеличению количества костных клеток-остеобластов, минерализацию кости.
При снижении Са в крови витамин Д3 временно увеличивает вымывание Са из кости, одновременно усиливает всасывание Са из кишечника. После восстановления Са в крови до нормы витамин Д улучшает качество костной ткани: способствует увеличению количества костных клеток-остеобластов, минерализацию кости.
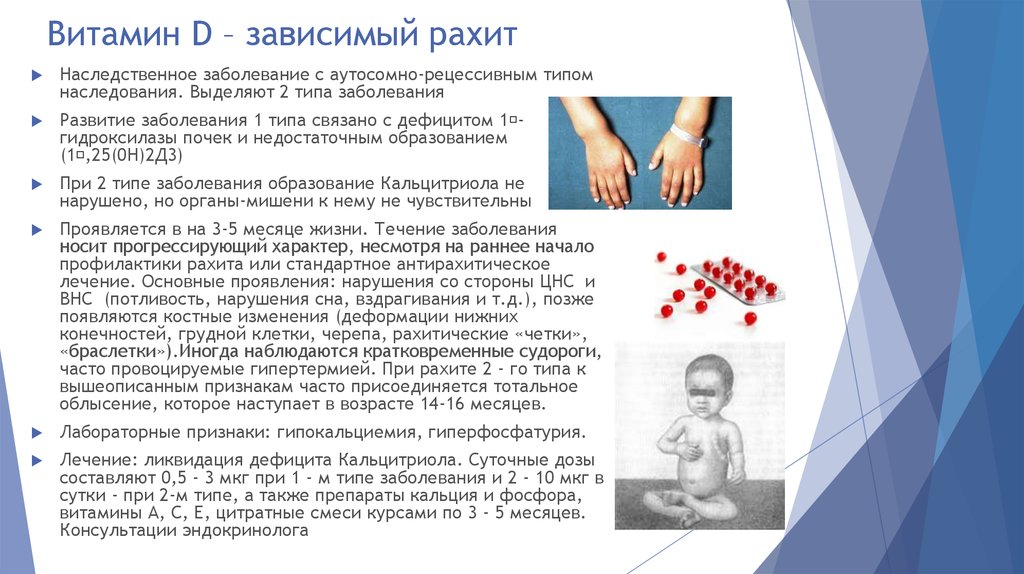
Следует учитывать, что к изменениям костной ткани могут приводить первичные генетически обусловленные и вторичные заболевания органов, участвующих в метаболизме витамина Д: паращитовидных желез, желудочно-кишечного тракта, почек, печени, костной системы. В таких случаях заболевание характеризуется как рахитоподобный синдром основного заболевания (гипопаратиреоза, почечного тубулярного ацидоза, синдрома Де-Тони-Дебре-Фанкони и т.д.). Нарушение Са-Р обмена возникает и при длительном употреблении некоторых лекарственных препаратов (глюкокортикоиды, тиреоидные гормоны, противосудорожные средства, гепарин, тетрациклин и др.). При этих заболеваниях, костные нарушение, как правило, возникают позднее, на 2-м году жизни и бывают более грубыми.
Клиника рахита
Характерная клиническая картина служит основой его диагностики. Являясь общим заболеванием, рахит сопровождается появлением различных симптомов со стороны многих систем. Различают 3 периода заболевания: начальный, период разгара, период реконвалесценции, когда исчезают признаки активного рахита и период остаточных явлений. Также рахит различают по трем степеням тяжести (I – легкая, II – среднетяжелая, III – тяжелая) по характеру течения бывает острый, подострый, рецидивирующий.
- Рахит I степени тяжести характеризуется нарушениями со стороны центральной нервной и вегетативной систем: беспокойство, пугливость, раздражительность, вздрагивание, потливость; мышечной системы: гипотония мышц, появление запоров; и костей: небольшая податливость краев большого родничка.
- Рахит II степени характеризуется выраженными изменениями со стороны костной ткани: формирование теменных бугров, рахитических четок на 5-8 ребрах, деформация грудной клетки, расширение нижней апертуры грудной клетки с втяжением ребер (Гаррисонова борозда), мышц (выраженная гипотония, «лягушачий» живот, разболтанность суставов).

- Рахит III степени – происходит размягчение костей основания черепа, появляется запавшее переносье («седловидный» нос), экзофтальм, «олимпийский лоб», грубая деформация грудной клетки («куриная грудь», «грудь сапожника»), деформация позвоночника (рахитический кифоз), утолщение ростковой части кости предплечья в виде рахитических «браслетов» и фаланг пальцев («нити жемчуга»), деформация трубчатых костей нижних конечностей (Х- или О-образные). У детей, больных рахитом, нарушается время появления и порядок прорезывания зубов, дефекты эмали. При рахите наблюдается задержка развития статических, моторных функций, наблюдается нарушение функции многих внутренних органов и систем (легочной, сердечно-сосудистой, гепато-лиенальный синдром). В ряде случаев возможно развитие гипохромной анемии, связанной не только с дефицитом железа, но и со структурно-функциональными изменениями самих эритроцитов.
- Острое течение отмечается у детей первого полугодия, родившихся с крупной массой тела (более 4 кг) или у младенцев с большой месячной прибавкой массы.
 Симптомы нарастают быстро, наблюдается процесс размягчения кости, уплощается затылок, размягчаются кости черепа.
Симптомы нарастают быстро, наблюдается процесс размягчения кости, уплощается затылок, размягчаются кости черепа. - Подострое течение чаще у детей с внутриутробной или постнатальной гипотрофией, недоношенных детей или у детей первого полугодия, получающих недостаточную дозу витамина Д. Развитие заболевания более медленное, преобладают процессы гиперплазии (разрастания) костной ткани, может перейти в острое состояние, после частых респираторных инфекций.
Рецидивирующее течение рахита характеризуется периодами клинического улучшения и ухудшения заболевания на фоне различной соматической патологии, изменениями вскармливания, ухода. Возможно и непрерывно-рецидивирующее течение.
Для диагностики периода и течения рахита определяют в крови уровень кальция, фосфора, активность щелочной фосфатазы, иногда делают рентгенограмму запястья. Концентрация фосфора в сыворотке крови может снижаться до 0,65 ммоль\л и даже ниже при норме у детей до 1 года 1,5-1,8 ммоль\л, концентрация кальция — до 2,0-2,7 ммоль\л. Соотношение между уровнями Са и Р в сыворотке крови, в норме равное 2:1, в период разгара рахита повышается до 3:1- 4:1. Вместе с тем, в начальном периоде рахита и в разгаре остеомаляционных явлений количество кальция может быть нормальным. В сыворотке крови повыщается активность щелочной фосфатазы ( выше 400 ЕД\л ). С мочой выделяется повышенное количество аминокислот, фосфора и кальциурия (аминоацидурия и кальциурия – выше 10 мг\кг в сутки).
Соотношение между уровнями Са и Р в сыворотке крови, в норме равное 2:1, в период разгара рахита повышается до 3:1- 4:1. Вместе с тем, в начальном периоде рахита и в разгаре остеомаляционных явлений количество кальция может быть нормальным. В сыворотке крови повыщается активность щелочной фосфатазы ( выше 400 ЕД\л ). С мочой выделяется повышенное количество аминокислот, фосфора и кальциурия (аминоацидурия и кальциурия – выше 10 мг\кг в сутки).
Профилактика и лечение
Профилактика рахита складывается из антенатальной (во время беременности) и постнатальной (после рождения). Бывает неспецифической и специфической. Во время беременности профилактика предусматривает в первую очередь:
- Соблюдение режима дня с достаточным сном днем и ночью. Прогулки на свежем воздухе не менее 2-4 ч ежедневно, в любую погоду.
- Рациональной питание беременной: ежедневное употребление не менее 180 г мяса, 100 г рыбы (3 раза в неделю), 100 г творога, 30-40 г сыра, 300 г хлеба, 500 г овощей, 0,5 л молока или кисломолочных продуктов.
 Иногда вместо молока рекомендуют применять специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью (Думил мама плюс, Энфамама, Фемилак и др.), способные предупредить нарушения фосфорно-кальциевого обмена у женщины, плода, младенца во время беременности и кормления грудью или прием поливитаминных препаратов на протяжении беременности и периода лактации.
Иногда вместо молока рекомендуют применять специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью (Думил мама плюс, Энфамама, Фемилак и др.), способные предупредить нарушения фосфорно-кальциевого обмена у женщины, плода, младенца во время беременности и кормления грудью или прием поливитаминных препаратов на протяжении беременности и периода лактации. - Беременным женщинам из группы риска (нефропатии, сахарный диабет, гипертоническая болезнь, ревматизм и др.) необходим дополнительный прием, начиная с 28-32 недели беременности витамина Д в дозе 500-1000 МЕ в течение 8 недель вне зависимости от времени года.
- Применение препаратов кальция, также диета, обогащенная кальцием.
- Вместо препаратов витамина Д можно применять в зимний и весенний периоды года, особенно в северных районах, ультрафиолетовое облучение, способствующее самостоятельному синтезу собственного витамина Д кожей. Курсом 20-30 сеансов.
Постнатальная профилактика рахита:
- Организация правильного питания малыша.
 При грудном вскармливании особое внимание для успешной и продолжительной лактации кормящая мама должна уделять правильному питанию. Суточный рацион должен быть разнообразным и включать необходимое количество белка, в т.ч. и животного; жира, содержащего полиненасыщенные жирные кислоты, сложные углеводы, витамины и микроэлементы. Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
При грудном вскармливании особое внимание для успешной и продолжительной лактации кормящая мама должна уделять правильному питанию. Суточный рацион должен быть разнообразным и включать необходимое количество белка, в т.ч. и животного; жира, содержащего полиненасыщенные жирные кислоты, сложные углеводы, витамины и микроэлементы. Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей. - При смешанном и искусственном вскармливании рекомендуются адаптированные заменители грудного молока, имеющие сбалансированное соотношение Са-Р не менее 1,2-2) и содержание витамин Д3. При употреблении таких смесей не рекомендуется раннее введение прикормов и дополнительных витаминных препаратов.
- Также следует уделять внимание физическому развитию малыша, прогулкам и закаливанию, гимнастике и массажу.
После рождения профилактика рахита производится витамином Д, минимальная профилактическая доза составляет для здоровых доношенных детей раннего возраста 400-500 ЕД в сут, назначается с 3-4 недельного возраста в осеннее-зимне-весенний периоды с учетом условий жизни ребенка и факторов риска развития заболевания. Если в летний период пасмурно, дождливо, то целесообразно продолжить витамин Д и летом. Дети с малыми размерами родничка имеют лишь относительные противопоказания к назначению витамина Д. Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Если в летний период пасмурно, дождливо, то целесообразно продолжить витамин Д и летом. Дети с малыми размерами родничка имеют лишь относительные противопоказания к назначению витамина Д. Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Правильная профилактика рахита является обязательным компонентом коррекции нарушений фосфорно-кальциевого обмена у растущего ребенка в современных условиях. Подбор же лечебных доз витамина Д проводится в соответствии с особенностями клиники рахита, степени его тяжести и динамики заболевания. Дозы (от 2500 до 5000 МЕ) и длительность терапии рахита весьма вариабельны и зависят от многих факторов, в том числе и от индивидуальных особенностей организма. Кроме витамина Д3 назначают курсами препараты кальция, магния, витамина Е, А, С, метаболические препараты оротат калия, элькарнитин, АТФ, Акти-5. Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Кроме витамина Д3 назначают курсами препараты кальция, магния, витамина Е, А, С, метаболические препараты оротат калия, элькарнитин, АТФ, Акти-5. Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Рахит не является противопоказанием для проведения профилактических прививок. Через 2-3 недели от начала терапии возможно проведение вакцинации. Таков взгляд на рахит традиционной медицины. Не можем не напомнить однако, что в лечении каждого заболевания существуют общие принципы и индивидуальные рекомендации. Руководствуясь целостным и индивидуальным подходом к любой проблеме в организме, специалисты нашего Центра отдают предпочтение неспецифическим методам профилактики рахита, считая основными здоровый образ жизни с младенчества, грудное вскармливание, разумную физическую активность, массаж и гимнастику, а при необходимости, гомеопатическую коррекцию и общеукрепляющее лечение.
Автор: Сусенкова Ирина Игоревна, врач-педиатр, невролог.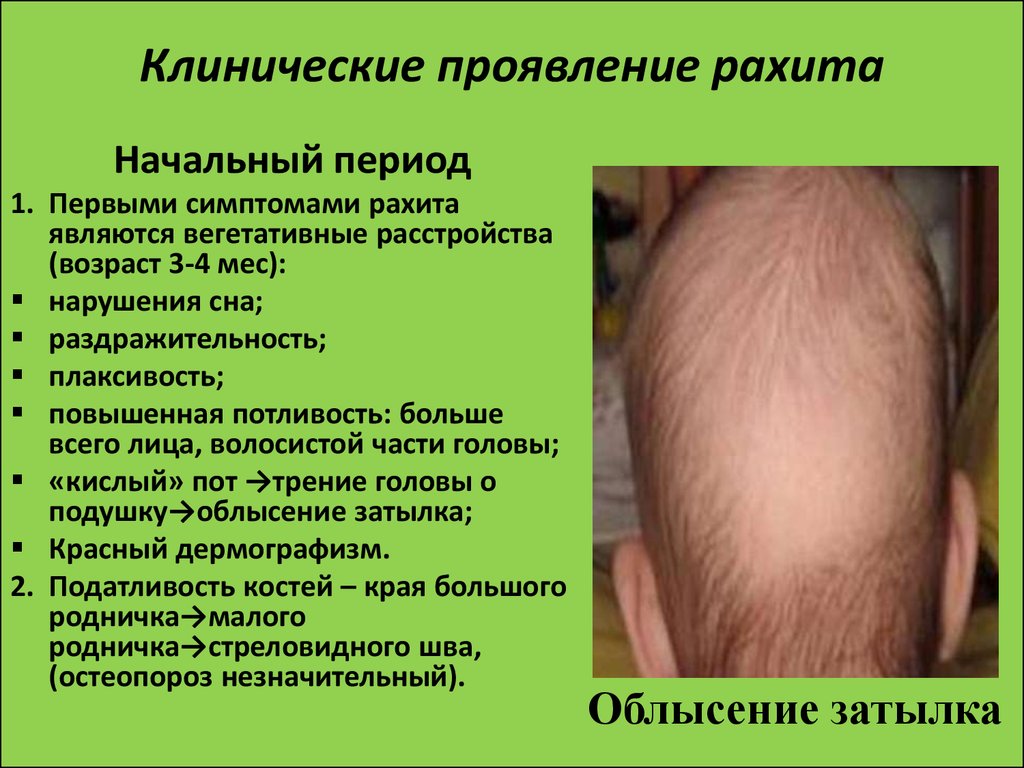
Рахит – Симптомы и причины
Обзор
Рахит – это размягчение и ослабление костей у детей, обычно из-за крайней и продолжительной недостаточности витамина D. Редкие наследственные заболевания также могут вызывать рахит.
Витамин D помогает организму вашего ребенка усваивать кальций и фосфор из пищи. Недостаток витамина D затрудняет поддержание надлежащего уровня кальция и фосфора в костях, что может вызвать рахит.
Добавление в рацион витамина D или кальция обычно устраняет проблемы с костями, связанные с рахитом. Если рахит вызван другой основной медицинской проблемой, вашему ребенку могут потребоваться дополнительные лекарства или другое лечение. Некоторые деформации скелета, вызванные рахитом, могут потребовать хирургического вмешательства.
Редкие наследственные заболевания, связанные с низким уровнем фосфора, другого минерального компонента костей, могут потребовать других лекарств.
Товары и услуги
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
Симптомы
Признаки и симптомы рахита могут включать:
- Задержка роста
- Замедленная моторика
- Боль в позвоночнике, тазу и ногах
- Мышечная слабость
Поскольку рахит размягчает участки растущей ткани на концах костей ребенка (пластины роста), он может вызывать деформации скелета, такие как:
Когда обращаться к врачу
Поговорите со своим врачом, если у вашего ребенка появились боли в костях, мышечная слабость или очевидные деформации скелета.
Записаться на прием в клинику Майо
Причины
Организму вашего ребенка необходим витамин D для усвоения кальция и фосфора из пищи. Рахит может возникнуть, если организм вашего ребенка не получает достаточного количества витамина D или если его или ее организм не может правильно использовать витамин D. Иногда нехватка кальция или недостаток кальция и витамина D может вызвать рахит.
Недостаток витамина D
У детей, которые не получают достаточного количества витамина D из этих двух источников, может развиться дефицит:
- Солнечный свет. Кожа вашего ребенка вырабатывает витамин D под воздействием солнечных лучей. Но дети в развитых странах, как правило, меньше времени проводят на улице. Они также чаще используют солнцезащитный крем, который блокирует солнечные лучи, которые запускают выработку кожей витамина D.
- Продукты питания. Рыбий жир, яичные желтки и жирная рыба, такая как лосось и скумбрия, содержат витамин D.
 Витамин D также добавляли в некоторые продукты и напитки, например, в молоко, крупы и некоторые фруктовые соки.
Витамин D также добавляли в некоторые продукты и напитки, например, в молоко, крупы и некоторые фруктовые соки.
Проблемы с всасыванием
Некоторые дети рождаются с заболеваниями или у них развиваются заболевания, влияющие на усвоение их организмом витамина D. Вот некоторые примеры:
- Целиакия
- Воспалительные заболевания кишечника
- Муковисцидоз
- Проблемы с почками
Факторы риска
Факторы, которые могут увеличить риск развития рахита у ребенка, включают:
- Темная кожа. Темная кожа содержит больше пигмента меланина, который снижает способность кожи вырабатывать витамин D под действием солнечного света.
- Дефицит витамина D у матери во время беременности. Ребенок, родившийся у матери с тяжелым дефицитом витамина D, может родиться с признаками рахита или развиться в течение нескольких месяцев после рождения.
- Северные широты.
 Дети, проживающие в регионах с меньшим количеством солнечного света, подвержены более высокому риску развития рахита.
Дети, проживающие в регионах с меньшим количеством солнечного света, подвержены более высокому риску развития рахита. - Преждевременные роды. Младенцы, рожденные раньше срока, как правило, имеют более низкий уровень витамина D, потому что у них было меньше времени, чтобы получить витамин от своих матерей в утробе матери.
- Лекарства. Определенные типы противосудорожных и антиретровирусных препаратов, используемых для лечения ВИЧ-инфекции, по-видимому, нарушают способность организма использовать витамин D.
- Исключительно грудное вскармливание. Грудное молоко не содержит достаточного количества витамина D для предотвращения рахита. Детям, находящимся исключительно на грудном вскармливании, следует давать капли витамина D.
Осложнения
При отсутствии лечения рахит может привести к:
- Задержке роста
- Аномально изогнутый позвоночник
- Деформации костей
- Зубные дефекты
- Изъятия
Профилактика
Воздействие солнечного света является лучшим источником витамина D. В большинстве сезонов достаточно 10-15 минут пребывания на солнце ближе к полудню. Однако, если у вас темная кожа, зима или вы живете в северных широтах, возможно, вы не сможете получить достаточное количество витамина D от пребывания на солнце.
В большинстве сезонов достаточно 10-15 минут пребывания на солнце ближе к полудню. Однако, если у вас темная кожа, зима или вы живете в северных широтах, возможно, вы не сможете получить достаточное количество витамина D от пребывания на солнце.
Кроме того, из-за проблем с раком кожи младенцев и детей младшего возраста, в особенности, предупреждают, чтобы они избегали прямых солнечных лучей или всегда носили солнцезащитный крем и защитную одежду.
Чтобы предотвратить рахит, следите за тем, чтобы ваш ребенок ел продукты, содержащие натуральный витамин D — жирную рыбу, такую как лосось и тунец, рыбий жир и яичные желтки, — или продукты, обогащенные витамином D, такие как:
- Детская смесь
- Зерновые
- Хлеб
- Молоко, но не молочные продукты, такие как некоторые йогурты и сыр
- Апельсиновый сок
Проверяйте этикетки, чтобы определить содержание витамина D в обогащенных пищевых продуктах.
Если вы беременны, спросите своего врача о приеме добавок витамина D.
Руководящие принципы рекомендуют, чтобы все младенцы получали 400 МЕ витамина D в день. Поскольку грудное молоко содержит лишь небольшое количество витамина D, младенцы, находящиеся исключительно на грудном вскармливании, должны ежедневно получать дополнительный витамин D. Некоторым детям, вскармливаемым из бутылочки, также могут потребоваться добавки с витамином D, если они не получают его в достаточном количестве из смеси.
Персонал клиники Мэйо
Связанные
Связанные процедуры
Продукты и услуги
Что такое рахит? — Симптомы и лечение
Что такое рахит?
Рахит — это редкое заболевание, поражающее кости, в результате чего они размягчаются и легко ломаются. Это наиболее часто встречается у детей.
Каковы симптомы рахита?
Рахит имеет несколько основных симптомов, включая:
- задержку роста
- мышечная слабость
- боль в костях позвоночника, таза и ног
- искривленные (изогнутые) или деформированные ножки.

Рахит также может вызвать проблемы с зубами, такие как кариес и проблемы со структурой зубов.
Что вызывает рахит?
Недостаток витамина D вызывает большинство случаев рахита. Витамин D помогает костям усваивать кальций и фосфор. Если ваш ребенок не получает достаточного количества витамина D, его организм может не получать питательных веществ, необходимых для укрепления костей.
Рахит чаще всего встречается у детей в возрасте от 6 до 24 месяцев. Это потому, что их кости быстро растут в этот период. Ваш ребенок также может подвергаться риску, если он:
- У него темная кожа.
- Не подвергайтесь достаточному воздействию солнечного света.
- Не ешьте достаточно продуктов, содержащих витамин D, кальций или фосфор.
- Кормите грудью, не получая добавку витамина D.
- Имеют заболевание, которое мешает их организму вырабатывать или усваивать витамин D. Одним из примеров является глютеновая болезнь.
Рахит также может передаваться по наследству, и дети могут наследовать его.
Как диагностируется рахит?
Ваш врач спросит об истории болезни вашей семьи, а также о здоровье и диете вашего ребенка. Вашему ребенку потребуется полное медицинское обследование. Анализы крови и рентген костей также помогают врачу определить, есть ли у вашего ребенка рахит.
Можно ли предотвратить или избежать рахита?
В большинстве случаев вы можете помочь своему ребенку предотвратить рахит. Убедитесь, что они получают достаточное количество витамина D и кальция. Если ваш ребенок находится на грудном вскармливании или потребляет больше грудного молока, чем смеси, ему необходима добавка витамина D. Это связано с тем, что грудное молоко не содержит достаточного количества витамина D. Не давайте ребенку витаминные добавки, если их не порекомендовал врач. Попросите вашего врача для информации о дозировке.
Если ваш ребенок ест твердую пищу, вы должны следить за его питанием. Предложите им продукты с высоким содержанием витамина D, такие как сухие завтраки и апельсиновый сок, и кальций, такие как молоко, сыр и зелень для салата.
Узнайте у своего врача, сколько времени на солнце безопасно для вашего ребенка. Помните, что младенцы и младенцы нуждаются в защите от прямых солнечных лучей.
Лечение
Лечение зависит от типа рахита у вашего ребенка. Детям, которым не хватает питательных веществ, врач назначит добавки с витамином D и кальцием. Боль и мышечная слабость вашего ребенка должны пройти в течение нескольких недель. Если у вашего ребенка дефекты костей, вызванные рахитом, ему может потребоваться брекет-система или хирургическое вмешательство для устранения проблемы.
Детям, унаследовавшим рахит или страдающим заболеванием, вызвавшим рахит, может потребоваться консультация специалиста.
Жизнь с рахитом
В большинстве случаев рахит проходит, как только ваш ребенок получает достаточное количество витамина D. Могут быть длительные последствия или дефекты, которые требуют дальнейшего лечения, например, брекетов или хирургического вмешательства. В результате вашему ребенку может потребоваться терапия.

 Так, данные в развивающихся странах показали, что введение вакцин (АКДС, ОПВ и коревой) детям с истощением (маразм, квашиоркор) безопасно, а их иммунный ответ мало отличается от такового у здоровых детей. Сплошная вакцинация против кори госпитализированных больных с тяжелыми острыми и хроническими болезнями (в т.ч. сердечно-сосудистыми и болезнями почек) помогает справиться с нозокомиальной инфекцией и не ведет к неблагоприятным последствиям в течении болезни.
Так, данные в развивающихся странах показали, что введение вакцин (АКДС, ОПВ и коревой) детям с истощением (маразм, квашиоркор) безопасно, а их иммунный ответ мало отличается от такового у здоровых детей. Сплошная вакцинация против кори госпитализированных больных с тяжелыми острыми и хроническими болезнями (в т.ч. сердечно-сосудистыми и болезнями почек) помогает справиться с нозокомиальной инфекцией и не ведет к неблагоприятным последствиям в течении болезни. Возможность учащения приступов апноэ у глубоко недоношенных в ответ на первое введение вакцины (10-30%) послужила основанием для рекомендации делать первую прививку (АКДС+ХИБ+ИПВ) в условиях стационара (в возрасте 2-3 мес.), где такие дети еще находятся [3]. Замена ОПВ на ИПВ имеет целью предупредить распространение вируса. Целесообразно также введение вакцины БЦЖ до выписки. Детям матерей – носителей HBV, родившимся с весом < 1500 г., надежнее сочетать вакцину против гепатита В с введением специфического иммуноглобулина.
Возможность учащения приступов апноэ у глубоко недоношенных в ответ на первое введение вакцины (10-30%) послужила основанием для рекомендации делать первую прививку (АКДС+ХИБ+ИПВ) в условиях стационара (в возрасте 2-3 мес.), где такие дети еще находятся [3]. Замена ОПВ на ИПВ имеет целью предупредить распространение вируса. Целесообразно также введение вакцины БЦЖ до выписки. Детям матерей – носителей HBV, родившимся с весом < 1500 г., надежнее сочетать вакцину против гепатита В с введением специфического иммуноглобулина.
 Дети с тромбоцитопенической пурпурой в анамнезе могут быть привиты всеми вакцинами, однако введение коревой и краснушной вакцин таит в себе риск тромбоцитопении; тем не менее, прививку сделать стоит, если ранее пурпура возникла не в связи с этим прививками.
Дети с тромбоцитопенической пурпурой в анамнезе могут быть привиты всеми вакцинами, однако введение коревой и краснушной вакцин таит в себе риск тромбоцитопении; тем не менее, прививку сделать стоит, если ранее пурпура возникла не в связи с этим прививками.
 после окончания иммуносупрессивной терапии; сроки определяют индивидуально
после окончания иммуносупрессивной терапии; сроки определяют индивидуально В остром периоде с профилактической целью используют специфический иммуноглобулин.
В остром периоде с профилактической целью используют специфический иммуноглобулин.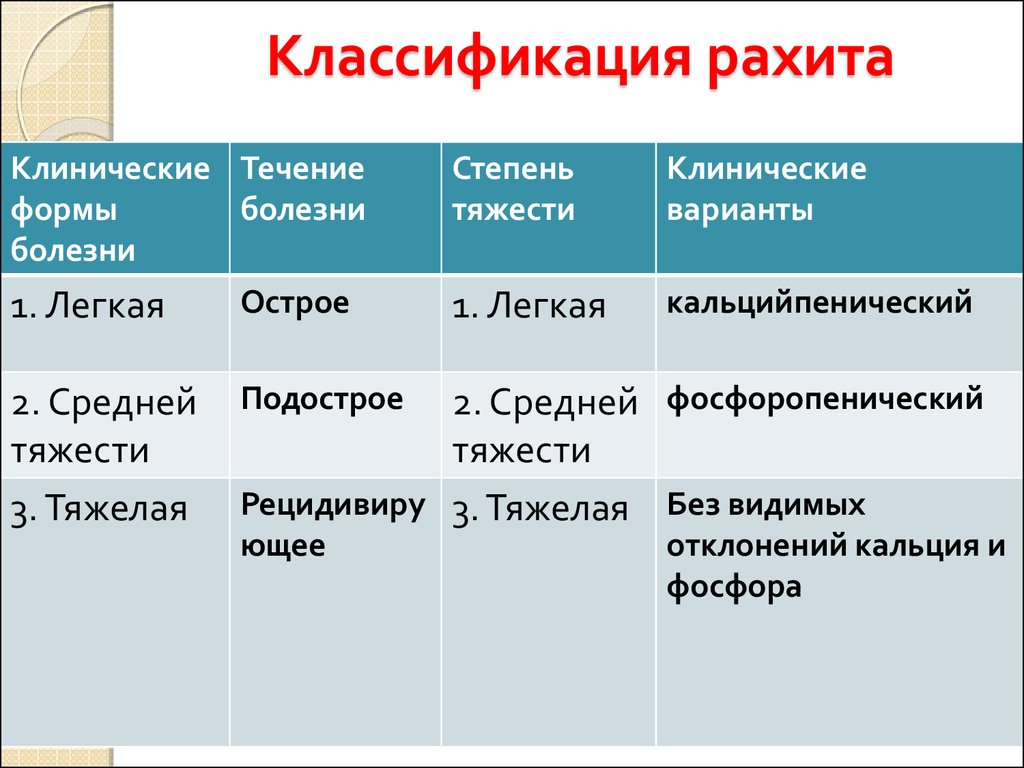

 Симптомы нарастают быстро, наблюдается процесс размягчения кости, уплощается затылок, размягчаются кости черепа.
Симптомы нарастают быстро, наблюдается процесс размягчения кости, уплощается затылок, размягчаются кости черепа. Иногда вместо молока рекомендуют применять специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью (Думил мама плюс, Энфамама, Фемилак и др.), способные предупредить нарушения фосфорно-кальциевого обмена у женщины, плода, младенца во время беременности и кормления грудью или прием поливитаминных препаратов на протяжении беременности и периода лактации.
Иногда вместо молока рекомендуют применять специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью (Думил мама плюс, Энфамама, Фемилак и др.), способные предупредить нарушения фосфорно-кальциевого обмена у женщины, плода, младенца во время беременности и кормления грудью или прием поливитаминных препаратов на протяжении беременности и периода лактации. При грудном вскармливании особое внимание для успешной и продолжительной лактации кормящая мама должна уделять правильному питанию. Суточный рацион должен быть разнообразным и включать необходимое количество белка, в т.ч. и животного; жира, содержащего полиненасыщенные жирные кислоты, сложные углеводы, витамины и микроэлементы. Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
При грудном вскармливании особое внимание для успешной и продолжительной лактации кормящая мама должна уделять правильному питанию. Суточный рацион должен быть разнообразным и включать необходимое количество белка, в т.ч. и животного; жира, содержащего полиненасыщенные жирные кислоты, сложные углеводы, витамины и микроэлементы. Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.