Содержание
Из чего состоит прививка от гриппа? / Новости общества Красноярска и Красноярского края / Newslab.Ru
28.09.2011
Ужасно хочется высказаться о последних политических событиях… Но по плану у нас сегодня разговор о прививках против гриппа. И это правильно — дискуссии о политике в ближайшие несколько лет (или десятков лет?) вряд ли пойдут кому-то на пользу, а вот вакцинация — дело крайне актуальное.
Не хочу вступать в полемику о пользе и вреде прививок от чего бы то ни было, поэтому предлагаю опустить этот вопрос и принять по умолчанию позицию, что вакцинация — полезная штука, если подходить к ней с умом. Противники же приобретения искусственного иммунитета могут отписаться в комментариях: все это чушь, мол, и происки продажной ВОЗ, а я лучше дома посижу. Любая точка зрения имеет право на жизнь, не так ли?
Всем остальным предлагаю покопаться в основах: что представляют собой разнообразные прививки от гриппа, по какому принципу их выбирать и когда, собственно, стоит вакцинироваться.
Итак, первую прививку от гриппа придумали еще во время Второй мировой войны в США. Она представляла собой выращенный на куриных эмбрионах ослабленный вирус гриппа. Еще через некоторое время было решено убивать вирус в вакцине при помощи формалина. Своеобразные испытания проводились на американских солдатах и показали, что эффективность такой профилактики составила около 70%. Основным недостатком вакцины была ее высокая реактогенность: из-за высокого содержания примесей у «испытуемых» часто развивалась аллергия или другие нежелательные побочные реакции (боль в области укола, недомогание или повышение температуры). Сегодня такие прививки (их называют вакцинами I поколения) почти не применяются.
Дальнейшая модификация противогриппозных вакцин логичным образом была направлена на удаление из их состава примесей. Так появились цельновирионные инактивированные вакцины. С одной стороны, такие прививки вызывали меньше побочных эффектов, а с другой — предохраняли от заболевания далеко не всегда, поскольку иммунная система не вырабатывала антитела против внутренних антигенов вируса.
Еще через некоторое время было решено разделить вирионы в вакцине на отдельные белки, чтобы иммунитет человека смог распознать все возможные антигены возбудителя, в том числе и те, что расположены под капсулой. Такая прививка получила название сплит-вакцины (к этому типу относятся, например, Ваксигрип, Бегривак и Флюарикс). Побочные эффекты от ее использования уменьшены за счет отсутствия в составе вирусных липидов и высокой степени очистки от белков куриного эмбриона.
И, наконец, самыми совершенными вакцинами от гриппа сегодня считаются те, которые содержат только два поверхностных вирусных белка, вызывающими наиболее выраженный иммунный ответ. Это гемагглютинин и нейраминидаза, те самые «H» и «N» в названии каждого штамма (вирус H5N1 — помните такое?). Такие вакцины называют субъединичными. Примеры — Инфлювак, Агриппал и Гриппол.
Наверняка вы неоднократно слышали о том, что каждый год состав вакцины от гриппа меняется в соответствии с прогнозами эпидемиологов относительно того, какой именно штамм вируса будет наиболее распространен в ближайшее время.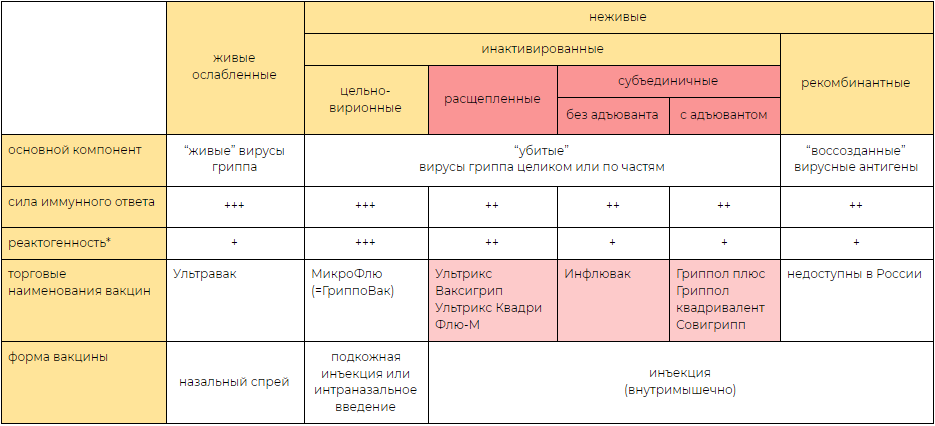 Система прогнозирования не лишена недостатков, но по большей части, ничего лучшего производители вакцин предложить не могут: разработка и тестирование целебного «коктейля» занимает примерно полгода, за такой же срок вирус гриппа способен мутировать в новый штамм. Для увеличения вероятности «попадания в цель» каждой новой прививки, в их состав стали включать белки от разных подвидов вируса — об этом однажды уже писал мой коллега Егор Задереев. К сожалению, такие хитрости зачастую не помогают уберечься от заболевания — во многом это обстоятельство и стало причиной недоверчивого отношения к противогриппозной вакцинации. С другой стороны, вероятность развития осложнений после осуществления такой профилактики столь низка, что в случае заражения «неожиданным» штаммом убытки измеряются лишь стоимостью самой неудачной вакцины.
Система прогнозирования не лишена недостатков, но по большей части, ничего лучшего производители вакцин предложить не могут: разработка и тестирование целебного «коктейля» занимает примерно полгода, за такой же срок вирус гриппа способен мутировать в новый штамм. Для увеличения вероятности «попадания в цель» каждой новой прививки, в их состав стали включать белки от разных подвидов вируса — об этом однажды уже писал мой коллега Егор Задереев. К сожалению, такие хитрости зачастую не помогают уберечься от заболевания — во многом это обстоятельство и стало причиной недоверчивого отношения к противогриппозной вакцинации. С другой стороны, вероятность развития осложнений после осуществления такой профилактики столь низка, что в случае заражения «неожиданным» штаммом убытки измеряются лишь стоимостью самой неудачной вакцины.
И вот еще комментарий к разговорам о том, что сама по себе вакцинация может спровоцировать грипп. Во-первых, как вы уже поняли, сама по себе современная вакцина заболевание вызвать не может — она не содержит живых вирусов. Во-вторых, чтобы после вакцинации не заболеть никаким другим ОРЗ, необходимо… быть совершенно здоровым во время нее и быть несколько внимательнее к себе сразу после.
Во-вторых, чтобы после вакцинации не заболеть никаким другим ОРЗ, необходимо… быть совершенно здоровым во время нее и быть несколько внимательнее к себе сразу после.
И напоследок несколько слов о тех, кому вакцина особенно полезна:
- — здоровые дети в возрасте до 6 лет, посещающие детские сады;
- — школьники и преподаватели начальной школы обучения;
- — студенты и преподаватели вузов;
- — медицинские работники;
- — люди, страдающие хроническими заболеваниями сердца, органов дыхания, почек, обмена веществ и члены их семей.
Ольга Дарсавелидзе
Поделиться
11
41
Обсудить на форуме
Здоровье
В состав вакцин от гриппа добавлены новые штаммы вируса
В конце августа на Ставрополье стартовала прививочная кампания против гриппа.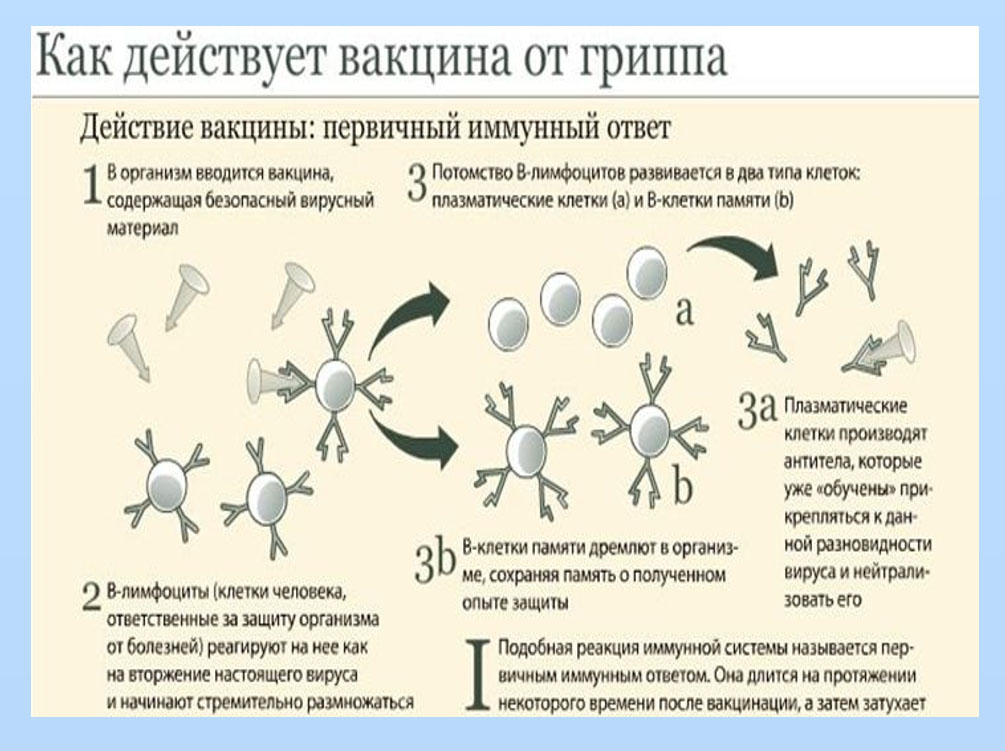 В медицинские учреждения края, отвечающие за иммунизацию населения, поступили необходимые препараты.
В медицинские учреждения края, отвечающие за иммунизацию населения, поступили необходимые препараты.
О важности вакцинации против гриппа напоминает Роспотребнадзор. Период с сентября по ноябрь – лучшее время, чтобы сделать вакцину от гриппа, ведь прививаться нужно за 2-3 недели до начала подъёма заболеваемости, чтобы успел сформироваться иммунитет.
Роспотребнадзор также опубликовал ответы на 7 частых вопросов о гриппе.
НУЖНО ЛИ ДЕЛАТЬ ПРИВИВКУ ОТ ГРИППА, ЕСЛИ В ПРОШЛОМ ГОДУ ЭПИДЕМИИ НЕ БЫЛО?
В прошлом сезоне в России выявлялись лишь единичные случаи гриппа. Такая же ситуация наблюдалась и в других странах – наблюдались небольшие локальные вспышки. Однако если грипп практически не регистрировался в прошлый эпидемический сезон, это не значит, что он не придёт и в этом.
Также важно помнить, что в сезон гриппа есть риск заразиться сразу двумя инфекциями – COVID-19 и гриппом. Кроме того, в мире продолжают циркулировать штаммы вируса гриппа, подобные тому, который вызвал пандемию в 2009-2010 годах (А/h2N1/pdm2009 («свиной» грипп). Он считается одним из опасных, так как может вызывать довольно тяжёлое течение заболевания и привести к вирусной пневмонии. Именно два таких новых штамма вируса гриппа типа А были рекомендованы ВОЗ для включения в вакцины сезона 2021-2022 годов.
Он считается одним из опасных, так как может вызывать довольно тяжёлое течение заболевания и привести к вирусной пневмонии. Именно два таких новых штамма вируса гриппа типа А были рекомендованы ВОЗ для включения в вакцины сезона 2021-2022 годов.
КАКИЕ ШТАММЫ ВОЙДУТ В СОСТАВ ВАКЦИН ОТ ГРИППА В ЭТОМ ГОДУ?
В новом сезоне, согласно рекомендациям ВОЗ, состав вакцин обновили. Часто стали регистрироваться штаммы вируса гриппа А — A/Wisconsin/588/2019, A/Cambodia/e0826360/2020, A/Victoria/2570/2019, практически не циркулировавшие в прошлом году. Они вошли в состав обновлённых вакцин. Штаммы вируса гриппа типа В — B/Washington/02/2019 и B/Phuket/3073/2013 — циркулировали и раньше. Поэтому они в неизменном виде вошли в состав вакцин будущего эпидемического сезона.
ЧЕМ ОТЛИЧАЮТСЯ ТРЁХВАЛЕНТНЫЕ И ЧЕТЫРЁХВАЛЕНТНЫЕ ВАКЦИНЫ ОТ ГРИППА?
В состав трёхвалентных вакцин включены три штамма вируса гриппа: два штамма типа А и один типа В. В четырёхвалентной вакцине добавлен ещё один, четвёртый штамм В. Поэтому четырёхвалентные вакцины считаются более эффективными – так как они защищают от большего количества вариаций вируса.
В четырёхвалентной вакцине добавлен ещё один, четвёртый штамм В. Поэтому четырёхвалентные вакцины считаются более эффективными – так как они защищают от большего количества вариаций вируса.
ЕСЛИ Я СДЕЛАЛ ПРИВИВКУ ОТ ГРИППА, ОНА ПОМОЖЕТ НЕ ЗАБОЛЕТЬ КОРОНАВИРУСОМ?
Нет, потому что это разные инфекции и разные вирусы. Для того чтобы защитить себя от гриппа и COVID-19, необходимо пройти вакцинацию как от коронавируса, так и от гриппа. Интервал между этими разными вакцинами должен быть 1 месяц. Помните, что одновременное заражение гриппом и COVID-19 приводит к развитию более тяжёлых форм респираторной инфекции и повышает риск летального исхода.
МОЖНО ЛИ ДЕЛАТЬ ПРИВИВКУ ОТ ГРИППА И COVID-19 ОДНОВРЕМЕННО?
Нет, интервал между прививками должен составлять 1 месяц. Если вы ещё не сделали прививку ни от коронавируса, ни от гриппа, то сначала нужно пройти двухэтапную вакцинацию от коронавируса и, спустя месяц после введения второго компонента вакцины от COVID-19, провакцинироваться от гриппа. Если срок вакцинации от COVID-19 ещё не подошёл (например, вы перенесли эту инфекцию или проходили вакцинацию от коронавируса менее 6 месяцев назад, то можно сначала провакцинироваться от гриппа, а через месяц прийти на вакцинацию от коронавируса. Главное, что следует учесть при вакцинации, что интервал между прививками от гриппа и COVID-19 должен составлять не менее 1 месяца.
Если срок вакцинации от COVID-19 ещё не подошёл (например, вы перенесли эту инфекцию или проходили вакцинацию от коронавируса менее 6 месяцев назад, то можно сначала провакцинироваться от гриппа, а через месяц прийти на вакцинацию от коронавируса. Главное, что следует учесть при вакцинации, что интервал между прививками от гриппа и COVID-19 должен составлять не менее 1 месяца.
МОЖНО ЛИ ДЕЛАТЬ ПРИВИВКУ ОТ ГРИППА И ОТ ПНЕВНОМИИ В ОДИН ДЕНЬ?
Да, прививки от гриппа и пневмококка людям из группы риска (например, пожилым) могут делать в один день.
КОМУ ПРИВИВКУ ОТ ГРИППА НУЖНО ДЕЛАТЬ В ПЕРВУЮ ОЧЕРЕДЬ?
Прежде всего тем, кто входит в группу риска по тяжёлому течению этой инфекции. Это дети с 6 месяцев, школьники и студенты, беременные, взрослые старше 60 лет, лица с хроническими заболеваниями, работники медицинских и образовательных организаций, транспорта, ЖКХ и сферы услуг, работающие вахтовым методом и другие категории.
ТФОМС СК напоминает, что для записи на вакцинацию от гриппа нужно обращаться в регистратуру поликлиники по месту жительства. Записаться на прививку от коронавируса можно на федеральном и региональном порталах Госуслуги (26gosuslugi.ru), краевом портале здравоохранения zdrav26.ru, а также по телефонам регистратуры поликлиники по месту жительства и единому номеру «122». Обе прививки бесплатны и делаются за счёт средств ОМС.
Фото: из открытых источников поисковой системы Яндекс
Короткая ссылка на новость: https://tfomssk.ru/~PA7YI
Что они содержат и почему
Прививки от гриппа содержат различные ингредиенты, которые вместе обеспечивают безопасность и эффективность вакцины. Конкретные ингредиенты немного различаются между вакцинами.
Вирусы, вызывающие грипп, известные как вирусы гриппа, постоянно меняются. Чтобы гарантировать эффективность вакцины против гриппа, исследователи и производители ежегодно обновляют вакцину.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют, чтобы всем в возрасте 6 месяцев и старше, за некоторыми исключениями, ежегодно делать прививку от гриппа.
Центры по контролю и профилактике заболеваний США подтверждают, что получение вакцины — лучший способ избежать заражения гриппом и его распространения среди других людей.
Различные вакцины против гриппа имеют немного разные ингредиенты. Например, вакцина может быть:
- Инъекция: В этом случае она обычно содержит небольшое количество деактивированных и, следовательно, неопасных вирусов гриппа.
- Назальный спрей: В этом случае он содержит живые вирусы, которые были ослаблены и поэтому не представляют опасности. Вакцины в виде назального спрея одобрены для людей в возрасте от 2 до 49 лет.Только.
В свете продолжающейся пандемии COVID-19 сокращение распространения респираторных заболеваний, включая грипп, становится как никогда важным.
В этой статье рассматриваются различные ингредиенты, содержащиеся в прививках от гриппа, их функции и безопасность вакцин.
Многие вакцины от гриппа и других вирусных инфекций содержат аналогичные ингредиенты. Целью каждого ингредиента является либо сделать вакцину эффективной, либо обеспечить ее безопасность.
Многолетние исследования показали, что вакцины против гриппа безопасны и эффективны, снижая заболеваемость гриппом и связанные с ним госпитализации.
Ниже вы узнаете о семи ингредиентах прививок от гриппа и функциях каждого из них:
Вирусы гриппа
Вакцины против гриппа содержат небольшое количество вирусов, от которых вакцина защищает.
В прививке эти вирусы инактивированы или мертвы, поэтому они не могут вызывать грипп. Назальный спрей содержит живые вирусы, но они ослаблены или аттенуированы, так что они тоже не могут вызывать грипп.
Присутствие этих неактивных вирусов запускает естественный защитный механизм организма — иммунную систему, — которая вырабатывает антитела для борьбы с этими вирусами.
Организм запоминает или сохраняет их внешний вид, чтобы быстро распознавать любые живые версии этих вирусов и создавать антитела для борьбы с ними.
Традиционные прививки от гриппа представляют собой трехвалентные или трехкомпонентные вакцины. Это означает, что они защищают от трех вирусов: двух вирусов гриппа А, h2N1 и h4N2, и одного вируса гриппа В.
Конкретные вирусы в ежегодной прививке зависят от того, какие из них могут циркулировать в течение сезона гриппа в этом году. Такой прогноз делают исследователи.
В трехвалентной вакцине против гриппа 2020–2021 гг. содержатся следующие вирусы гриппа:
- вирус гриппа А h2N1, также известный как штамм Guangdong-Maonan
- вирус гриппа А h4N2, также известный как гонконгский штамм
- вирус гриппа B, известный как штамм Washington
Человек может также получить четырехвалентную или четырехкомпонентную вакцину, которая защищает от дополнительного вируса гриппа B. В 2020–2021 годах этот штамм известен как штамм Phuket.
Для получения дополнительной информации и ресурсов, которые помогут сохранить здоровье вам и вашим близким в этот сезон гриппа, посетите наш специальный центр .
Формальдегид
Формальдегид, химическое вещество, обычно присутствующее в организме человека, является продуктом здоровой пищеварительной функции.
В высоких дозах формальдегид токсичен и потенциально смертелен. Однако крошечные количества, присутствующие в вакцинах против гриппа, безвредны.
Роль формальдегида в прививке от гриппа заключается в инактивации токсинов вирусов и бактерий, которые могут загрязнить вакцину во время производства.
Соли алюминия
Соли алюминия являются адъювантами — они помогают организму выработать более сильный иммунный ответ против вируса в вакцине. Это позволяет ученым включать в эти вакцины меньшее количество инактивированных вирусов гриппа.
Как и в случае с формальдегидом и большинством ингредиентов прививок от гриппа, количество присутствующего алюминия чрезвычайно мало.
Соли алюминия также содержатся в питьевой воде и различных продуктах для здоровья, таких как антациды и антиперспиранты. Они не всегда присутствуют в вакцинах против гриппа, некоторые из которых не содержат алюминий.
Тимеросал
Тимеросал является консервантом, предотвращающим заражение вакцин.
Этот ингредиент присутствует только в многодозовых флаконах, содержащих более одной дозы. Без него рост бактерий и грибков в этих флаконах является обычным явлением.
Однодозовые флаконы, предварительно заполненные шприцы и назальные спреи не нуждаются в консерванте, так как риск заражения очень низок.
Тимеросал безопасно включается в вакцины с 1930 с. Он происходит из органической формы ртути, называемой этилртутью, безопасного соединения, которое, в отличие от других форм ртути, не остается в организме.
Этилртуть отличается от стандартной формы ртути, которая может вызывать заболевания в больших дозах, а также от ртути, содержащейся в морепродуктах, называемой метилртутью, которая может оставаться в организме годами.
Белки куриных яиц
Эти белки помогают вирусам расти до того, как они попадут в вакцину.
Инактивированные вирусы гриппа, присутствующие в вакцинах, обычно выращивают внутри оплодотворенных куриных яиц, где происходит репликация вируса. Затем производители отделяют вирус от яйца и включают его в вакцину.
В результате готовая вакцина может содержать небольшое количество яичных белков.
Центры по контролю и профилактике заболеваний говорят, что люди с аллергией на яйца могут получить стандартную вакцину против гриппа, но те, у кого тяжелая аллергия, должны делать это в медицинских учреждениях под наблюдением.
Также доступны прививки от гриппа без яиц.
Желатин
Желатин присутствует в прививке от гриппа в качестве стабилизатора — он поддерживает эффективность вакцины с момента производства до момента использования.
Стабилизаторы также помогают защитить вакцину от вредного воздействия тепла или сушки вымораживанием.
В качестве стабилизатора большинства вакцин против гриппа используется свиной желатин.
Антибиотики
Антибиотики в вакцинах против гриппа предотвращают рост бактерий во время производства и хранения продуктов.
Вакцины не содержат антибиотиков, которые могут вызывать тяжелые реакции, таких как пенициллин. Вместо этого они содержат другие формы, такие как гентамицин или неомицин, которые также входят в состав многих местных лекарств, таких как лосьоны, мази и глазные капли.
Получение вакцины против гриппа имеет ряд преимуществ, в том числе:
- Предотвращение заражения человека и окружающих его людей гриппом.
- Снижение риска госпитализации, особенно среди детей и пожилых людей.
- Защита уязвимых групп, включая младенцев, пожилых людей и людей с хроническими заболеваниями.
- Защита людей во время и после беременности за счет снижения как риска острых респираторных инфекций, связанных с гриппом, так и вероятности заражения ребенка гриппом.

- Профилактика осложнений у людей с хроническими заболеваниями.
В качестве примера последнего пункта: вакцина снижает частоту серьезных сердечных заболеваний у людей с сердечными заболеваниями. Это также снижает частоту госпитализаций у людей с хроническими заболеваниями легких и диабетом.
Центры по контролю и профилактике заболеваний США (CDC) рекомендуют, чтобы каждый человек в возрасте 6 месяцев и старше получал вакцину против гриппа каждый год, хотя они также содержат рекомендации о том, кому следует избегать вакцинации или принимать дополнительные меры предосторожности.
Возраст, состояние здоровья в настоящее время и в прошлом, а также аллергия на какие-либо компоненты вакцины против гриппа являются факторами, которые необходимо учитывать.
Следующие группы лиц не должны получать вакцину против гриппа или могут потребовать дополнительных мер предосторожности:
- младенцы в возрасте до 6 месяцев
- люди с тяжелой аллергией на любой из ингредиентов, например, желатин или яйца
- всем, у кого была тяжелая аллергическая реакция на предыдущую прививку от гриппа
- людям, перенесшим синдром Гийена-Барре
- людям, которые не чувствуют себя полностью здоровыми ослабленные вирусы, которые больше не являются заразными или синтетическими, созданными в лаборатории вариантами.
 Узнайте больше здесь.
Узнайте больше здесь.Однако прививка от гриппа может вызвать легкие гриппоподобные симптомы. Обычно они появляются вскоре после укола и длятся 1–2 дня. Они могут включать:
- головная боль
- лихорадка
- тошнота
- мышечные боли
Наиболее распространенным побочным эффектом является небольшая болезненность или покраснение руки в месте инъекции.
В редких случаях вакцина против гриппа может вызывать серьезные побочные эффекты, такие как аллергические реакции. Обычно они возникают в течение нескольких минут или часов после вакцинации и поддаются лечению.
Распространено множество мифов о прививках, в том числе о том, что они ослабляют иммунную систему, вызывают аутизм или содержат небезопасные токсины. Эти утверждения не основаны на научных данных.
О мифах против прививок читайте здесь.
Прививки от гриппа содержат различные ингредиенты, совместное действие которых обеспечивает безопасность и эффективность вакцины.
 Конкретные ингредиенты немного различаются между вакцинами.
Конкретные ингредиенты немного различаются между вакцинами.Ингредиенты часто включают деактивированные вирусы гриппа, химические вещества, которые усиливают реакцию организма на вакцину, консерванты для предотвращения заражения и стабилизаторы.
CDC рекомендует сделать прививку от гриппа в сентябре или октябре, но полезно сделать прививку в любое время в течение сезона гриппа.
То, как и где люди получают прививки от гриппа, может различаться в связи с пандемией COVID-19. Центры по контролю и профилактике заболеваний (CDC) предоставляют дополнительную информацию о поиске прививки здесь.
Как делаются вакцины против гриппа
Для США существует три различных технологии производства вакцин против гриппа, одобренных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA):
- вакцина против гриппа на яичной основе,
- и
- .

вакцина против гриппа на основе клеточной культуры
Рекомбинантная гриппозная вакцина
Все имеющиеся в продаже вакцины против гриппа в США производятся частными производителями. Разные производители используют разные технологии производства, но все вакцины против гриппа соответствуют требованиям FDA по безопасности и эффективности. Различные вакцины имеют разные показания. Дополнительную информацию см. в разделе «Различные типы вакцин против гриппа».
Вакцины против гриппа на основе яиц
Наиболее распространенным способом изготовления вакцин против гриппа является использование производственного процесса на основе яиц
, который используется уже более 70 лет. Производство вакцин на основе яиц используется для производства как инактивированной (убитой) вакцины (обычно называемой «прививкой от гриппа»), так и живой аттенуированной (ослабленной вирусной) вакцины (обычно называемой «назальной вакциной против гриппа»).
Процесс производства на основе яиц начинается с того, что CDC или другой лабораторный партнер Глобальной системы эпиднадзора за гриппом и ответных мер ВОЗ предоставляет производителям частного сектора вакцинные вирусы-кандидаты (CVV), выращенные в куриных яйцах в соответствии с текущими нормативными требованиями FDA.
 Затем эти CVV вводят в оплодотворенные куриные яйца и инкубируют в течение нескольких дней, чтобы вирусы могли размножаться. Жидкость, содержащую вирус, собирают из яиц. Для инактивированных противогриппозных вакцин (т. е. прививок от гриппа) вакцинные вирусы затем инактивируются (убиваются) и очищается вирусный антиген. Производственный процесс продолжается тестированием качества, упаковкой и распространением. Для вакцины против гриппа в виде назального спрея (т. е. живой ослабленной противогриппозной вакцины — ЖГВ) исходные CVV используются для получения живых, но ослабленных вирусов, которые затем используются в производстве вакцин. FDA тестирует и утверждает все вакцины против гриппа перед выпуском и отправкой.
Затем эти CVV вводят в оплодотворенные куриные яйца и инкубируют в течение нескольких дней, чтобы вирусы могли размножаться. Жидкость, содержащую вирус, собирают из яиц. Для инактивированных противогриппозных вакцин (т. е. прививок от гриппа) вакцинные вирусы затем инактивируются (убиваются) и очищается вирусный антиген. Производственный процесс продолжается тестированием качества, упаковкой и распространением. Для вакцины против гриппа в виде назального спрея (т. е. живой ослабленной противогриппозной вакцины — ЖГВ) исходные CVV используются для получения живых, но ослабленных вирусов, которые затем используются в производстве вакцин. FDA тестирует и утверждает все вакцины против гриппа перед выпуском и отправкой.Существует несколько различных производителей, которые используют технологию производства на основе яиц для изготовления вакцин против гриппа для использования в Соединенных Штатах. Этот метод производства требует большого количества куриных яиц для производства вакцины и может занять больше времени, чем другие методы производства.

Существует также процесс производства вакцин против гриппа на основе клеточных культур, который был одобрен FDA в 2012 году. Первоначально этот процесс производства также начинался с CVV, выращенного из куриных яиц, в соответствии с правилами FDA. Однако 31 августа 2016 г. FDA выдало разрешение Seqirus, единственному одобренному FDA производителю противогриппозной вакцины на основе клеточных культур в США, на начало использования CVV, выращенных на клеточных культурах. В настоящее время производство на основе клеточных культур используется для производства инактивированных противогриппозных вакцин (например, прививок от гриппа), а не ЖГВ (вакцина против гриппа, наносимая в виде назального спрея).
Процесс создания вакцин против гриппа на основе клеточных культур включает несколько этапов. Во-первых, CDC или один из его лабораторных партнеров использует вирусы гриппа, выращенные в культивируемых клетках млекопитающих, для создания CVV, которые затем предоставляются производителю вакцины.
 Затем производитель вакцины инокулирует CVV в культивируемые клетки млекопитающих (вместо куриных яиц) и позволяет CVV размножаться (то есть делать копии) в течение нескольких дней. Затем из клеток собирают вируссодержащую жидкость и очищают вирусный антиген. Производственный процесс продолжается очисткой, инактивацией вирусов и тестированием. Наконец, FDA тестирует и утверждает вакцины перед выпуском и отправкой.
Затем производитель вакцины инокулирует CVV в культивируемые клетки млекопитающих (вместо куриных яиц) и позволяет CVV размножаться (то есть делать копии) в течение нескольких дней. Затем из клеток собирают вируссодержащую жидкость и очищают вирусный антиген. Производственный процесс продолжается очисткой, инактивацией вирусов и тестированием. Наконец, FDA тестирует и утверждает вакцины перед выпуском и отправкой.Для производства вакцины против гриппа на основе клеточных культур не требуются куриные яйца, поскольку вакцинные вирусы, используемые для изготовления вакцины, выращиваются в культурах клеток млекопитающих (в этом процессе ни одно животное не пострадает). Технология на основе клеточных культур также может ускорить запуск процесса производства вакцины против гриппа.
В то время как вирусы, использовавшиеся в вакцинах на основе клеточных культур предыдущих сезонов, были выращены в клеточных культурах, до сезона 2019–2020 гг. некоторые вирусы, предоставленные производителю, были сначала размножены в куриных яйцах.
 Начиная с сезона 2021-2022 гг., все четыре вируса гриппа, используемые в вакцине на основе клеточных культур, выращиваются только в клеточных культурах, что делает вакцину полностью свободной от яиц.
Начиная с сезона 2021-2022 гг., все четыре вируса гриппа, используемые в вакцине на основе клеточных культур, выращиваются только в клеточных культурах, что делает вакцину полностью свободной от яиц.Для получения дополнительной информации см. веб-страницу CDC о вакцинах против гриппа на основе клеточных культур.
Это изображение вируса гриппа. Поверхностные белки гемагглютинина (HA) вируса показаны синим цветом. НА вируса гриппа являются антигенами. Антигены — это особенности вируса гриппа, которые распознаются иммунной системой и вызывают защитный иммунный ответ. Большинство вакцин против гриппа предназначены для запуска иммунного ответа против НА циркулирующих вирусов гриппа.
Третья технология производства вакцин против гриппа была одобрена для использования на рынке США в 2013 году и включает использование рекомбинантной технологии. Рекомбинантные вакцины против гриппа не требуют использования вакцинного вируса-кандидата (CVV) для производства. Вместо этого рекомбинантные вакцины создаются синтетическим путем.
 Чтобы создать рекомбинантную вакцину, ученые по гриппу сначала получают ген вируса, который содержит генетические инструкции для создания HA. HA представляет собой антиген, характерный для вируса гриппа, который запускает иммунную систему человека для создания антител, специально нацеленных на вирус. Затем этот ген HA объединяется с бакуловирусом, вирусом, поражающим беспозвоночных. В результате получается «рекомбинантный» бакуловирус. Роль бакуловируса состоит в том, чтобы помочь доставить генетические инструкции для создания антигена HA гриппа в клетку-хозяин. Как только рекомбинантный вирус попадает в линию клеток-хозяев, квалифицированную Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), он инструктирует клетки быстро продуцировать антиген HA. Этот антиген выращивают в больших количествах, собирают, очищают и затем упаковывают в виде рекомбинантной противогриппозной вакцины. Перед одобрением FDA и выпуском партий вакцин для широкой публики эти вакцины проверяются FDA на качество и эффективность.
Чтобы создать рекомбинантную вакцину, ученые по гриппу сначала получают ген вируса, который содержит генетические инструкции для создания HA. HA представляет собой антиген, характерный для вируса гриппа, который запускает иммунную систему человека для создания антител, специально нацеленных на вирус. Затем этот ген HA объединяется с бакуловирусом, вирусом, поражающим беспозвоночных. В результате получается «рекомбинантный» бакуловирус. Роль бакуловируса состоит в том, чтобы помочь доставить генетические инструкции для создания антигена HA гриппа в клетку-хозяин. Как только рекомбинантный вирус попадает в линию клеток-хозяев, квалифицированную Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), он инструктирует клетки быстро продуцировать антиген HA. Этот антиген выращивают в больших количествах, собирают, очищают и затем упаковывают в виде рекомбинантной противогриппозной вакцины. Перед одобрением FDA и выпуском партий вакцин для широкой публики эти вакцины проверяются FDA на качество и эффективность.
Этот метод производства не требует вакцинного вируса, выращенного на яйцах, и не использует куриные яйца ни на одной стадии производственного процесса. Хотя существуют и другие вакцины, в которых используются аналогичные рекомбинантные процессы производства, в настоящее время только одна вакцина против гриппа одобрена FDA для использования в Соединенных Штатах. Этот производственный процесс является самым быстрым, поскольку он позволяет избежать необходимости в CVV, адаптированных для роста в яйцах, или для разработки вакцинных вирусов на основе клеточных культур.
CDC и FDA контролируют безопасность всех вакцин, лицензированных в США, включая вакцины против сезонного гриппа. Более подробная информация о безопасности вакцин на основе яиц, клеточных культур и рекомбинантных вакцин против гриппа, в том числе о побочных эффектах, противопоказаниях и мерах предосторожности, скрининге и безопасном введении вакцины, доступна в документе «Безопасность вакцины против сезонного гриппа: краткое изложение для клиницистов».



 Узнайте больше здесь.
Узнайте больше здесь. Конкретные ингредиенты немного различаются между вакцинами.
Конкретные ингредиенты немного различаются между вакцинами.
 Затем эти CVV вводят в оплодотворенные куриные яйца и инкубируют в течение нескольких дней, чтобы вирусы могли размножаться. Жидкость, содержащую вирус, собирают из яиц. Для инактивированных противогриппозных вакцин (т. е. прививок от гриппа) вакцинные вирусы затем инактивируются (убиваются) и очищается вирусный антиген. Производственный процесс продолжается тестированием качества, упаковкой и распространением. Для вакцины против гриппа в виде назального спрея (т. е. живой ослабленной противогриппозной вакцины — ЖГВ) исходные CVV используются для получения живых, но ослабленных вирусов, которые затем используются в производстве вакцин. FDA тестирует и утверждает все вакцины против гриппа перед выпуском и отправкой.
Затем эти CVV вводят в оплодотворенные куриные яйца и инкубируют в течение нескольких дней, чтобы вирусы могли размножаться. Жидкость, содержащую вирус, собирают из яиц. Для инактивированных противогриппозных вакцин (т. е. прививок от гриппа) вакцинные вирусы затем инактивируются (убиваются) и очищается вирусный антиген. Производственный процесс продолжается тестированием качества, упаковкой и распространением. Для вакцины против гриппа в виде назального спрея (т. е. живой ослабленной противогриппозной вакцины — ЖГВ) исходные CVV используются для получения живых, но ослабленных вирусов, которые затем используются в производстве вакцин. FDA тестирует и утверждает все вакцины против гриппа перед выпуском и отправкой.
 Затем производитель вакцины инокулирует CVV в культивируемые клетки млекопитающих (вместо куриных яиц) и позволяет CVV размножаться (то есть делать копии) в течение нескольких дней. Затем из клеток собирают вируссодержащую жидкость и очищают вирусный антиген. Производственный процесс продолжается очисткой, инактивацией вирусов и тестированием. Наконец, FDA тестирует и утверждает вакцины перед выпуском и отправкой.
Затем производитель вакцины инокулирует CVV в культивируемые клетки млекопитающих (вместо куриных яиц) и позволяет CVV размножаться (то есть делать копии) в течение нескольких дней. Затем из клеток собирают вируссодержащую жидкость и очищают вирусный антиген. Производственный процесс продолжается очисткой, инактивацией вирусов и тестированием. Наконец, FDA тестирует и утверждает вакцины перед выпуском и отправкой. Начиная с сезона 2021-2022 гг., все четыре вируса гриппа, используемые в вакцине на основе клеточных культур, выращиваются только в клеточных культурах, что делает вакцину полностью свободной от яиц.
Начиная с сезона 2021-2022 гг., все четыре вируса гриппа, используемые в вакцине на основе клеточных культур, выращиваются только в клеточных культурах, что делает вакцину полностью свободной от яиц. Чтобы создать рекомбинантную вакцину, ученые по гриппу сначала получают ген вируса, который содержит генетические инструкции для создания HA. HA представляет собой антиген, характерный для вируса гриппа, который запускает иммунную систему человека для создания антител, специально нацеленных на вирус. Затем этот ген HA объединяется с бакуловирусом, вирусом, поражающим беспозвоночных. В результате получается «рекомбинантный» бакуловирус. Роль бакуловируса состоит в том, чтобы помочь доставить генетические инструкции для создания антигена HA гриппа в клетку-хозяин. Как только рекомбинантный вирус попадает в линию клеток-хозяев, квалифицированную Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), он инструктирует клетки быстро продуцировать антиген HA. Этот антиген выращивают в больших количествах, собирают, очищают и затем упаковывают в виде рекомбинантной противогриппозной вакцины. Перед одобрением FDA и выпуском партий вакцин для широкой публики эти вакцины проверяются FDA на качество и эффективность.
Чтобы создать рекомбинантную вакцину, ученые по гриппу сначала получают ген вируса, который содержит генетические инструкции для создания HA. HA представляет собой антиген, характерный для вируса гриппа, который запускает иммунную систему человека для создания антител, специально нацеленных на вирус. Затем этот ген HA объединяется с бакуловирусом, вирусом, поражающим беспозвоночных. В результате получается «рекомбинантный» бакуловирус. Роль бакуловируса состоит в том, чтобы помочь доставить генетические инструкции для создания антигена HA гриппа в клетку-хозяин. Как только рекомбинантный вирус попадает в линию клеток-хозяев, квалифицированную Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), он инструктирует клетки быстро продуцировать антиген HA. Этот антиген выращивают в больших количествах, собирают, очищают и затем упаковывают в виде рекомбинантной противогриппозной вакцины. Перед одобрением FDA и выпуском партий вакцин для широкой публики эти вакцины проверяются FDA на качество и эффективность.
