Содержание
Можно ли заболеть после прививки и сколько работают антитела: ответы на главные вопросы о COVID-19
Можно ли заболеть ковидом, если сделал прививку, как долго защищают антитела и как часто нужно ревакцинироваться, чем опасен индийский штамм и стоит ли ждать западные вакцины — на главные вопросы о коронавирусе отвечает молекулярный биолог Ирина Якутенко
Можно ли заболеть, если привился
Говоря о защитном эффекте вакцинации, люди часто путают заражение и заболевание. Ни одна вакцина не может защитить от заражения — попадания вируса на чувствительные ткани и его проникновения внутрь клеток. Прививка не создает вокруг человека силового поля, которое не пропускает вирусы, и, если вакцинированный встретится с больным ковидом, когда тот активно распространяет вокруг себя вирусные частицы, и достаточно долго пообщается с ним в помещении без маски и соблюдения дистанции, вирусные частицы неизбежно попадут на слизистые.
Но когда мы говорим о заболевании, то есть о проявлении типичных симптомов, это означает, что вирус размножился в достаточном количестве, чтобы, во-первых, вызвать масштабную реакцию иммунной системы, а во-вторых, начать вредить организму самостоятельно. И тут эффект различных вакцин оказывается очень разным — кроме того, вероятность заболеть, несмотря на прививку, зависит от ситуации с вирусом в стране и, в частности, от количества вакцинированных.
И тут эффект различных вакцин оказывается очень разным — кроме того, вероятность заболеть, несмотря на прививку, зависит от ситуации с вирусом в стране и, в частности, от количества вакцинированных.
В случае с коронавирусом мРНК-вакцины дают лучшую защиту от новых высокозаразных штаммов — причем речь как о заражении, так и о заболевании. В недавно вышедшем препринте ученые из Англии, проанализировав 14 000 случаев диагностированной инфекции дельта-штаммом (он же индийский, он же В.1.617.2), подсчитали эффективность мРНК-вакцины от Pfizer/BioNTech и векторной вакцины от AstraZeneca в отношении этой вирусной разновидности и сравнили с данными по альфа-штамму (он же британский, он же B 1.1.7). Через две недели после введения второй дозы мРНК-препарата эффективность против проявления симптомов ковида составила 88% для дельта-штамма и 94% для альфа-штамма. После векторной вакцины эффективность составила 67% для дельта-штамма и 74% для альфа-штамма. В отношении попадания в больницу, то есть тяжелых симптомов, две дозы мРНК-вакцины эффективны на 96% для дельта и 95% для альфа-штамма, эффективность двух доз векторной вакцины составила 92% для дельта и 86% для альфа-штамма.
Иными словами, мРНК-вакцины лучше защищают от симптомов, особенно от тяжелых, но и векторные препараты дают защиту намного больше той, на которую большинство экспертов рассчитывали в начале эпидемии, когда создание вакцин только началось. То есть дельта-штамм с не очень большой вероятностью может заражать привитых, однако болезнь у них в подавляющем большинстве случаев будет протекать в легкой форме.
Надо ли перепрививаться и когда
Учитывая, что в России привито около 10% населения, вопрос о ревакцинации не является ни основным, ни критическим. Тем не менее мэр Москвы Собянин заявил, что перепривился спустя год после первой вакцинации (видимо, он получил вакцину одновременно с сотрудниками НИЦ Гамалеи, которые опробовали на себе будущий «Спутник» еще до начала официальных клинических исследований), а глава столичного депздрава Алексей Хрипун заявил, что повторную прививку необходимо делать спустя полгода, и обещал, что процедура будет разработана в ближайшее время. Чиновник уточнил, что «уровень антител никакого значения не имеет, он через шесть месяцев такой, который как раз требует ревакцинации».
Чиновник уточнил, что «уровень антител никакого значения не имеет, он через шесть месяцев такой, который как раз требует ревакцинации».
Когда антитела перестают работать
Никаких исследований, которые бы показывали, какой уровень антител считается опасно низким, не существует. Как нет и единого стандарта измерений антител: разные лаборатории используют тест-системы различных производителей, и не создано никаких сводных таблиц, по которым можно было бы пересчитывать значение, полученное в одной лаборатории, для другой.
Чтобы понять, когда защитный эффект от вакцинации начинает ослабевать, производители продолжают следить за добровольцами, получившими препарат или плацебо в рамках третьей фазы клинических испытаний. Сравнивая количество заболевших в обеих группах, разработчики оценивают эффективность вакцин в долгосрочной перспективе. Для мРНК-вакцины от Pfizer/BioNTech эффективность по предотвращению симптомного заболевания спустя шесть месяцев составила 91,2% — не существенно меньше эффективности вскоре после введения второй дозы.
В исследованиях вакцины от компании Moderna показано, что спустя полгода уровень нейтрализующих (самых эффективных) антител у привитых добровольцев немного снизился, но уровень защиты в этой работе не определялся. Для других вакцин подобных данных пока не публиковалось.
Сколько действует вакцина
Ответ на этот вопрос совпадает с ответом на предыдущий. Массовая вакцинная кампания началась зимой 2020-го — весной 2021 года, и по крайней мере для мРНК-вакцины за этот период защитный эффект, видимо, не сильно упал. Тем не менее большинство экспертов полагают, что ревакцинация в том или ином виде понадобится, так как коронавирус, похоже, уже не уйдет из популяции, а вакцины вряд ли дадут пожизненный иммунитет.
Генеральный директор Pfizer Альберт Бурла оценил вероятный срок, когда привитым может понадобиться бустер (усиливающая прививка), в 8-12 месяцев.
Не опасно ли перепрививаться слишком часто
Понятие «слишком часто» в отношении вакцин лишено научного смысла. Необходимый интервал ревакцинации устанавливается по итогам наблюдения за заражениями среди привитых и оценки уровня антител, для разных заболеваний и вакцин он разный.
Необходимый интервал ревакцинации устанавливается по итогам наблюдения за заражениями среди привитых и оценки уровня антител, для разных заболеваний и вакцин он разный.
Более того, необходимость ревакцинации определяется эпидемиологической ситуацией и условиями, в которых живет человек. Скажем, людям из неблагополучных по энцефалиту районов рекомендуется делать бустерные прививки, а тем, кто лишь приезжал туда, а основную часть времени живет в регионах, где этой болезни нет, ревакцинация не показана.
В нескольких исследованиях ученые сравнивали количество заболеваний, не предотвращаемых вакцинами, у привитых и непривитых детей. Авторы обнаружили, что никакой разницы нет, то есть дети, получившие множество разных вакцин, столь же эффективно справляются с постоянно окружающими нас патогенами, как и дети, чей иммунитет не «отвлекался» на выработку защитных инструментов против тяжелых болезней.
Надо ли прививаться, если переболел ковидом и выработались антитела
Как уже упоминалось выше, сегодня ученые не знают, каким должен быть минимальный уровень антител, который обеспечивает приемлемую защиту от заболевания. Поэтому регуляторы в сфере здравоохранения разных стран просто рекомендуют переболевшим прививаться — либо не указывая сроков, как, например, американский CDC, либо советуют подождать 28 дней с момента начала симптомов, как британский NHS.
Поэтому регуляторы в сфере здравоохранения разных стран просто рекомендуют переболевшим прививаться — либо не указывая сроков, как, например, американский CDC, либо советуют подождать 28 дней с момента начала симптомов, как британский NHS.
Сама по себе рекомендация обязательно прививаться связана с тем, что после болезни иммунный ответ очень отличается у разных людей. Обычно чем тяжелее протекало заболевание, тем выше как общий уровень антител, так и количество нейтрализующих. Вакцинация же дает намного более стабильный уровень антител, кроме того, после нее не образуются неэффективные антитела, нацеленные на другие белки коронавируса, которые неизбежно формируются после болезни.
Чем опасен индийский штамм, в чем его специфика
Индийский штамм сочетает в себе сразу два неприятных свойства: высокую скорость распространения и способность частично уходить из-под действия антител. По имеющимся оценкам, он распространяется в 1,5 раза быстрее предыдущего рекордсмена — британского штамма. Какие именно мутации дельта-штамма делают его таким — пока неясно, но как минимум одно изменение — L452R — увеличивает способность вируса связываться с клеточными рецепторами ACE2, а это необходимый шаг для проникновения в клетку. Впрочем, аналогичная мутация есть и у других коронавирусных вариантов, например калифорнийского, так что, скорее всего, новые способности дельта-штамма — результат взаимодействия нескольких мутаций.
Какие именно мутации дельта-штамма делают его таким — пока неясно, но как минимум одно изменение — L452R — увеличивает способность вируса связываться с клеточными рецепторами ACE2, а это необходимый шаг для проникновения в клетку. Впрочем, аналогичная мутация есть и у других коронавирусных вариантов, например калифорнийского, так что, скорее всего, новые способности дельта-штамма — результат взаимодействия нескольких мутаций.
Главный научный сотрудник ВОЗ Сумия Сваминатан заявила, что индийский штамм становится доминирующим по всему миру, вытесняя остальные варианты. Это очень опасно, так как штаммы, которые легче распространяются, в итоге приводят к большему количеству смертей, чем более патогенные, но медленные варианты, из-за того, что за одинаковое время заражают больше людей.
Кроме того, из-за способности уходить от части антител, выработанных у тех, кто уже встречался с вирусными антигенами, индийский штамм может заражать вакцинированных и переболевших. Однако вероятность заражения ниже, чем для неиммунных.
Поможет ли вакцинация остановить третью волну в России, вызванную индийским штаммом
Единственным действенным способом быстро остановить коронавирусную волну является локдаун. Когда количество вновь инфицированных быстро увеличивается, это означает, что вирус прямо сейчас активно распространяется в популяции. Затормозить процесс можно, только разорвав как можно больше потенциальных цепочек заражения. Чтобы добиться этого, необходимо до минимума сократить количество возможных контактов.
В Европе третью волну, вызванную британским штаммом, удалось сбить многомесячными карантинами, во время которых были закрыты все магазины, за исключением самых основных, рестораны, кафе, клубы, фитнес-студии, салоны и так далее. Не работали детские сады, школьники и студенты занимались удаленно, а значительная часть взрослых работала из дома. Параллельно в европейских странах разворачивалась прививочная кампания, но первые месяцы рост числа вакцинированных не мог оказать заметного влияния на эпидемию, так как иммунизация начиналась с очень пожилых людей, которые мало контактируют с кем-то еще. Ограничения начали снимать только тогда, когда цифры новых случаев ковида приблизились к тем, что были до начала волны, а существенный процент населения получил хотя бы одну дозу вакцины.
Ограничения начали снимать только тогда, когда цифры новых случаев ковида приблизились к тем, что были до начала волны, а существенный процент населения получил хотя бы одну дозу вакцины.
Вакцинация без ограничения контактов или локдаун без массовой вакцинации гораздо менее эффективны. Видимый защитный эффект наступает спустя две-три недели после введения второй дозы, до этого риск привитых заболеть самим и заразить кого-то еще остается почти таким же, как у неиммунных. Кроме того, в отсутствии ограничительных мер вирус продолжает распространяться в популяции, что быстро приводит к перегрузу больниц. Локдаун сам по себе способен быстро загасить волну, но так как большинство людей остаются неиммунными, после его ослабления вирус вновь начинает распространяться.
«Спутник V» — по-прежнему самая эффективная российская вакцина?
Эффективность вакцин (как и других медицинских препаратов) определяется по итогам клинических испытаний — масштабных многоступенчатых исследований. На доклинической стадии разработчики проверяют эффективность и безопасность исследуемого вещества на животных и определяют допустимые концентрации. На первой фазе клинических исследований на небольшой выборке здоровых людей оценивают, прежде всего, безопасность, но иногда и какие-то параметры эффективности препарата. На второй стадии препарат дают уже большему количеству людей, представляющих разные группы здоровья. Наконец, на третьей стадии медикамент — в данном случае, вакцину — получают десятки тысяч людей.
На доклинической стадии разработчики проверяют эффективность и безопасность исследуемого вещества на животных и определяют допустимые концентрации. На первой фазе клинических исследований на небольшой выборке здоровых людей оценивают, прежде всего, безопасность, но иногда и какие-то параметры эффективности препарата. На второй стадии препарат дают уже большему количеству людей, представляющих разные группы здоровья. Наконец, на третьей стадии медикамент — в данном случае, вакцину — получают десятки тысяч людей.
Одновременно сравнимое количество людей получают плацебо, причем ни сами добровольцы, ни ученые не знают, кому что досталось. Людей выпускают «в поля» и через определенное время подсчитывают, сколько народу заразилось в обеих группах. Если в группе вакцины заражений и тяжелого течения заметно меньше (для вакцин от коронавируса ВОЗ выбрала отсечку эффективности в 50%), препарат считают работающим. Результаты клинических испытаний публикуют в международных рецензируемых журналах, чтобы научное сообщество могло независимо оценить их.
Из российских вакцин всем этим критериям удовлетворяет только одна вакцина — «Спутник V». По итогам его клинических испытаний были опубликованы две статьи в престижном журнале The Lancet, хотя результаты и методика проведения испытаний подвергались критике. Разработчики двух других российских вакцин не предоставили данных, которые можно было бы проанализировать незаинтересованным специалистам.
Правда ли, что вакцины от Pfizer/BioNTech и Moderna эффективней, и есть ли смысл их ждать
Сравнивать результаты клинических испытаний разных вакцин напрямую нельзя: они проводятся по разным протоколам, с разными критериями включения людей в испытания, в странах с разной эпидемиологической ситуацией и так далее. Тем не менее грубо сопоставить итоги испытаний можно, и такое сопоставление показывает, что в отношении предыдущих вариантов коронавируса мРНК-вакцины и векторный «Спутник» дают сходную эффективность. Однако, как мы уже обсуждали выше, мРНК-вакцины более устойчивы к дельта-штамму. Прямых данных о том, насколько хорошо этот вариант «пробивает» защиту от «Спутника», нет, но можно предположить, что его эффективность будет снижаться по похожему с векторной вакциной от AstraZeneca паттерну.
Прямых данных о том, насколько хорошо этот вариант «пробивает» защиту от «Спутника», нет, но можно предположить, что его эффективность будет снижаться по похожему с векторной вакциной от AstraZeneca паттерну.
В России иностранные вакцины могут появиться только после того, как пройдут регистрацию в российских надзорных органах в сфере здравоохранения. Пока ни для одной западной вакцины такая процедура не начата. В ноябре компания «Петровакс» сообщила, что в российские надзорные органы подана заявка на регистрацию китайской вакцины CanSino. «Петровакс» в партнерстве с CanSino проводит в России испытания этой вакцины и в случае регистрации обещала быстро наладить производство китайского препарата. Однако процесс затянулся, и вакцина CanSino до сих пор не одобрена на территории России.
Источник: https://www.forbes.ru/forbeslife/433063-mozhno-li-zabolet-posle-privivki-i-skolko-rabotayut-antitela-otvety-na-glavnye?fbclid=IwAR0x3L3Bt9XDt_iiAsZVJfE3lv8o4S4OjOnCcXc_cHQ0oBgdwBv-6DcvOPw
последствия и осложнения у детей
11 августа 2021, 20:00
Недомогание после прививки считается нормальной реакцией, но каждый организм по-своему срабатывает на введение вакцины. Обычно достаточно будет принять лекарственные средства из домашней аптечки, но некоторые симптомы после вакцинации от коронавируса являются поводом для обращения к врачу.
Обычно достаточно будет принять лекарственные средства из домашней аптечки, но некоторые симптомы после вакцинации от коронавируса являются поводом для обращения к врачу.
Действительно ли опасна прививка от ковида для детей и когда последствия вакцинации могут быть поводом к беспокойству – разбираем в этой статье.
Почему возникают нежелательные явления после прививки от коронавируса
После прививки вакцина начинает знакомить иммунную систему с вирусом, чужеродное вмешательство вызывает иммунный ответ.
Сначала происходит местная реакция – при повреждении кожи в месте укола туда устремляются клетки, которые должны предотвратить распространение инфекционного возбудителя. Этот процесс может проявляться краснотой, отечностью, болевыми ощущениями в месте инъекции.
После препарат попадает в кровь и заставляет иммунную систему реагировать на возможную угрозу. Запускаются защитные механизмы и начинают вырабатываться антитела. Они уничтожают вторгшийся вирус и запоминают его. Помимо этого, организм пытается ослабить патогенный возбудитель и воспрепятствовать его размножению. Одним из способов является нагревание организма, поскольку большинство вирусов не переносят высокую температуру.
Помимо этого, организм пытается ослабить патогенный возбудитель и воспрепятствовать его размножению. Одним из способов является нагревание организма, поскольку большинство вирусов не переносят высокую температуру.
Возникают вполне типичные реакции: повышение температуры, головная боль, слабость и недомогание. Насколько сильно будут выражены эти поствакцинальные эффекты, зависит не от вида самой вакцины, а от индивидуальных особенностей организма. Ведь даже одну и ту же болезнь один человек переносит легко, а другой – с высокой температурой.
Нежелательные явления после прививки обычно непродолжительны (1-3 дня) и чаще всего проходят сами, без постороннего вмешательства. А главное – эти симптомы не вызывают никаких отрицательных последствий для человека. На данный момент не зарегистрировано ни тяжелых осложнений, ни летальных исходов, достоверно связанных с введением препарата «Спутник V» либо других отечественных вакцин.
Какие могут быть последствия вакцинации от коронавируса у детей: отзывы привитых
Последствия применения всех известных на сегодняшний день вакцин уже достаточно хорошо изучены. У детей частота побочных реакций на прививку встречается не более чем у 10%, а в 95% случаев эти проявления настолько незначительны, что не требуют обращения к медикам. Поствакцинальные осложнения встречаются еще реже – в одном случае на миллион.
У детей частота побочных реакций на прививку встречается не более чем у 10%, а в 95% случаев эти проявления настолько незначительны, что не требуют обращения к медикам. Поствакцинальные осложнения встречаются еще реже – в одном случае на миллион.
Что касается препаратов от ковида, то нежелательные эффекты от вакцинации проявлялись у взрослых пациентов в основном при применении «Спутника V». В основном это гриппоподобные симптомы: повышение температурных показателей, мышечные и головные боли, общее недомогание.
Помимо этого, к нормальным проявлениям врачи относят:
- слабость;
- лихорадку;
- озноб;
- покраснение, отечность и дискомфорт в месте укола;
- расстройства желудка;
- снижение аппетита, тошнота;
- лихорадку;
- заложенность носа или насморк.
Те же самые побочные явления на введение противоковидной вакцины могут наблюдаться и у детей. Клинические исследования препарата «Спутник V» на возрастной группе 12-17 лет, стартовавшие 5 июля нынешнего года, показали, что у только у двух подростков после введения прививки наблюдалось повышение температуры. Другие привитые перенесли вакцинацию и вовсе бессимптомно.
Другие привитые перенесли вакцинацию и вовсе бессимптомно.
Врачи напоминают, что осложнения после коронавируса гораздо опаснее и случаются в сотни раз чаще. По наблюдениям педиатров, после перенесенного ковида другие инфекции протекают у детей гораздо тяжелее, а в некоторых случаях может развиваться серьезное осложнение – мультисистемный воспалительный синдром, который вызывает поражение сразу нескольких систем и органов.
Что делать, если после вакцины от коронавируса поднялась температура
Повышение температуры – наиболее известная и чаще всего возникающая побочная реакция на введение любой вакцины. Это касается в том числе и прививки от коронавируса. Если у ребенка после прививки поднимается температура до 37,5-38 градусов и проходит через 2-3 дня, то беспокоиться не о чем.
На фоне температуры может возникать также общий дискомфорт и вялость, ощущение недомогания, головокружение и головная боль. Обычно эти симптомы вяло выражены и не сказываются на привычной активности ребенка. В ряде случаев могут появляться кратковременные проблемы с аппетитом и сном.
В ряде случаев могут появляться кратковременные проблемы с аппетитом и сном.
Со всеми этими проявлениями можно справиться с помощью обычных жаропонижающих и обезболивающих лекарственных средств.
Когда нужно обратиться к врачу
Главный признак того, что пора обращаться к врачам, – побочные явления после прививки сохраняются больше трех дней. Особенно это касается высокой температуры. Тревожной отметкой для детей становятся температурные показатели свыше 38,5 градусов. Но если такое состояние купируются жаропонижающими средствами, то беспокоиться не о чем.
Если же температура не спадает, а сопутствующие симптомы нарастают, то необходимо обращаться к медикам.
Также врача следует вызывать, если у ребенка после прививки возникают аллергические реакции, например анафилактический шок или отек Квинке. Эти явления указаны как противопоказания к вакцинам. Обычно такие серьезные аллергические последствия возникают в первые минуты после укола, поэтому выявляются сразу в прививочном кабинете. В очень редких случаях развиваются отложенные аллергические реакции, которые могут проявиться спустя неделю после укола.
В очень редких случаях развиваются отложенные аллергические реакции, которые могут проявиться спустя неделю после укола.
Чаще всего подобные поствакцинальные осложнения возникают при наличии у ребенка скрытых патологий, при ослабленном иммунитете, при склонности к аллергическим реакциям. Чтобы избежать подобных реакций, врачи рекомендуют:
- Проводить прививку только после измерения температуры и осмотра врача.
- Если есть подозрение, что ребенок нездоров, то лучше отложить прививку на пару недель.
- Детям, которые не наблюдаются у педиатра регулярно, рекомендуется обследование и сдача общих анализов – крови и мочи.
- У детей, имеющих хронические заболевания, нужно убедиться, что болезнь находится в стадии ремиссии.
- Склонным к аллергии детям необходимо перед прививкой минимизировать контакты с аллергеном.
Скорую помощь нужно вызывать при непривычных состояниях: резком повышении температуры до критических отметок, сильных и острых болях в конечностях, животе, голове.
После вакцинации ребенок обладает иммунитетом
У человека активный иммунитет возникает после перенесенной инфекции либо вакцинации, поскольку попадание в организм самого вируса либо его фрагментов запускает процесс формирования новых колоний В-лимфоцитов. Эти клетки быстро вырабатывают антитела и защищают организм, поэтому человек либо вовсе не заболевает, либо переносит инфекцию легче.
Процесс формирования иммунитета может вызывать побочные реакции, чаще всего гриппоподобные симптомы. Эти явления – один из механизмов борьбы с инфекцией, поэтому волноваться не стоит. Гриппоподобные симптомы вызывают и другие известные вакцины, не только против ковида. Однако их отсутствие не говорит о том, что прививка не сработала, поскольку реакция каждого организма индивидуальна и обусловлена множеством факторов: возрастом, общим состоянием организма и иммунной системы .
Появляются ли антитела после вакцинации?
По данным Роспотребнадзора, у 10% привитых от любой болезни антитела не формируются вовсе – это особенность организма таких людей. Но отсутствие антител не означает, что у человека нет защиты от инфекции. Если человек вакцинировался, то с большей долей вероятности он сможет противостоять вирусу даже при минимальных показателях антител.
Но отсутствие антител не означает, что у человека нет защиты от инфекции. Если человек вакцинировался, то с большей долей вероятности он сможет противостоять вирусу даже при минимальных показателях антител.
Длительность активной защиты от вируса зависит от вида возбудителя, поэтому некоторые заболевания человек переносит за свою жизнь однократно, другие могут возникать повторно. Это касается и прививок: одни вакцины достаточно ввести 1-2 раза за всю жизнь (например, краснуха и корь), а другие, как и ковид, требуют ревакцинации.
Достоверных исследований, сколько антител необходимо после вакцинации, пока нет. После применения препаратов от ковида прошло совсем немного времени, чтобы можно было адекватно оценить эти показатели. Дело осложнилось и появлением новых штаммов вируса.
Нужны ли маски после вакцинации?
Даже после вакцинирования двумя дозами препарата нужно предпринимать меры для защиты себя и окружающих – носить маски и соблюдать социальное дистанцирование. Это объясняется следующими факторами.
Это объясняется следующими факторами.
Во-первых, после прививки организму нужно некоторое время, чтобы защитное действие вакцин сработало. Препараты заставляют организм вырабатывать антитела и мобилизовать иммунитет на борьбу с вирусом. Но это происходит не сразу. Например, в случае с препаратом «Спутник V» для полного иммунного ответа необходимо 42 дня после введения первого укола.
Во-вторых, даже после введения обеих доз вакцины человек может заразить окружающих. То есть, возможно, что после прививки человек заразится коронавирусом, но болезнь будет протекать бессимптомно. В это время он легко может передать вирус окружающим.
Медики предполагают, что ношение масок можно будет отменить только тогда, когда сформируется коллективный иммунитет против вируса. Для этого необходимо вакцинировать 60-70% населения.
Зачем заполнять дневник вакцинации на «Госуслугах»?
Заполнение дневника самонаблюдений на «Госуслугах» нужно для того, чтобы пополнять статистическую базу данных по побочным явлениям и самочувствию людей после проведенных прививок. Делается это для того, чтобы изучить влияние вакцин на человека, поскольку препараты пока еще новые и недостаточно исследованы. Такие данные особенно помогут людям с хроническими заболеваниями.
Делается это для того, чтобы изучить влияние вакцин на человека, поскольку препараты пока еще новые и недостаточно исследованы. Такие данные особенно помогут людям с хроническими заболеваниями.
Подростки, участвующие в клинических испытаниях препарата «Спутник V», также ведут дневники самонаблюдения. Это позволяет врачам отслеживать состояние несовершеннолетних пациентов и делать выводы о влиянии прививки на организм вакцинированных детей.
#Новости#Светлана (Холдинг) Павлова#Общество
Подпишитесь
Полиция разберется с визитом умершего нижегородца в поликлинику
Сегодня, 16:13
Стрельба в нижегородском автобусе попала на видео
Сегодня, 16:04
Власти прокомментировали избиение нижегородского первоклассника
Сегодня, 14:02
Нижегородец спас жизнь сослуживцам на спецоперации
Сегодня, 16:50
Важно. Нижегородским школам запретили пускать посторонних
Сегодня, 11:01
Из какао-бобов — в плитку. Показываем, как производят нижегородский шоколад
Сегодня, 16:01
Кому следует их избегать и почему
Основные моменты
- Центры по контролю и профилактике заболеваний (CDC) не рекомендуют некоторым лицам делать определенные вакцины.

- Различные вакцины имеют разные компоненты. Каждая вакцина может повлиять на вас по-разному.
- Людям с ослабленной иммунной системой обычно рекомендуется подождать. Людям, которые испытали аллергические реакции на конкретную вакцину, обычно рекомендуют избегать повторных доз.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют ряд прививок для американцев всех возрастов. Эти вакцины помогают предотвратить опасные заболевания, от которых в прошлом ежегодно болело огромное количество людей.
Однако эти вакцины подходят не всем. CDC советует некоторым людям не получать определенные вакцины или подождать, прежде чем делать прививку. Это связано с тем, что разные вакцины содержат разные компоненты, и каждая вакцина может воздействовать на вас по-разному. Ваш возраст, состояние здоровья и другие факторы в совокупности определяют, следует ли вам получать каждую вакцину.
CDC подготовил подробный список вакцин, в котором указано, кому следует избегать каждой вакцины, а кому следует подождать, чтобы ее получить. Некоторым людям с ослабленной иммунной системой обычно рекомендуется подождать. Людям, которые испытали аллергические реакции на конкретную вакцину, обычно рекомендуют избегать повторных доз.
Некоторым людям с ослабленной иммунной системой обычно рекомендуется подождать. Людям, которые испытали аллергические реакции на конкретную вакцину, обычно рекомендуют избегать повторных доз.
Вот рекомендации для тех, кому следует избегать или откладывать некоторые из наиболее распространенных вакцин.
Вам не следует делать прививку от гриппа, если вы:
- имели в прошлом тяжелую, опасную для жизни реакцию на вакцину против гриппа
- вы младенец в возрасте до 6 месяцев
- в настоящее время больны от средней до тяжелой степени
Людям с синдромом Гийена-Барре (СГБ) в анамнезе следует обсудить риски вакцины против гриппа со своим врачом.
Некоторые люди не могут получить живую вакцину против гриппа (LAIV), которая представляет собой вакцину против гриппа в виде назального спрея. Поговорите со своим врачом, если что-либо из следующего относится к вам или вашему ребенку:
- дети в возрасте до 2 лет
- маленькие дети с астмой или хрипами в анамнезе
- беременные женщины
- люди с хроническими заболеваниями, такими как сердце болезни, заболевания печени или астма
- люди с определенными заболеваниями мышц или нервов, которые могут вызывать проблемы с дыханием
- люди с ослабленной иммунной системой
- люди, работающие или живущие с людьми с ослабленной иммунной системой
- дети или подростки, длительно принимающие аспирин
аллергия на яйца и вакцина против гриппа
с аллергией на яйца нельзя делать прививку от гриппа.
Раньше это было правдой, но CDC изменил свою рекомендацию. Теперь CDC заявляет, что людям с аллергией на яйца безопасно получать любую вакцину против гриппа, подходящую для их возраста и состояния здоровья.
Если у вас возникает крапивница или другие легкие реакции в результате употребления в пищу яиц, вы можете безопасно получить любую вакцину против гриппа. Если вы испытываете более серьезные реакции на яйца, такие как отек или затрудненное дыхание, вы также можете получить вакцину против гриппа. Однако это следует делать под наблюдением врача, который может справиться с этими симптомами. Если у вас аллергия на яйца и вы не знаете, как это повлияет на получение вами вакцины против гриппа, поговорите со своим врачом или фармацевтом.
Гепатит А (HepA) — это вирус, вызывающий заболевание печени. Он в основном распространяется через употребление пищи или воды, загрязненных человеческими фекалиями, но также может передаваться при тесном контакте.
CDC рекомендует плановую вакцинацию против гепатита А для всех взрослых, если они не были вакцинированы в детстве. В нем также подчеркивается важность получения вакцины для лиц, направляющихся в районы повышенного риска. К этим регионам относятся:
В нем также подчеркивается важность получения вакцины для лиц, направляющихся в районы повышенного риска. К этим регионам относятся:
- Мексика
- Центральная и Южная Америка
- Африка
- части Азии
- Восточная Европа
Однако есть люди, которым эта вакцина противопоказана. Факторы риска включают:
- тяжелая реакция на вакцину против гепатита А в прошлом
- тяжелая аллергия на компонент(ы) вакцины против гепатита А, например, алюминий или неомицин
Больным людям обычно рекомендуется дождаться вакцинации. Беременным женщинам также может быть рекомендовано подождать с прививкой. Однако риск для плода низкий. Если беременная женщина находится в группе высокого риска заражения гепатитом А, вакцинация все же может быть рекомендована.
Гепатит B (HepB) — еще один вирус, который может вызвать заболевание печени. Он может передаваться через инфицированную кровь или биологические жидкости, а также от матери к ее новорожденному ребенку. Люди с хронической инфекцией HepB подвержены повышенному риску терминальной стадии заболевания печени (цирроза), а также рака печени.
Люди с хронической инфекцией HepB подвержены повышенному риску терминальной стадии заболевания печени (цирроза), а также рака печени.
Рекомендуется плановая вакцинация. Однако некоторым людям не следует делать прививку от гепатита В. Факторы риска включают:
- сильная аллергия на любой из компонентов вакцины
- перенесенная тяжелая реакция на вакцину против гепатита В
- среднетяжелая или тяжелая текущая болезнь
Большинство инфекций ВПЧ проходят без необходимости лечения. Однако вакцина против ВПЧ может помочь предотвратить рак шейки матки у женщин, если она будет введена до начала половой жизни. Это также может помочь предотвратить другие заболевания, связанные с ВПЧ, в том числе:
- Вульваровый рак
- Рак влагалища
- Анальный рак
- Рак полового члена
- Рак горла
- Генитальные бородавки
CDC советует следующие люди, чтобы избежать ВПВ против ВПЧ:
- , с теми, с северными, которые предыдуют предыдущие D -вакцину DOSOSES DOSOSE или компоненты вакцины против ВПЧ
- беременных женщин (грудное вскармливание допустимо)
- людей с текущим заболеванием средней и тяжелой степени
Вакцина Tdap защищает от столбняка, дифтерии и коклюша. Вакцина Td защищает от столбняка и дифтерии. Широко распространенная вакцинация значительно уменьшила серьезные последствия этих заболеваний.
Вакцина Td защищает от столбняка и дифтерии. Широко распространенная вакцинация значительно уменьшила серьезные последствия этих заболеваний.
Рекомендуется стандартная вакцинация. Тем не менее, есть определенные люди, которым не следует делать эти вакцины, в том числе:
- люди, у которых была тяжелая аллергическая реакция на прошлые дозы DTP, DTaP, DT или Td (различные формы вакцин против столбняка, дифтерии и коклюша)
- человек с тяжелой аллергической реакцией на любой компонент вакцины, такой как алюминий
- человек с комой или судорогами в течение семи дней после введения вакцин АКДС, АКДС или АКДС
- люди, которые в настоящее время больны от умеренной до тяжелой степени
Другие проблемы, которые следует обсудить с врачом перед получением вакцины Tdap, включают:
- эпилепсию или Tdap
- с синдромом Гийена-Барре
Требования различаются для каждой вакцины. Вы можете получить один из вариантов вакцины, но не другой.
Опоясывающий лишай вызывается реактивацией вируса ветряной оспы (вирус ветряной оспы). Этот вирус является членом семейства вирусов герпеса, но это не тот же вирус, который вызывает герпес или генитальный герпес. Опоясывающий лишай чаще встречается у людей старше 50 лет. Он также наблюдается у людей с ослабленной иммунной системой.
Взрослым старше 50 лет для защиты рекомендуется получить две дозы вакцины против опоясывающего лишая. Тем не менее, некоторые люди не должны получать эту вакцину. Избегайте вакцины против опоясывающего лишая, если вы:
- имеете серьезную аллергию на любой из компонентов вакцины
- имеете ослабленную иммунную систему (поговорите со своим врачом, чтобы узнать, относитесь ли вы к этой категории)
- беременны, возможно беременны или намерены забеременеть в течение следующего месяца
- в настоящее время больны от средней до тяжелой степени или имеют лихорадку 101,3 °F или выше
Определенные группы населения более склонны к ослабленной иммунной системе. Сюда входят люди, которые:
Сюда входят люди, которые:
- больны СПИДом
- принимают определенные лекарства, такие как высокие дозы стероидов
- в настоящее время лечатся от рака
- имеют рак костей или лимфатических сосудов
Эти люди не должны получать вакцину против опоясывающего лишая.
Менингококковая инфекция – это бактериальное заболевание. Это может повлиять на людей всех возрастов. Однако чаще всего это встречается в:
- младенцы, подростки и молодые люди
- лица без селезенки, имеющие определенные генетические иммунодефициты (дефицит комплемента) или инфицированные ВИЧ
- первокурсники, проживающие в общежитиях
Менингококковая вакцинация рекомендуется в молодом возрасте . В США предлагается два типа вакцины. MCV4 — новейшая менингококковая конъюгированная вакцина. MPSV4 — старая менингококковая полисахаридная вакцина.
Люди, которые не должны получать менингококковую вакцину, включают:
- любой человек с текущим заболеванием средней или тяжелой степени
- любой человек с тяжелыми, опасными для жизни аллергическими реакциями на менингококковую вакцину в анамнезе
- любой человек с тяжелой аллергией на компонент вакцины женщины.
 Однако предпочтительным является MPSV4. Вакцина MCV4 не изучалась у беременных женщин.
Однако предпочтительным является MPSV4. Вакцина MCV4 не изучалась у беременных женщин.Детям с серповидно-клеточной анемией следует вводить эту вакцину в другое время, чем другие вакцины, как и детям с поражением селезенки.
Доступные сегодня вакцины оказали огромное влияние на общественное здравоохранение, защищая людей от опасных заболеваний, которые могут привести к тяжелым заболеваниям и даже смерти. Для большинства людей эти вакцины безопасны и почти не вызывают негативных последствий. Однако некоторым людям следует отложить введение определенных вакцин или избегать их по разным причинам.
Если вы не уверены, следует ли вам или вашему ребенку получить ту или иную вакцину, поговорите со своим врачом. Они могут объяснить все плюсы и минусы каждой вакцины и помочь вам сделать правильный выбор.
Развенчаны мифы о вакцинах против COVID-19 — Система здравоохранения клиники Майо
Избранная тема
Темы в этом сообщении
- COVID-19
- Инфекционные болезни
- Горячие темы
- Иммунизация
- Вакцина против COVID-19
Обновлено 30 марта 2022 г.
Как коронавирусная болезнь 2019 (COVID-19) пандемия продолжается, у вас могут возникнуть вопросы о вакцинах против COVID-19. Узнайте о различных типах вакцин против COVID-19, о том, как они работают, о возможных побочных эффектах и преимуществах для вас и вашей семьи.
Давайте проясним некоторые мифы, циркулирующие о вакцинах против COVID-19.
Миф: вакцина против COVID-19 небезопасна, поскольку ее быстро разработали и протестировали.
Факт: Поскольку существует острая потребность в вакцинах против COVID-19, а процесс одобрения вакцин Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) может занять годы, FDA сначала дало разрешение на экстренное использование вакцины против COVID-19.
 вакцин на основе меньшего количества данных, чем обычно требуется. Данные должны показать, что вакцины безопасны и эффективны, прежде чем FDA сможет дать разрешение или одобрение на экстренное использование.
вакцин на основе меньшего количества данных, чем обычно требуется. Данные должны показать, что вакцины безопасны и эффективны, прежде чем FDA сможет дать разрешение или одобрение на экстренное использование.Вакцины с разрешением или одобрением FDA для экстренного использования включают:
Вакцина Pfizer-BioNTech COVID-19
FDA одобрило вакцину Pfizer-BioNTech COVID-19, которая теперь называется Comirnaty, для профилактики COVID-19 у людей в возрасте 16 лет и старше. FDA одобрило Comirnaty после того, как данные показали, что вакцина безопасна и эффективна. Pfizer-BioNTech COVID-19вакцина на 91% эффективна для предотвращения вируса COVID-19 с симптомами у людей в возрасте 16 лет и старше.
Вакцина все еще находится под разрешением на экстренное использование для детей в возрасте 12–15 лет. Вакцина на 100 % эффективна для профилактики COVID-19 у детей в возрасте 12–15 лет. Это требует двух выстрелов, сделанных с интервалом в 21 день. При необходимости вторую дозу можно вводить через шесть недель после первой дозы.

В настоящее время вакцина также доступна в соответствии с разрешением на экстренное использование для детей в возрасте 5–11 лет. Эта вакцина около 91% эффективен в профилактике COVID-19 у детей в возрасте 5–11 лет. Требуется два выстрела с интервалом в 21 день. Она также содержит меньшую дозу, чем вакцина Pfizer-BioNTech COVID-19, используемая для людей в возрасте 12 лет и старше.
Вакцина Moderna COVID-19
FDA одобрило вакцину Moderna COVID-19, которая теперь называется Spikevax, для профилактики COVID-19 у людей в возрасте 18 лет и старше. Вакцина Moderna COVID-19 на 94% эффективна в профилактике вируса COVID-19 с симптомами. Это требует двух выстрелов, сделанных с интервалом в 28 дней. При необходимости вторую дозу можно вводить через шесть недель после первой дозы.
Вакцина Janssen/Johnson & Johnson против COVID-19
В клинических испытаниях эта вакцина показала 66% эффективность в предотвращении вируса COVID-19 с симптомами — по состоянию на 14 дней после вакцинации.
 Вакцина также была на 85% эффективна в предотвращении тяжелого заболевания вирусом COVID-19 — по крайней мере, через 28 дней после вакцинации. Эта вакцина разрешена для лиц в возрасте 18 лет и старше. Требуется один выстрел. Если вам делают эту вакцину, узнайте о возможных рисках и симптомах нарушения свертываемости крови.
Вакцина также была на 85% эффективна в предотвращении тяжелого заболевания вирусом COVID-19 — по крайней мере, через 28 дней после вакцинации. Эта вакцина разрешена для лиц в возрасте 18 лет и старше. Требуется один выстрел. Если вам делают эту вакцину, узнайте о возможных рисках и симптомах нарушения свертываемости крови.Центры по контролю и профилактике заболеваний (CDC) рекомендуют получить мРНК-вакцину против COVID-19, а не вакцину Janssen/Johnson & Johnson против COVID-19. Но получить любую вакцину от COVID-19 лучше, чем не получить вакцину от COVID-19.
Миф: у меня уже был COVID-19, и я выздоровел, поэтому мне не нужно делать прививку от COVID-19, когда она доступна.
Факт: Заражение COVID-19 может обеспечить некоторую естественную защиту или иммунитет от повторного заражения вирусом, вызывающим COVID-19. Подсчитано, что как вакцинация против COVID-19, так и вакцинация против COVID-19 приводят к низкому риску другой инфекции с аналогичным вариантом в течение как минимум шести месяцев.
 Но поскольку возможно повторное заражение, а COVID-19 может вызвать серьезные медицинские осложнения, рекомендуется, чтобы люди, которые уже переболели COVID-19, получили вакцину против COVID-19. Недавнее исследование показало, что у непривитых людей, которые уже переболели COVID-19, вероятность повторного заражения COVID-19 более чем в два раза выше, чем у полностью вакцинированных людей.
Но поскольку возможно повторное заражение, а COVID-19 может вызвать серьезные медицинские осложнения, рекомендуется, чтобы люди, которые уже переболели COVID-19, получили вакцину против COVID-19. Недавнее исследование показало, что у непривитых людей, которые уже переболели COVID-19, вероятность повторного заражения COVID-19 более чем в два раза выше, чем у полностью вакцинированных людей.Недавние исследования также показывают, что люди, заразившиеся COVID-19,в 2020 году, а затем полученные мРНК-вакцины производят очень высокие уровни антител, которые, вероятно, эффективны против текущих и, возможно, будущих вариантов. Некоторые ученые называют это гибридным иммунитетом. Необходимы дальнейшие исследования.
Если вы лечились от COVID-19 моноклональными антителами или реконвалесцентной плазмой, нет необходимости откладывать получение вакцины против COVID-19.
Миф: вакцины против COVID-19 имеют серьезные побочные эффекты.
Факт: Хотя у многих людей после прививки не возникает реакции, это нормально.
 Это не значит, что у вас есть COVID-19инфекционное заболевание. Это показатель того, что ваша иммунная система реагирует на вакцину. Если у вас есть реакция, отдохните некоторое время и дайте своему телу восстановиться.
Это не значит, что у вас есть COVID-19инфекционное заболевание. Это показатель того, что ваша иммунная система реагирует на вакцину. Если у вас есть реакция, отдохните некоторое время и дайте своему телу восстановиться.Вакцина против COVID-19 может вызывать легкие побочные эффекты после первой или второй дозы, в том числе:
- Боль, покраснение или отек в месте укола
- Лихорадка
- Усталость
- Головная боль
- Боль в мышцах
- Озноб
- Боль в суставах
- Тошнота и рвота
- Плохое самочувствие
- Увеличение лимфатических узлов
В течение 15 минут после введения вакцины против COVID-19 вы будете находиться под наблюдением на наличие аллергической реакции.
Большинство побочных эффектов проходят через несколько дней. Побочные эффекты после второй дозы могут быть более интенсивными. У многих людей нет побочных эффектов. Побочные эффекты бустерных инъекций аналогичны побочным эффектам после двухдозовых или однократных первичных инъекций.
 Если покраснение или болезненность в месте укола усиливаются через 24 часа или вас беспокоят какие-либо побочные эффекты, обратитесь к врачу.
Если покраснение или болезненность в месте укола усиливаются через 24 часа или вас беспокоят какие-либо побочные эффекты, обратитесь к врачу.Миф: вакцины от COVID-19 не работают, потому что вы все еще можете заразиться COVID после вакцинации.
Факт: Вакцинация против COVID-19 защитит большинство людей от заражения COVID-19. Но некоторые полностью вакцинированные люди все равно заразятся COVID-19. Это так называемые инфекции прорыва вакцины.
Люди с инфекциями после вакцинации могут передавать COVID-19 другим людям. Однако у полностью вакцинированных людей с прорывной инфекцией меньше шансов серьезно заболеть COVID-19.чем непривитые. Даже когда у вакцинированных людей появляются симптомы, они, как правило, менее серьезны, чем у непривитых людей.
Миф: Существующие вакцины против COVID-19 не защищают от вариантов COVID-19.
Факт: В настоящее время Центры по контролю и профилактике заболеваний идентифицировали два варианта вируса (SARS-CoV-2), вызывающего коронавирусную болезнь 2019 (COVID-19), как варианты, вызывающие озабоченность:
- Дельта (B .
 1.617.2). Этот вариант почти в два раза более заразен, чем более ранние варианты, и может вызвать более тяжелое заболевание. Наибольший риск передачи среди непривитых людей. Люди, которые полностью вакцинированы, могут получить прорывные инфекции вакцины и передать вирус другим. Однако похоже, что полностью вакцинированные люди распространяют COVID-19.в течение более короткого периода, чем у непривитых людей. Хотя исследования показывают, что вакцины против COVID-19 немного менее эффективны против дельта-варианта, вакцины против COVID-19 Pfizer-BioNTech, Moderna и Janssen/Johnson & Johnson по-прежнему обеспечивают защиту от тяжелой формы COVID-19.
1.617.2). Этот вариант почти в два раза более заразен, чем более ранние варианты, и может вызвать более тяжелое заболевание. Наибольший риск передачи среди непривитых людей. Люди, которые полностью вакцинированы, могут получить прорывные инфекции вакцины и передать вирус другим. Однако похоже, что полностью вакцинированные люди распространяют COVID-19.в течение более короткого периода, чем у непривитых людей. Хотя исследования показывают, что вакцины против COVID-19 немного менее эффективны против дельта-варианта, вакцины против COVID-19 Pfizer-BioNTech, Moderna и Janssen/Johnson & Johnson по-прежнему обеспечивают защиту от тяжелой формы COVID-19. - линии Omicron (B.1.1.529) и BA. Вариант B.1.1.529 распространяется легче, чем исходный вирус, вызывающий COVID-19, и дельта-вариант. Однако, по-видимому, омикрон вызывает менее тяжелое заболевание. Люди, которые полностью вакцинированы, могут получить прорывные инфекции и распространить вирус среди других. Но COVID-19вакцины эффективны для предотвращения тяжелых заболеваний.
 Этот вариант также снижает эффективность некоторых методов лечения моноклональными антителами. Омикрон имеет несколько основных ответвлений (подлиний), включая BA.1, BA.2 и BA.3. По данным CDC, на BA.2 приходилось около 55% случаев заражения COVID-19, в отношении которых было проведено генетическое секвенирование в США в течение недели в конце марта.
Этот вариант также снижает эффективность некоторых методов лечения моноклональными антителами. Омикрон имеет несколько основных ответвлений (подлиний), включая BA.1, BA.2 и BA.3. По данным CDC, на BA.2 приходилось около 55% случаев заражения COVID-19, в отношении которых было проведено генетическое секвенирование в США в течение недели в конце марта.
Миф: Большинству людей не нужна бустерная прививка от COVID-19.
Факт: Дополнительный первичный укол COVID-19вакцина рекомендуется для людей, которые вакцинированы и, возможно, не имели достаточно сильного иммунного ответа.
В отличие от этого, бустерная доза рекомендуется для людей, которые вакцинированы и чей иммунный ответ ослаб с течением времени. Исследования показывают, что получение бустерной дозы может снизить риск заражения и тяжелого течения COVID-19.
Людям с умеренно или сильно ослабленной иммунной системой следует сделать дополнительную первичную и бустерную прививки.

CDC рекомендует дополнительные первичные прививки и бустерные дозы вакцин против COVID-19 в определенных случаях:
- Дополнительная доза
CDC рекомендует дополнительную первичную прививку мРНК вакцины против COVID-19 для некоторых людей с ослабленной иммунной системой, например как те, у кого была трансплантация органов. У людей с ослабленной иммунной системой может не развиться достаточный иммунитет после вакцинации двумя дозами мРНК-вакцины против COVID-19 или одной дозой вакцины Janssen/Johnson & Johnson против COVID-19.вакцина. Дополнительная прививка с использованием мРНК вакцины против COVID-19 может улучшить их защиту от COVID-19. - Дополнительную первичную прививку следует сделать не менее чем через 28 дней после введения второй дозы мРНК-вакцины против COVID-19 или одной дозы вакцины Janssen/Johnson & Johnson против COVID-19
Дополнительная первичная прививка должна быть той же торговой марки, что и две другие дозы мРНК вакцины против COVID-19, которые были введены. Если указанная торговая марка неизвестна, в качестве третьей дозы можно ввести мРНК-вакцину против COVID-19 любой марки.
Если указанная торговая марка неизвестна, в качестве третьей дозы можно ввести мРНК-вакцину против COVID-19 любой марки. - Бустерная доза
Однократная бустерная доза рекомендуется людям в возрасте 12 лет и старше после введения двух доз мРНК-вакцины против COVID-19 или одной дозы вакцины Janssen/Johnson & Johnson против COVID-19. Вы можете получить бустер, если получили:- Pfizer
Возраст от 12 лет и старше, и прошло не менее пяти месяцев после прохождения первичной серии. Бустерные вакцины Pfizer или Moderna предпочтительны для большинства людей в возрасте 18 лет и старше. Лица в возрасте 12–17 лет могут получить только бустер Pfizer.
Вам от 5 до 11 лет, прошло не менее 28 дней после завершения первичной серии, и у вас умеренный или тяжелый иммунодефицит - Moderna
Возраст от 18 лет и старше, и прошло не менее пяти месяцев после завершения основной серии - Johnson & Johnson
Возраст 18 лет и старше и прошло не менее двух месяцев после вакцинации Johnson & Johnson
Pfizer-BioNTech или Moderna COVID-19бустерные вакцины предпочтительнее в большинстве ситуаций.

Беременные женщины также могут получить бустерную дозу COVID-19.
Если у вас ослабленная иммунная система, вы получили две дозы мРНК-вакцины COVID-19 и дополнительную первичную прививку, а с момента дополнительной прививки прошло не менее трех месяцев, получите одну бустерную дозу. Предпочтение отдается мРНК-вакцине против COVID-19.
- Pfizer
- Вторая бустерная доза
Вторая бустерная доза мРНК-вакцины против COVID-19 рекомендуется для некоторых людей с ослабленной иммунной системой и людей в возрасте 50 лет и старше. Эта вторая бустерная доза может быть введена лицам, имеющим на это право, через четыре месяца после первой бустерной дозы любого разрешенного или одобренного COVID-19.вакцина.
Миф: Людям с существующими заболеваниями не следует делать прививку от COVID-19.
Факт: вакцины против COVID-19 безопасны для людей с существующими заболеваниями, включая состояния, повышающие риск тяжелого течения COVID-19.

Людям с умеренно или сильно ослабленной иммунной системой следует сделать дополнительную первичную и бустерную прививки.Миф: дети не могут серьезно заболеть COVID-19, поэтому им не нужна вакцина от COVID-19.
Факт: Вакцина против COVID-19 может предотвратить заражение вашего ребенка COVID-19 и его распространение дома и в школе.
Если ваш ребенок заразится COVID-19, вакцина против COVID-19 может предотвратить тяжелое заболевание. Получение вакцины против COVID-19 также может помочь вашему ребенку посещать школу и более безопасно проводить время для игр, участвовать в спортивных и других групповых мероприятиях.
Миф: после вакцинации от COVID-19 мне не нужно будет носить маску.
Факт: Вы считаетесь полностью вакцинированными через две недели после получения второй дозы мРНК вакцины против COVID-19 или через две недели после однократной дозы вакцины Janssen/Johnson & Johnson против COVID-19.

Считается, что вы прошли вакцинацию, если вы получили все рекомендуемые вакцины против COVID-19, включая бустерные дозы, когда вы соответствуете требованиям.
После полной вакцинации вы можете более безопасно вернуться к занятиям, которые вы, возможно, не могли делать из-за пандемии.
Однако, если вы находитесь в районе с большим числом новых случаев COVID-19, CDC рекомендует носить маску в помещении в общественных местах и на улице в людных местах или при тесном контакте с непривитыми людьми. Если вы полностью вакцинированы и имеете заболевание или принимаете лекарства, которые ослабляют вашу иммунную систему, вам может потребоваться продолжать носить маску.
Вы также по-прежнему будете обязаны носить маску в самолетах, автобусах, поездах и другом общественном транспорте, направляющемся в США или из них, а также в таких местах, как аэропорты и вокзалы.
Если вы путешествуете по США, вам не нужно проходить тестирование до или после поездки или проходить карантин по возвращении.
 Если вы путешествуете за пределами США, вам не нужно проходить тестирование перед отъездом из США, если только это не требуется в пункте вашего назначения. Вам по-прежнему необходимо предъявить отрицательный результат теста или подтверждение того, что вы выздоровели от COVID-19 за последние три месяца перед посадкой на международный рейс в США
Если вы путешествуете за пределами США, вам не нужно проходить тестирование перед отъездом из США, если только это не требуется в пункте вашего назначения. Вам по-прежнему необходимо предъявить отрицательный результат теста или подтверждение того, что вы выздоровели от COVID-19 за последние три месяца перед посадкой на международный рейс в СШАЕсли вы получили все рекомендуемые дозы вакцины, включая бустерную дозу и дополнительные прививки, и у вас был тесный контакт с кем-то, у кого есть COVID-19вируса, пройдите тест не менее чем через пять дней после контакта.
Миф: вакцина против COVID-19 была разработана для контроля населения в целом либо с помощью микрочипов, либо с помощью «нанопреобразователей» в нашем мозгу.
Факт: Вакцинного микрочипа нет, и вакцина не будет отслеживать людей или собирать личную информацию в базу данных.
Этот миф возник после комментариев Билла Гейтса из Фонда Гейтса о цифровом сертификате записей о вакцинах.
 Технология, на которую он ссылался, не является микрочипом, не была каким-либо образом реализована и не связана с разработкой, тестированием или распространением COVID-19.вакцина.
Технология, на которую он ссылался, не является микрочипом, не была каким-либо образом реализована и не связана с разработкой, тестированием или распространением COVID-19.вакцина.Миф: вакцины против COVID-19 изменят мою ДНК.
Факт: Первыми вакцинами против COVID-19, появившимися на рынке, были вакцины с матричной РНК (мРНК). По данным CDC, мРНК-вакцины инструктируют клетки организма, как вырабатывать белок, запускающий иммунный ответ. Введение мРНК в ваше тело не будет взаимодействовать и ничего не делать с ДНК ваших клеток. Клетки человека разрушаются и избавляются от мРНК вскоре после того, как они заканчивают использовать инструкции.
Миф: вакцины против COVID-19 были изготовлены с использованием тканей плода.
Факт: Ни вакцины Pfizer/BioNTech, ни Moderna против COVID-19 не содержат эмбриональные клетки, и эмбриональные клетки не использовались при их разработке или производстве.
В ходе двух исследований на животных ученые провели лабораторные испытания вакцин с использованием ранее полученных фетальных клеточных линий.
 Однако оба исследования на животных были проведены после того, как эти вакцины уже прошли фазу 3 клинических испытаний.
Однако оба исследования на животных были проведены после того, как эти вакцины уже прошли фазу 3 клинических испытаний.Миф: вакцины против COVID-19 вызывают бесплодие или невынашивание беременности.
Факт: Рекомендуется сделать прививку от COVID-19, если вы беременны или кормите грудью, пытаетесь забеременеть или можете забеременеть в будущем. Нет никаких доказательств того, что какие-либо вакцины, в том числе вакцины против COVID-19, вызывают проблемы с фертильностью у мужчин или женщин.
Неясно, вызывает ли получение COVID-19 или вакцина против COVID-19 изменения менструального цикла. Новое исследование около 4000 человек предполагает, что заражение COVID-19вакцина связана с изменением продолжительности менструального цикла менее чем на один день у каждой самки.
Имейте в виду, что многие факторы могут повлиять на менструальный цикл, в том числе инфекции, стресс, проблемы со сном и изменение диеты или физических упражнений.

Миф: Беременным и кормящим женщинам нельзя делать прививку от COVID-19.
Факт: Если вы беременны или кормите грудью, вам рекомендуется сделать прививку от COVID-19. Общий риск заражения COVID-19 для беременных низок. Однако женщины, которые беременны или недавно были беременны, подвергаются повышенному риску тяжелого течения COVID-19.. Получение вакцины против COVID-19 может защитить вас от тяжелого заболевания, вызванного COVID-19. Вакцинация также может помочь беременным женщинам выработать антитела, которые могут защитить их детей.
Вакцины против COVID-19 не вызывают заражения вирусом COVID-19, в том числе у беременных женщин или их детей. Ни одна из вакцин против COVID-19 не содержит живого вируса, вызывающего COVID-19. Кроме того, имейте в виду, что мРНК-вакцины против COVID-19 не изменяют вашу ДНК.
Результаты исследования более 40 000 женщин показывают, что заражение COVID-19вакцинация во время беременности не представляет серьезного риска для вакцинированных беременных женщин или их детей.
 Большинство женщин в исследовании получили мРНК-вакцину. (24) Кроме того, вакцины, в которых используется тот же вирусный вектор, что и вакцина Janssen/Johnson & Johnson против COVID-19, вводились беременным женщинам в каждом триместре беременности в рамках клинических испытаний. Вредного воздействия не обнаружено.
Большинство женщин в исследовании получили мРНК-вакцину. (24) Кроме того, вакцины, в которых используется тот же вирусный вектор, что и вакцина Janssen/Johnson & Johnson против COVID-19, вводились беременным женщинам в каждом триместре беременности в рамках клинических испытаний. Вредного воздействия не обнаружено.Миф: у меня аллергия на яйца, поэтому мне не следует делать прививку от COVID-19
Факт: Ни вакцина Pfizer/BioNTech против COVID-19, ни вакцины Moderna против COVID-19 не содержат яиц, и яйца не использовались при разработке или производстве вакцин. Тем не менее, лицам с тяжелыми аллергическими реакциями на яйца или любое другое вещество (например, анафилаксия) рекомендуется оставаться после вакцинации в течение 30 минут для наблюдения.
Миф: вакцины против COVID-19 должны храниться при чрезвычайно низких температурах из-за консервантов в вакцинах.
Факт: Pfizer/BioNTech и Moderna сообщили, что их вакцины не содержат консервантов.

Разные вакцины требуют разных условий хранения. Например, вакцина Pfizer/BioNTech должна храниться при температуре минус 94 градуса по Фаренгейту (минус 70 градусов по Цельсию), в то время как Moderna заявила, что ее вакцину необходимо хранить при температуре минус 4 градуса по Фаренгейту (минус 20 градусов по Цельсию). Обе эти вакцины используют информационную РНК или мРНК, чтобы научить ваши клетки вырабатывать белок, который вызовет иммунный ответ на COVID-19. Однако информационная РНК хрупка и может легко разрушаться. Хранение вакцин РНК-мессенджера, таких как эти COVID-19вакцин в ультрахолодной среде сохраняет их стабильность и безопасность.
Не беспокойтесь об этих температурах. Вакцины размораживают перед инъекцией.
Мы рекомендуем вам поделиться этой историей с другими.
Информация в этом сообщении была точной на момент публикации. Из-за изменчивого характера пандемии COVID-19 научное понимание, а также руководящие принципы и рекомендации могли измениться с момента первоначальной публикации.



 Раньше это было правдой, но CDC изменил свою рекомендацию. Теперь CDC заявляет, что людям с аллергией на яйца безопасно получать любую вакцину против гриппа, подходящую для их возраста и состояния здоровья.
Раньше это было правдой, но CDC изменил свою рекомендацию. Теперь CDC заявляет, что людям с аллергией на яйца безопасно получать любую вакцину против гриппа, подходящую для их возраста и состояния здоровья. Однако предпочтительным является MPSV4. Вакцина MCV4 не изучалась у беременных женщин.
Однако предпочтительным является MPSV4. Вакцина MCV4 не изучалась у беременных женщин.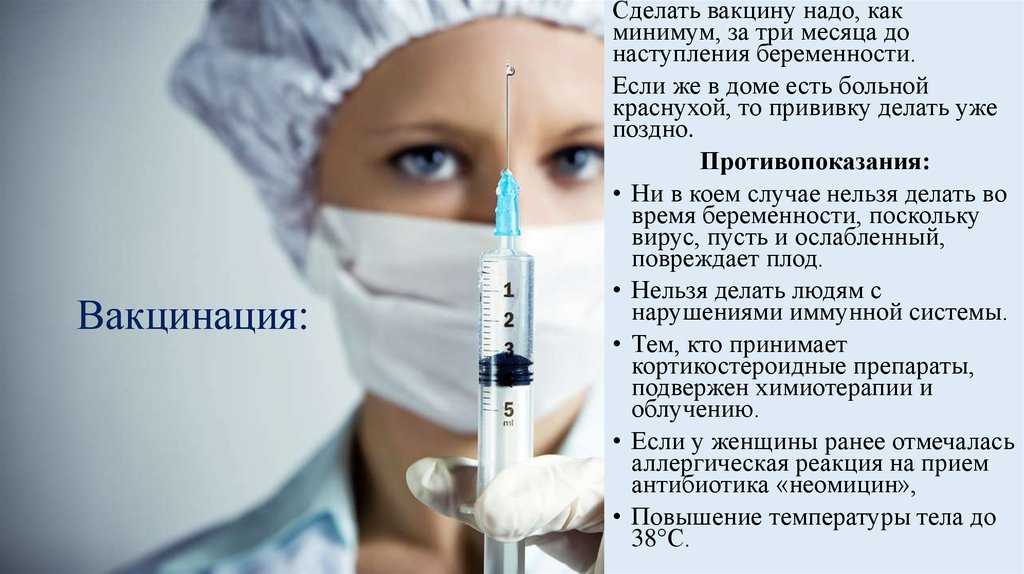 вакцин на основе меньшего количества данных, чем обычно требуется. Данные должны показать, что вакцины безопасны и эффективны, прежде чем FDA сможет дать разрешение или одобрение на экстренное использование.
вакцин на основе меньшего количества данных, чем обычно требуется. Данные должны показать, что вакцины безопасны и эффективны, прежде чем FDA сможет дать разрешение или одобрение на экстренное использование.
 Вакцина также была на 85% эффективна в предотвращении тяжелого заболевания вирусом COVID-19 — по крайней мере, через 28 дней после вакцинации. Эта вакцина разрешена для лиц в возрасте 18 лет и старше. Требуется один выстрел. Если вам делают эту вакцину, узнайте о возможных рисках и симптомах нарушения свертываемости крови.
Вакцина также была на 85% эффективна в предотвращении тяжелого заболевания вирусом COVID-19 — по крайней мере, через 28 дней после вакцинации. Эта вакцина разрешена для лиц в возрасте 18 лет и старше. Требуется один выстрел. Если вам делают эту вакцину, узнайте о возможных рисках и симптомах нарушения свертываемости крови. Но поскольку возможно повторное заражение, а COVID-19 может вызвать серьезные медицинские осложнения, рекомендуется, чтобы люди, которые уже переболели COVID-19, получили вакцину против COVID-19. Недавнее исследование показало, что у непривитых людей, которые уже переболели COVID-19, вероятность повторного заражения COVID-19 более чем в два раза выше, чем у полностью вакцинированных людей.
Но поскольку возможно повторное заражение, а COVID-19 может вызвать серьезные медицинские осложнения, рекомендуется, чтобы люди, которые уже переболели COVID-19, получили вакцину против COVID-19. Недавнее исследование показало, что у непривитых людей, которые уже переболели COVID-19, вероятность повторного заражения COVID-19 более чем в два раза выше, чем у полностью вакцинированных людей. Это не значит, что у вас есть COVID-19инфекционное заболевание. Это показатель того, что ваша иммунная система реагирует на вакцину. Если у вас есть реакция, отдохните некоторое время и дайте своему телу восстановиться.
Это не значит, что у вас есть COVID-19инфекционное заболевание. Это показатель того, что ваша иммунная система реагирует на вакцину. Если у вас есть реакция, отдохните некоторое время и дайте своему телу восстановиться. Если покраснение или болезненность в месте укола усиливаются через 24 часа или вас беспокоят какие-либо побочные эффекты, обратитесь к врачу.
Если покраснение или болезненность в месте укола усиливаются через 24 часа или вас беспокоят какие-либо побочные эффекты, обратитесь к врачу. 1.617.2). Этот вариант почти в два раза более заразен, чем более ранние варианты, и может вызвать более тяжелое заболевание. Наибольший риск передачи среди непривитых людей. Люди, которые полностью вакцинированы, могут получить прорывные инфекции вакцины и передать вирус другим. Однако похоже, что полностью вакцинированные люди распространяют COVID-19.в течение более короткого периода, чем у непривитых людей. Хотя исследования показывают, что вакцины против COVID-19 немного менее эффективны против дельта-варианта, вакцины против COVID-19 Pfizer-BioNTech, Moderna и Janssen/Johnson & Johnson по-прежнему обеспечивают защиту от тяжелой формы COVID-19.
1.617.2). Этот вариант почти в два раза более заразен, чем более ранние варианты, и может вызвать более тяжелое заболевание. Наибольший риск передачи среди непривитых людей. Люди, которые полностью вакцинированы, могут получить прорывные инфекции вакцины и передать вирус другим. Однако похоже, что полностью вакцинированные люди распространяют COVID-19.в течение более короткого периода, чем у непривитых людей. Хотя исследования показывают, что вакцины против COVID-19 немного менее эффективны против дельта-варианта, вакцины против COVID-19 Pfizer-BioNTech, Moderna и Janssen/Johnson & Johnson по-прежнему обеспечивают защиту от тяжелой формы COVID-19. Этот вариант также снижает эффективность некоторых методов лечения моноклональными антителами. Омикрон имеет несколько основных ответвлений (подлиний), включая BA.1, BA.2 и BA.3. По данным CDC, на BA.2 приходилось около 55% случаев заражения COVID-19, в отношении которых было проведено генетическое секвенирование в США в течение недели в конце марта.
Этот вариант также снижает эффективность некоторых методов лечения моноклональными антителами. Омикрон имеет несколько основных ответвлений (подлиний), включая BA.1, BA.2 и BA.3. По данным CDC, на BA.2 приходилось около 55% случаев заражения COVID-19, в отношении которых было проведено генетическое секвенирование в США в течение недели в конце марта.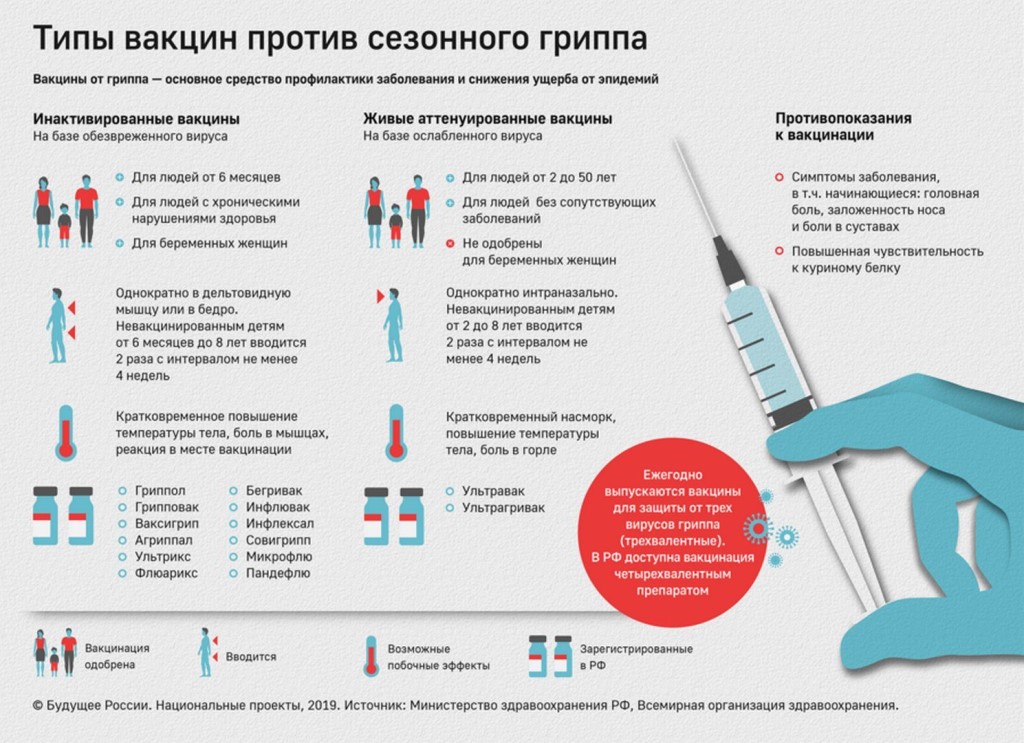
 Если указанная торговая марка неизвестна, в качестве третьей дозы можно ввести мРНК-вакцину против COVID-19 любой марки.
Если указанная торговая марка неизвестна, в качестве третьей дозы можно ввести мРНК-вакцину против COVID-19 любой марки.

 Если вы путешествуете за пределами США, вам не нужно проходить тестирование перед отъездом из США, если только это не требуется в пункте вашего назначения. Вам по-прежнему необходимо предъявить отрицательный результат теста или подтверждение того, что вы выздоровели от COVID-19 за последние три месяца перед посадкой на международный рейс в США
Если вы путешествуете за пределами США, вам не нужно проходить тестирование перед отъездом из США, если только это не требуется в пункте вашего назначения. Вам по-прежнему необходимо предъявить отрицательный результат теста или подтверждение того, что вы выздоровели от COVID-19 за последние три месяца перед посадкой на международный рейс в США Технология, на которую он ссылался, не является микрочипом, не была каким-либо образом реализована и не связана с разработкой, тестированием или распространением COVID-19.вакцина.
Технология, на которую он ссылался, не является микрочипом, не была каким-либо образом реализована и не связана с разработкой, тестированием или распространением COVID-19.вакцина. Однако оба исследования на животных были проведены после того, как эти вакцины уже прошли фазу 3 клинических испытаний.
Однако оба исследования на животных были проведены после того, как эти вакцины уже прошли фазу 3 клинических испытаний.
 Большинство женщин в исследовании получили мРНК-вакцину. (24) Кроме того, вакцины, в которых используется тот же вирусный вектор, что и вакцина Janssen/Johnson & Johnson против COVID-19, вводились беременным женщинам в каждом триместре беременности в рамках клинических испытаний. Вредного воздействия не обнаружено.
Большинство женщин в исследовании получили мРНК-вакцину. (24) Кроме того, вакцины, в которых используется тот же вирусный вектор, что и вакцина Janssen/Johnson & Johnson против COVID-19, вводились беременным женщинам в каждом триместре беременности в рамках клинических испытаний. Вредного воздействия не обнаружено.
