Содержание
Скарлатина – опасное бактериальное заболевание у детей — Into-Sana
Скарлатина — это инфекционное заболевание, которое вызывается ß-гемолитическим стрептококком. Характеризуется сочетанием общей интоксикации, лихорадки, воспалением миндалин и мелкоточечной сыпью.
Болезнь возникает чаще всего у детей, после выздоровления у них формируется пожизненный иммунитет. Повторные случаи наблюдаются редко (2-4 %).
Содержание:
- Причины возникновения скарлатины
- Виды скарлатины
- Симптомы скарлатины
- Диагностика скарлатины
- Методы лечения скарлатины
- Последствия скарлатины
Причины возникновения скарлатины
Скарлатина похожа по механизму развития на острый тонзиллит (ангину) и рожистое воспаление кожи. Их возбудителем является гемолитический стрептококк группы А. Существует 46 различных штаммов стрептококка, и каждый на фоне сниженного иммунитета способен вызвать скарлатину.
Ребенок инфицируется тремя путями:
- Воздушно-капельный. Наиболее распространенный – 97% от всех случаев. Бактерии попадают в организм пациента при вдыхании аэрозоля с возбудителем, который выделяется больными во время кашля или чихания.
- Контактный путь. Стрептококк передается через предметы быта и ухода (игрушки, полотенца, перевязочный материал и т.д.).
- Алиментарный (пищевой). Ребенок заражается через продукты питания.
Источником может стать любой человек, болеющий стрептококковой инфекцией, а также латентный носитель. При попадании в дыхательные пути возбудитель выделяет продукты своей жизнедеятельности и агрессивные вещества, с помощью которых прикрепляется к слизистой оболочке. К последним относят стрептолизин S и О, липотейхоевую, гиалуроновую кислоты, стрептокиназу, липопротеиназы и т.д. Но главным источником тяжести болезни является эритрогенный токсин Дика, который оказывает цитотоксическое, пирогенное воздействие на организм, подавляет иммунный ответ, усиливает проницаемость мембран клеток, то есть вызывает лихорадку, некроз, отек, иммуносупрессию и аллергизацию. При этом поражаются сердечно-сосудистая, нервная, эндокринная системы, кожа и другие органы.
При этом поражаются сердечно-сосудистая, нервная, эндокринная системы, кожа и другие органы.
У переболевших скарлатиной в дальнейшем возникает нечувствительность к токсину Дика, поэтому болезнь для них не заразна.
Виды скарлатины
Скарлатина имеет разные варианты развития, которые зависят от механизма передачи. В большинстве случаев реализуется воздушно-капельный путь, поэтому возникает фарингеальная форма. Стрептококк попадает в слизистую оболочку верхних дыхательных путей, где запускается патогенез болезни со всеми характерными проявлениями.
В редкостных случаях инфицирование осуществляется через раневую поверхность, легкие и пищеварительную систему. Здесь имеет место экстрафарингеальная форма.
В зависимости от степени тяжести выделяют следующие виды скарлатины:
- Легкая форма. Основные проявления заболевания длятся 4-5 суток. Температура повышается до 38,5 градусов. Элементы сыпи, интоксикация и воспалительные явления на миндалинах (катаральный тонзиллит) выражены незначительно.

- Средняя форма. Симптомы сохраняются 7-8 суток. Наблюдается фебрильная волнообразная лихорадка (до 39,5 градусов), выраженные явления интоксикации (слабость, отсутствие аппетита, головная боль, рвота), резкое увеличение переднешейных лимфатических узлов. Мелкоточечные высыпания распространяются на большую площадь, а тонзиллит переходит в гнойную форму (фолликулярная, лакунарная ангина). Присоединяется тахикардия – 130-140 уд/мин.
- Тяжелая форма. Характеризуется гиперпиретической лихорадкой (39,5- 41 градус). Пациент возбужден или заторможен, имеют место многократная рвота, анорексия, судороги, потеря сознания. Высыпания приобретают геморрагический характер, иногда с участками некроза. Зев ярко гиперемирован, миндалины гипертрофированы до 3 степени, рыхлые, покрыты серовато-желтым налетом с гнилостным запахом, при отторжении наслоений образуются глубокие кровоточащие язвы. Развивается картина инфекционно-токсического шока, когда частота сердечных сокращений поднимается к 150-160 за минуту, а давление падает.

- Септическая форма. Крайне тяжелый вариант скарлатины. Возникают явления генерализации инфекции: некроз слизистой миндалин и зева, гнойное воспаление лимфоузлов и окружающей их ткани.
- Симптом Пастиа. Экзантема локализуется особенно интенсивно в складках кожи (локтевая ямка, места контакта с одеждой).
Симптом Филатова. Сыпь не распространяется на носогубной треугольник. - Симптом щипка. При легком пощипывании кожи появляются новые элементы высыпки.
- Белый дермографизм. Если провести по коже тонким предметом, то появится белая полоса.
- Антибиотики.
- Дезинтоксикационная терапия. Применяется для выведения продуктов распада бактерий и токсинов. С этой целью ребенку необходимо обильное питье и введение глюкозо-солевых растворов.
- Жаропонижающие средства. Эти средства нужно давать только при подъеме температуры выше 38 градусов и по назначению врача.
- Антигистаминные препараты. Минимизируют действие гистамина, уменьшая зуд.
- Через 3-4 дня от начала болезни детям назначают физиотерапию.
Симптомы скарлатины
Все симптомы скарлатины можно сгруппировать в синдромы.
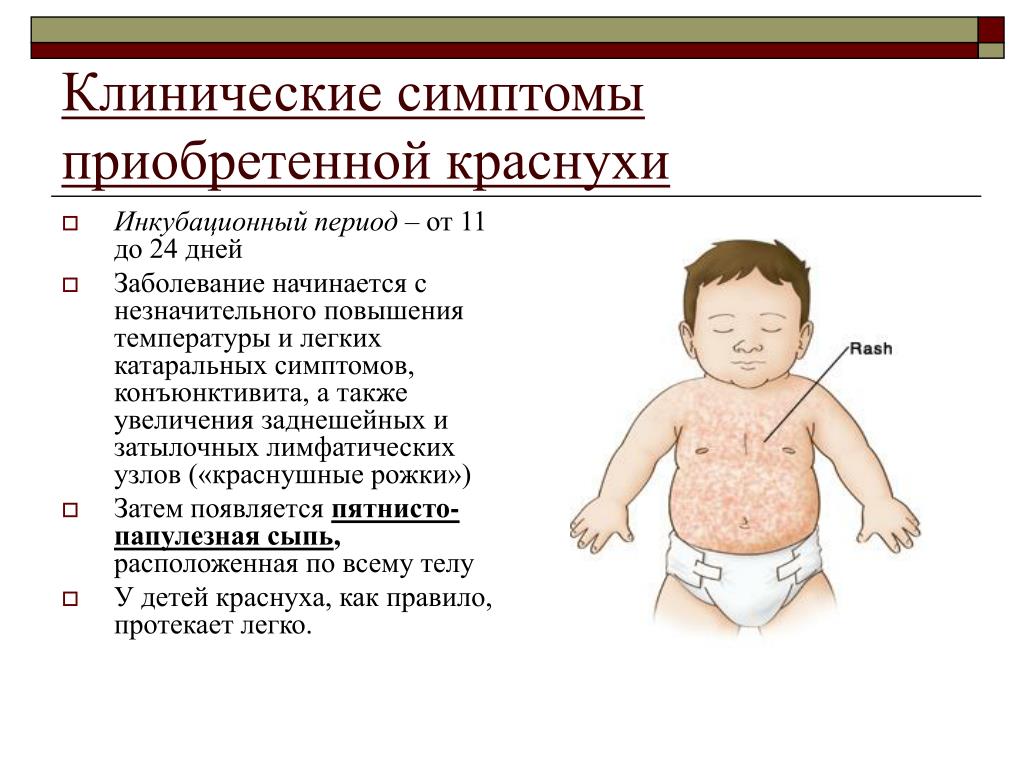
Катаральный. Для него характерны воспалительные изменения слизистой оболочки миндалин и ротоглотки. При этом у детей наблюдается кашель, боль в горле, а покраснение зева имеет резко очерченный характер, за что этот симптом назвали «пылающим зевом». Язык у больных обложен налетом, но на четвертые сутки обретает красно-зернистую поверхность. В таком виде он сохраняется 7-8 дней и носит название «малиновый язык».
Сыпь (экзантема) – важный признак, который позволяет отличить скарлатину от ангины. Она имеет вид мелких точек на гиперемированной коже. Локализуется преимущественно на внутренних поверхностях бедер, нижней части живота и подмышечных впадинах. Пациент также жалуется на зуд, поэтому можно обнаружить следы расчесывания на коже.
Пациент также жалуется на зуд, поэтому можно обнаружить следы расчесывания на коже.
Существуют отличительные признаки высыпания при скарлатине:
Через 6-7 дней от начала болезни экзантема исчезает, а на месте высыпаний появляются участки шелушения. На стопах и кистях они напоминают небольшие пластинки, а на туловище визуализируются отрубевидное обильное шелушение.
Интоксикационный синдром сопровождается общей слабостью, подъемом температуры, нарушением сна, пищеварения и т.д.
Диагностика скарлатины
Диагностика включает в себя детальный разбор жалоб, осмотр всей поверхности тела и слизистых оболочек, а также комплекс параклинических исследований.
Общий анализ крови. Позволяет выявить повышение количества нейтрофилов и эозинофилов. При скарлатине наблюдается увеличение числа незрелых форм нейтрофилов (палочки, миелоциты, метамиелоциты), что указывает на инфекционный процесс бактериального генеза.
Взятие образца слизи из ротоглотки. Мазок берут для бактериологического исследования с целью выявления ß-гемолитического стрептококка группы А.
Для более точного и быстрого определения проводится серология – совокупность лабораторных методов исследования, позволяющих обнаружить антитела к тому или иному возбудителю. Любой чужеродный белок, попадающий в организм, вызывает его ответную реакцию. Выделяются антитела, которые можно определить количественно. При скарлатине исследуют уровень антистрептолизина О – белка, который связывается с токсинами стрептококка. Диагностическое значение имеет нарастание титра антител в динамике.
Методы лечения скарлатины
Скарлатину у ребенка необходимо лечить медикаментозно. При этом соблюдается строгий постельный режим. Лечение важно начать вовремя, чтобы избежать возможных осложнений.
При этом соблюдается строгий постельный режим. Лечение важно начать вовремя, чтобы избежать возможных осложнений.
Применяют следующие группы препаратов:
Последствия скарлатины
Благодаря применению антибиотиков такие ранние осложнения, как сепсис, гнойный лимфаденит, аденофлегмона или мастоидит встречаются очень редко. Они имеют место у детей с ослабленным иммунитетом или на фоне неадекватного лечения.
В клинической практике также наблюдаются синусит (воспаление околоносовых пазух) и отит (поражение уха).
К поздним осложнениям относят миокардит и нефрит. Они являются результатом инфекционно-аллергического процесса, когда собственные ткани поражаются выработанными антителами к стрептококку. Это объясняется схожестью их структуры к возбудителю.
Миокардит проявляется в восстановительный период. У ребенка наблюдается незначительное увеличение температуры тела, слабость, тахикардия, лабильный пульс. Давление понижается, а на кардиограмме можно увидеть нарушение сердечного ритма.
Нефрит возникает на 12-16 день от начала болезни. Часто он не имеет никаких симптомов, определяются лишь лабораторные изменения в моче и крови.
Иногда в процесс вовлекаются суставы. Это осложнение характерно больше для мальчиков. Артрит или синовит возникают через две недели после выздоровления. Ребенок жалуется на боль в суставах и покраснение кожи над ними.
Особое внимание родителям необходимо обратить на отдаленные последствия после скарлатины. К ним относят гломерулонефрит, ревматическую болезнь сердца и хорею Сиденгама. Здесь также имеет место аутоиммунное воспаление.
При обнаружении у ребенка симптомов скарлатины стоит немедленно обратиться за медицинской помощью. В клинике Into-Sana Вы сможете поручить здоровье малыша опытным врачам.
Дифтерия: возбудитель инфекции, симптомы | Клиника Эксперт
Такое заболевание как дифтерия известно с древних времён. О ней упоминают ещё Гиппократ и Гомер в своих трудах. Первые клинические описания инфекции относят к I—II вв. нашей эры.
Дифтерия нашла своё отражение даже в художественной литературе. Болезнь описывают А. Чехов в «Попрыгунье» и М. Булгаков в «Стальном горле».
О том, что такое дифтерия, и можно ли сказать, что в наши дни с этой древней болезнью покончено навсегда, мы поговорили с врачом-инфекционистом «Клиники Эксперт» Тула Еленой Геннадьевной Королёвой.
Такое заболевание как дифтерия известно с древних времён. О ней упоминают ещё Гиппократ и Гомер в своих трудах. Первые клинические описания инфекции относят к I—II вв. нашей эры.
Дифтерия нашла своё отражение даже в художественной литературе. Болезнь описывают А. Чехов в «Попрыгунье» и М. Булгаков в «Стальном горле».
О том, что такое дифтерия, и можно ли сказать, что в наши дни с этой древней болезнью покончено навсегда, мы поговорили с врачом-инфекционистом «Клиники Эксперт» Тула Еленой Геннадьевной Королёвой.
— Елена Геннадьевна, расскажите, что это за болезнь — дифтерия? Как часто сегодня она встречается?
— Дифтерией страдают только люди, т. е. это антропонозное заболевание. Животные им не болеют, от них мы заразиться не можем.
Дифтерия — бактериальная инфекция (не вирусная), которая отличается высокой интоксикацией и фибринозным воспалением в месте входных ворот возбудителя. Что такое фибринозное воспаление? Это воспаление, внешние проявления которого характеризуются наличием плёнок.
Входные ворота инфекции имеют разную локализацию. Бывает дифтерия глаза, носа, половых органов (в основном у девочек в возрасте первого-второго класса школы). Это может быть даже дифтерия пупочного остатка новорождённого. Редкий случай, но, тем не менее, встречается. И, конечно, основной процент локализации возбудителя — это ротоглотка, нёбные миндалины.
Хочу сказать, что дифтерия известна со времён глубокой древности. Ещё Гомер, Гиппократ упоминали в своих трудах эту болезнь. На протяжении веков неоднократно менялось название заболевания. В исторических трудах можно встретить, например, такие: смертельная язва глотки, петля палача, злокачественная ангина, круп. Несмотря на то, что заболевание очень древнее, оно не утратило своей актуальности и сегодня. К сожалению, и сейчас в разных регионах мира выявляются случаи дифтерии.
В 90-х годах, когда распался Советский Союз, я застала очень тяжёлую вспышку дифтерии в Средней Азии. Количество заболевших исчислялось сотнями.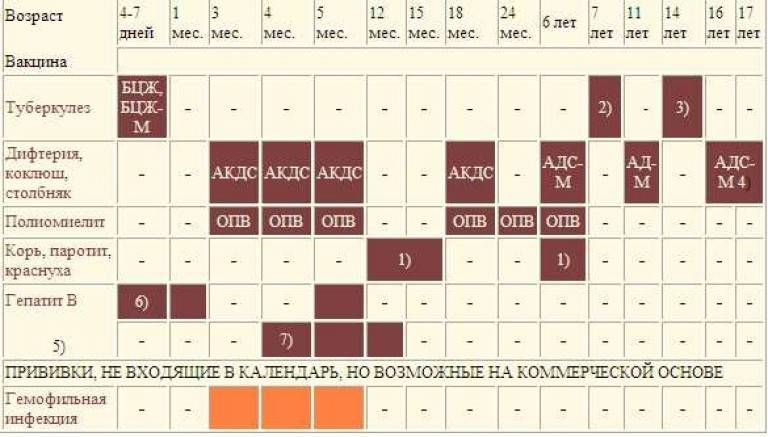 Была высокая летальность как среди детей, так и взрослых. В эти же годы регистрировался высокий процент заболевших во всех постсоюзных республиках и России. Тогда были приняты серьёзные меры по поголовной вакцинации всего населения. Ходили по домам и прививали всех подряд — и стариков, и детей.
Была высокая летальность как среди детей, так и взрослых. В эти же годы регистрировался высокий процент заболевших во всех постсоюзных республиках и России. Тогда были приняты серьёзные меры по поголовной вакцинации всего населения. Ходили по домам и прививали всех подряд — и стариков, и детей.
По данным литературы, каждые двадцать — двадцать пять лет возможна вспышка заболеваемости дифтерией в результате снижения «иммунной прослойки» населения. Если не помнить об этой болезни, можно пропустить случай дифтерии (под видом ангины) у ребёнка или взрослого, что грозит распространением инфекции и опасно для жизни заболевшего.
Посмотрите, со времён Гиппократа и до наших дней дифтерия остаётся грозным и пока ещё эпидемиологически значимым заболеванием, вспышки которого регистрируются во многих частях света, в том числе и в России, хотя дифтерия считается управляемой инфекцией. По сути, человек, привитый от дифтерии по всем правилам (в соответствии с календарём прививок) при встрече с патогенной бактерией не должен заболеть, или может перенести заболевание в лёгкой форме. Всё зависит от сформированности защитного иммунитета у каждого конкретного человека.
Всё зависит от сформированности защитного иммунитета у каждого конкретного человека.
По данным литературы, каждые двадцать — двадцать пять лет возможна вспышка заболеваемости дифтерией в результате снижения «иммунной прослойки» населения
— Почему развивается дифтерия и как она передаётся?
— При дифтерии источником заболевания является больной человек. Но самое опасное — это здоровые бактерионосители. Т. е. человек не болеет, но является источником, выделителем во внешнюю среду бактерии Лёффлера (коринебактерии дифтерии), и может заразить окружающих.
Передаётся дифтерия контактно-бытовым или воздушно-капельным путём (при чихании, разговоре). Помните, у нас стояли автоматы по продаже газированной воды? Так вот, после вспышки дифтерии убрали все многоразовые стаканы. В слюне со стакана эта бактерия может сохраняться в течение двух недель. Она очень долго остаётся на одежде, в пыли. Предположим, бактерионоситель плюнул на улице. В пыли, в которую попала его слюна, бактерии сохраняются до полугода. Поэтому свою актуальность это заболевание не потеряет ещё долго.
Поэтому свою актуальность это заболевание не потеряет ещё долго.
— Каковы симптомы дифтерии?
— Так как при дифтерии зачастую поражается ротоглотка и нёбные миндалины, основные признаки схожи с проявлением острой ангины. Как и при ангине бывает высокая температура, боль в горле.
При дифтерии отмечается специфический запах изо рта (запах гнилых яблок), характерный (очень бледный) внешний вид больного, внешний вид горла, очень сильная интоксикация (слабость, лихорадка в первые дни заболевания, головная боль, сильная боль в горле). При развитии токсической формы дифтерии отёк распространяется на шею, переднюю поверхность грудной клетки. Образовавшуюся плёнку в горле, на миндалинах снять трудно, на месте снятой плёнки остаётся кровоточащая поверхность. Снятый налёт при дифтерии не растирается шпателем и тонет в воде. При гнойной ангине таких проявлений нет.
Читайте материалы по теме:
Ищем причины постоянной боли в горле
Берегите горло! Как избежать «летней» ангины?
— Какое обследование назначается при подозрении на дифтерию?
— Основное — обнаружение коринебактерии (возбудителя дифтерии), так называемой бактерии Лёффлера.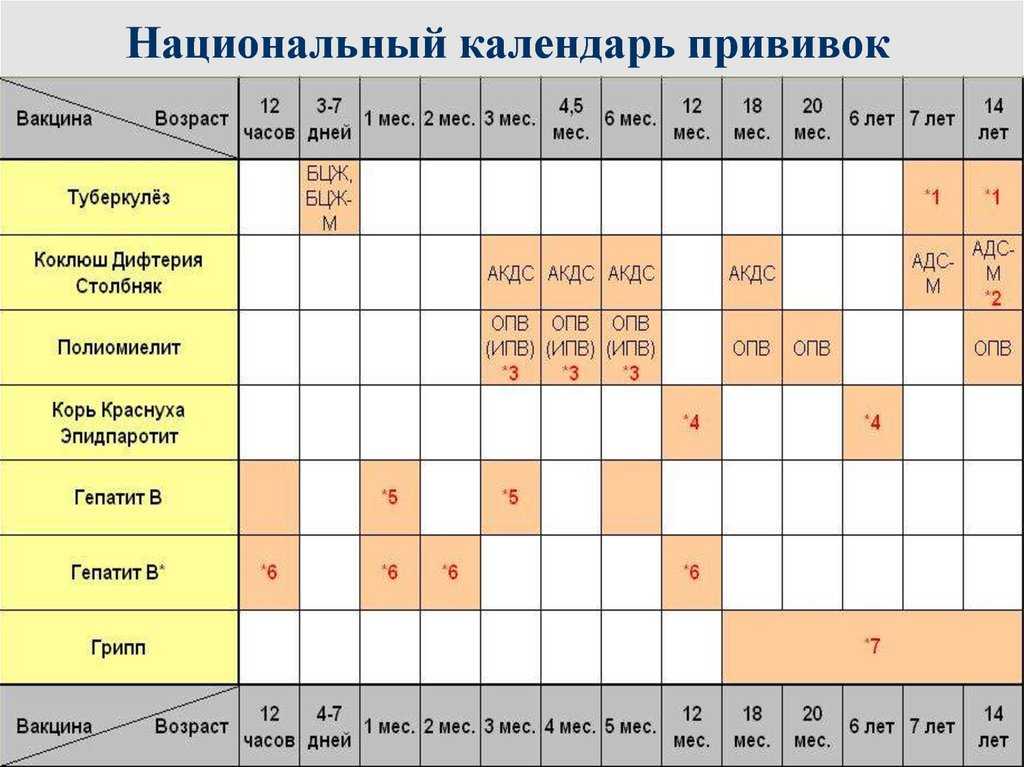 Для этого берут мазки с места входных ворот — там, где обнаружились плёнки (из горла, носа, глаза и др.). Анализ так и называется — «мазок из горла на БЛ (бактерию Лёффлера)». Если бактерия в месте взятия мазка есть, исследование обязательно её покажет. Общий и биохимический анализы крови не покажут изменений, характерных только для дифтерии.
Для этого берут мазки с места входных ворот — там, где обнаружились плёнки (из горла, носа, глаза и др.). Анализ так и называется — «мазок из горла на БЛ (бактерию Лёффлера)». Если бактерия в месте взятия мазка есть, исследование обязательно её покажет. Общий и биохимический анализы крови не покажут изменений, характерных только для дифтерии.
Подробнее об общем и биохимическом анализах крови читайте в наших статьях:
Как правильно сдать общий анализ крови?
Что показывает биохимический анализ крови?
— Как лечить дифтерию? Госпитализация обязательна?
— При подозрении на дифтерию в обязательном порядке вводится антидифтерийная сыворотка (анатоксин), которую нужно вводить как можно раньше (сыворотка инактивирует тяжёлый токсин, вырабатываемый дифтерийной палочкой). Чем меньше дифтерийный токсин циркулирует в крови, чем быстрее начато лечение, тем успешнее оно проходит, ниже риск осложнений.
Конечно, это делается только в условиях стационара. Госпитализировать пациентов с подозрением на дифтерию нужно в ста процентах случаев.
Госпитализировать пациентов с подозрением на дифтерию нужно в ста процентах случаев.
— До какого возраста делают прививки от дифтерии?
— Согласно санитарно-эпидемиологическим правилам, которые сейчас существуют, до 56 лет. Но есть так называемые декретированные группы населения: воспитатели детского сада, учителя в школе, медицинские работники. Так как они общаются с большим количеством людей, то им желательно прививаться и в более старшем возрасте.
Читайте материалы по теме:
Непривитые дети — самые здоровые?
Прививки: где правда, а где ложь?
— Елена Геннадьевна, а как часто нужно делать прививку от дифтерии?
— У нас есть календарь прививок, который утвердили на государственном уровне. Первая вакцина против дифтерии вводится в три месяца, потом в четыре с половиной, в шесть месяцев и первая ревакцинация в год. Это прививка АКДС (адсорбированная коклюшно-дифтерийно-столбнячная) для маленьких детей. Детей постарше и взрослых против коклюша уже не прививают. Им делают прививку АДС, т. е. дифтерия, столбняк. Ревакцинация проводится в 6 — 7 лет, в 11 и затем в 16 — 17 лет. И далее раз в десять лет. Т. е. на протяжении всей жизни мы прививаемся от дифтерии.
Им делают прививку АДС, т. е. дифтерия, столбняк. Ревакцинация проводится в 6 — 7 лет, в 11 и затем в 16 — 17 лет. И далее раз в десять лет. Т. е. на протяжении всей жизни мы прививаемся от дифтерии.
Беседовала Марина Воловик
Редакция рекомендует:
Недетские страдания. Скарлатина: распознать и вылечить
Горло просит о помощи. Как лечить хронический тонзиллит?
Для справки
Королёва Елена Геннадьевна
Выпускница педиатрического факультета Киргизского государственного медицинского института 1992 года.
С 1992 по 1993 год проходила интернатуру по детской инфекции.
В г. Фрунзе (Бишкек) работала в республиканской инфекционной больнице детским инфекционистом. Затем — реаниматологом в отделении реанимации интенсивной терапии для инфекционных больных.
В Туле на протяжении 11 лет работала в областной детской больнице. 7 лет заведовала отделением реанимации.
В настоящее время — врач-инфекционист, анестезиолог-реаниматолог, детский анестезиолог-реаниматолог «Клиники Эксперт» Тула.
Скарлатина возвращается после заражения токсичным вирусом, говорят исследователи , отчасти из-за силы антибиотиков.
Ключевые моменты:
- Бактерии, вызывающие скарлатину, приобрели токсины, называемые суперантигенами
- Считается, что они сыграли роль в недавних вспышках скарлатины в Азии и Великобритании
- Исследователи говорят, что суперантигены увеличили вирулентность болезни.
Новое исследование, проведенное учеными из Университета Квинсленда (UQ) в сотрудничестве с учеными всего мира, показало, что бактерии Streptococcus pyogenes становятся сильнее после заражения вирусами.
Директор Австралийского исследовательского центра инфекционных заболеваний UQ Марк Уокер выступил соавтором статьи по этой теме, которая недавно была опубликована в журнале Nature Communications.

Профессор Уокер сказал, что они начали изучать Streptococcus pyogenes после вспышки в Азии в 2011 г., а затем в Великобритании в 2014 г.
В период с 2014 по 2018 г. лабораторные данные о пиогенных стрептококках.
Когда-то родители боялись скарлатины из-за ее тяжелого воздействия на детей.
Исторически сложилось так, что септические осложнения, такие как абсцесс головного мозга, менингит, абсцесс легкого, пневмония, остеомиелит (воспаление костей), инфекции среднего уха и мягких тканей, могли следовать за скарлатиной и вызывать раннюю смерть.
По данным ABC Health and Wellbeing, типичными симптомами скарлатины являются боль в горле, внезапная высокая температура, увеличение лимфатических узлов на шее и грубая ярко-красная сыпь на животе и конечностях.
‘Три новых гена’
Профессор Уокер сказал, что хотя можно ожидать, что вирус, заражающий бактерию, вреден для бактерии, это не всегда так.
«Одним из самых ярких моментов для нас было присутствие этих трех новых генов», — сказал он.

Профессор Уокер сказал, что гены оказались от трех вирусов, которые некоторое время «плавали вокруг», но только недавно все собрались вместе.
«Это было большим сюрпризом», сказал он.
Исследователи UQ сотрудничают с учеными всего мира для анализа меняющихся бактерий. (Прилагается: UQ)
«Похоже, что они (бактерии) приобрели ряд токсинов, которые называются суперантигенами», — сказал профессор Уокер.
«Эти вещества способны запускать собственный иммунитет организма, что приводит к лихорадке и сыпи.
«Мы смогли показать, что вместе эти три токсина повышают вирулентность Streptococcus pyogenes , а также сделал его более способным к колонизации на животной модели». так было не всегда.
«В данном случае бактериальный вирус переносит три новых токсина, и поскольку он переносит эти токсины, когда заражает бактерии, он дает бактериям дополнительный потенциал вирулентности.
«Мы предполагаем, что это позволяет бактериям лучше колонизировать хозяина.

«Поскольку бактерии в таком случае способны дольше существовать внутри ребенка… эта новая комбинация токсинов успевает подействовать, и тогда это, как мы думаем, является спусковым крючком для возрождения.»
Цветное изображение бактерий Streptococcus pyogenes на лейкоцитах человека. (Прилагается: Центры по контролю за заболеваниями)
Профессор Уокер сказал, что токсины были особенно инвазивными, так как несколько целевых лейкоцитов — обычно ключевая защита от чужеродных бактерий.
«Эти токсины позволяют бактериям ускользать от лейкоцитов, которые попадают в место заражения», — сказал он.
Профессор Уокер сказал, что, хотя скарлатина не вызывает смертельных инфекций, как раньше, важно продолжать освещать исследования инфекций и вакцин по мере продолжения вспышек.
«Вакцины не существует, и раньше мы полагались на антибиотики, помогающие лечить инфекцию, когда она возникает», — сказал он.
» Streptococcus pyogenes по-прежнему чувствителен ко многим антибиотикам, но также приобретает устойчивость.

«Разработка вакцин для контроля над инфекцией является действительно важной концепцией и целью.»
Доктор Меру Шил из Национального центра эпидемиологии и здоровья населения при Австралийском национальном университете заявила, что она согласна с тем, что необходимо усилить эпиднадзор за инфекциями, вызванными Streptococcus .
Она сказала, что эта конкретная бактерия также вызывает ряд заболеваний, а не только скарлатину, включая боль в горле и кожные инфекции, а также хронические состояния, такие как ревматизм и ревматическая болезнь сердца, которые особенно распространены в отдаленных общинах аборигенов и жителей островов Торресова пролива.
«Он вызывает ряд различных заболеваний, все из которых требуют определенного уровня эпиднадзора, и довольно часто мы делаем это с использованием геномной эпидемиологии, но мы не обязательно проводим эпидемиологический надзор на том же уровне, что и в отношении других инфекционных заболеваний». она сказала.

Д-р Шил также сказала, что было бы неплохо собрать доказательства того, что может быть причиной повторного появления этих видов заболеваний, и ей было бы интересно увидеть, как они будут изучены на уровне населения.
Она сказала, что также считает, что использование анализа бактериальной ДНК может стать полезным примером для поощрения использования технологии для наблюдения за заболеваниями.
«Мы видим это для COVID, когда мы используем геномику… чтобы увидеть, как кластеры связаны, мы сделали это с Streptococcus в исследовательской области, но мы не использовали его так широко для наблюдения за общественным здравоохранением и это, вероятно, в будущем.
Она также согласилась с тем, что необходимо продолжить разработку вакцины.
«Это одна из самых больших глобальных целей для вакцинации. было общеавстралийское движение и пропаганда вокруг создания вакцины от этой болезни… вызванной не скарлатиной, а в большей степени ревматическим заболеванием сердца.

«Нам нужна вакцина, которая будет работать против… 180–200 видов бактерий, но при этом не вызывать аутоиммунных заболеваний, поэтому чем больше мы узнаем о штаммах, тем больше она учит нас тому, от каких болезней она может защитить».
Опубликовано , обновлен

 При этом поражаются сердечно-сосудистая, нервная, эндокринная системы, кожа и другие органы.
При этом поражаются сердечно-сосудистая, нервная, эндокринная системы, кожа и другие органы.