|
|
||||||||||
|
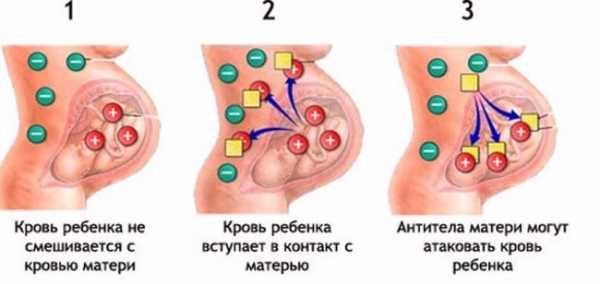
Прививка от резус конфликта при беременности. Прививка от резус конфликтаРезус-конфликт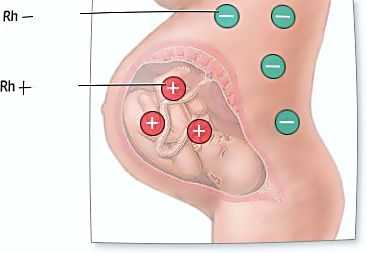 Резус-принадлежность никоим образом не может говорить о каких-либо нарушениях здоровья или иммунитета. Наличие резус-фактора или его отсутствие – это просто генетическая особенность организма, такая же как цвет кожи, глаз. Система резус начинает выработку антител примерно на 8-10 неделе развития плода в утробе матери. Резус-конфликт, как правило, возникает во время беременности, если резус-фактор матери отличается от резус-фактора плода. Если носителем положительного резус-фактора является ребенок, то ситуация усугубляется, так как это может повлечь за собой куда более серьезные последствия, чем если наблюдается обратная ситуация. Поэтому, чаще всего под термином резус-конфликтная беременность, понимают ситуацию с резус-положительным малышом и резус-отрицательной мамочкой. Возникновение именно такой комбинации наблюдается примерно в 75 % случаях, если женщина имеет отрицательный резус, а мужчина положительный. Основной риск такой беременности, заключается в следующем, так, если в кровь человека с отрицательным резус-фактором попадут резус-положительные эритроциты, то организм начнет воспринимать их как чужеродные тела, и откроет на них «охоту». Поэтому если в крови мамы появятся такие антитела, будущему ребенку начнет угрожать серьезная опасность. Так, попадая через плаценту в кровь к малышу, антитела начинают беспощадно уничтожать его эритроциты. Каковы будут последствия не сложно представить, ведь всем нам еще со школы известна основная функция, возложенная на эритроциты, это транспортировка кислорода к тканям и органам человека. Гемолитическая болезнь - вот основное и довольно опасное последствие попадания в Резус-принадлежность никоим образом не может говорить о каких-либо нарушениях здоровья или иммунитета. Наличие резус-фактора или его отсутствие – это просто генетическая особенность организма, такая же как цвет кожи, глаз. Система резус начинает выработку антител примерно на 8-10 неделе развития плода в утробе матери. Резус-конфликт, как правило, возникает во время беременности, если резус-фактор матери отличается от резус-фактора плода. Если носителем положительного резус-фактора является ребенок, то ситуация усугубляется, так как это может повлечь за собой куда более серьезные последствия, чем если наблюдается обратная ситуация. Поэтому, чаще всего под термином резус-конфликтная беременность, понимают ситуацию с резус-положительным малышом и резус-отрицательной мамочкой. Возникновение именно такой комбинации наблюдается примерно в 75 % случаях, если женщина имеет отрицательный резус, а мужчина положительный. Основной риск такой беременности, заключается в следующем, так, если в кровь человека с отрицательным резус-фактором попадут резус-положительные эритроциты, то организм начнет воспринимать их как чужеродные тела, и откроет на них «охоту». Поэтому если в крови мамы появятся такие антитела, будущему ребенку начнет угрожать серьезная опасность. Так, попадая через плаценту в кровь к малышу, антитела начинают беспощадно уничтожать его эритроциты. Каковы будут последствия не сложно представить, ведь всем нам еще со школы известна основная функция, возложенная на эритроциты, это транспортировка кислорода к тканям и органам человека. Гемолитическая болезнь - вот основное и довольно опасное последствие попадания в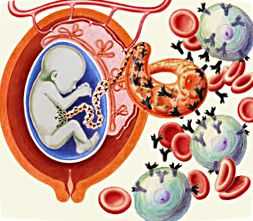 кровь плода резус - антител. Думаю, масштаб ужасающих последствий ясен и без описаний симптоматики данной болезни, нехватка кислорода, в только формирующемся организме. Но, не буду запугивать будущих мамочек, и отмечу, что совершенно необязательно при резус-несовместимой беременности разовьется резус-конфликт. Очень часто резус-конфликтная беременность протекает без каких-либо отрицательных последствий для плода, так как антитела в крови будущей мамы могут не вырабатываться совсем, или же вырабатываться в незначительном количестве, которое не представляет опасности для ребенка. Каковы же факторы, которые могут поспособствовать выработке антител в организме будущей мамы?Первый фактор способный спровоцировать выработку антител – это попадание крови малыша в кровоток мамы. Такая ситуация может возникнуть при родах, аборте или выкидыше. Также велика вероятность выработки антител при проведении амниоцентеза. Амниоцентез - это исследование, проводимое путем введения длинной иглы сквозь брюшную стенку в матку. Также, попадание «чужих» антител может произойти через плаценту. Усиливается опасность при наличии повышенной проницаемости плаценты, за счет инфекционных факторов, мелких травм, кровоизлияний. Второй фактор риска может быть связан с тем, что «враждебные» антитела уже вырабатывались в организме женщины ранее, например, при переливании крови без учета резус – совместимости.Третий фактор – это фактор неожиданности, ведь всегда существует вероятность того что антитела начнут вырабатываться в организме беременной женщины без каких-либо причин. Если первая встреча организма с инородными телами уже произошла, то «память» организма неминуемо при повторном столкновении с угрожающими агентами осуществят выработку антител. Вот почему вероятность возникновения резус-конфликта при первой беременности сравнительно не высока и составляет всего лишь 10 %. Но, если не принять необходимых профилактических действий, то при возникновении второй беременности вероятность резус-конфликта существенно возрастет, так как в любом случае при родах происходит контакт резус-положительного ребенка с резус-отрицательной кровью его матери. кровь плода резус - антител. Думаю, масштаб ужасающих последствий ясен и без описаний симптоматики данной болезни, нехватка кислорода, в только формирующемся организме. Но, не буду запугивать будущих мамочек, и отмечу, что совершенно необязательно при резус-несовместимой беременности разовьется резус-конфликт. Очень часто резус-конфликтная беременность протекает без каких-либо отрицательных последствий для плода, так как антитела в крови будущей мамы могут не вырабатываться совсем, или же вырабатываться в незначительном количестве, которое не представляет опасности для ребенка. Каковы же факторы, которые могут поспособствовать выработке антител в организме будущей мамы?Первый фактор способный спровоцировать выработку антител – это попадание крови малыша в кровоток мамы. Такая ситуация может возникнуть при родах, аборте или выкидыше. Также велика вероятность выработки антител при проведении амниоцентеза. Амниоцентез - это исследование, проводимое путем введения длинной иглы сквозь брюшную стенку в матку. Также, попадание «чужих» антител может произойти через плаценту. Усиливается опасность при наличии повышенной проницаемости плаценты, за счет инфекционных факторов, мелких травм, кровоизлияний. Второй фактор риска может быть связан с тем, что «враждебные» антитела уже вырабатывались в организме женщины ранее, например, при переливании крови без учета резус – совместимости.Третий фактор – это фактор неожиданности, ведь всегда существует вероятность того что антитела начнут вырабатываться в организме беременной женщины без каких-либо причин. Если первая встреча организма с инородными телами уже произошла, то «память» организма неминуемо при повторном столкновении с угрожающими агентами осуществят выработку антител. Вот почему вероятность возникновения резус-конфликта при первой беременности сравнительно не высока и составляет всего лишь 10 %. Но, если не принять необходимых профилактических действий, то при возникновении второй беременности вероятность резус-конфликта существенно возрастет, так как в любом случае при родах происходит контакт резус-положительного ребенка с резус-отрицательной кровью его матери.
kroshka.org.ua Прививка от резус-конфликта при беременности в МинскеНаш центр предлагает иммунопрофилактику резус-конфликта у женщин вакциной Резонатив. Резонатив был впервые применен в 1969 году, и с тех пор его используют в клинической практике. Он был одним из первых доступных препаратов, созданных на основе иммуноглобулина человека антирезуса Rho (D). Препарат Резонатив применяется
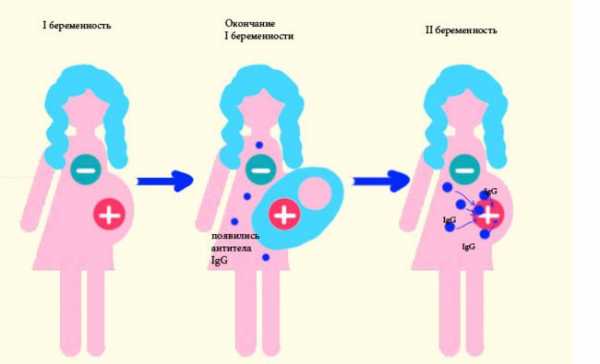
Также препарат Резонатив может использоваться для лечения пациентов, которые имеют отрицательный резус, но им была перелита кровь с положительным резусом. Дородовая профилактика подразумевает под собой введение стандартной дозы иммуноглобулина человека антирезуса Rho (D) на 28-32-й неделях беременности, а также после родов. Лечение в послеродовом периоде включает профилактическое введение иммуноглобулина антирезуса Rho (D) резус-отрицательным матерям в течение 72 часов с момента родов в случае, если у новорожденного в крови присутствует резус-фактор. Эффективность препарата Резонатив вводимого в дозе 1250 МЕ в послеродовом периоде, была доказана во многих клинических исследованиях. Курс лечения необходимо повторять после каждых родов резус-положительного ребенка. Перед проведением вакцинации обязательна консультация врача. Контактные телефоны по вопросам вакцинацииДля физических лиц: 160 (Мтс, Velcom, Life, Гор. многоканальный по Минску) или +375 (17) 207-74-74Для организаций: +375 (44) 555-83-43Факс: +375 (17) 228-08-88E-mail: [email protected]Менеджер проекта «Вакцинация»: Наумович Ольга Викторовна www.ems.by Резус-конфликт и планирование беременностиle>Почему эти показатели важны именно во время беременности и чем может быть опасен для малыша резус-конфликт? Опасный конфликтАкушеры давно знали о заболевании новорожденных, которое сопровождается тяжелой желтухой, однако в течение долгого времени было неясно, почему оно возникает и как его лечить. Только в 1940 году ученые обнаружили, что причиной болезни является особый белковый фактор, находящийся на поверхности красных кровяных телец – эритроцитов, который впоследствии был назван резус-фактором. Кровяной белок содержится в эритроцитах 85?% людей, а у 15?% его нет. Те, у кого он есть, имеют резус-положительный тип крови, а те, у кого нет, – резус-отрицательный. Если этот белок с кровью резус-положительного человека, попадает в кровь резус-отрицательного – возникает резус-конфликт (резус-иммунизация), сопровождающийся выработкой антител против эритроцитов, имеющих кровяной белок, что приводит к их разрушению. Риск возникновения резус-конфликта во время беременности возможен, если у будущей мамы кровь резус-отрицательная, а у отца и у плода – резус-положительная. Если у обоих родителей одинаковый резус-фактор или у отца отрицательный резус-фактор, так же как и у матери, то опасности для зачатия, роста и развития плода не возникает. Ошибка иммунитетаВ ответ на попадание эритроцитарного белка (резус-антигена) в кровоток матери в ее организме появляются особые соединения белковой структуры – антитела против резус-фактора. Наличие в кровотоке резус-отрицательной беременной женщины антирезус-антител свидетельствует о сенсибилизации (повышенной чувствительности) организма к резус-фактору. При первичном попадании резус-положительных эритроцитов плода в организм будущей мамы (первичный ответ иммунной системы) начинается выработка так называемых антител класса М, которые не проникают через плацентарный барьер к плоду и не причиняют ему вреда. Первичный ответ иммунной системы после попадания резус-положительных эритроцитов плода в кровоток беременной проявляется через определенное время, которое составляет от 6 недель до 12 месяцев. В течение данного периода в клетках иммунной системы будущей мамы закладывается информация о резус-антигенах, которая сохраняется на всю жизнь, а организм женщины становится сенсибилизированным к резус-фактору. Попадание эритроцитов плода в кровоток матери может произойти не только при развитии маточной беременности, но и при аборте, выкидыше, внематочной беременности и т. д. (так как в момент родов, аборта или выкидыша, когда происходит отслойка хориона или, на более поздних сроках, плаценты, эритроциты плода попадают в кровоток матери) или при переливании резус-несовместимой крови. С каждой последующей беременностью количество антител в крови женщины возрастает. Таким образом, если ребенок наследует резус-положительный тип крови отца, а мама первый раз беременна и у нее не было выкидышей и абортов, угрозы для здоровья – ее и ребенка – не будет. Дело в том, что организм женщины еще не сенсибилизирован, он еще не сталкивался с резус-положительными эритроцитами и еще не начал вырабатывать антитела, которые могли бы нанести вред плоду. Поэтому течение беременности и родов будет благополучным.
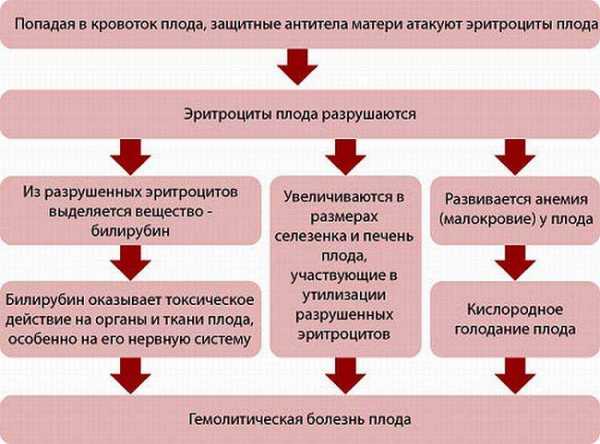
Если же будущая мама беременна повторно и в ее иммунной системе хранится информация о резус-положительных эритроцитах, то ответ иммунной системы будет иным – более агрессивным. Это так называемый вторичный иммунный ответ, при котором происходит быстрый и массивный синтез антител класса G. Эти иммуноглобулины способны проникать через плацентарный барьер, а следовательно попадать в кровоток плода и приводить к разрушению его эритроцитов, становясь причиной гемолитической болезни плода. Риск резус-сенсибилизации после первой беременности у резус-отрицательных женщин, беременных резус-положительным плодом, составляет от 5 до 30?%. Следует отметить, что вероятность развития резус-конфликта возрастает с каждой последующей беременностью, а поражения плода вследствие гемолитической болезни будут более выраженными. Гемолитическая болезнь плодаПроходя через плацентарный барьер, антирезус-антитела разрушают эритроциты плода, вызывая у него анемию (недостаточность гемоглобина – белка эритроцитов, приводящую к нарушению транспорта кислорода к клеткам) и желтуху. Желтуха развивается вследствие накопления в клетках и тканях малыша продуктов распада гемоглобина – билирубина, который и придает коже специфический желтый оттенок. Процесс разрушения эритроцитов плода носит название гемолиза, а формирующееся при этом патологическое состояние называется гемолитической болезнью плода, которая в самых тяжелых случаях может стать причиной его внутриутробной гибели. В кровотоке плода с момента поступления антирезус-антител от матери постоянно идет процесс разрушения эритроцитов. Чтобы восполнить количество эритроцитов в крови, те органы плода, в которых идет продукция красных кровяных клеток, начинают усиленно работать и увеличиваются в размерах. Это имеет важное значение в диагностике гемолитической болезни плода. К таким органам относятся печень, селезенка и почки. Резус-конфликт может развиваться как во время беременности, так и после родов. Чем раньше возникло заболевание, тем менее благоприятным будет его исход. В зависимости от тяжести разрушения эритроцитов и состояния плода гемолитическая болезнь плода классифицируется по трем степеням – легкая, средняя и тяжелая. Легкая степень отмечается у половины всех больных детей и характеризуется слабо выраженными поражениями – слабой анемией и незначительным увеличением печени и селезенки по данным ультразвукового исследования. Средняя степень встречается у 25–30?% больных плодов и характеризуется развитием анемии, желтухи и значительным увеличением печени и селезенки. Тяжелая степень выражается отечностью детей при рождении, кожа таких малышей бледная со слабыми признаками желтухи, печень и селезенка резко увеличены. Желтуха выражена слабо (менее, чем при гемолитической болезни плода средней степени тяжести), так как при этой форме заболевания преобладают признаки анемии, поэтому кожные покровы бледные. Желтушность кожных покровов менее интенсивна и за счет отечности тканей. Распад эритроцитов в организме плода приводит к выраженной анемии, нарушениям обмена веществ, снижению уровня белков в крови ребенка и, как следствие, к отеку тканей. При отсутствии внутриутробного лечения малыш рождается в тяжелом состоянии с признаками так называемой водянки плода: с отечностью тканей (отек кожи на голове, отек кожи конечностей), скоплением жидкости в полостях тела (грудной, брюшной), увеличением печени и селезенки. Также происходит утолщение плаценты и нарушение в ней кровотока, что утяжеляет состояние ребенка, так как к нему поступает меньше кислорода и питательных веществ.
Диагностика гемолитической болезниВсем женщинам, планирующим беременность, желательно знать свою группу крови и резус-фактор. Если женщина имеет резус-отрицательный тип крови, необходимо исследовать группу крови и резус-фактор партнера. Если будущий папа также резус-отрицательный, то проблем с течением беременности, родов и состоянием малыша после рождения не будет. Если он резус-положительный, то женщине рекомендуется наблюдение за течением беременности с ранних сроков в специализированном перинатальном центре, занимающемся подобными случаями. При первом посещении женской консультации у беременной собирают определенные сведения:
Резус-фактор плода формируется на очень ранних сроках, где?то на восьмой день беременности, так что эритроциты плода могут появляться в крови мамы уже в 6–8 недель. Поэтому при первом обращении женщины в женскую консультацию по поводу беременности обязательно определяют ее резус-фактор. По необходимости проводят ультразвуковое обследование плода, которое позволяет выявить симптомы гемолитической болезни, такие как утолщение плаценты, увеличение размеров живота за счет увеличения печени и селезенки. С 18–20 недели беременности на ультразвуковом исследовании можно определить первые признаки гемолитической болезни плода. До этого срока ультразвуковые признаки данного заболевания, как правило, не определяются. Повторные ультразвуковые исследования проводятся в 24–26 недель, 30–32 недели, 34–36 недель и непосредственно перед родами или операцией кесарева сечения. У каждой женщины сроки повторных УЗ-исследований устанавливаются врачом индивидуально, в зависимости от особенностей течения беременности. При необходимости интервал между исследованиями сокращается до 1–2 недель, а при тяжелых формах гемолитической болезни плода ультразвуковое исследование проводят каждые 1–3 дня, чтобы в случае резкого ухудшения состояния малыша принять экстренные меры. Кроме того, при необходимости проводят допплерографическое исследование кровотока плода и кардиотокографию (исследование сердцебиения малыша). Эти методы позволяют выявить внутриутробную гипоксию (кислородное голодание) плода. Резус-конфликт - лечениеЕсли по данным обследования выясняется, что будущая мама резус-отрицательна, а папа – резус-положителен и есть вероятность, что у малыша также резус-положительная кровь, то маме необходимо сдавать кровь на выявление антирезус-антител. Важно отслеживать динамику изменения титра (количества) антител в течение всего срока беременности. Количество антител определяют со следующей периодичностью: один раз в месяц до 32 недель беременности; два раза в месяц с 32 до 35 недель; после 35 недель – один раз в неделю. Уровень антител у будущей мамы может колебаться – повышаться, понижаться или они могут вообще отсутствовать (особенно в первую беременность). Говорить о том, что резус-конфликт прогрессирует, можно тогда, когда титр антител возрастает от начала исследования в несколько раз.
В случае постановки диагноза «резус-сенсебилизация» женщине проводится десенсибилизирующая терапия, которая включает введение аскорбиновой кислоты, глюкозы, витаминов, кокарбоксилазы, глюконата кальция. Все это делается для того, чтобы иммунная система мамы меньше реагировала на чужеродный белок (в данном случае кровяной белок – резус-фактор). Данное лечение проводится в амбулаторных условиях. Как правило, проводят 3 курса терапии продолжительностью по 10–12 дней, на сроках беременности 10–12, 22–24 и 32–34 недели. Терапия считается эффективной в том случае, когда титры антирезус-антител снижаются. Если же этого не происходит либо если на фоне лечения титр антител продолжает нарастать, необходима госпитализация женщины в отделение патологии беременности. Будущие мамы нуждаются в госпитализации и в том случае, когда течение беременности осложняется угрозой ее прерывания, ранним токсикозом, гестозом (осложнение второй половины беременности, при котором появляются отеки, повышается артериальное давление, появляется белок в моче). При выявлении повышенной чувствительности к резус-фактору, наличия у женщины высокого титра антител или обнаружения ультразвуковых признаков гемолитической болезни плода будущей маме проводятся внутриматочные вмешательства. К ним относятся амниоцентез – получение околоплодных вод путем введения специального инструмента в полость матки через переднюю брюшную стенку и кордоцентез – получение крови плода из пуповины по той же методике. Проведение этих исследований позволяет более точно определить степень гемолитической болезни плода и оценить тяжесть его состояния. Эти процедуры осуществляются под контролем ультразвукового аппарата и позволяют взять околоплодные воды или кровь плода для анализа. В околоплодных водах определяются уровень билирубина и группа крови плода, проводятся тесты, свидетельствующие о степени зрелости его легких. Исследование крови плода включает определение группы крови, резус-принадлежности, уровней гемоглобина и билирубина у ребенка. Сроки дородовой госпитализации беременных с резус-сенсибилизацией устанавливаются индивидуально в зависимости от тяжести гемолитической болезни плода и состояния женщины. Лечение гемолитической болезни плода включает такие сложные, высокотехнологичные, дорогостоящие процедуры, как внутриутробное переливание крови плоду, плазмоферез, гемосорбция. Для лечения гемолитической болезни плода используют внутриутробное переливание крови, которое повышает уровень гемоглобина, снижает риск развития тяжелой формы гемолитической болезни плода, улучшает его состояние и позволяет продлить беременность. Показанием к внутриутробному переливанию крови является критически низкий уровень гемоглобина в крови плода (выраженная анемия), полученной путем кордоцентеза. Внутриутробное переливание крови осуществляется под контролем ультразвукового исследования через переднюю брюшную стенку матери, при этом в сосуд пуповины вводится необходимое количество эритроцитарной массы. Процедура может проводиться неоднократно до 34 недель беременности (после этого срока решается вопрос о сроке родоразрешения). Если нет возможности проведения кордоцентеза и внутриутробного переливания крови, беременным с резус-сенсибилизацией и высоким титром антирезус-антител возможно проведение плазмафереза или гемосорбции, целью которых является снижение степени сенсебилизации и продление беременности. Плазмаферез представляет собой метод забора у беременной определенного объема плазмы крови, содержащей антирезус-антитела, и замещение изъятой плазмы специальными растворами – плазмозаменителями. Гемосорбция – метод извлечения из крови беременной антител путем прохождения крови через специальные фильтрсодержащие аппараты. В некоторых случаях беременность приходится прервать. Показания к этому могут быть со стороны женщины (осложнения беременности, угрожающие ее жизни; при резус-конфликтной беременности это чаще всего тяжелый гестоз). Также могут быть показания со стороны плода, которые возникают при отсутствии эффекта от проводимого лечения и приводят к ухудшению состояния ребенка и угрозе его жизни.
Осложнения гемолитической болезниПлод, перенесший гемолитическую болезнь, рождается с симптомами гемолитической болезни новорожденного. Осложнения возникают чаще всего со стороны центральной нервной системы (в первые дни после рождения ребенок вялый, плохо сосет, появляются частые срыгивания, рвота). При отсутствии лечения на 3–4 сутки возможно возникновение так называемой ядерной желтухи, которая характеризуется выраженными изменениями в центральной нервной системе (в ядрах головного мозга происходит отложение продуктов распада эритроцитов). У таких детей возможно появление судорог, широко открытых глаз, повышение тонуса затылочных мышц, нарушается функция почек и печени, развивается сердечно-легочная недостаточность. Профилактика резус-иммунизацииЖенщине с резус-отрицательной кровью, планирующей беременность, важно (как и любой другой женщине) вести здоровый образ жизни: правильно питаться, заниматься спортом, избегать стрессов и избавляться от вредных привычек. В этом случае реакция иммунной системы будет менее агрессивной. Из неспецифических методов профилактики большое влияние отводится методу планирования семьи (необходимо избегать случайных половых связей, стремиться сохранять первую беременность и не делать абортов). Также рекомендуется наблюдение у врача с ранних сроков беременности (с 7–8 недель), чтобы при выявлении высоких титров антирезусных антител будущей маме была оказана своевременная помощь. Специфическая профилактика резус-конфликта включает использование антирезус-иммуноглобулина (применяются вакцины: иммуноглобулин человека антирезус Rh0 [D] (Россия), Гипер Роу С /?Д (США). Впервые иммуноглобулин человека антирезус Rh0 [D] был использован в Великобритании в 1969 г. ммуноглобулин человека (антитело) защищает от иммунологической реакции, когда резус-отрицательная женщина подвергается действию резус-положительных клеток плода. Иммуноглобулин антирезус не оказывает отрицательного воздействия на ребенка. Этот препарат вводится внутримышечно женщинам с резус-отрицательной кровью в первые 72 часа (желательно в течение первых 2 часов) после искусственного аборта, самопроизвольного выкидыша либо сразу после операции по поводу внематочной беременности. Все не иммунизированные резус-отрицательные беременные (в крови которых отсутствует титр антирезус-антител), партнер и новорожденный (анализ крови малышам, рожденным от резус-отрицательной мамы, проводится сразу после родов для определения группы крови и резус-фактора) которых резус-положительны, с целью предупреждения резус-конфликта должны получать иммуноглобулин человека антирезус дважды в течение беременности на сроке 28 недель, а если не успели – то до 34 недели. Препарат вводится внутримышечно в профилактической дозировке (300 мкг) в процедурном кабинете женской консультации. Как правило, женщины сами приобретают препарат заранее, если в женской консультации, где они проходят наблюдение по беременности, его нет в наличии. Препарат не вводят резус-отрицательным женщинам, если отец ребенка тоже резус-отрицателен или у родившегося малыша отрицательный резус. Эти женщины также получают иммуноглобулин человека в течение первых 72 часов после родов (желательно в течение первых 2 часов). Препарат вводят внутримышечно, однократно в одной дозе (300 мкг) или после операции кесарева сечения (тогда препарат вводят в двойной дозе – 600 мкг). Необходимость введения препарата возникает потому, что после родов или операции кесарева сечения в кровоток матери попадают эритроциты плода, а иммуноглобулин человека антирезус обладает способностью связывать резус-антигены, так как это поможет снизить выраженность сенсебилизации организма женщины при последующих беременностях. При несоблюдении данных сроков введения действие препарата будет неэффективно. www.9months.ru Прививка от резус конфликта при беременности побочные действия — БеременностьПочитала тут описание-советы от donnafugata (спасибо!) — стало понятно, что для поездки нужно (всё есть). Необходимость препарата я хорошо понимаю. Но хочу понять возможность вреда — она есть. Или он АБСОЛЮТНО безопасен (для женщины, для ребёнка?) Побочное действие антирезус иммуноглобулина Гипер Роу Возможно: гиперемия, повышение температуры тела до 37.5°C (в течение первых суток после введения), диспептические явления. В отдельных случаях: у пациентов с измененной реактивностью (в т.ч. с недостаточностью по иммуноглобулину А) могут развиваться аллергические реакции различного типа (в т.ч. анафилактический шок). -резус-отрицательные родильницы, сенсибилизированные к антигену Rh0(D) (в сыворотке крови которых обнаружены резус-антитела). -повышенная чувствительность к препарату. -Запрещено введение препарата новорожденным. Побочное действие и противопоказания — те же. Ещё добавлено: В России не сертифицирован и не продаётся. ИМХО, в нашей жизни нет ничего АБСОЛЮТНО БЕЗОПАСНОГО. Антирезусный иммуноглобулин изготавливается из донорской крови, так что теоретически есть очень небольшая вероятность получения какой-нибудь вирусной инфекции (вроде того же гепатита Б) из крови плохо обследованного донора. Но вероятность эта в разы ниже вероятности резус-конфликта. В свою очередь вероятность резус-конфликта тоже достаточно низкая. Вот я и не знала, что он из донорской крови! Впрочем, я думаю, вирус от донора получить очченно мало вероятно. Меня-то больше волнует, что ДО родов колят ТОЛЬКО импортную вакцину, а ПОСЛЕ родом МОЖНО колоть и нашу, отечественную, которую ДО родов колоть ОПАСНО. Это смесь полученной мной инфы из Инета и от моего врача в ЖК. Я бы в любом случае отечественный иммуноглобулин колоть себе не стала. Много раз слышала от врачей, что «наши» вакцины хуже очищены. Западные потому и стоят в разы больше и побочных эффектов и случаев аллергии от них меньше. про побочные эффекты и случаи аллергии, которые РЕЖЕ от западных вакцин БЫВАЮТ (. ), что известно? где подробности поискать, а? Подробности по теме можно, например, поискать в книге: Беременность и роды, достоверная информация. Авторы: Джойс баррет и Тереза Питман. Там есть на эту тему целая глава, которую мне лень переписывать. Я себе уже трижды колола антирезусный иммуноглобулин. (28 неделя+после родов+28 неделя) Старший сын родился с положительным резус-фактором. Сейчас жду второго. Вероятность выработки антител у резус отрицательной женщины — 17%. Это не так уж много, но гемолитическая болезнь новорожденных (которая разовьётся НЕ у всех детей этих 17% женщин) штука настолько неприятная, что лично для меня предпочтительнее предотвратить такую вещь, нежели бороться с последствиями. Вы слышали про внутриутробное переливание крови плоду? Мне бы точно такого не захотелось. При введении антирезусного иммуноглобулина во время беременности процент вероятности выработки антител снижается с 17 до 0,2%. При введении его же в течение 72 часов после родов с 0,2 он снижается до 0,06%. Про побочные эффекты уже всё написано выше. ЛЮБОЙ препарат имеет побочные эффекты и потенциально опасен. Даже банальная таблетка от головной боли или жаропонижающее нурофен, которое мы даём своим маленьким детям, в одном случае на миллион может даже вызвать смертельный исход. Для меня лично это не повод отказываться от лекарств. В интернете были статьи американских ученых, в которых ничего толком и не сказанно. Я делала ебе прививку, хотя тоже сомневалась, но деть родился с положительной группой и я не жалею, что сделала ее Решать тут только вам Я тоже склоняюсь к идее вакцинации. Но вот хочется удостовериться по максимуму. . «соломки подстелить — знать бы, где упасть» ,) Мне 3 раза за беременность капали иммуноглобулин. Не антирезусный, но тоже сделан из человеческой крови. На 29 неделе сдавала кровь как раз повторно на гепатит и т.д. Все анализы чистые. Да, насчёт безопасности донорской крови я скорее доверяю нашей медицине, чем нет. А остальное — в руках Божиих 🙂 Мне всё-таки больше хочется понять разницу между импортной и отечественной вакциной: если от нашей бывают побочные эффекты, то полностью ли таковые отсутствуют при введении вакцины импортной? Слушайте, а мне вот что в своё время сказали. У меня резус отрицательный и был вопрос, прокапывать ли до родов или нет. Так вот два достаточно уважаемых и независимых доктора сказали, что прокапывать антирезусный иммуноглобулин во время беременности смысла нет, достаточно прокапать сразу после родов. Уж не знаю, правда или нет. Но я не капала. малыш родился с положительным резусом, мне прокапали иммуноглобулин после родов и всё вроде нормлаьно мне и после родов не капали в такой же ситуации сказали раз резус конфликта нет, то смысла капать нет Антител пока нет, поэтому и можно колоть иммуноглобулин, если резус-конфликт уже есть, то колоть профилактическую вакцину уже поздно. ..как-то так, вроде.. теперь жалею.. я тоже буду еще рожать.. а у меня дочка с + да что жалеть: если резус-конфликта и сейчас нет, то можно будет (надо у врачей уточнять) снова на тех же сроках (28-34 недели) этот импортный иммуноглобулин вколоть. На это моя врач, в ответ моим сопротивлениям колоться до родов, резонно (. ) сообщает, что в роддоме может вакцины или не быть, или могут просто забыть вколоть (делать это надо строго в ближайшие 72 часа после родов). К тому же, после родов колят, как я поняла, уже только отечественную, которая хуже (хуже очищена, как тут написали). И почему Вы пишите «прокапывать»? В Центре Планирования колят в ягодицу (как здесь рассказывают). Может, после родов капельницы ставят? Если коротко, то: иммуноглобулин бывает не только антирезусный. И вводят его не только для предотвращения резус-конфликта. Бывают ситуации, в которых иммуноглобулин именно прокапывают в вену в течение нескольких дней. Простите — прокалывать, конечно, — это я по инерции:-) А что касается того, что вам будут колоть после родов — это уже от вас зависит. Например, в род.доме №4, где я рожала, на первом этаже была аптека, где и продавался антирезусный иммуноглобулин западного производства. Просто вколоть хоть какой-нибудь вам обязаны при резус-положительном малыше, а вот какой именно — зависит от вас renklyneonbodrum.com Прививка от резус конфликта при беременности — БеременностьНо в 6 мес. АСТ — 129! Все другие показатели в том числе и АЛТ В НОРМЕ! Педиатр в районной поликлиннике просто написала в карточке ",гепатит неясной этиологии",. Прививка от гепатита здесь совершенно ни при чем. Имела место конъюгационная желтуха новорожденных, связанная с тем, что в первые 2 суток фетальный гемоглобин (у ребенка во внутриутробном периоде именно он содержится в эритроцитах)распадается и начинает меняться на нормальный гемоглобин А1. Билирубин — продукт, образующийся при распаде гемоглобина, его повышение напрямую зависит от интенсивности процесса. Кроме того, могла иметь место несовместимость по группе или резус-принадлежности крови у Вас и ребенка что тоже добавило проблем.И, кстати, могло быть причиной преждевременных родов. Поэтому привку от гепатита винить не нужно. Это не гепатит. При гепатите повышение было бы значительным и повысилась бы в первую очередь АЛТ. Изолированное повышение АСТ не связано с гепатитами, вот на целиакию провериться бы стоило, хотя бы сдать кровь на антитела к глиадину. И еще вопрос — ребенку уровень гемоглобина проверяли? Изолированное повышение АСТ может иметь причиной гемолитическую анемию прочитав симптомы целиакии, начала сомневаться. Ребенок никогда не срыгивал и никогда не было диареи. Запоры были до 2,5 месяцев. И сейчас иногда. Вес в 10 мес. 9650гр. рост 76 см (при рождении 3200гр. 50см). Самочувствие хорошее, ребенок активный. Хорошо спит. Последнюю неделю правда плохой аппетит. Еще у нас аллергия. Самое сильное ее течение произошло в 6 мес, когда перешли на ИВ. В итоге из-за невозможности подобрать смесь на коровьем молоке перешли на смесь на козьем (Нэнни). Но пару недель назад стала давать коровье молоко — сейчас аллергии нет. Алергическая реакция на морковь. Все остальное удалось ввести (картофель, 3 вида мяса, много овощей, все каши). Еще аллергия на яйца, едим перепелиные. Гемоглобин в 6 мес. был 120. а жалобы есть? Кроме результатов анализа? Если нет — не дергайтесь и ребенка не мучьте. Раз в полгода сдали и все. Да и хуже не становится — показатели примерно одинаковые, не нарастают, печень не увеличена, желтухи нет . Кто сейчас на конференцииСейчас этот форум просматривают: нет зарегистрированных пользователей
Мы в социальных сетях: Использование любых материалов сайта допустимо только при соблюдении соглашения об использовании сайта и с письменного разрешения Администрации renklyneonbodrum.com Резус-конфликтная беременностьВ зависимости от наличия или отсутствия на поверхности кровяных эритроцитов особых белков, кровь человека определяется как резус-положительная или резус-отрицательная. Этот фактор не влияет на качество жизни и не представляет каких-то опасностей для здоровья. Но настоящая угроза может возникнуть в период вынашивания женщиной ребенка: здесь уже от резус-фактора зависит очень многое… Если эти факторы будут разными у матери и у будущего ребенка, то может возникнуть конфликт между клетками. Резус-конфликт возможен лишь в отдельных случаях и лишь у женщин с резус-отрицательным фактором, да и то при условии, что резус-фактор будущего ребенка окажется положительным. Такая вероятность существует, если резус-отрицательная женщина забеременела от резус-положительного мужчины: их будущий ребенок может унаследовать любой из резусов, но отцовский — с большей долей вероятности. Если оба родителя резус-отрицательные, то конфликтной ситуации практически не может быть (за крайне редкими исключениями). Итак, резус-конфликт при беременности может наступить лишь при комбинации «отрицательная мать — положительный плод», да и то далеко не во всех таких случаях. Но риски и последствия такого конфликта столь серьезны, что об этом непременно следует знать и учитывать в период вынашивания ребенка. Чем опасен резус-конфликт при беременности?Резус-фактор для организма резус-отрицательной женщины является чужеродным белком. Если этот белок попадает в ее кровоток, то иммунная система начинает активно бороться с непрошеным гостем. Она вырабатывает специфические антирезусные тела, которые уничтожают резус-фактор. Проникновение в системный кровоток отрицательной женщины резус-факторных клеток возможно несколькими путями:
Резус-конфликтная беременность: последствияКак Вы уже, наверное, поняли, с каждой последующей беременностью риск формирования резус-конфликта у резус-отрицательной женщины существенно возрастает. В группу риска попадают также беременные, которым в прошлом вливали чужую кровь или вводили неочищенные вакцины. Если образуются повреждения в плаценте, то вероятность проникновения резус-положительных кровяных клеток в отрицательный кровоток матери будет одинаково высокой, независимо от всех остальных факторов. Резус-конфликт при первой беременности также возможен, но такая вероятность не превышает 10%, если целостность плаценты сохраняется до самого конца срока. Но вот в последнее время специалисты отмечают тенденцию «необъяснимого» возникновения резус-конфликта при первой беременности, когда этого по всем правилам быть не должно. Причина кроется в некачественных прививках и переливаниях, перенесенных до беременности. И все же в подавляющем большинстве случаев осложнения наступают именно в ходе второй и/или последующих беременностей. Вырабатываемые иммунной системой беременной женщины антитела начинают активно разрушать вражеские кровяные клетки плода с положительным резус-фактором. Если напомнить, что эритроциты поставляют к растущему эмбриону практически все необходимые для его жизнеспособности вещества (кислород, витамины, минеральные соли), то нет надобности объяснять, чем чревато уничтожение этих самых эритроцитов. Резус-конфликтная беременность подвержена довольно высокому риску на самопроизвольное прерывание или преждевременное разрешение, то есть нередки случаи выкидышей и преждевременных родов. Если беременность удастся сохранить и доносить до положенного срока, то врачи будут настаивать на родах путем кесарева сечения. Пи резус-конфликтной беременности, лишенной должного наблюдения и лечения, плод подвергается очень высокому риску гемолитических поражений. У таких новорожденных очень часто бывает увеличена печень, развивается тяжелая патологическая желтушка, сильно выраженная анемия. Однако не следует опускать руки и унывать женщинам с резус-отрицательной кровью. Это не значит, что они не могут беременеть или благополучно вынашивать детей. Однако это определенно говорит о том, что в лучшем случае им необходимо тщательно планировать беременность и серьезно к ней готовиться, а если зачатие уже произошло, то намного серьезнее и внимательнее отнестись к вынашиванию малыша.
Планирование беременности при отрицательном резусе: профилактика резус-конфликтаОтметим сразу, что современная медицина накопила уже немалый опыт ведения и разрешения беременностей с резус-конфликтом. А значит, не Вы первая и не Вы последняя можете стать той, которая благополучно выносила и родила прекрасного ребеночка вопреки вероятным рискам. Тем не менее, чтобы их свести к абсолютному минимуму, такую беременность лучше всего заблаговременно планировать и готовиться к ней. Женщине с отрицательным резусом, которая планирует в далеком или близком будущем стать матерью, следует обратиться в пренатальный центр. Медицинские специалисты проведут тщательное обследование и назначат необходимые для профилактики резус-конфликта мероприятия. В частности, нужно будет сдать анализ на определение опасных антител в крови планирующей беременность женщины. При их обнаружении ей почти наверняка будет назначен плазмаферез — процедура очищения крови от присутствующих в ней резусных антител. Как правило, необходимо провести несколько таких процедур, но в целом плазмаферез — очень эффективный метод очистки крови от антител. После этого женщина может беременеть даже спустя годы: антитела практически не вырабатываются вновь. Но с наступлением беременности процесс может возобновиться. А потому после подтверждения факта состоявшегося зачатия женщине в любом случае необходимо будет как можно раньше встать на учет и в обязательном порядке предупредить гинеколога о том, что она является резус-отрицательной. Врачу следует сказать обо всех предыдущих беременностях, независимо от того, чем они закончились. Плазмаферез не дает стопроцентной гарантии того, что после него у женщины больше никогда в жизни не наступит резус-конфликт при беременности. Но данная процедура существенно снижает такие риски и уменьшает негативные последствия резус-конфликта: антитела вырабатываются и действуют не так агрессивно, как бы это было в другом случае.
Ведение резус-конфликтной беременностиЧтобы определить, начал ли материнский организм вырабатывать антитела и в каком количестве, то есть возник ли резус-конфликт или нет, беременная регулярно должна сдавать соответствующий анализ крови на определение титра (то есть концентрации) антител в крови. До 32 недели беременности он сдается один раз в месяц, затем до 35 недели — один раз в 2 недели, а в конце срока — еженедельно. Чтобы подавить образование резусных антител в крови резус-отрицательной беременной, на сроке в 28 недель женщине вводят специальную антирезусную иммуноглобулиновую сыворотку, которая предупреждает выработку антител (связывает попавшие в материнскую кровь резус-положительные эритроциты плода). Эту же вакцинацию повторяют сразу после родов для профилактики на будущее, если ребеночек все же оказался носителем резус-положительной крови, а также антирезусный иммуноглобулин нужно вводить в будущем после каждого аборта, прерывания беременности, переливания крови. Если антитела в крови при беременности появились, то иммуноглобулин не вводят — он будет неэффективным. При резком повышении титра беременную госпитализируют и будут наблюдать за течением беременности в стационарных условиях. Кроме контроля над антителами врачи также будут постоянно наблюдать за показателями развития малыша при помощи ультразвукового исследования: особое значение, в частности, имеют размеры печени плода, толщина и состояние плаценты, количество околоплодных вод. Доношенная резус-конфликтная беременность разрешается путем кесарева сечения, которое проводится запланировано. Так что Вам не о чем переживать. При конфликтной беременности самое главное — найти хорошего специалиста, который будет наблюдать за ее течением, и со всей серьезностью отнестись к вынашиванию крохи. Очень важно создать для развития беременности самые благоприятные условия и предупредить воздействие любых факторов, которые могут нарушать целостность плаценты или приводить к ее истончению. В действительности резус-конфликты наступают не так уж и часто, и почти всегда врачам удается минимизировать риски.
Специально для nashidetki.net- Лариса Незабудкина nashidetki.net |
г.Самара, ул. Димитрова 131 [email protected] |
 |

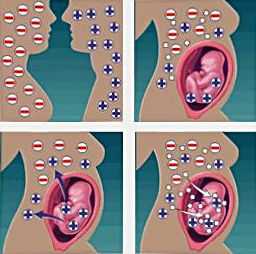 Судьба сыграла с вами злую шутку, случилось так, что вы падаете в группу риска. Не переживайте, любая проблема разрешима, нужно лишь составить план действий.Первое что нужно сделать, это со всей ответственностью подойти к вопросу планирования беременности. А именно, стараться избегать ситуаций, способных спровоцировать резус-конфликт в будущем, среди них: аборт или выкидыш при положительном резус-факторе у плода. Если все-таки приведенные ситуации произошли, нужно как можно быстрее ввести специальный препарат, который предотвратит выработку резус - антител. Получается так, что любое прерывание «положительной» беременности чревато в последующем серьезными последствиями для будущего ребенка, ведь если антитела уже однажды выработались, то они будут вырабатываться снова и снова при каждой резус-конфликтной беременности.Когда беременность наступила, вам нужно постараться как можно быстрее встать на учет в женской консультации, и сразу же сосредоточить внимание вашего гинеколога на вашей особенности. Первая и, пожалуй, самая эффективная мера по обеспечению безопасности в таком случае - сдача крови на наличие в ней антител. Делать это нужно на протяжении всей беременности: до 32 недели – 1 раз в месяц, на 32-35 неделе 2 раза в месяц, на оставшемся сроке – еженедельно. Если все идет хорошо, и антитела не обнаруживаются в крови, то на 28 неделе врач-гинеколог может порекомендовать сделать своеобразную «резус - прививку» - ввести антирезусный иммуноглобулин. Резус-прививка связывает попавшие в кровь матери эритроциты ребенка, таким образом, исключается возможность образования антител. Если ситуация критична и титр антител существенно повышен, то необходима незамедлительная госпитализация будущей мамы и постоянный медицинский контроль ее состояния. Контроль состояния включает себя: отслеживание динамики титра антител в крови мамочки, данные исследования УЗИ, данные исследования околоплодных вод (амниоцентеза) или исследование пуповиной крови (кордоцентеза). Если беременность достигла состояния доношенной, проводится плановое кесарево сечение. Если нет, то приходится прибегнуть к внутриутробному переливанию крови. Разрешение родов при прогрессирующем резус – конфликте, как правило, проводится путем кесарева сечения, делается это для того чтобы как можно скорее изолировать малыша от источника «опасных» антител. При благоприятном разрешении беременности, то есть если антитела не выработались, а ребенок имеет положительный резус-фактор, вам обязательно должны будут сделать инъекцию антирезус – иммуноглобулина, для того чтобы уменьшить риск возникновения резус-конфликта при следующей беременности. Если выражаться точнее, то в роддоме должны сделать такую инъекцию, но для того что бы обезопасить и себя и будущего ребенка следует проконтролировать этот вопрос самостоятельно, договорившись заранее с вашим врачом. Для того чтобы быть полностью уверенной и исключить непредвиденные ситуации, лучше самостоятельно приобрести данный препарат и взять с собой в роддом.
Судьба сыграла с вами злую шутку, случилось так, что вы падаете в группу риска. Не переживайте, любая проблема разрешима, нужно лишь составить план действий.Первое что нужно сделать, это со всей ответственностью подойти к вопросу планирования беременности. А именно, стараться избегать ситуаций, способных спровоцировать резус-конфликт в будущем, среди них: аборт или выкидыш при положительном резус-факторе у плода. Если все-таки приведенные ситуации произошли, нужно как можно быстрее ввести специальный препарат, который предотвратит выработку резус - антител. Получается так, что любое прерывание «положительной» беременности чревато в последующем серьезными последствиями для будущего ребенка, ведь если антитела уже однажды выработались, то они будут вырабатываться снова и снова при каждой резус-конфликтной беременности.Когда беременность наступила, вам нужно постараться как можно быстрее встать на учет в женской консультации, и сразу же сосредоточить внимание вашего гинеколога на вашей особенности. Первая и, пожалуй, самая эффективная мера по обеспечению безопасности в таком случае - сдача крови на наличие в ней антител. Делать это нужно на протяжении всей беременности: до 32 недели – 1 раз в месяц, на 32-35 неделе 2 раза в месяц, на оставшемся сроке – еженедельно. Если все идет хорошо, и антитела не обнаруживаются в крови, то на 28 неделе врач-гинеколог может порекомендовать сделать своеобразную «резус - прививку» - ввести антирезусный иммуноглобулин. Резус-прививка связывает попавшие в кровь матери эритроциты ребенка, таким образом, исключается возможность образования антител. Если ситуация критична и титр антител существенно повышен, то необходима незамедлительная госпитализация будущей мамы и постоянный медицинский контроль ее состояния. Контроль состояния включает себя: отслеживание динамики титра антител в крови мамочки, данные исследования УЗИ, данные исследования околоплодных вод (амниоцентеза) или исследование пуповиной крови (кордоцентеза). Если беременность достигла состояния доношенной, проводится плановое кесарево сечение. Если нет, то приходится прибегнуть к внутриутробному переливанию крови. Разрешение родов при прогрессирующем резус – конфликте, как правило, проводится путем кесарева сечения, делается это для того чтобы как можно скорее изолировать малыша от источника «опасных» антител. При благоприятном разрешении беременности, то есть если антитела не выработались, а ребенок имеет положительный резус-фактор, вам обязательно должны будут сделать инъекцию антирезус – иммуноглобулина, для того чтобы уменьшить риск возникновения резус-конфликта при следующей беременности. Если выражаться точнее, то в роддоме должны сделать такую инъекцию, но для того что бы обезопасить и себя и будущего ребенка следует проконтролировать этот вопрос самостоятельно, договорившись заранее с вашим врачом. Для того чтобы быть полностью уверенной и исключить непредвиденные ситуации, лучше самостоятельно приобрести данный препарат и взять с собой в роддом. 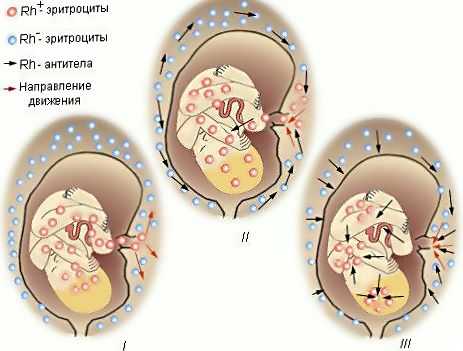 Если в первую «несовместимую» беременность проблема резус-конфликта вас миновала, и иммуноглобулин был введен вовремя, то вероятность возникновения несовместимости при последующей беременности будет не больше 10%. Важным, является осознание того факта, что сама по себе вероятность резус – конфликта, не должна стать причиной для прерывания беременности. Даже при наличии антител в крови мамочки вполне реально выносить и родить здорового малыша. Резус-конфликтная беременность требует повышенного внимания и заботы о себе, и о своем будущем малыше, поэтому очень важно обратиться к опытному и высококвалифицированному специалисту. Особенно важным является четкое и своевременное выполнение всех рекомендаций специалиста. Помните, что ваша осведомленность и личный контроль - это залог здоровья вашего ребенка, а также ваша гарантия того, что в будущем вы сможете еще не раз порадовать мир появлением в нем нового человечка.
Если в первую «несовместимую» беременность проблема резус-конфликта вас миновала, и иммуноглобулин был введен вовремя, то вероятность возникновения несовместимости при последующей беременности будет не больше 10%. Важным, является осознание того факта, что сама по себе вероятность резус – конфликта, не должна стать причиной для прерывания беременности. Даже при наличии антител в крови мамочки вполне реально выносить и родить здорового малыша. Резус-конфликтная беременность требует повышенного внимания и заботы о себе, и о своем будущем малыше, поэтому очень важно обратиться к опытному и высококвалифицированному специалисту. Особенно важным является четкое и своевременное выполнение всех рекомендаций специалиста. Помните, что ваша осведомленность и личный контроль - это залог здоровья вашего ребенка, а также ваша гарантия того, что в будущем вы сможете еще не раз порадовать мир появлением в нем нового человечка.