Содержание
Как правильно сбалансировать питание маленького ребенка
Важно!
Коклюш, дифтерия и столбняк являются одними из самых опасных заболеваний в детском возрасте!
Коклюш характеризуется судорожным кашлем с вероятностью развития пневмонии и поражения центральной нервной системы. Врожденный иммунитет к этому заболеванию отсутствует. А это значит, что заболевание может возникнуть даже у новорожденных. Максимум случаев заболевания коклюшем приходится на возраст от 1 до 5 лет. Практически в 100% возбудитель передается при контакте с больным.
Дифтерия характеризуется поражением преимущественно верхних дыхательных путей, однако возможно вовлечение в процесс практически всех органов. Опасным для жизни осложнением является круп — удушье, вызванное отеком и закупоркой дифтерийными пленками гортани.
Столбняк — это чрезвычайно опасное заболевание, возникающее при любой травме, нарушающей целостность кожи или слизистых. Возбудитель может проникнуть через порез, царапину или рану. Процент заболеваемости наиболее высок среди новорожденных, которые инфицируются через пуповину, и выше у мальчиков. Естественного иммунитета от столбняка также не существует.
Процент заболеваемости наиболее высок среди новорожденных, которые инфицируются через пуповину, и выше у мальчиков. Естественного иммунитета от столбняка также не существует.
Прививка АКДС может быть изолированной или входить в состав комбинированных вакцин. В соответствии с государственной программой, помимо прививки АКДС в 3 месяца малышу вводятся вакцины против полиомиелита и гемофильной инфекции. Применение комбинированной вакцины позволяет снизить стрессовое воздействие на ребенка, при этом сохраняя эффективность защиты.
Важно!
Прививка АКДС более чем в 90% случаев защищает от коклюша, дифтерии и столбняка. Вакцинация может вызывать побочные реакции — боль и покраснение в месте инъекции, повышение температуры. Врач предупредит вас об этом и даст рекомендации, как облегчить состояние малыша.
Многих интересует вопрос: можно ли делать прививку АКДС различными вакцинами? АКДС являются взаимозаменяемыми. То есть если первая прививка АКДС детям была цельноклеточной, то вторая или последующие вполне могут быть высокоочищенными, или наоборот.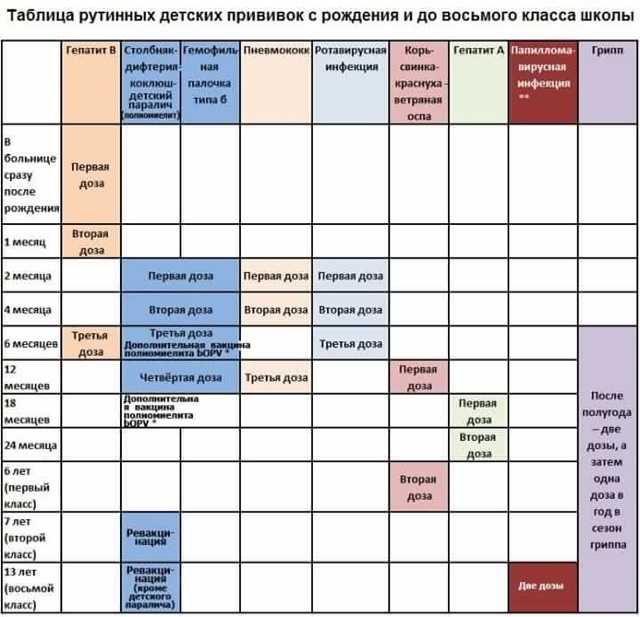 Также поликомпонентную вакцину вполне можно заменить прививкой, содержащей только компоненты против коклюша, дифтерии и столбняка.
Также поликомпонентную вакцину вполне можно заменить прививкой, содержащей только компоненты против коклюша, дифтерии и столбняка.
Когда делают первую прививку АКДС?
Курс иммунизации состоит из нескольких вакцинаций. Сколько прививок АКДС необходимо для формирования стойкого иммунитета? Считается, что вполне достаточно трех введений. Для надежности делается еще одна ревакцинация.
Первая прививка АКДС детям делается в возрасте 3 месяца. На момент вакцинации ребенок должен быть абсолютно здоров. Такое заключение делается специалистом, который осматривает малыша накануне. Чтобы убедиться в отсутствии патологии, сдаются общие анализы крови и мочи.
Некоторые специалисты в день инъекции рекомендуют перед первой прививкой АКДС дать детям противоаллергические средства. Однако доказано, что эта мера не оказывает никакого влияния на частоту и выраженность поствакцинальных осложнений.
Важно!
Перед вакцинацией АКДС ребенка обязательно осматривает специалист, он же должен проинформировать родителей о возможных реакциях на прививку.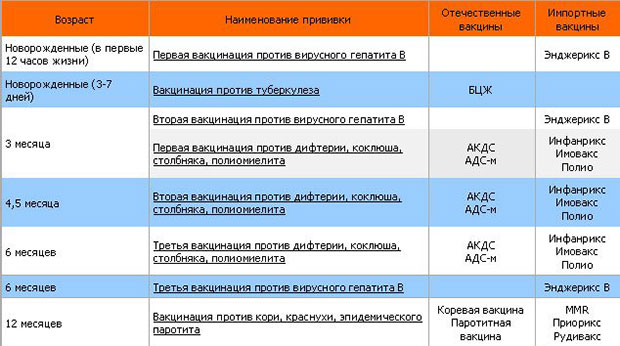
Место прививки АКДС — передняя поверхность бедра. Раньше укол делали в ягодицу, однако это не желательно, так как из-за выраженного подкожно-жирового слоя в этой области возможно развитие осложнений. После того, как ребенку сделали прививку АКДС, может отмечаться ряд реакций со стороны организма.
Вторая и последующие прививки АКДС
До годовалого возраста ребенку вводятся вторая и третья прививки АКДС с интервалом в полтора месяца. Если малыш прививается по графику, то происходит это в 4,5 и 6 месяцев. Таким образом, ребенок имеет 3 прививки АКДС в год, что вполне достаточно для формирования надежного иммунитета против коклюша, дифтерии и столбняка. Однако через 12 месяцев после третьей вакцины делается еще одна прививка (ревакцинация), закрепляющая результат.
Как и перед первой прививкой АКДС детям, каждый раз в день укола необходим осмотр специалиста и заключение о полном здоровье.
С годами противоинфекционная защита несколько уменьшается. Поэтому в течение жизни осуществляются ревакцинации.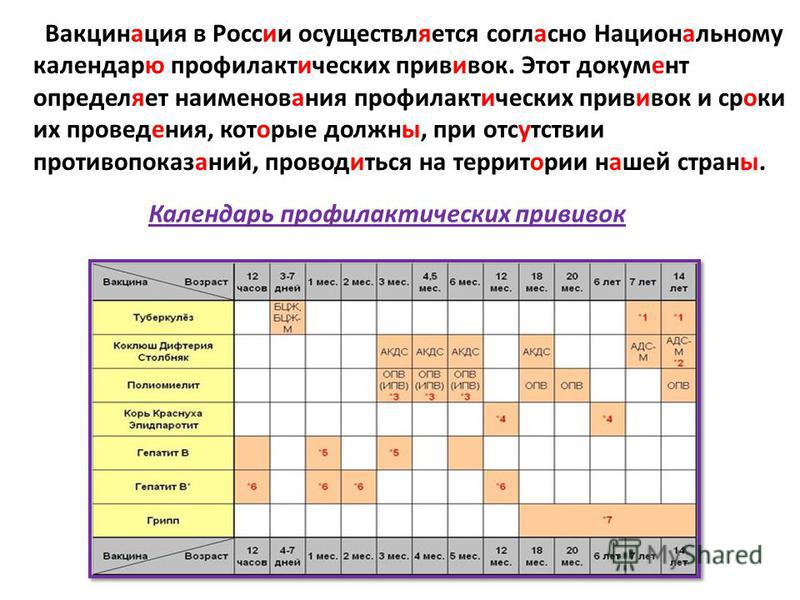 Происходит это в 6, 14 лет, а затем 1 раз каждые 10 лет.
Происходит это в 6, 14 лет, а затем 1 раз каждые 10 лет.
Что делать, если нарушен график прививок АКДС?
Как быть, если график прививок нарушен, и АКДС не сделана вовремя? Никакие вакцины при этом не «пропадают». При первой же возможности рекомендуется возобновить иммунизацию и продолжать введение АКДС с соблюдением сроков между уколами в соответствии с графиком прививок. Исключение составляет ситуация, когда к моменту очередной вакцинации ребенку исполнилось 4 года. После этого возраста вводится вакцина без коклюшного компонента — АДС-М.
Важно!
В случае наступления острого заболевания, например, ОРВИ, вакцинацию откладывают до полного выздоровления ребенка или даже выдерживают две недели после того. На формирование иммунитета такое изменение сроков никак не сказывается.
Вакцинация АКДС в период беременности может предотвратить коклюш у младенцев — CDC
Новое исследование Центров по контролю и профилактике заболеваний США (Centers for Disease Control and Prevention — CDC), результаты которого опубликованы в журнале «Clinical Infectious Diseases», показало, что вакцинация против столбняка, дифтерии и коклюша — АКДС (Tdap — Tetanus, Diphtheria, Pertussis Vaccine) в III триместр беременности предотвратила более 78% случаев коклюша у младенцев в возрасте младше 2 мес. Поэтому специалисты CDC рекомендует женщинам получать вакцину АКДС во время каждой беременности для обеспечения критической краткосрочной защиты младенцев в возрасте, когда они наиболее подвержены риску развития этой опасной для жизни инфекции.
Поэтому специалисты CDC рекомендует женщинам получать вакцину АКДС во время каждой беременности для обеспечения критической краткосрочной защиты младенцев в возрасте, когда они наиболее подвержены риску развития этой опасной для жизни инфекции.
В исследовании использовались данные из 6 штатов о младенцах в возрасте младше 2 мес, полученные в период 2011–2014 гг. В результате было выявлено, что матери, у детей которых отмечали коклюш, с меньшей вероятностью получали вакцину АКДС в период беременности. В исследовании сообщалось, что в дополнение к тому, что эффективность данной вакцины в отношении предотвращения развития коклюша у младенцев составляла 78%, вакцинация АКДС в III триместр беременности позволяла снизить риск развития тяжелых случаев коклюша, требующих госпитализации младенцев, на 90%.
Коклюш — инфекционное заболевание, которое может вызвать неконтролируемый сильный кашель, часто затрудняющий дыхание. В исследовании 65% младенцев в возрасте младше 2 мес, у которых развился коклюш, требовали госпитализации.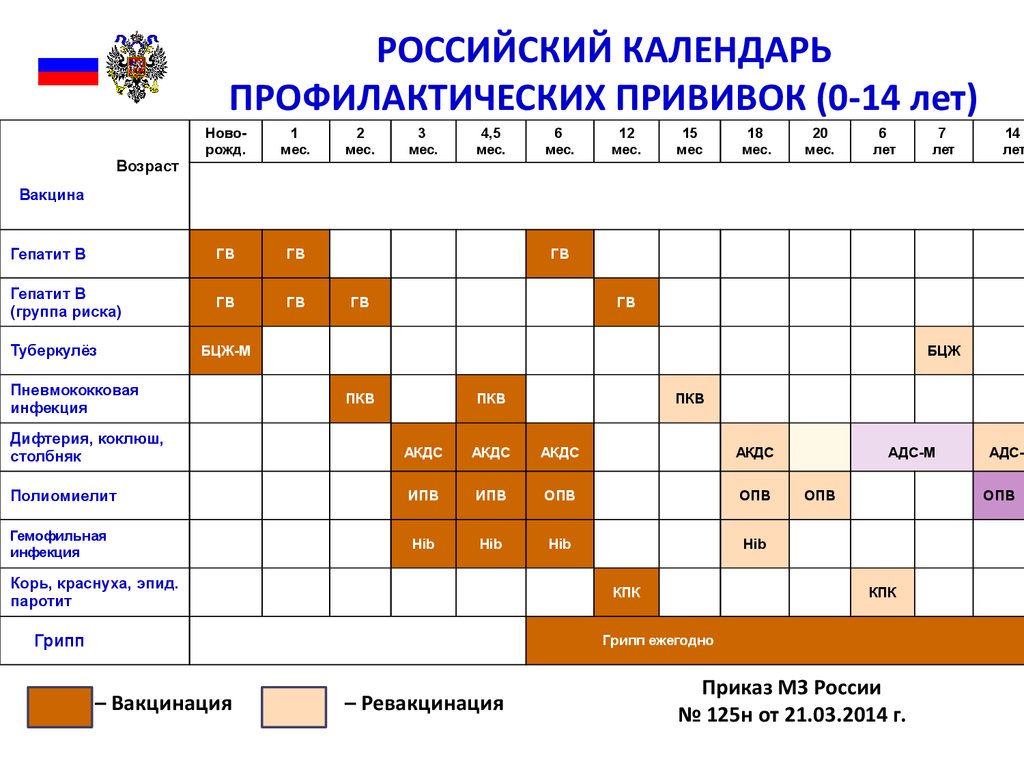 Младенцы в возрасте младше 1 года подвергаются наиболее высокому риску серьезных осложнений или смерти при коклюше. Как правило, от 5 до 15 младенцев в США ежегодно умирают от коклюша. Большинство смертей приходится на тех малышей, которые еще слишком малы для получения прививки против коклюша.
Младенцы в возрасте младше 1 года подвергаются наиболее высокому риску серьезных осложнений или смерти при коклюше. Как правило, от 5 до 15 младенцев в США ежегодно умирают от коклюша. Большинство смертей приходится на тех малышей, которые еще слишком малы для получения прививки против коклюша.
В 2012 г. CDC начали рекомендовать женщинам получать вакцину против коклюша во время каждой беременности. Эта рекомендация поддерживается Американским колледжем акушеров и гинекологов (American College of Obstetricians and Gynecologists) и Американским колледжем медсестер-акушерок (American College of Nurse-Midwives), медицинские работники которого специализируются на уходе за беременными, а также Американской академией педиатрии (American Academy of Pediatrics) и Американской академией семейных врачей (American Academy of Family Physicians). CDC рекомендует врачам и акушеркам назначать вакцинацию АКДС на 27–36-й неделе беременности, предпочтительно в более раннюю часть этого периода. Именно в этот период удается добиться наибольшей передачи антител от матери к ребенку.
Проведенное исследование добавляет доказательства к возрастающему объему исследований относительно пользы вакцинации АКДС в период беременности. 3 других исследования ученых из Великобритании и 2 — ученых из США также свидетельствуют о гораздо более низких показателях заболеваемости коклюшем среди младенцев, матери которых получали вакцину АКДС в период беременности. Еще одно исследование американских ученых продемонстрировало, что дети с коклюшем, матери которых получили вакцину АКДС в период беременности, значительно реже нуждались в госпитализации, чем дети, матери которых не проходили вакцинации.
По материалам www.cdc.gov
Проверка фактов — бустеры COVID-19 не вызывают положительных результатов теста на ВИЧ вакцины против COVID-19 должны пройти тестирование на вирус иммунодефицита человека (ВИЧ). Нет никаких доказательств того, что Монтанье сказал это, и бустеры COVID-19 не могут привести к положительным тестам на ВИЧ.
Монтанье, получивший Нобелевскую премию за участие в открытии ВИЧ, умер 8 февраля 2022 года, согласно сообщениям (здесь, здесь).
С тех пор пользователи социальных сетей поделились цитатой, приписываемой Монтанье, но Reuters не смогло найти никаких доказательств того, что слова исходили от французского ученого. В нем говорится: «Для тех из вас, кто принял третью дозу, идите и сделайте тест на СПИД. Результаты могут вас удивить. Затем подайте в суд на свое правительство». Примеры можно увидеть здесь и здесь. который говорил с Рейтер.0003
«Не существует правдоподобного механизма, при котором вакцины против Covid-19 (или любые вакцины) могут вызывать ВИЧ или СПИД», — сказал д-р Бнар Талабани, MBE, доктор и исследователь из Кардиффа и руководитель инициативы Team Halo, направленной на решение Проблемы с вакциной против COVID-19 (teamhalo.org/).
Д-р Талабани добавил: «Нет никаких доказательств, подтверждающих это утверждение, и это очень хороший пример того, как дезинформация конструируется, чтобы играть на страхе и отговаривать людей от использования вакцин, доказавших свою безопасность в почти 10 миллиардах доз, введенных по всему миру.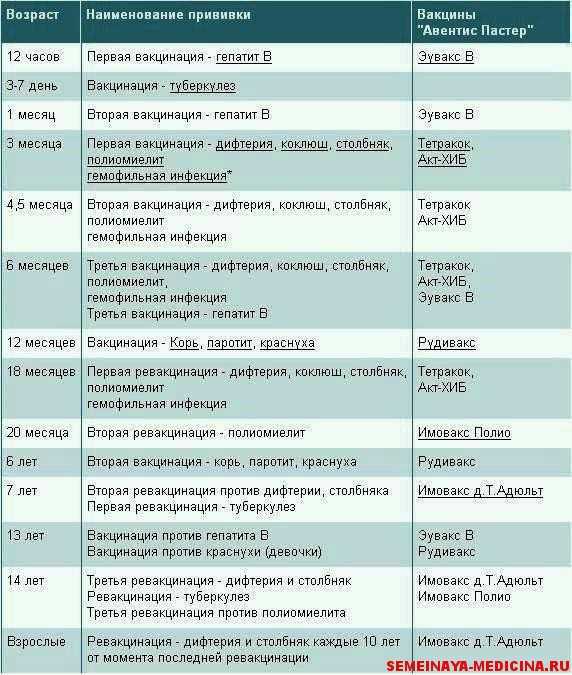 свидание.
свидание.
«Вакцины, в том числе вакцины против Covid-19, не могут вызвать СПИД/ВИЧ или сделать нас более восприимчивыми к заражению этим или любым другим вирусом».
Ранее агентство Reuters рассматривало утверждения о том, что австралийская кандидатная вакцина против COVID-19 содержала фрагмент вируса ВИЧ (здесь). Было обнаружено, что разработка вакцины Университетом Квинсленда и биотехнологической фирмой CSL мешает тестам на ВИЧ, но обычные последующие тесты подтвердили отсутствие вируса ВИЧ, согласно CSL (здесь). Испытание было остановлено, и вакцина не используется (здесь).
Никакие вакцины против COVID-19, одобренные для введения, не мешают тестам на ВИЧ, сказал Амеш Адаля, старший научный сотрудник Центра безопасности здоровья Джона Хопкинса.
Он сказал Рейтер: «Ни одна из существующих коммерчески доступных вакцин не дает перекрестной реактивности с тестами на ВИЧ, поэтому нет оснований полагать, что вакцинация против COVID или бустерная вакцинация вызывают ложноположительные тесты на ВИЧ». Адалья добавила, что никакие коммерчески доступные вакцины против COVID-19 или бустерные дозы не содержат каких-либо компонентов ВИЧ.
Адалья добавила, что никакие коммерчески доступные вакцины против COVID-19 или бустерные дозы не содержат каких-либо компонентов ВИЧ.
В то время как Монтанье перед смертью делился неподтвержденными теориями вокруг пандемии COVID-19, Reuters не смогло найти ни одного интервью или публикации, в которых он советовал бы людям, получившим третью вакцину от COVID-19, пройти тест на ВИЧ.
В телеинтервью 17 апреля 2020 года он заявил, что SARS-CoV-2, вирус, вызывающий COVID-19, содержит последовательности ВИЧ (здесь). Эта теория отвергнута научным сообществом (здесь).
Позже он утверждал, что COVID-19вакцины вызывали новые варианты вируса (здесь). Медицинские эксперты, с которыми консультировалось агентство Reuters, заявили, что доказательств этому утверждению нет (здесь).
Ложь. По мнению экспертов, вероятность того, что бустерные вакцины против COVID-19 могут привести к ВИЧ или СПИДу, исключена. Люк Монтанье сделал необоснованные заявления относительно COVID-19, но Reuters не смогло найти никаких упоминаний о том, что он советовал людям, получившим бустеры вакцины против COVID-19, пройти тестирование на ВИЧ.
Эта статья была подготовлена группой проверки фактов Рейтер. Подробнее о нашей фактчекинговой работе читайте здесь.
Бустерная доза вакцины против COVID-19 вызывает сильную реакцию у людей с ВИЧ с низким уровнем CD4
Но эксперт по вакцинам предупреждает, что бустерная доза каждые 3–6 месяцев отвлекает от улучшения усвоения вакцины
Бустерные дозы вакцин Pfizer или Moderna восстанавливают антитела уровни у людей с ВИЧ и ответ на бустерную дозу не зависят от количества CD4, сообщили итальянские исследователи на конференции по ретровирусам и оппортунистическим инфекциям (CROI 2022) на этой неделе.
Но на открытии конференции исследователь вакцин профессор Дэн Барух задался вопросом, будет ли стратегия, основанная на повторных ревакцинациях, необходимой или осуществимой. Он также призвал сосредоточить внимание на всем иммунном ответе, а не только на антителах, при рассмотрении вопроса о том, какие вакцины использовать и когда следует предлагать бустеры.
Бустерные дозы были рекомендованы на основании наблюдения, что уровни антител начинают снижаться в течение нескольких месяцев после вакцинации. Поскольку у людей с ВИЧ с низким уровнем CD4 после вакцинации наблюдался значительно более низкий ответ антител, было высказано предположение, что бустерные дозы особенно важны для этой группы людей. Но до сих пор не было никаких данных об изменениях иммунитета, опосредованного Т-клетками, после вакцинации или о влиянии бустерной вакцинации на уровни антител или иммунитет, опосредованный Т-клетками, у людей с ВИЧ.
В долгосрочной перспективе Т-клеточный иммунитет к SARS-CoV-2 является более важной формой ответа на вакцину, поскольку он защищает от тяжелой формы COVID-19. Одна из проблем заключается в том, что люди с низким количеством CD4 или люди с чрезвычайно низким количеством CD4 в анамнезе могут иметь нарушенные ответы Т-клеток или менее стойкие ответы Т-клеток памяти на SARS-CoV-2 из-за их иммунной дисфункции.
Долгосрочные ответы на вакцины Pfizer и Moderna у людей с ВИЧ
Чтобы ответить на эти вопросы, д-р Андреа Антинори из Национального института инфекционных заболеваний и его коллеги провели дополнительные тесты на итальянской когорте людей, о которых они сообщили ранее в Европейская конференция по СПИДу в октябре прошлого года. За участниками исследования следили не менее 90 дней после второй дозы мРНК-вакцины Pfizer или Moderna, что позволяет исследователям сравнить эволюцию антител и Т-клеточного ответа у 50 человек с количеством CD4 ниже 200, 133 человек с количеством CD4 от 200 до 500, и 131 человек с числом CD4 выше 500.
За участниками исследования следили не менее 90 дней после второй дозы мРНК-вакцины Pfizer или Moderna, что позволяет исследователям сравнить эволюцию антител и Т-клеточного ответа у 50 человек с количеством CD4 ниже 200, 133 человек с количеством CD4 от 200 до 500, и 131 человек с числом CD4 выше 500.
В среднем через 175 дней после полной вакцинации ответ антител значительно снизился у людей с числом CD4 ниже 200 по сравнению с людьми с числом CD4 выше 500. Нейтрализующие антитела стали неопределяемыми у 62% людей с количеством CD4 ниже 200 по сравнению с 15% людей с количеством CD4 выше 500. Но клиническое значение неопределяемых антител остается неопределенным.
Узнайте больше на наших страницах о ВИЧ
В ходе исследования также измерялись реакции гамма-интерферона на спайковый белок SARS-CoV-2. Если интерферон-гамма-ответы на патоген отсутствуют, это означает, что Т-клеточное звено иммунного ответа формирует субоптимальный ответ. Интерферон-гамма-ответы на SARS-CoV-2 больше не обнаруживались у 35 % пациентов с количеством CD4 ниже 200, у 9 % пациентов с количеством CD4 от 200 до 500 и у 7 % лиц с количеством CD4 выше 500.
Бустерная терапия реакции у людей с ВИЧ
В ходе дальнейшего исследования та же исследовательская группа набрала 216 человек, получающих антиретровирусную терапию, для измерения реакции антител и Т-клеток через 15 дней после введения третьей дозы вакцины Pfizer или Moderna. У всех участников было число CD4 ниже 200 или ранее был диагностирован СПИД. У 44 участников текущий уровень CD4 был ниже 200, у 96 — от 200 до 500 и у 76 — выше 500. У семнадцати участников вирусная нагрузка была выше 50 (у девяти из них количество CD4 было ниже 200).
Антитела к вирусному рецептору, имеющему решающее значение для связывания с клетками человека, были обнаружены у всех участников с числом CD4 выше 200 и 95% лиц с числом лимфоцитов CD4 ниже 200. Нейтрализующие антитела присутствовали у 98% лиц с числом лимфоцитов CD4 выше 200 и у 86% лиц с числом лимфоцитов CD4 ниже 200.
Другие новости из Италии 30% людей с количеством CD4 ниже 200 через две недели после третьей вакцинации по сравнению с 4% людей с количеством CD4 от 200 до 500 и 3% людей с количеством CD4 выше 500.
для возраста и факторов, связанных с ВИЧ, включая самое низкое количество CD4 и определяемую вирусную нагрузку, показали, что люди с количеством CD4 ниже 200 не имеют значительно более высокого риска отсутствия ответа на третью дозу вакцины.
Исследователи отмечают, что в каждом диапазоне CD4 наблюдалось существенное среднее повышение уровня антител после третьей вакцинации, без существенной разницы между тремя группами в величине увеличения.
Еще новости КРОИ 2022
Говорят, что повышение уровня антител после дополнительной дозы свидетельствует о том, что при полной вакцинации людей, получающих третью дозу, реакция памяти В-клеток, сформированная в результате курса первичной вакцинации, быстро реагирует повышение уровня антител.
Когда дело доходит до ревакцинации, все ли вакцины одинаковы?
Но, выступая на открытии конференции, исследователь вакцин, профессор Дэн Барух из Медицинского центра Бет Исраэль Диаконисс в Бостоне, задался вопросом, следует ли считать долговечность всех вакцин одинаковыми, и, в частности, годовую или полугодовую вакцинацию. цикл бустерных доз либо практичен, либо необходим для всех реципиентов вакцины.
цикл бустерных доз либо практичен, либо необходим для всех реципиентов вакцины.
Узнайте больше: Вакцины против COVID-19 у людей с ВИЧ
Он рассказал о результатах проведенного им исследования, в котором сравнивались ответы антител после вакцинации и восемь месяцев спустя у людей, получивших мРНК-вакцины Pfizer или Moderna или вакцину с аденовирусным вектором Johnson & Johnson. В то время как реципиенты мРНК-вакцины имели высокие уровни антител после вакцинации и значительно более низкие уровни через восемь месяцев, люди, получившие вакцину Johnson & Johnson, имели более низкие уровни антител после вакцинации, и эти уровни оставались одинаковыми через восемь месяцев.
Реципиенты вакцины Johnson & Johnson имели значительно более высокие ответы Т-клеток CD8 по сравнению с реципиентами вакцины мРНК как после вакцинации, так и через восемь месяцев, что также было отмечено в более крупном испытании ревакцинаций, опубликованном в прошлом месяце.
«Вакцины Pfizer и Moderna начинаются с гораздо более высокого уровня эффективности, но со временем он снижается быстрее, особенно для вакцины Pfizer», — сказал он.
Хотя вакцина Johnson & Johnson показала более низкую эффективность в клинических испытаниях по сравнению с мРНК-вакцинами, Баруш обратил внимание на крупное исследование, проведенное в США с участием 17 миллионов человек, опубликованное в качестве препринта в прошлом месяце. Исследование показало незначительные изменения в шансах госпитализации или тяжелого заболевания у реципиентов Johnson & Johnson в течение шести месяцев наблюдения после вакцинации. Напротив, вероятность заражения и госпитализации увеличилась в четыре раза через шесть месяцев после вакцинации Pfizer, хотя не было увеличения риска тяжелого заболевания, требующего интенсивной терапии.
Глоссарий
Бустерный агент
Бустерные препараты используются для «усиления» эффектов ингибиторов протеазы и некоторых других антиретровирусных препаратов. Добавление небольшой дозы вспомогательного препарата к антиретровирусному препарату заставляет печень расщеплять основной препарат медленнее, а это означает, что он остается в организме в течение более длительного времени или в более высоких концентрациях.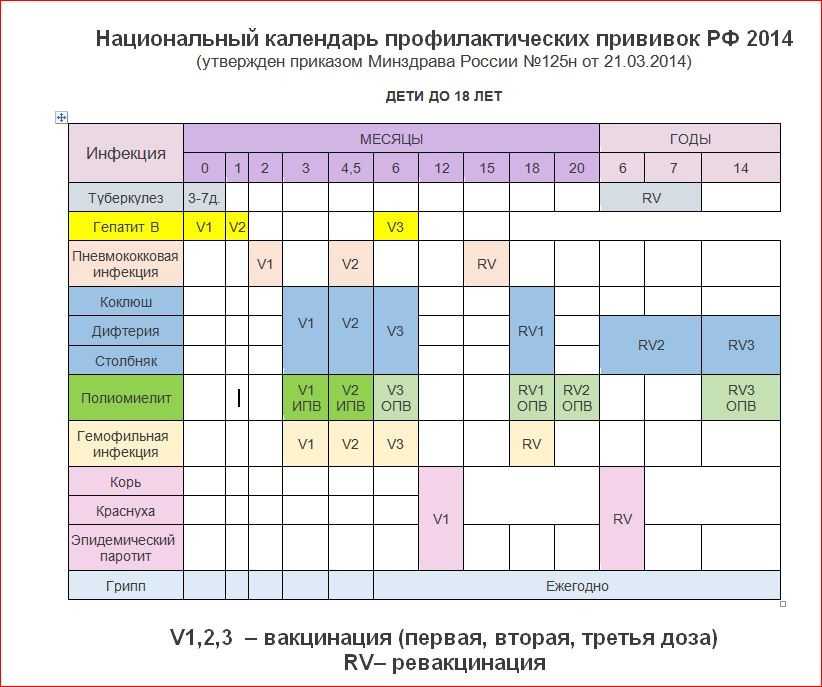 Без бустерного агента назначенная доза основного препарата была бы неэффективной.
Без бустерного агента назначенная доза основного препарата была бы неэффективной.
нейтрализующее антитело
Антитело, которое нейтрализует (обезвреживает) инфекционный микроорганизм.
определяемая вирусная нагрузка
Когда вирусная нагрузка определяется, это указывает на репликацию ВИЧ в организме. Если человек принимает лечение от ВИЧ, но у него определяется вирусная нагрузка, лечение не работает должным образом. По-прежнему может существовать риск передачи ВИЧ половым партнерам.
многопараметрический анализ
Статистический метод, часто используемый для уменьшения влияния искажающих факторов, чтобы попытаться определить реальную связь между интересующим фактором и результатом.
иммунный ответ
Иммунный ответ – это то, как ваше тело распознает и защищается от бактерий, вирусов и веществ, которые кажутся чужеродными и вредными, и даже от дисфункциональных клеток.
Далее Барух задался вопросом, был ли акцент на нейтрализации уровней антител как определяющем факторе политик ревакцинации уместным или практичным.
