Содержание
Прививка АКДС и реакция на прививку АКДС — вакцинация детей
Прививки и вакцинация АКДС Фото: pixnio.com
https://racurs.ua/2035-reakcii-posle-privivok-algoritm-deystviy-dlya-roditeley.html
3 авг 2018, 10:14
999
Ракурс
— Чего следует ждать от вакцинации в первую очередь? Хорошего иммунитета от тех инфекций, от которых вы привились. Прививки работают и дают защиту. Мы в этом убедились на собственном примере. Ведь врачи,
работающие с вакцинами, прежде всего вакцинируют себя и своих родственников.
О поствакцинальных реакциях существует много мифов. На самом деле более исследованного препарата, чем вакцина, не существует в принципе. Такой контроль качества, который проходит вакцина, не
проходит ни одно лекарство в мире.
Когда вы идете вакцинировать ребенка, во-первых, нужно настроиться позитивно. Это очень важно. Ребенок чувствует вашу тревогу, волнуется родитель — ребенок тоже волнуется. Если вы пришли в
Если вы пришли в
поликлинику, но тревога все равно присутствует, задайте вопросы вашему врачу. У грамотного доктора вы получите исчерпывающие ответы.
Температура как реакция после прививки. Когда и чем сбивать
Поствакцинальных реакций не так уж много. Во-первых, это повышение температуры. Такая реакция наблюдается чаще всего после вакцинации АКДС (прививка от коклюша, дифтерии, столбняка). Это комплексная вакцина, однако именно
коклюшный компонент является самым реактогенным, который и вызывает повышение температуры. Чаще всего организм ребенка подобным образом реагирует на вторую дозу, во время первой АКДС он знакомится
с инфекционным агентом. После вакцинации у ребенка может также наблюдаться капризность, раздражительность и вялость.
Как правило, температура повышается через 8–12 часов после вакцинации. Держаться может в течение трех суток. Если у ребенка повышенная температура больше трех дней или есть признаки вялости,
слабости, интоксикации, присутствует кашель, насморк — это говорит не о поствакцинальных реакциях. В таком случае обязательно обратитесь к врачу в ближайшее время.
В таком случае обязательно обратитесь к врачу в ближайшее время.
Температура после прививок, как правило, не повышается до высоких отметок — не выше 38 градусов. Чаще всего ребенок переносит ее хорошо — бегает, нормально ест. Если так, то сбивать температуру не
стоит, она упадет сама. Следите за состоянием ребенка. Если ему плохо, дайте жаропонижающий препарат — парацетамол. Здесь есть один важный нюанс: дозу нужно рассчитывать по весу ребенка — 15 мг/кг.
Есть дети, которые в 8 месяцев весят 10 кг, другие набирают этот вес к году. Обязательно ориентируйтесь не на общие рекомендации в инструкции к лекарственному средству, а на вес ребенка. Таких доз
можно давать до четырех раз в сутки.
Если ситуация требует приема большего количества жаропонижающих препаратов, можно дать ибупрофен (нурофен). Доза рассчитывается так: 10 мг на 1 кг веса ребенка. Не больше трех раз в сутки. Не
увлекайтесь жаропонижающими средствами, ведь каждый прием снижает иммунный ответ.
Другие вакцины повышение температуры вызывают редко. Например, после вакцинации препаратами «Превенар», «Синфлорикс» (пневмококковые вакцины, рекомендованные, но не включенные в национальный календарь) чаще наблюдаются покраснение и уплотнение в месте укола.
Например, после вакцинации препаратами «Превенар», «Синфлорикс» (пневмококковые вакцины, рекомендованные, но не включенные в национальный календарь) чаще наблюдаются покраснение и уплотнение в месте укола.
После введения полиомиелитных вакцин (ИПВ или ОПВ) мы также не ожидаем повышения
температуры. Поэтому если в течение трех суток после вакцинации у ребенка поднялась температура, скорее всего, у него вирус или другая инфекция.
КПК (вакцина от кори, паротита, краснухи) стоит особняком. Поствакцинальные реакции на данную прививку следует ожидать спустя 7–10–14 дней. Дело в том, что КПК — это живая ослабленная вакцина. У
нее есть инкубационный период (период от внедрения возбудителя до проявления каких-либо клинических симптомов). Однако следует помнить, что если температура сопровождается насморком, кашлем,
рвотой, диареей — речь не идет о реакции на прививку. Ребенок подхватил другую инфекцию, и его нужно показать врачу.
Реакцией на КПК может быть не только повышение температуры, но и сыпь, похожая на корь и краснуху.
Если появляется другая сыпь, то это не реакция на прививку и нужно разбираться, что стало причиной. Если температура очень высокая, держится 3–4 дня и спустя несколько часов после падения возникает
сыпь, то это может быть розеола, но не реакция на КПК. Когда нет высокого подъема температуры и параллельно появляется сыпь, которая не беспокоит ребенка, могут немного увеличиваться лимфоузлы —
это нормальная реакция на КПК и беспокоиться не стоит.
Какой показатель температуры в ответ на вакцинацию можно считать нормальным? До 40 градусов. Однако такая температура крайне редка. Если подобная ситуация возникла, то надо разбираться, что ее
вызвало. Чаще всего причиной является не вакцина. В такой ситуации нужно, чтобы ребенка осмотрел врач.
Покраснение и уплотнение в месте введения вакцины. Чего категорически нельзя делать
Подобная поствакцинальная реакция касается больше вакцин АКДС, «Синфлорикс». На введение АКДС достаточно выраженное уплотнение. На такую реакцию в первую очередь влияют вещества, которые называются
На такую реакцию в первую очередь влияют вещества, которые называются
адъювантами. Они есть во всех АКДС. Грубо говоря, их вводят для того, чтобы усилить иммунитет.
Обычно покраснение и уплотнение возникают к концу первых или на вторые сутки. Отнеситесь к этому спокойно по той простой причине, что это нормальная реакция.
Что делать? Ничего. Наблюдаем. Ничем не мажем, не прикладываем капустные листы с медом, не делаем йодную сетку, не мажем траумелем, спиртом (как это делают немало родителей)… Такие действия могут
привести к дополнительному инфицированию места инъекции и осложнениям.
Как облегчить боль? Используйте тот же парацетамол. Но не увлекайтесь жаропонижающими средствами, ведь каждая доза снижает иммунный ответ. А нам нужен хороший иммунитет.
Может ли после АКДС «парализовать» ногу? Есть родители, обеспокоенные тем, что после прививки АКДС ребенок некоторое время не может ступать на ножку, в которую была введена вакцина. Чем вызвана
подобная реакция? Виной тому болезненные ощущения в ноге. Чаще всего подобные реакции наблюдаются, если нарушается техника введения вакцины. Если говорить о ножке, то это должна быть передняя
Чаще всего подобные реакции наблюдаются, если нарушается техника введения вакцины. Если говорить о ножке, то это должна быть передняя
наружная поверхность бедра. Это нужно знать. Советую родителям перед прививкой ознакомиться с рекомендациями и правилами введения вакцины, чтобы уменьшить побочные эффекты.
В случае наличия покраснения и уплотнения ждем 3–5 дней. Уплотнение иногда держится гораздо дольше, может наблюдаться после как цельноклеточной вакцины АКДС, так и ацеллюлярной (бесклеточной). Если
вы все правильно делаете — не прикладываете капусту с медом — и в течение пяти дней подобная реакция не проходит, стоит показаться врачу.
Продолжение читайте по ссылке.
Подготовила Оксана ШКЛЯРСКАЯ
Читайте также
Принуждение к вакцинации, или Страна с идеальными условиями для эпидемий
Дневник вакцинированного, легкая температура и лишние дозы во флаконе. Истории врачей, сделавших прививку от COVID-19
Вакцинация врачей препаратом Covishield от AstraZeneca
Пресс-служба Киевской ОГА
Уже почти 20 тысяч человек получили прививки с момента начала кампании по вакцинации против COVID-19. Но, по словам главного санитарного врача Украины Виктора Ляшко, только 38% медиков готовы вакцинироваться. Отказываются они по разным причинам: кто-то недавно уже переболел и может отложить вакцинацию, кто-то вообще не хочет делать прививку.
Но, по словам главного санитарного врача Украины Виктора Ляшко, только 38% медиков готовы вакцинироваться. Отказываются они по разным причинам: кто-то недавно уже переболел и может отложить вакцинацию, кто-то вообще не хочет делать прививку.
Рассказываем истории врачей, которые уже получили вакцину.
«Меня не пугала индийская вакцина»
Катя Минько работает в приемном отделении Черниговской областной больницы. Уже второй год она проходит там интернатуру по специальности «внутренние болезни». С октября Черниговская областная больница принимает больных COVID-19.
Наша область была одной из первых, где началась вакцинация. Сначала у нас делали прививки тем врачам, которые работают с больными коронавирусом. В ковидном отделении никто из врачей не отказался от прививок. Когда стали вакцинировать средний и младший медицинский персонал, там уже начали появляться отказы.
Тогда мне и предложили сделать прививку. Я не болела коронавирусом, но понимаю, что прививка — единственный способ бороться с вирусами.
Некоторым сотрудникам трудно доказать, что только вакцина сейчас поможет преодолеть вирус. А кое-кто недавно переболел, поэтому они вакцинацию пока отложили. Но в целом большинство моих коллег сделали прививки.
Ночью после вакцинации у меня поднялась температура до 38, заболела голова, и я от этого проснулась. Но выпила жаропонижающее средство и утром пошла на работу.
Такая реакция — нормальная для любых прививок, не только от коронавируса. Это значит, что иммунная система работает.
Вообще на любой препарат есть побочное действие. Почему люди, когда болели ковидом, не боялись глотать антибиотики, и никто не смотрел на побочные эффекты препаратов, а прививку все боятся делать?
Моя мама тоже сначала с недоверием относилась к тому, что вакцина из Индии. Но я ей все объяснила, и она записалась в список ожидания на вакцинацию.
Меня не пугала индийская вакцина, потому что многие вакцины и препараты производятся в Индии. И AstraZeneca — это компания, которой я склонна доверять, у нее очень много действенных препаратов. Я не знаю, почему к ней хуже относятся, чем к Pfizer.
Я не знаю, почему к ней хуже относятся, чем к Pfizer.
«После прививки не было симптомов, которых я бы не ожидал»
Алексей Берегий работает врачом выездной бригады экстренной медицинской помощи в Днепре. Он получил прививку 26 февраля и с тех пор ведет дневник вакцинированного в Facebook, где рассказывает о своем состоянии.
Я решил вести дневник в таком юмористическом виде, чтобы простыми словами рассказывать о сложном, и объяснять людям, что в мире есть очень много вещей, которых стоит бояться и которые не связаны с вакцинацией.
Я заболел коронавирусом в начале декабря. У меня поднималась температура до 39 градусов. Лечился дома, под наблюдением семейного врача, но все равно чувствовал себя плохо: была сильная головная боль, общая слабость, потеря аппетита, вкуса и обоняния, которые восстановились только через две недели. Я болел и знаю, как он протекает, знаю, как проходит постковидный период, сколько надо восстанавливаться.
Иммунитет к ковиду неустойчив, и лучше предупредить повторное инфицирование. Я работаю на первой линии контакта с больными коронавирусом, и чтобы защитить себя и близких, я решил вакцинироваться.
После прививки не было симптомов, которых я бы не ожидал. У меня повысилась температура, болела голова, но это все прошло на второй день. О своем состоянии я сообщал семейному врачу, потому что он следит за самочувствием пациента после вакцинации.
Спустя всего неделю после прививки невозможно оценить ее результат, должно пройти определенное время. Но большинство моих коллег хотят и будут вакцинироваться, потому что все понимают, что предупредить заболевание гораздо проще, чем потом лечить его последствия.
«Я болела и не хочу, чтобы это случилось во второй раз с новым штаммом»
Наталья Вильнер работает семейным врачом в частной больнице в Одессе. С марта они принимают и больных коронавирусом. Ей предложили вакцинироваться коллеги из одесского Центра общественного здоровья, потому что в открытом флаконе оставалось несколько лишних доз.
Ей предложили вакцинироваться коллеги из одесского Центра общественного здоровья, потому что в открытом флаконе оставалось несколько лишних доз.
Я стараюсь быть в курсе всех вещей, связанных с вакцинацией в Одессе, поэтому в узком кругу местных врачей меня знают. Я говорила коллегам из Центра общественного здоровья, что готова сделать прививку, и потом, когда они узнали, что есть пять лишних доз вакцины, то попросили меня приехать вместе с врачами, которые тоже не против сделать прививку.
Я болела коронавирусом в ноябре. Я знала, что это я принесла болезнь в семью, потому что к нам на прием приходят разные люди, и неизвестно, кто из них болеет коронавирусом, а кто нет. После меня заболел муж, а потом моя мама.
Я болела и не хочу, чтобы это случилось во второй раз с новым штаммом. Бояться нужно болезни, а не вакцины. Вакцина сделана для того, чтобы предупредить болезнь, снизить риски заражения и сложного течения болезни. Мне не было страшно делать прививку.
На следующий день после вакцинации у меня повысилась температура, но я выпила жаропонижающее средство и пошла на работу. Других симптомов не было. Примерно у половины людей после вакцинации может быть такая реакция организма, и в этом нет ничего страшного.
Других симптомов не было. Примерно у половины людей после вакцинации может быть такая реакция организма, и в этом нет ничего страшного.
Среди моих коллег есть те, кто отказывается от прививок. Врачи тоже люди, и они подвергаются негативному воздействию. Мы стараемся повлиять на их решение, разговариваем с ними, советуем почитать проверенные источники информации. Во всем мире люди делают прививки, и с них надо брать пример.
ACIP Руководство по хранению и обращению для иммунизации
Общие рекомендации по передовой практике для иммунизации: Руководство по передовой практике Консультативного комитета по практике иммунизации (ACIP)
Версия для печати pdf icon[6 страниц]
Обновления
Большая часть 2011 г. язык был удален, потому что этот контент теперь систематизирован и постоянно обновляется в наборе инструментов CDC по хранению и обращению с вакцинами. Этот контент включал в себя единицы хранения, мониторинг температуры хранения, запасы вакцин и транспортировку вакцин.
Этот контент включал в себя единицы хранения, мониторинг температуры хранения, запасы вакцин и транспортировку вакцин.
Общие принципы
Несоблюдение рекомендуемых спецификаций по хранению и обращению с иммунобиологическими препаратами может снизить или разрушить их активность, что приведет к неадекватному иммунному ответу или отсутствию иммунного ответа у реципиента. Следует тщательно следовать рекомендациям, содержащимся на вкладышах к упаковке продукта, включая методы восстановления вакцины. Поддержание качества вакцин является общей обязанностью всех лиц, работающих с вакцинами, с момента производства вакцины до ее введения. Все вакцины должны проверяться при доставке и контролироваться во время хранения, чтобы обеспечить соблюдение рекомендованных температур хранения. Вакцины следует продолжать хранить при рекомендованных температурах сразу после получения до использования. Ненадлежащее хранение вакцин также может привести к значительным затратам на замену запасов вакцин.
Температура хранения
Вакцины, разрешенные для хранения в холодильнике, следует хранить при температуре от 2°C до 8°C (36°F-46°F). Жидкие вакцины, содержащие алюминиевый адъювант, необратимо теряют активность при воздействии отрицательных температур. Неживые вакцины, хранящиеся в жидком состоянии (т. е. нелиофилизированные [сублимированные]), но не содержащие алюминиевых адъювантов, также, как правило, следует хранить при температуре холодильника, хотя вопрос о том, потеряют ли они активность при замораживании, не имеет значения. известен. Неживые лиофилизированные вакцины, как правило, не нуждаются в замораживании, но лиофилизированные вакцины, содержащие ветряную оспу, которые рекомендуется хранить в замороженном виде, теряют активность при воздействии более высоких температур, поскольку вирусы разлагаются быстрее при более высоких температурах хранения, чем рекомендуется (таблица 7). -1). Эти вакцины, содержащие ветряную оспу, также могут быть подвержены потере стерильности при слишком низкой температуре из-за повышенной газопроницаемости резинового флакона с вакциной (наблюдается при использовании сухого льда при температуре ниже -50°C или -58°F [личное сообщение , производитель]).
К началу страницы
Срок годности и окна
Все вакцины имеют срок годности, установленный производителем, который необходимо соблюдать. Поставщики должны записывать даты истечения срока годности вакцины и номера партий в инвентарной ведомости для каждого флакона с вакциной при получении партии. Когда вакцины удаляются из хранилища, клиницисты и другие медицинские работники должны отметить, существует ли окно истечения срока годности для вакцин, хранящихся при комнатной или промежуточной температуре. Например, однокомпонентная вакцина против ветряной оспы, которая хранится в замороженном виде, должна быть утилизирована через 72 часа хранения при температуре холодильника. Транспортировка вакцины между местом хранения и клиникой введения не рекомендуется, если не поддерживается холодовая цепь, и особенно не рекомендуется транспортировка вакцины пациентом. Окно истечения срока действия также распространяется на восстановленные вакцины. Например, вакцину MMR после восстановления следует хранить при температуре холодильника и ввести в течение 8 часов. Дозы просроченных вакцин, введенные непреднамеренно, как правило, не должны считаться действительными и должны быть повторены. Как правило, неживые вакцины следует вводить повторно как можно скорее. Рекомбинантную вакцину против опоясывающего лишая (RZV) следует вводить через 28 дней после введения недействительной дозы, чтобы уменьшить бремя побочных реакций, возникающих при применении этой вакцины. Живые вакцины следует вводить повторно после 28-дневного интервала после введения недействительной дозы, чтобы снизить риск интерференции интерферона при последующих дозах. Для ротавирусных вакцин повторную дозу следует вводить через 28-дневный интервал после недействительной дозы или в максимальном возрасте для введения дозы вакцины (в зависимости от того, что наступит раньше). Дополнительную информацию о сроках годности см. в Руководстве по хранению и обращению с вакцинами.
Дозы просроченных вакцин, введенные непреднамеренно, как правило, не должны считаться действительными и должны быть повторены. Как правило, неживые вакцины следует вводить повторно как можно скорее. Рекомбинантную вакцину против опоясывающего лишая (RZV) следует вводить через 28 дней после введения недействительной дозы, чтобы уменьшить бремя побочных реакций, возникающих при применении этой вакцины. Живые вакцины следует вводить повторно после 28-дневного интервала после введения недействительной дозы, чтобы снизить риск интерференции интерферона при последующих дозах. Для ротавирусных вакцин повторную дозу следует вводить через 28-дневный интервал после недействительной дозы или в максимальном возрасте для введения дозы вакцины (в зависимости от того, что наступит раньше). Дополнительную информацию о сроках годности см. в Руководстве по хранению и обращению с вакцинами.
Реакция на показания температуры вне допустимого диапазона
Показания температуры вне допустимого диапазона требуют немедленных действий.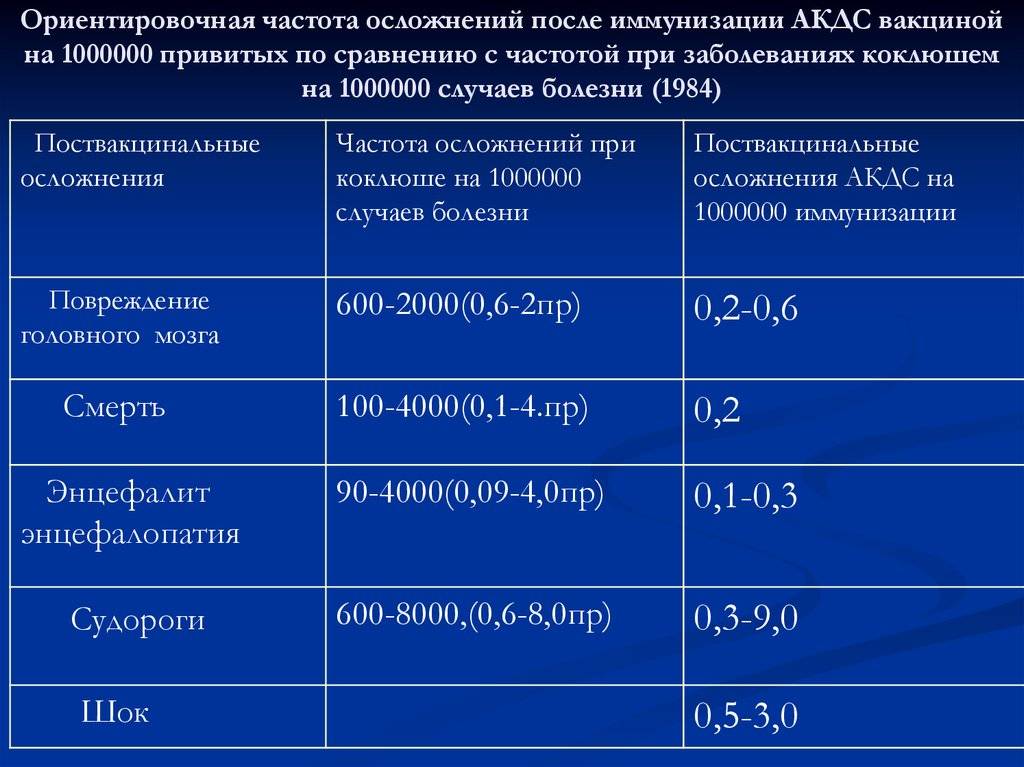 Следует заранее разработать план для действий в различных чрезвычайных ситуациях, которые могут потребовать изъятия вакцины из первоначального хранилища. Перемещение вакцин в заранее назначенное альтернативное место хранения на случай чрезвычайной ситуации может быть необходимо, если проблема с температурой не может быть решена немедленно (например, подключение отключенного от сети устройства или закрытие двери, которая была оставлена открытой). Крайне важно избегать замораживания вакцины во время транспортировки (неправильная упаковка вакцины со льдом может повредить вакцины). Вакцина должна быть помечена как «не использовать» и перемещена в альтернативное место после проверки того, что альтернативная единица имеет надлежащую температуру. Определение жизнеспособности вакцины на практике включает рассмотрение как времени, так и амплитуды колебаний температуры и должно проводиться в консультации с государственными/местными департаментами здравоохранения или производителем вакцины, поскольку одна или обе эти группы могут располагать дополнительной информацией, основанной на широком международном опыте.
Следует заранее разработать план для действий в различных чрезвычайных ситуациях, которые могут потребовать изъятия вакцины из первоначального хранилища. Перемещение вакцин в заранее назначенное альтернативное место хранения на случай чрезвычайной ситуации может быть необходимо, если проблема с температурой не может быть решена немедленно (например, подключение отключенного от сети устройства или закрытие двери, которая была оставлена открытой). Крайне важно избегать замораживания вакцины во время транспортировки (неправильная упаковка вакцины со льдом может повредить вакцины). Вакцина должна быть помечена как «не использовать» и перемещена в альтернативное место после проверки того, что альтернативная единица имеет надлежащую температуру. Определение жизнеспособности вакцины на практике включает рассмотрение как времени, так и амплитуды колебаний температуры и должно проводиться в консультации с государственными/местными департаментами здравоохранения или производителем вакцины, поскольку одна или обе эти группы могут располагать дополнительной информацией, основанной на широком международном опыте. перспектива. Повреждение иммуногенности вакцины при воздействии температур за пределами рекомендуемого диапазона может быть незаметным визуально. Как правило, вакцины, которые хранились при неподходящей температуре, не следует вводить, если органы общественного здравоохранения или производитель не решат, что это безопасно и эффективно. Если такие вакцины уже были введены, вакцину, подвергшуюся воздействию несоответствующей температуры, которую вводят непреднамеренно, как правило, следует повторить. Как правило, неживые вакцины следует вводить повторно как можно скорее. Рекомбинантная вакцина против опоясывающего лишая (RZV) не является ни живой, ни инактивированной: повторную дозу RZV следует вводить через 28 дней после недействительной дозы, чтобы уменьшить бремя побочных реакций, возникающих при использовании этой вакцины. Живые вакцины следует вводить повторно через 28 дней. интервал от недопустимой дозы для снижения риска интерференции интерферона при последующих дозах. Для ротавирусных вакцин повторную дозу следует вводить через 28-дневный интервал после недействительной дозы или в максимальном возрасте для введения дозы вакцины (в зависимости от того, что наступит раньше).
перспектива. Повреждение иммуногенности вакцины при воздействии температур за пределами рекомендуемого диапазона может быть незаметным визуально. Как правило, вакцины, которые хранились при неподходящей температуре, не следует вводить, если органы общественного здравоохранения или производитель не решат, что это безопасно и эффективно. Если такие вакцины уже были введены, вакцину, подвергшуюся воздействию несоответствующей температуры, которую вводят непреднамеренно, как правило, следует повторить. Как правило, неживые вакцины следует вводить повторно как можно скорее. Рекомбинантная вакцина против опоясывающего лишая (RZV) не является ни живой, ни инактивированной: повторную дозу RZV следует вводить через 28 дней после недействительной дозы, чтобы уменьшить бремя побочных реакций, возникающих при использовании этой вакцины. Живые вакцины следует вводить повторно через 28 дней. интервал от недопустимой дозы для снижения риска интерференции интерферона при последующих дозах. Для ротавирусных вакцин повторную дозу следует вводить через 28-дневный интервал после недействительной дозы или в максимальном возрасте для введения дозы вакцины (в зависимости от того, что наступит раньше). В таких ситуациях клиницисты должны незамедлительно проконсультироваться с государственными или местными департаментами здравоохранения. При необходимости возможна консультация с CDC.
В таких ситуациях клиницисты должны незамедлительно проконсультироваться с государственными или местными департаментами здравоохранения. При необходимости возможна консультация с CDC.
К началу страницы
ТАБЛИЦА 7-1. Рекомендации по температуре хранения вакцин
| Нелиофилизированные вакцины с алюминиевым адъювантом | ||
|---|---|---|
| Вакцины | Температура хранения вакцины | Температура хранения разбавителя |
| Вакцины, содержащие дифтерийно-столбнячный (DT, Td) или коклюшный (DTaP, Tdap) | 2°C-8°C (36°F-46°F) Не замораживать | Без разбавителя (а) |
| ГепА и ГепВ | 2°C-8°C (36°F-46°F) Не замораживать | Без разбавителя |
| MenB (б) | 2°C-8°C (36°F-46°F) Не замораживать | Без разбавителя |
| ПКВ13 | 2°C-8°C (36°F-46°F) Не замораживать | Без разбавителя |
| ВПЧ (б) | 2°C-8°C (36°F-46°F) Не замораживать | Без разбавителя |
| Нелиофилизированные вакцины без алюминиевого адъюванта | ||
| Вакцины | Температура хранения вакцины | Температура хранения разбавителя |
| ПРП-ОМП Hib | 2°C-8°C (36°F-46°F) | Без разбавителя |
| ИПВ (б) | 2°C-8°C (36°F-46°F) | Без разбавителя |
| MenACWY (б), (в) | 2°C-8°C (36°F-46°F) | Без разбавителя |
| ППСВ | 2°C-8°C (36°F-46°F) | Без разбавителя |
| IIV (б) | 2°C-8°C (36°F-46°F) | Без разбавителя |
| РЗВ ((б) | 2°C-8°C (36°F-46°F) Не замораживать | 2°C-8°C (36°F-46°F ) Не замораживать |
| Лиофилизированные (не ветряные) вакцины | ||
| Вакцины | Температура хранения вакцины | Температура хранения разбавителя |
| ПРП-Т Hib (б) | 2°C-8°C (36°F-46°F) (г) | 2°C–8°C (35–46°F) Не замораживать |
| ММР (б) | -50°C-8°C (-58°F-46°F) (d) | 2–25 °C (35–77 °F) Можно хранить в холодильнике или при комнатной температуре |
| ДЕН4ЦИД | 2°C-8°C (36°F-46°F) Не замораживать | 2°C-8°C (36°F-46°F) Не замораживать |
| Вакцины против ветряной оспы | ||
| Вакцины | Температура хранения вакцины | Температура хранения разбавителя |
| MMRV (б) | от -50°C до -15°C (от -58°F до 5°F) | 2°C-25°C (35°F-77°F) Можно хранить в холодильнике или при комнатной температуре |
| Ветряная оспа (б) | от -50°C до -15°C (от -58°F до 5°F) | 2°C-25°C (35°F-77°F) Можно хранить в холодильнике или при комнатной температуре |
| Неинъекционные вакцины | ||
| Вакцины | Температура хранения вакцины | Температура хранения разбавителя |
| Вакцина RV5 (b) | 2°C-8°C (36°F-46°F) Не замораживать | Без разбавителя |
| Вакцина RV1 (b) | 2°C-8°C (36°F-46°F) Не замораживать | Разбавитель можно хранить при контролируемой комнатной температуре 20–25 °C (68–77 °F). Не замораживать |
| ЖГВ (б) | 2°C-8°C (36°F-46°F) | Без разбавителя |
Показать больше
Сокращения: DEN4CYD = вакцина против лихорадки денге; DT = дифтерийный и столбнячный анатоксины; DTaP = дифтерийный и столбнячный анатоксины и бесклеточный коклюш; HepA = гепатит А; HepB = гепатит B; Хиб = Haemophilus influenzae тип b; ВПЧ = вирус папилломы человека; IIV = инактивированная противогриппозная вакцина; ИПВ = инактивированный полиовирус; ЖГВ = живая аттенуированная гриппозная вакцина; MenACWY = четырехвалентная менингококковая конъюгированная вакцина; MenB = менингококковая вакцина серогруппы B; MMR = корь, эпидемический паротит и краснуха; MMRV = корь, эпидемический паротит, краснуха и ветряная оспа; MPSV4 = четырехвалентная менингококковая полисахаридная вакцина; PCV13 = пневмококковая конъюгированная вакцина; PPSV23 = пневмококковая полисахаридная вакцина; PRP-OMP = полирибозилрибитолфосфат-белковый конъюгат внешней мембраны менингококка; PRP-T = полисахарид полирибозилрибитфосфата, конъюгированный со столбнячным анатоксином; PRP-T Hib = полирибозилфосфатная конъюгированная вакцина против столбняка и анатоксина Hib; PRP-T Hib-MenCY = полирибозилфосфат-столбнячно-анатоксинная Hib-вакцина с бивалентной менингококковой вакциной; РВ = ротавирус; RV1 = живая аттенуированная моновалентная ротавирусная вакцина; RV5 = живая пятивалентная рекомбинантная ротавирусная вакцина; Td = столбнячный и дифтерийный анатоксины; Tdap = столбнячный анатоксин, редуцированный дифтерийный анатоксин и бесклеточный коклюшный анатоксин.
Источники: ( 1,2 ).
(a) DTaP-Daptacel иногда используется в качестве разбавителя для ActHib.
(b) Беречь от света.
(c) Существуют 2 менингококковые конъюгированные вакцины; Menactra не лиофилизирована, а Menveo лиофилизирована. И порошок, и разбавитель следует хранить при температуре 35–46 °F.
(d) Лиофилизированный пеллет можно хранить при температуре морозильной камеры; восстановленную вакцину следует хранить при температуре холодильника.
Ссылки
- Крогер А., Аткинсон В., Пикеринг Л. Общие методы иммунизации. В: Плоткин С., Оренштейн В., Оффит П., ред. Вакцины . 6-е изд. Китай: Эльзевир Сондерс; 2013:88-111.
- MMWR Morb Mortal Wkly Rep. 2003;52(42):1023-1025.
К началу страницы
Температурная чувствительность вакцин — Фармацевтическая температура
Все вакцины чувствительны к сильной жаре и сильному холоду и требуют как надлежащего хранения вакцины, так и обращения с ней, чтобы избежать потери активности. Температурная чувствительность вакцин жизненно важна для понимания.
Температурная чувствительность вакцин жизненно важна для понимания.
Иммунизация является наиболее эффективной и экономичной мерой общественного здравоохранения против инфекционных заболеваний. Иммунизация ежегодно предотвращает от двух до трех миллионов смертей от таких болезней, как гепатит, коклюш (коклюш), грипп и корь. Несмотря на это, можно было бы избежать миллионов смертей, если бы температурно-чувствительные вакцины правильно транспортировались и хранились.
Все больше внимания уделяется управлению вакцинами, чтобы предотвратить воздействие на вакцины чрезмерного тепла и холода. С целью эффективного управления разрабатываются новое оборудование и программы обучения. Менеджеры по иммунизации реализуют эти программы, используя знания о долговечности вакцины. В частности, скорость потери характеристик и время воздействия температур от 2°C до 8°C (от 35°F до 46°F). Это защищает вакцины.
Бесспорно, вакцины ежегодно защищают миллионы человеческих жизней, но из-за температурной чувствительности вакцин они могут стать менее эффективными. Сотни тысяч все еще умирают, особенно в развивающихся странах, которые часто не имеют достаточно эффективных хранилищ. Во время производства, хранения и распространения вакцин возникают различные типы нестабильности. Большинство вакцин имеют низкую термостойкость и должны храниться при температуре от 2°C до 8°C (от 35°F до 46°F) с момента начала производства до момента введения пациентам. Основные вопросы и соответствующие действия, связанные со стабилизацией вакцины, перечислены ниже:
Сотни тысяч все еще умирают, особенно в развивающихся странах, которые часто не имеют достаточно эффективных хранилищ. Во время производства, хранения и распространения вакцин возникают различные типы нестабильности. Большинство вакцин имеют низкую термостойкость и должны храниться при температуре от 2°C до 8°C (от 35°F до 46°F) с момента начала производства до момента введения пациентам. Основные вопросы и соответствующие действия, связанные со стабилизацией вакцины, перечислены ниже:
Обеспечение максимальной эффективности вакцины требует особого внимания при обращении с вакциной на уровне страны.
Производители и грузоотправители первичной вакцины обязаны безопасно осуществлять процесс хранения и транспортировки вакцины. Они доставляют вакцины от производителей конечным пользователям в местные медицинские учреждения. Управление вакцинами включает в себя все виды деятельности, связанные с обращением с вакцинами на уровне страны. С момента их прибытия до момента, когда они будут использованы. Эти мероприятия включают внедрение процедур прибытия и приемки, правильный мониторинг температуры, проверку достаточного объема хранения, соблюдение требуемых стандартов зданий, оборудования и транспортных средств, поддержание эффективного управления запасами и систем доставки вакцин, использование эффективных политик, таких как системы доставки нескольких доз. (MDVP) и использование мониторов флаконов с вакцинами (VVM).
Эти мероприятия включают внедрение процедур прибытия и приемки, правильный мониторинг температуры, проверку достаточного объема хранения, соблюдение требуемых стандартов зданий, оборудования и транспортных средств, поддержание эффективного управления запасами и систем доставки вакцин, использование эффективных политик, таких как системы доставки нескольких доз. (MDVP) и использование мониторов флаконов с вакцинами (VVM).
Сегодня Всемирная организация здравоохранения (ВОЗ) и Детский фонд Организации Объединенных Наций (ЮНИСЕФ) предлагают стандартные инструменты для успешного мониторинга эффективности управления складами вакцин. Анализ, проведенный с помощью этих инструментов, показывает, что все еще существуют деликатные вопросы эффективности управления вакцинами, требующие большего внимания. Результаты оценок, проведенных ВОЗ в начале 2000-х годов, указывают на следующие области, требующие улучшения:
- Медицинский или медицинский персонал использует неадекватные процедуры поступления вакцин для регистрации качества поступающих вакцин.

- Персонал не соблюдает правильную эксплуатацию оборудования в диапазоне температур, рекомендованном ВОЗ, и не предпринимает соответствующих действий при таких нарушениях.
- Во многих странах до сих пор нет устройств контроля температуры (TMD), подходящих для первичных и промежуточных хранилищ, и не хватает холодильных камер. В некоторых регионах есть очень старые TMD, которые нуждаются в замене.
- Управление запасами нуждается в улучшении. Контрпродуктивные системы приводят к истечению срока годности вакцины во время хранения, а персонал учреждения не всегда соблюдает принцип «Самый ранний срок годности — первый выход» (EFFO).
- Распространение вакцины по-прежнему подвергает ее качество большому риску. Персонал, занимающийся доставкой, особенно в развивающихся странах, по-прежнему носит с собой чувствительные к замораживанию вакцины с замороженными пакетами со льдом и/или плохо кондиционированными пакетами со льдом, которые могут подвергать вакцины воздействию чрезмерно низких или отрицательных температур.

- Культура управления вакцинами не устанавливает стандартную операционную процедуру обращения с вакцинами на уровне страны.
- Финансовых и человеческих ресурсов недостаточно для поддержки работы.
Учреждения не используют политику многодозовых флаконов (MDVP) или мониторы флаконов с вакцинами
(VVM) в полной мере.
Воздействие высоких и низких температур на вакцины прогрессирует, поэтому производители холодовой цепи прикрепляют VVM к своей продукции могут ли они быть повреждены каким-либо образом. Он четко показывает работникам здравоохранения и персоналу, пригодна ли вакцина для использования. Кроме того, VVM отслеживают кривую термостабильности вакцины, что обеспечивает запас прочности. Они идеально подходят для мониторинга температурной чувствительности вакцин.
Несмотря на такие строгие требования, сбои все же могут происходить. Даже вакцины, снабженные ВВМ, могут быть повреждены, если они будут удалены из холодовой цепи, а медицинские работники и персонал, управляющий вакцинами, не обладают достаточными навыками для точной интерпретации показаний ВВМ. Если работники пренебрегают значением показаний, а вакцина испытывает отклонения, это приведет к проблемам.
Если работники пренебрегают значением показаний, а вакцина испытывает отклонения, это приведет к проблемам.
ВОЗ предполагает, что использование вакцин вне холодовой цепи возможно только в том случае, если будут выполняться необходимые руководящие принципы для всех плановых мероприятий по вакцинации или в ограниченных условиях в определенных областях или обстоятельствах, таких как следующие:
- национальные дни вакцинации;
- отдаленных районов;
- прививок на дому;
- прохладных времен года;
- хранение и транспортировка чувствительных к замораживанию вакцин (таких как вакцины АКДС, АС, гепатита В и Hib), где риск достижения температуры замерзания выше, чем риск воздействия чрезмерного тепла.
Предотвращение замораживания становится ключевым фактором обеспечения качества вакцин
Широко распространены процедуры и практика воздействия отрицательных температур на вакцины на всех уровнях систем здравоохранения как в развитых, так и в развивающихся странах. Если вакцины повреждены воздействием минусовых температур, потеря активности считается необратимой.
Если вакцины повреждены воздействием минусовых температур, потеря активности считается необратимой.
Замораживание влияет на вакцины, изменяя физическую форму вакцины, а также ее иммуногенность и свойства текстуры. Это также влияет на их структуру, независимо от того, являются ли они одновалентными или комбинированными. Единственными элементами, которые замораживание не изменяет, являются параметры неэффективности, такие как кислое вещество, уровни pH, способность к флокуляции, соотношение свободного алюминия к фосфату алюминия, свободный формальдегид и содержание тимеросала.
В 2005 г. рабочая группа, созданная ВОЗ, ввела новую политику предотвращения замерзания вакцин во время транспортировки, то есть использование пакетов с прохладной водой. Этот метод заменил неэффективное использование пакетов со льдом глубокой заморозки, которые непреднамеренно подвергают чувствительные к замораживанию вакцины воздействию низких температур во время их транспортировки из одного учреждения в другое. Согласно исследованиям, проведенным ВОЗ, пакеты с прохладной водой, которые охлаждаются до температуры от +2°C до +8°C (от +35,6°F до +46,4°F) в основной части холодильника, обеспечивают безопасный температурный запас для всех вакцин. кроме пероральная вакцина против полиомиелита (ОПВ). Эти упаковки позволяют перевозить вакцины даже в жарком климате и могут быть использованы повторно до четырех раз.
Согласно исследованиям, проведенным ВОЗ, пакеты с прохладной водой, которые охлаждаются до температуры от +2°C до +8°C (от +35,6°F до +46,4°F) в основной части холодильника, обеспечивают безопасный температурный запас для всех вакцин. кроме пероральная вакцина против полиомиелита (ОПВ). Эти упаковки позволяют перевозить вакцины даже в жарком климате и могут быть использованы повторно до четырех раз.
По мере того, как все больше стран и регионов внедряют дорогие вакцины, которые можно легко уничтожить при замораживании, например, комбинированные вакцины, для руководителей здравоохранения и медицинских работников становится все более важным находить и внедрять решения таких проблем. Несмотря на то, что VVM разработаны как индикаторы времени и температуры, они могут значительно помочь уменьшить замораживание вакцины. При внедрении методов хранения и транспортировки вакцин VVM позволяют менеджерам обнаруживать и избегать воздействия чрезмерного тепла без использования льда или оборудования, которые считаются источниками повреждений от замерзания. С помощью этих интеллектуальных устройств медицинские работники смогут понять, что значительное количество вакцин по своей природе не портится, если электричество отключают на ночь. Вместо этого рабочие смогут увидеть, что замораживание представляет большую опасность для термической стабильности вакцин, чем умеренное тепловое воздействие.
С помощью этих интеллектуальных устройств медицинские работники смогут понять, что значительное количество вакцин по своей природе не портится, если электричество отключают на ночь. Вместо этого рабочие смогут увидеть, что замораживание представляет большую опасность для термической стабильности вакцин, чем умеренное тепловое воздействие.
По мере развития технологий были разработаны электронные регистраторы данных и системы мониторинга в реальном времени, такие как поставляемые AKCP.
Системы холодовой цепи для вакцин были созданы с использованием единого набора правил
В течение последних 20 лет глобальная цепочка поставок вакцин поддерживалась набором стандартных руководств по обращению с вакцинами без учета потребностей местной окружающей среды и типы вакцин, требуемые каждой страной. Такой подход упростил понимание холодовой цепи, ее внедрение, управление и реализацию, но привел к прогрессирующему самоуспокоенности, которая не позволяла работникам здравоохранения в полной мере воспользоваться термостабильностью различных типов вакцин. Чтобы решить эту проблему, программы иммунизации во всем мире развивались и диверсифицировались. Оперативные стратегии начали распространяться на отдаленные районы, специальные кампании охватили более широкую целевую группу, и было предпринято больше усилий для охвата незащищенных детей.
Чтобы решить эту проблему, программы иммунизации во всем мире развивались и диверсифицировались. Оперативные стратегии начали распространяться на отдаленные районы, специальные кампании охватили более широкую целевую группу, и было предпринято больше усилий для охвата незащищенных детей.
Вакцины стали более стабильными, и очевидно, что существует перспектива повышения термостабильности. В этих ситуациях произвольный подход к холодовой цепи приводит к растрате ресурсов и налагает ненужные ограничения на область операций.
ВВМ можно рассматривать как стимул для необходимых изменений в стратегиях распределения вакцин в холодовой цепи, поскольку они позволяют программам иммунизации в максимально возможной степени контролировать стабильность каждой вакцины, минимизировать расходы на распространение и повысить гибкость вакцины процесс обработки и управления, что делает операции более эффективными.
Неизбежные требования к холодовой цепи
Эволюция холодовой цепи в 21 веке выглядит многообещающе, как указано в документе, опубликованном ВОЗ в 2000 году. В нем говорится, что факторы, определяющие успех управления вакцинами, зависят от новые и модернизированные стратегии, вакцины и инструменты.
В нем говорится, что факторы, определяющие успех управления вакцинами, зависят от новые и модернизированные стратегии, вакцины и инструменты.
Поскольку разрабатываются новые вакцины, это лучшее время для менеджеров по иммунизации, чтобы связаться с производителями вакцин, чтобы изучить доступные варианты с наиболее термостойкими вариантами. Программа соответствующих технологий в Health ( PATH), международная некоммерческая организация здравоохранения, активно проводит исследования в области технологий стабилизации вакцин. Они сотрудничают с деловыми партнерами, чтобы облегчить исследования технических
и коммерческих возможностей термостабильных вакцин. В их технических исследованиях больше внимания уделяется классификации сахара и технологии распылительной сушки, применяемой в Расширенной программе вакцин Immunization (EPI). Технико-экономические обоснования для вакцин против кори и гепатита В продолжаются, и они повлияют на технологии вместе с антигенами, которые будут изучены в следующем раунде.
Как правило, новые термостабильные вакцины проверяют на срок годности при умеренной комнатной температуре. Наличие термостойких вакцин может повысить эффективность их иммунизации за счет снижения потери активности из-за воздействия тепла или замораживания, а также минимизации затрат на холодовую цепь и требований к логистике. Наконец, используются новые инструменты, которые обеспечат гибкость в управлении вакцинами. Эти инструменты включают упомянутые выше VVM, а также другие устройства, которые контролируют температуру вакцины в полевых условиях.
Заключение
Стабильность вакцин варьируется в широких пределах и может быть ранжирована в зависимости от температурной чувствительности вакцин. Хотя некоторые вакцины обладают термостабильностью, другие вакцины более чувствительны к изменениям температуры. Каждый раз, когда эти вакцины подвергаются воздействию высоких температур, даже если остаточная эффективность вакцины выше уровня, считающегося самой низкой иммунологической эффективностью, характеристики вакцины все же подвергаются определенной степени деградации. Более того, каждое воздействие температуры окружающей среды оказывает все большее влияние на эффективность вакцины.
Более того, каждое воздействие температуры окружающей среды оказывает все большее влияние на эффективность вакцины.
Все вакцины должны регулярно храниться при температуре, рекомендованной производителем и национальными программами иммунизации. Холодовая цепь остается очень деликатным моментом для всех программ иммунизации. Во всех странах необходимы холодильные системы, контроль температуры и ведение записей, чтобы гарантировать, что каждый флакон с вакциной хранится в соответствующих условиях и что вакцины используются до истечения срока годности, указанного на этикетке. Эти изменения требуют корректировки поведения со стороны руководителей иммунизации, в том числе лучшего знания характеристик вакцин, которые они используют. Усовершенствованные политики и процедуры управления вакцинами, хорошо регулируемая цепочка поставок вакцин и большее внимание к проблемам, связанным с замораживанием вакцин, повысят безопасность вакцин. Уделение большего внимания последствиям потери продуктов из-за чрезмерного воздействия тепла или холода поможет контролировать денежные потери по мере роста цен на вакцины.