Содержание
Реабилитолог: Как вести себя после прививки и чего не надо бояться
Жители российских регионов все активнее делают прививку от новой коронавирусной инфекции. Но у тех, кто начал профилактику, остаются вопросы. Их мы и задали эксперту «РГ», специалисту-реабилитологу Леониду Дьякову.
На вторую — не опаздывать
Леонид Леонидович, обязательно ли вторую часть вакцины делать ровно через 21 день?
Леонид Дьяков: Разбивка вакцинирования на два этапа — критически важный момент. Ревакцинация — часть единой процедуры, она связана с особенностями ответа иммунной системы. И, конечно, лучше ставить ее в указанные сроки, чтобы был достаточный титр антител, и вакцинация не прошла впустую. Однако плюс-минус один-два дня роли не играет.
А что будет, если не сделать вторую часть вакцины?
Леонид Дьяков: Чтобы закончить процедуру вакцинации, нужно ставить обе части, иначе нет смысла прививаться вообще. Сначала человек получает внутримышечно дозу одного вирусного вектора, через три недели — другого. Такую двухфазную систему называют «прайм-буст». Первый вектор запускает иммунный ответ, а второй развивает и усиливает его.
Сначала человек получает внутримышечно дозу одного вирусного вектора, через три недели — другого. Такую двухфазную систему называют «прайм-буст». Первый вектор запускает иммунный ответ, а второй развивает и усиливает его.
В чем сила иммунитета
Сейчас появляются новые вакцины. Можно ли через год после вакцинации прививаться другой вакциной от коронавируса?
Леонид Дьяков: Проблемы нет. Можно прививаться другой вакциной от другого производителя. Они отличаются разве что разной реакцией на вакцину и ее компоненты.
Многих пугает эта реакция. Если после прививки, например, у человека поднялась температура, означает ли это, что у него иммунитет будет сильнее, в отличие от того, чей организм вообще не среагировал?
Леонид Дьяков: Температурная реакция — это один из механизмов борьбы с инфекцией. У одних этот механизм работает получше, у других похуже. Реакция, которая необходима после прививки, — это выработка антител. Она не всегда сопровождается повышением температуры.
Она не всегда сопровождается повышением температуры.
Так что, если появились симптомы, как при гриппе и ОРВИ, не стоит волноваться. Это значит, что организм нашел имитацию инфекции и начал вырабатывать защиту, за которую принимает препарат. Гриппоподобные эффекты вызывают и другие вакцины, не только против коронавируса.
А если у человека не проявились побочные эффекты?
Леонид Дьяков: Это тоже нормально. Отсутствие гриппоподобных симптомов не говорит о том, что вакцина не сработала.
Эффективность препарата не зависит от того, насколько бурно организм реагирует на его введение. Реакция организма всегда индивидуальна. Она обусловлена многими факторами: возрастом, состоянием иммунной системы и общим состоянием здоровья организма. А также тем, встречался ли организм ранее с другими коронавирусами. Обычно остро реагируют на прививку молодые и сильные люди, потому что у их организма больше сил бороться с «ложной» инфекцией.
Тест-полоски не подходят
Могут ли привитые, не болея сами, быть переносчиками вируса?
Леонид Дьяков: В «Спутнике V» содержится аденовирусный белок, который довольно токсичен и тоже вызывает такую реакцию. После введения вакцины человек будто бы заражается, но это не так. Содержащийся в «Спутнике V» аденовирус не размножается в человеческом организме и распадается через несколько суток. Получается имитация заражения. Так что привитые не могут быть переносчиками вируса. Заболеть от самой вакцины невозможно, потому что она не содержит патогенный для человека вирус
После введения вакцины человек будто бы заражается, но это не так. Содержащийся в «Спутнике V» аденовирус не размножается в человеческом организме и распадается через несколько суток. Получается имитация заражения. Так что привитые не могут быть переносчиками вируса. Заболеть от самой вакцины невозможно, потому что она не содержит патогенный для человека вирус
В памятке, которую раздают всем проходящим вакцинацию, говорится, что следует поберечься первые три дня после прививки. Может пояснить, почему?
Леонид Дьяков: Действительно, в эти дни лучше не перегружать себя физически, отменить, к примеру, спортивные тренировки.
Организм должен тратить силы на синтез белка, который нужен для появления антител к коронавирусу. Это энергозатратный процесс, на него также необходимо достаточное количество глюкозы, так что лучше не растрачивать ее на тренировки.
По этой же причине следует избегать таких стрессов для организма, как переохлаждение или перегрев. А значит, не посещать пару дней баню, воздержаться от приема алкогольных напитков, угнетающих иммунитет.
А значит, не посещать пару дней баню, воздержаться от приема алкогольных напитков, угнетающих иммунитет.
Нужно ли после прививки проверять наличие антител?
Леонид Дьяков: Особого смысла я не вижу. Сегодня для отечественных вакцин представлены достаточные доказательства, что они приводят к выработке антител в достаточных количествах, чтобы обеспечить иммунную защиту.
Тест может быть не всегда информативный. Появление антител после вакцинации — признак того, что «иммунное обучение» прошло нормально.
Но даже если их не обнаружено, вполне вероятно, что организм «запомнил» вирус с помощью В-клеток памяти.
А если все-таки очень хочется проверить?
Леонид Дьяков: Тогда — проверьте. Но не ранее чем через 21 день после второй дозы, когда организм выработает антитела.
Нужно иметь в виду, что у большинства двухдозных вакцин первая инъекция содержит более распространенный вектор, с которым организм уже сталкивался и уничтожит его сразу, до выработки антител. Вторая доза содержит другой вектор.
Вторая доза содержит другой вектор.
И чтобы определить антитела, нужно делать тест на IgG к S-белку. И только в лабораторных условиях. Тест-полоски для домашнего тестирования не подходят.
Ребенок после прививки — Правильные действия родителей
Как правило, прививки легко переносятся, если у пациента нет противопоказаний к вакцинации. Но, как и любое медицинское вмешательство, они несут определенные риски. Родителям важно тщательно соблюдать все рекомендации педиатра и внимательно наблюдать за состоянием ребенка после вакцинации.
Зачем делать прививки?
Иммунитет человека — это сложная система, которая служит неспецифическим барьером от любых патогенных воздействий, а также обеспечивает специфическую защиту от конкретных заболеваний. Важная часть работы иммунитета — это приобретенные механизмы ответа, которые формируются в течение жизни.
Один из основных механизмов иммунной защиты — это нейтрализация патогенных возбудителей антителами, которые представляют собой оружие узконаправленного действия. Для каждого антитела существует своя цель — антиген (рис. 1). Чаще всего антигенами для антител служат полисахариды или белки на поверхности бактерий и вирусов. Таким образом, каждое антитело защищает только от одного конкретного патогена, кроме случаев, когда структура нескольких антигенов похожа настолько, что антитела не видят разницы между ними.
Для каждого антитела существует своя цель — антиген (рис. 1). Чаще всего антигенами для антител служат полисахариды или белки на поверхности бактерий и вирусов. Таким образом, каждое антитело защищает только от одного конкретного патогена, кроме случаев, когда структура нескольких антигенов похожа настолько, что антитела не видят разницы между ними.
Антитела не появляются самостоятельно: для этого нужен первичный контакт с патогеном. В естественных условиях эта «встреча» происходит непосредственно во время болезни.
В ответ на антигены бактерий, вирусов, грибков или паразитов В-клетки иммунной системы человека вырабатывают защитные белки. Они обеспечивают иммунный ответ при следующем контакте с таким же антигеном. Это и есть антитела.
Рисунок 1. Реакция антиген-антитело. Источник: WHO
Переболеть всеми инфекционными болезнями было бы сложно и небезопасно для жизни, и здесь на помощь людям пришла вакцинация. Вакцины (прививки) — это специальные иммунобиологические препараты, которые вводят в организм человека для формирования специфического иммунитета — невосприимчивости к конкретным заболеваниям. Они состоят из ослабленных или убитых форм инфекционных возбудителей (или даже их отдельных частей — антигенов), которые не способны привести к развитию болезни у здоровых людей, но при этом «тренируют» иммунную систему (рис. 2).
Они состоят из ослабленных или убитых форм инфекционных возбудителей (или даже их отдельных частей — антигенов), которые не способны привести к развитию болезни у здоровых людей, но при этом «тренируют» иммунную систему (рис. 2).
Рисунок 2. Антигены в вакцинах. Источник: WHO
Согласно данным Всемирной организации здравоохранения, ежегодно вакцины спасают около трех миллионов жизней во всем мире. При этом прививки защищают не только тех, кому ввели препараты. Вакцинация создает коллективный иммунитет. Считается, что все люди защищены от заражения, если специфические факторы защиты есть у 80–95% населения (в зависимости от вида инфекционного заболевания).
Календарь прививок
В каждой стране существует свой календарь прививок. Это документ, который определяет список обязательных вакцин и устанавливает сроки их введения. В Российской Федерации этот перечень утвержден Приказом № 125н Министерством здравоохранения РФ, который периодически дополняют новыми положениями. Каждому ребенку в России по государственной программе бесплатно предоставляют вакцины, которые защищают от возбудителей 12 инфекционных болезней (рис. 3).
3).
Рисунок 3. Календарь прививок в РФ. Источник: yaprivit.ru
Что ждет ребенка в прививочном кабинете?
Прививочный кабинет должен быть оборудован по всем требованиям. Стерильность, правильное хранение препаратов, утилизация расходных материалов должны обеспечивать максимальную безопасность для посетителей.
Перед прививкой ребенка обязательно должен осмотреть врач общей практики или педиатр. Предварительный прием нужен для того, чтобы убедиться в отсутствии противопоказаний. Разрешая ставить прививку, врач берет на себя ответственность за здоровье пациента во время и после вакцинации.
Осмотр начинается с расспроса родителей о болезнях, которые перенес ребенок в течение жизни. Затем специалист определяет рост и вес пациента, измеряет температуру тела и записывает все данные в медицинскую карту. При подозрениях на инфекции или другие заболевания врач назначает ряд дополнительных анализов.
Если ребенок здоров и готов к вакцинации, родители получают соответствующее направление и идут с ним в прививочный кабинет. Там медсестра достает из холодильника препарат, сверяет его название с назначением врача, проверяет срок годности вакцины. На этом этапе у родителей есть полное право проконтролировать действия медперсонала: попросить посмотреть этикетку вакцины, уточнить серию и номер, сроки годности, оценить целостность ампулы.
Там медсестра достает из холодильника препарат, сверяет его название с назначением врача, проверяет срок годности вакцины. На этом этапе у родителей есть полное право проконтролировать действия медперсонала: попросить посмотреть этикетку вакцины, уточнить серию и номер, сроки годности, оценить целостность ампулы.
Вакцинацию проводят в соответствии с инструкцией к препарату: внутримышечно в дельтовидную мышцу (бедро), внутрикожно или подкожно в плечо или под лопатку, перорально (в виде капель в рот). Медсестра должна работать в одноразовых перчатках одноразовыми шприцами и иглами.
Если по каким-то причинам вакцинация временно противопоказана, врач индивидуально корректирует график прививок: объясняет, в какие сроки предположительно можно будет их сделать.
У каждой вакцины есть свои противопоказания — абсолютные и относительные, постоянные и временные. О ситуациях, в которых следует отказаться от прививки, расскажет врач на приеме. При желании с ними можно ознакомиться самостоятельно на сайте Роспотребнадзора.
Родителям важно вовремя обратить внимание на основные состояния ребенка, при которых вакцинация принесет не пользу, а вред:
- острые инфекционные болезни и воспалительные процессы;
- сильная негативная реакция на предыдущую прививку в виде температуры выше 40°С и покраснения свыше 8 см в диаметре;
- аллергия на любой из компонентов вакцины: непереносимость яичных белков исключает введение прививки против гриппа, а реакция на дрожжи — против гепатита В;
- иммунодефицит любого происхождения;
- недоношенность (вес новорожденного до 2 кг) — причина отказа от прививания младенца в роддоме и сдвига сроков вакцинации;
- тяжелые заболевания нервной системы — при прогрессирующих патологиях абсолютно противопоказана вакцина АКДС, в отношении остальных прививок врач принимает решение индивидуально.
Реакции ребенка после прививки
Все возможные побочные эффекты производители обязательно указывают в инструкции к препарату для иммунизации. Перед прививкой не только можно, но даже нужно внимательно изучить документ, посмотреть на срок годности вакцины, проверить целостность упаковки. Родителям важно внимательно наблюдать за состоянием своего ребенка после вакцинации. Умеренные изменения на коже в месте инъекции не считаются осложнением прививки. Покраснение, отечность, болезненность в месте укола — нормальная реакция организма, которая проходит через несколько дней самостоятельно. Слабость, вялость, сонливость, отсутствие аппетита — это тоже «норма».
Перед прививкой не только можно, но даже нужно внимательно изучить документ, посмотреть на срок годности вакцины, проверить целостность упаковки. Родителям важно внимательно наблюдать за состоянием своего ребенка после вакцинации. Умеренные изменения на коже в месте инъекции не считаются осложнением прививки. Покраснение, отечность, болезненность в месте укола — нормальная реакция организма, которая проходит через несколько дней самостоятельно. Слабость, вялость, сонливость, отсутствие аппетита — это тоже «норма».
Важно помнить, что местная реакция — это распространенная реакция на прививку. Например, при введении БЦЖ на плече долго не заживает язвочка, а постановка АКДС часто приводит к образованию болезненной шишки в месте инъекции. Такое уплотнение проходит самостоятельно, но некоторое время может быть причиной прихрамывания и болезненных ощущений.
После введения живых вакцин
Ослабленные живые микроорганизмы обычно вызывают побочные эффекты на 5–12 день после прививки. Например, вакцина против кори может вызвать реакцию, похожую на заболевание — температуру, боль в горле, насморк и небольшую сыпь. Все симптомы не требуют лечения и проходят самостоятельно.
Например, вакцина против кори может вызвать реакцию, похожую на заболевание — температуру, боль в горле, насморк и небольшую сыпь. Все симптомы не требуют лечения и проходят самостоятельно.
Аллергическая реакция
Аллергия может проявиться как непосредственно в области введения вакцины, например, в форме сильного отека, так и перейти в системную реакцию и даже привести к анафилактическому шоку — опасному для жизни состоянию.
Наиболее распространенные симптомы аллергии на вакцину:
- красная сыпь;
- зуд кожи;
- сильная отечность в месте укола;
- выраженные отеки конечностей, лица;
- насморк, кашель;
- затруднения дыхания;
- охриплость голоса;
- чувство беспокойства;
- учащение сердцебиения.
При развитии шока ребенок ведет себя беспокойно, у него наблюдается быстрое снижение давления, учащение частоты сердечных сокращений, он может потерять сознание.
Анафилактическая реакция чаще всего развивается в течение 30 минут после введения вакцины, но может быть отсроченной, тогда симптомы проявят себя уже дома. При развитии аллергии следует сразу дать ребенку таблетку антигистаминного препарата, исключить контакт с другими аллергенами. Важно внимательно наблюдать за малышом: в случае развития анафилактического шока нужно немедленно вызвать «Скорую помощь», поскольку состояние быстро может привести к отеку дыхательных путей и летальному исходу.
В ожидании медицинской помощи следует расстегнуть все давящие элементы одежды ребенка, уложить его головой вниз, а при развитии рвоты — повернуть голову набок, чтобы освободить дыхательные пути. Для подстраховки лучше пополнить домашнюю аптечку ампулой адреналина и преднизолона: укол одного из этих препаратов может спасти жизнь малыша.
Что делать после вакцинации?
Сразу после манипуляции нельзя покидать клинику. Нужно подождать хотя бы 30 минут рядом с кабинетом в зоне видимости врачей.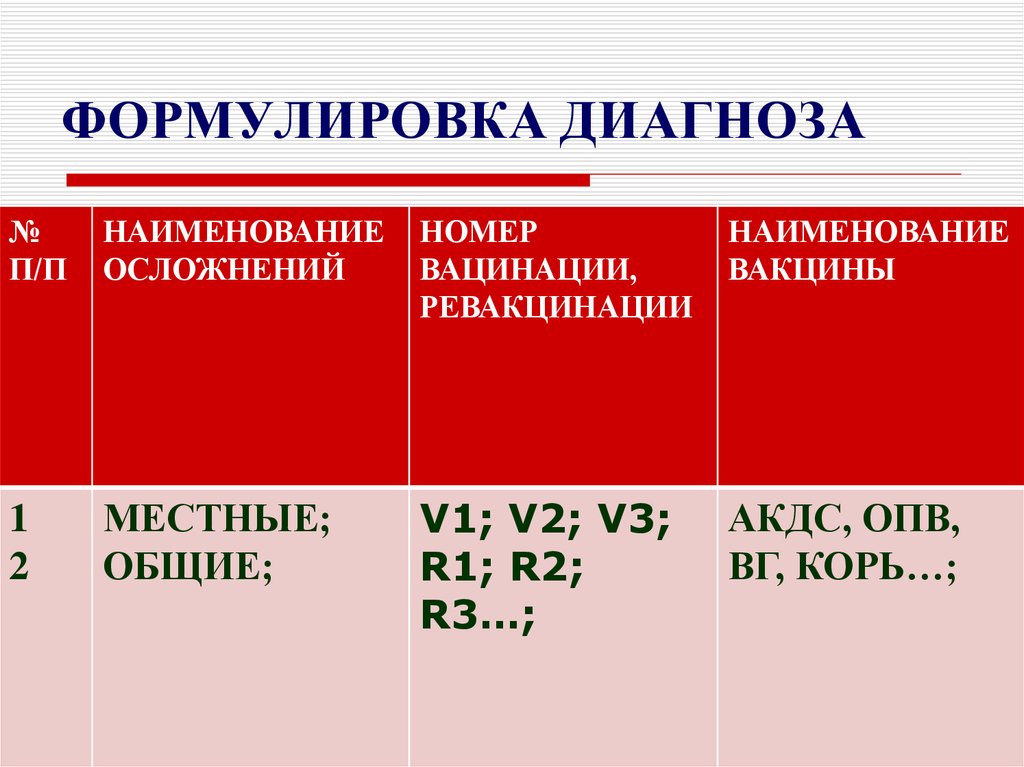 Это нужно для того, чтобы в случае развития осложнений рядом был медперсонал.
Это нужно для того, чтобы в случае развития осложнений рядом был медперсонал.
Если температуры после вакцинации нет, то можно жить привычной жизнью: есть привычную еду, купаться, играть. Реакции после прививки не всегда связаны с вакцинацией. Помните, что причиной повышения температуры может стать прорезывание зубов или параллельное развитие других инфекций.
Чтобы устранить местные негативные эффекты в виде припухлости или покраснения, можно пользоваться препаратами, которые рекомендовал педиатр.
Важно! После введения некоторых вакцин необходимо соблюдать особые меры предосторожности. Например, живая оральная прививка от полиомиелита помогает создавать коллективный иммунитет — вакцинный вирус в течение 1–2 месяцев активно выделяется привитым ребенком в окружающую среду. Но у этого эффекта есть и обратная сторона — в редких случаях у непривитых детей вирус может вызвать болезнь. Такие случаи происходят редко, но важно соблюдать все меры безопасности — ограничить контакт привитых и непривитых детей в течение 60 дней.
Как ухаживать за ребенком после прививки?
Уход за малышом после вакцинации не должен отличаться от обычных процедур по уходу за ребенком.
Температура после прививки
Первые несколько дней после вакцинации у ребенка может наблюдаться повышенная температура. Если результат на градуснике подбирается к отметке в 38,5°С и выше, ребенку следует дать рассчитанную по инструкции дозу жаропонижающего (парацетамол, ибупрофен) в таблетках или свечах. Не стоит практиковать обтирания уксусом или спиртом: они оказывают раздражающее действие на кожу.
В случае, если температура тела сохраняется, можно продолжить прием жаропонижающих 3-4 раза в день для ибупрофена и 4-5 раз в день – для парацетамола. На фоне повышенной температуры редко могут появляться фебрильные судороги. В такой ситуации следует вызвать врача. Также осмотр врача обязателен, если температура сохраняется в течение трех дней после посещения прививочного кабинета.
Можно ли мочить прививки?
Существует распространенное мнение о том, что нельзя мочить место прививки в течение трех дней. Но основан этот миф на рекомендациях, которые касаются пробы Манту. Запрет на купание после туберкулиновой пробы обуславливается, что высыхание воды может приводить к сухости и зуду кожи, а расчесы — к нарушению результатов теста. На самом деле мочить можно и места прививок, и пробу Манту.
Но основан этот миф на рекомендациях, которые касаются пробы Манту. Запрет на купание после туберкулиновой пробы обуславливается, что высыхание воды может приводить к сухости и зуду кожи, а расчесы — к нарушению результатов теста. На самом деле мочить можно и места прививок, и пробу Манту.
Если у ребенка нет температуры и других признаков болезни после вакцины, купание для него не противопоказано.
Заключение
Только прививки способны обеспечить безопасность в отношении инфекционных болезней. Привитый ребенок не только защищен от заболеваний сам: он участвует в защите всего населения, становясь частью коллективного иммунитета. При правильном подходе к постановке прививок и уходе за малышом после вакцинации можно предупредить все негативные последствия введения препаратов.
Отказ от введения вакцин должен быть связан только с объективными противопоказаниями.
Источники
- Вакцины и иммунизация: Что такое вакцинация? Официальный сайт ВОЗ.
- Вопросы и ответы: коллективный иммунитет, меры самоизоляции и COVID-19.
 Официальный сайт ВОЗ.
Официальный сайт ВОЗ. - Национальный календарь профилактических прививок для детей. ГУЗ «Новомосковская городская клиническая больница».
- Противопоказания к вакцинации. Министерство здравоохранения Российской Федерации. ФГАУ «Национальный научно-практический центр здоровья детей».
Иммунизация – АКДС, полиомиелит, гепатит B и Hib
Существует ряд комбинированных прививок против дифтерии, столбняка, коклюша и других инфекционных заболеваний, обеспечивающих защиту на различных этапах жизни.
Дифтерия, столбняк, коклюш (коклюш) или АКДС, полиомиелит, гепатит В и гемофильная палочка типа b (Hib) — это шесть инфекционных заболеваний, особенно опасных для детей. Комбинированные прививки позволяют обеспечить максимальную защиту как можно раньше после рождения.
Комбинированные прививки сводят к минимуму количество необходимых инъекций, особенно для младенцев и детей. Хотя некоторые виды иммунизации эффективны уже после одной дозы, другие, такие как дифтерия, столбняк и коклюш, требуют первичного курса и пожизненных бустерных доз.
В штате Виктория ряд комбинированных вакцин для детей предоставляется бесплатно в рамках Национальной программы иммунизации.
Вакцина «шесть в одном» против дифтерии, столбняка, коклюша, полиомиелита, гепатита В и Hib
В Виктории вакцина «шесть в одном» предоставляется бесплатно для:
- детей в возрасте двух месяцев (от шести недель), четырех месяцев и шести месяцев – первичный курс иммунизации против дифтерии, столбняка, коклюша кашель, полиомиелит, гепатит В и Hib
- дети в возрасте до девяти лет включительно, не привитые и нуждающиеся в наверстывающей иммунизации.
Три дозы вакцины «шесть в одном» обеспечивают:
- первые три дозы вакцин против дифтерии, столбняка, коклюша и полиомиелита
- вторая, третья и четвертая дозы вакцины против гепатита В (первая доза вводится при рождении только против гепатита В).
Последняя бустерная доза Hib-вакцины вводится в возрасте 18 месяцев.
Вакцина «четыре в одном» против дифтерии, столбняка, коклюша и полиомиелита
В Виктории вакцина «четыре в одном» предоставляется бесплатно для:
- детей в возрасте четырех лет – ревакцинация вакцины против дифтерия, столбняк, коклюш и полиомиелит
- детей в возрасте от четырех лет и одного месяца до девяти лет включительно, которые не были иммунизированы и нуждаются в ревакцинации.

Вакцина «четыре в одном» обеспечивает окончательную дозу вакцины против полиомиелита.
Вакцина «три в одном» против дифтерии, столбняка и коклюша
В Виктории вакцина «три в одном» предоставляется бесплатно детям в возрасте 18 месяцев в качестве бустерной дозы от дифтерии, столбняка и коклюша.
Вакцина «три в одном» (с пониженным антигеном) против дифтерии, столбняка и коклюша
В Виктории вакцина «три в одном» (восстановленный антиген), также известная как вакцина dTpa «три в одном», предоставляется бесплатно для:
- молодых людей в возрасте от 12 до 13 лет
- беременных женщин из 28 недель беременности во время каждой беременности
- партнеры женщин, которые находятся на сроке беременности не менее 28 недель, если партнер не получал ревакцинацию от коклюша в течение последних десяти лет
- родители или опекуны младенцев, если их ребенку меньше шести месяцев и они не получали повторную прививку от коклюша в течение последних десяти лет
- Дети в возрасте от 10 до 19 лет для догоняющей иммунизации
- Аборигены и жители островов Торресова пролива, беженцы и просители убежища, а также уязвимые граждане в возрасте 10 лет и старше для догоняющей иммунизации.

В Австралии иммунитет к дифтерии, столбняку и коклюшу начинает снижаться у людей старше 50 лет, и им рекомендуется ревакцинация комбинированной вакциной для обеспечения защиты. Для этой вакцины требуется рецепт от вашего врача.
Беременность и вакцина dTpa «три в одном»
Вакцину dTpa «три в одном» (с пониженным антигеном) против дифтерии, столбняка и коклюша рекомендуется вводить женщинам в сроке от 28 до 32 недель беременности при каждой беременности, независимо от интервала между беременностями, чтобы защитить как мать, так и новорожденного ребенка от коклюша.
Если доза не вводилась в третьем триместре, то ее рекомендуется ввести как можно скорее после родов. Вакцина «три в одном» также рекомендуется беременным женщинам, у которых есть рана, которая может привести к столбняку. Эту вакцину можно вводить женщинам, кормящим грудью.
Поговорите со своим врачом о вариантах иммунизации.
Побочные действия вакцин против дифтерии, столбняка, коклюша и других инфекционных болезней
Прививки, содержащие вакцины против дифтерии, столбняка, коклюша и других инфекционных болезней (включая шесть в одном, четыре в одном и вакцины «в одном») эффективны и безопасны, хотя все лекарства могут иметь нежелательные побочные эффекты.
Побочные эффекты этих комбинированных вакцин встречаются редко и обычно слабо выражены, но могут включать:
- локальная боль, покраснение и припухлость в месте инъекции
- иногда, припухлость (узелок) в месте инъекции, которая может сохраняться в течение многих недель – лечение не требуется
- субфебрильная температура (лихорадка)
- дети могут быть беспокойными , раздражительность, плаксивость, обычно неудовлетворенность, сонливость и усталость.
Если комбинированная иммунизация также содержит вакцину против полиомиелита (вакцину «шесть в одном» и «четыре в одном»), могут возникнуть мышечные боли.
Чрезвычайно редкие побочные эффекты включают
- плечевой неврит у подростков и взрослых (сильная боль в плече и верхней части руки)
- тяжелая аллергическая реакция.
Лечение лихорадки после иммунизации
Общие побочные эффекты после иммунизации обычно легкие и временные (возникают в первые один-два дня после вакцинации). Специфического лечения обычно не требуется.
Специфического лечения обычно не требуется.
Существует ряд вариантов лечения, которые могут уменьшить побочные эффекты вакцины, в том числе:
- Дайте пить больше жидкости.
- Не переодевайте детей или младенцев, если им жарко.
- Хотя рутинное применение парацетамола после вакцинации не рекомендуется, при наличии лихорадки можно дать парацетамол. Проверьте правильную дозу на этикетке или поговорите со своим фармацевтом, особенно при назначении парацетамола детям.
Лечение реакций в месте инъекции
Многие инъекции вакцины могут вызывать болезненность, покраснение, зуд или припухлость в месте инъекции в течение одного-двух дней. Бустерные дозы вакцин, содержащих DTPa, которые обычно вводят в возрасте 18 месяцев и четырех лет, иногда вызывают обширный отек вакцинированной руки от плеча до локтя, который полностью проходит в течение нескольких дней.
Парацетамол или прохладный компресс на место инъекции может потребоваться для облегчения дискомфорта.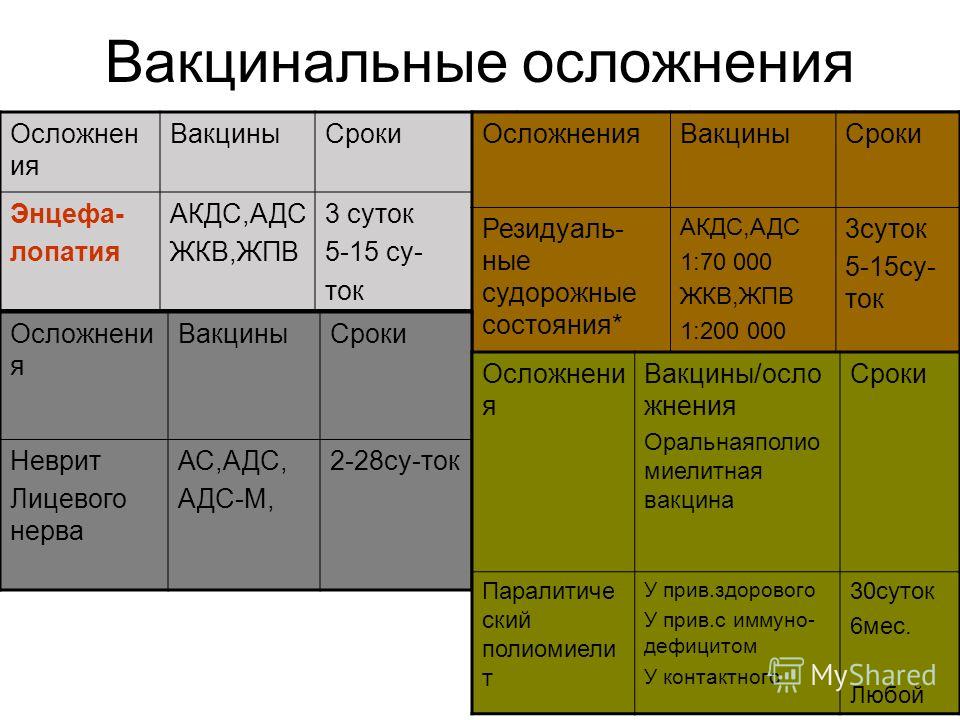
Иногда небольшой твердый комок (узелок) в месте инъекции может сохраняться в течение нескольких недель или месяцев. Это не должно вызывать беспокойства и не требует лечения.
Обеспокоенность по поводу побочных эффектов иммунизации
Если нежелательные явления после иммунизации являются неожиданными, стойкими или тяжелыми, или если вы беспокоитесь о себе или о состоянии своего ребенка после иммунизации, как можно скорее обратитесь к врачу или медсестре по иммунизации или обратитесь напрямую в больницу.
Также важно обратиться к врачу, если вы (или ваш ребенок) плохо себя чувствуете, так как это может быть связано с другим заболеванием, а не с иммунизацией.
О нежелательных явлениях, возникающих после иммунизации, можно сообщать в Отдел надзора за нежелательными явлениями после вакцинации штата Виктория (SAEFVIC). SAEFVIC является центральной службой отчетности в штате Виктория о любых серьезных побочных эффектах после иммунизации. Посетите AEFI-CAN для получения информации о том, как сообщать о нежелательных явлениях в других штатах или территориях.
Редкие побочные эффекты иммунизации
Существует очень небольшой риск серьезной аллергической реакции (анафилаксии) на любую вакцину. Вот почему вам рекомендуется оставаться в клинике или медицинском кабинете в течение как минимум 15 минут после иммунизации на случай, если потребуется дальнейшее лечение.
Если какие-либо другие реакции являются тяжелыми и стойкими, или если вы беспокоитесь, обратитесь к врачу для получения дополнительной информации.
Иммунизация и HALO
Выбор прививок зависит от вашего здоровья, возраста, образа жизни и рода занятий. Вместе эти факторы называются HALO.
Поговорите со своим врачом или специалистом по иммунизации, если вы считаете, что у вас или у кого-либо из ваших подопечных есть факторы здоровья, возраста, образа жизни или профессии, которые могут означать необходимость иммунизации. Вы можете проверить свою иммунизацию HALO, используя инфографику Immunization for Life.
Где получить помощь
- В экстренных случаях всегда звоните по номеру три нуля (000)
- Отделение неотложной помощи ближайшей больницы
- Ваш врач общей практики
- Местная государственная служба иммунизации
- Служба охраны материнства и детства (круглосуточно, без выходных) Тел.
 13 22 29
13 22 29 - МЕДСЕСТРА ПО ВЫЗОВУ Тел. 1300 60 60 24 – для получения экспертной медицинской информации и консультаций (круглосуточно, 7 дней)
- Отдел иммунизации, Департамент здравоохранения и социальных служб, правительство штата Виктория, тел. 1300 882 008
- Национальная горячая линия по вопросам иммунизации Тел. 1800 671 811
- SAEFVIC Тел. 1300 882 924 – линия работает с 9:00 до 16:00, в остальное время можно оставить сообщение
- Фармацевт
Программы компенсации ущерба от вакцинации | История вакцин
Ни одно медицинское вмешательство не является безопасным. Вакцины, хотя и предназначены для защиты от болезней, могут вызывать побочные эффекты, которые варьируются от легких до серьезных. Наиболее распространенными побочными эффектами вакцинации являются болезненность, отек или покраснение в месте инъекции. Некоторые вакцины связаны с лихорадкой, сыпью и болезненностью. Серьезные побочные эффекты от вакцинации встречаются редко, но могут включать опасные для жизни аллергические реакции, судороги и даже смерть.
Когда вакцины только начали широко использоваться, люди, которые испытали серьезные побочные эффекты от вакцинации, практически не могли рассчитывать на компенсацию от производителей, врачей или правительства. Это было особенно проблемой, когда технологии производства вакцин находились в зачаточном состоянии, и иногда вакцины загрязнялись во время или после производства. С момента принятия в 1902 г. Закона США о контроле над биологическими препаратами, который положил начало регулированию вакцин, таких проблем, связанных с халатностью при производстве, стало значительно меньше.
По мере развития закона об ответственности за качество продукции в 20-м веке он в конечном итоге предоставил возможность для компенсации лицам, пострадавшим от вакцин: они могли подать в суд на производителя за вред, причиненный ненадлежащим образом изготовленной вакциной, или они могли подать в суд на врача за введение вакцины, когда это было противопоказано. В Соединенных Штатах система гражданских судов применяет к этим искам принципы деликтного права.
Остальная часть этой статьи посвящена программам, которые компенсируют людям неблагоприятные клинические проявления, которые, как известно, вызваны надлежащим образом изготовленными вакцинами. Поскольку правительства заинтересованы в поддержании общественного здоровья с помощью вакцинации, многие, в том числе правительство США, разработали безотказные системы компенсации людям, пострадавшим от некоторых вакцин. Эти люди в какой-то степени взяли на себя риск неблагоприятных событий от имени общества, в котором они живут. Поэтому многие правительства заняли позицию, согласно которой справедливо и разумно выплачивать компенсацию тем, кто пострадал от должным образом изготовленных вакцин.
Инцидент с Каттером и последующие судебные процессы
Лица, пострадавшие от должным образом изготовленных вакцин, имели мало возможностей получить компенсацию до того, как в 1950-х годах по этому вопросу было рассмотрено важное судебное дело. В 1955 году около 200 человек были парализованы и десять человек умерли после заражения полиомиелитом от вакцины Солка против полиомиелита, некоторые из которых содержали вирусы, которые не были инактивированы, несмотря на то, что производители придерживались стандартов федерального правительства. Событие было известно как Инцидент с Каттером, в честь производителя одной из причастных к делу вакцин. Многие пострадавшие и их семьи подали иски против производителей вакцин, и большинство дел было урегулировано во внесудебном порядке с денежными выплатами производителями. Один случай, Gottsdanker против Cutter Laboratories , был рассмотрен по апелляции Верховным судом Калифорнии, и судьи оставили в силе решение присяжных о том, что, хотя Cutter Laboratories не допустила халатности при разработке или производстве вакцины, компания несет финансовую ответственность за ущерб, нанесенный вакцина вызвала. Это было важное решение, и многие аналогичные награды последовали в других случаях. Однако не существовало стандартов для определения того, когда вакцина вызвала клиническое событие или была просто связана с ним во времени, то есть произошло ли событие после вакцинации без причинно-следственной связи. Присяжные решали эти вопросы в каждом конкретном случае, иногда с небольшим медицинским или научным обоснованием заявлений о причинно-следственной связи с вакцинами.
Событие было известно как Инцидент с Каттером, в честь производителя одной из причастных к делу вакцин. Многие пострадавшие и их семьи подали иски против производителей вакцин, и большинство дел было урегулировано во внесудебном порядке с денежными выплатами производителями. Один случай, Gottsdanker против Cutter Laboratories , был рассмотрен по апелляции Верховным судом Калифорнии, и судьи оставили в силе решение присяжных о том, что, хотя Cutter Laboratories не допустила халатности при разработке или производстве вакцины, компания несет финансовую ответственность за ущерб, нанесенный вакцина вызвала. Это было важное решение, и многие аналогичные награды последовали в других случаях. Однако не существовало стандартов для определения того, когда вакцина вызвала клиническое событие или была просто связана с ним во времени, то есть произошло ли событие после вакцинации без причинно-следственной связи. Присяжные решали эти вопросы в каждом конкретном случае, иногда с небольшим медицинским или научным обоснованием заявлений о причинно-следственной связи с вакцинами.
Судебные иски по DPT
В течение 1970-х и 1980-х годов количество судебных исков против производителей вакцин резко возросло. Производители произвели крупные выплаты отдельным лицам и семьям, заявившим о повреждении вакцины, особенно в результате комбинированной иммунизации против дифтерии, коклюша и столбняка (АКДС). В этой среде участившихся судебных разбирательств, растущих судебных издержек и крупных вознаграждений присяжных многие фармацевтические компании ушли из вакцинного бизнеса. К концу 1984 года только одна компания в США все еще производила вакцину АКДС, и другие вакцины также теряли производителей.
NCVIA/NCVIP
В октябре 1986 г. Конгресс США отреагировал на шаткую ситуацию на рынке вакцин, приняв Национальный закон о детских вакцинах (NCVIA). Закон включал множество правил, касающихся информированного согласия и сообщения о нежелательных явлениях. Например, закон требовал, чтобы поставщики, вводящие определенные вакцины, предоставляли информационный отчет о вакцине (VIS) реципиенту вакцины или законному опекуну. В VIS перечислены риски и преимущества конкретной вакцины. NCVIA также создала систему сообщения о предполагаемых нежелательных явлениях, связанных с вакцинами. Эта система, Система сообщений о нежелательных явлениях прививок (VAERS), описана . Кроме того, закон содержал положения о программе, которая справедливо и эффективно компенсировала бы лицам, пострадавшим от определенных вакцин, изготовленных надлежащим образом. Была надежда, что такая система стабилизирует правовую среду для производителей, позволяя им ограничивать свою ответственность, лучше прогнозировать свои судебные издержки и уменьшать потенциальные препятствия для исследований новых вакцин.
В VIS перечислены риски и преимущества конкретной вакцины. NCVIA также создала систему сообщения о предполагаемых нежелательных явлениях, связанных с вакцинами. Эта система, Система сообщений о нежелательных явлениях прививок (VAERS), описана . Кроме того, закон содержал положения о программе, которая справедливо и эффективно компенсировала бы лицам, пострадавшим от определенных вакцин, изготовленных надлежащим образом. Была надежда, что такая система стабилизирует правовую среду для производителей, позволяя им ограничивать свою ответственность, лучше прогнозировать свои судебные издержки и уменьшать потенциальные препятствия для исследований новых вакцин.
Министерство здравоохранения и социальных служб США (DHHS) учредило эту систему, Национальную программу компенсации ущерба от вакцин (NVICP), в 1988 году. Акцизный налог на дозу вакцины финансирует NVICP, взимаемый с производителей вакцин Министерством финансов США. . NVICP не распространяется на все вакцины. Однако включены вакцины, которые обычно вводятся детям в рамках рекомендуемого календаря иммунизации, а также некоторые вакцины для взрослых.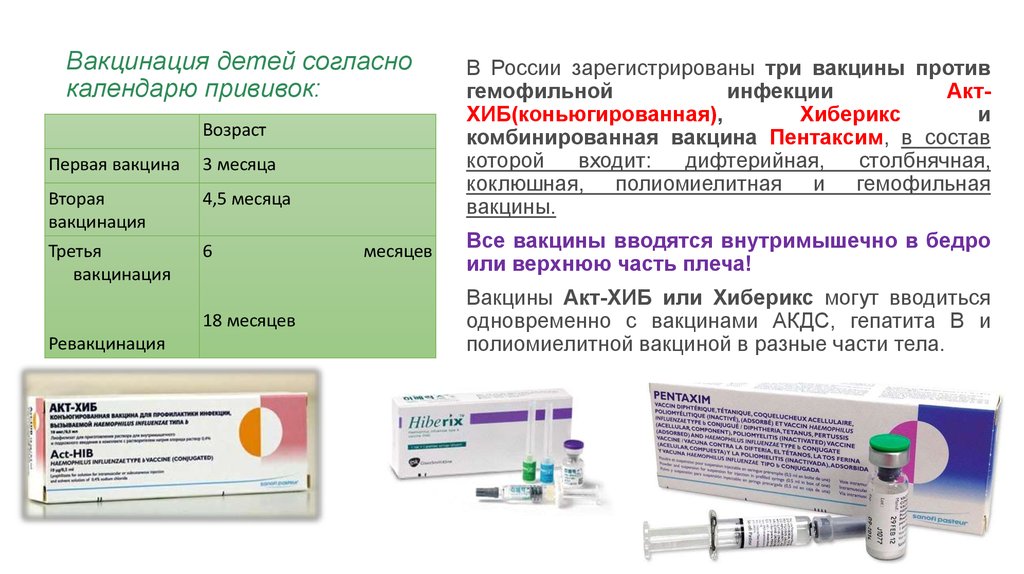
В соответствии с NVICP лица, заявляющие о вреде, причиненном покрываемой вакциной, не могут подать в суд на производителя вакцины без предварительной подачи иска в Федеральный суд США. Определенные медицинские явления считаются побочными эффектами вакцинации, если не будет найдена другая причина. Заявителю возмещаются расходы в соответствии с формулой при условии, что все медицинские записи соответствуют стандартам NCVIA и что Министерство юстиции США рассматривает все юридические стандарты. Если в иске отказано или если иск удовлетворен, а истец отказывается от компенсации, только в этом случае истец может подать гражданский иск.
В таблицах отчетности и компенсаций (VIT) Национального закона о детских травмах от вакцин (VIT) перечислены все покрываемые вакцины, связанные с ними нежелательные явления и допустимый интервал между вакцинацией и началом события. Таблица травматизма вакцин была составлена на основе анализа обширных данных, собранных системой безопасности, включая отчеты для VAERS, проспективные исследования CDC в больничных кассах и исследования ученых-исследователей.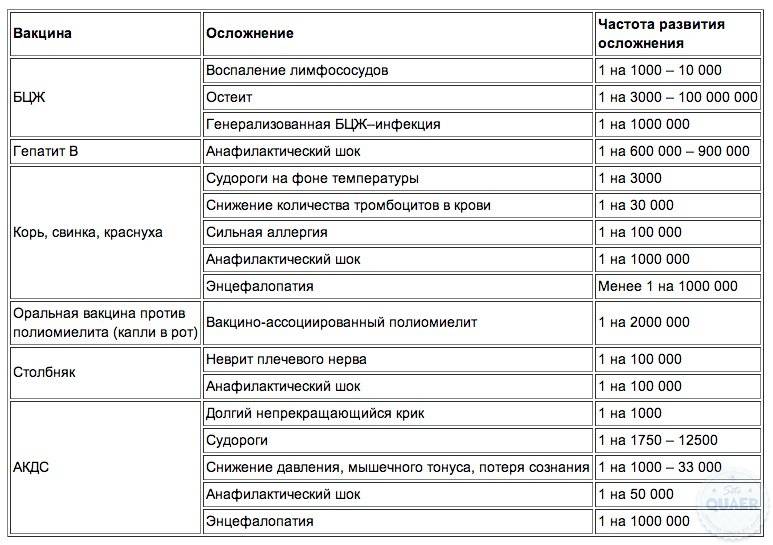 Примерами компенсируемых травм являются инвагинация кишечника в течение 30 дней после получения пероральной вакцины против ротавируса на основе резуса, неврит плечевого сустава в течение 0–28 дней после получения вакцин, содержащих столбнячный анатоксин, анафилаксия в течение 0–4 часов после получения различных вакцин и т. д. VIT подлежит рассмотрению со стороны DHHS, а повреждения вакцины могут быть добавлены в таблицы или удалены из них в зависимости от наилучших имеющихся данных. Судорожное расстройство после вакцинации АКДС, которое было причиной многих успешных судебных исков против производителей вакцин до NVICP, было исключено из списка компенсируемых событий в 1995 из-за отсутствия доказательств, подтверждающих связь. По мере добавления новых вакцин к календарю иммунизации детей любые связанные с ними нежелательные явления также добавляются к VIT. Таблицы публикует Министерство здравоохранения и социальных служб США.
Примерами компенсируемых травм являются инвагинация кишечника в течение 30 дней после получения пероральной вакцины против ротавируса на основе резуса, неврит плечевого сустава в течение 0–28 дней после получения вакцин, содержащих столбнячный анатоксин, анафилаксия в течение 0–4 часов после получения различных вакцин и т. д. VIT подлежит рассмотрению со стороны DHHS, а повреждения вакцины могут быть добавлены в таблицы или удалены из них в зависимости от наилучших имеющихся данных. Судорожное расстройство после вакцинации АКДС, которое было причиной многих успешных судебных исков против производителей вакцин до NVICP, было исключено из списка компенсируемых событий в 1995 из-за отсутствия доказательств, подтверждающих связь. По мере добавления новых вакцин к календарю иммунизации детей любые связанные с ними нежелательные явления также добавляются к VIT. Таблицы публикует Министерство здравоохранения и социальных служб США.
Компенсационные выплаты от NVICP составили в среднем 782 136 долларов США за каждый успешный иск в течение 2011 года, при этом дополнительные 113 миллионов долларов США были направлены на оплату услуг адвокатов и судебных издержек (закон присуждает гонорары адвокатам и судебные издержки в связи с невыполненными исками при условии, что истцы предъявляют свои претензии добросовестно и на разумных основаниях, а также за выигранные претензии). Компенсация за смерть в результате вакцинации ограничена 250 000 долларов. По состоянию на 1 декабря 2011 года в рамках программы было присуждено 2,35 миллиарда долларов по 2810 отдельным искам, включая компенсацию по 390 смертей.
Компенсация за смерть в результате вакцинации ограничена 250 000 долларов. По состоянию на 1 декабря 2011 года в рамках программы было присуждено 2,35 миллиарда долларов по 2810 отдельным искам, включая компенсацию по 390 смертей.
Autism Omnibus Proceinging
Примерно с 2001 года сотни, а затем и тысячи семей начали подавать петиции в NVICP, утверждая, что аутизм их детей стал результатом вакцинации. (См. статью и, в частности, раздел «Споры о вакцине против кори, эпидемического паротита и краснухи (MMR)» для обсуждения происхождения этих заявлений.) Между вакцинацией и аутизмом существовала связь, в 2002 году NVICP учредила специальную программу под названием «Всеобъемлющее разбирательство по делу об аутизме», находящуюся в Управлении специальных мастеров Федерального суда США.
OAP объединила многие заявления об аутизме в три тестовых примера, которые сосредоточились на различных теориях причинно-следственной связи. В первом испытательном примере рассматривался вопрос о том, является ли вакцина против кори, эпидемического паротита и краснухи (MMR) отдельно или вместе с вакцинами, содержащими тимеросал (TCV), причиной аутизма. (Тимерозал представляет собой соединение этилртути, которое было обычным консервантом в некоторых убитых вакцинах.) Во втором испытательном примере изучались только TCV. Третий тестовый пример должен был рассматривать исключительно вакцины MMR, но дело было отозвано после того, как стороны объявили, что будут полагаться на результаты первого тестового примера.
(Тимерозал представляет собой соединение этилртути, которое было обычным консервантом в некоторых убитых вакцинах.) Во втором испытательном примере изучались только TCV. Третий тестовый пример должен был рассматривать исключительно вакцины MMR, но дело было отозвано после того, как стороны объявили, что будут полагаться на результаты первого тестового примера.
В 2009 году специальный мастер вынес первое заключение OAP по первой теории. Постановление показало, что в трех тестовых случаях, объединенных в первую теорию, вакцина MMR, введенная отдельно или с TCV, не является причинным фактором аутизма. Вторая теория была принята в 2010 году, когда не было обнаружено причинно-следственной связи между TCV и аутизмом. Апелляции заявителей по двум тестовым случаям не увенчались успехом, и аутизм не был добавлен в VIT ни для одной вакцины.
Заявители, оставшиеся в программе OAP, должны представить новые доказательства или теории причинности аутизма вакцинами, соблюдать существующие постановления, поскольку OAP отклоняет их дела, или выйти из программы, чтобы воспользоваться другими законными возможностями. На сегодняшний день никакие другие теории причин не вынесены решения, хотя заявители пытаются их продвигать.
На сегодняшний день никакие другие теории причин не вынесены решения, хотя заявители пытаются их продвигать.
За пределами США
Многие развитые страны учредили программы, аналогичные NVICP в США. Их способы финансирования различаются, как и другие детали программ, такие как вакцины и покрываемые побочные эффекты, а также то, как программы оплачивают судебные издержки заявителей. В некоторых случаях (Германия и Швейцария) администрированием программы занимается государство, а не национальное правительство. А в странах с национальными планами здравоохранения компенсация ущерба от вакцинации является второстепенным источником поддержки, поскольку базовая медицинская помощь предоставляется бесплатно или за очень небольшую плату. В целом, развивающиеся страны не установили системы компенсации за последствия вакцинации. Однако внимание уделяется необходимости отслеживать побочные эффекты после иммунизации, поскольку ГАВИ, РАТН, Всемирная организация здравоохранения и другие НПО продолжают свои усилия по финансированию и поставке вакцин в развивающиеся страны.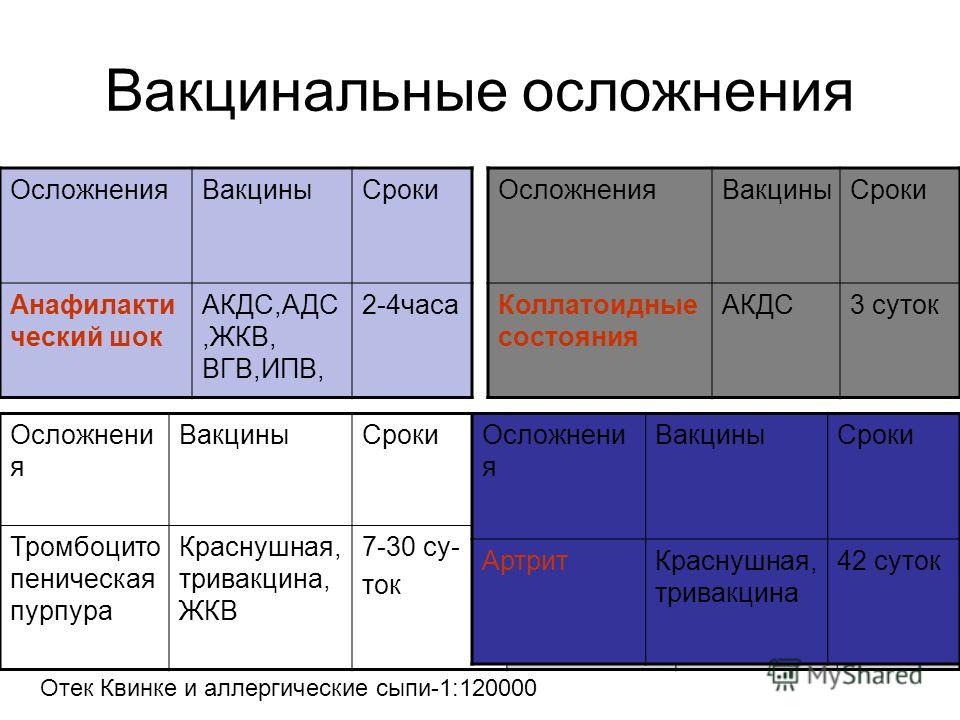 Такие усилия могут в конечном итоге привести к системам компенсации.
Такие усилия могут в конечном итоге привести к системам компенсации.
Заключение
Рынок вакцин стабилизировался после NCVIA и учреждения NVCIP. В Соединенных Штатах шесть производителей поставляют большую часть стандартных вакцин для детей и взрослых, а несколько небольших компаний и организаций поставляют другие, реже используемые вакцины. Время от времени возникает нехватка вакцины (например, вакцины против гриппа в 2003–2005 гг.), но эта нехватка может быть связана с факторами, не имеющими прямой связи с вопросами ответственности, такими как влияние корпоративных слияний, уровень государственного возмещения расходов на вакцины на федеральном уровне. финансируемая программа «Вакцина для детей» и вопросы регулирования.
NVICP предоставляет отчет о своих претензиях и компенсациях на своей странице.
Источники
- Evans, G., Levine, E.M., Saindon, E.H. Юридические проблемы. В: Плоткин С.А., Оренштейн В.А., Оффит П.


 Официальный сайт ВОЗ.
Официальный сайт ВОЗ. 

 13 22 29
13 22 29