Содержание
Доктор Комаровский: «Нам индийские вакцины не годятся» (видео)
Среди украинцев бытует мнение, что более дешевые индийские вакцины – «плохие», а вот более дорогие французские – «хорошие». Доктор Комаровский развенчивает устоявшиеся мифы.
Если вы хотите порассуждать на тему «плохих» и «хороших» вакцин – нужно обладать определенными знаниями, иначе это популизм, считает врач-педиатр, кандидат медицинских наук Евгений Комаровский.
— Если вы хотите поразмышлять о достоинствах бензинового и дизельного двигателей – вы должны в этом разбираться. И большинство мужиков могут вам лекцию об этом прочитать, потому что им это интересно. А вакцины, которыми прививают ваших детей, – это же фигня на постном масле, – иронизирует врач. – Есть «хорошие» и «плохие» – и на этом познания заканчиваются.
Так, среди населения бытует мнение, что более дешевые индийские вакцины – «плохие», а вот более дорогие французские – «хорошие».
— Услышав слово «индийский», 99% населения представляют себе индуса в чалме, который сидит в грязи на берегу Ганга и колотит в ступке вакцину, которую потом продают в Украину. А между тем Индия – ядерная держава, которая запускает в космос корабли, вся ее территория покрыта 4G-связью. Индусы полностью обеспечили себя автомобилями собственного производства, делают самолеты. Там живет полтора миллиарда населения – и все накормлены, – говорит Евгений Комаровский. – К тому же индийские антибиотики, всякие препараты от давления мы жрем тоннами — и они нам кажутся «хорошими». А вакцины – почему-то нет.
Индийскими вакцинами АКДС (против коклюша, дифтерии и столбняка) производства компании Serum Institute привито 70% детей земного шара.
— Но у нас люди особые – нам индийские вакцины не годятся, — продолжает доктор Комаровский. — Однако чтобы делать такие заключения, нужно иметь соответствующую квалификацию. Между тем мало кто (и это мягко сказано) понимает, допустим, разницу между цельноклеточной и антициллюлярной вакциной от коклюша.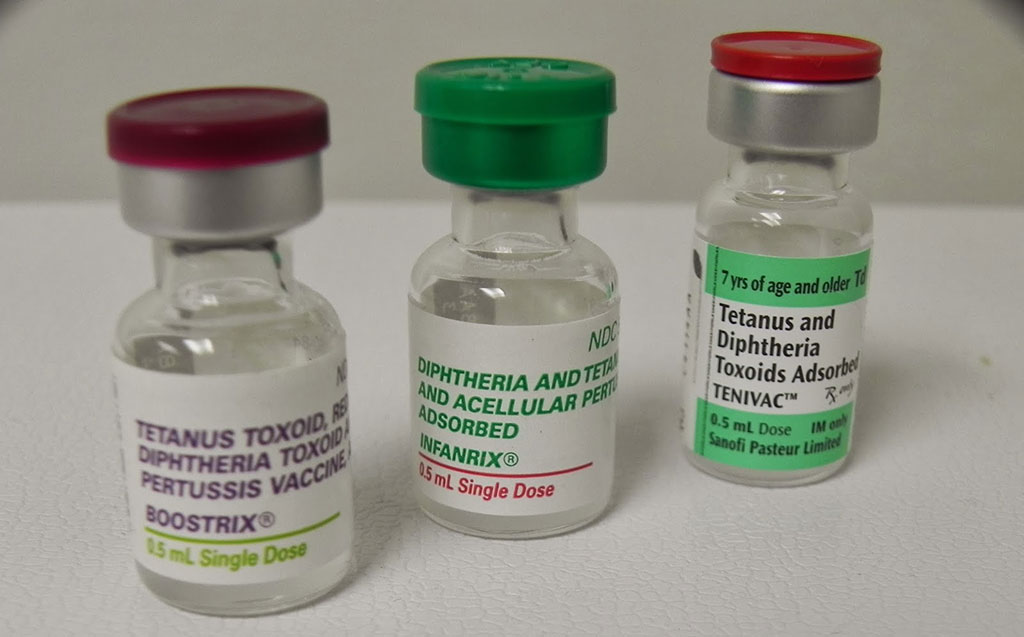
Цельноклеточная, по словам педиатра, дает очень хороший иммунитет, но при этом и частую реакцию в виде температуры. А есть вакцины расщепленные, где коклюшный антиген очищен – так называемые антициллюлярные, то есть бесклеточные. Они на порядок дороже, чуть слабее вырабатывают иммунитет, но дают менее выраженную реакцию — температуру не 39 градусов, а 38.
— Так вот, те вакцины, которые вы называете «хорошими», – очищены. То есть иммунитет дают чуть хуже, а переносятся чуть легче. Вот в этом и вся разница, — поясняет Евгений Комаровский. — Но первая стоит полтора доллара, а вторая — 25-30 долларов.
Кроме того, по словам специалиста, в состав вакцин входят особые вещества, используемые для усиления иммунного ответа при введении одновременно с иммуногеном – адъюванты. Именно «благодаря» им может возникнуть покраснение в месте вакцинации и появиться боль в ноге. Однако это нормальное явление – так и должно быть.
— В качестве адъювантов используют соли алюминия, которые добавляются в вакцину. Вы сделали прививку – и соли алюминия вызвали в месте инъекции выраженный воспалительный процесс. Это делается сознательно. Для чего? Чтобы лимфоциты — клетки иммунной памяти – из крови шли в мышцу. То есть не вакцина всасывается в кровь, а лимфоциты идут в мышцу – поэтому у ребенка три дня болит ножка. Но нас это не устраивает. Как же так? У ребенка ножка три дня болит, — говорит педиатр.
Вы сделали прививку – и соли алюминия вызвали в месте инъекции выраженный воспалительный процесс. Это делается сознательно. Для чего? Чтобы лимфоциты — клетки иммунной памяти – из крови шли в мышцу. То есть не вакцина всасывается в кровь, а лимфоциты идут в мышцу – поэтому у ребенка три дня болит ножка. Но нас это не устраивает. Как же так? У ребенка ножка три дня болит, — говорит педиатр.
По его словам, цельноклеточная вакцина и наличие адъювантов – это не так плохо.
— Более того, существует позиция ВОЗ: при эпидемии даже нежелательно использовать антициллюлярные вакцины, поскольку они дают не такой сильный иммунитет. Нужно использовать более серьезные, — рассказывает врач.
Откуда недоверие к индийским вакцинам?
0
Posted on by Alter Ego
Откуда недоверие к индийским вакцинам?
https://molbuk. ua/…/222666-farmbiznes-likarka-z…
ua/…/222666-farmbiznes-likarka-z…
Все чаще слышны неуклюжие дифирамбы от самых разных людей заводу SII. Дескать, 60% мировых вакцин выпускает, поэтому они не могут быть некачественными. Странная логика, согласитесь.
Во-первых, 60% придуманы, взяты с потолка. Страны “золотого миллиарда”, Россия, Китай не применяют индийские вакцины. Вообще. Закупка Covishield Канадой была сделана из-за нарушения поставок вакцин в страну другими производителями. Кстати, за первую неделю (6-13 марта) в Канаде было привито индийской вакциной 70 тысяч человек (всего в стране введено 3,8 млн. доз). Т.е. SII реально снабжает календарными вакцинами Индию, нищие страны Азии и Африки. И Украину. Через ЮНИСЕФ, понятное дело. Кстати, до 2016 года индийских вакцин в Украине вообще не было. Кроме вышеописанной кампании КК в 2008 году и небольшого количества КПК на частном рынке в начале 2000-х.
Во-вторых, качество вакцин SII – terra incognita. У SII есть странная пагубная привычка. Не проводить исследования. Они копируют вакцины, преквалифицируют их в ВООЗ, начинают штамповать миллиардами для внутреннего рынка и с помощью ЮНИСЕФ искать потребителей на внешнем. При этом стараются минимально заморачиваться. Коревой штамм Edmonston-Zagreb уже 50 лет не применяется у серьезных производителей вакцин. Из-за высокой реактогенности. В 70-80-е годы прошлого века в нищих странах проводились эксперименты по вакцинации против кори детей первого года жизни. Этим штаммом. В т.ч. в десятикратной дозе. Затем ВООЗ вежливо предложила прекратить подобные исследования. Но индусы не собираются его заменять. И 9 миллионов вакцины “КК” (корь-краснуха), которые ЛЮБЕЗНО приняла Украина в 2008 году, содержали именно этот штамм. Сейчас две коревых вакцины SII зарегистрированы в Украине – КПК и коревая моновакцина, но ЮНИСЕФ пока не решается привозить их.
Они копируют вакцины, преквалифицируют их в ВООЗ, начинают штамповать миллиардами для внутреннего рынка и с помощью ЮНИСЕФ искать потребителей на внешнем. При этом стараются минимально заморачиваться. Коревой штамм Edmonston-Zagreb уже 50 лет не применяется у серьезных производителей вакцин. Из-за высокой реактогенности. В 70-80-е годы прошлого века в нищих странах проводились эксперименты по вакцинации против кори детей первого года жизни. Этим штаммом. В т.ч. в десятикратной дозе. Затем ВООЗ вежливо предложила прекратить подобные исследования. Но индусы не собираются его заменять. И 9 миллионов вакцины “КК” (корь-краснуха), которые ЛЮБЕЗНО приняла Украина в 2008 году, содержали именно этот штамм. Сейчас две коревых вакцины SII зарегистрированы в Украине – КПК и коревая моновакцина, но ЮНИСЕФ пока не решается привозить их.
Относительно АКДС производства SII. В мире выпуск АКДС постепенно сходит на нет. Бедные переходят на пентавалентную вакцину, богатые уже давно потребляют расщепленный коклюшный компонент. Но SII повезло – в 2016 году ЮНИСЕФ дал заводу многомиллионный и многолетний украинский контракт. Супрун, Комаровский и другие пытались убедить в 2017-2018 годах украинских врачей и родителей, что индийская АКДС – лучший вариант для наших грудничков. Не получилось, отказы от индийской АКДС в поликлиниках – привычное дело. В 2020 году порядка миллиона доз было утилизировано по истечению срока годности.
Но SII повезло – в 2016 году ЮНИСЕФ дал заводу многомиллионный и многолетний украинский контракт. Супрун, Комаровский и другие пытались убедить в 2017-2018 годах украинских врачей и родителей, что индийская АКДС – лучший вариант для наших грудничков. Не получилось, отказы от индийской АКДС в поликлиниках – привычное дело. В 2020 году порядка миллиона доз было утилизировано по истечению срока годности.
С марта 2021 года в роддомах БЦЖ производства SII. Про эту вакцину неизвестно ничего. Ни хорошего, ни плохого. Российский штамм. Стандартные противопоказания – врожденные иммунодефициты. Которые невозможно выявить у новорожденного. Поэтому, к гадалке не ходи, охват вакцинацией БЦЖ в роддомах упадет.
В-третьих, невзирая на потрясающую дешевизну индийских вакцин, ЮНИСЕФ зарабатывает на их поставках в Украину приличные деньги. Кроме непосредственных 5% за свои услуги фонд неоправданно долго не закупает вакцины, удерживая бюджетные деньги. Так, БЦЖ в марте 2021 закуплена за бюджет 2018 года. Используются прокладки – фирмы между заводом и фондом. На рисунке – печати прокладки M.Biotech на украинской инструкции к индийской БЦЖ, хотя ВНИМАНИЕ! заявитель – завод.
Используются прокладки – фирмы между заводом и фондом. На рисунке – печати прокладки M.Biotech на украинской инструкции к индийской БЦЖ, хотя ВНИМАНИЕ! заявитель – завод.
Поэтому для недоверия есть вполне резонные основания. Но никто не собирается доказывать эффективность и безопасность цивилизованным способом. Обществу не дают выбора: ЕСТЬ ТОЛЬКО ИНДИЙСКИЕ ВАКЦИНЫ.
Джерело: сторінка «Facebook» Андрій Волянський
Аналітика Андрій Волянський, Індійські вакцини
Международная инициатива по вакцине против СПИДа (IAVI) – Global Health Progress
Цели
- Обеспечить разработку профилактических вакцин против СПИДа, которые будут безопасными, эффективными и доступными для всех людей.
- Инвестировать большую часть ресурсов в исследования и клиническую оценку вакцин-кандидатов против штаммов ВИЧ, которые широко распространены в развивающихся странах, где происходит 95% новых случаев заражения ВИЧ.

Каковы медицинские потребности и проблемы?
По данным ВОЗ, ВИЧ остается серьезной глобальной проблемой общественного здравоохранения, унесшей на сегодняшний день более 35 миллионов жизней. В 2017 году по причинам, связанным с ВИЧ, во всем мире умерло 940 000 человек. По состоянию на конец 2017 года насчитывалось около 36,9 миллиона человек, живущих с ВИЧ, при этом 1,8 миллиона человек заразились в 2017 году во всем мире.
Самые уязвимые и бедные люди в мире продолжают нести самое тяжелое бремя этой беспощадной болезни: в 2017 году в Африке насчитывалось 25,7 миллиона человек, живущих с ВИЧ. На африканский регион также приходится более двух третей глобального общего числа новых ВИЧ-инфекции.
Лучшее долгосрочное решение проблемы растущей глобальной эпидемии СПИДа — это вакцина, которой пока не существует.
Партнерская деятельность и то, как она решает проблемы и потребности
Основанная в 1996 году Международная инициатива по вакцине против СПИДа (IAVI) является некоммерческой научно-исследовательской организацией, занимающейся решением насущных, нерешенных глобальных проблем здравоохранения, включая ВИЧ и туберкулез. Его миссия состоит в том, чтобы превратить научные открытия в недорогие и доступные решения в области общественного здравоохранения для людей, которые больше всего в них нуждаются.
Его миссия состоит в том, чтобы превратить научные открытия в недорогие и доступные решения в области общественного здравоохранения для людей, которые больше всего в них нуждаются.
IAVI работает над:
Откройте для себя новые подходы к разработке вакцин и других средств профилактики ВИЧ.
Accelerate — открытие, трансляционные и клинические исследования в лабораториях США, Индии, Африки и Великобритании.
Укрепление – потенциал исследования вакцин внутри страны через уникальную сеть партнеров по клиническим исследованиям в Африке.
Партнер — с ведущими учеными в академических кругах, правительстве и промышленности в США и Европе. IAVI применяет новейший опыт разработки продуктов в биофармацевтической отрасли для разработки инновационных продуктов, адаптированных к потребностям групп риска.
Поделитесь — ресурсы IAVI совместно с другими новаторами помогут сообществу ВИЧ в целом добиться успеха.
Расширение — основные возможности IAVI в области профилактики ВИЧ-инфекции для решения других глобальных проблем здравоохранения.
Научная группа IAVI работает с более чем 50 академическими, коммерческими и государственными учреждениями над разработкой и оценкой вакцин-кандидатов против ВИЧ. IAVI сотрудничает с местными исследовательскими институтами для создания сети современных лабораторий в Индии, а также на юге и востоке Африки. IAVI также объединила ведущих исследователей ВИЧ в научные консорциумы, в том числе Консорциум нейтрализующих антител и Консорциум векторов, для устранения основных препятствий на пути разработки эффективной вакцины против СПИДа и создания новых кандидатов.
Компании Janssen Pharmaceutical компании Johnson & Johnson и IAVI заключили соглашение о разработке вакцины против ВИЧ на основе разработанной компанией технологии аденовирусного вектора AdVac и получили от J&J права на использование клеточной линии для этих векторов. Клинические испытания фазы I по оценке безопасности и иммуногенности вакцины-кандидата на основе этой технологии начались в 2009 году. Кандидаты на вакцины против СПИДа на основе Ad, Ad26. ENVA.01 и Ad35-ENV, у здоровых взрослых, не инфицированных ВИЧ. Клинические испытания под руководством IAVI начались в октябре 2010 года и представляют собой результат сотрудничества между IAVI, Janssen, Институтом Рагона и Медицинским центром Бет Исраэль Диаконисс (BIDMC), крупной учебной больницей Гарвардской медицинской школы.
ENVA.01 и Ad35-ENV, у здоровых взрослых, не инфицированных ВИЧ. Клинические испытания под руководством IAVI начались в октябре 2010 года и представляют собой результат сотрудничества между IAVI, Janssen, Институтом Рагона и Медицинским центром Бет Исраэль Диаконисс (BIDMC), крупной учебной больницей Гарвардской медицинской школы.
ЦУР, КОТОРЫМ ОБЕСПЕЧИВАЕТ ПАРТНЕРСТВО
ЦУР 3: Хорошее здоровье и благополучие
- 3.2:
Сократить смертность детей в возрасте до 5 лет - 3.3:
Инфекционные заболевания и ЗТБ
ЦУР 5: Гендерное равенство
ЦУР 9: Промышленные инновации и инфраструктура
ЦУР 10: Сокращение неравенства
ЦУР 17: Партнерство для достижения целей
РЕЗУЛЬТАТЫ И ВЕХИ
Возможно, самым важным препятствием на пути разработки эффективной вакцины против СПИДа является сверхъестественная способность ВИЧ избегать нейтрализации антителами. Тем не менее, у ВИЧ-инфицированных было выделено несколько антител, способных блокировать многие варианты вируса.
Тем не менее, у ВИЧ-инфицированных было выделено несколько антител, способных блокировать многие варианты вируса.
Работа, проделанная Консорциумом нейтрализующих антител (NAC) IAVI, выявила не только то, как каждому из известных нейтрализующих антител удается остановить ВИЧ, но и то, как вирус защищает свои уязвимые места от иммунной атаки. Эта информация в настоящее время используется учеными NAC для разработки новых подходов к разработке вакцин-кандидатов против СПИДа.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
ВНЕШНИЕ ИССЛЕДОВАНИЯ
iavi.org
ИАВИ: трубопровод
ДОПОЛНИТЕЛЬНОЕ ЧТЕНИЕ
Зачем нам нужна вакцина против ВИЧ?
Как может работать вакцина от СПИДа
История женщины
Ученые все еще ищут панацею от ВИЧ
Ежегодно 18 мая отмечается Всемирный день вакцины против СПИДа; день, чтобы подчеркнуть безотлагательность эффективной вакцины против ВИЧ для предотвращения СПИДа. Этот день также считается днем, когда мы выражаем нашу сердечную благодарность бесчисленным волонтерам, членам сообщества, медицинским работникам и ученым, которые неустанно работают над изобретением безопасной и эффективной вакцины для предотвращения вируса иммунодефицита человека (ВИЧ).
Этот день также считается днем, когда мы выражаем нашу сердечную благодарность бесчисленным волонтерам, членам сообщества, медицинским работникам и ученым, которые неустанно работают над изобретением безопасной и эффективной вакцины для предотвращения вируса иммунодефицита человека (ВИЧ).
История и значение Всемирного дня вакцинации против СПИДа
С 1998 года 18 мая во всем мире отмечается как Всемирный день вакцинации против СПИДа . Происхождение дня уходит корнями в вступительную речь, произнесенную бывшим президентом США Биллом Клинтоном еще в 1997 году. В своем выступлении он заявил, что вакцина была единственной мерой, которая могла бы контролировать передачу ВИЧ и в конечном итоге уничтожить его. День отмечается со следующего 1998 года.
Как во всем мире отмечается Всемирный день вакцинации от СПИДа
Стремясь повысить осведомленность о вакцинах против ВИЧ и СПИДа, профилактике и обучении людей, каждый год сообщества по всему миру организуют различные мероприятия и кампании по повышению осведомленности в этот день. 18 мая также известен как День осведомленности о вакцине против ВИЧ.
18 мая также известен как День осведомленности о вакцине против ВИЧ.
Что такое СПИД?
СПИД или синдром приобретенного иммунодефицита — это трансмиссивное заболевание, вызываемое вирусом иммунодефицита человека, которое в первую очередь нарушает нормальный функциональный ритм защитного механизма организма от любой инфекции и в конечном итоге приводит к нарушению работы иммунной системы. Термин «приобретенный» используется для обозначения того, что это происходит только тогда, когда человек заражается вирусом.
Болезнь передается через биологические жидкости, включая зараженную кровь, сперму или вагинальные выделения. Незащищенный половой контакт, использование неочищенных игл для забора крови, переливание непроверенной крови являются одними из причин заражения вирусом ВИЧ.
Насколько продвинулась наука в поиске профилактической вакцины?
К сожалению, в мире еще нет вакцины, способной предотвратить СПИД. На самом деле, длинный список препятствий вызвал огромные препятствия в разработке вакцины для борьбы с болезнью, унесшей так много жизней.

