Содержание
Противопоказания к донорству
ОБСЛЕДОВАНИЕ
Перед сдачей крови донор проходит бесплатное медицинское обследование, которое включает в себя осмотр врачом-трансфузиологом и предварительное лабораторное исследование. Температура тела, измеренная перед кроводачей, должна быть не выше 37°С; допустимое систолическое давление — от 90 до 149 мм.рт.ст, диастолическое — от 60 до 89 мм.рт.ст.; допустимая частота пульса — 55-95 ударов в минуту.
Если у вас есть заболевания, не вошедшие в список, приведенный ниже, или вы принимаете какие-либо лекарственные препараты или БАДы, сообщите об этом врачу. Осмотр и беседа врача с донором — обязательные процедуры перед сдачей крови или ее компонентов. Не скрывайте от врача свои недомогания, честно отвечайте на его вопросы и вопросы анкеты, и тогда донорство будет безопасным и для вас, и для тех, кому необходимо проведение трансфузии.
ПОСТОЯННЫЕ ПРОТИВОПОКАЗАНИЯ
(отвод от донорства независимо от давности заболевания и результатов лечения)
1. Инфекционные и паразитарные болезни:
Инфекционные и паразитарные болезни:
Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ-инфекция), вирусами гепатита B и C
Сифилис, врожденный или приобретенный
Туберкулез (все формы), Бруцеллез, Сыпной тиф, Туляремия, Лепра (болезнь Гансена), Африканский трипаносомоз, Болезнь Чагаса, Лейшманиоз, Токсоплазмоз, Бабезиоз, Хроническая лихорадка Ку, Эхинококкоз, Филяриатоз, Дракункулез
Повторный положительный результат исследования на маркеры болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция)
Повторный положительный результат исследования на маркеры вирусных гепатитов B и C
Повторный положительный результат исследования на маркеры возбудителя сифилиса
2. Злокачественные новообразования
3. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм
4. Болезни центральной нервной системы (органические нарушения)
Болезни центральной нервной системы (органические нарушения)
5. Полное отсутствие слуха и (или) речи, и (или) зрения
6. Психические расстройства и расстройства поведения в состоянии обострения и (или) представляющие опасность для больного и окружающих
7. Психические расстройства и расстройства поведения, вызванные употреблением психоактивных веществ
8. Болезни системы кровообращения:
гипертензивная (гипертоническая) болезнь II-III ст., ишемическая болезнь сердца, облитерирующий эндоартериит, неспецифический аортоартериит, флебит и тромбофлебит, эндокардит, миокардит, порок сердца (врожденный, приобретенный)
9. Болезни органов дыхания:
бронхиальная астма, бронхоэктатическая болезнь, эмфизема легких
10. Болезни органов пищеварения:
ахилический гастрит, хронические болезни печени, в том числе неуточненные, токсические поражения печени, калькулезный холецистит с повторяющимися приступами и явлениями холангита, цирроз печени
11. Болезни мочеполовой системы в стадии декомпенсации:
Болезни мочеполовой системы в стадии декомпенсации:
диффузные и очаговые поражения почек, мочекаменная болезнь
12. Болезни соединительной ткани, а также острый и (или) хронический остеомиелит
13. Лучевая болезнь
14. Болезни эндокринной системы в стадии декомпенсации
15. Болезни глаза и его придаточного аппарата:
Увеит, ирит, иридоциклит, хориоретинальное воспаление, трахома, миопия 6 диоптрий и более)
16. Болезни кожи и подкожной клетчатки:
Псориаз, эритема, экзема, пиодермия, сикоз, пузырчатка (пемфигус), дерматофитии, фурункулез
17. Оперативные вмешательства (резекция, ампутация, удаление органа (желудок, почка, селезенка, яичники, матка и прочее)), трансплантация органов и тканей, повлекшие стойкую утрату трудоспособности (I и II группа инвалидности), ксенотрансплантация органов
18. Стойкая утрата трудоспособности (I и II группа инвалидности)
19. Женский пол донора для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза
20. Лица с повторными неспецифическими реакциями на маркеры вирусов иммунодефицита человека, гепатитов B и C и возбудителя сифилиса
Лица с повторными неспецифическими реакциями на маркеры вирусов иммунодефицита человека, гепатитов B и C и возбудителя сифилиса
21. Лица с повторными выявленными аллоиммунными антителами к антигенам эритроцитов (за исключением доноров плазмы для производства лекарственных препаратов)
22. Лица с повторными выявленными экстраагглютининами анти-A1 (за исключением доноров плазмы для производства лекарственных препаратов)
ВРЕМЕННЫЕ ПРОТИВОПОКАЗАНИЯ
| НАИМЕНОВАНИЯ | СРОК ОТВОДА ОТ ДОНОРСТВА |
| 1. Масса тела меньше 50 кг | До достижения массы тела 50 кг |
| 2. Возраст младше 20 лет (для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза) | До достижения 20 лет |
| 3. Масса тела менее 70 кг (для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза) | До достижения массы тела 70 кг |
4. Гемоглобин менее 140 г/л (для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза) Гемоглобин менее 140 г/л (для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза) | До достижения уровня гемоглобина 140 г/л |
| 5. Температура тела выше 37 °C | До нормализации температуры тела (37 °C и ниже) |
| 6. Пульс — менее 55 ударов в минуту и более 95 ударов в минуту | До нормализации пульса от 55 до 95 ударов в минуту |
| 7. Артериальное давление: систолическое менее 90 мм рт. ст. и более 149 мм рт. ст.; диастолическое — менее 60 мм рт. ст. и более 89 мм рт. ст. | До нормализации систолического давления: 90 — 149 мм рт. ст.; диастолического давления: 60 — 89 мм рт. ст. |
| 8. Индекс массы тела | Менее 18,5 и более 40 |
| 9. Несовпадение результатов исследования группы крови AB0, резус-принадлежности, антигенов C, c, E, e, K с результатами исследования при предыдущей донации | До выполнения подтверждающего исследования |
10. Трансфузия крови и (или) ее компонентов Трансфузия крови и (или) ее компонентов | 120 календарных дней со дня трансфузии |
| 11. Первичное выявление в образце крови донора аллоиммунных антител к антигенам эритроцитов | До подтверждения отсутствия в образце крови донора аллоиммунных антител к антигенам эритроцитов не ранее, чем через 180 календарных дней после первичного выявления |
| 12. Оперативные вмешательства, в том числе искусственное прерывание беременности | 120 календарных дней со дня оперативного вмешательства |
| 13. Лечебные и косметические процедуры с нарушением кожного покрова (татуировки, пирсинг, иглоукалывание и иное) | 120 календарных дней с момента окончания процедур |
| 14. Контакт с носителями и больными вирусным гепатитом B или C, сифилисом, болезнью, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция) | 120 календарных дней после прекращения последнего контакта |
15. Сомнительный результат на маркеры вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса Сомнительный результат на маркеры вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса | До подтверждения отсутствия маркеров вирусного гепатита B и (или) вирусного гепатита C, и (или) болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция), и (или) на возбудителя сифилиса, но не ранее, чем через 120 календарных дней после получения сомнительного результата лабораторного исследования |
| 16. Перенесенные инфекционные заболевания: | |
| — малярия в анамнезе при отсутствии симптомов и при наличии отрицательных результатов иммунологических тестов | 3 года |
| — брюшной тиф после выздоровления и полного клинического обследования при отсутствии выраженных функциональных расстройств | 1 год |
| — ангина, грипп, острая респираторная вирусная инфекция | 30 календарных дней после выздоровления |
17. Перенесенные инфекционные и паразитарные заболевания, не указанные в перечне постоянных и временных противопоказаний Перенесенные инфекционные и паразитарные заболевания, не указанные в перечне постоянных и временных противопоказаний | 120 календарных дней после выздоровления |
| 18. Острые или хронические воспалительные процессы в стадии обострения независимо от локализации | 30 календарных дней после купирования острого периода |
| 19. Обострение язвы желудка и (или) двенадцатиперстной кишки | 1 год с момента купирования острого периода |
| 20. Болезни почек, не указанные в пункте 12 перечня постоянных противопоказаний | 1 год с момента купирования острого периода |
| 21. Аллергические заболевания в стадии обострения | 60 календарных дней после купирования острого периода |
| 22. Период беременности, лактации | 1 год после родов, 90 календарных дней после окончания лактации |
23. Вакцинация: Вакцинация: | |
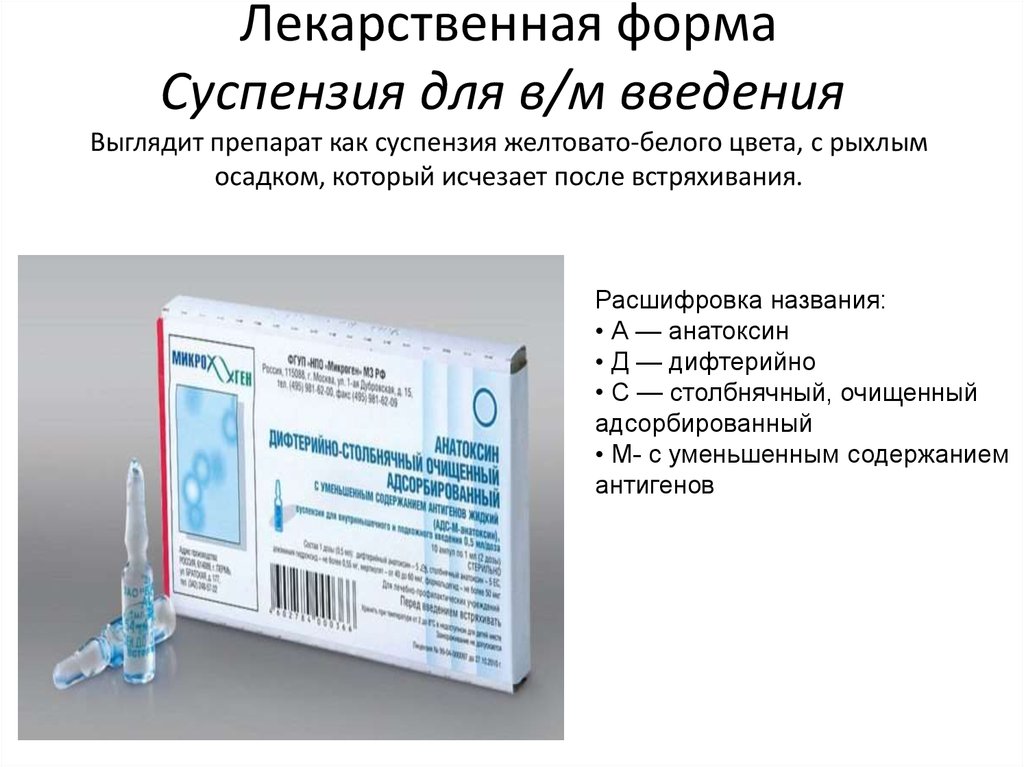
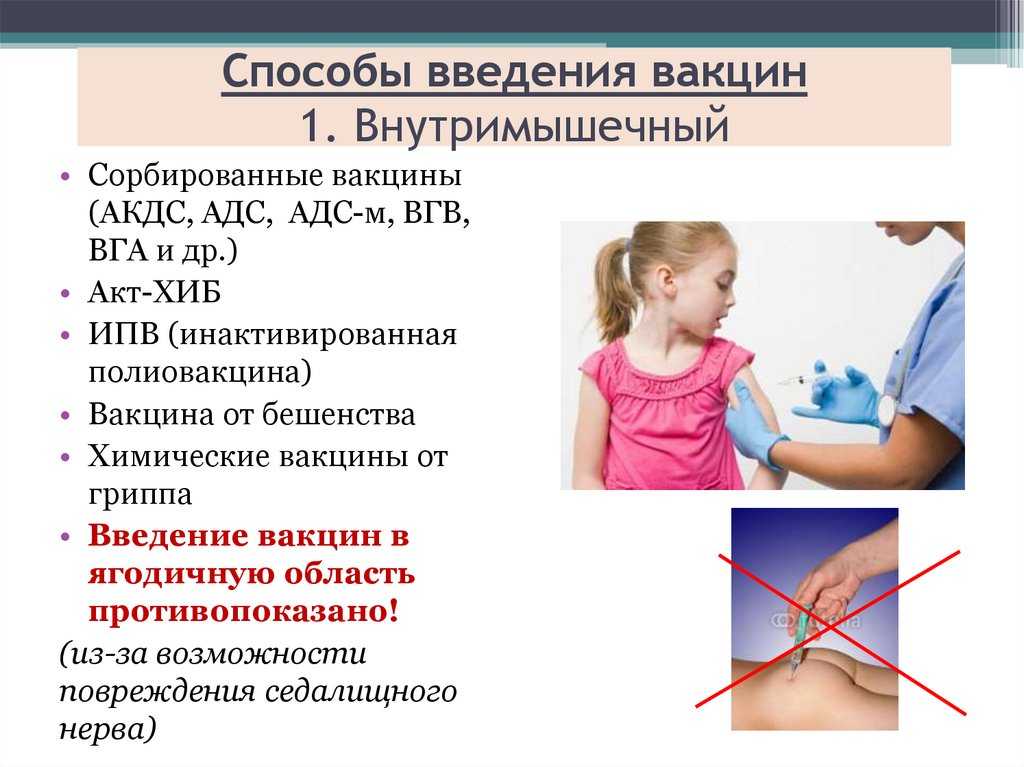
| — ппрививка инактивированными вакцинами (в том числе, против столбняка, дифтерии, коклюша, паратифа, холеры, гриппа), анатоксинами | 10 календарных дней после вакцинации |
| — прививка живыми вакцинами (в том числе, против бруцеллеза, чумы, туляремии, туберкулеза, оспы, краснухи, полиомиелита перорально), введение противостолбнячной сыворотки (при отсутствии выраженных воспалительных явлений на месте инъекции) | 30 календарных дней после вакцинации |
| — прививка рекомбинантными вакцинами (в том числе, против вирусного гепатита B, коронавирусной инфекции) | 30 календарных дней после вакцинации |
| — введение иммуноглобулина против гепатита В | 120 календарных дней после вакцинации |
| — введение иммуноглобулина против клещевого энцефалита | 120 календарных дней после вакцинации |
| — вакцинация против бешенства | 1 год после вакцинации |
24. Прием лекарственных препаратов: Прием лекарственных препаратов: | |
| — антибиотики | 14 календарных дней после окончания приема |
| — анальгетики, антикоагулянты, антиагреганты (в том числе салицилаты) | 3 календарных дня после окончания приема |
| 25. Прием алкоголя | 48 часов |
Донорский светофор
| 0(I) | A(II) | B(III) | AB(IV) | ||||
| Rh- | Rh+ | Rh- | Rh+ | Rh- | Rh+ | Rh- | Rh+ |
|
|
|
|
|
|
|
|
| это означает, что сложилась повышенная потребность крови данной группы и резус-фактора, просим доноров прийти и сдать кровь. |
| это означает, что что кровь данной группы и резус фактора недостаточно, нужно прийти и сдать кровь. |
| это означает, что кровь данной группы и резус фактора имеется в достаточном количестве и с визитом в Службу крови можно повременить. |
Терапевтический лекарственный мониторинг для предотвращения приобретенной лекарственной устойчивости к фторхинолонам при лечении туберкулеза
Dennis Falzon, Ernesto Jaramillo, Christopher Gilpin, Karin Weyer
European Respiratory Journal 2017 49: 1700317; Doi: 10.1183/13993003.00317-2017
- Статья
- Информация и метрики
Аннотация
Может ли терапевтический мониторинг лекарств для флуоринолонов иметь роль в программном ведении MSD-TB? http://ow.ly/wGdP309R7Z4
От авторов:
Фторхинолоны более позднего поколения (моксифлоксацин, гатифлоксацин) имеют решающее значение для всех используемых в настоящее время схем лечения туберкулеза с множественной лекарственной устойчивостью (МЛУ) (ТБ) ( т. е. . совместная резистентность как минимум к рифампицину и изониазиду) [1]. Известно, что устойчивость к ним возникает в различных географических условиях [2]. Л. Дэвис Форсман и его коллеги выступают за терапевтический лекарственный мониторинг (TDM) как средство, помогающее поддерживать уровни фторхинолонов в крови в диапазонах, которые считаются эффективными во время лечения МЛУ-ТБ. Они ссылаются на сообщения о существенной вариабельности фармакокинетики фторхинолонов у разных пациентов, что затрудняет прогнозирование субтерапевтических уровней и, таким образом, может предрасполагать к неэффективности лечения и появлению резистентных штаммов. Авторы утверждают, что ТЛМ, использующая метод высушенной капли крови и новые методы на основе планшетов для разведения микробульона для определения минимальной ингибирующей концентрации (МИК), теперь позволяет клиницистам в условиях ограниченных ресурсов гарантировать, что терапевтические уровни фторхинолонов могут быть достигнуты во время лечения.
е. . совместная резистентность как минимум к рифампицину и изониазиду) [1]. Известно, что устойчивость к ним возникает в различных географических условиях [2]. Л. Дэвис Форсман и его коллеги выступают за терапевтический лекарственный мониторинг (TDM) как средство, помогающее поддерживать уровни фторхинолонов в крови в диапазонах, которые считаются эффективными во время лечения МЛУ-ТБ. Они ссылаются на сообщения о существенной вариабельности фармакокинетики фторхинолонов у разных пациентов, что затрудняет прогнозирование субтерапевтических уровней и, таким образом, может предрасполагать к неэффективности лечения и появлению резистентных штаммов. Авторы утверждают, что ТЛМ, использующая метод высушенной капли крови и новые методы на основе планшетов для разведения микробульона для определения минимальной ингибирующей концентрации (МИК), теперь позволяет клиницистам в условиях ограниченных ресурсов гарантировать, что терапевтические уровни фторхинолонов могут быть достигнуты во время лечения. лечение.
лечение.
Хотя это рассуждение является общепринятым и логичным и уже высказывалось в других статьях, представленных в этом журнале [3], ряд неопределенностей стоит на пути широких рекомендаций по их использованию. Корреляция между концентрацией фторхинолонов в тканях и клиническими исходами до сих пор основывается на небольшом количестве наблюдений пациентов, получающих лечение. Экспресс-тесты на МИК для нескольких противомикробных препаратов, на которые ссылаются авторы, все еще требуют проверки. Необходимо показать возможность внедрения этих тестов и TDM в рутинную программную практику, особенно в условиях высокого бремени туберкулеза и ограниченных ресурсов.
Несмотря на это, не следует жалеть никаких усилий, чтобы предотвратить развитие резистентности к фторхинолонам во время лечения, что, как известно, коррелирует с худшими результатами лечения пациентов [4]. Известно, что только около половины больных МЛУ-ТБ во всем мире успешно завершают лечение [5]. В то время как, по оценкам, ежегодно появляется около 580 000 новых пациентов, нуждающихся в лечении МЛУ-ТБ, в 2015 г. было сообщено, что только около 125 000 пациентов начали лечение ТБ второй линии. С 2016 г. Всемирная организация здравоохранения (ВОЗ) рекомендует более короткий режим лечения МЛУ-ТБ с составом и режимом дозирования, идентичными использованным в рандомизированном контролируемом исследовании, включая высокие дозы моксифлоксацина [1, 6–8]. Ожидается, что этот более короткий режим облегчит распространение лечения на большее количество пациентов и улучшит результаты у тех, кто соответствует критериям. Предшествующее воздействие или подтвержденная резистентность к фторхинолонам, которая может способствовать приобретению дополнительной лекарственной устойчивости, входят в число противопоказаний к этой схеме. Клинический мониторинг ответа на лечение и потенциального вреда, связанного с лекарствами ( напр. электрокардиография, калий в сыворотке) рекомендуется пациентам, получающим любой новый режим [9]. Хорошо проведенные оперативные исследования с использованием обсервационных когорт могут быть ценными, если слепые рандомизированные контролируемые испытания не будут реализованы в будущем.
было сообщено, что только около 125 000 пациентов начали лечение ТБ второй линии. С 2016 г. Всемирная организация здравоохранения (ВОЗ) рекомендует более короткий режим лечения МЛУ-ТБ с составом и режимом дозирования, идентичными использованным в рандомизированном контролируемом исследовании, включая высокие дозы моксифлоксацина [1, 6–8]. Ожидается, что этот более короткий режим облегчит распространение лечения на большее количество пациентов и улучшит результаты у тех, кто соответствует критериям. Предшествующее воздействие или подтвержденная резистентность к фторхинолонам, которая может способствовать приобретению дополнительной лекарственной устойчивости, входят в число противопоказаний к этой схеме. Клинический мониторинг ответа на лечение и потенциального вреда, связанного с лекарствами ( напр. электрокардиография, калий в сыворотке) рекомендуется пациентам, получающим любой новый режим [9]. Хорошо проведенные оперативные исследования с использованием обсервационных когорт могут быть ценными, если слепые рандомизированные контролируемые испытания не будут реализованы в будущем. Вопросы о том, следует ли и когда добавлять ТЛМ к тестам, обычно рекомендуемым для пациентов с МЛУ-ТБ, будут обсуждаться на технической консультации, созываемой ВОЗ в апреле 2017 года, на которой будут рассмотрены критические концентрации и фармакокинетика/фармакодинамика противотуберкулезных препаратов.
Вопросы о том, следует ли и когда добавлять ТЛМ к тестам, обычно рекомендуемым для пациентов с МЛУ-ТБ, будут обсуждаться на технической консультации, созываемой ВОЗ в апреле 2017 года, на которой будут рассмотрены критические концентрации и фармакокинетика/фармакодинамика противотуберкулезных препаратов.
Благодарности
Авторы являются сотрудниками Всемирной организации здравоохранения (ВОЗ). Только они несут ответственность за взгляды, выраженные в этой публикации, и они не обязательно отражают решения или политику ВОЗ. Используемые обозначения и изложение материала в настоящей публикации не подразумевают выражения какого-либо мнения со стороны ВОЗ относительно правового статуса какой-либо страны, территории, города или района или их властей, а также относительно разграничения его границы или рубежи.
Footnotes
- Получено 14 февраля 2017 г. highwire.org/Journal» hwp:start=»2017-03-08″> Принято 8 марта 2017 г. Руководство ВОЗ по лечению лекарственно-устойчивого туберкулеза, обновление 2016 г. (WHO/HTM/TB/2016.04). Женева, Всемирная организация здравоохранения, 2016 г. Доступно по адресу: www.who.int/tb/areas-of-work/drug-resistance-tb/treatment/resources/en/
- ↵
- Zignol M,
- Dean А.С.,
- Алиханова Н., и соавт.
Популяционная устойчивость изолятов Mycobacterium tuberculosis к пиразинамиду и фторхинолонам: результаты многостранового проекта по эпиднадзору. Ланцет Infect Dis 2016; 16: 1185–1192.
- ↵
- Сривастава С.,
- Пелоквин К.А.,
- Сотгиу Г. и др.
Лекарственная терапия: будущее лечения туберкулеза с множественной лекарственной устойчивостью? Евр Респир J 2013; 42: 1449–1453.
- ↵
- Falzon D,
- Gandhi N,
- Migliori GB, et al.

Устойчивость к фторхинолонам и инъекционным препаратам второго ряда: влияние на исходы МЛУ-ТБ. Eur Respir J 2013; 42: 156–168.
- ↵
Всемирная организация здравоохранения. Глобальный отчет по туберкулезу, 2016 г. (WHO/HTM/TB/2016.13). Женева, Всемирная организация здравоохранения, 2016 г. Доступно по адресу: www.who.int/tb/publications/global_report/en/9.0053
- ↵
Всемирная организация здравоохранения. Часто задаваемые вопросы о более коротком режиме лечения МЛУ-ТБ. www.who.int/entity/tb/areas-of-work/drug-resistant-tb/treatment/FAQshorter_MDR_regimen.pdf Дата последнего обращения: 8 марта 2017 г.
- Nunn AJ,
- Rusen ID,
- Ван Деун А. и др.
Оценка стандартизированной схемы лечения противотуберкулезными препаратами для больных туберкулезом с множественной лекарственной устойчивостью (STREAM): протокол исследования для рандомизированного контролируемого исследования.
 Испытания 2014; 15: 353.
Испытания 2014; 15: 353. - ↵
- Sotgiu G,
- Tiberi S,
- D’Ambrosio L, et al.
Быстрее за меньшие деньги: новый «укороченный» режим лечения туберкулеза с множественной лекарственной устойчивостью. Eur Respir J 2016; 48: 1503–1507.
- ↵
Всемирная организация здравоохранения. Мониторинг и управление безопасностью лекарственных средств при активном туберкулезе (aDSM). Каркас для реализации. Женева, Всемирная организация здравоохранения, 2015 г. Доступно по адресу: http://apps.who.int/iris/bitstream/10665/204465/1/WHO_HTM_TB_2015.28_eng.pdf
ПредыдущийСледующий
Наверх
плюсы и минусы многокомпонентной вакцины
Вакцинация детей позволила снизить детскую смертность в десятки раз. В 2011 году в Национальный календарь прививок были внесены поправки. В перечень инфекций, против которых следует прививать детей, добавилась гемофильная инфекция типа b. В большинстве стран Европы (97 стран) от этой инфекции детей прививают вакциной Пентаксим. В странах Западной Европы Pentaxim зарегистрирован как Pentavac, но сути это не меняет.
В большинстве стран Европы (97 стран) от этой инфекции детей прививают вакциной Пентаксим. В странах Западной Европы Pentaxim зарегистрирован как Pentavac, но сути это не меняет.
Вакцина Пентаксим комбинированная и обеспечивает иммунитет от пяти инфекций: дифтерии, коклюша, столбняка, полиомиелита и инфекций, провоцируемых гемофильной палочкой типа b (менингит, эпиглоттит, пневмония, септицемия и др.) Вакцина Пентаксим французского производства. Основное его преимущество заключается в многокомпонентности. Это уменьшает количество инъекций. При раздельной вакцинации ребенка от вышеперечисленных инфекций требуется 12 инъекций, а при вакцинации Пентаксимом всего четыре инъекции.
В составе Пентаксима коклюшный компонент бесклеточный, что значительно снижает риск развития нежелательных побочных реакций у ребенка. Клинические исследования в разных странах показали, что у всех защищенных препаратом Пентаксим детей имеется защитный уровень антител против Hib-инфекций, трех типов полиовируса, а также дифтерии, столбняка и коклюша.
Многие родители опасаются вакцинировать детей в силу некоторых обстоятельств. Каким группам детей подходит вакцина Пентаксим? Инструкция по применению говорит, что вакцинировать здоровых детей можно с трех месяцев. Вакцина Пентаксим рекомендуется детям, у которых наблюдается необычная реакция на первую прививку АКДС; Дети с медицинскими лабораториями для АКДС; Дети с иммунодефицитом, ВИЧ-инфекцией, хроническими непрогрессирующими заболеваниями нервной системы, аллергическими заболеваниями, стойкой неврологической симптоматикой, фебрильными судорогами в анамнезе и др. Многие родители не вакцинируются из-за частых заболеваний детей, новорожденных с перинатальной энцефалопатией, атопический дерматит, анемия, дисбактериоз и прочие необоснованные врачебные рекомендации от прививок. В этом случае также рекомендуется к применению вакцина Пентаксим. Исследования российских ученых подтвердили безопасность Пентаксима для вакцинации и ревакцинации от всех пяти инфекций у детей с различным состоянием здоровья.
Многие родители обеспокоены последствиями вакцинации. Пентаксим в большинстве случаев переносится ребенком абсолютно нормально. У небольшого числа вакцинированных детей развиваются побочные реакции, требующие немедленной медицинской помощи. Как правило, хорошая переносимость вакцины достигается за счет бесклеточного коклюшного компонента. Кроме того, внутримышечное введение вакцины против полиомиелита в Пентаксиме снижает риск развития вакциноассоциированного полиомиелита до минимума.
Вакцина Пентаксим не имеет четких возрастных ограничений для вакцинации; Он включает бесклеточный коклюшный компонент, который также можно использовать для вакцинации взрослых. Рекомендации российских врачей-иммунологов в отношении вакцинации АКДС заключаются в том, что вакцинацию детей в возрасте 6-7 лет следует проводить вакцинами, содержащими сниженное количество антигенов (АДСМ или АДС). Поэтому чаще всего Пентаксим применяют для вакцинации детей до 6 лет. Кроме того, его можно колоть без компонента ХИБ (который идет в отдельном флаконе).
