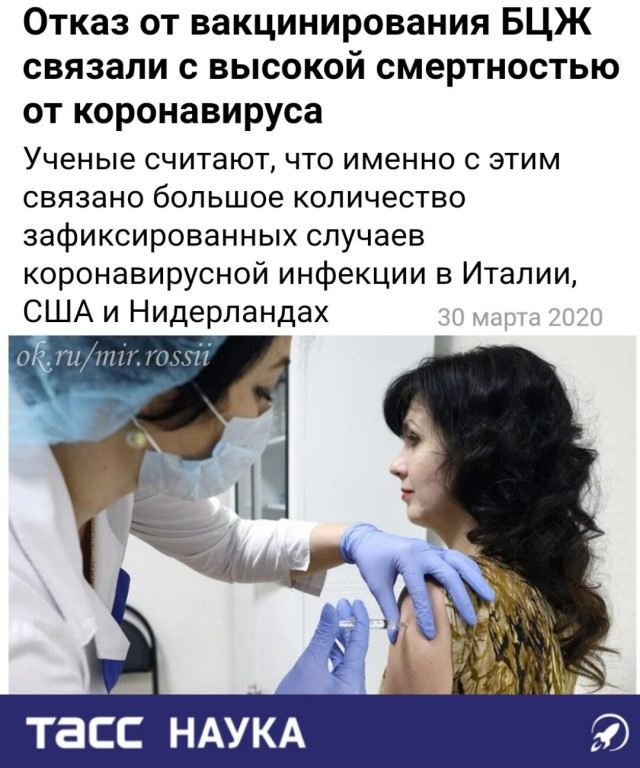
Содержание
Последствия прививки от коронавируса. Разоблачаем мифы
Вакцины против коронавируса изменяют человеческую ДНК. Прививка повышает риск бесплодия. Иммунитет после ковида выше, чем после прививки. Правда это или ложь, выясняла DW.
С тех пор, как вакцины от коронавируса стали доступны большинству жителей планеты, данных о них становится все больше. Неудивительно, что этот нескончаемый поток не всегда понятной информации порождает неуверенность и создает благодатную почву для появления нелепых слухов. DW разоблачила четыре самых распространенных мифа о вакцинации.
Миф №1: Вакцины мРНК изменяют человеческую ДНК
Фактчек DW: неправда
Многих сбивает с толку сходство слов ДНК и мРНК и тот факт, что обе макромолекулы имеют отношение к генетической информации. Тем не менее, это не одно и то же. Совершим краткий экскурс в генетику: ДНК – дезоксирибонуклеиновая кислота – одна из трех основных макромолекул (две другие – РНК и белки), которая отвечает за хранение и передачу из поколения в поколение генетической программы развития живых организмов и хранит биологическую информацию в виде генетического кода, состоящего из строительных блоков – нуклеотидов. Вторая основная макромолекула, РНК – рибонуклеиновая кислота, – также играет важную роль в кодировании, прочтении и регуляции генов. Кроме того, РНК несет ответственность за программирование синтеза белков в живых организмах, отвечая тем самым за фактическую реализацию «строительных планов» ДНК.
Вторая основная макромолекула, РНК – рибонуклеиновая кислота, – также играет важную роль в кодировании, прочтении и регуляции генов. Кроме того, РНК несет ответственность за программирование синтеза белков в живых организмах, отвечая тем самым за фактическую реализацию «строительных планов» ДНК.
Генетический материал некоторых вирусов, в том числе вируса SARS-CoV-2, тоже представлен рибонуклеиновой кислотой, и вирусы используют это для размножения в клетках живых организмов. Но человеческий организм распознает захватчика по спайковому белку и создает Т-клетки (Т-лимфоциты) и антитела, уничтожающие вирус.
Цель вакцинации – вызвать иммунный ответ на патоген без необходимости проникновения в организм всего вируса SARS-CoV-2. Поэтому мРНК-вакцина «доставляет» в организм лишь его небольшой фрагмент: синтетически разработанную часть мРНК – строительную «инструкцию» для синтеза спайкового белка, «упакованную» в липидную наночастицу, которая служит средством доставки в клетку. Попав туда, генетический механизм следует «инструкциям» для производства вирусного белка, который затем выделяется на поверхность клетки и стимулирует иммунную систему для выработки ответа на патоген.
Попав туда, генетический механизм следует «инструкциям» для производства вирусного белка, который затем выделяется на поверхность клетки и стимулирует иммунную систему для выработки ответа на патоген.
Но у РНК коронавируса нет доступа к ядру клетки, поэтому он не может добраться до нашего генома и смешаться с ним. После того как организм вырабатывает антитела, клетка разлагает использованную РНК патогена.
Однако в декабре 2020 года ученые из Массачусетского технологического института установили, что в случае заражения коронавирусом фрагменты генома SARS-CoV-2 могут включиться в геном человека с помощью гена обратной транскриптазы. Этот фермент превращает РНК в ДНК, а ДНК имеет доступ к ядру клетки. Нерецензированный препринт исследования был опубликован на портале bioRxiv и вызвал бурную дискуссию в научном сообществе.
Дэвид Балтимор, вирусолог и нобелевский лауреат, получивший премию за открытие гена обратной транскриптазы, в интервью журналу Science заявил, что работа «поднимает много интересных вопросов». Вместе с тем, он подчеркнул, что исследование лишь показало, что фрагменты SARS-CoV-2 могут быть интегрированы в ядро клетки, но при этом не образуют инфекционного материала.
Вместе с тем, он подчеркнул, что исследование лишь показало, что фрагменты SARS-CoV-2 могут быть интегрированы в ядро клетки, но при этом не образуют инфекционного материала.
«Вероятно, это биологический тупик», – сказал Балтимор.
Вальдемар Коланус (Waldemar Kolanus), директор Института фундаментальных медико-биологических исследований LIMES при Боннском университете, в интервью DW отметил, что установленный в исследовании механизм не имеет ничего общего с механизмом вакцинации. По его словам, структура синтетической мРНК вируса, являющейся частью вакцины, была изменена для того, чтобы предотвратить ее немедленное разрушение клетками. «Вероятно, этот процесс невозможно трансформировать в обратную сторону. В этом отношении мРНК-вакцины намного безопаснее, чем реальный вирусный геном», – объясняет он.
Миф №2: Прививки от коронавируса повышают риск бесплодия у женщин
Фактчек DW: неправда
Основой для этого мифа стало письмо антиваксеров в адрес Европейского агентства лекарственных средств (EMA), в котором утверждалось, что антитела, вырабатывающиеся вследствие вакцинации, реагируют не только на спайковый белок коронавируса, но и на другой, схожий с ним, белок синтицин-1. Этот протеин необходим для формирования плаценты в матке. Подавление его активности при иммунном ответе после вакцинации BioNTech/Pfizer, якобы, ведет к бесплодию.
Этот протеин необходим для формирования плаценты в матке. Подавление его активности при иммунном ответе после вакцинации BioNTech/Pfizer, якобы, ведет к бесплодию.
«Есть множество причин, по которым эти утверждения изначально безосновательны», – говорит в интервью DW Удо Маркерт, руководитель плацентарной лаборатории университетской клиники в Йене. Прежде всего, сходство между спайковым белком коронавируса и синтицином-1 минимально: всего 0,75%.
Ранее исследователи изучали риск нежелательного взаимодействия между синтицином-1 и антителами, которые вырабатываются при приеме препарата против рассеянного склероза. Этот медикамент должен воздействовать на белок, на 81% сходный с синтицином-1. Но даже в этом случае не было установлено существенного негативного влияния на синтицин-1.
Свой вердикт вынесло и Британское общество по вопросам фертильности. «Нет никаких доказательств и теоретических оснований для утверждения, что какая-либо из вакцин против ковида влияет на фертильность женщин или мужчин», – говорится в заявлении этой организации
Еще одно логическое несоответствие, доказывающее абсурдность мифа о бесплодии после вакцинации, по словам Удо Маркерта, состоит в том, что при заражении коронавирусом в организме женщины оказывается куда больше спайкового белка, чем после прививки. «Это означало бы, – говорит ученый, – что инфицирование SARS-CoV-2 несет в себе гораздо более серьезную угрозу бесплодия, чем прививка». При этом, добавляет Маркерт, было установлено, что женщины, зараженные вирусом SARS при вспышке атипичной пневмонии в 2002–2003 годах, не подвергались никакому риску бесплодия, а спайковый белок этого вируса практически идентичен протеину SARS-CoV-2.
«Это означало бы, – говорит ученый, – что инфицирование SARS-CoV-2 несет в себе гораздо более серьезную угрозу бесплодия, чем прививка». При этом, добавляет Маркерт, было установлено, что женщины, зараженные вирусом SARS при вспышке атипичной пневмонии в 2002–2003 годах, не подвергались никакому риску бесплодия, а спайковый белок этого вируса практически идентичен протеину SARS-CoV-2.
Наконец, свой вердикт вынесло и Британское общество по вопросам фертильности. «Нет никаких доказательств и теоретических оснований для утверждения, что какая-либо из вакцин против ковида влияет на фертильность женщин или мужчин», – говорится в заявлении этой организации.
Миф №3: Создание и разработка вакцины происходили слишком быстро
Фактчек DW: не совсем так
Обычно на разработку и сертификацию вакцины уходит от 10 до 15 лет, а в исключительных случаях – даже больше. Первые вакцины против коронавируса появились менее чем через год после начала пандемии. На первый взгляд, вполне объяснимо, что необычайно высокие темпы создания препаратов вызывают у многих недоверие. Но скорость этого процесса объясняется несколькими, вполне объективными, обстоятельствами.
На первый взгляд, вполне объяснимо, что необычайно высокие темпы создания препаратов вызывают у многих недоверие. Но скорость этого процесса объясняется несколькими, вполне объективными, обстоятельствами.
Разработка вакцин основана на уже исследованных или испытанных технологиях. Так, ученым изначально было многое известно о других коронавирусах, вызывающих атипичную пневмонию SARS (в 2002–2003 годах) или MERS (в 2012 году).Работы по созданию вакцин против этих типов коронавируса велись уже во времена предыдущих эпидемий
Во-первых, предварительные знания. Разработка вакцин основана на уже исследованных или испытанных технологиях. Так, ученым изначально было многое известно о других коронавирусах, вызывающих атипичную пневмонию SARS (в 2002–2003 годах) или MERS (в 2012 году). Работы по созданию вакцин против этих типов коронавируса велись уже во времена предыдущих эпидемий.
Во-вторых, финансовая поддержка. В разработку вакцины против SARS-CoV-2 были вложены колоссальные суммы денег, благодаря чему ученые во всем мире смогли работать с совершенно другими объемами ресурсов. Это дало им возможность, к примеру, увеличить число научных сотрудников, параллельно проводить большое количество исследований и т.д.
Это дало им возможность, к примеру, увеличить число научных сотрудников, параллельно проводить большое количество исследований и т.д.
В-третьих, ускоренный процесс испытаний. Утверждение, что обычно испытания вакцины длятся около десяти лет, вводит в заблуждение, отмечает в интервью Би-Би-Си Марк Тошнер, участвующий в разработке вакцины AstraZeneca. Много времени, по его словам, уходит на ожидание: денег, необходимого числа участников испытаний, разрешений на проведение тестов. Но во времена пандемии время было решающим фактором, поэтому некоторые процессы проводились параллельно. Например, регистрация вакцин часто велась в режиме так называемой последовательной экспертизы регистрационного досье (rolling review): первые данные тестов анализировались еще в процессе проведения испытаний, а не после их окончания. Несмотря на рекордные сроки разработки вакцин, их регистрация – по крайней мере, на европейском рынке – сопровождалась всеми обычными строгими процедурами контроля Европейского агентства лекарственных средств (EMA).
Миф №4: Иммунитет после перенесенного заболевания защищает лучше иммунитета после вакцины
Фактчек DW: неверно
У большей части людей, инфицированных коронавирусом, заболевание протекает в (относительно) легкой форме, а порой и вовсе бессимптомно. В Германии, к примеру, по данным Института имени Роберта Коха, во время первой волны пандемии весной 2020 года почти 80% зараженных перенесли легкую форму ковида. У оставшихся 20% болезнь проходила в тяжелой форме, требующей госпитализации, а порой – и подключения к ИВЛ.
Тем не менее, нет гарантии того, что люди, у которых нет повышенного риска тяжелого течения ковида, перенесут легкую форму заболевания. Немало молодых и здоровых людей попадают в реанимацию и даже умирают. Нельзя также забывать и о «постковидном синдроме» – длительных и тяжелых последствиях коронавирусной инфекции у уже переболевших людей. Хроническая усталость или системные поражения сосудов, относящиеся к самым частым признакам «постковида», могут встречаться даже у тех, кто переболел им в легкой форме.
Пока что неизвестно, как долго длятся эти последствия, говорит DW Райнхольд Фёрстер, вице-президент Немецкого общества иммунологии. Поэтому, по его словам, те, кто предпочитают заразиться коронавирусом вместо того, чтобы получить прививку, подвергают себя большому риску.
Нет гарантии того, что люди, у которых нет повышенного риска тяжелого течения ковида, перенесут легкую форму заболевания. Немало молодых и здоровых людей попадают в реанимацию и даже умирают. Нельзя также забывать и о «постковидном синдроме» – длительных и тяжелых последствиях коронавирусной инфекции у уже переболевших людей
Второй аргумент в пользу вакцинации состоит в том, что иммунная система реагирует на вакцину иначе, чем на реальное заражение коронавирусом. «Вакцинация существенно усиливает долгосрочный иммунитет против инфекции», – говорит вирусолог Кристиан Дростен в своем подкасте Das Coronavirus-Update. На данный момент можно сказать, что после вакцинации образуется больше антител, и они дольше остаются в организме.
Это подтверждают и результаты еще не опубликованного научного исследования Райнхольда Фёрстера. «Речь идет о количестве и качестве выработанных в ходе вакцинации антител, – говорит он. – Качество заключается главным образом в их аффинности, то есть в том, насколько прочно антитело прикрепляется к спайковому белку патогена и тем самым предотвращает инфекцию». После двух доз прививки BioNTech/Pfizer и число антител, и их аффинность намного выше, чем после перенесенного заболевания.
Последствия прививки от коронавируса. Разоблачаем мифы о вакцинации
Вакцины против коронавируса изменяют человеческую ДНК. Прививка повышает риск бесплодия. Иммунитет после ковида выше, чем после прививки. Правда это или ложь, выясняла DW.
С тех пор, как вакцины от коронавируса стали доступны для большинства жителей планеты, данных о них становится все больше. Неудивительно, что этот нескончаемый поток не всегда понятной информации порождает неуверенность и создает благодатную почву для появления нелепых слухов. DW разоблачила четыре самых распространенных мифа о вакцинации.
DW разоблачила четыре самых распространенных мифа о вакцинации.
Миф №1: Вакцины мРНК изменяют человеческую ДНК
Фактчек DW: неправда
Многих сбивает с толку сходство слов ДНК и мРНК и тот факт, что обе макромолекулы имеют отношение к генетической информации. Тем не менее, это не одно и то же. Совершим краткий экскурс в генетику: ДНК — дезоксирибонуклеиновая кислота — одна из трех основных макромолекул (две другие — РНК и белки), которая отвечает за хранение и передачу из поколения в поколение генетической программы развития живых организмов и хранит биологическую информацию в виде генетического кода, состоящего из строительных блоков — нуклеотидов. Вторая основная макромолекула, РНК, — рибонуклеиновая кислота — также играет важную роль в кодировании, прочтении и регуляции генов. Кроме того, РНК несет ответственность за программирование синтеза белков в живых организмах, отвечая тем самым за фактическую реализацию «строительных планов» ДНК.
Генетический материал некоторых вирусов, в том числе вируса SARS-CoV-2, тоже представлен рибонуклеиновой кислотой, и вирусы используют это для размножения в клетках живых организмов. Но человеческий организм распознает захватчика по спайковому белку и создает Т-клетки (Т-лимфоциты) и антитела, уничтожающие вирус.
Цель вакцинации — вызвать иммунный ответ на патоген без необходимости проникновения в организм всего вируса SARS-CoV-2. Поэтому мРНК-вакцина «доставляет» в организм лишь его небольшой фрагмент: синтетически разработанную часть мРНК — строительную «инструкцию» для синтеза спайкового белка, «упакованную» в липидную наночастицу, которая служит «средством доставки» в клетку. Попав туда, генетический механизм следует «инструкциям» для производства вирусного белка, который затем выделяется на поверхность клетки и стимулирует иммунную систему для выработки ответа на патоген.
Но у РНК коронавируса нет доступа к ядру клетки, поэтому он не может добраться до нашего генома и смешаться с ним. После того, как организм вырабатывает антитела, клетка разлагает использованную РНК патогена.
После того, как организм вырабатывает антитела, клетка разлагает использованную РНК патогена.
Однако в декабре 2020 года ученые из Массачусетского технологического института установили, что в случае заражения коронавирусом фрагменты генома SARS-CoV-2 могут включиться в геном человека с помощью гена обратной транскриптазы. Этот фермент превращает РНК в ДНК — а ДНК, в свою очередь, имеет доступ к ядру клетки. Нерецензированный препринт исследования был опубликован на портале bioRxiv и вызвал бурную дискуссию в научном сообществе.
Дэвид Балтимор, вирусолог и нобелевский лауреат, получивший премию за открытие гена обратной транскриптазы, в интервью журналу Science заявил, что работа «поднимает много интересных вопросов». Вместе с тем он подчеркнул, что исследование лишь показало, что фрагменты SARS-CoV-2 могут быть интегрированы в ядро клетки, но при этом не образуют инфекционного материала. «Вероятно, это биологический тупик», — сказал Балтимор.
Вальдемар Коланус (Waldemar Kolanus), директор Института фундаментальных медико-биологических исследований LIMES при Боннском университете, в интервью DW отметил, что установленный в исследовании механизм не имеет ничего общего с механизмом вакцинации. По его словам, структура синтетической мРНК вируса, являющейся частью вакцины, была изменена для того, чтобы предотвратить ее немедленное разрушение клетками. «Вероятно, этот процесс невозможно трансформировать в обратную сторону. В этом отношении мРНК-вакцины намного безопаснее, чем реальный вирусный геном», — объясняет он.
По его словам, структура синтетической мРНК вируса, являющейся частью вакцины, была изменена для того, чтобы предотвратить ее немедленное разрушение клетками. «Вероятно, этот процесс невозможно трансформировать в обратную сторону. В этом отношении мРНК-вакцины намного безопаснее, чем реальный вирусный геном», — объясняет он.
Миф №2: Прививки от коронавируса повышают риск бесплодия у женщин
Фактчек DW: неправда
Основой для этого мифа стало письмо антиваксеров в адрес Европейского агентства лекарственных средств (EMA) , в котором утверждалось, что антитела, вырабатывающиеся вследствие вакцинации, реагируют не только на спайковый белок коронавируса, но и на другой, схожий с ним белок: синтицин-1. Этот протеин необходим для формирования плаценты в матке. Подавление его активности при иммунном ответе после вакцинации BioNTech/Pfizer, якобы, ведет к бесплодию.
«Есть множество причин, по которым эти утверждения изначально безосновательны», — говорит в интервью DW Удо Маркерт (Udo Markert), руководитель плацентарной лаборатории университетской клиники в Йене. Прежде всего, сходство между спайковым белком коронавируса и синтицином-1 минимально: всего 0,75 процента.
Прежде всего, сходство между спайковым белком коронавируса и синтицином-1 минимально: всего 0,75 процента.
Ранее исследователи изучали риск нежелательного взаимодействия между синтицином-1 и антителами, которые вырабатываются при приеме препарата против рассеянного склероза. Этот медикамент должен воздействовать на белок, на 81 процент сходный с синтицином-1. Но даже в этом случае не было установлено существенного негативного влияния на синтицин-1.
Еще одно логическое несоответствие, доказывающее абсурдность мифа о бесплодии после вакцинации, по словам Удо Маркерта, состоит в том, что при заражении коронавирусом в организме женщины оказывается куда больше спайкового белка, чем после прививки. «Это означало бы, — говорит ученый, — что инфицирование SARS-CoV-2 несет в себе гораздо более серьезную угрозу бесплодия, чем прививка». При этом, добавляет Маркерт, было установлено, что женщины, зараженные вирусом SARS при вспышке атипичной пневмонии в 2002-2003 годах, не подвергались никакому риску бесплодия, а спайковый белок этого вируса практически идентичен протеину SARS-CoV-2.
Наконец, свой вердикт вынесло и Британское общество по вопросам фертильности. «Нет никаких доказательств и теоретических оснований для утверждения, что какая-либо из вакцин против ковида влияет на фертильность женщин или мужчин», — говорится в заявлении этой организации.
Миф №3: Создание и разработка вакцины происходили слишком быстро
Фактчек DW: не совсем так
Обычно на разработку и сертификацию вакцины уходит от 10 до 15 лет, а в исключительных случаях — даже больше. Первые вакцины против коронавируса появились менее чем через год после начала пандемии. На первый взгляд, вполне объяснимо, что необычайно высокие темпы создания препаратов вызывают у многих недоверие. Но скорость этого процесса объясняется несколькими, вполне объективными, обстоятельствами.
Во-первых, предварительные знания. Разработка вакцин основана на уже исследованных или испытанных технологиях. Так, ученым изначально было многое известно о других коронавирусах, вызывающих атипичную пневмонию SARS (в 2002-2003 годах) или MERS (в 2012 году). Работы по созданию вакцин против этих типов коронавируса велись уже во времена предыдущих эпидемий.
Работы по созданию вакцин против этих типов коронавируса велись уже во времена предыдущих эпидемий.
Во-вторых, финансовая поддержка. В разработку вакцины против SARS-CoV-2 были вложены колоссальные суммы денег, благодаря чему ученые во всем мире смогли работать с совершенно другими объемами ресурсов. Это дало им возможность, к примеру, увеличить число научных сотрудников, параллельно проводить большое количество исследований и так далее.
В-третьих, ускоренный процесс испытаний. Утверждение, что обычно испытания вакцины длятся около десяти лет, вводит в заблуждение, отмечает в интервью Би-Би-Си Марк Тошнер, участвующий в разработке вакцины AstraZeneca. Много времени, по его словам, уходит на ожидание: денег, необходимого числа участников испытаний, разрешений на проведение тестов. Но во времена пандемии время было решающим фактором, поэтому некоторые процессы проводились параллельно. Например, регистрация вакцин часто велась в режиме так называемой последовательной экспертизы регистрационного досье (rolling review): первые данные тестов анализировались еще в процессе проведения испытаний, а не после их окончания. Несмотря на рекордные сроки разработки вакцин, их регистрация — по крайней мере, на европейском рынке, — сопровождалась всеми обычными строгими процедурами контроля Европейского агентства лекарственных средств (EMA).
Несмотря на рекордные сроки разработки вакцин, их регистрация — по крайней мере, на европейском рынке, — сопровождалась всеми обычными строгими процедурами контроля Европейского агентства лекарственных средств (EMA).
Миф №4: Иммунитет после перенесенного заболевания защищает лучше иммунитета после вакцины
Фактчек DW: неверно
У большей части людей, инфицированных коронавирусом, заболевание протекает в (относительно) легкой форме, а порой и вовсе бессимптомно. В Германии, к примеру, по данным Института имени Роберта Коха, во время первой волны пандемии весной 2020 года почти 80 процентов зараженных перенесли легкую форму ковида. У оставшихся 20 процентов болезнь проходила в тяжелой форме, требующей госпитализации, а порой — и подключения к ИВЛ.
Тем не менее, нет гарантии того, что люди, у которых нет повышенного риска тяжелого течения ковида, перенесут легкую форму заболевания. Немало молодых и здоровых людей попадают в реанимацию и даже умирают.
Нельзя также забывать и о «постковидном синдроме» — длительных и тяжелых последствиях коронавирусной инфекции у уже переболевших людей. Хроническая усталость или системные поражения сосудов, относящиеся к самым частым признакам «постковида», могут встречаться даже у тех, кто переболел им в легкой форме.
Пока что неизвестно, как долго длятся эти последствия, говорит DW Райнхольд Фёрстер (Reinhold Förster), вице-президент Немецкого общества иммунологии. Поэтому, по его словам, те, кто предпочитает заразиться коронавирусом вместо того, чтобы получить прививку, подвергают себя большому риску.
Вторая причина, говорящая в пользу вакцинации, состоит в том, что иммунная система реагирует на вакцину иначе, чем на реальное заражение коронавирусом. «Вакцинация существенно усиливает долгосрочный иммунитет против инфекции», — говорит вирусолог Кристиан Дростен в своем подкасте Das Coronavirus-Update. На данный момент можно сказать, что после вакцинации образуется больше антител, и они дольше остаются в организме.
Это подтверждают и результаты еще не опубликованного научного исследования Райнхольда Фёрстера. «Речь идет о количестве и качестве выработанных в ходе вакцинации антител, — говорит он. — Качество заключается главным образом в их аффинности, то есть, в том, насколько прочно антитело прикрепляется к спайковому белку патогена и тем самым предотвращает инфекцию». После двух доз прививки BioNTech/Pfizer и число антител, и их аффинность намного выше, чем после перенесенного заболевания.
Deutsche Welle
Исследование вакцины против Covid-19 связывает побочные эффекты с большей реакцией антител
Как вакцина попадает из лаборатории в вашу руку
01:18
— Источник:
CNN Бизнес
Коронавирус
16 видеороликов
Как вакцина попадает из лаборатории в вашу руку
Означает ли приближение зимы новый всплеск Covid-19?
04:20
Сейчас играет
— Источник:
Си-эн-эн
Художник надел 27 защитных костюмов в знак протеста против политики Китая
03:08
Сейчас играет
— Источник:
CNN
Посмотрите, как Гонконг пытается оживить себя после Covid-19
02:23
Сейчас играет
— Источник:
CNN
См. поздно ночью реакцию президента Байдена на заявление о пандемии более
поздно ночью реакцию президента Байдена на заявление о пандемии более
01:45
Сейчас играет
— Источник:
Си-Эн-Эн Бизнес
Доктор Гупта: это лечение «мозгового тумана» от долгого Covid может вас удивить
04:05
Сейчас играет
— Источник:
CNN
Аарон Роджерс рассказывает Джо Рогану, почему он не сделал прививку от Covid
02:16
Сейчас играет
— Источник:
Си-Эн-Эн
Как Covid перевернул жизнь детей
10:16
Сейчас играет
— Источник:
Си-Эн-Эн
‘Не слишком удивительно’: врач отреагировал на положительный тест Байдена на Covid
02:50
Сейчас играет
— Источник:
CNN
Новые исследования предполагают, что Covid-19, вероятно, возник на рынке продуктов питания в Ухане
01:39
Сейчас играет
— Источник:
CNN
Доктор Фаучи сообщает обновленную информацию о заражении Байдена Covid-19
05:50
Сейчас играет
— Источник:
CNN
«Это было вполне предсказуемо»: у врача Байдена положительный результат на Covid-19
01:22
Сейчас играет
— Источник:
CNN
Джилл Байден высказывается после того, как президент Байден заразился Covid-19
00:45
Сейчас играет
— Источник:
CNN
«Я схожу с ума»: китайский вкладчик теряет сбережения в банке
03:58
Сейчас играет
— Источник:
CNN
Врач: вариант Covid-19 BA. 5 очень заразен
5 очень заразен
02:31
Сейчас играет
— Источник:
Си-эн-эн
Д-р Фаучи объясняет, почему новый подвариант BA.5 касается
04:58
Сейчас играет
— Источник:
Си-Эн-Эн
Си-Эн-Эн
—
Согласно новому исследованию, люди, которые сообщали о побочных эффектах вакцин Pfizer/BioNTech и Moderna Covid-19, таких как лихорадка, озноб или мышечная боль, как правило, имели более высокий ответ антител после вакцинации.
Наличие таких симптомов после вакцинации связано с более сильным ответом антител по сравнению с наличием только боли или сыпи в месте инъекции или отсутствием симптомов вообще, говорится в статье, опубликованной в пятницу в журнале JAMA Network Open.
«В заключение, эти результаты поддерживают переосмысление поствакцинальных симптомов как сигналов эффективности вакцины и подкрепляют рекомендации по бустерной вакцинации у пожилых людей», — написали в своей статье исследователи из Колумбийского университета в Нью-Йорке, Университета Вермонта и Бостонского университета.
Фармацевт готовится сделать повторную прививку от COVID-19 во время мероприятия, организованного Департаментом общественного здравоохранения Чикаго в Юго-западном центре для пожилых людей, 9 сентября 2022 года в Чикаго, штат Иллинойс. Недавно разрешенная бустерная вакцина защищает от исходного вируса SARS-CoV-2 и более поздних вариантов омикрон, BA.4 и BA.5.
Скотт Олсон / Getty Images
Сначала на CNN: все больше американцев получают дополнительные прививки, но «этого недостаточно», предупреждает администрация Байдена
cms.cnn.com/_components/paragraph/instances/paragraph_FC05367D-1C4E-8E84-EB66-0AE64732DD09@published» data-editable=»text» data-component-name=»paragraph»>Но даже несмотря на то, что у некоторых людей могут быть небольшие локальные побочные эффекты или вообще отсутствовать симптомы, вакцина по-прежнему вызывает у них сильные иммунные реакции. Почти все участники исследования продемонстрировали положительный ответ антител после введения двух доз вакцин Pfizer/BioNTech или Moderna.
«Я не хочу, чтобы пациент говорил мне: «Боже мой, у меня не было никакой реакции, моя рука не болела, у меня не было лихорадки». Вакцина не сработала». Я не хочу, чтобы такой вывод был сделан», — сказал доктор Уильям Шаффнер, профессор отделения инфекционных заболеваний Медицинского центра Университета Вандербильта и медицинский директор Национального фонда инфекционных заболеваний. , который не участвовал в новом исследовании.
, который не участвовал в новом исследовании.
«Это больше для того, чтобы убедить людей, у которых была реакция, что это их иммунная система, на самом деле, довольно хорошо реагирует на вакцину, даже если она вызвала у них некоторый дискомфорт», — сказал Шаффнер.
Исследователи проанализировали данные о 928 взрослых, которые сами сообщили о том, какие симптомы они испытали после вакцинации Pfizer/BioNTech или Moderna Covid-19, а также предоставили высохшую каплю крови для тестирования на антитела. Большинство участников были белыми взрослыми со средним возрастом 65 лет.
Исследователи обнаружили, что после любой дозы вакцины 446 или 48% участников сообщили о системных симптомах, в то время как 12% сообщили только о местных симптомах, а 40% сообщили об отсутствии симптомов вообще.
Между тем, реактивность антител наблюдалась у 444 или 99% участников с системными симптомами, у 99% участников только с местными симптомами и у 98% участников без симптомов.
«На протяжении многих лет многие люди размышляли о том, могут ли люди, у которых была более сильная реакция на вакцину, на самом деле иметь более сильный иммунный ответ», — сказал Шаффнер. «И эти данные, похоже, подтверждают это».
Некоторые люди более склонны к побочным эффектам вакцины против COVID-19
Образец: декабрь 2022 г.

Дата: 1 декабря 2022 г.
//
Источник: Новости клинической лаборатории
Темы:
- Популяция/тип пациента,
- Вирусы/микробы
Среди лиц, получивших вакцины против COVID-19, молодые люди, женщины и те, кто получил вторую дозу вакцины Moderna против COVID-19, сообщают о большем количестве побочных эффектов от вакцин против COVID-19, которые могли привести к умеренным и тяжелым ограничениям, согласно к недавней статье (Front Public Health 2022; doi: 10.3389/fpubh.2022.975781).
По словам исследователей, эти наблюдения, основанные на данных, предоставленных самими исследователями, могут быть объяснены более высокой концентрацией мРНК в вакцине Moderna. Они добавили, что усиление побочных эффектов в этих группах может быть связано с дополнительным защитным иммунитетом и меньшим количеством прорывных инфекций, как показали другие исследования.
Они добавили, что усиление побочных эффектов в этих группах может быть связано с дополнительным защитным иммунитетом и меньшим количеством прорывных инфекций, как показали другие исследования.
Исследователи считают, что это первое исследование, в котором сравнивались побочные эффекты вакцин Pfizer, Moderna и Johnson & Johnson против COVID-19.75 участников, посетивших Ежегодное научное собрание AACC 2021 года. Общие вопросы веб-опроса Research Electronic Data Capture (REDCap) касались демографии, прошлых и настоящих состояний здоровья, курения, физических упражнений и лекарств. Вопросы, касающиеся COVID-19, касались статуса и типа вакцины против SARS-CoV-2, побочных эффектов вакцины после каждой дозы, а также того, были ли у респондентов ревакцинации, предыдущие инфекции COVID-19, диагностическое тестирование, симптомы COVID-19 и их тяжесть.
47,1 % участников были мужчинами, а их средний возраст – 50 лет. Чаще всего вводили вакцину Pfizer, о получении которой сообщили 56,4 % респондентов, за ней следуют Moderna (32 %) и Johnson & Johnson (7,1 %). Не было существенных различий в типе полученной вакцины в зависимости от возраста, состояния здоровья, курения, физических упражнений, типа или количества рецептурных лекарств. О побочных эффектах чаще сообщалось после введения второй дозы вакцин Moderna и Pfizer или однократной дозы вакцин Johnson & Johnson. Мужчины значительно реже сообщали о побочных эффектах, в то время как женщины значительно чаще сообщали о реакциях в месте инъекции, усталости, головной боли, мышечной боли, ознобе и тошноте. В анализе многофакторной логистической регрессии вторая доза вакцины Moderna была связана со значительно более высоким риском побочных эффектов, чем вторая доза Pfizer и однократная доза вакцины Johnson & Johnson.
Не было существенных различий в типе полученной вакцины в зависимости от возраста, состояния здоровья, курения, физических упражнений, типа или количества рецептурных лекарств. О побочных эффектах чаще сообщалось после введения второй дозы вакцин Moderna и Pfizer или однократной дозы вакцин Johnson & Johnson. Мужчины значительно реже сообщали о побочных эффектах, в то время как женщины значительно чаще сообщали о реакциях в месте инъекции, усталости, головной боли, мышечной боли, ознобе и тошноте. В анализе многофакторной логистической регрессии вторая доза вакцины Moderna была связана со значительно более высоким риском побочных эффектов, чем вторая доза Pfizer и однократная доза вакцины Johnson & Johnson.
Исследователи отмечают, что исследование ограничено популяцией участников, которая не представляет население США, и невозможностью определить, был ли у пациентов положительный результат на SARS-CoV-2 до или после вакцинации.
ВЫСОКОЧУВСТВИТЕЛЬНЫЕ ТЕСТЫ СРБ НЕ ТРЕБУЮТСЯ ДЛЯ НЕКОТОРЫХ ПАЦИЕНТОВ
Более дешевые тесты на С-реактивный белок (СРБ) для определения значений СРБ в более низких диапазонах сильно коррелируют с более дорогими высокочувствительными (вч) тестами СРБ и могут заменить их для оценки низких уровень воспаления и оценка сердечно-сосудистого риска согласно недавнему ретроспективному обсервационному когортному исследованию (J Appl Lab Med 2022; doi: doi. org/10.109).3/jaLM/jfac069).
org/10.109).3/jaLM/jfac069).
Поскольку измерения обычного недорогого СРБ стали очень чувствительными, с нижним пределом обнаружения 0,3 мг/л, исследователи стремились сравнить и изучить связь между СРБ и вч-СРБ.
Они ретроспективно проанализировали данные 607 последовательных пациентов, направленных для оценки сердечно-сосудистого риска с помощью вч-СРБ. Исследователи проанализировали данные 570 пациентов и распределили их по группам низкого, среднего и высокого риска на основе пороговых значений hs-CRP менее 1 мг/л, 1–3 мг/л и более 3 мг. /л соответственно. Исследователи оценили корреляцию между hs-CRP и CRP с помощью статистики каппа и визуализировали с помощью графика Бланда-Альтмана. Они также определили связь между hs-CRP и возникновением острого инфаркта миокарда, инсульта, шунтирования или чрескожного коронарного вмешательства с помощью регрессионного анализа Кокса, визуализированного с помощью кривых Каплана-Мейера.
Исследователи наблюдали реклассификацию общего числа в 8,6% случаев для групп риска СРБ, демонстрируя совпадение 91,4%. Корреляция между СРБ и вч-СРБ была значительной, с P более 0,001 и регрессией Спирмена R2 +0,98. На графике Бланда-Альтмана средняя разница между СРБ и вч-СРБ составила 0,19 мг/л. Сердечно-сосудистые события с большей вероятностью возникали у пожилых пациентов с уровнем вч-СРБ более 3 мг/л и ИБС в анамнезе
Корреляция между СРБ и вч-СРБ была значительной, с P более 0,001 и регрессией Спирмена R2 +0,98. На графике Бланда-Альтмана средняя разница между СРБ и вч-СРБ составила 0,19 мг/л. Сердечно-сосудистые события с большей вероятностью возникали у пожилых пациентов с уровнем вч-СРБ более 3 мг/л и ИБС в анамнезе
Оценка только маркеров воспаления может играть второстепенную роль по сравнению с другими установленными факторами риска исследователи сказали. Они отметили, что повышенный СРБ полезен для выявления пациентов с более высоким риском и для прогнозирования дальнейших сердечно-сосудистых событий и смертности.
Ограничения исследования включают его обсервационный дизайн и тот факт, что оно проводилось в одном центре, больнице третичного уровня, в которой некоторые редкие заболевания могли быть чрезмерно представлены. Только у 18,3% пациентов в исследовании было проведено многократное измерение вч-СРБ, что является предпочтительным для правильного отнесения к группе риска.
СЕКВЕНИРОВАНИЕ ОДНОМОЛЕКУЛ МОЖЕТ УЛУЧШИТЬ ПРОИЗВОДСТВО ЖИДКОЙ БИОПСИИ РАКА
Секвенирование одиночных молекул позволяет обнаруживать длинные бесклеточные (cf) ДНК и проводить прямой анализ метилирования у онкологических больных, открывая новые возможности для жидкостной биопсии, согласно последним исследованиям (Clin Chem 2022). ; doi.org/10.1093/клинхем/hvac086).
В то время как циркулирующая опухолевая ДНК стала важным инструментом лечения рака, предыдущие исследования циркулирующей вкДНК были сосредоточены на коротких фрагментах ДНК. Между тем, традиционный подход к анализу метилирования, бисульфитное секвенирование, вызывает деградацию ДНК и не идеален для оценки свойств длинных ДНК и паттернов метилирования.
В ответ исследователи провели экспериментальное исследование, чтобы определить, может ли секвенирование одиночных молекул для биопсии раковой жидкости с помощью секвенирования ДНК плазмы в режиме реального времени (SMRT) обеспечить прямую и параллельную оценку как длинной вкДНК, молекулы и характер их метилирования.
Для каждой молекулы исследователи выполнили анализ размера фрагмента и прямого анализа метилирования и рассчитали показатель метилирования для моделей метилирования одиночных молекул у 13 пациентов с гепатоцеллюлярной карциномой (ГЦК), 13 пациентов с инфекцией гепатита В и 15 здоровых людей из контрольной группы.
Средний процент молекул ДНК плазмы длиннее 1 т.п.н. по результатам секвенирования SMRT у пациентов с ГЦК составил 15,7%, что в 350 раз выше, чем при секвенировании с коротким чтением.
Длина самой длинной молекулы ДНК плазмы, несущей мутантный аллель, составляет 13 585 п.н., что свидетельствует о существовании длинных молекул вкДНК опухолевого происхождения у больных раком. Исследователи смогли обобщить дифференциальные размеры до более широкого диапазона размеров до 3 кб. Пациенты с ГЦК, как правило, выделяют в плазму больше фрагментов ДНК, полученных из печени, по сравнению с носителями ВГВ или здоровыми людьми.
Присутствие длинной опухолевой вкДНК может привести к смещению текущего фокуса биопсии раковой жидкости с коротких молекул вкДНК размером 250 п.