Содержание
Родителям о профилактических прививках детям
Родителям о профилактических прививках детям
Уважаемые родители!
Вам необходимо знать, что только профилактические прививки
могут защитить Вашего ребенка от таких заболеваний, как полиомиелит, дифтерия, коклюш, туберкулез, столбняк, гепатит В, корь, эпидемический паротит (свинка), краснуха.
Чем же опасны заболевания, прививки против которых включены в Национальный календарь профилактических прививок России?
Полиомиелит(или детский паралич) — острое инфекционное заболевание преимущественно, поражающее центральную нервную систему, в первую очередь спинной мозг. Заболевание приводит к развитию параличей, приводящих заболевшего ребенка к инвалидизации.
Острый гепатит В— тяжелое инфекционное заболевание, характеризующееся воспалительным поражением печени. Перенесенный в раннем возрасте вирусный гепатит В в 50-95% случаев переходит в хроническую форму, приводящую в дальнейшем к циррозу печени и первичному раку печени. Чем младше возраст, в котором происходит инфицирование, тем выше вероятность стать хроническим носителем вируса.
Чем младше возраст, в котором происходит инфицирование, тем выше вероятность стать хроническим носителем вируса.
Туберкулез — заболевание поражает лёгкие и бронхи, однако возможно поражение и других органов. При туберкулезе возможно развитие генерализованных форм, в том числе и туберкулезного менингита, устойчивых к противотуберкулезным препаратам.
Коклюш— инфекционное заболевание дыхательных путей. Опасным является поражение легких (бронхопневмония), особенно в грудном возрасте. Серьезным осложнением является энцефалопатия, которая вследствие возникновения судорог, может привести к смерти или оставить после себя стойкие повреждения, глухоту или эпилептические приступы.
Дифтерия— острое инфекционное заболевание, характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фибринного налета. Возможны такие осложнениям дифтерии как инфекционно-токсический шок, миокардиты, моно- и полиневриты, включая поражения черепных и периферических нервов, поражения надпочечников, токсический нефроз.
Столбняк— поражает нервную систему и сопровождается высокой летальностью вследствие паралича дыхания и сердечной мышцы.
Корь— заболевание может вызвать развитие отита, пневмонии, не поддающейся антибиотикотерапии, энцефалит. Риск тяжелых осложнений и смерти особенно высок у маленьких детей.
Эпидемический паротит (свинка)— заболевание может осложняться серозным менингитом, в отдельных случаях воспалением поджелудочной железы. Свинка является одной из причин развития мужского и женского бесплодия, так как вирус может поражать яички и яичники.
Краснуха— представляет большую опасность для беременных, которые могут заразиться от больных детей. Заболевание краснухой беременных очень часто приводит к развитию множественных уродств плода, выкидышам и мертворождениям.
РОДИТЕЛИ! ПОМНИТЕ!
Прививая ребенка, Вы защищаете его от инфекционных заболеваний!
Отказываясь от прививок, Вы рискуете здоровьем и жизнью Вашего ребенка!
Помогите Вашему ребенку!
Защитите его от инфекционных заболеваний, и от вызываемых ими тяжелых осложнений и последствий!
Дайте ему возможность бесплатно получить необходимую прививку в строго определенном возрасте
Сроки проведения вакцинации в соответствии с
Национальным календарем профилактических прививок
|
Возраст ребенка
|
Вид прививки
|
|
Новорожденные
(в первые 12 часов жизни)
|
Первая прививка (вакцинация) против вирусного гепатита В.
|
|
3-7 день жизни
|
Прививка (вакцинация) против туберкулеза.
|
|
1 месяц
|
Вторая прививка (вакцинация)против вирусного гепатита В.
|
|
3 месяца
|
Первая прививка (вакцинация)против дифтерии, коклюша, столбняка, полиомиелита.
|
|
4,5 месяца
|
Вторая прививка (вакцинация)против дифтерии, коклюша, столбняка, полиомиелита.
|
|
6 месяцев
|
Третья прививка (вакцинация)против дифтерии, коклюша, столбняка, полиомиелита.
|
|
12 месяцев
|
Первая прививка (вакцинация) против кори, эпидемического паротита, краснухи
|
|
18 месяцев
|
Повторная прививка (первая ревакцинация) против дифтерии, коклюша, столбняка, полиомиелита.
|
|
20 месяцев
|
Повторная прививка (вторая ревакцинация) против полиомиелита.
|
|
6 лет
|
Повторная прививка (ревакцинация) против кори, краснухи, эпидемического паротита.
|
|
6-7 лет
|
Повторная прививка (вторая ревакцинация) против дифтерии, столбняка.
|
|
7 лет
|
Повторная прививка (ревакцинация) против туберкулеза.
|
|
14 лет
|
Повторная прививка (третья ревакцинация) против дифтерии, столбняка, полиомиелита. Повторная прививка (ревакцинация) против туберкулеза.
|
Часто родители задают вопросы по поводу проведения профилактических прививок. Вот некоторые из них:
Всем ли детям можно делать прививки?
Существуют медицинские противопоказания к проведению профилактических прививок. Их определяет только врач.
Их определяет только врач.
Почему прививки делают повторно?
Для выработки и поддержания надежного иммунитета.
Можно ли прививать часто болеющих, ослабленных детей?
Ослабленных детей необходимо прививать в первую очередь, так как они наиболее подвержены инфекциям, протекающим у них, как правило, в тяжелой форме. Сроки проведения прививок таким детям определяет врач.
Не вызывают ли вакцины аллергию у детей?
Научные исследования и клинические наблюдения показывают, что даже у детей с аллергией вакцины не вызывают аллергических реакций.
Может ли быть у ребенка реакция на прививку?
У детей после прививки могут развиться реакции в месте введения вакцины (краснота, отечность, болезненность) и общие реакции (повышение температуры и нарушение самочувствия, сна, аппетита, плаксивость и т.п.). Местные реакции, а также общие реакции после введения инактивированных вакцин развиваются в первые 24 часа. Их продолжительность, как правило, не превышает 3-х дней. Общие реакции после прививок вакцинами против кори, эпидемического паротита, краснухи появляются в период от 5 до 14 суток после прививки.
Общие реакции после прививок вакцинами против кори, эпидемического паротита, краснухи появляются в период от 5 до 14 суток после прививки.
Может ли заболеть привитый ребенок?
Да, может, так как ни одна вакцина не дает 100% гарантии защиты от инфекции. Но это происходит редко. Привитый ребенок переносит заболевание в легкой форме и без осложнений.
Как нужно подготовить ребенка к прививкам?
Перед прививкой и после прививки постарайтесь не включать в питание ребенка новых пищевых продуктов, а также продуктов, на которые Ваш ребенок реагирует аллергическими проявлениями. В это же время ребенка следует предохранять как от переохлаждения, так и от перегревания, а также от контактов с инфекционными больными.
В чем нуждается ребенок после проведения прививки?
Во внимательном отношении со стороны родителей. В случае изменения поведения ребенка, повышения температуры до 38 С и выше, появления жалоб, родители должны обязательно обратиться к врачу.
Федеральное государственное учреждение здравоохранения «Центр гигиенического образования населения» Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
Мы привыкли относиться несерьезно к так называемым «детским» инфекциям. Однако безобидность таких инфекций кажущаяся. Они могут тяжело протекать у детей. Но у взрослых они протекают гораздо тяжелее. Корь — острая болезнь вирусной природы с воздушно-капельным путем передачи. Болезнь высококонтагиозна. Не иммунизированные и не болевшие корью при контакте с больным заражаются почти в 100% случаев независимо от возраста. Источником заражения является больной человек, который выделяет вирус при чихании, кашле, с капельками слюны. Первые признаки заболевания появляются на 9-11 день после заражения и характеризуются повышением температуры тела до 38 градусов и выше, недомоганием, насморком, кашлем, воспалением конъюнктивы. Корь страшна осложнениями: у каждого десятого ребенка, заболевшего корью, встречаются пневмонии, тяжелые отиты, стоматиты. К тяжелым осложнениям, наблюдающимся в любом возрасте, относятся менингоэнцефалит, энцефалопатия, полиневрит, серозный менингит, энцефаломиелит. Самый надежный способ защиты от кори — это прививка. Согласно Национальному календарю профилактических прививок Российской Федерации прививки против кори в плановом порядке проводятся двукратно: детям в возрасте 12 месяцев (вакцинация – первая прививка) и в 6 лет (ревакцинация — вторая прививка).Кроме того, иммунизация необходима всем взрослым до 35-ти лет: не привитым ранее, не имеющим сведений о прививках против кори и не болевшим корью прививки проводятся двукратно с интервалом не менее 3 месяцев между прививками согласно инструкции по применению вакцины. Краснуха – острая респираторная вирусная инфекция, передающаяся воздушно – капельным путем. Вирус краснухи высококонтагиозен, поэтому возможно образование эпидочагов. Источником заражения является больной человек, который представляет опасность для окружающих в течение 7 дней до и 7-10 дней после появления сыпи. Существует только один способ защитить население от этой инфекции – привить не менее 95% детского населения и женщин детородного возраста! Туберкулёз – хроническое инфекционное заболевание, при котором источником инфекции могут быть больные люди и животные. Самое главное – заболевание излечимо. (Подробнее)
Энтеровирусная инфекция — группа острых заболеваний, вызываемых энтеровирусами. Характеризуется она многообразием клинических проявлений от легких лихорадочных состояний до тяжелых менингитов. Энтеровирусы устойчивы во внешней среде и длительное время могут сохраняться в сточных водах, плавательных бассейнах, открытых водоемах, предметах обихода, продуктах питания (молоко, фрукты, овощи). Энтеровирусные инфекции характеризуются быстрым распространением заболевания. Возможные пути передачи инфекции: воздушно-капельный, контактно-бытовой, пищевой и водный. Серозный менингит является наиболее типичной и тяжелой формой энтеровирусной инфекции. Источником инфекции являются больные и вирусоносители, в том числе больные бессимптомной формой. Заболевание начинается остро, с подъема температуры тела до 30-40 градусов. Появляется сильная головная боль, головокружение, рвота, иногда боли в животе, спине, судорожный синдром, нередко выраженные катаральные проявления со стороны ротоглотки, верхних дыхательных путей. При появлении аналогичных жалоб необходимо срочно изолировать больного, так как он является источником заражения для окружающих, и обратиться к врачу. Учитывая возможные пути передачи, меры личной профилактики должны заключаться в соблюдении правил личной гигиены, соблюдении питьевого режима (кипяченая вода, бутилированная вода), тщательной обработки употребляемых фруктов, овощей и последующим ополаскиванием кипятком. Ни в коем случае не допускать посещения ребенком организованного детского коллектива (школа, детские дошкольные учреждения) с любыми проявлениями заболевания. При первых признаках заболевания необходимо немедленно обращаться за медицинской помощью, не заниматься самолечением! Полиомиелит. В мире более 10 млн. детей и взрослых страдают параличами вследствие перенесенного полиомиелита. В 1988 г. Всемирная ассамблея здравоохранения поставила перед ВОЗ задачу ликвидации полиомиелита во всем мире с полным прекращением циркуляции дикого полиовируса. За последнее десятилетие количество случаев полиомиелита сократилось в 10 раз. Существуют территории, свободные от циркуляции дикого вируса, который является основным источником полиомиелита, завозимого из регионов, не благополучных по полиомиелиту. Для ликвидации полиомиелита необходимо достичь 95% охвата населения прививками. Среди осложнений эпидемического полиомиелита наиболее часто встречаются пневмонии, воспалительные процессы в мочевых путях и поражения сердечной мышцы. Диагностика полиомиелита Распознать полиомиелит при клинически выраженной форме нетрудно по характерным для него признакам, таким как острое начало с выраженным подъемом температуры, быстрое развитие вялых параличей, их ассиметричность, преимущественное поражение нижних конечностей. Для подтверждения диагноза проводится исследование спинномозговой жидкости, в которой обнаруживаются типичные для полиомиелита изменения: увеличенное содержание белка и пр. Затруднения возникают при диагностике полиомиелита в ранней препаралитической стадии, его абортивной и апаралитической форм. Среди лабораторных методов подтверждения диагноза полиомиелитной инфекции широко распространены вирусологические и серологические исследования. Полиомиелит необходимо отличать от ряда сходных по клиническим проявлениям заболеваний: травм костей и суставов, полирадикулитов, полиневритов, клещевых энцефалитов и пр. Полиомиелит легкой степени тяжести очень легко спутать с полиомиелиоподобными заболеваниями, вызываемыми вирусами Коксаки и ЕСНО. Полиомиелиты с поражением лицевой мимической мускулатуры следует отличать от параличей лицевого нерва другого происхождения. Менингиальную форму полиомиелита можно смешать с разнообразными формами менингита. Исходы и прогноз Исход заболевания во многом зависит от своевременности диагностики и лечения. Однако среди больных полиомиелитом нередко регистрируются случаи со смертельным исходом, причем риск летальности повышается с возрастом: среди взрослых она значительно выше, чем у маленьких детей. Как правило, смерть наступает на 3-7 день болезни. Смертность в более поздние сроки обычно связана с возникновением осложнений, преимущественно пневмонии. Примерно в 50-60% случаев после перенесенного полиомиелита развиваются стойкие параличи с явлениями атрофии и нередко деформации конечностей. При этом учитывается, что, чем раньше началось восстановление функции, тем благоприятней прогноз. Профилактика и мероприятия по борьбе с заболеванием При выявлении больного полиомиелитом в детском дошкольном учреждении на всю группу накладывается карантин на 20 дней. Подростки и взрослые, имевшие контакт с заболевшим полиомиелитом, подвергаются медицинскому наблюдению в течение 20 дней с момента изоляции больного. С целью профилактики заболевания проводится плановая вакцинация против полиомиелита детям с 3-месячного возраста и до 15 лет включительно. На первом году жизни ребенка делаются 3 профилактические прививки от полиомиелита с интервалами между ними в 1,5 месяца, а затем 4 ревакцинации, 1-я и 2-я из которых проводятся ребенку соответственно в возрасте 1-2-х лет и 2-3-х лет двукратно с интервалом в 1,5 месяца, а 3-я и 4-я однократно соответственно в 6-7 лет и в 14-15 лет, т. Следует обратить особое внимание, что нет необходимости повторять сделанные прививки из-за допущенных по разным причинам перерывов. Например, если ребенок получил в первый год жизни только 1 прививку вместо положенных 3-х, то на втором году жизни должен вместо положенных 2-х прививок получить 4.
Врач-эпидемиолог ГБУЗ «ЦРБ» г.о. Прохладный и Прохладненского муниципального района Марунина Е.А. 2015 г.
|
Поствакцинальный вариант gbs, проявляющийся краниальным полиневритом и полирадикулопатией
Текст статьи
Меню статьи
- Статья
Текст - Артикул
информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
Плакат Тезисы
Тезисы
Поствакцинальный вариант gbs, проявляющийся краниальным полиневритом и полирадикулопатией
- Wai Foong Hooi,
- Abhishek Malhotra
- Отдел нейробиологии, Barwon Health, Geelong, Vic, Australia
Аннотация
Объективы
Abstract
Объективы
Abstract
. для описания одного болезненного процесса, поражающего сразу несколько черепных нервов. Причины могут быть отнесены к процессам, происходящим в мозговых оболочках; поражения нервов основания черепа, карциноматозные, инфекционные или воспалительные процессы внутри нервов. Синдром Гийена-Барре в течение многих лет считался редкой причиной ПНГ. с 19С 50 по 2016 г. в литературе было опубликовано 15 случаев ПХН, в которых был поставлен диагноз СГБ. У 13 из них предшествовала инфекционная причина (инфекция дыхательных путей/желудочно-кишечного тракта), у 1 — послеродовая и у 2 предшествующих симптомов не было. Наш случай уникален, так как у пациента после вакцинации от гриппа развились симптомы на лице и конечностях.
для описания одного болезненного процесса, поражающего сразу несколько черепных нервов. Причины могут быть отнесены к процессам, происходящим в мозговых оболочках; поражения нервов основания черепа, карциноматозные, инфекционные или воспалительные процессы внутри нервов. Синдром Гийена-Барре в течение многих лет считался редкой причиной ПНГ. с 19С 50 по 2016 г. в литературе было опубликовано 15 случаев ПХН, в которых был поставлен диагноз СГБ. У 13 из них предшествовала инфекционная причина (инфекция дыхательных путей/желудочно-кишечного тракта), у 1 — послеродовая и у 2 предшествующих симптомов не было. Наш случай уникален, так как у пациента после вакцинации от гриппа развились симптомы на лице и конечностях.
Случай Мы сообщаем о 36-летней женщине, у которой через 2 дня после вакцинации против гриппа развились прогрессирующие сенсорные симптомы. Она поступила с усиливающимся онемением левой стороны лица в области распространения тройничного нерва, болью в шее и парестезиями в руках и ногах. Через несколько дней у нее появился хриплый голос и атаксия. МРТ головного мозга показало усиление контраста в участках тройничного и лицевого нервов с обеих сторон. МРТ всего позвоночника показало слабое усиление по ходу нижних нервных корешков в пределах конского хвоста. Исследование спинномозговой жидкости выявило повышенный уровень белка и альбуминоцитологическую диссоциацию. Исследования нервной проводимости показали длительные моторные латентные периоды в срединных нервах, частичную блокаду локтевой моторной проводимости и снижение сенсорной амплитуды SNAP в верхних конечностях. Она была госпитализирована в Университетскую клинику Джилонга и в течение 5 дней лечилась внутривенным иммуноглобулином. Она хорошо ответила на лечение и быстро поправилась. Повторное исследование нервной проводимости через 3 месяца показало улучшение моторной амплитуды, сенсорной амплитуды и параметров латентности.
Через несколько дней у нее появился хриплый голос и атаксия. МРТ головного мозга показало усиление контраста в участках тройничного и лицевого нервов с обеих сторон. МРТ всего позвоночника показало слабое усиление по ходу нижних нервных корешков в пределах конского хвоста. Исследование спинномозговой жидкости выявило повышенный уровень белка и альбуминоцитологическую диссоциацию. Исследования нервной проводимости показали длительные моторные латентные периоды в срединных нервах, частичную блокаду локтевой моторной проводимости и снижение сенсорной амплитуды SNAP в верхних конечностях. Она была госпитализирована в Университетскую клинику Джилонга и в течение 5 дней лечилась внутривенным иммуноглобулином. Она хорошо ответила на лечение и быстро поправилась. Повторное исследование нервной проводимости через 3 месяца показало улучшение моторной амплитуды, сенсорной амплитуды и параметров латентности.
http://dx.doi.org/10.1136/jnnp-2017-316074.68
Статистика с сайта Altmetric.
 com
com
Запрос разрешений
направит вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
Прочитать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Для личных счетов ИЛИ менеджеров институциональных счетов
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
Прочитать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Для личных счетов ИЛИ управляющих корпоративными счетами
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
СМЕРТЕЛЬНЫЙ ИНФЕКЦИОННЫЙ ПОЛИНЕВРИТ В ДЕТСТВЕ: ИНФЕКЦИОННЫЙ НЕЙРОНИТ, ОСТРЫЙ ПОЛИНЕВРИТ С ЛИЦЕВОЙ ДИПЛЕГОИЕЙ, СИНДРОМ ГИЙЕНА-БАРРЕ И ПАРАЛИЧ ЛАНДРИ | Архив неврологии и психиатрии
Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер
Фейсбук
Эл. адрес
адрес
LinkedIn- Процитировать это
- Разрешения
июнь 1942 г.
ЧАРЛЬЗ Д. АРИНГ, MD ; АЛЬБЕРТ Б. САБИН, MD
Принадлежности автора
CINCINNATI
Лаборатория невропатологии больницы общего профиля Цинциннати и Научно-исследовательский фонд детской больницы, а также отделения внутренней медицины (неврологии) и педиатрии Медицинского колледжа Университета Цинциннати.
Арх НейрПсих. 1942;47(6):938-942. doi:10.1001/archneurpsyc.1942.022076005
Полный текст
Абстрактный
Считается, что инфекционный полиневрит редко приводит к летальному исходу в детском возрасте.


 Третья прививка (вакцинация)против вирусного гепатита В.
Третья прививка (вакцинация)против вирусного гепатита В.
 Затем, обычно на 13-14 день, за ушами и на щеках появляется пятнисто-папулезная сыпь, для которой характерно поэтапное высыпание: в течение суток сыпь распространяется на лицо и шею, на вторые сутки – на грудь и руки, на третьи сутки — на всю поверхность туловища и ноги. Сыпь сохраняется в течение 3-4 суток, угасание ее также начинается с лица.
Затем, обычно на 13-14 день, за ушами и на щеках появляется пятнисто-папулезная сыпь, для которой характерно поэтапное высыпание: в течение суток сыпь распространяется на лицо и шею, на вторые сутки – на грудь и руки, на третьи сутки — на всю поверхность туловища и ноги. Сыпь сохраняется в течение 3-4 суток, угасание ее также начинается с лица. Лица до 35-ти лет, привитые ранее однократно, подлежат проведению однократной иммунизации. Следовательно, человек с 6-ти лет и до 35-ти лет включительно должен иметь 2 прививки против кори. Лица, находящиеся в очаге коревой инфекции, не привитые ранее, не имеющие сведения о прививке против кори, не болевшие корью и привитые однократно подлежат иммунизации по эпидемическим показаниям без ограничения возраста. Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации. Специфических лекарственных средств для лечения кори на сегодняшний день не существует и поэтому только прививка может защитить Вас и Вашего ребенка от этой инфекции.
Лица до 35-ти лет, привитые ранее однократно, подлежат проведению однократной иммунизации. Следовательно, человек с 6-ти лет и до 35-ти лет включительно должен иметь 2 прививки против кори. Лица, находящиеся в очаге коревой инфекции, не привитые ранее, не имеющие сведения о прививке против кори, не болевшие корью и привитые однократно подлежат иммунизации по эпидемическим показаниям без ограничения возраста. Вакцины против кори создают надежный иммунитет, сохраняющийся более 20 лет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации. Специфических лекарственных средств для лечения кори на сегодняшний день не существует и поэтому только прививка может защитить Вас и Вашего ребенка от этой инфекции. Инкубационный период (от заражения до клинических проявлений) от 11 до 22 дней. Начало заболевания краснухой острое, характеризуется субфебрильной температурой тела, слабой интоксикацией и увеличением лимфатических узлов. На 1-3 день болезни появляется розовая пятнистая, пятнисто – папулезная сыпь на шее, лице и туловище с последующим распространением на конечности или одновременно на всем теле. Преимущество локализации сыпи – разгибательные поверхности, вокруг суставов, спина, ягодицы. Сыпь сохраняется 1-5 дней. Более всего поражаются дети, особенно 3-6, 7-14 летнего возраста, дети возрастной группы до 1 года за счет материнских антител болеют сравнительно редко. Важно отметить, что особенно опасно первичное инфицирование краснухой для беременных женщин, особенно в первом триместре беременности (16 недель). Вирус проникает через плаценту и поражает эмбриональные ткани. В результате, возможны смерть плода, выкидыш или рождение ребенка с тяжелой патологией (врожденная катаракта, глухота, психическая неполноценность и т.
Инкубационный период (от заражения до клинических проявлений) от 11 до 22 дней. Начало заболевания краснухой острое, характеризуется субфебрильной температурой тела, слабой интоксикацией и увеличением лимфатических узлов. На 1-3 день болезни появляется розовая пятнистая, пятнисто – папулезная сыпь на шее, лице и туловище с последующим распространением на конечности или одновременно на всем теле. Преимущество локализации сыпи – разгибательные поверхности, вокруг суставов, спина, ягодицы. Сыпь сохраняется 1-5 дней. Более всего поражаются дети, особенно 3-6, 7-14 летнего возраста, дети возрастной группы до 1 года за счет материнских антител болеют сравнительно редко. Важно отметить, что особенно опасно первичное инфицирование краснухой для беременных женщин, особенно в первом триместре беременности (16 недель). Вирус проникает через плаценту и поражает эмбриональные ткани. В результате, возможны смерть плода, выкидыш или рождение ребенка с тяжелой патологией (врожденная катаракта, глухота, психическая неполноценность и т. д.). Прививки против краснухи в России начали проводиться с 1996г.: вакцинация в возрасте 12 месяцев, ревакцинация в 6 лет, а также детям не болевшим, не привитым, или привитым однократно от 1 года до 17 лет, и девушкам от 18 до 25 лет, не болевшим, не привитым ранее.
д.). Прививки против краснухи в России начали проводиться с 1996г.: вакцинация в возрасте 12 месяцев, ревакцинация в 6 лет, а также детям не болевшим, не привитым, или привитым однократно от 1 года до 17 лет, и девушкам от 18 до 25 лет, не болевшим, не привитым ранее. Вирус быстро погибает при нагревании, кипячении.
Вирус быстро погибает при нагревании, кипячении. Следует избегать посещения массовых мероприятий, мест с большим количеством людей (общественный транспорт, кинотеатры и т. д.). Рекомендуется влажная уборка жилых помещений не реже 2 раз в день, проветривание помещений.
Следует избегать посещения массовых мероприятий, мест с большим количеством людей (общественный транспорт, кинотеатры и т. д.). Рекомендуется влажная уборка жилых помещений не реже 2 раз в день, проветривание помещений.
 В первом случае материалом для исследования служат фекалии больного, а в течении первой недели болезни — также носоглоточные смывы, во втором — сыворотки крови зараженного. Результаты вирусологических исследований могут быть получены не ранее чем рез неделю, а при серологических методах диагноз полиомиелита может быть подтвержден уже в течение 48 часов.
В первом случае материалом для исследования служат фекалии больного, а в течении первой недели болезни — также носоглоточные смывы, во втором — сыворотки крови зараженного. Результаты вирусологических исследований могут быть получены не ранее чем рез неделю, а при серологических методах диагноз полиомиелита может быть подтвержден уже в течение 48 часов.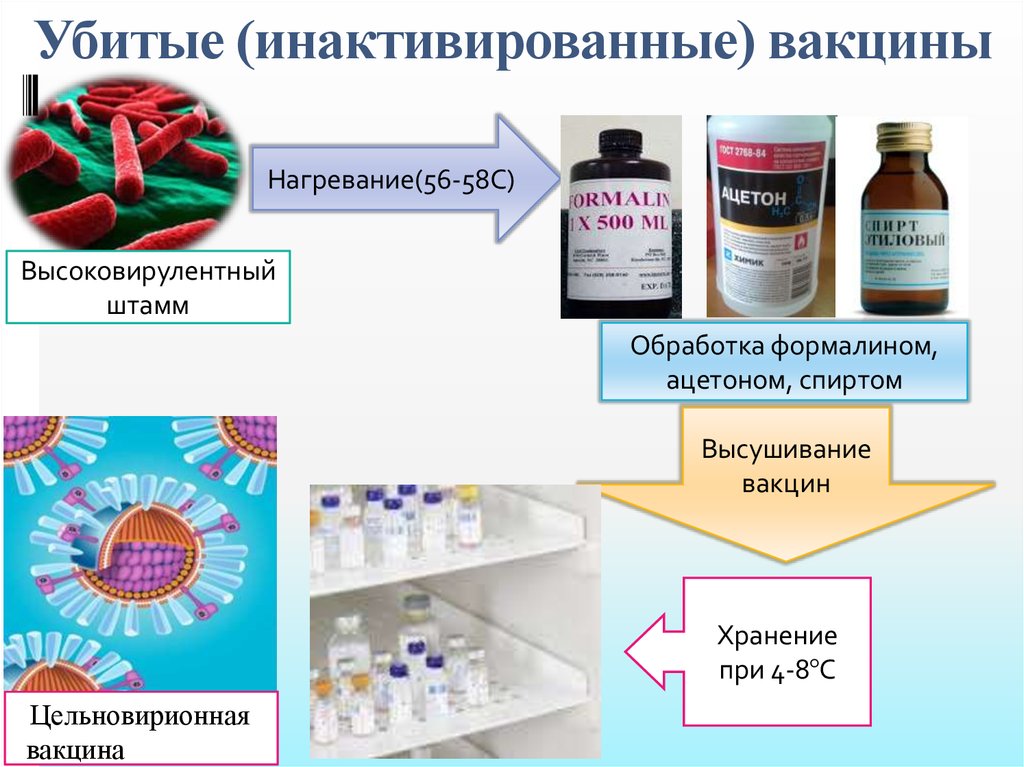 При ранней диагностике полиомиелита и систематическом комплексном лечении в стационаре, а затем долечивании в санатории или на курорте достигаются хорошие результаты: полное или значительное восстановление утраченных двигательных функций.
При ранней диагностике полиомиелита и систематическом комплексном лечении в стационаре, а затем долечивании в санатории или на курорте достигаются хорошие результаты: полное или значительное восстановление утраченных двигательных функций. При регистрации в этом учреждении повторных случаев заболевания группа или учреждение переводятся на круглосуточное содержание детей, при этом производится их ежедневный осмотр с замером температуры тела. Кроме того, в таких коллективах ежедневно производится их ежедневный осмотр с замером температуры тела. Кроме того, в таких коллективах ежедневно проводится текущая, а после снятия карантина — заключительная дезинфекция.
При регистрации в этом учреждении повторных случаев заболевания группа или учреждение переводятся на круглосуточное содержание детей, при этом производится их ежедневный осмотр с замером температуры тела. Кроме того, в таких коллективах ежедневно производится их ежедневный осмотр с замером температуры тела. Кроме того, в таких коллективах ежедневно проводится текущая, а после снятия карантина — заключительная дезинфекция. адрес
адрес