Содержание
В XX веке оспа унесла жизни 300 миллионов, а полиомиелит держал в страхе родителей всего мира! Как удалось взять эти и другие болезни под контроль?
Отделение для пациентов с оспой в больнице Хэмпстед, Лондон. С помощью большого количества окон, в том числе расположенных высоко под потолком, можно было регулировать вентиляцию. 1871 год
DDP / Vida Press
Вакцины уже помогли нам практически избавиться от полиомиелита, снизить вероятность развития некоторых видов рака и спасти миллионы жизней. Вместе с международной биофармацевтической компанией MSD рассказываем историю этих препаратов.
Екатерина II, доярки и натуральная оспа
Человечество знакомо с оспой как минимум три тысячи лет, и только в XX веке эта болезнь, по данным ВОЗ, унесла жизни 300 миллионов человек. Считается, что первые попытки бороться с оспой предприняли в Китае, Индии и других частях Азии задолго до официального изобретения вакцинации. Людей намеренно пытались заразить небольшой дозой вируса, чтобы пациент легче перенес болезнь. Для этого брали гной из оспенного пузырька и вводили его здоровому человеку. Где-то это делали через нос, где-то — с помощью иглы, протыкая кожу в разных местах, позже начали пропускать под кожей нитку, смоченную в гное.
Для этого брали гной из оспенного пузырька и вводили его здоровому человеку. Где-то это делали через нос, где-то — с помощью иглы, протыкая кожу в разных местах, позже начали пропускать под кожей нитку, смоченную в гное.
Такой метод называли вариоляцией, и в XVIII веке он приобрел популярность в Европе. Смертность при вариоляции составляла примерно 2%, но от самой оспы умирали в разы чаще, поэтому этот метод все равно использовали. В октябре 1768 года английский врач Томас Димсдейл защитил с помощью вариоляции от оспы Екатерину II, а вскоре и ее сына — будущего императора Павла I. После Екатерина II начала прививочную кампанию в России: сначала врачи стали применять вариоляцию от оспы среди придворных, а после Екатерина разослала врачей по всей стране. Императрица выпустила манифест, в котором рассказывала о том, как сама перенесла эту процедуру, и призывала людей не бояться прививок. К 1780 году число защищенных от оспы по всей России составляло более 20 тысяч человек. Между тем во Франции вариоляция была запрещена, там к ней относились со страхом, притом что в 1774 году от оспы погиб король Людовик XV.
Эдвард Дженнер проверяет руку доярки, зараженной коровьей оспой
Wikimedia Commons
Историю современной вакцинации против оспы принято отсчитывать с 1796 года, когда английский врач Эдвард Дженнер провел свой знаменитый эксперимент. Дженнер заметил, что доярки, которые заражались коровьей оспой, обычно не болели натуральной оспой во время вспышек этой болезни. Он предположил, что коровья оспа, с одной стороны, достаточно сильно отличалась от натуральной оспы, поэтому вызывала у людей лишь сравнительно легкие симптомы, но, с другой стороны, была достаточно похожа на эту болезнь, чтобы защищать против нее. 14 мая 1796 года Дженнер извлек гной из пузырька у доярки, которая болела коровьей оспой, и затем втер его в царапины на руке восьмилетнего мальчика по имени Джеймс Фиппс. Примерно через месяц Дженнер попытался заразить его натуральной оспой, но ничего не вышло. Так благодаря опасному эксперименту Дженнеру удалось создать первую в мире вакцину, чья эффективность подтвердилась.
Открытие первой вакцины и разработка новых способов вакцинации позволили в XX веке полностью избавиться от оспы — в 1977 году ВОЗ зафиксировала в Сомали последний «дикий» случай заболевания.
Бешенство, туберкулез и ослабленные бактерии
Победить оспу у людей помог вирус коровьей оспы, но как быть с другими инфекциями? Французский химик и микробиолог Луи Пастер первым предположил и доказал, что изобрести вакцины можно от многих других болезней. В 1877 году он изучал куриную холеру и пришел к выводу, что ее можно ослабить (или снизить заразность), используя кислород. Исследуя споры сибирской язвы, Пастер выяснил, что кислород на них не действует, зато срабатывает тепло. Эти эксперименты позволили ученому в 1881 и 1885 годах разработать вакцины против сибирской язвы и бешенства. Он изучал препараты на животных, поскольку не был врачом, но 6 июля 1885 года использовал вакцину от бешенства для лечения девятилетнего мальчика, которого укусила бешеная собака. Ребенку ввели 14 прививок в течение 11 дней, что позволило ему выжить.
Ребенку ввели 14 прививок в течение 11 дней, что позволило ему выжить.
Луи Пастер, французский химик и микробиолог, наблюдает за вакцинацией против бешенства в своей лаборатории. 1886 год
Historia / Shutterstock / Vida Press
Этот успех привел к открытию пастеровских станций сначала в Париже, а потом и по всему миру. Одесская пастеровская станция была второй в мире и первой в России, а инициаторами ее создания выступили известный биолог и лауреат Нобелевской премии в области физиологии и медицины Илья Мечников и российский врач и микробиолог Николай Гамалея.
Луи Пастер сначала в теории, а потом на практике показал, что ослабление микроорганизмов может работать для вакцинации и защиты от болезней. В начале XX века французский врач Альбер Кальметт и ветеринар Камиль Герен смогли по его стопам разработать вакцину против туберкулеза, известную сейчас как БЦЖ (бацилла Кальметта — Герена). Они также ослабляли штамм бактерии крупного рогатого скота — выращивали бактерии в питательных средах и отбирали каждый раз более слабые версии. Вакцина БЦЖ была впервые испытана 18 июля 1921 года на новорожденном, мать которого умерла от туберкулеза. Даже сейчас туберкулез является одной из самых смертельных инфекций в мире. Вакцина не предотвращает инфицирование бактерией, но ее изобретение помогло снизить смертность, защитив детей от тяжелых форм туберкулеза. Кроме этого, БЦЖ научились использовать и для других медицинских задач: выяснилось, что она подходит для лечения рака мочевого пузыря в рамках иммунотерапии.
Вакцина БЦЖ была впервые испытана 18 июля 1921 года на новорожденном, мать которого умерла от туберкулеза. Даже сейчас туберкулез является одной из самых смертельных инфекций в мире. Вакцина не предотвращает инфицирование бактерией, но ее изобретение помогло снизить смертность, защитив детей от тяжелых форм туберкулеза. Кроме этого, БЦЖ научились использовать и для других медицинских задач: выяснилось, что она подходит для лечения рака мочевого пузыря в рамках иммунотерапии.
«Железное легкое», борьба с полиомиелитом и другими вирусами
Еще одна болезнь, от которой практически удалось избавиться в XX веке, — это полиомиелит. Эта вирусная инфекция поражает нервную систему и может привести к параличу. А болеют чаще всего дети до пяти лет. Вирус передается фекально-оральным путем: им заражаются, например, через загрязненную воду и контакт с калом через грязные руки. У многих переболевших этой болезнью в детстве паралич поражал мышцы, необходимые для дыхания, из-за чего им требовались «железные легкие». Это камера, где давление то понижается, то повышается, помогая делать вдох и выдох. Даже сейчас в мире остаются люди, использующие эти приспособления, поскольку вылечить осложнения от полиомиелита врачи все еще не способны.
Это камера, где давление то понижается, то повышается, помогая делать вдох и выдох. Даже сейчас в мире остаются люди, использующие эти приспособления, поскольку вылечить осложнения от полиомиелита врачи все еще не способны.
В начале XX века полиомиелит держал в страхе родителей: эпидемии постоянно вспыхивали в городах, а болезнь часто становилась причиной инвалидности среди детей. Поэтому спасения от инфекции очень ждали. Американские вирусологи Джонас Солк и Альберт Сейбин параллельно разрабатывали вакцину против полиомиелита. Солк убивал вирус формальдегидом и создал первую версию препарата в 1955 году, а Сейбин делал живую ослабленную вакцину, которая появилась в 1962 году. Вакцину Сейбина можно было закапывать в рот самостоятельно, что позволило проводить вакцинацию без участия врачей. Кроме этого, живая оральная вакцина Сейбина «работает» в кишечнике. Дикий вирус попадает именно в желудочно-кишечный тракт человека, а такая вакцина не позволяет ему размножиться в организме. Это значит, что вакцинированный человек не только не заболеет сам, но и не сможет заразить других полиомиелитом.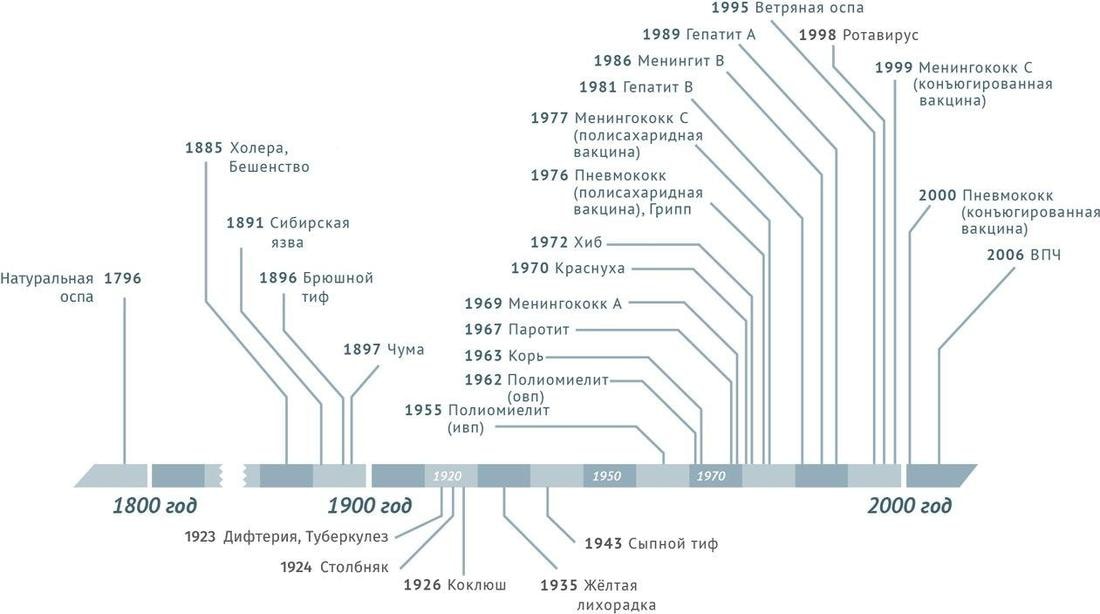
Джонас Э. Солк, американский врач, разработавший первую эффективную вакцину против полиомиелита, прививает ребенка. Около 1955 года
Everett / Shutterstock / Vida Press
Доктор Альберт Сейбин вводит оральную вакцину против вируса полиомиелита двоим детям. 1966 год
Photo 12 / Alamy / Vida Press
Вакцина, которую придумал Солк, является инактивированной и содержит лишь убитые вирусы. Она тоже не позволяет человеку заболеть, поскольку у него в крови остаются антитела к полиомиелиту. Но размножение вируса в кишечнике может произойти, а значит, человек может стать носителем дикого вируса и заразить кого-то. Поэтому для контроля дикого вируса и его уничтожения в странах, где происходили вспышки, использовали именно живую вакцину. А в тех местах, где болезнь удалось победить, чаще используют инактивированную вакцину или их комбинацию.
Сегодня полиомиелитом почти не болеют: в 2018 году было зафиксировано 33 случая в мире. Из трех штаммов дикого полиовируса 2-й тип был ликвидирован в 1999 году, а последнее заражение диким 3-м типом случилось в Нигерии в ноябре 2012 года. В 2020 году ВОЗ объявила, что передача дикого полиовируса осталась лишь в двух странах мира — Пакистане и Афганистане. Вакцинация детей против полиомиелита продолжается везде: очаги болезни все еще есть, а значит, существует и угроза распространения вируса в тех странах, где от него удалось избавиться. Но кажется, что совсем скоро и эта болезнь останется лишь в наших воспоминаниях, как оспа.
В 2020 году ВОЗ объявила, что передача дикого полиовируса осталась лишь в двух странах мира — Пакистане и Афганистане. Вакцинация детей против полиомиелита продолжается везде: очаги болезни все еще есть, а значит, существует и угроза распространения вируса в тех странах, где от него удалось избавиться. Но кажется, что совсем скоро и эта болезнь останется лишь в наших воспоминаниях, как оспа.
Антипрививочное движение и вспышки болезней
К XXI веку ученые придумали вакцины, способные предотвратить свыше 20 заболеваний, угрожающих жизни людей. Большинство из них входят в национальные календари вакцинации стран по всему миру. Какие-то вакцины спасают от болезней, которые быстро и легко передаются (вроде кори и ветряной оспы), и помогают предотвратить их вспышки. Другие защищают от вирусов, которые повышают риски развития некоторых видов рака. Например, вакцину против вируса папилломы человека используют для профилактики рака шейки матки, а прививка от гепатита В снижает шансы заболеть раком печени. Третьи предотвращают смерть после заражения, как вакцины от бешенства.
Третьи предотвращают смерть после заражения, как вакцины от бешенства.
Существование вакцины само по себе не способно защитить от вспышек болезней. Например, в Самоа в конце 2019 года случилась эпидемия кори. Родители в стране отказывались прививать своих детей от этой болезни из-за гибели двух младенцев в июле 2018 года. Их смерть произошла из-за случайной ошибки медсестер, вводивших вакцину от кори. На этом фоне и не без участия противников вакцинации общество накрыла волна страхов. В итоге в стране в 2019 году вакцинацию прошли менее трети младенцев, что позволило кори быстро распространиться среди населения. В результате большое количество людей заболело, а некоторые дети умерли от болезни.
Ira Lichi / Shutterstock
В Пакистане полностью искоренить полиомиелит мешают теории заговора о том, что вакцины вызывают бесплодие, а другие страны специально хотят снизить рождаемость мусульман. Эти слухи распространяют в том числе священнослужители, из-за чего местное население отказывается от вакцинации, а медицинские работники, делающие прививки, подвергаются преследованиям.
Ложные суждения распространяются в любых странах, даже процветающих. Некоторые люди верят в теорию заговоров фармацевтических компаний, которые якобы лишь зарабатывают деньги на вакцинах и поэтому их продвигают. Другие считают, что вакцины опасны и безопаснее переболеть дикой болезнью. Кто-то не верит, что вакцины действительно спасают от болезней. Конечно, это все не так, но, увы, такие точки зрения часто продвигаются противниками вакцинации очень напористо. Они пугают родителей, давят историями из личной жизни (иногда даже выдуманными) и заставляют усомниться в пользе вакцинации.
Новые технологии вакцинации и COVID-19
Раньше для прививок чаще всего использовали убитый (инактивированные вакцины) или ослабленный возбудитель инфекции (живые вакцины), как в препаратах против оспы и полиомиелита. Потом ученые научились делать вакцины на базе анатоксинов, которые включают в себя особым образом обработанные токсины бактерий (они не могут вызвать болезнь у организма, но вызывают иммунный ответ). К ним относятся вакцины от столбняка, дифтерии. Следующий вариант — методы, которые знакомят иммунную систему не с целым микроорганизмом или его токсином, а с какой-то его частью. Такие вакцины называют субъединичными. Для их создания ученые берут белок конкретного возбудителя, на который организм может среагировать.
К ним относятся вакцины от столбняка, дифтерии. Следующий вариант — методы, которые знакомят иммунную систему не с целым микроорганизмом или его токсином, а с какой-то его частью. Такие вакцины называют субъединичными. Для их создания ученые берут белок конкретного возбудителя, на который организм может среагировать.
Самые свежие разработки — ДНК- или РНК-вакцины. Они даже не требуют помещения патогена или его белков в тело человека. Все, что нужно, — это ввести человеку часть генетического кода, который заставит клетки производить белки вируса. На них среагирует иммунная система и в дальнейшем будет распознавать патоген. Кроме них, сейчас существуют и векторные вакцины. Они похожи на РНК-вакцины, но в них есть вирус-носитель (обычно аденовирус). Он служит носителем генетической информации вируса, проникает в клетки человека и помогает им начать производить нужный белок патогена. Именно такие новые вакцины сегодня чаще всего используют для вакцинации против COVID-19.
Gorodenkoff / Shutterstock
Процесс создания новой вакцины в среднем занимает 10–15 лет. Компании проходят долгий путь, прежде чем подтвердить эффективность и безопасность вакцины: доклинические испытания, несколько фаз клинических испытаний, прохождение регистрации. Кроме этого, нужно наладить производственный процесс и постклинические исследования. Но из-за чрезвычайных условий мировое научное общество смогло выпустить несколько вакцин от COVID-19 примерно за год. Стандарты сохранились, но сократились по времени, производство постарались запустить как можно быстрее, лаборатории делились разработками — все это позволило очень быстро начать вакцинацию. Пример COVID-19 показывает, как важны для системы здравоохранения вакцины, почему нужно продолжать разрабатывать новые методы их создания и готовить общественность к их использованию. Способы лечения многих вирусных болезней пока неизвестны — в этих условиях вся надежда на вакцины и профилактику заболеваний.
Компании проходят долгий путь, прежде чем подтвердить эффективность и безопасность вакцины: доклинические испытания, несколько фаз клинических испытаний, прохождение регистрации. Кроме этого, нужно наладить производственный процесс и постклинические исследования. Но из-за чрезвычайных условий мировое научное общество смогло выпустить несколько вакцин от COVID-19 примерно за год. Стандарты сохранились, но сократились по времени, производство постарались запустить как можно быстрее, лаборатории делились разработками — все это позволило очень быстро начать вакцинацию. Пример COVID-19 показывает, как важны для системы здравоохранения вакцины, почему нужно продолжать разрабатывать новые методы их создания и готовить общественность к их использованию. Способы лечения многих вирусных болезней пока неизвестны — в этих условиях вся надежда на вакцины и профилактику заболеваний.
По данным ВОЗ, иммунизация каждый год спасает от смерти от двух до трех миллионов людей. В течение 130 лет компания MSD создает и производит лекарственные препараты и вакцины для борьбы с тяжелыми болезнями.
Сделано в продано!
Необходима консультация специалиста здравоохранения
RU-NON-00596, 07.2021
Информация предоставлена при поддержке ООО «МСД Фармасьютикалс», Россия, 119021, Москва, ул. Тимура Фрунзе, 11, к. 1, бизнес-центр «Демидов». Тел.: +7 (495) 916 -711-00, факс: +7 (495) 916-70-94, www.msd.ru
Достижения вакцинопрофилактики. Главное о вакцинации. Специалисты о прививках
Иммунопрофилактика сегодня значится первой в списке 10 величайших достижений здравоохранения ХХ века и является фактором экономического роста в мировом масштабе.
По оценкам Всемирной организации здравоохранения (ВОЗ), плановая иммунизация против полиомиелита, столбняка, дифтерии, коклюша, кори и эпидемического паротита (свинки) ежегодно спасает жизнь и здоровье от 2 до 3 млн детей в мире.
За последнее десятилетие вакцинировано более 1 миллиарда детей.
По данным ВОЗ, 19,7 миллиона детей в возрасте до одного года не прошли базовую вакцинацию (порядка 1% от общего числа детей в мире). Глобальная вакцинация, по мнению специалистов ВОЗ, может предотвратить смерть еще 1,5 млн детей.
Глобальная вакцинация, по мнению специалистов ВОЗ, может предотвратить смерть еще 1,5 млн детей.
Оспа
первая инфекционная болезнь, полностью истребленная человечеством
Когда именно эта смертельная болезнь начала свое шествие по планете — точно неизвестно, но известно, что она прокатилась по Китаю в IV веке, а в середине VI века поразила Корею.
Япония, 737 г.
вымерло более 30%
Европа, ХV век
сплошная оспенная больница
Европа, XVII-XVIII вв.
летальность 25-40%
В 1796 году английский врач Э. Дженнер решился на революционный по тем временам эксперимент: 14 мая в присутствии врачей и публики он снял корочку оспенной язвы с руки молодой доярки, заразившейся коровьей оспой, и привил её восьмилетнему мальчику. Оспа принялась, развилась только на двух привитых местах и протекла нормально. Затем 1 июля Дженнер привил мальчику натуральную человеческую оспу, которая у того, как у защищенного предохранительной прививкой, не принялась. С этого момента и начинается история вакцинации, а также уничтожения оспы на планете. Прививки коровьей оспы стали практиковаться во многих странах, а термин «вакцина» ввел Луи Пастер — от латинского vacca, «корова».
С этого момента и начинается история вакцинации, а также уничтожения оспы на планете. Прививки коровьей оспы стали практиковаться во многих странах, а термин «вакцина» ввел Луи Пастер — от латинского vacca, «корова».
В 1967 г. ВОЗ принимает решение об интенсификации искоренения натуральной оспы с помощью массовой вакцинации человечества. Последний случай заражения натуральной оспой естественным путём был описан в Сомали в 1977 г. Официально об искоренении оспы на планете было объявлено в 1980 г. на Ассамблее ВОЗ.
Сегодня вирусы содержатся только в двух лабораториях: в России и США.
Бешенство
болезнь, которая была на 100% смертельной, удалось победить
В 1885 году Луи Пастером была разработана вакцина от бешенства — заболевания, которое в 100% случаев заканчивалось смертью больного и наводило ужас на людей.
Пастер долго не решался испробовать вакцину на людях, но 6 июля 1885 года в его лабораторию привели 9-летнего мальчика, который был настолько искусан, что никто не верил в выздоровление. Метод Пастера был последней надеждой на спасение. Мальчик полностью выздоровел, что принесло Пастеру поистине мировую славу.
Метод Пастера был последней надеждой на спасение. Мальчик полностью выздоровел, что принесло Пастеру поистине мировую славу.
Сегодня принцип вакцинации от этой болезни не очень отличается от того, который был использован в первом опыте прививки.
Немедленное промывание раны и иммунизация, сделанная в течение нескольких часов после контакта с предположительно бешеным животным, могут предотвратить развитие бешенства и смерть.
Туберкулез
во всем мире заболеваемость снижается примерно на 2% в год, а в период с 2015 по 2019 г. совокупное снижение составила 9%
Роберт Кох сумел выделить бактерию, вызывающую туберкулёз, в 1882 году. Но только в 1921 году, когда в Институте Пастера была разработана живая бактериальная вакцина (БЦЖ), туберкулез перестал считаться смертельно опасным заболеванием.
Сегодня вакцинация против туберкулеза является неотъемлемой частью календарей многих стран (обязательна более чем в 64 странах мира, а официально рекомендована еще в 118).
Полиомиелит
пройдено 99% пути к ликвидации заболевания во всем мире
Было время, когда полиомиелита боялись во всем мире – как болезнь, поражающую внезапно и приводящую к пожизненному параличу, главным образом, среди детей.
12 апреля 1955 г. в США успешно завершилось крупномасштабное исследование, подтвердившее эффективность вакцины Джонаса Солка — первой вакцины против полиомиелита. Важность этого события трудно переоценить.
Благодаря исследованиям советских ученых, производственные подразделения Института по изучению полиомиелита СССР в 1959 г. перешли на серийное изготовление живой вакцины против полиомиелита (в т.ч. и в виде конфет), что позволило в кратчайшие сроки обеспечить высокий уровень охвата иммунизацией населения и свести к минимуму возможность длительной циркуляции среди восприимчивых людей любых штаммов полиовируса.
Заболеваемость полиомиелитом в США
до вакцинации, 1954 г.
более 38 тыс
после вакцинации, 1965 г.
61 человек
В 1988 году правительства создали Глобальную инициативу по ликвидации полиомиелита (ГИЛП), чтобы навсегда избавить человечество от этой болезни.
Все страны, заболеваемость:
до вакцинации, 1988 г.
более 385 тыс
после вакцинации, 2018 г.
Дифтерия
заболеваемость резко снизилась или ликвидирована
Уже в первом веке нашей эры можно встретить упоминание о дифтерии, называемой тогда «петля удавленника» или «смертельная язва глотки».
26 декабря 1891 года Эмиль фон Беринг спас жизнь больному ребенку, сделав ему первую прививку от дифтерии. Чуть позже Пауль Эрлих сумел наладить масштабное производство сыворотки, рассчитать правильные дозировки антитоксина и повысить эффективность вакцины.
Профилактическая сыворотка, которая употребляется теперь, была найдена доктором Гастоном Рамоном, работником Пастеровского института в Париже.
1980-2000 гг. — общее число случаев дифтерии снижено более чем на 90%
Заболеваемость дифтерией в России:
заболеваемость, 1994 г.
2680 на 10 млн
заболеваемость, 2009-2017 гг.
1 на 10 млн
заболеваемость, 2019 г.
5 случаев суммарно
Гепатиты
вакцина против гепатита в является первой вакциной против рака
Существует пять вирусов гепатита, определяемых как типы A, B, C, D и E. Типы B и C вызывают особое беспокойство, так как большинство людей, инфицированных этими вирусами, может не испытывать каких-либо симптомов на ранней стадии болезни и узнавать о том, что инфицированы, лишь тогда, когда инфекция становится хронической. Также эти два вируса являются основной причиной цирроза и рака печени, вызывая почти в 80% всех случаев смерть от рака печени.
Заболеваемость и смертность от острых или хронических последствий гепатита В в мире
заболеваемость
более 240 млн
смертность, ежегодно
Около 780 тыс
Распространенность хронической вирусной инфекции гепатита В:
до вакцинации
8-15% детей
после вакцинации
менее 1%
На конец 2019 года 109 государств ввели иммунизацию новорожденных одной дозой вакцины против гепатита В в течение первых 24 часов жизни.
Вирус папилломы человека
разработаны вакцины, которые позволяют предотвратить рак шейки матки
В 1976 году была выдвинута гипотеза о взаимосвязи вирусов папилломы человека (ВПЧ) с раком шейки матки. Тогда же ученый Харальд цур Хаузен обнаружил, что женщины, страдающие раком шейки матки, неизменно заражены ВПЧ. В то время многие специалисты полагали, что рак шейки матки вызывается вирусом простого герпеса. Впоследствии д-ру Хаузену и его коллегам удалось подтвердить свою гипотезу и установить, что большинство случаев рака шейки матки вызваны одним из двух типов вирусов папилломы человека: ВПЧ-16 и ВПЧ-18.
Чуть позже были разработаны вакцины, которые способны предотвратить инфекцию вирусами ВПЧ-16 и ВПЧ-18, что позволяет сократить объем хирургического вмешательства и в целом снизить угрозу заболевания раком шейки матки.
К концу 2019 г. вакцина против ВПЧ была введена в 106 государствах.
Гемофильная инфекция
значительно снижено количество менингитов и случаев бактериемии
Пока еще серьезной угрозой для жизни и здоровья остается гемофильная инфекция.
Во всем мире, ежегодно:
тяжелые заболевания
около 3 млн
летальные исходы
более 350 тыс
Почти все жертвы гемофильной инфекции — дети в возрасте до пяти лет, при этом наиболее уязвимы к инфекции дети в возрасте от 4 до 18 месяцев.
Особенность иммунного ответа у детей до 18 месяцев заключается в том, что Т-клетки иммунитета у них не были задействованы в иммунном ответе на первый вариант вакцины, которая содержала т.н. неполный антиген. Эта проблема оставалась до тех пор, пока ученые не сумели соединить этот антиген с белком, что сделало его полноценным антигеном, и тогда вакцина стала работать как раз у детей до 18 месяцев, для которых гемофильная инфекция крайне опасна. После некоторых модификация для повышения эффективности иммунного ответа такую вакцину стали применять во многих странах уже с 1989 г.
Снижение заболеваемости гемофильным менингитом:
Великобритания
Голландия
ни одного случая
К концу 2019 г. вакцина против Hib была внедрена в 192 государствах.
Корь
с 2000 по 2017 год — снижение глобальной смертности на 80%
Еще в середине 20-го века корь считалась «обязательной» болезнью, которой должен переболеть каждый ребенок. В середине 60-х годов в Советском Союзе была изобретена эффективная прививка против кори. Одновременно свое открытие вакцины против кори сделал и американский ученый Джон Эндерс.
Но до повсеместного использования вакцин корь продолжала уносить детские жизни.
Смертность от кори во всем мире выросла почти на 50% по сравнению с 2016 г., и только в 2019 г. эта болезнь унесла более 207 500 жизней.
умерли, 2017 г.
110 тыс, в основном, дети до 5 лет
В 2000-2016 гг. вакцинация от кори предотвратила, по оценкам ВОЗ, 20,4 миллиона случаев смерти
Пневмококковая инфекция
массовая вакцинация на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний и более чем на треть — заболеваемость всеми пневмониями и отитами
Пневмококк был идентифицирован довольно давно — в 1881 г. Но вакцины стали разрабатывать только во второй половине XX в. Трудность создания таких вакцин заключалась (и заключается) в огромном количестве типов пневмококка.
Но вакцины стали разрабатывать только во второй половине XX в. Трудность создания таких вакцин заключалась (и заключается) в огромном количестве типов пневмококка.
До широко распространенной иммунизации с использованием 7-валентной пневмококковой конъюгированной вакцины средняя годовая заболеваемость среди детей в возрасте младше 2-х лет составляла 44,4 чел. на 100 тыс.населения в Европе и 167 чел. на 100 тыс.населения в США.
По прогнозам Всемирной организации здравоохранения, глобальное использование вакцинации от пневмококковой инфекции позволит к 2030 году предотвратить 5,4-7,7 миллионов детских смертей.
К концу 2019 г. пневмококковая вакцина была введена в 149 государствах.
Коклюш
снижение заболеваемости и смертности более чем на 90%
В 1906 году учёные Жюль Берде и Октав Жангу, работавшие в институте Пастера в Брюсселе, выделили коклюшную палочку, однако первая коклюшная вакцина появилась в США в 1941 г., а первые комбинированные АКДС-вакцины были введены в практику вакцинации за рубежом в конце 40-х годов XX века.
Наибольшее число заболеваний коклюшем приходится на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори.
В 2008 году в мире привиты тремя дозами вакцины:
дети грудного возраста
Предотвращено около 700 000 случаев смерти
Снижение заболеваемости в России:
заболели
1997 г.
2000 из 10 млн
заболели
2017 г.
360 из 10 млн
Заболеваемость в 2019 г.
дети до года
981 из 10 млн
дети 1-2 года
5737 из 10 млн
Краснуха и синдром врождённой краснухи (свк)
во многих странах практически ликвидированы
Возбудитель краснухи в 1961 г. был почти одновременно выделен несколькими учеными: П. Д. Паркманом, Т. X. Уэллером и Ф. А. Невой.
С помощью профилактических прививок удается значительно сократить случаи гибели плода у беременных женщин и риск СВК, который вызывает врожденные пороки развития.
В американском регионе ВОЗ с 2009 года нет эндемических (передаваемых естественным путем) случаев инфицирования краснухой.
В России, начавшей массовую вакцинацию против краснухи только в 2002-2003 гг., достигнуты большие успехи:
заболели
2012 г.
670 из 100 млн
заболели
2018 г.
4 из 100 млн
заболели
2019 г
20 из 100 млн
К концу 2019 г. вакцина против краснухи была введена на общенациональном уровне в 173 государствах.
Эпидемический паротит (свинка)
в странах, где проводится масштабная иммунизация, заболеваемость значительно снижается
Заболевание описывал еще Гиппократ, но только в 1934 году была доказана вирусная природа возбудителя. До 60-х годов ХХ века, когда стали доступны вакцины, паротит был широко распространенным заболеванием во всех частях света.
В год заболевало от 100 до 1000 человек на 100 тыс. населения. Хотя болезнь протекает легко, она может быть опасна осложнениями — менингитами, нейросенсорной глухотой, орхитом (у мальчиков), оофоритом (у девочек).
Заболеваемость эпидемическим паротитом в России неуклонно снижается, что явилось следствием высокого уровня охвата детей вакцинацией (и особенно ревакцинацией):
заболели в 1981 г.
48200 из 10 млн
заболели в 2006 г.
164 из 10 млн
заболели в 2018 г.
138 из 10 млн
К концу 2019 г. вакцинация против эпидемического паротита была введена на общенациональном уровне в 122 государствах
Менингококковая инфекция
вакцинация позволяет предотвратить развитие смертельно опасного менингококкового менингита
Самые высокие показатели этой болезни отмечаются в менингитном поясе в Африке к югу от Сахары, протянувшемся от Сенегала на западе до Эфиопии на востоке.
В декабре 2010 года новая конъюгированная вакцина против менингококка группы А была введена на всей территории Буркина-Фасо и в отдельных районах Мали и Нигера, где, в общей сложности, было привито 20 миллионов человек в возрасте 1-29 лет.
Впоследствии, в 2011 году, в этих странах было зарегистрировано самое низкое за всю историю число подтвержденных случаев менингита А во время эпидемического сезона.
В сентябре 2015 года новая конъюгированная четырехвалентная вакцина против менингококка стала доступна и на территории России. В настоящее время эта вакцина разрешена к использованию у детей с 9 месячного возраста (дважды), старше 2 лет и взрослых (однократно).
В настоящее время эта вакцина разрешена к использованию у детей с 9 месячного возраста (дважды), старше 2 лет и взрослых (однократно).
Иммунитет сохраняется в течение 10 лет.
Грипп
применение вакцинации снижает уровень заболеваемости в 1,4-1,7 раза, способствует уменьшению тяжести заболевания, предупреждает развитие тяжелых осложнений и смертельных исходов
Грипп в переводе с французского означает «схватывать». Впервые эпидемия болезни, напоминавшей грипп, была описана в 412 году до н.э. Гиппократом.
Первая пандемия (глобальная эпидемия) гриппа, унесшая много человеческих жизней, была зафиксирована в 1580 году. И с тех пор эта болезнь продолжает шествовать по планете. Во время эпидемии знаменитой «испанки» в 1918 году было унесено 20-40 миллионов (или более) человеческих жизней.
Вот уже свыше 60 лет имеются и используются безопасные и эффективные вакцины против этого заболевания.
Состав вакцин меняется каждый год. Это делается для обеспечения максимальной защиты от «дикого» вируса гриппа, который очень изменчив.
Это делается для обеспечения максимальной защиты от «дикого» вируса гриппа, который очень изменчив.
Иммунитет после введения вакцины формируется через 14 дней и сохраняется в течение всего сезона.
Столбняк
к 2013 году вакцина была введена в 103 странах, в результате защищено 82% новорождённых детей
Летальность при заболевании столбняком очень высока (выше только у бешенства и у легочной чумы). В регионах, где отсутствуют профилактические прививки и квалифицированная медпомощь, смертность — около 80%. Но эту инфекцию можно предотвращать профилактическими прививками.
В 1923 году французский иммунолог Г. Рамон получил столбнячный анатоксин, который стал применяться для профилактики заболевания.
Внедрение вакцинации против столбняка в США:
заболели в 1947 г.
40 из 10 млн
заболели в 1990 г.
2 из 10 млн
Эффективность и действенность столбнячных анатоксинов документально подтверждены. В большинстве клинических испытаний эффективность варьировалась от 80% до 100%.
Сегодня столбняк матерей и новорожденных остается проблемой общественного здравоохранения в 25 странах, преимущественно в Африке и Азии, где уровень охвата вакцинацией низкий.
Холера
имеется два типа безопасных и эффективных вакцин против холеры, которые успешно применяются для уязвимых групп населения
В 19-м веке холера распространилась из своего первоначального резервуара в дельте реки Ганг в Индии по всему миру. Шесть последовательных пандемий унесли жизни миллионов людей на всех континентах.
Эта «болезнь немытых рук» долгое время ужасала людей и приводила к холерным бунтам, когда больные сжигали больницы, подозревая, что врачи их «травят».
Сегодня в мире:
заболевают
1,3-4 млн
умирают
21-143 тыс
В настоящее время на рынке имеется два типа безопасных и эффективных оральных вакцин. Обе вакцины обеспечивают устойчивую защиту на уровне более 50% в течение двух лет в эндемичных районах. Вакцины обоих типов прошли предварительную оценку ВОЗ и лицензированы более чем в 60 странах.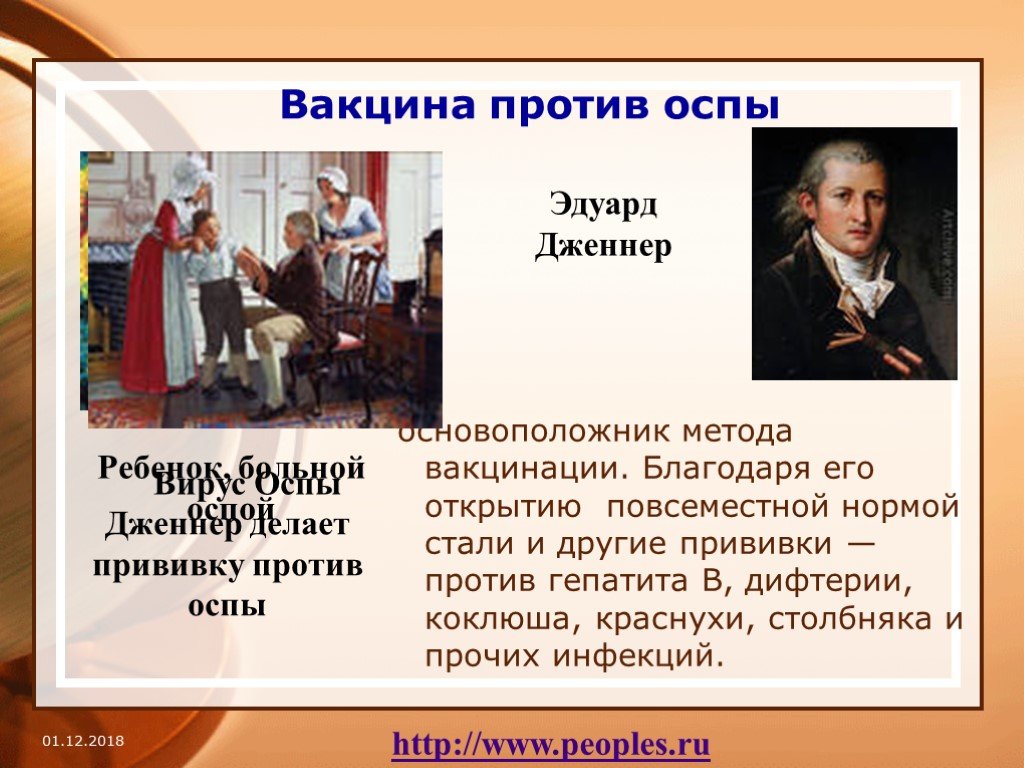
Эдвард Дженнер и открытие вакцинации против оспы. | JAMA
Эдвард Дженнер и открытие вакцинации против оспы. | ДЖАМА | Сеть ДЖАМА
[Перейти к навигации]
Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер
Фейсбук
Эл. адрес
LinkedIn- Процитировать это
- Разрешения
Артикул
15 ноября 1930 г.
ДЖАМА. 1930; 95 (20): 1528. дои: 10.1001/jama.1930.02720200064037
1930; 95 (20): 1528. дои: 10.1001/jama.1930.02720200064037
Полный текст
Эта статья доступна только в формате PDF. Загрузите PDF-файл, чтобы просмотреть статью, а также связанные с ней рисунки и таблицы.
Абстрактный
Это эссе — наиболее удовлетворительный очерк Эдварда Дженнера. Рассмотрение прививки от оспы вводится в начале книги и обсуждается в ее историческом аспекте. Особый интерес для американцев представляет перепечатка в главе III «Некоторые отчеты об успехах вакцинации против оспы в Англии и Америке», опубликованной в Лондоне в 1859 году Бенджамином Франклином. Сюда входят «Простые инструкции по прививке от оспы», подготовленные Уильямом Хеберденом. Автор в интересной манере пишет о ранних годах и образовании Дженнера, о его долгих годах напряженной работы в качестве сельского врача, о его наблюдениях в области естествознания, вдохновленных Джоном Хантером, и о его попытках писать стихи. История вакцинации от первых наблюдений в Глостершире до распространения этой практики по всему миру связана взаимосвязанным образом. Введение несколько фотографий и
История вакцинации от первых наблюдений в Глостершире до распространения этой практики по всему миру связана взаимосвязанным образом. Введение несколько фотографий и
Предварительный просмотр первой страницы
Просмотреть большой
Полный текст
Добавить или изменить учреждение
- Академическая медицина
- Кислотно-основное, электролиты, жидкости
- Аллергия и клиническая иммунология
- Анестезиология
- Антикоагулянты
- Искусство и образы в психиатрии
- Кровотечение и переливание
- Кардиология
- Уход за тяжелобольным пациентом
- Проблемы клинической электрокардиографии
- Клиническая задача
- Поддержка принятия клинических решений
- Клинические последствия базовой нейронауки
- Клиническая фармация и фармакология
- Дополнительная и альтернативная медицина
- Заявления о консенсусе
- Коронавирус (COVID-19)
- Медицина интенсивной терапии
- Культурная компетентность
- Стоматология
- Дерматология
- Диабет и эндокринология
- Интерпретация диагностических тестов
- Разработка лекарств
- Электронные медицинские карты
- Скорая помощь
- Конец жизни
- Гигиена окружающей среды
- Справедливость, разнообразие и инклюзивность
- Этика
- Пластическая хирургия лица
- Гастроэнтерология и гепатология
- Генетика и геномика
- Геномика и точное здоровье
- Гериатрия
- Глобальное здравоохранение
- Руководство по статистике и методам
- Рекомендации
- Заболевания волос
- Модели медицинского обслуживания
- Экономика здравоохранения, страхование, оплата
- Качество медицинской помощи
- Реформа здравоохранения
- Медицинская безопасность
- Медицинские работники
- Различия в состоянии здоровья
- Несправедливость в отношении здоровья
- Информатика здравоохранения
- Политика здравоохранения
- Гематология
- История медицины
- Гуманитарные науки
- Гипертония
- Изображения в неврологии
- Наука внедрения
- Инфекционные болезни
- Инновации в оказании медицинской помощи
- Инфографика JAMA
- Право и медицина
- Ведущее изменение
- Меньше значит больше
- ЛГБТК-медицина
- Образ жизни
- Медицинский код
- Медицинские приборы и оборудование
- Медицинское образование
- Медицинское образование и обучение
- Медицинские журналы и публикации
- Меланома
- Мобильное здравоохранение и телемедицина
- Нарративная медицина
- Нефрология
- Неврология
- Неврология и психиатрия
- Примечательные примечания
- Сестринское дело
- Питание
- Питание, Ожирение, Упражнения
- Ожирение
- Акушерство и гинекология
- Гигиена труда
- Онкология
- Офтальмологические изображения
- Офтальмология
- Ортопедия
- Отоларингология
- Лекарство от боли
- Патология и лабораторная медицина
- Уход за пациентами
- Информация для пациентов
- Педиатрия
- Повышение производительности
- Показатели эффективности
- Периоперационный уход и консультации
- Фармакоэкономика
- Фармакоэпидемиология
- Фармакогенетика
- Фармация и клиническая фармакология
- Физическая медицина и реабилитация
- Физиотерапия
- Руководство врача
- Поэзия
- Здоровье населения
- Профилактическая медицина
- Профессиональное благополучие
- Профессионализм
- Психиатрия и поведенческое здоровье
- Общественное здравоохранение
- Легочная медицина
- Радиология
- Регулирующие органы
- Исследования, методы, статистика
- Реанимация
- Ревматология
- Управление рисками
- Научные открытия и будущее медицины
- Совместное принятие решений и общение
- Медицина сна
- Спортивная медицина
- Трансплантация стволовых клеток
- Наркомания и наркология
- Хирургия
- Хирургические инновации
- Хирургический жемчуг
- Обучаемый момент
- Технологии и финансы
- Искусство JAMA
- Искусство и медицина
- Рациональное клиническое обследование
- Табак и электронные сигареты
- Токсикология
- Травмы и травмы
- Приверженность лечению
- УЗИ
- Урология
- Руководство пользователя по медицинской литературе
- Вакцинация
- Венозная тромбоэмболия
- Здоровье ветеранов
- Насилие
- Женское здоровье
- Рабочий процесс и процесс
- Уход за ранами, инфекция, лечение
Сохранить настройки
Политика конфиденциальности | Условия использования
Познакомьтесь с человеком, спасшим больше жизней, чем кто-либо другой — Atlantic Health Partners
В конце 18 века оспа свирепствовала, распространяясь со скоростью лесного пожара по городам и сельской местности. По оценкам историков, 80% детей и до 60% взрослых, заразившихся оспой, умерли. Поскольку болезнь опустошила людей во всем мире, будущее выглядело безрадостным.
По оценкам историков, 80% детей и до 60% взрослых, заразившихся оспой, умерли. Поскольку болезнь опустошила людей во всем мире, будущее выглядело безрадостным.
219 лет назад человек сделал необычайное открытие, навсегда изменившее мир. Эдвард Дженнер, английский врач и ученый, представил новую технику и инновационное лечение, которое позже стало известно как первая в мире вакцина.
Революционное открытие Дженнера произошло при довольно обычных обстоятельствах: он заметил, что доярки, как правило, невосприимчивы к оспе. При дальнейшем рассмотрении он предположил, что гной в волдырях, которые доярки получали от легких случаев коровьей оспы, защищал их от оспы.
В 1796 году Дженнер проверил свою теорию. Он сделал прививку восьмилетнему сыну своего садовника Джеймсу Фиппсу. Он соскоблил гной с волдырей коровьей оспы на руках доярки, которая заразилась коровьей оспой и ввела Фиппсу гной. Фиппс вызвал лихорадку и некоторое беспокойство, но не полное заражение. Несколько дней спустя Дженнер заразил Фиппса оспой. Заболевания не последовало, и у Фиппса был обнаружен иммунитет.
Заболевания не последовало, и у Фиппса был обнаружен иммунитет.
Год спустя Дженнер представил свои открытия Королевскому обществу, и ему сказали, что его идеи слишком радикальны и что ему нужны дополнительные доказательства. Не испугавшись, Дженнер провел эксперименты еще на нескольких детях, в том числе на своем 11-месячном сыне. После многочисленных задержек медицинское учреждение наконец приняло и опубликовало его результаты в 179 г.8. Как дань уважения дояркам и коровам, Дженнер назвал свое открытие «вакцинами», происходящим от латинского слова корова «вакка».
К 1840 году британское правительство запретило использование оспы для индукции иммунитета и предоставило бесплатные прививки от коровьей оспы. С момента открытия Дженнера ученые следовали его модели для разработки новых вакцин для борьбы с многочисленными смертельными заболеваниями, включая полиомиелит, коклюш, корь, столбняк, желтую лихорадку, сыпной тиф, гепатит В и многие другие.
В результате работы Дженнера оспа была окончательно ликвидирована в 1979 году, после того как только в 20 веке она унесла жизни от 300 до 500 миллионов человек.